Стопа портного деформация тейлора варусная деформация пятого пальца стопы
Заболевания
Операции и манипуляции
Истории пациентов
Стопа портного (деформация Тейлора, варусная деформация пятого пальца стопы, косточка на мизинце) – возвышение в области основания 5 пальца стопы, связанное с разрастанием головки пятой плюсневой кости и её отклонением кнаружи.
По своей природе стопа портного схожа с вальгусной деформацией первого пальца стопы, однако встречается значительно реже. Почему же она называется стопой портного? Это название появилось ещё во времена средневековья, когда портные и их подмастерья были вынуждены длительное время сидеть со скрещенными ногами.

Такое положение нижних конечностей приводило к постоянной травматизации наружной поверхности стоп, следствием чего часто становилось разрастание костной ткани в области головки пятой плюсневой кости, которое и получило название стопы портного.
Данная патология широко распространена как среди взрослого населения, так и среди подростков. В 2-4 раза чаще встречается у женщин, часто поражает сразу две стопы.
Внешними причинами деформации может выступать неправильно подобранная обувь. Тесная, с узким мысом, жёсткая обувь, в том числе женские туфли на каблуке, приводит к сближению пальцев стопы и перераспределению осевой нагрузки, что может спровоцировать расхождение плюсневых костей в стороны по типу веера. Но не все женщины носящие туфли на каблуке страдают от варусной деформации пятых и вальгусной деформации первых пальцев стопы. Это связано со значительной прочностью нормально устроенного рессорного аппарата стопы. По этой причине стопа портного намного чаще встречается в случае плоской и вальгусной деформации стоп, врождённых укороченных плюсневых костей, системных заболеваний соединительной ткани, патологии коллагена.
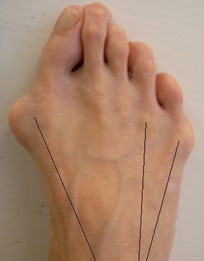
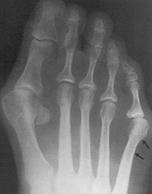
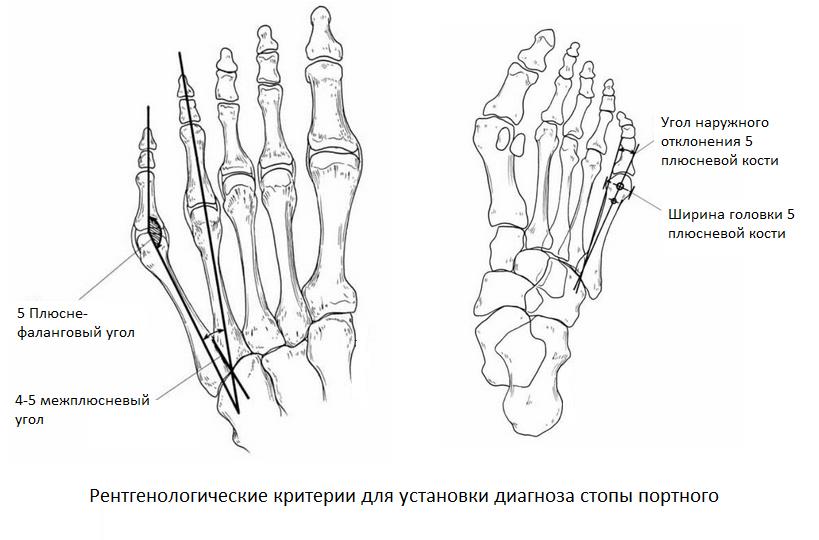
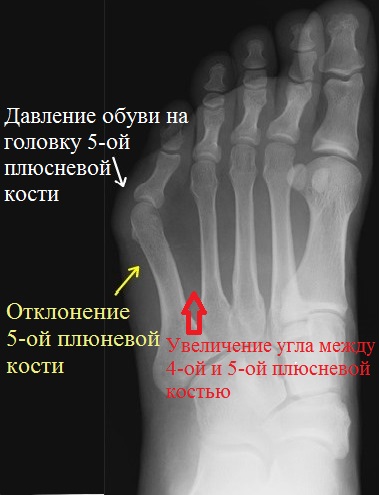
Основными критериями для установления диагноза стопы портного являются формирование костного возвышения по наружной поверхности головки пятой плюсневой кости, увеличение 4-5 межплюсневого угла (в норме 6-8°), увеличение угла наружного отклонения 5 плюсневой кости (в норме до 7°), увеличение ширины головки 5 плюсневой кости, формирование мозоли по наружной поверхности основания 5 пальца стопы.
К 1 типу относят увеличение ширины головки 5 плюсневой кости
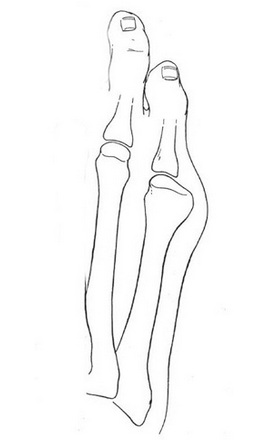
Ко 2 типу относят врождённое искривление 5 плюсневой кости с нормальным межплюсневым углом.
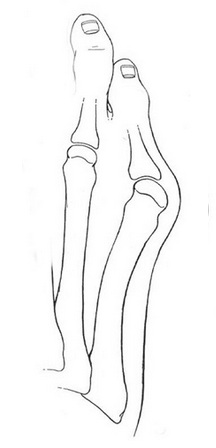
К 3 типу (наиболее часто встречаемому) относится увеличение межплюсневого угла.
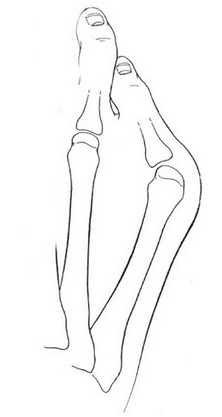
При осмотре необходимо оценить ширину переднего отдела ступни, наличие гиперкератоза по наружной поверхности. Амплитуда движений 5 плюсне-фалангового сустава при этом часто остаётся нормальной.
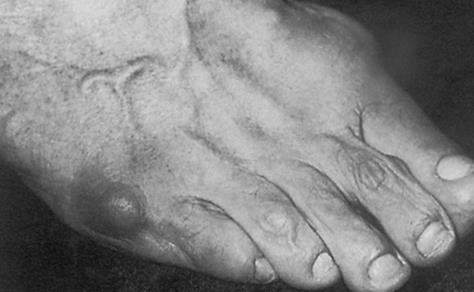
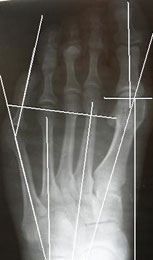
Для рентгенологической диагностики используются главным образом снимки в прямой проекции с нагрузкой. При этом оценивается 4-5 межплюсневый угол, 5 плюсне-фаланговый угол, ширина головки 5 плюсневой кости, угол наружного отклонения 5 плюсневой кости.
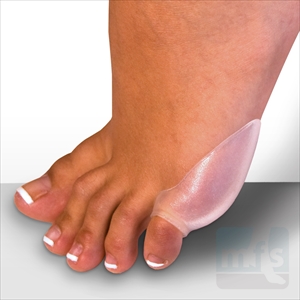
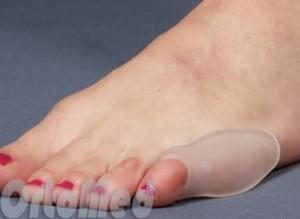
Консервативное лечение складывается из ношения хорошо подобранной обуви, с мягким широким мысом, не стягивающим пальцы к центру, изготовлению ортопедических стелек, использованию мягких силиконовых вкладышей.
В абсолютном большинстве случаев этого оказывается достаточно для устранения болей, хотя на косметическую деформацию это не влияет.
При длительном не поддающемся консервативному лечению болевом синдроме показано хирургическое лечение.
Используется при симптоматичных деформациях 1 типа. Суть процедуры сводится к удалению наружной 1\3 головки 5 плюсневой кости, одновременно с ушиванием капсулы 5 плюсне-фалангового сустава.
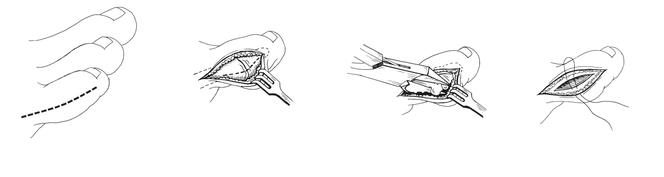
Дистальная плюсневая остеотомия.
Используется в случаях длительно существующей деформации 1 типа, деформациях 2 и 3 типа с межплюсневым углом менее 12 °. Используются различные модификации метода. Наиболее часто применяется медиализирующая остеотомия по типу шеврон. Менее популярны поперечная остеотомия, клиновидная остеотомия с использованием пластин, остеотомии типа scarf. Фиксация фрагментов выполняется при помощи спиц Киршнера или винтов, может быть скомбинирована с наружной кондилэктомией.
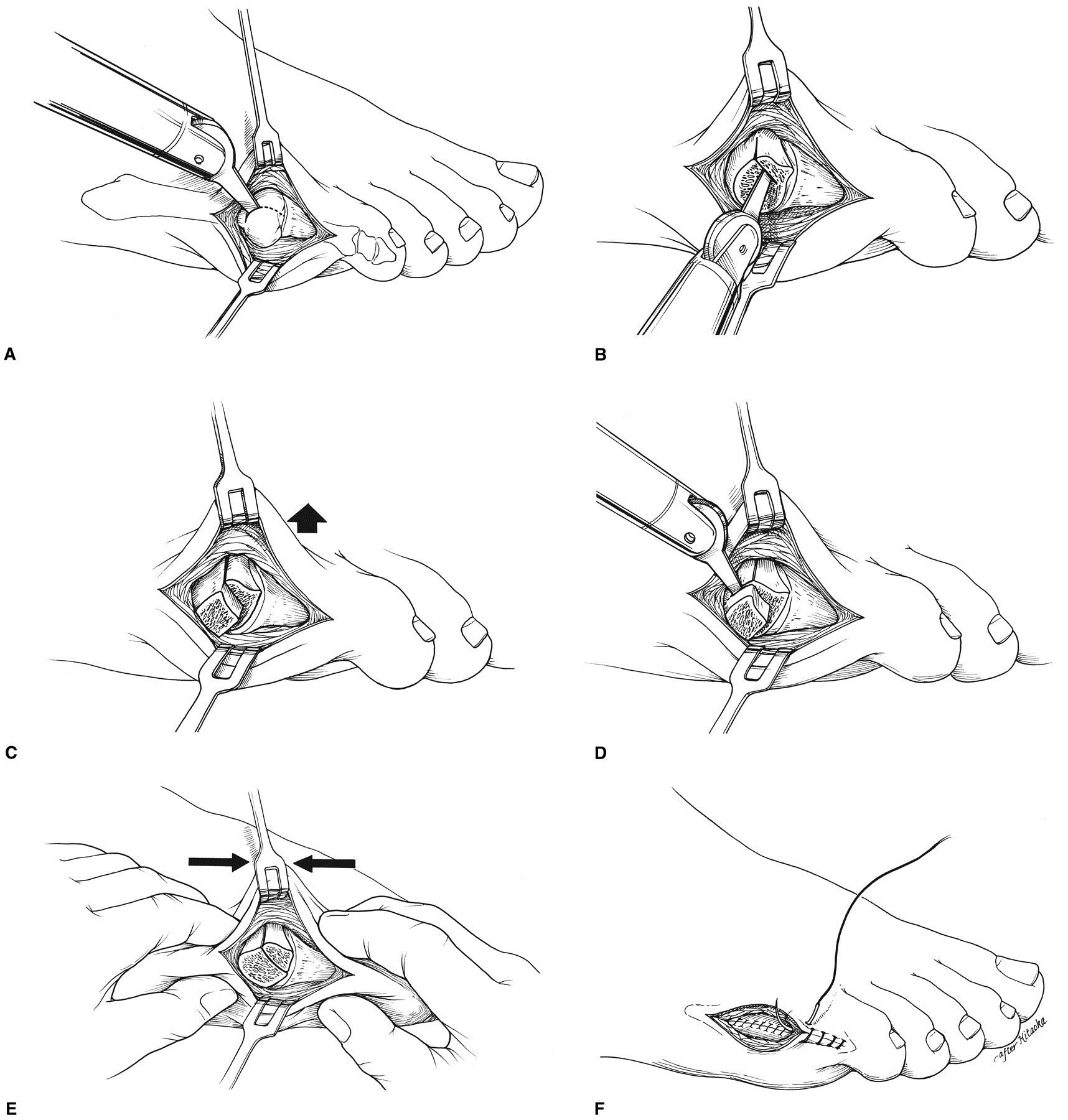
Косая диафизарная ротационная остеотомия.
Показана при деформациях 2 и 3 типа с межплюсневым углом более 12 °. Заключается в резекции подошвенной поверхности головки 5 плюсневой кости при наличии мозоли, косой остеотомии диафиза в нижней трети. Следует избегать проксимальных остеотомий в связи с плохим кровоснабжением. Фиксация выполняется при помощи 1-2 спиц или винтов.
Резекция головки 5 плюсневой кости.
Используется как последняя мера при неэффективности всех остальных видов лечения.
Осложнениями хирургического лечения могут быть рецидив деформации, укорочение 5 плюсневой кости. В случае резекции вероятно развитие метатарсалгии.

Никифоров Дмитрий Александрович
Специалист по хирургии стопы и голеностопного сустава.

Мойсов Адонис Александрович
Хирург-ортопед, врач высшей категории
Москва, ул. Дмитрия Ульянова 6, корп. 1, метро "Академическая"
Москва, ул. Арцимовича, 9 корп. 1, метро "Коньково"
Москва, ул. Берзарина 17 корп. 2, метро "Октябрьское поле"
Образование:
В 2009 году окончил Ярославскую Государственную Медицинскую Академию по специальности "лечебное дело".
С 2009 по 2011 г. проходил клиническую ординатуру по травматологии и ортопедии на базе клинической больницы скорой медицинской помощи им. Н.В. Соловьева в г. Ярославле.
С 2011 по 2012 г. работал врачом травматологом-ортопедом в больнице скорой помощи №2 г. Ростова-на-Дону.
В настоящее время работает в клинике г. Москва.
Стажировки:
2012 год – обучающий курс по Хирургии стопы, Париж (Франция). Коррекция деформаций переднего отдела стопы, миниинвазивные операции при подошвенном фасциите (пяточной шпоре).
Ноябрь 2014г. - Повышение квалификации "Применение артроскопии в травматологии и ортопедии"
Научные и практические интересы: хирургия стопы и хирургия кисти .
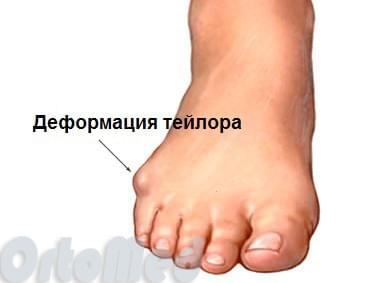
Деформация тейлора или стопа портного
Эти термины применяются к расширению латерального отдела стопы. А именно вальгусное отклонение (кнаружи) пятой плюсневой кости и варусное отклонение (кнутри) мизинца (в сторону 4-го пальца). Часто сопровождается воспалением области 5-го плюснефалангового сустава.
_medium.jpg)
Свое название деформация получила сотни лет назад, когда портные целыми днями сидели и работали со скрещенными ногами, опираясь на наружные края стоп. Постоянное давление на эти области приводило к появлению болезненного нароста в области головки пятой плюсневой кости. Tailor в переводе с английского – портной.
Симптомы деформации тейлора
К симптомам стопы портного относятся следующие проявления:
- Боль;
- Отек;
- Расширение поперечного свода стопы.
- Гиперемия - покраснение в области пястнофалангового сустава;
- Утолщение мягких тканей плюснефалангового сустава;
- Мозоль сбоку или с подошвенной поверхности в проекции головки пятой плюсневой кости.
Эта деформация мизинца на ноге может быть приобретенная так и врожденная. При врожденной деформации Тейлора отмечается увеличенный угол отклонения 5-ой плюсневой кости или деформация самой кости в дистальном отделе по типу коромысла. Или сочетание этих двух факторов. Довольно часто деформация тейлора сочетается с деформацией Hallux valgus, что объясняется врожденной слабостью поперечных межплюсневых связок стопы.
Причины деформации портного
Деформация может быть разделена на:
- посттравматические,
- структурные,
- функциональные причины.
Посттравматическая этиология:
В случае неправильно сросшегося перелома 5-ой плюсневой кости после травмы, естественно возникает деформация. Коррекция такой деформации только хирургическая. Выполняется повторный искусственный перелом (корригирующая остеотомия), задается правильное положение и фиксируется.
Структурная этиология:
Аномалия эмбрионального развития пятой плюсневой кости вызванна незавершенным и несовершенным развитием поперечных межплюсневых связок. Если связки слабые, они не способны удерживать кости в правильном положении. Поэтому отклоняется и первая и пятая плюсневые кости, что приводит к деформации и расширению переднего отдела стопы.
Все это усугубляется давлением на наружный боковой отдел головки пятой плюсневой кости, которое происходит в узкой обуви. Отмечается гиперемия, утолщению мягких тканей плюснефалангового сустава, боль, отек.
Функциональная этиология:
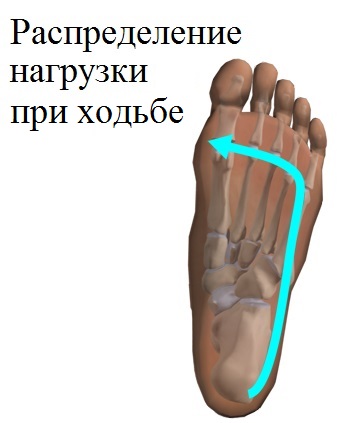
- Неправильная биомеханика ходьбы. При увеличении нагрузки на передний либо наружный отдел стопы.
- Амплитуда движения плюсневой кости примерно 20 ° в горизонтальной плоскости и 35 ° в вертикальной.
- Клинически при деформации отмечается нестабильность пятого луча в подошвенном направлении.
Функциональные причины складываются из четырех факторов:
- Чрезмерная подтаранная пронация;
- Нескомпенсированное варусное положение стопы (косолапие);
- Врожденное подошвенное сгибание пятой плюсневой кости;
- Слабость или врожденное отсутствие межплюсневых мышц.
Не относится к отклонению плюсневой кости – это функциональное увеличение головки пятой плюсневой кости в ответ на нагрузку.
Диагностика деформации тейлора
Клиническая оценка деформации должна включать внимательный осмотр всей ноги. Если имеются какие-то другие деформации, врач отмечает это. Так как они могут быть напрямую или косвенно связаны с деформацией тейлора.
Жалобы пациента зависят от степени деформации мизинца стопы но, как правило, боль или дискомфорт на боковой поверхности плюснефалангового сустава и невозможность носить привычную обувь является основной жалобой.
Врач должен определить какие, структурные или функциональные причины имеет деформация. От этого зависит тактика лечения и методика операции.
В большинстве случаев под кожей пальпируется утолщенная головка плюсневой кости и капсула сустава.
Область сустава может быть воспалена, отечна в результате трения в узкой обуви.
Боль может быть только при ходьбе в жёстких модельных туфлях, а так же - постоянной нетерпимой, даже свободной, широкой, мягкой обуви.
Врач так же оценивает амплитуду движений пятой плюсневой кости по отношению к центральным плюсневым костям.
Для качественной диагностики деформации Тейлора обязательно выполнение рентгенографии стоп.
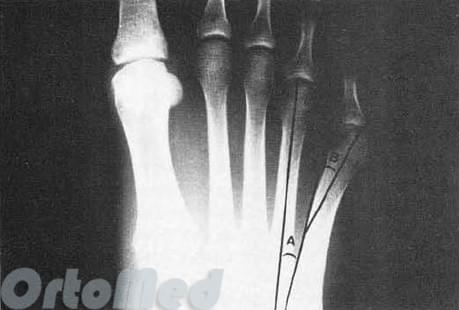
На рентгенограммах необходимо оценить:
- Деформирована ли сама плюсневая кость;
- Увеличен ли угол между четвертой и пятой плюсневыми костями;
- Повышен ли угол бокового отклонения;
- Увеличена ли головка пятой плюсневой;
- Имеется ли артроз 5-го плюснефалангового сустава;
- Исключить последствия перелома, о котором пациент может даже не знать или не помнить.
Результаты исследований показали, что нормальный угол между вторым и пятым лучами примерно 16° ± 2°, а нормальный угол между четвертым и
пятый лучи примерно 8°± 1°. Если угол отклонения больше, это рассматривается как патология.
Боковые искривление головки пятой плюсневой по типу коромысла - еще один критерий в оценке рентгенографической картины деформации портного.
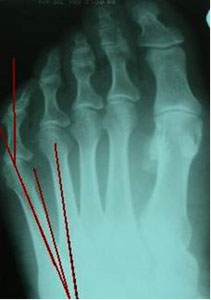
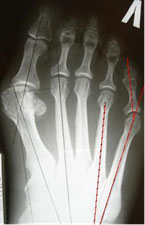
Угол отклонения измеряется по линиям, проведенным через середину головки и шейки пятой плюсневой кости, и по медиальному краю проксимального её отдела (рис. 3).
Нормальный угол отклонения головки пятой плюсневой кости примерно 2,5°, При деформации тейлора врачи отмечают угол отклонения 8° в среднем, что является показанием для коррекции.
Консервативное лечение и профилактика деформации тейлора
- Гипотермия местная. Для уменьшения боли и воспаления можно прикладывать к воспаленному суставу пакет со льдом через тонкое полотенце. В течение 20 минут с перерывом 30 минут, 3-4 раза.
Хирургическое лечение (Коррекция деформации тейлора)
В идеале, при рассмотрении и планировании операции по коррекции деформации пятой плюсневой важно определить уровень остеотомии и метод фиксации отломков. При деформации самой плюсневой кости по типу коромысла, остеотомию необходимо выполнять ближе к головке плюсневой кости. Если деформация за счет отклонения всего пятого луча, коррекцию необходимо проводить от средней трети диафиза.
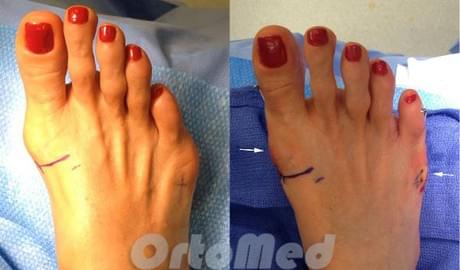
Операция по коррекции деформации Тейлора состоит из нескольких этапов:
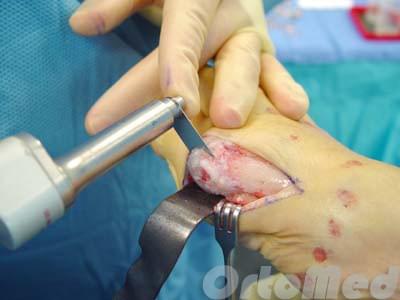
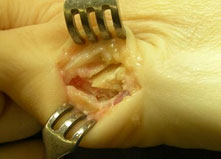
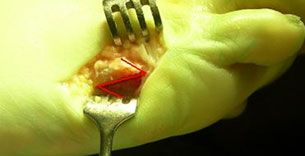
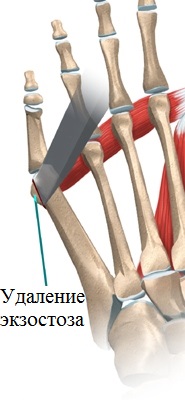
- Экзостозэктомия - удаление экзостоза головки пятой плюсневой кости (рис. 31-2). Проводится, как правило, в сочетании с удалением части гипертрофированной и воспаленной капсулы сустава.
- Остеотомия пятой плюсневой кости
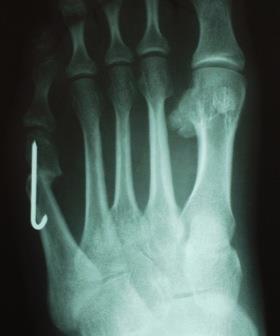
- Фиксация отломков в желаемом положении титановыми спицами или винтами (рассасывающимися или титановыми). Другие фиксаторы при данной операции, как правило, не используются.
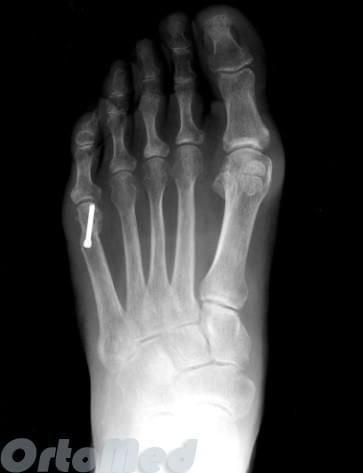
После операции пациенты носят специальную послеоперационную обувь 4-6 недель. Для того чтобы фиксированные фрагменты срастались и не смещались под нагрузкой при ходьбе.
Разные уровни, формы и причины деформации требуют разного хирургического подхода.
Чем проксимальнее остеотомия, тем больший угол можно скорректировать.
Осложнения после операции (при нарушении техники или несоблюдении пациентом строгих рекомендаций)
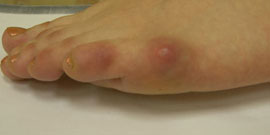
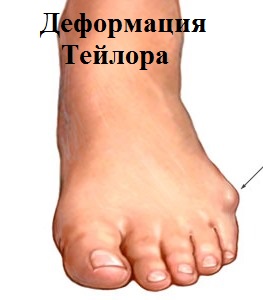
Варусная деформация 5-го пальца (деформация тейлора) – патологическое состояние, при котором V палец отклоняется внутрь, а плюсневая кость кнаружи, появляется шишка у основания V пальца.
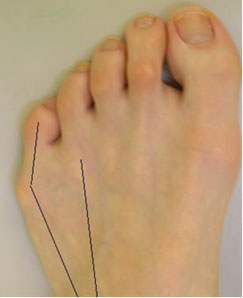
Причины
- Анатомические особенности строения переднего отдела стопы (гипертрофия мягких тканей, врожденная широкая гантелеобразная форма головки пятой плюсневой кости, латеральная девиация пятой плюсневой кости).
- Длительное давление на латеральную поверхность головки пятой плюсневой кости вследствие сидения в позе, скрестив ноги.
- Узкая, нерациональная обувь на высоком каблуке (чрезмерное давление тесной обуви может послужить провоцирующим фактором формирования деформации).
- Прогрессирующее плоскостопие.
- Добавочная косточка, латеральный изгиб пятой плюсневой кости, выступающий латеральный остеофит в сочетании с увеличенным четвёртым межплюсневым промежутком.
- Атипичное прикрепление поперечной головки m. adductor hallucis.
- Ненормальная биомеханика, новообразования, неврологические расстройства.
Симптомы
- дискомфорт, ноющая боль в области головки пятого плюснефалангового сустава;
- воспаление окружающих головку плюсневой кости мягких тканей, развития бурсита, омозолелости;
- “шишка” в области головки 5-й плюсневой кости.
Диагностика
- клинический осмотр пациента ортопедом (клиническая картина);
- жалобы пациента, анамнез заболевания;
- рентгенография стопы и плантография.
Консервативное лечение
Консервативное лечение в первую очередь основывается на предупреждении, замедлении прогрессирования патологического процесса в стопе и на снижение симптоматики заболевания:
- более удобная и мягкая обувь;
- регулярное избавление от любых гиперкератозов;
- использование защитных подкладок;
- противовоспалительные средства при выраженной болевой симптоматики;
- ортопедические стельки, обувь.
При неэффективности консервативного лечения, имеет смысл прибегнуть к хирургическому лечению.
Оперативное лечение деформации тейлора (tailor’s bunion или bunionette)
Успех хирургической операции зависит от возможности восстановления анатомо – биомеханических взаимоотношений в переднем отделе стопы, вне зависимости от того, что пациента может волновать лишь косметическая сторона вопроса.
Для выбора хирургического метода лечения предложено несколько классификаций tailor’s bunion.
- Fallat разделил деформацию на четыре типа, для каждого из которых определил тактику лечения. М.П. Лукин разделил на 5 типов, основываясь на измерениях характерных рентгенологических показателей, которые необходимо учитывать при определении типа патологии и выборе способа коррекции.
Для достижения хорошей коррекции tailor’s bunion необходимо устранить вальгусное отклонение пятой плюсневой кости, варусное отклонение V пальца, восстановить нормальную параболу длины плюсневых костей.
Ведущее место в хирургической коррекции tailor’s bunion занимают остеотомии. Оперативные вмешательства на V плюсневой кости можно разделить на три основные группы. В зависимости от степени деформации выполняют:
- Дистальные остеотомии (при I–II типе деформации);
- Остеотомии на уровне диафиза V плюсневой кости (при II–III типе);
- Проксимальные (при IV–V типе).
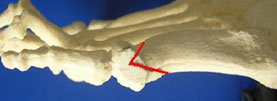
Из дистальных наиболее известны дистальная поперечная остеотомия пятой плюсневой кости по Hohmann, по Wilson, по Mitchel, по Helal и дистальная шевронная остеотомия.
дистальная шевронная остеотомия

В последние годы активно используется миниинвазивная перкутанная дистальная остеотомия V плюсневой кости.
Из диафизарных остеотомий наиболее известны: по Coughlin (начинается проксимально и дорсально, и заканчивается дистально и подошвенно) и остеотомия scarf.


Основными в ряду проксимальных остеотомий являются проксимальная клиновидная остеотомия с сохранением, или без сохранения латерального кортикала с открытием клина кнутри, проксимальная шевронная и клиновидная остеотомия Jouvara.
остеотомия Jouvara.
В случаях, когда tailor’s bunionсочетается с другими деформациями переднего отдела стопы, необходимо устранить и эти.
Внимание! Если у вас есть вышеперечисленные или другие деформации переднего отдела стопы, не теряйте время, звоните нам.
Мы поможем вам быстро избавиться от вашего недуга, ходить без боли и радоваться внешнему виду ваших стоп.
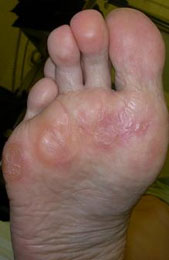
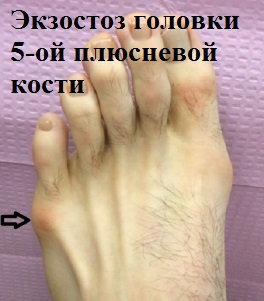
При деформации пятого пальца по наружной поверхности стопы в проекции головки пятой плюсневой кости образуется болезненный экзостоз, в простонародье часто называемый косточкой или шишечкой. Мягкие ткани вокруг экзостоза периодически воспаляются и часто, особенно у женщин, затрудняют ношение привычной обуви.
Впервые данную патологию стопы обнаружили у портных в 19 веке. Широкому распространению деформации пятого пальца среди портных способствовала неудобная поза, в которой они находились и во время работы. В англоязычной медицинской литературе это патология до сих пор называется деформацией портных.
Эта статья поможет Вам понять, в чем причина развития деформации пятого пальца стопы, и какими способами ее можно лечить.
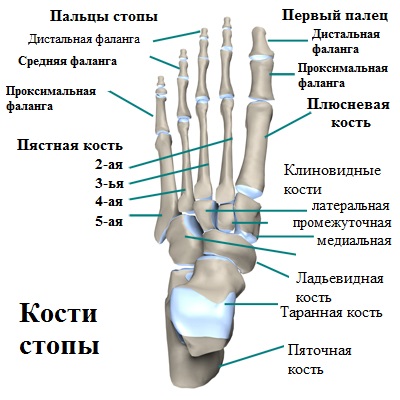
Пятый палец стопы состоит из трех фаланг. Основная фаланга пятого пальца и головка пятой плюсневой кости образуют плюсне-фаланговый сустав.
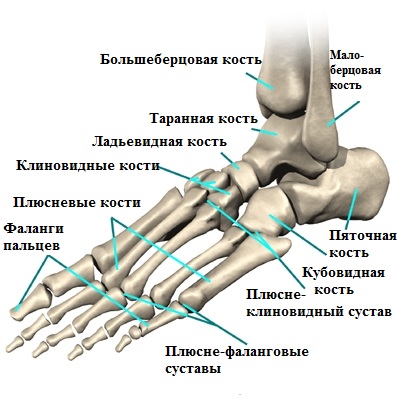
Именно в области головки пятой плюсневой кости образуется болезненный экзостоз, который иногда называют шишкой или косточкой. Мягкие ткани вокруг экзостоза при ношении тесной обуви могут воспаляться и причинять пациенту сильную боль.
Причин развития искривления пятого пальца несколько. К основной можно отнести врожденную слабость связок и мышц стопы, что приводит к выдавливанию пятой плюсневой кости к наружному краю стопы и соответствующему увеличению угла между головкой четвертой и пятой плюсневой костью.
Головка пятой плюсневой кости слишком сильно выстоит кнаружи и соответственно испытывает давление со стороны обуви, особенно узкой. Вследствие этого мягкие ткани в области плюсне-фалангового сустава в ответ на постоянное давление воспаляются, а в проекции головки плюсневой кости начинает расти костная шишечка.
Деформация пятого пальца может сопутствовать другим заболеваниям стопы, что может потребовать комплексного лечения.
Пациенты обычно жалуются на боли в области головки пятой плюсневой кости, а также по наружному краю стопы. Часто больные отмечают сложности с подбором обуви, а также затруднения при ее ношении.
От постоянного трения шишечка или экзотоз в области головки пятой плюсневой кости воспаляется. Воспаление сопровождается болью, покраснением и отечностью в области стопы.
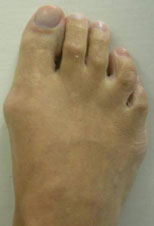
Значительная деформация, выступающий экзостоз (шишечка) в области головки пятой плюсневой кости многие пациенты считают неприемлемой с косметической точки зрения, что является еще одним доводом в пользу оперативного вмешательства.
Диагноз, как правило, очевиден уже при первичном осмотре. На рентгенограммах можно лучше увидеть расположение костей стопы, уточнить степень выступания головки пятой плюсневой кости кнаружи, а также определиться с тактикой дальнейшего лечения.
Консервативное лечение
Лечение первоначально направлено на подбор рациональной обуви, которая будет поддерживать поперечный свод стопы, а также будет не слишком узкой, что уменьшит воздействие на формирующийся экзостоз (шишечку).
Также при консервативном лечении используются специальные прокладки из силикона между обувью и стопой, которые значительно уменьшают давление на головку пятой плюсневой кости.
Еще одним способом коррекции начальных проявлений болезни может быть применение специальных ортопедических стелек. Стелька предназначена для поддержания поперечного свода стопы, а также восстановлению рессорной функции стопы. Корректно изготовленные стельки правильно перераспределяют нагрузку по стопе, что способствует уменьшению боли и дискомфорта при ходьбе.
Хирургическое лечение
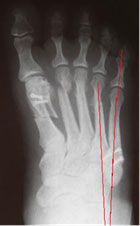
Если консервативная терапия терпит неудачу, а на рентгеновских снимках определяется расхождение головок четвертой и пятой плюсневой кости друг от друга, пациенту показано оперативное вмешательство. Хирургически можно восстановить правильное соотношение между костями стопы.
При небольших деформациях операция может ограничиться простой резекцией экзостоза (шишечки) головки пятой плюсневой кости. Это достаточно быстрая и не сложная операция, которая может проводиться амбулаторно.
Если же угол между четвертой и пятой плюсневой костью на рентгенограммах слишком большой, а консервативное лечение, как правило, уже неэффективно, операция становится единственным способом помочь пациенту.
При далеко зашедших деформациях производится остеотомия (пересечение кости) пятой плюсневой кости, установка костных отломков в правильное положение и последующая фиксация в заданном положении специальными винтами.
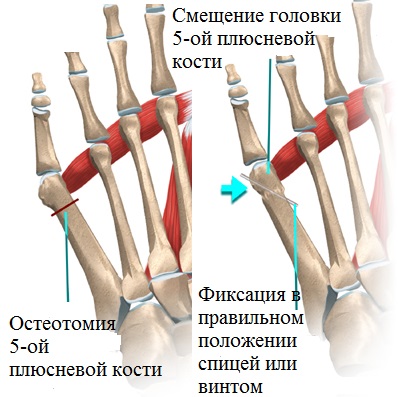
Металлические винты находятся в кости до ее полного сращения. Таким способом можно исправить деформации различных отделов стопы и избавить пациента от боли при ходьбе.
Пациенты после операции, как правило, некоторое время носят специальную обувь, которая разгружает передний отдел стопы. Швы снимают обычно через 12-14 дней после операции.
В нашей клинике мы широко применяем малоинвазивные методы лечения патологии стопы. Операции проводятся на ультрасовременном медицинском оборудовании с использованием качественных и зарекомендовавших себя расходных материалов, фиксаторов и имплантов от крупных мировых производителей.
Однако результат операции зависит не только от оборудования и качества имплантов, но и от навыка и опыта хирурга. Специалисты нашей клиники имеют большой опыт лечения патологии стопы в течение многих лет.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Реконструкция при деформации пятого пальца (одна стопа) — 34000 рублей, две стопы — 49000 рублей
- Пребывание в клинике
- Анестезия
- Операция на пятом пальце стопы
- Расходные материалы и специальные винты для операции
* Анализы для госпитализации и послеоперационная обувь в стоимость не входят
Изготовление индивидуальных ортопедических стелек — 4900 рублей
- Клинический осмотр и плантоскопия
- Изготовление индивидуальных ортопедических стелек
- Расходные материалы
- Рекомендации по профилактике заболеваний стоп
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязки или снятие послеоперационных швов
Читайте также: