Стандарты лечения облитерирующего атеросклероза сосудов нижних конечностей
По данным международной ассоциации здравоохранения облитерирующий атеросклероз нижних конечностей среди кардиологических заболеваний занимает 3 место. Опережают ОАСНК лишь ишемия мозга и ИБС. Опасность недуга в том, что развитие долгое время происходит без симптомов, а проявляется болезнь уже на поздних стадиях. Если игнорировать симптомы и не соблюдать рекомендации по лечению, то болезнь может привести к развитию гангрены и летальному исходу.
Общие сведения о заболевании
Относится облитерирующий атеросклероз к системным и хроническим заболеваниям, которые сопровождаются поражением артерий голени, бедра, ступни, проблемами с кровообращением, стенозом и окклюзией артерий нижних конечностей.

Развитие ОАСНК происходит в несколько этапов. На долипидном начинается накопление белковых соединений и липидов в мышцах, деформация межклеточных мембран и образование мягких тромбов. Одновременно ухудшается выработка клетками коллагена. Грубые соединительные ткани появляются на второй стадии, затем возникают пенистые клетки. На следующем этапе формируются фиброзные бляшки. Атероматозный процесс заканчивается образованием осложненной атеросклеротической бляшки. На этой стадии происходит кровоизлияние внутри бляшки, а ее поверхность покрывается язвами, трещинами и разрывами. Последний этап развития болезни характеризуется возникновением пластин кальция и твердого налета на бляшках. В результате стенки артерий становятся ломкими и уязвимыми.
Обычно облетерический атеросклероз не проявляет себя достаточно долгое время. Первые симптомы болезни — онемение и ощущение холода в стопах, мурашки, легкое жжение и высокая чувствительность к замерзанию. Тромбоз или эмболия как первый симптом встречается редко.
Развитие облитерирующего атеросклероза можно распознать по таким проявлениям симптоматики, как:
- Перемежающаяся хромота;
- Онемение ног даже в состоянии покоя;
- Пониженная температура пораженной конечности;
- Изменение цвета кожного покрова;
- Слабый пульс или его отсутствие в подколенной впадине и на бедре;
- Уменьшение мышечной и жировой ткани на пораженной конечности;
- Облысение пораженной конечности;
- Появление трофических язв;
- Гангрена.
Основные причины облитерирующего атеросклероза — это:
- Возраст, пол и генетическая предрасположенность;
- Гиподинамия;
- Неправильное питание;
- Плохая экология;
- Некомфортный психологический климат, частые стрессы, депрессия;
- Нарушение жирового обмена (повышение уровня холестерина в крови, понижение ЛПВП);
- Гипертензия, легочные болезни, заболевания почек, ИБС;
- Лишний вес;
- Сахарный диабет, гипергликемия, гипотиреоз и туберкулез;
- Хронические воспалительные процессы.
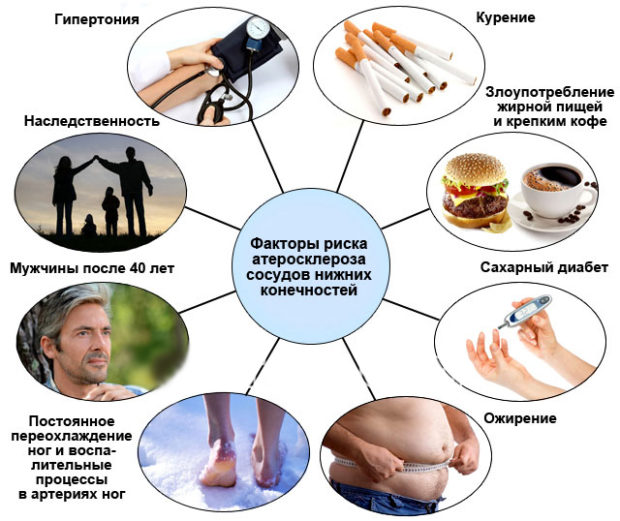
В группу риска входят люди, употребляющие долгое время и в больших количествах алкоголь и табакокурение. Никотин не оказывает прямого влияния на количество холестерина, но приводит к стенозу сосудов. Большие и частые дозы алкоголя делают сосуды ломкими и уязвимыми для отложений жировых клеток.
Первый и основной признак ОАСНК — перемежающаяся хромота. Это состояние, сопровождающееся сильными болями мышц при ходьбе, вынуждающими останавливаться для отдыха.
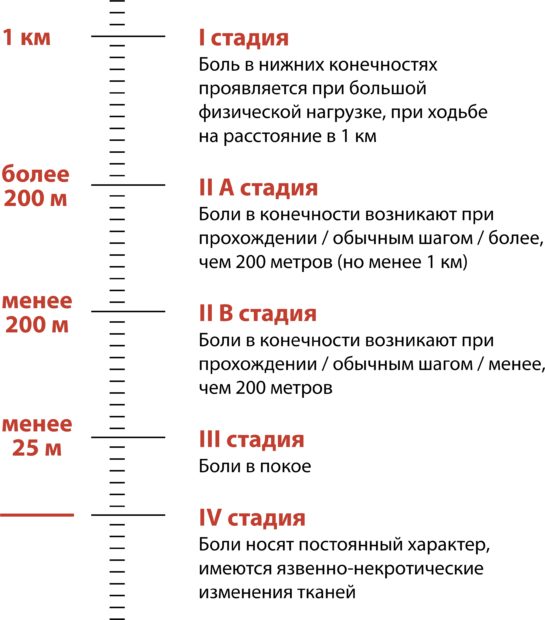
Классификация 4 стадий облитерирующего атеросклероза подразделяется по следующим признакам:
- Боль возникает во время ходьбы на расстояние более километра и при большой физической нагрузке;
- Без боли можно пройти до 1 км;
- Болевые ощущения возникают при прохождении до 250 м;
- Боль проявляется даже в состоянии покоя и во сне.
На последней стадии наблюдается появление трофических расстройств, возникновение некроза, гангрены пальцев или всего голеностопа.
Атеросклероз нижних конечностей имеет 3 формы, которые имеют разную степень выраженности, область морфологии и симптоматику. Острая форма сопровождается стремительным развитием, быстрой закупорке сосудов и нарушением трофики тканей. Гангрена развивается в течение первых лет после постановки диагноза. Подострая форма отличается стабильным течением с сезонными обострениями. Хронический ОАСНК сопровождают только трофические нарушения, которые развиваются на фоне неправильного лечения.
Диагностика ОАСНК
В России принят и официально утвержден документ об оказании медицинской помощи пациентам с атеросклерозом. Стандарт лечения облитерирующего атеросклероза включает:
- Изучение истории болезни;
- Осмотр;
- Назначение лабораторных и инструментальных анализов;
- Проведение тестов.
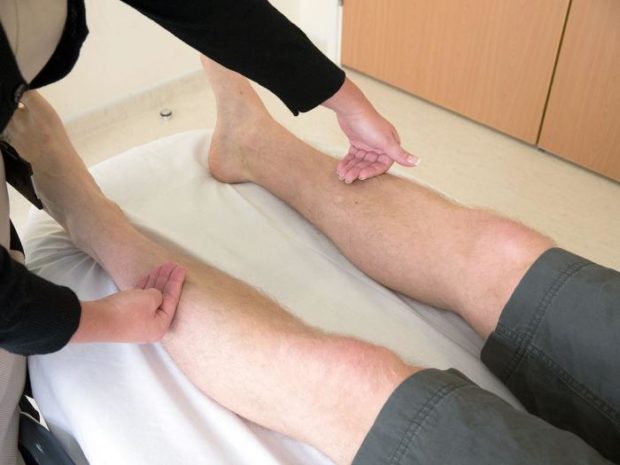
Предварительную диагностику облитерирующего атеросклероза проводит терапевт, а изучение симптомов и лечение ОАСНК назначает врач-ангиолог. При осмотре выявляется пульсация в подколенной области для установления патологии в бедренно-подколенном сегменте, а для анализа состояния подвздошных артерий проверяется пульс на бедре.
К методам диагностики болезни относят:
- Лодыжечно-плечевой индекс, применяемый для измерения давления в спокойном состоянии на ногах. Диагностируют заболевание, если значение показателя менее 0,71;
- Допплерографию, которую проводят 3 способами — ультразвуковым сканированием, дуплексным сканированием или триплексным сканированием;
- МСКТ-ангиографию;
- Рентгеноконтрастную ангиографию.
Допплерография позволяет в зависимости от вида оценить состояние сосудов, получить в режиме онлайн цветное изображение сосудистых просветов и определить скорость кровотока. Рентгеноконтрастный метод применяют обычно для оценки последствий хирургического вмешательства.
Лечение ОАСНК
При проявлении первых симптомов заболевания нужно немедленно обратиться к врачу. Несвоевременное оказание медицинской помощи или неследование рекомендациям врача может привести к развитию гангрены, ишемии, ампутации конечности и летальному исходу.
При подтверждении диагноза облитерирующий атеросклероз сосудов нижних конечностей лечение подбирают исходя из общей картины заболевания, сторонних хронических процессов, возраста и общего состояния пациента. Обычно оно состоит из лекарственной терапии, изменения образа жизни, лечебной физкультуры.
Хирургические процедуры назначают лишь в случаях экстренной необходимости.
Медикаментозное лечение облитерирующего атеросклероза нижних конечностей направлено не только на предотвращение развития патологии, но и на уменьшение влияния сопутствующих заболеваний и факторов:
- Лишнего веса;
- Высокого давления;
- Дисбаланса углеводов и липидом;
- Дисбаланса уровня глюкозы в крови.

Лекарственные препараты, назначаемые при ОАСНК, подразделяют на несколько групп по действию:
- Для разжижения крови и предупреждения развития инсультов и тромбов применяют антиагреганты;
- Для снижения уровня холестерина, ЛПНП и ЛПОНП прописывают статины;
- Антикоагулянты предназначены для предотвращения образования тромбов и свертываемости крови;
- Витаминные препараты на основе никотиновой кислоты необходимы для восстановления трофики тканей.
Дополнительно могут быть назначены лекарства для расширения сосудов, нормализации АД, предупреждения развития гипертонических кризов. Для стабилизации обменных процессов и улучшения состояния тканей, иммунной системы и укрепления организма прописывают БАДы, антиоксиданты и курс поливитаминов. Все назначения делает лечащий врач. Самостоятельное назначение препаратов и корректировка курса лечения недопустимы.
Хирургическое вмешательство при облитерирующем атеросклерозе артерий нижних конечностей 2 или 3 стадии проводят, если лекарственные препараты не дают положительного эффекта, в сложных и запущенных случаях и при опасных для жизни осложнениях. Все операции делят на два типа: эндоваскулярные и открытые. Исключение составляет лишь ампутация, которую проводят при повышенном риске развития ишемической гангрены.
Эта форма может привести к потере всей ноги и летальному исходу.
Этот медицинский термин переводится как поступление крови в периферические сосуды ног по боковым ответвлениям. Интенсивность коллатерального кровообращения зависит от:
- Строения крупных и предшествующих кровеносных сосудов;
- Диаметра, типа и угла образования с основной артерией;
- Состояния сосудистых стенок;
- Интенсивности обменных процессов.
Крупные кровеносные сосуды при поражении берут на себя роль закупоренной артерии и называются анатомическими (предсуществующими) коллатералями. Для восстановления нормального кровообращения используют методы активации кровотока или сокращения потребления мышцами кислорода. Понимание особенности анатомического строения коллатералей поможет определиться с точным местом наложения лигатуры: желательно выбирать места, расположенные ниже ответвления от основной артерии.
В основе метода введение трансплантата в обход пораженного участка. В качестве протеза используют часть большой подкожной вены здоровой конечности или синтетический имплант. Проведение операции возможно только при остановке сердца и подключении пациента к аппарату искусственного кровообращения.

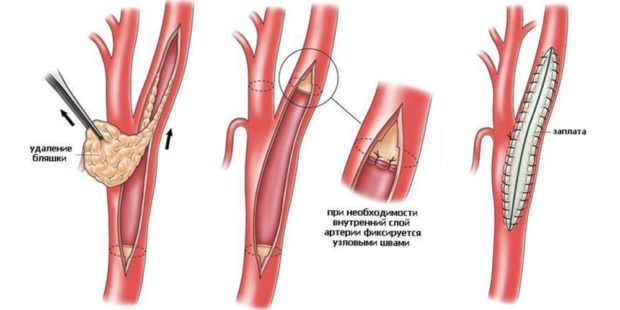
Операция протезирования применяется в случаях, когда нужно удалить участок, на котором бляшка суживает сосуды и блокирует нормальное течение крови. Для протезирования используют искусственные протезы, а пораженную часть сосуда удаляют. Современные протезы полностью заменяют натуральные сосуды и обеспечивают больным полноценную и долгую жизнь.
Этот вид хирургического вмешательства проводят на открытом сосуде. Суть метода в удалении атероматозной бляшки вместе с частью внутреннего слоя сосуда. Процедура позволяет наладить нормальное движение крови и применяется только при незначительном поражении артерии.
Отличается эндоваскулярная хирургия тем, что операции проводят через небольшие разрезы (до 4 мм). Течение операции контролируется рентгеновскими процедурами, а уникальность в том, что хирурги могут проводить лечение без общего наркоза. Данные операции назначаются больным, у которых ОАСНК сопровождается сложными сопутствующими хроническими процессами.
Реабилитация
В послеоперационный период и при назначении лекарственной терапии необходимо поддерживать здоровый образ жизни:
- Отказаться от курения и алкоголя;
- Ввести обязательные и посильные физические нагрузки;
- Избавиться от лишнего веса;
- Придерживаться правильного питания;
- Отрегулировать водно-солевой баланс.
Важная часть восстановления — соблюдение рекомендаций врача и поддержание комфортного психологического климата. В редких случаях для помощи пациенту назначают дополнительные консультации у психолога и рекомендуют смену деятельности.
Лечить ОАСНК лишь лекарствами недостаточно. Важная часть лечения — физиотерапия. Массажные процедуры направлены на улучшение движения биологических жидкостей и миогенную симуляцию. Гимнастика при атеросклерозе сосудов нижних конечностей подбирается лечащим врачом с учетом роста и веса пациента, стадии развития патологии и возраста. Выполнений упражнений для лечения атеросклероза нижних конечностей помогает также повысить эластичность мышечной ткани, улучшить координацию движений и выносливость.
Из дополнительных процедур назначают электрофорез, магнитотерапию или дарсонвализацию. Эти методы корректируют введение лекарственных препаратов, воздействуют импульсными токами и магнитными полями. Результат курса процедур — улучшение кровообращения, противовоспалительный и антибактериальный эффект, стабилизирование состояния сосудов.

Облитерирующий атеросклероз нижних конечностей — это не приговор. При правильном лечении и соблюдении рекомендаций врачей заболевание можно победить. Однако пациенту необходимо постоянно придерживаться специальной диеты, заниматься спортом и контролировать эмоциональное состояние. Чтобы избежать негативных и даже смертельных последствий недопустимо заниматься самолечением и использовать средства народной медицины без согласования с врачом.
Облитерирующий атеросклероз нижних конечностей, или периферическая болезнь сосудов, как его принято называть на Западе, — это широко распространенное заболевание, которое часто приводит к потере ног или даже гибели пациента.
Заболевание проявляется как недостаточность кровообращения нижних конечностей, вызванная атеросклеротическими изменениями в стенках, которые часто усугубляются тромбозами. Множество людей живет с недиагностированными тяжелыми проявлениями болезни, каждый день рискуя своим здоровьем и жизнью.
Причины и факторы развития патологии
Наиболее распространенная причина болезни — атеросклероз. Он представляет собой длительно текущий патологический процесс, во время которого стенка сосуда становится жесткой и в ней откладываются холестериновые бляшки, являющиеся источниками местного воспаления.

Эти образования сужают просвет сосуда, перекрывая доступ насыщенной кислородом крови к тканям. Они являются виновниками тромбоза, который несет угрозу не только пораженной конечности, но и всем органам тела.
Другие причины облитерирующего атеросклероза:
- Диабет. Высокое содержание сахара в крови повреждает артериальную стенку, способствуя образованию тромбов. У таких больных часто нарушен обмен липидов и повышено давление.
- Воспаление сосудов. Это состояние называется артериитом, или васкулитом. Причиной являются аутоиммунные реакции организма.
- Инфекции, такие как сальмонеллез и сифилис.
- Структурные дефекты (патологии сосудов, возникшие на этапе внутриутробного развития).
Факторы риска, повышающие вероятность возникновения болезни:
- несколько случаев смерти от инфаркта миокарда или инсульта в семье;
- возраст старше 50 лет;
- лишний вес;
- малоактивный образ жизни;
- курение;
- диабет;
- артериальная гипертензия;
- нарушения липидного обмена;
Классификация и течение болезни
Атеросклеротическая бляшка состоит из холестериновых отложений и покрыта фиброзными слоем ткани. Сердцевина постепенно растет, наполняясь содержимым и перекрывая просвет средних и крупных артерий, вплоть до полной окклюзии. Если жир прорывается в кровоток, происходит быстрое отложение тромбоцитов и фибрина на ложе бляшки. Так образуется тромб.
Эмболы имеют иное происхождение, являясь частичками опухоли или бородавчатых масс на пораженных инфекцией сердечных клапанах. Порой они формируются, если существуют преграды для физиологического тока крови: аневризма аорты, врожденные и приобретенные пороки сердца.

Когда происходят тромбоз, эмболия или травма, болезнь начинает манифестировать остро. Место остановки кровообращения и наличие дополнительных сосудов (коллатералей) определяют тяжесть симптомов и развитие осложнений.
Существует 4 стадии течения болезни:
- I. Болевые ощущения нарастают при тяжелой нагрузке и во время длительной ходьбы (более чем 1000 метров).
- II стадия:
- А: боль начинается при прохождении от 250 до 1000 м;
- В: при ходьбе от 50 до 250 м.
- Стадия критической ишемии. Болевой синдром возникает при полном спокойствии и во сне.
- Стадия дистрофических нарушений. На пятках и пальцах ног обнаруживаются некрозы, имеющие тенденцию перерастать в гангрену.
Симптомы и признаки
Только около половины пациентов имеют жалобы. Большая часть симптомов связана с ограничением кровообращения в ножных мышцах.
Наиболее частым проявлением является дискомфорт в одной или обеих икрах, а также бедрах. Неприятные ощущения возникают при ходьбе, подъёме по ступенькам, беге и прекращаются после небольшого отдыха. Такую боль называют перемежающейся. Она бывает тупой и колющей, сопровождается тяжестью, усталостью в ногах в течение дня. Иногда покалывания и спазмы беспокоят пациента ночью.
Другие симптомы включают:
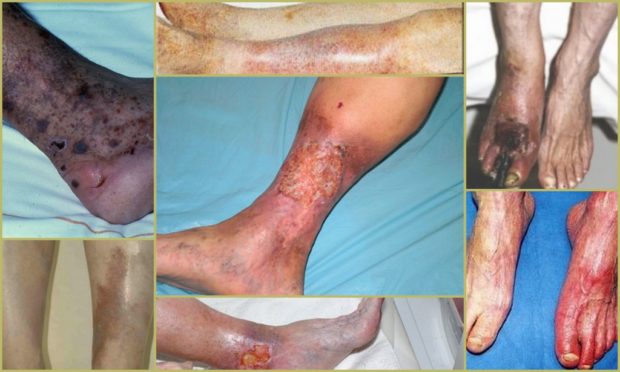
Фото нижних конечностей пациента с облитерирующим атеросклерозом:

Диагностика
Базовое обследование включает следующие мероприятия:
- Классическим признаком, который лежит в основе протокола определения заболевания, является боль, возникающая при ходьбе.
- Осмотр и прощупывание на поздних стадиях помогают выявить последствия болезни — очаги некроза и нарушенной чувствительности.
- Применяются специальные опросники, которые заполняются больным. Они помогают структурировать жалобы и клинические проявления для последующего анализа.
- Измерение лодыжечно-плечевого индекса. Для этого соотносится артериальное давление в верхних и нижних конечностях.
Инструментальные исследования:
- Нагрузочный тест предусматривает измерение давления в конечностях до и после беговой дорожки. При возникновении болевого синдрома во время обследования можно установить конкретную стадию болезни.
- УЗИ с доплером позволяет определить проходимость и уровень закупорки сосуда, а также изучить возможности коллатерального кровообращения.
- МРТ делает возможными визуализацию места сужения артерии в деталях и определение объема оперативного вмешательства, особенно если планируется стентирование.
- Ангиография (заполнение сосуда контрастом и определение его под рентгеновским излучением) — это диагностический и одновременно лечебный метод, поскольку, выявив сужение артерии, можно сразу провести баллонную дилатацию.
Лечение, реабилитация и трудовая экспертиза пациента
Консервативное лечение облитерирующего атеросклероза нижних конечностей предусматривает контроль артериального давления, коррекцию уровня липидов в крови, оптимизацию содержания сахара у больных диабетом и приём кроворазжижающих средств.
Лекарства, рекомендуемые врачами:
Дополнительные средства
- Анальгетики применяются с целью купирования болевого синдрома. Они уменьшают уровень стресса и успокаивают пациента, однако не стоит принимать их самостоятельно длительный период, поскольку они меняют клиническую картину и делают диагностику более сложной.
- Антигипертензивные препараты (бета-блокаторы, ингибиторы АПФ, диуретики) контролируют артериальное давление, которое, как правило, повышенное у подобных больных.
- Инсулин и глюкозоснижающие препараты необходимы людям с диабетом. Если у таких пациентов возникают неприятные ощущения в икрах и ступнях, нужно немедленно откорректировать дозировку медикамента.
В случаях, когда закупорка сосуда критическая и медикаментозное лечение не позволяет восстановить кровообращение в конечности, больному советуют хирургическое лечение облитерирущего атеросклероза. Его методами являются:
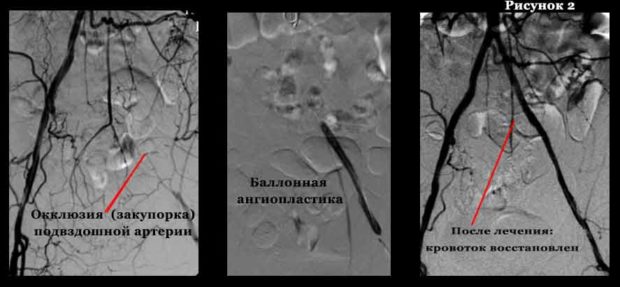
- Перкутанная (чрескожная) баллонная ангиопластика.

Способ предусматривает введение в пораженную артерию специального катетера. Под контролем рентгена, благодаря контрастному веществу, можно точно определить место тромбоза или сужения и расширить его баллоном, расположенным на конце трубки.
После того как доктор, выполняющий процедуру, убедится в том, что кровоток восстановлен, устройство убирается. Операция проводится под местной анестезией (медикаментозный сон возможен по желанию пациента).
Преимуществами данной техники являются возможность ее проведения во время диагностики, а также относительная дешевизна. Недостаток метода — высокий риск рецидива заболевания.
- Стентирование.
Процедура представляет собой установку металлического каркаса внутри артерии. Устройство вводится под контролем рентген-аппарата с помощью катетера. Однако этот метод тоже несовершенен: стент со временем снова обрастает тканью, в связи с чем может потребоваться повторная операция. Вмешательство имеет довольно высокую стоимость (более 1000 долларов), которая зависит от типа и свойств самого стента.
- Атерэктомия.
- Шунтирующие операции.

Наложение шунта — реконструктивное вмешательство, в основе которого лежат имплантация сосуда и искусственное создание коллатерали в обход преграды кровотоку. С этой целью применяются синтетические материалы или же трансплантаты вен со здоровых участков ног.
К сожалению, порой врачам приходится идти на крайние меры и проводить ампутацию конечностей на разных уровнях. Такая операция необходима, если развиваются некроз и гангрена, в случаях, когда болезнь выявлена слишком поздно или прогрессирует очень быстро при сопутствующей патологии, а предыдущее лечение не дало эффекта.
Облитерирующий атеросклероз является тяжелым заболеванием, ограничивающим активную деятельность пациентов. После проведенного лечения больному стоит пройти медико-социальную экспертизу (МСЭ) для определения сроков нетрудоспособности, назначения реабилитации или установления группы инвалидности, если в этом есть необходимость.
Ввиду тяжести заболевания и особенностей лечения важно проводить своевременную профилактику, которая включает следующее:
- прекращение курения;
- небольшая ежедневная активность: даже пропуск пары остановок транспорта ради пешей прогулки или выгул собаки имеют позитивное влияние на физическое и эмоциональное состояние;
- коррекция состава ежедневного пищевого рациона (ограничение содержания соли и животных жиров);
- поддержка оптимального веса;
- регулярный контроль артериального давления.
Облитерирующий атеросклероз сосудов нижних конечностей не всегда успешно поддается терапии и часто приводит к инвалидизации. Происхождение болезни тесно связано с артериальной гипертензией, нарушением обмена липидов и сахарным диабетом. Именно воздействие на эти негативные факторы правильным образом жизни и адекватным лечением значительно улучшает прогноз больного.
Для подготовки материала использовались следующие источники информации.
Атеросклероз представляет собой довольно распространенное заболевание, которое может поражать сосуды головного мозга, сердца и нижних конечностей. Обычно болезнь затрагивает крупные сосуды, но при отсутствии лечения распространяется даже на капилляры. Терапия патологического состояния длительная и трудная, особенно на запущенных стадиях, когда присоединяются осложнения.
Причины развития болезни
Атеросклерозом называют заболевание, при котором происходит закупорка важных сосудов холестериновыми бляшками, прикрепляющимися к стенкам и нарушающими кровообращение. При этом специалисты обращают внимание пациентов на длительный инкубационный период, при котором все симптомы нарушения отсутствуют.
Основными причинами развития болезни считаются следующие:
- Нарушение распределения липидов в организме, провоцирующие формирование бляшек.
- Повышение в крови уровня вредного холестерина.
- Заболевания, сопровождающиеся сгущением крови.
- Повреждение внутреннего слоя сосуда в результате различных факторов.
- Тромбофлебит начальной и средней степени.
- Сахарный диабет, провоцирующий поражение сосудистых стенок.
- Патологии щитовидной железы.
- Нарушение гормонального равновесия.
- Артериальная гипертензия, стенокардия и сердечная недостаточность.
- Расстройства со стороны печени, при котором нарушается переработка липидов.
- Ожирение тяжелой формы.
![]()
Стоит отметить, что при повышении уровня вредного холестерина в крови формирование бляшки происходит не всегда, поскольку у пациента должны быть очаги поражения внутреннего слоя сосудов, которые выступают в роли основы будущей бляшки.
Факторы риска
Атеросклероз нижних конечностей возникает не только при каких-либо заболеваниях. Некоторые факторы риска способствуют формированию бляшки. Наиболее частым фактором считается употребление чрезмерного количества жирной, жареной пищи, богатой вредными липидами, повышающими уровень холестерина в крови и нарушающие работу печени.
Помимо этого, способствует развитию патологии наследственная предрасположенность, алкогольная зависимость и многолетнее курение. Такие пациенты гораздо чаще страдают атеросклерозом, поражающим не только сосуды нижних конечностей.
Одним из факторов риска является мужской пол. Специалисты отмечают, что мужчины страдают от заболевания в несколько раз чаще женщин, что связано с выработкой гормонов. У женщин в организме в достаточном количестве продуцируется эстроген, который подавляет процесс образования вредного холестерина.
Недостаточное употребление жидкости и малоподвижный образ жизни считается дополнительным провоцирующим фактором, который усугубляет состояние сосудов и делает кровь более вязкой.
Классификация заболевания, локализация
Как правило, атеросклеротические бляшки локализуются в сосудах головного мозга, средостения и брюшной полости. В результате прогрессирования патологии происходит формирование бляшки в бедренной артерии. Далее бляшки формируются на стенках подколенной и большеберцовой артерии, что и провоцирует выраженные проявления.
Важно помнить, что бляшка локализуется только на поврежденной внутренней стенке сосуда, которая называется интима.
Заболевание классифицируют в зависимости от стадии его развития.
Особенности
От перехода болезни с первой стадии на последнюю проходит от 10 до 15 лет. Болезнь прогрессирует медленно, у некоторых немного быстрее, что зависит от индивидуальных особенностей организма.
Симптомы патологии
Атеросклероз нижних конечностей проявляется на 2,3 и 4 стадии. Первым признаком считается боль в ногах. На начальной стадии она слабо выражена. Проявляется после длительной ходьбы и полностью исчезает после непродолжительного отдыха. Пациент не считает признак симптомом атеросклероза, поэтому не посещает врача.
По мере прогрессирования состояния боль появляется даже при непродолжительной ходьбе. Больной проходит 100-150 м и ощущает сильную, резкую боль в голенях, распространяющуюся на бедра, а также стопы. При этом появляются признаки со стороны кожных покровов в виде побледнения, шелушения. Дополнительно пациент отмечает, что ноги постоянно холодные, их трудно согреть.
При отсутствии лечения появляется шелушение на кожных покровах. Через некоторое время присоединяются общие симптомы в виде слабости, быстрой утомляемости и снижения работоспособности. Пациент старается проводить больше времени в горизонтальном положении, у него появляются признаки депрессивного состояния. Некоторые говорят об ухудшении или полном отсутствии аппетита, головной боли.
На запущенной стадии боли в конечностях настолько сильные, что у пациентов нарушается сон. Анальгетики не помогают полностью устранить проявление. Постоянная боль провоцирует нервное расстройство, отсутствие сна приводит к нарушению психоэмоционального состояния. Пациенту становится трудно передвигаться даже в переделах собственного жилья, что только усугубляет состояние.
Именно на этом этапе в нижней части голени или на стопе могут появиться трофические язвы. Они имеют небольшой размер, не затрагивают глубокие слои кожи. Внешне очаги выглядят как небольшой покрасневший очаг, вокруг которого располагаются чешуйки сухой кожи. При длительном течении присоединяется воспаление, а язва затрагивает глубокие слои кожи, может поражать мышечную ткань.
Диагностика
Атеросклероз является довольно опасным заболеванием, особенно при поражении нижних конечностей. Именно поэтому диагностика должна быть своевременной и комплексной.
Наиболее эффективные методы обследования:
- Общий опрос и осмотр считается первым этапом обследования. Специалист выслушивает жалобы пациента, выявляет предположительные причины заболевания, а также уточняет время появления жалоб и длительность течения патологии. На основании данных опроса назначается дополнительная диагностика. После опроса врач осматривает область поражения, отмечает наличие или отсутствие внешних проявлений.
- Клиническое и биохимическое исследование крови является стандартным методом диагностики. Помогает выявить сопутствующие отклонения, а также склонность к тромбообразованию, которая играет важную роль в исследовании. Кровь берут из вены и отправляют в лабораторию.
- Анализ кровидля определения уровня вредного холестерина считается важным этапом диагностики. В зависимости от полученного результата врач делает вывод о степени запущенности заболевания.
- Доплерография – ультразвуковое исследование сосудов, при котором определяется их проходимость, обнаруживаются очаги повреждения внутреннего слоя. Исследование считается очень важным. Поскольку позволяет определить степень запущенности состояния.
![]()
- МР-ангиография- — еще один вид исследования, при котором с помощью компьютерного томографа врач изучает сосуды нижних конечностей, брюшной полости и средостения. Результат помогает выявить сосуд, который поражен.
- Диагностика артерий на мультиспиральном томографе обычно проводится с применением контрастного вещества. Его вводят внутривенно, после чего томограф помогает определить проходимость сосудов и выявить новые коллатерали, образованные при полной закупорке основной артерии.
На основании данных диагностики ставится окончательный диагноз и назначается лечение.
Лечение заболевания
Для устранения симптоматики заболевания и предотвращения осложнений используются медикаменты, рецепты нетрадиционной медицины и хирургические методы. Лечение всегда дополняется диетой и физическими упражнениями.
Атеросклероз нижних конечностей лечится препаратами из разных групп, которые снимают воспаление, расширяют сосуды и помогают нормализовать кровообращение, а также снизить риск осложнений.
Наиболее эффективные медикаменты:
- Средства для расширения сосудов (Трентал, Пентоксифиллин) помогают облегчить кровообращение на любой стадии патологического процесса. Средства вводятся внутривенно с помощью капельницы. В сутки пациент получает 5 мл препарата, растворенного в 200 мл натрия хлорида 0,9%. Процедуру проводят от 10 до 20 дней подряд в зависимости от степени запущенности состояния.
- Препараты для улучшения питания тканей (Актовегин, Солкосерил) считаются лучшим способом профилактики осложнений. Эффект достигается быстрее при внутривенном введении растворов. Суточная дозировка Актовегина или Солкосерила составляет 5-10 мл, курс лечения состоит из 15-20 ежедневных внутривенных вливаний. Препарат содержит экстракт из крови телят, считается безопасным, но действует эффективно.
![]()
- Спазмолитики (Но-шпа, Спазмалгон) снимают спазм мышечного слоя сосудов, что также улучшает кровообращение и снимает боль. Обычно больному назначают таблетки. Принимать их необходимо по 2 штуки 2 раза в сутки. Длительность курса составляет 10 дней.
- Нестероидные противовоспалительные препараты (Ибупрофен, Кеторол) назначаются при выраженных болях, а также присоединении воспалительного процесса. Пациентам назначают таблетки, которые необходимо принимать 2 раза в сутки по 1 штуке. Максимальная продолжительность курса не должна превышать 7 дней.
- Местные противовоспалительные и антибактериальные средства, например, Левомеколь назначаются при появлении трофических язв. Раны обрабатываются мазью утром и вечером на протяжении 2 недель. Если трофическая язва стала глубокой, мазь разрешается наносить под повязку, менять ее необходимо ежедневно до улучшения состояния тканей.
- Препараты для снижения уровня вредного холестерина в крови (Аторвастатин, Флувастатин) позволяют предотвратить усугубление симптоматики за счет образования новых бляшек. Таблетки следует принимать на протяжении 4 недель. Дозировка определяется в зависимости от запущенности состояния, колеблется в пределах 10-80 мг в день.
- Антикоагулянты (Гепарин, Варфарин) используются с целью предупреждения прикрепления к холестериновым бляшкам тромбов. Препараты предупреждают формирование сгустков и разжижают кровь. Вводятся в кожу живота или плеча в дозировке от 5000 до 20000 ЕД в сутки. Длительность курса составляет 5-10 дней.
![]()
- Антиагреганты (Аспирин кардио, Кардиомагнил)назначают пациентам, у которых атеросклероз сочетается с сердечной недостаточностью и сгущением крови. Таблетки помогают предупредить тромбообразование, но действуют по другому принципу. Принимать их разрешается на протяжении 2-4 недель по 1-2 таблетки в сутки, доза подбирается индивидуально.
- Антибиотики (Ципрофлоксацин, Азитромицин) показаны в случае присоединения воспаления, помогают предотвратить попадание инфекции в кровь. Обычно они необходимы при развитии трофических язв на запущенной стадии атеросклероза. Пациентам назначают таблетки курсом 10 дней, принимать необходимо по 1 штуке 2 раза в сутки.
- Фибраты (Клофибрат) обладают способностью нормализовать липидный обмен и снижать уровень холестерина в крови. Назначаются в запущенных случаях, когда другие средства не помогают облегчить течение патологии. Курс длится от 20 до 30 дней, больной должен употреблять по 2 капсулы средства 3 раза в сутки.
- Витамины для укрепления сосудистой стенки, например, Аскорутин назначаются в составе комплексного лечения. Они не помогают лечить заболевание, но облегчают течение за счет улучшения состояния сосудистой стенки. Средство снижает проницаемость капилляров и обладает ангиопротекторными свойствами. Принимать его необходимо не менее 20 дней по 2 таблетки 3 раза в сутки.
Только использование нескольких медикаментов помогает эффективно бороться с симптоматикой патологии и предупредить осложнения.
Рецепты нетрадиционной медицины не помогают полностью избавиться от болезни, но могут применяться в качестве средства облегчения состояния.
Смесь на основе меда, лимона и чеснока считается хорошим способом снижения холестерина в крови и укрепления сосудов. Необходимо измельчить 5 лимонов вместе с кожурой, а также 5 средних головок чеснока. После этого соединить компоненты и добавить 500 мл меда, оставить на 1 день для настаивания. Употреблять смесь по 1 ст. л. в утреннее время, пока состав не закончится.
Спиртовая настойка боярышника обладает терапевтическими свойствами. На 200 г предварительно измельченных ягод необходимо добавить 250 мл спирта или водки. Настаивать средство необходимо 2 недели, профильтровать, принимать по 3 мл утром. Курс лечения длится не мене 14 дней.

Лечебные свойства боярышника
Терапия огуречным соком помогает улучшить состояние сосудов. Необходимо на протяжении 3 недель утром натощак употреблять по 100 мл сока. Готовить его следует непосредственно перед приемом.
Настой на основе семян укропа также считается хорошим профилактическим средством. На 300 мл кипятка понадобится 1 ст. л. семян, настаивать необходимо 20 мин. Профильтрованный состав разделить на 4 части и употреблять в течение дня. Длительность курса – 2 недели.
Атеросклероз нижних конечностей не может быть вылечен без соблюдения специальной диеты. Она предполагает исключение из рациона продуктов с высоким содержанием вредного холестерина, а также липидов.
Следует исключить из меню следующие продукты:
- Копчености.
- Жирные молочные продукты (сыр, молоко, творог).
- Жирное мясо (свинина, мясо утки, гуся).
- Жареные блюда.
- Соленые и жареные орехи.
- Яйца в жареном виде.
- Сало, сливочное масло.
- Жареный картофель.
- Сдоба.
- Кондитерские изделия.
- Майонез и другие соусы.
- Маринады.
- Консервы.
- Жирная копченая рыба, соленая рыба.
![]()
Помимо этого, стоит полностью исключить из меню алкоголь. Рацион должен состоять из супов, нежирного мяса в небольшом количестве, каш. Полезно употреблять свежие ягоды, фрукты и овощи. Из напитков стоит отдать предпочтение зеленому чаю, морсу и свежеотжатому соку. Порции должны быть маленькими, приемы пищи стоит повторять не реже 4 раз в сутки.
Примерное суточное меню должно включать полезные и безопасные блюда. На завтрак можно употребить овсяную кашу на воде, а также выпить зеленый чай. Обед должен включать первое блюдо, например, картофельный суп на нежирном курином бульоне, а также рисовую кашу и куриную котлету, приготовленную на пару.
На ужин можно употребить тушеную капусту и небольшое количество нежирной морской рыбы, приготовленной на пару или сваренной. Перед сном следует выпить стакан обезжиренного кефира. Между основными приемами пищи разрешается употреблять сухофрукты, ягоды и небольшое количество грецких орехов.
Для закрепления результатов лечения пациенту рекомендуется выполнять комплекс из нескольких простых упражнений.
Они помогут нормализовать кровообращение и улучшить состояние сосудов:
Этот небольшой комплекс повторять ежедневно, лучше в утреннее время. Во время занятий не должно появляться боли или других неприятных ощущений. Одежда пациента должна быть удобной, комнату следует предварительно проветрить. Упражнения лучше выполнять медленно.
В некоторых случаях консервативная терапия не улучшает состояние пациента, поэтому показана операция. Ее проводят при появлении трофических язв, инфицировании тканей, развитии тяжелых осложнений.
Специальной подготовки к операции не требуется. Пациент проходит курс терапии, несколько дней находится под наблюдением врача. Ему измеряют артериальное давление, оценивают состояние кожных покровов.
После этого выбирают тип вмешательства. Как правило, операция предполагает замену пораженного участка сосуда на здоровый или введение в сосуд специального приспособления (шунта или баллона), которое будет расширять просвет и нормализует кровообращение.
Операция проводится под общим наркозом, период реабилитации длится от 2 до 6 недель в зависимости от типа вмешательства, возраста пациента и сопутствующих осложнений. В это время пациент придерживается строгой диеты, ему запрещается нагружать конечности. Дополнительно он принимает назначенные медикаменты.
Образ жизни после лечения
После терапии пациенту рекомендуют продолжать выполнять упражнения и соблюдать диету. Если же проводилась операция, гимнастику можно делать не ранее, чем через 2 недели. В каждом случае сроки могут отличаться.
В первые несколько месяцев стоит исключить тяжелые нагрузки на конечности, но полезно плавать. Это помогает улучшить кровообращение, но не создает дополнительную нагрузку на конечности. Пациентам категорически противопоказан алкоголь в больших количествах, рекомендуется бросить курить.
Здоровый образ жизни должен стать для больного привычным, только так можно предотвратить рецидив.
Прогноз и осложнения
При своевременном обращении к специалисту прогноз для пациента благоприятный. Медикаменты помогают улучшить состояние и предотвратить осложнения.
Если же болезнь запущена, последствия могут быть разнообразными:
- Инфицирование трофических язв.
- Нарушение кровообращения.
- Гангрена конечности в результате отсутствия кровоснабжения.
- Заражение крови в результате проникновения в нее инфекции.
- Потеря стопы или конечности до колена.
Такие осложнения возникают при тяжелом течении атеросклероза и отсутствии лечения.
Атеросклероз – распространенное и опасное заболевание, которое поражает сосуды нижних конечностей и приводит к тяжелым осложнениям. Здоровый образ жизни и своевременное лечение позволит предотвратить последствия.
Оформление статьи: Владимир Великий
Видео об атеросклерозе
Доктор Мясников от атеросклерозе сосудов ног:
Читайте также:







