Спорт дети коленный сустав
Содержание
- 1 Анатомия коленного сустава ребенка
- 2 Анамнез и физикальное исследование
- 3 Лучевая диагностика
- 4 Специальные методы
- 5 Читайте также
- 6 Литературные источники
Анатомия коленного сустава ребенка [ править | править код ]
У детей и подростков кости, хрящи, связки и мышцы коленного сустава активно развиваются. Механика движений в коленном суставе ребенка при этом такая же, как у взрослых, а основное функциональное отличие состоит в присутствии в костях ростковых хрящей. Дистальный ростковый хрящ бедренной кости по форме похож на два перевернутых парашюта, охватывающих оба мыщелка и соединяющихся по центру кости. Соединение латеральной и медиальной части хряща приходится на наиболее вогнутую часть межмыщелковой ямки, а в переднезаднем направлении пронизывает дистальный отдел бедренной кости на всю толщину. Толщина росткового хряща составляет 2— 3 мм. У медиального края латерального мыщелка, рядом с хрящом, прикрепляется передняя крестообразная связка.
Ростковый хрящ большеберцовой кости напоминает абсолютно плоский диск: центр ее расположен на том же уровне, что и края. У детей передняя часть хряща сливается с ростковым хрящом, лежащим в области бугристости большеберцовой кости. По мере формирования скелета апофиз в области бугристости обособляется, в результате чего ростковый хрящ принимает описанную форму.
Устройство связочного аппарата, менисков, суставных поверхностей мыщелков бедренной и большеберцовой костей, надколенника такое же, как у взрослых. У детей и подростков передняя крестообразная связка целиком прикрепляется в пределах суставной части эпифизов, на большеберцовой кости—к верхнему эпифизу и его ростковому хрящу.
Анамнез и физикальное исследование [ править | править код ]
Лучевая диагностика [ править | править код ]
Рентгенологическое обследование включает четыре снимка: в прямой, боковой, осевой (для надколенника) и туннельной проекциях. С их помощью можно обнаружить патогномоничные симптомы, облегчающие диагностику некоторых заболеваний (переломов, вывихов надколенника, опухолей, остеохондром). Дополнительные методы — сцинтиграфия костей, КТиМРТ.
Специальные методы [ править | править код ]
Для диагностики травм хрящей проводят пальпацию надколенника и мыщелков бедренной кости и тест Вильсона. Последний выполняют для исключения рассекающего остеохондроза медиальной части наружного мыщелка. Голень поворачивают внутрь, затем ногу сгибают и разгибают в коленном суставе. В момент поворота межмышелковое возвышение большеберцовой кости соприкасается с зоной расслоения хряща и вызывает боль, ослабевающую при развороте голени наружу. Боль при разгибании ноги до 30° позволяет с большой уверенностью говорить о рассекающем остеохондрозе. При пальпации мыщелков бедренной кости можно обнаружить дефект хряща, так как большая часть мыщелков не закрыта надколенником. При тщательной пальпации можно очень точно указать область дефекта или остеохондрального перелома. Боль при пальпации бывает также признаком ушиба хряща или кости. Боль в переднем отделе сустава при его активном переразгибании и надавливании на надколенник указывает на деформирующий остеоартроз бедренно-надколенникового сочленения, а болезненность верхушки надколенника характерна для синдрома Ларсена—Юханссона. Боль в области связки надколенника возникает при ее тендините (колено прыгуна), боль и увеличение бугристости большеберцовой кости — при остеохондропатии бугристости большеберцовой кости.
Для диагностики повреждений менисков обычно используют пробы Мак-Марри и Эпли. Проба Мак-Марри состоит в следующем: ногу полностью сгибают в коленном суставе, а затем разгибают, поворачивая голень наружу или внутрь. Пробу Эпли проводят в положении на животе, колено сгибают под углом 90° и прижимают большеберцовую кость к бедренной, затем поворачивают голень наружу и внутрь. Боль при обеих пробах и при пальпации в проекции суставной щели указывает на поражение мениска.
Состояние коллатеральных связок проверяют с помощью абдукционного и аддукционлого тестов при сгибании ноги на 30° в коленном суставе ребенка(смещение голени в стороны). Если удается сместить голень, вероятен разрыв одной из коллатеральных связок или перелом Салтера—Харриса. Тот же тест, положительный при полностью разогнутой ноге, также может быть признаком разрыва крестообразной связки или перелома Салтера-—Харриса.
У больных с синдромом Дауна, Марфана, Моркио, несовершенным остеогенезом I типа и псевдохондродисплазиеи возможна нестабильность коленного сустава в сагиттальной и горизонтальной плоскостях и слабость задненаружного связочного аппарата коленного сустава. Многие нарушения у больных с наследственными синдромами могут быть лишь частью синдрома, а не самостоятельным ортопедическим заболеванием. Например, боль в переднем отделе коленного сустава весьма характерна для врожденного вывиха надколенника и остеоониходисплазии (синдрома, включающего гипоплазию и расщепление ногтей, гипоплазию или отсутствие надколенника, недоразвитие латерального мыщелка бедренной кости и головки малоберцовой кости, костные шпоры на подвздошной кости, сгибательную контрактуру локтевых суставов с уменьшением головок плечевой и лучевой костей). У больных с синдромом Марфана часто имеется слабость связочного аппарата. Для синдрома Дауна характерны переразгибание в коленном суставе, привычные вывихи надколенника и бедренной кости. Уменьшение подвижности суставов, втяжения кожи и стрии — патогномоничные симптомы артрогрипоза. Иногда постоянное переразгибание в коленном суставе обнаруживают у больных с позвоночной расщелиной или врожденным вывихом колена. Х-образное искривление ног характерно для синдрома Моркио (мукополисахаридоз типа IV) и хондроэкто-дермальной дисплазии (синдрома Эллиса,—ван Кревельда. При рахите искривление ног чаще О-образное, хотя возможно и Х-образное.
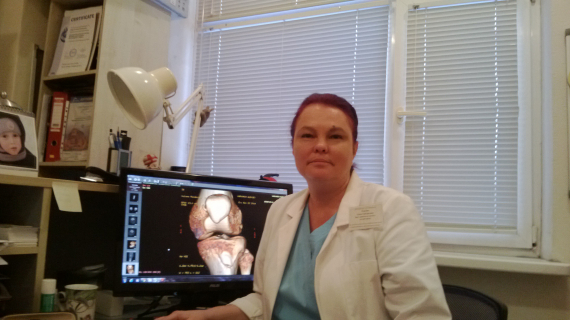
Рассказывает к.м.н., детский хирург, руководитель Центра артрологии и реабилитации детей с повреждениями и заболеваниями суставов Детской городской клинической больницы №9 им. Г.Н. Сперанского Елена Григорьевна Плигина.
Коленный сустав – самый крупный в организме человека и наиболее часто подверженный травмам. Почти каждый ребенок хоть раз в жизни падал и разбивал коленку, но в случае, если падение будет более серьезным, ребенок может получить травму коленного сустава.
Какой диагноз могут поставить ребенку, который повредил колено?
Каковы симптомы серьезной травмы коленного сустава?
Отек мягких тканей в области сустава, увеличение сустава в объеме;
Выраженная болезненность при движениях в суставе, особенно при попытке наступить на ногу;
Ограничение подвижности сустава (больной не может согнуть ногу).
Лучше всего сразу вызвать скорую помощь: это самый простой и надежный способ доставить пациента в стационар, ограничив подвижность сустава. К тому же, врачи скорой помощи обязательно дадут ребенку безопасное обезболивающее.
В ожидании скорой помощи обеспечьте пострадавшему суставу полный покой: не просите ребенка подвигать ногой, не давайте ему вставать и наступать на больную ногу. Все это может усилить болевой синдром и ухудшить состояние сустава. Спокойно дождитесь приезда врача. Чтобы уменьшить боль и отек сустава, сделайте ребенку холодный компресс или приложите к суставу лед, обернутый в плотную ткань.
Как это лечится?
Несколько лет назад ребенку с гемартрозом коленного сустава почти всегда требовалась диагностическая операция на колене. Сегодня операцию могут заменить своевременно сделанные КТ и МРТ сустава; операции на суставах проводятся только по определенным показаниям.
В настоящий момент операции на коленном суставе проводятся малоинвазивным эндоскопическим методом (артроскопия) – при помощи высокотехнологичного оборудования. При этом делается два или больше небольших разреза по 5 мм каждый: через один разрез в полость сустава вводится оптика, другие предназначены для введения эндоскопических инструментов. Артроскопия проводится при постоянном токе жидкости (0,9% раствор NaCl – жидкость, инертная для человеческого организма), что позволяет провести полноценную санацию сустава – промывание от крови, сгустков, фрагментов поврежденной синовиальной оболочки.
Восстановление после операции и курса лечения занимает от нескольких недель до нескольких месяцев, в зависимости от характера травмы. Реабилитация после артроскопии начинается на следующие сутки после операции и проводится в течение всего срока пребывания ребенка в стационаре. Для дальнейшего восстановительного лечения дети госпитализируются в клинику через 2 недели – 1 месяц после выписки (в зависимости от вида проведенной операции) для перевода в загородное ортопедическое отделение – (филиал) ДГКБ св. Владимира. В первые же часы после операции в детской больнице им. Г.Н. Сперанского проводятся первые реабилитационные действия, позже дети проходят полный курс реабилитации на базе больницы.
А если время упущено?
К счастью, даже таким пациентам можно помочь. В Центре артрологии и реабилитации детей с заболеваниями и травмами суставов при ДГКБ №9 им. Г.Н. Сперанского оперируют и лечат детей даже с последствиями застарелых травм суставов. Но, конечно, лечение даст наибольший эффект, если обратиться к специалистам как можно скорее. Если у вас появилось подозрение, что ребенок повредил сустав – колено, локоть, … - срочно обратитесь в Центр для консультации.
Как избежать травмы колена в детском возрасте?
Чаще всего травмы коленного сустава происходят во время занятий спортом: хоккеем, баскетболом, роликовыми коньками, футболом. В группе риска оказываются дети, которые с ранних лет задействованы в спорте высоких достижений: они больше времени проводят на тренировках и очень отдаются игре, забывая об осторожности.
С большой осторожностью нужно ставить детей на горные лыжи и особенно сноуборд: эти виды спорта подразумевают большую нагрузку на коленные суставы (спуск с горы всегда производится на полусогнутых ногах, что само по себе не вполне естественно). Отказываться от лыж и сноуборда не нужно, но стоит всегда использовать средства защиты и не перегружать суставы чрезмерной нагрузкой.
Также в группе риска находятся дети, у которых с ранних лет наблюдается гипермобильность суставов. Само по себе это не является патологией, но большие физические нагрузки таким детям противопоказаны и часто приводят к дегенеративным заболеваниям коленного сустава. Такие дети очень привлекательны для тренеров, особенно гимнастики, фигурного катания: особенности их соединительной ткани в спорте высоких достижений становится преимуществом. Однако, несмотря на то, что такие дети действительно могут делать успехи, нужно относиться к физическим нагрузкам с большой осторожностью: излишняя нагрузка может спровоцировать дегенеративное заболевание суставов. Так, одно из заболеваний, которое грозит детям с гипермобильностью суставов – рассекающий остеохондрит. К счастью, детский организм обладает высокими регенеративными возможностями и при грамотном и своевременном лечении возможно полностью вылечить начинающееся опасное заболевание.
Как защитить суставы от травм? Общие правила для всех видов спорта.
Всегда используйте средства защиты коленных суставов во время занятий любым спортом, особенно контактными видами спорта.
Не позволяйте ребенку заниматься активным спортом, если он нездоров, у него кружится голова или есть другие состояния, не позволяющие контролировать свои движения.
Контролируйте уровень нагрузки. Если ребенок занимается активным спортом, регулярно посещайте врача-ортопеда.
Прежде чем отдать ребенка в спортивную секцию, посоветуйтесь с врачом ортопедом.
Если ребенок, начав заниматься спортом, стал часто жаловаться на боли в области суставов, незамедлительно обратитесь за консультацией к специалисту: раннее обращение повышает вероятность полного выздоровления.
Специалисты в области спортивной реабилитации справедливо полагают, что работоспособность спортсмена во многом зависит от возможностей опорно-двигательного аппарата адаптироваться к запредельным физическим нагрузкам. При этом как в профессиональном, так и в любительском спорте трудно найти нетравмированного атлета. Одна из самых распространенных жалоб спортсменов – боли в коленях. По статистике, такие проблемы составляют около 30% обращений к травматологам-ортопедам и спортивным врачам.
Как правильно подходить к диагностике, реабилитации и предотвращению рецидивов заболеваний коленного сустава у любителей и профессионалов самого массового вида легкой атлетики – бега – попробуем разобраться.
Боль в колене: с чего все начинается
С возрастом проблемы коленного сустава усугубляются – сустав стирается и у профессионалов, и у любителей. Как показывают исследования британских ученых, у профессионального бегуна после 15–20 лет тренировок хондромаляция (повреждения хряща коленного сустава, разрушение его хрящевого покрова) в подавляющем числе случаев наступает в полном объеме. Страдают от такой патологии и возрастные непрофессионалы, активно занимающиеся бегом.
Активнее работаем руками!
Диагностика патологии коленного сустава требует комплексного подхода с применением современных методик, позволяющих не только выявить, но и оценить характер травмы для выбора оптимального метода лечения.
На сегодняшний день в практической медицине существуют простые и информативные клинические тесты для определения дисфункций коленного сустава. К сожалению, эти тесты не всегда применяются в ежедневной практике спортивных врачей и врачей-реабилитологов.
Не призывая отказаться от рентгенографии, МРТ, компьютерной томографии и других аппаратных методов диагностики, доктор Нечаев рекомендует коллегам чаще использовать в клинической практике набор проверенных и хорошо зарекомендовавших себя мануальных тестов:
Тест на хондромаляцию пателлы: доктор пальцами, заведенными под пателлу до хряща, должен нащупать, есть ли болезненность пателлы по краям. Если есть воспаление, значит, пациент будет чувствовать боль.
Тест Кларка: доктор смещает коленную чашечку пациента, лежащего на спине, в сторону стопы, прижимая ее вниз, и просит пациента приподнять ногу или сократить четырехглавую мышцу бедра. Из-за того, что коленная чашечка прижата к трохантерам, происходит движение коленной чашечки, и, если она шероховата и воспалена, возникает сильный болевой синдром.
Тест, позволяющий выявить не только наличие истирания хряща, но и его локализацию. Пациент лежит на спине, одна нога выпрямлена, обследуемая нога согнута в колене и стоит на стопе на кушетке. Пациенту предлагается менять угол наклона колена на 30, 60, 90, 120 градусов с одновременным сокращением четырехглавой мышцы бедра. Когда появляется боль, врач должен отодвинуть пателлу в медиальную сторону. Если боль исчезает, значит, в этой зоне поврежден хрящ.
Фармакопея VS Ортопедия: кто кого?
Согласно рекомендациям Европейского сообщества по лечению болей в колене 2019 года, алгоритм терапии должен включать и фармакологические, и немедикаментозные методы лечения.
На первом этапе предлагается фармакотерапия (парацетамол, глюкозамина/хондроитина сульфаты и т.д.). При неэффективности подобной терапии – местные стероиды, капсаицин, другие лекарственные средства в сочетании с ортопедической коррекцией нарушений. Если все это не дает желаемого результата, рекомендуются хирургические методы лечения с заменой сустава.
Да, если спортсмен прибежал к финишу с нестерпимой болью в колене, врач обязан оказать скорую помощь: массаж льдом и использование любых противовоспалительных мазей. Однако профилактика таких состояний должна начинаться задолго до старта. На тренировках необходимо уделять особое внимание растяжке, разминке и заминке ног.
Большую роль в профилактике заболеваний суставов у бегунов играет правильно подобранная обувь. На соревнования лучше выходить в удобных старых кроссовках, в которых тренировались несколько недель перед стартом. Вопреки бытующему мнению, никакие диеты не являются эффективным средством лечения мышечных и суставных болей. Единственное, что может дать, например, голодание и безуглеводная диета – это некоторое облегчение болевого синдрома.
Из множества брендов, которые занимаются такими ортезами, доктор Нечаев выделяет медицинскую систему ФормТотикс. Разработана она в Новой Зеландии и вот уже больше 40 лет пользуется высоким авторитетом у любителей спорта, профессиональных спортсменов и спортивных врачей всего мира.
Боль в колене – патологический симптом, который указывает на развитие целого ряда заболеваний. Причина его возникновения может крыться в воспалении, активном росте костей, избыточных нагрузках, травмах и т.д. Если у ребенка болит колено одной ноги в течение 5-7 дней, следует показать его педиатру. Нарастание болей в 88% случаев сигнализирует об органическом поражении суставов и внесуставных тканей.
Причины
Колено – один из самых крупных суставов в человеческом теле, который соединяет надколенник с большеберцовой и бедренной костью. В связи с отсутствием внешней защиты в виде мышечной или жировой прослойки именно эта часть скелета больше подвержена травматизму.
Если у ребенка болят колени, причины патологического состояния могут крыться в негативном воздействии как экзогенных, так и эндогенных факторов.

Травматизм – наиболее распространенная причина возникновения боли в коленном суставе у детей. Повреждение костных и мышечных структур, связок и сухожилий может быть вызвано ушибами, резким движением или поворотом, падением, ударом мяча и т.п. Все эти факторы могут привести к:
- вывихам;
- подвывихам;
- переломам;
- растяжению связок или сухожилий;
- повреждению хрящевых дисков (менисков).
У детей в возрасте до 14 лет даже незначительные ушибы могут сопровождаться смещением коленной чашечки и разрывами связочных волокон.
Возникновение вышеперечисленных травм у ребенка всегда идет в совокупности с сильными болями, гематомами, онемением кожи или отеком тканей.
Дискомфорт в нижних конечностях может быть следствием избыточных физических нагрузок, возникающих во время активных игр. Если ребенок жалуется на боль в коленях после посещения спортивной секции, причиной тому является перегрузка костно-связочных системы. Также боли часто возникают при:
- езде на велосипеде;
- избыточном весе;
- многократных прыжках;
- подъеме по лестнице.
Боль при сгибании ног свидетельствуют о перетренированности мышц и растяжении связок. Чтобы улучшить состояние ребенка, желательно снизить уровень нагрузок.
Для предотвращения осложнений рекомендуется использовать эластичные бинты или специальные коленные ортезы.
Боль в колене у ребенка часто вызвана причиной, связанной с инфекционными заболеваниями – ревматизмом, артритом, тендинозом, бурситом. К проявлениям септического поражения хрящей и прилегающих тканей относятся:
- ограниченность движений;
- болезненные ощущения при пальпации;
- отек конечностей;
- локальное повышение температуры;
- гиперемия кожи.
Воспалительные процессы в нижних конечностях приводят к обострению болей при ходьбе или беге, субфебрильной лихорадке, снижению аппетита и общему ухудшению самочувствия ребенка. В случае возникновения таких симптомов необходимо обратиться за помощью к педиатру или терапевту.
Существует целый ряд врожденных заболеваний, которые невозможно выявить во время внутриутробного развития и в первые месяцы жизни ребенка. Некоторые из них связаны с патологиями соединительной ткани, связочно-мышечных структур и костей. К числу наиболее распространенных заболеваний, сопровождающихся болями, относятся:
- болезнь Марфана;
- аномалии тазобедренного сустава;
- плоскостопие;
- остеохондропатия;
- опухоли костей.
В случае развития серьезного заболевания ребенок может жаловаться на боли и тугоподвижность суставных сочленений, покалывание и онемение тканей в области поражения. При отсутствии должного внимания со стороны родителей могут возникать осложнения в форме остеомиелита, косолапости, тендинита, бурсита и т.п.
Выход коленной чашечки за границу пазов, находящихся на бедренной кости, провоцируют сильные боли у ребенка. Причиной такого состояния может стать вывих или подвывих коленного сустава. Сухожилия, которые соединяются с бугристостью на бедренной кости и прямой мышцой, формируют V-образное углубление. Резкое движение приводит к выскальзыванию надколенника и увеличению его подвижности.
Такие травмы чаще возникают у подростков во время активных игр – футбола, волейбола, баскетбола или хоккея. Избыточные нагрузки на нижние конечности и резкие движения влекут за собой подвывихи и, как следствие, боль в ногах.
Если у подростка болят колени, это может сигнализировать об остеохондропатии апофизов бугристости большеберцовой кости. Такое состояние возникает у ребенка 11-18 лет. Развитие болезни Осгуда-Шлаттера связано с активным ростом костей и хрящей.
Патологический процесс связан с перенапряжением сухожилий четырехглавой мышцы. Провокаторами воспаления могут стать чрезмерные физические нагрузки, ушибы и другие травмы, поэтому остеохондропатия чаще диагностируется у мальчиков 12-14 лет.
Заболевание характеризуется омертвением мыщелка трубчатой кости и расположенного под ним костного слоя. При повреждении упомянутых структур появляется дискомфорт в суставе во время ходьбы. Причина развития остеохондрита у ребенка в 77% случаев кроется в чрезмерных нагрузках во время занятий спортом.
Несвоевременное лечение патологии влечет за собой разрушение суставной поверхности и блокаду колена.

Редкое заболевание возникает по причине некротического поражения мыщелка бедренной кости. При развитии патологических процессов в надколеннике у малыша возникают жалобы на боли во время ходьбы, которые усиливаются при пальпации.
Дискомфорт в области суставных сочленений у ребенка часто провоцируется заболеваниями таза, к числу которых относятся:
- серповидно-клеточная анемия;
- аваскулярный некроз;
- перелом бедренной кости;
- инфекционный артрит;
- дисплазия суставов.
В возрасте 11-14 лет у детей может диагностироваться смещение бедренной кости в отношении шейки бедра. Боль в суставе – основной признак развития патологии у ребенка.
Заболевание характеризуется тугоподвижностью и воспалением хрящей у ребят до 16 лет. Детский артрит часто встречается у малышей 1-2 лет, поэтому вовремя его диагностировать очень сложно. К типичным симптомам болезни можно отнести:
- отек тканей сзади под коленом;
- кожные высыпания в области воспаления;
- гиперемия кожных покровов;
- утренняя скованность;
- выраженные боли в суставах.
При развитии артрита у маленького ребенка не получается совершать недавно освоенные движения – ползать, ходить или сидеть. Спустя 3-5 дней после воспаления суставных хрящей происходит поражение внесуставных структур, о чем свидетельствует отек конечностей. По ночам дети плохо спят из-за возможного усиления дискомфорта, а также отказываются от употребления пищи.

Диагностика
Своевременность лечения заболеваний во многом зависит от внимательности родителей. Если ребенок жалуется на боли в ногах, многие списывают появление симптома на ушибы, подвывихи, ссадины и т.д. Запоздалая диагностика и терапия влечет за собой серьезные, а иногда необратимые последствия. Поэтому при возникновении жалоб на состояние здоровья специалисты рекомендуют проходить обследование у педиатров.
Если боли не проходят в течение недели, в 70% случаев это свидетельствует о дегенеративных и воспалительных процессах в суставе.
Диагноз становится на основании физикального обследования и анамнеза больного. При отсутствии видимых изменений в костно-хрящевых образованиях применяются аппаратные методов диагностики:
- анализ крови;
- УЗИ конечностей;
- МРТ суставов;
- рентгенография.
В случае септического воспаления внутрисуставных структур может потребоваться пункция с целью определения возбудителя и типа инфекции. По результатам лабораторного и аппаратного исследования специалист определяет форму заболевания и составляет подходящую схему терапии.
Лечение
При отсутствии серьезных патологий прибегают к консервативной терапии, направленной на подавление воспаления, купирование болей и регенерацию поврежденных структур. В случае частичного разрушения хряща или образования внутри суставной сумки остеофитов прибегают к оперативному вмешательству.

Мануальная терапия улучшает кровообращение в околосуставных тканях и их питание полезными веществами, которые поступают с током крови. Это приводит к ускорению регенерационных процессов. До проведения массажа рекомендуется делать упражнения из ЛФК, принимать горячий душ или совершать растирания с согревающими мазями.
- растирание поверхностных слоев кожи;
- разминание мышц и связок;
- давление на околосуставные ткани;
- сгибание и разгибание ноги в колене.
Заканчивается сеанс мануальной терапии легким поглаживаем, обеспечивающим расслабление мышечно-связочных структур.
Принципы терапии зависят от формы патологии и причин ее возникновения. Для купирования воспаления и болей в районе поврежденного колена используются лекарства симптоматического и этиотропного действия. Первые нацелены на купирование симптомов, а вторые – на ликвидацию причин их возникновения.
Для устранения проблемы у ребенка могут использоваться такие группы медикаментов:
Согревающие компрессы и мази не используют при инфекционном воспалении по причине возможного прогрессирования патологических процессов.
Дополнительно рекомендуется прибегать к ЛФК, физиолечению, а также делать компрессы и использовать эластичные бинты для уменьшения нагрузки на конечности. Если в течение нескольких дней улучшение не наступает, нужно показать ребенка педиатру.
Хирургическое вмешательство показано только при развитии серьезных заболеваний: артроз, ревматизм, бурсит. Методы лечения зависят от возраста ребенка, особенностей течения болезни и характера патологических процессов. При скоплении внутри колена жидкости прибегают к малоинвазивной пункционной терапии.
В случае развития артроза используются следующие методы хирургического вмешательства:
- околосуставная остеотомия – частичная резекция костей с целью снижения нагрузки на суставные хрящи;
- артроскопический дебридмент – удаление некротических тканей в пораженном колене;
- артродез – полная резекция хрящевых структур с целью обездвиживания сустава.
Если боли у ребенка вызваны частичным разрушением суставного соединения, для его восстановления прибегают к эндопротезированию. Замена хрящевых структур имплантатом позволяет полностью восстановить подвижность коленей.

Для снижения медикаментозной нагрузки на организм специалисты рекомендуют прибегать к использованию средств альтернативной медицины. Они нацелены на устранение болей у ребенка, нормализацию кровообращения в конечностях и рассасывание гематом:
- Пихтовое масло. В подогретой эмульсии смачивают марлю и прикладывают к колену, после чего оборачивают его полиэтиленом. Процедуру совершают 3-4 раза в день при травматическом повреждении сустава.
- Лечебная мазь. Смешивают 3 ст. л. сока золотого уса с 1 ст. л. детского крема или вазелина. Приготовленным средством обрабатывают место повреждения не менее 3 раз в день в течение 2 недель.
Если вы сделали лечебную мазь в большом количестве, использовать ее следует в течение 2-3 суток. В противном случае она утратит свои терапевтические свойства.
Народные средства рекомендуется использовать при развитии у ребенка ревматизма, остеоартроза, ювенильного артрита или подагры.
Осложнения и реабилитация
Неадекватное лечение и несвоевременное оказание помощи ребенку может вызвать развитие побочных заболеваний и патологических состояний:
- бурсит;
- гемартроз;
- тендинит;
- менископатия;
- хондропатия.
Реабилитационная терапия позволяет предотвратить осложнения и восстановить целостность поврежденных органических структур. Она заключается в проведении физиотерапевтических процедур (электрофорез, магнитотерапия, фонофорез, УВЧ-терапия), применении ЛФК и специальных коленных ортезов, уменьшающих нагрузку на пораженные ткани.
Профилактика болей

Ребенок подвержен травматизму на 45% больше, чем взрослый человек. Чтобы предотвратить возникновение болей и ортопедических заболеваний, специалисты рекомендуют:
- избегать физических перегрузок;
- своевременно лечить травмы и инфекции;
- использовать наколенники во время катания на роликах;
- носить только удобную ортопедическую обувь;
- применять эластичные бинты при занятиях спортом.
Если ребенок до получения серьезной травмы ходил на борьбу, футбол, баскетбол или каратэ, после прохождения курса реабилитации отдайте предпочтение менее травматичным видам спорта – плавание, настольный теннис, езда на велосипеде и т.п.
Боль в колене у ребенка – симптом, который может указывать на развитие серьезных заболеваний. При возникновении жалоб нужно показать больного педиатру или терапевту, который определит причину дискомфорта и назначит адекватное лечение. Для устранения болей используются средства фармакотерапии, физиотерапии, а также ЛФК и лечебный массаж. При разрушении суставов прибегают к оперативным вмешательствам – эндопротезированию, остеотомии или артроскопическому дебридменту.
Читайте также:


