Снять боль связок в колене
Недавние клинические исследования выявили, что изолированное воспаление связок коленного сустава встречается всего в 1-3% пациентов. Гораздо чаще лигаментит сочетается с патологией синовиальной оболочки, повреждениями менисков, дегенеративными изменениями суставных хрящей и т. д.

Симптомы и диагностика
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Клинически воспаление связок проявляется тупой болью, скованностью, хрустом при сгибании и разгибании колена. Эти симптомы неспецифические, то есть могут указывать на многие заболевания коленного сустава. Что касается рентгенографии, она также малоинформативна в диагностике лигаментита.

Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Признаки воспаления связки надколенника:
- неспособность совершать прыжки;
- тугоподвижность колена, возникающая после длительного пребывания в одной позе;
- боль под коленом сзади, усиливающаяся в положении сидя;
- легкая припухлость на передней поверхности колена.
Если вы подозреваете, что у вас воспалены связки, сходите на консультацию к специалисту. Он всесторонне обследует вас, поставит диагноз и назначит лечение. Не пытайтесь лечиться самостоятельно, поскольку это может привести к тяжелым последствиям.
Методы лечения воспаления
Воспаление связок обычно лечат вместе с другими сопутствующими заболеваниями. Все препараты и лечебные процедуры назначает врач-ортопед или травматолог.
Таблица 1. Средства, которые используют для лечения воспаления связок коленного сустава.
| Особенности применения | Действие | |
| Покой | По возможности больному следует максимально ограничить движения в суставе. Что касается спортсменов, им потребуется изменить режим тренировок или на некоторое время полностью отказаться от них | Отсутствие активных движений облегчает боль в колене и создает благоприятные условия для выздоровления |
| Холод | К больному колену можно прикладывать холодные компрессы или завернутый в ткань лед. Процедуры лучше повторять 3-4 раза в день | С помощью холода можно заметно облегчить боль и снять отек. Однако холодных компрессов для лечения недостаточно |
| Обезболивающие средства | Нестероидные противовоспалительные средства (Диклофенак, Нимесил, Ибупрофен) в виде мазей, гелей, таблеток или внутримышечных инъекций | Оказывают обезболивающее и противовоспалительное действие. Именно эти препараты чаще всего используют для лечения лигаментита |
| Инъекции кортикостероидов | Стероидные гормоны (Флостерон, Дипроспан, Кеналог) используют только при тяжелом воспалении структур коленного сустава. Их вводят периартикулярно, реже – в полость сустава | Снимают практически любое, даже самое тяжелое воспаление. Эффективны в лечении лигаментитов, синовитов, бурситов, артритов и т. д |
| Ударно-волновая терапия | Применяется при лигаментите связки надколенника. Курс лечения обычно состоит из 4-6 сеансов. Интервал между процедурами составляет 3-6 дней | Помогает снять воспаление и стимулирует восстановительные процессы в связках |
Из этой статьи вы узнаете: что происходит при такой патологии, как воспаление связок коленного сустава, по каким причинам оно возникает. Поражение боковых связок, крестообразных, собственной связки надколенника. Консервативное лечение, народные средства, прогноз.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Воспаление связок в коленном суставе (или, другое название, лигаментит) в 80 % случаев развивается под влиянием интенсивных нагрузок.
Повреждения и микротравмы дают начало воспалительному процессу. Также этому способствуют повторяющиеся нагрузки, из-за которых травмированная ткань не может полностью восстановиться.

Отмирание клеток (некроз) стимулирует выброс химических веществ: медиаторов воспаления – это биологически активные вещества, которые инициируют и поддерживают все воспалительные явления. Медиаторы воспаления раздражают нервные окончания, нарушают проницаемость кровеносных сосудов, обеспечивают застой крови в области травмы.
Человек с воспалением связок колена ощущает острую боль. В области поражения после травмы появляются отек, краснота или гематома (синяк), повышается местная температура.
Лигаментит часто путают с тендинитом (воспалением сухожилий), так как заболевания имеют сходные симптомы. Главное отличие – воспалительный процесс затрагивает разные анатомические элементы колена:
- Связки – укрепляют и ограничивают коленный сустав, прочно фиксируя его края и капсулу.
- Сухожилия – обеспечивают прикрепление мышц к поверхности сустава.
Воспаление связок колена:
- встречается чаще (70 %), чем другие разновидности лигаментита (стоп, кистей рук, позвоночника);
- быстрее превращается в лигаментоз – дегенеративное заболевание, сопровождающееся истончением, разволокнением, разрывом, окостенением тканей.
В остальном воспалительные процессы связок колена и других суставов протекают одинаково. Помимо того, что они имеют сходные симптомы и проявления, их лечение также происходит по одной схеме.
Опасны хронические формы лигаментита. Со временем поврежденные ткани утрачивают эластичность и прочность, расслаиваются, покрываются рубцами (идет дегенеративный процесс). Такие нарушения становятся причиной:
- разрыва связок;
- оссификации – отвердения из-за отложения солей кальция;
- разболтанности сустава, недостатка фиксации.
При своевременном обращении воспаление связок колена полностью излечивается консервативными методами. Хронический процесс при необходимости корректируют хирургическим вмешательством.
При подозрении на лигаментит обращаются к врачу-травматологу, ортопеду.
Особенности воспаления именно связок коленного сустава
Коленный сустав укреплен целой группой связок:
- Боковыми (большеберцовая и малоберцовая коллатеральные).
- Задними (дугообразная, подколенная, медиальная, латеральная, собственная связка надколенника).
- Внутренними (поперечная, задняя и передняя крестообразные).
Чаще всего воспаляются:
Интенсивные разгибательные движения, подъем конечности вверх (в вытянутом виде)
Баскетболисты, теннисисты, прыгуны, волейболисты, велосипедисты
Давление или удар сзади по голени согнутой ноги, поворот голени против движения ноги
Спортсмены силовых и активных видов спорта – борцы, футболисты, хоккеисты, фигуристы, конькобежцы
Травматичное отклонение или вращение голени наружу
Футболисты, хоккеисты, борцы, фигуристы
Вращение, резкий поворот, отклонение, подворот голени внутрь
Спортсмены и люди, ведущие активный образ жизни
Лигаментит боковых коленных связок:
- чаще возникает у молодых людей – от 20 до 35 лет;
- редко протекает изолированно – при воспалении одной нагрузка на другую увеличивается, и это становится причиной развития патологического процесса;
- от воспаления других связок колена его отличает только локализация симптомов – боль, отечность, покраснение в области поражения.
Причины проблемы
Главные причины воспаления связок – травмы и нагрузки (разовые или постоянные), которые провоцируют повреждение и некроз (отмирание) клеток.

Нажмите на фото для увеличения
Другие причины лигаментита:
- инфекции (бруцеллез);
- нарушения обмена (заболевание паращитовидных желез, сахарный диабет, подагра);
- системные заболевания (ревматоидный артрит);
- возрастные изменения (старение тканей) – после 45 лет;
- врожденные особенности строения сустава;
- малоподвижный образ жизни (гиподинамия).
В группу риска попадают люди:
- ведущие активный образ жизни (спортсмены, танцоры);
- чьи профессиональные обязанности связаны с поднятием тяжестей (грузчики) и нагрузками на колени (шахтеры).
Симптомы острого и хронического лигаментита
Для острого лигаментита характерны выраженные симптомы. Это боль при определенных движениях и надавливании на область поражения, отечность (сглаживание очертаний сустава), покраснение кожи и повышение местной температуры. Больной бережет ногу, чтобы не провоцировать появление острой боли.

Сильный отек коленного сустава и нормальное колено
При хроническом течении патологии развивается контрактура (ограничение объема активных движений в суставе), оссификация. Колено становится тугоподвижным.
Хронический лигаментит ухудшает качество жизни пациента, осложняет выполнение профессиональных (спортивные тренировки) и бытовых действий (сложно вставать, присаживаться, сгибать и распрямлять ногу).
- Боль в области воспалившейся связки (при нагрузке, в движении, при надавливании).
- Отечность.
- Покраснение кожи.
- Повышение местной температуры.
- Тугоподвижность, скованность колена.
Хроническая патология быстро переходит в лигаментоз (дегенеративное заболевание, которое сопровождается расслоением, хрупкостью и истончением воспаленных тканей), и при любых нагрузках (даже обычных) может осложниться до:
- полного разрыва поврежденной связки;
- разболтанности сустава (чрезмерной подвижности из-за растяжения связок).
Иногда лигаментит сочетается с тендинитом коленного сустава (воспалением сухожилий).
Диагностика
УЗИ или МРТ – позволяют определить локализацию процесса, степень поражения мягких тканей
Анализ крови на С-реактивный белок (повышен при патологии)
Рентгенография – информативна при хронической оссификации (отложении солей кальция)
Количество лейкоцитов (увеличено при гнойной форме патологии)

При системных заболеваниях (например, при ревматоидном артрите) в крови обнаруживают ревматоидный фактор (положительный).
Методы лечения
При раннем обращении патология полностью излечивается консервативными методами.
Хирургическое лечение применяют редко – в случае окостенения (обызвествления мягких тканей).
До конца лечения колену обеспечивают полный покой специальными фиксаторами или ортезами (на срок до 2 недель). В течение этого времени острые симптомы снимают, применяя:
- местные и системные противовоспалительные препараты – Вольтарен, Индометацин, Мелоксикам;
- инъекции гормональных противовоспалительных средств – Дипроспан, Гидрокортизон;
- инъекции обогащенной тромбоцитами плазмы человека (вместо гормональных средств).
После затухания острых симптомов (воспаления, боли) назначают физиотерапию, которая помогает ускорить восстановление связок. Для лечения лигаментита обычно используют: прогревания (парафин, озокерит) и грязевые аппликации.

Чтобы полностью восстановить функции колена, после лечения рекомендуют заняться плаванием, выполнять комплекс упражнений лечебной физкультуры.
Хирургическое вмешательство показано, если воспаление принимает хронический характер, тугоподвижность колена усиливается, а консервативная терапия не приносит результата. В этом случае производят рассечение пораженных тканей (лигаментотомию).
Популярные методы народной медицины, которые помогут восстановить связки:
- Прогревания в домашних условиях. Сшейте мешочек из плотного натурального полотна (бязи) вместимостью 1–2 кг. Подогрейте на сковороде (в духовке или микроволновке) рис, гречку, промытый и сухой речной песок, крупную соль (на выбор) до температуры 45–50 градусов. Насыпьте в мешочек, приложите к больному месту на 1–1,5 часа. Сверху утеплите шерстяным шарфом или платком. Прикладывайте 1 раз в день до полного восстановления функций колена. Между прогреваниями нельзя допускать переохлаждения.
- Грязевые аппликации. Возьмите любую цветную глину (белую, зеленую, синюю), разведите водой до густого, сметанообразного состояния. Добавьте в нее 5 ч. л. яблочного уксуса, намажьте на ткань, приготовленную для компресса. Приложите к больному колену на 2 часа. Продолжайте делать аппликации из грязи 1 раз в день до полного исчезновения симптомов.
Рецепты народной медицины применяют одновременно с физиотерапевтическими методами лечения и на этапе реабилитации (ЛФК, плавание).
Прогноз
При своевременном обращении лигаментит полностью излечивается в 90 % случаев в течение 2 недель. Еще 2 недели может уйти на полное восстановление колена.
Хронический процесс (окостенение, тугоподвижность колена) лечить сложнее – консервативные методы тут бесполезны, применяют хирургическое рассечение пораженных связок (лигаментотомию). На реабилитацию после операции уходит от 2 до 4 недель (иногда больше).
Первоисточники информации, научные материалы по теме
- Вконтакте
- Одноклассники
- Мой мир
![]()
Хрустят и болят колени при приседании![]()
Что показывает анализ на ревматоидный фактор![]()
Тендинит собственной связки надколенника
Практически каждый человек рано или поздно сталкивается с болями в подколенной области. Боль может быть выражена по-разному, но оставлять ее без внимания не стоит, так как неприятные симптомы могут свидетельствовать о развитии различных патологий. Чтобы установить причины, почему болят связки коленных суставов, рекомендуется обратиться к врачу и пройти обследование, чтобы исключить такие опасные болезни, как грыжа или остеохондроз.
Причины боли
Самостоятельно установить причины, провоцирующие болезненность под коленом, практически невозможно. Как правило, боль возникает из-за нарушений в мышечной ткани, воспаления коленного сустава, связок и сухожилий, патологий подколенной вены или воспаления лимфатических узлов. При недостатке в организме полезных веществ и витаминов, а также при нарушениях полезного обмена веществ также может возникать подколенная боль. При тяжелых физических нагрузках и занятиях спортом неприятный симптом возникает как следствие перенапряжения или разрыва подколенного сухожилия.
Часто причиной боли при движении в коленном суставе становится остеохондроз. Для его диагностики в медицинском учреждении проводится компьютерная томография. К другим болезням, вызывающим подколенную боль, относят развитие разнообразных кист в области подколенного сустава и воспалительных процессов.
Симптомы
Если болит связка надколенника, или возникают другие патологические процессы в области коленного сустава, симптоматика обычно проходит таким образом:
- слабо выраженная болезненность длится более 5 суток и не ослабевает,
- постепенно боль усиливается,
- может повышаться температура тела,
- появляется хроническое плохое самочувствие,
- при движении нижними конечностями боль усиливается,
- может появляться отечность коленных суставов,
- нижняя конечность может деформироваться в колене,
- боль становится острой,
- вставать и садится становится больно.
Интересно читать что делать если опухло колено без ушиба и болит.
Заболевания, связанные с подколенной болью
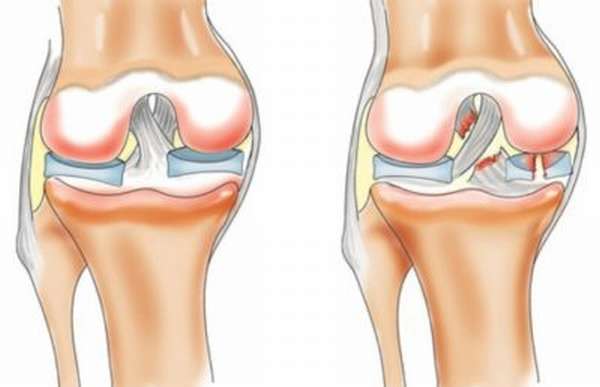
Подколенную боль могут вызывать различные заболевания, например:
- Кисты Бекера. При образовании таких кист в подколенной области патологический процесс сопровождается отечностью. Такая болезнь возникает по причине развития воспалительного процесса внутренней оболочки сустава и чрезмерной выработкой жидкости. Оболочка распухает, так как чрезмерное количество жидкости на нее давит. Постепенно под коленным суставом с внутренней стороны образуется киста, которую можно заметить визуально при выпрямленных ногах. Как правило, этому заболеванию подвергаются люди 40 и более лет. Дополнительной характерной симптоматикой могут быть онемение, постоянное покалывание под коленом и трудное сгибание пальцев на ноге.
- Кисты мениска. Вызывают боль сзади колена, такие кисты невозможно диагностировать визуально или при помощи пальпации. Причиной болезни считается сильная физическая нагрузка на коленные суставы. Появлению кист в менисках подвержены спортсмены.
- Разрыв мениска возникает во время резкого движения суставов.
- Нарушения связок. При их травмировании под коленами ощущается сильная боль и возникает отек мягких тканей. Если болят связки под коленом, главной причиной чаще всего является чрезмерное физическое напряжение.
- Воспалительно-гнойная болезнь. Если на голеностопе была локализована рана, и в нее проникла инфекция, развивается абсцесс, который сопровождается болезненными ощущениями. Со временем инфекция распространяется на лимфатические узлы, они также начинают воспаляться и опухать.
- Нервно-сосудистые болезни. Связка из нервов и сосудов расположена в подколенной ямке, и если они воспаляются, сгибание и разгибание ноги сопровождается сильной болью. Когда боль отдает в область стопы, врач может заподозрить воспалительный процесс в большеберцовом нерве. Если нарушена артерия, симптоматика будет сопровождаться пульсирующей болью под коленом.
- Варикоз связан с нарушениями в пропускной способности сосудов, по причине этого они начинают чрезмерно расширяться. Может появляться судорога в области колена, четко просматриваются синие вены под кожным покровом, расположенным ниже или выше коленного сустава.
Другими распространенными причинами, способными спровоцировать достаточно выраженную болезненность под коленом, могут быть следующие:
- травмирование по причине ушиба или во время бега,
- острый артрит,
- резкий подъем тяжелых предметов,
- воспаление суставной сумки,
- нарушение естественного положения коленной чашечки,
- деформация сустава,
- чрезмерный вес,
- болезни тазобедренных суставов.
Виды диагностики
Если пациент жалуется на боль с внутренней стороны колена, врач изначально устанавливает анамнез заболевания, затем проводит визуальный осмотр больного колена и пальпацию. Далее больной направляется на аппаратные исследования и сдает лабораторные анализы.
Так как связки под коленом расположены под поверхностью кожного покрова, их осмотр не составляет труда. Как правило, при первичной диагностике (пальпации больного места) типичным симптомом является характерная боль. Но достаточно часто воспаление возникает в труднодоступных частях связок, там, где они крепятся к суставу. В таких случаях неприятные ощущения возникают, если на связку врач оказывает глубокое надавливание.
Редко отечность и боль распространены по всей связке, что может говорить о воспалительном процессе в оболочке связки. При этом во время разгибания колена и надавливания на надколенный сустав боль усиливается.
После проведения первичного осмотра врач ставит предварительный диагноз и направляет пациента на аппаратные обследования, главным из которых считается рентгенография. Ее выполняют в двух проекциях – прямой и боковой. При помощи данного метода достаточно просто установить наличие перелома, трещин или окостенения связки. Для обнаружения других нарушений может применяться компьютерная томография.
Дополнительно врач назначает магнитно-резонансную томографию, при помощи которой можно рассмотреть мышечную ткань, связки, сухожилия и т.д. Если связка воспалена, с помощью этого метода обнаруживается ее утолщение.
Местонахождение связки близко к поверхности, поэтому ее также можно обследовать при помощи метода УЗИ. Этот метод позволяет выявить наличие дегенеративных изменений, утолщение и разрывы связки.
Лечение и реабилитация
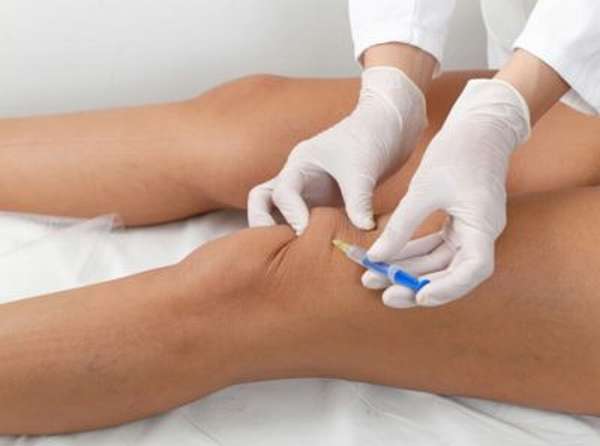
При повреждении связок колено необходимо зафиксировать в одном положении, чтобы обездвижить сустав. Если степень повреждения легкая, используют эластичный бинт, которым накладывают повязку на колено. При более серьезных травмах накладывается гипс.
Доктор, основываясь на диагнозе и картине болезни, назначает прием различных медикаментов. Если произошло сильное растяжение или разрыв связок, лечение проводят с помощью хирургического вмешательства. Когда курс лечения закончен, пациенту обязательно показано прохождение реабилитации. Она включает в себя массаж и лечебную физкультуру.

Лечебная физкультура направлена на укрепление и восстановление эластичности четырехглавой мышцы бедра. Длительность занятий назначает врач. Как правило, в терапевтический комплекс включены следующие упражнения:
- восстановление эластичности и гибкости мышцы путем ее потягивания,
- разгибание колен с применением сопротивления,
- зажим мяча между коленей,
- махи ногами,
- подъемы нижних конечностей из положения лежа и т.д.
Рекомендуется, чтобы первые несколько занятий пациента сопровождал тренер, который покажет, как правильно делать те или иные упражнения.

Следует отметить, что народные рецепты для лечения боли под коленями можно применять только с разрешения врача.
Популярными считаются ванны для ног с расслабляющим эффектом, для которых используются ароматические масла, морская соль и отвары трав. Чтобы снизить отеки и судороги, следует взять 2-3 столовые ложки цветков ромашки, залить их стаканом горячей воды, настоять несколько часов. Принимать с этим отваром теплые ванны.
Используют также контрастные ванны для ног – ставят конечности в таз, берут очень теплую и холодную воду в разных емкостях. По очереди поливают ноги водой разной температуры в течение нескольких минут.

- 1 Строение коленного сустава
- 2 Причины боли в колене
- 2.1 Артрит
- 2.2 Специфический артрит инфекционного происхождения
- 2.3 Артроз
- 2.4 Периартрит
- 2.5 Артропатия
- 2.6 Хондроматоз
- 2.7 Остеомиелит
- 2.8 Травмы колена
- 2.9 Другие причины болей в колене
- 3 Чем и как снять боль в колене
- 3.1 Таблетки при боли в колене
- 3.2 Мази, гели, медицинские компрессы от боли в колене
- 3.3 Лекарственные растения для компрессов
- 3.4 Наружные народные средства при боли в колене

Колено – один из самых крупных суставов в организме человека. Выполняет две основные функции – выдерживает вес тела человека и обеспечивает в полном объеме движения ноги. Если оно начинает болеть, то болевые ощущения способны отдаваться во всю ногу. Эффективно снять боль в колене можно как внутренними, так и наружными средствами, медикаментозными и народными.

Строение коленного сустава
Колено соединяет бедро и голень. В составе коленного сустава:
- Надколенник или коленная чашечка, расположенная спереди,
- Две крупные кости – бедренная и большеберцовая, именно их соединяет колено,
- Хрящевая прокладка – мениск, уменьшающая силу трения между этими двумя костями и обеспечивающая полноту движений в суставе,
- Суставные сумки с синовиальной мембраной, ответственной за обмен веществ, и внутрисуставной жидкостью.
Менисков в колене – два, соответственно поверхностям: внутренний и наружный. Внутренний, плотно спаянный с капсулой, занимает приблизительно 60 % поверхности большеберцовой кости. Наружный – толще и шире. Форма внутреннего – в виде буквы С, а наружного – округлая, как несомкнутое кольцо. Кроме этого, в колене – большой аппарат мышц и связок.

Оба мениска состоят из коллагеновых волокон, находящихся в тесном переплетении и расходящихся в различных направлениях. Эти волокна образуют очень прочную на разрыв ткань. И сдвинуть ее тоже очень сложно.
Небольшое количество ткани мениска (0, 6 %) приходится на эластин, который, естественно, делает ткань эластичной – после любой деформации мениск быстро восстанавливает свою форму, являясь отличным амортизирующим средством.
С возрастом количество как коллагена, так и эластина в суставе снижается, что приводит к его дегенерации и уменьшению упругости хряща.
На колени, так же, как на голеностопы, приходится очень сильная нагрузка – выдержать вес тела человека не только в покое, но и обеспечить в достаточном объеме движения в суставе (круговые, сгибание и разгибание).
При этом происходит смещение менисков внутри сустава: при сгибании – вперед, и назад – при разгибании. При совершении круговых движений каждый мениск движется независимо от другого.

Причины боли в колене
Боль может быть вызвана поражением костной ткани сустава, мышечно-связочного аппарата, хрящевой ткани, подкожной клетчатки.
Может быть проявлением ревматизма, ревматоидного полиартрита. Проявляется обычными признаками воспаления – сильной болью, гиперемией, отечностью области сустава, появления выпота и ограничением подвижности. Часто – подъемом температуры.
Наряду с поражением сустава отмечаются и другие изменения: сердечной мышцы при ревматизме. Впоследствии – анкилозы и деформация сустава.

Возникает при гематогенном или лимфогенном проникновении специфического микроорганизма в сустав: возбудителя гонореи, сифилиса, туберкулеза, бруцеллеза, сепсиса и дизентерии. Характеризуется длительностью течения и возникновением деструкции во всех тканях сустава.
Нарушение обменных процессов непосредственно в суставе, приводящее к дегенерации тканей. Внутрисуставная жидкость высыхает, хрящевая ткань истончается, суставные поверхности начинают тереться друг о друга, что вызывает боль.
Чаще встречается в пожилом возрасте. При присоединении артрита, появляется гиперемия и отечность. На рентгенографии – деформация ткани сустава.

Воспаление тканей вокруг сустава – мышц и связок, впоследствии переходящее на суставную оболочку. Чаще возникает у лиц с избыточным весом и у женщин. В поздней стадии – стабильная боль и хромота.
Вторичная патология при наличии основного заболевания: острые инфекции (корь, краснуха), аллергические реакции, интоксикация паразитами, диабет, тиреотоксикоз, гипотиреоз.
Обменное заболевание с поражением тканей хряща и образованием узелков на хрящевой ткани, постепенно распространяющихся на капсулу сустава. Мягкие ткани с большим количеством нервных клеток в них ущемляются, что приводит к возникновению болей.
Гнойное поражение костных тканей сустава. Может возникать первично при проникновении инфекции с током крови или лимфы, либо, как осложнение после операции на суставе или открытых ран.

Ушиб, перелом надколенника, повреждение мениска (разрыв), разрыв крестообразной связки, гемартроз, вывих сустава.
Абсцесс мягких тканей сустава.
Повреждение мениска из-за дегенерации ткани и снижения ее эластичности по причине возраста, артроза, подагры, сахарного диабета или онкологии.
Ущемление седалищного нерва.
Новообразования – саркома синовиальной сумки.
Чем и как снять боль в колене
Прежде чем приступать к лечению, надо постараться определить причину боли – наличие травм или каких-либо заболеваний в анамнезе. При повреждении – обратиться в травмпункт.
Обеспечить покой суставу: приподнять ногу, под колено подложить валик.

Чтобы снять острую боль в коленном суставе, можно принять:
- Кетанов, который по силе сходен с наркотическим морфином,
- Кеторолак,
- Ксефокам.
- Седалгин,
- Дексалгин.
Хорошо снимают боль в коленной чашечке Нейродолон и Найз, обладающие минимумом побочных эффектов.
Помогают при боли в колене и нестероидные противовоспалительные препараты. Группа салицилатов: Аспирин и его производные – Салицилат натрия, Метилсалицилат.
Помимо анальгезирующего действия обладают тромболитическим, поэтому являются действенными препаратами при заболеваниях, осложняющихся образованием тромбов: ишемическая болезнь сердца, варикозное расширение вен и тромбофлебит нижних конечностей.
Можно применять комбинированные препараты с содержанием аспирина – Цитрамон, Седальгин.
Производные пиразолона – Анальгин, Реопирин, Бутадион. Обладают довольно сильным антиболевым действием, не уступающим салицилатам.
Препараты уксусной кислоты и родственные соединения – Триптофан, Индометацин. Помимо аналгезирующего действия, являются антиагрегантами – препятствуют склеиванию эритроцитов. А также уменьшают скованность по утрам.
Средства парааминофенольной группы – Фенацетин и Парацетамол, являющийся метаболическим производным Фенацетина, но обладающий менее токсичным действием, тоже помогут снять боль в колене.
Положительным эффектом обладают препараты пропионовой кислоты:
- Бруфен,
- Кетопрофен,
- Вольтарен.
Они помогут быстро снять боль в колене, оказывают аналгетическое, жаропонижающее и противовоспалительное действие. Хорошо всасываются из желудочно-кишечного тракта, малотоксичны, имеют достаточную широту действия.

Применяются как для лечения воспалительных процессов в коленном суставе, так и обменных. Действенным эффектом обладает жидкий Вольтарен в капсулах – всасывание препарата происходит гораздо быстрее.
Легко всасывается из желудка и Пироксикам – производное оксикама.
Побочные эффекты перечисленных средств от боли в колене:
- раздражение слизистой желудка,
- лейкопения, агранулоцитоз,
- аллергические реакции,
- задержка жидкости в организме и появление отеков,
- гепато- и нефротоксичность.
Поэтому во избежание появления подобных симптомов следует принимать обезболивающие таблетки строго после еды, запивать большим количеством жидкости, не смешивать с приемом антидепрессантов, при появлении сонливости не садиться за руль и контролировать количество мочи.
- Скипидарная,
- Финалгон,
- Капсикам,
- мазь с пчелиным ядом – Апизартрон,
- со змеиным – Випросал.
- Меновазин,
- ДИП Рилиф гель.
Комбинированные мази – Гепариновая и Долобене – снимут боль в суставе колена и ускорят обмен веществ в поврежденной части.
Хорошее действие оказывают гели:
- Вольтарен Эмульгель,
- Быструмгель,
- Лиотонгель.
Они не только снимут боль, но и устранят имеющийся отек. И совершенно не испачкают одежду.
Для компрессов подойдет Медицинская желчь и смесь Димексида с Новокаином в отношении 3 к 5.
Можно наклеить на сустав пластыри Zb Pain Relief и Нанопласт, закрепив сверху повязкой.
Противовоспалительным эффектом обладают ромашка, календула, кора дуба, зверобой. Их используют для компрессов в качестве настоев и отваров – в теплом виде накладывают на сустав. Можно при приготовлении добавить в воду водку и использовать полученную жидкость для растирания.

Растолочь две таблетки аспирина, добавить одну столовую ложку нагретого на водяной бане меда, перемешать, намазать на колено, закрыть целлофаном, сверху – теплый шарф, оставить на несколько часов.
Смешать по одной чайной ложке меда, соли и соды, использовать для аппликаций: снимает боль, удаляет лишнюю жидкость, снабжает сустав питательными веществами.
Размешать глину с водой до консистенции жидкой сметаны, добавить несколько капель любого жидкого масла (чтобы смесь не застыла и не начала стягивать кожу), нанести на область пораженного сустава.
В аптечную Медицинскую желчь добавить жгучий перец, мед, сок алоэ. Использовать для растираний и компрессов.
В одинаковой пропорции смешать мед и муку, сделать лепешку, приложить на больное место, замотать теплым платком.
Предварительно отстоявшийся и пропущенный через активированный уголь керосин использовать для растирания области сустава. Перед компрессом с керосином смазать кожу сустава мылом во избежание ожога.
Измельченную горсть шишек хмеля залить стаканом кипятка и варить 20 минут. Остудить, процедить, капнуть несколько капель оливкового масла. Использовать для растирания.
Смешать 50 мл сока корня хрена с таким же количеством водки. Растирать сустав.
Читайте также:





