Слабость в стопе при грыже диска
Парез стопы – это достаточно неприятное состояние, при котором пациент не может в полной мере управлять своей ногой. При парезе стопы ноги присутствует ощущение онемения, нет возможности поднять носок или опустить. Ступня свисает и при ходьбе зацепляется за разные предметы, что вызывает нервозность.
Парез стопы при грыже поясничного отдела позвоночника может развиваться как при консервативном лечении, которое не является эффективным и адекватным, так и после неудачно проведенной хирургической операции по иссечению грыжевого выпячивания. В обоих случаях без специальной реабилитации восстановить нормальную функциональность мышц сгибателей и разгибателей в стопе не удастся. Ступня будет продолжать безвольно свисать, при ходьбе это будет создавать дополнительные неудобства.
Лечить парез стопы при грыже позвоночника можно только одним способом – с помощью методов мануальной терапии. Не верьте тем врачам, которые говорят, что существуют фармаколочгеиские препараты, помогающие восстановить иннервацию и вылечить грыжу позвоночника. Таких средств нет. Разрекламированные хондропротекторы не оказывают даже 1 % от потенциально возможного лечебного действия. Это связано с тем, что они не могут проникнуть в очаги поврежденной хрящевой ткани в фиброзном кольце межпозвоночного диска.
Что является причиной появления грыжи? Дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков. Почему они появляются? Потому что у них нет собственной кровеносной сети и они могут получать жидкость и питательные вещества только при диффузном обмене с окружающими мышечными волокнами. А если мышцы не работают, то диффузный обмен прекращается. Фиброзное кольцо межпозвоночного диска сначала обезвоживается, затем растрескивается и покрывается плотным слоем солей кальция. На этой стадии оно полностью утрачивает способность впитывать жидкость, выделяемую окружающими мышцами. При тотальном обезвоживании фиброзное кольцо лопается и через образовавшуюся трещины выпадает фрагмент пульпозного ядра. Это и есть межпозвоночная грыжа.
Какими образом могут проникнуть хондропротекторы в ткань фиброзного кольца, если жидкость, выделяемая мышцами, не усваивается? Никаким. Поможет только внутри позвоночное введение фармакологического препарата. Но это чревато негативными последствиями вплоть до полной парализации нижней части тела человека. Хотя есть и другой выход. Это мануальная терапия, которая в сочетании с остеопатией, рефлексотерапией и кинезиотерапией восстанавливает способность фиброзного кольца усваивать жидкость, выделяемую мышцами. В этом случае имеет смысл делать инъекции хондропротекторов. Но вот только процесс восстановления фиброзного кольца в таком случае успешно пройдет и без них. Не стоит тратить значительные суммы денег на фармаколочгеиские препараты, которые по сути могут оказаться совершенно бесполезными.
Лечить парез стопы нужно начинать с восстановления целостности межпозвоночного диска. А уже после этого можно провести курс реабилитации, в ходе которого будет полностью восстановлена чувствительность и работоспособность стопы.
Причины пареза стопы
Существуют разнообразные причины пареза стопы, однако лидирует среди них все-таки межпозвоночная грыжа пояснично-крестцового отдела позвоночника. Так называемая полая стопа может сформироваться при поражениях церебральных структур. Напрмиер, выраженный парез стопы, который в буквальном смысле этого слова не дает ходить, развивается у детей с детским церебральным параличом. Также эта патология может возникать после менингита, энцефалита, у лиц, перенесших инсульт или транзиторное нарушение мозгового кровообращения.
При радикулопатии парез стопы развивается не сразу. Для этой патологии характерны следующие этапы:
- первичная компрессия корешковых нервов, ветви которых отвечают за иннервацию мышц стопы и голеностопа (при этом возникает острая боль в области поясницы, крестца и передней поверхности голени);
- вторичное воспаление с отечностью мягких тканей в очаге защемления корешка и потенциальным нарастанием компрессии (возникает парестезия в области бедра и голени, появляется стреляющая боль в области пятки);
- дистрофия нервного волокна (появляется ощущение онемения в области ягодицы, бедра, голени, снижается мышечная сила);
- атрофия нервного волокна (появляется бледность кожных покровов нижней конечности, возникает парез стопы).
На любом этапе возможно консервативное лечение патологии. Умеренный парез стопы можно вылечить с помощью массажа, лечебной гимнастики и методов мануальной терапии.
А теперь поговорим о настоящих причинах пареза стопы – о том, какие патологические изменения приводят к тому, что мышцы перестают слушаться. Итак, парез стопы появляется в результате действия следующих патологических факторов:
- при атрофии нервного волокна не передается импульс из двигательного центра в головном мозге;
- миоциты не сокращаются в ответ на команду;
- аналогичным образом не происходит расслабления мышечного волокна;
- поражается одновременно и чувствительное нервное волокно, поэтому парез сопровождается ощущением онемения;
- по мере того, как происходит ухудшение иннервации сосудистой стенки кровеносного русла, начинается вторичная атрофия мышечного волокна;
- на фоне снижения мышечной массы в области стопы утрачивается двигательная функция.
Поэтому запускать парез стопы ни в коем случае нельзя. Чем дольше он продолжается, тем сложнее будет проводить реабилитацию и восстанавливать все функции стопы.
Симптомы заболевания парез стопы
Парез стопы – это заболевание вегетативной или центральной нервной системы, которое проявляется в виде отсутствия проводимости нервного импульса. В большинстве случаев парез мышц стопы у взрослого человека развивается как осложнение длительно протекающего без лечения остеохондроза пояснично-крестцового отдела позвоночного столба. Внезапно человек начинает ощущать жгучие боль в нижней части голени, которые распространяются по стопе. После даже непродолжительной ходьбы неприятные ощущения усиливаются.
Вялый парез стопы сначала проявляется в том, что возникает ощущение онемения ноги. Временами может казаться, что не чествуешь, как наступаешь на ногу. Но сначала все эти ощущения проходят спустя несколько минут. Затем продолжительность приступа онемения нарастает. Это происходит до тех пор, пока чувствительность не будет утрачена совсем. На этой стадии начинает утрачиваться моторная функция. Негативное влияние на мышцы сгибатели и разгибатели приводит к тому, что стопа повисает. Пациент больше не может её согнуть, свершать вращательные движения. При ходьбе стопа не амортизирует оказываемые нагрузки, а словно проваливается. Это вызывает панику, хромоту, желание пользоваться посторонней помощью при передвижении. Постепенно пациенты полностью отказываются от самостоятельной ходьбы. Это только ухудшает состояние.
Клинические симптомы пареза стопы включают в себя:
- чувство онемения;
- мышечную слабость;
- невозможность совершать движения стопой;
- плоскостопие или косолапость;
- несостоятельность пальцев невозможно ими двигать);
- бледность кожных покровов;
- снижение уровня наполненности пульсовой волны на внутреннем своде стопы.
Для диагностики используется метод электронейрографии и электромиографии. Для уточнения локализации межпозвоночной грыжи применяется МРТ обследование. После проведенной диагностики врач сможет разработать индивидуальный курс лечения.
Парез сгибателей и разгибателей
Стопа человека – это сложная часть опорно-двигательного аппарата. За счет мышечных сводов она амортизирует оказываемую при ходьбе нагрузку, обеспечивает возможность совершать шаги. Парез нерва стопы может затронуть как полностью все ткани, так и отдельные группы мышц. Чем выше уровень поражения нервного волокна, тем выше вероятность развития полной неработоспособности стопы ноги.
Парез сгибателей стопы проявляется в том, что человек не может согнуть стопу, подтянуть пальцы по направлению к наружной поверхности голени. При попытке совершить подобные движения стопа безвольно повисает.
Парез разгибателей стопы — это невозможность разогнуть полностью стопу, вытянуть пальцы в сторону, противоположную наружной поверхности голени. Чаще всего в клинической практике встречаются случи поражения обеих групп мышц.
Как лечить парез стопы
Перед тем, как лечить парез стопы, нужно диагностировать то заболевание, которое его спровоцировало. Парез не является изолированной патологией нервной системы. Исключение составляют те случаи, когда произошло пересечение нерва в области голеностопного сустава. Но и в этой ситуации страдает только одна какая-то группа мышц.
Лечение пареза стопы начинается с терапии основного заболевания. Если это грыжа позвоночника или радикулопатия на фоне пояснично-крестцового остеохондроза, то сначала нужно восстановить диффузное питание хрящевой ткани межпозвоночного диска. Для этого применяется мануальная терапия, остеопатия, лечебная гимнастика, рефлексотерапия и т.д.
Для лечения пареза стопы в домашних условиях можно использовать комплекс лечебной гимнастики, разработанный индивидуально для пациента и самомассаж. Никакие фармаколочгеиские препараты для этих целей использовать не стоит.
Реабилитация и восстановление при парезе стопы
Реабилитация при парезе стопы должна проводиться в специализированной клинике мануальной терапии. Там врач разрабатывает индивидуальный курс с учётом того, какая причина послужила развитию данного патологического процесса.
Восстановление при парезе стопы возможно при использовании следующих методов воздействия:
- остеопатия – для улучшения процессов микроциркуляции крови и лимфатической жидкости в очаге поражения, что усиливает трофику всех тканей;
- массаж – для купирования гипертонуса и улучшения кровоснабжения в мышечной ткани;
- рефлексотерапия – для запуска процессов регенерации пораженного нервного волокна за счет задействования скрытых резервов человеческого организма;
- кинезиотерапия – для восстановления работоспособности всех групп мышц стопы;
- лечебная гимнастика – для восстановления функции нижней конечности.
Также применяется физиотерапия, лазерное воздействие, мануальная терапия и многое другое.
Особе значение имеет правильно проводимый массаж при парезе стопы, поскольку именно эта манипуляция позволяет восстановить чувствительность и работоспособность этой части тела. Можно делать самостоятельный массаж, но только по той схеме, которая будет разработана доктором. Самостоятельно разминать ступню не рекомендуется. Можно неловкими движениями нарушить даже тот минимальный кровоток, который сохранился в пораженных тканях.
Полное восстановление пареза стопы при грыже позвоночника возможно только при комплексном подходе. Сроки реабилитации могут растягиваться от 3 до 8 месяцев. Важно подобрать хорошую клинику мануальной терапии и полностью выполнять все рекомендации лечащего врача.
Имеются противопоказания, необходима консультация специалиста.

Краткое содержание: Слабость в ноге является серьезным неврологическим расстройством, которое требует немедленной консультации врача. Наиболее частой причиной является грыжа диска поясничного отдела позвоночника.
Слабость в ноге
Слабость в ноге - серьёзный симптом, который игнорируется многими людьми. Часто люди даже не понимают, что у них есть слабость в ноге. Тем не менее, слабость в ноге является первым симптомом паралича, вызванного сдавлением нерва в поясничном отделе позвоночника. Слабость в ноге часто сопровождается потерей чувствительности к прикосновениям и стреляющей болью. Эти симптомы, как правило, возникают раньше слабости в ноге. Таким образом, потеря чувствительности или стреляющая боль могут выступать в качестве тревожных сигналов, которые предупреждают о том, что вскоре может развиться слабость в ноге. Потому к появлению подобных симптомов надо отнестись очень серьёзно и как можно скорее обратиться к врачу. Это особенно важно для людей, имеющих проблемы с поясничным отделом позвоночника, у которых есть большой шанс возникновения слабости в ноге.
Что такое слабость в ноге?
Слабость в ноге не стоит путать с усталостью или тяжестью, которые бывают у каждого после тяжёлого рабочего дня. Слабость в ноге - это снижение силы мышц ноги, которое проявляется в невозможности сделать определённые движения ногой или стопой. Слабость в ноге также не надо путать с мышечными спазмами или артритом, которые ограничивают движения из-за сильной боли. Слабость в ноге также влияет на ходьбу, особенно в том случае, если вовлечены мышцы стопы. Такое состояние называется отвисающей или паралитической стопой. При отвисающей стопе человек не способен поднять стопу вверх.
Причины слабости в ноге
Нога снабжается нервами, которые отходят от спинного мозга. Эти нервы идут от поясницы до различных частей ноги, передавая чувствительную и двигательную информацию. К сожалению, нижняя часть поясничного отдела позвоночника - это область, в которой часто возникают проблемы, например, межпозвонковая грыжа (выбухание внутреннего содержимого межпозвонкового диска, что приводит к сдавлению нервов или даже спинного мозга), опухоль в просвете позвоночного канала или лепра (фиброз поверхностных нервов, расположенных близко к коже). Повреждение нервов, вызванное этими заболеваниями, приводит к аномальному функционированию тех областей, которые снабжаются этими нервами. Следовательно, когда большая часть ноги перестаёт иннервироваться, например, большая мышца, это приводит к тому, что человек становится неспособным производить движения, связанные с работой этой мышцы, или эта часть становится нечувствительной к прикосновению.
Почему слабость в ноге - это тяжёлое состояние?
Повреждение нерва почти всегда является перманентным, так как нервная ткань восстанавливается с трудом. Можно лишь предотвратить дальнейшее повреждение, определив его причину и начав лечение, но повреждённый нерв уже не восстановится. Есть период окна в несколько дней между появлением слабости в ноге и перманентным повреждением нерва. Таким образом, если слабость в ноге начать лечить в этот период, постоянного повреждения можно избежать, и движение в ноге может восстановиться. По этой причине очень важно обратиться за врачебной помощью и выполнить диагностические исследования как можно раньше, чтобы закончить лечение в этот период окна.
Диагностика слабости в ноге
Чаще всего слабость в ноге является результатом сдавления нерва в поясничном отделе позвоночника. Следовательно, боль в пояснице не должна игнорироваться, особенно в том случае, когда она длится долго. Стреляющая боль, которая иррадиирует в колено или лодыжку, связана с воспалением нервов вследствие их сдавления. Такое состояние также называют ишиасом (sciatica), так как нерв, выходящий из тазовой кости, называется седалищным (sciatic nerve). Седалищный нерв разделяется на меньшие нервы, которые иннервируют мышцы ног и обеспечивают чувствительности к прикосновениям.
Первичная оценка состояния опирается на осмотр мышц ног, проведённый врачом или физиотерапевтом. Врач может попросить Вас сделать несколько простых движений и измерить их силу, противостоя им рукой. Чувствительность к прикосновением оценивается с помощью ватной палочки или булавки. Всё это помогает определить вероятную область сдавления нерва. Дальнейшие диагностические мероприятия могут быть направлены прицельно на эту область.
Наиболее распространёнными диагностическими тестами, используемыми для диагностики причины слабости в ноге, являются:
- рентген поясничного отдела позвоночника, который позволяет выявить костные аномалии, такие как перелом или спондилолистез (переднее или заднее смещение позвонка). Рентген - это, как правило, первое исследование для всех причин, которое особенно важно, если пациент пережил травматический инцидент (падение или автомобильную аварию);
- магнитно-резонансная томография (МРТ) помогает диагностировать такие повреждения и аномалии, как грыжа межпозвонкового диска, протрузия межпозвонкового диска, сдавление нерва и т.д. Мягкие ткани, которые невозможно увидеть на рентгеновском снимке, хорошо видны на МРТ, поэтому причины, связанные с повреждением мягких тканей лучше диагностируются с помощью магнитно-резонансной томографии. На самом деле, в настоящий момент магнитно-резонансная томография является "золотым стандартом" обследования при подозрении на грыжу межпозвонкового диска. Кроме того, МРТ - это безопасный метод, который использует сильные магниты. МРТ может быть назначена детям, беременным женщинам и старикам при условии, что у них не установлен кардиостимулятор;
- исследования нервной проводимости используются для диагностики заболеваний, которые трудно визуализировать с помощью рентгена или МРТ (лепра, сифилис и т.д.), или заболеваний, ограниченных нервами. Во время этих исследований маленькие электроды прикрепляют на различные части тела и измеряют электрическую активность нервов.
После этих обследований и медицинского осмотра, причина слабости в ноге может быть определена как компрессия спинного мозга, компрессия спинномозгового нерва или локальное заболевание нерва.
Компрессия спинномозгового нерва или спинного мозга обычно связана с грыжей или протрузией межпозвонкового диска. Тем не менее, она также может быть вызвана опухолью позвоночника, дислокацией позвонка (спондилолистез), переломом позвонка и стенозом (сужением) позвоночного канала.
Локальные заболевания нервов включают лепру, сифилис, повреждение нерва или нейрофиброму.
Лечение слабости в ноге
При наличии слабости в ноге, вызванной локальным повреждением нервов вследствие лепры, сифилиса и т.д. проводится лечение заболеваний, приведшего к появлению слабости. Большинство подобных заболеваний лечатся с помощью лекарств и не требуют хирургии. Тем не менее, лекарства, скорее всего, придётся принимать в течение многих месяцев или даже нескольких лет.
Слабость в ноге, вызванная компрессией спинного мозга или спинномозгового нерва лечится консервативно или хирургически. В лечении остеохондроза и его осложнений необходим комплексный подход. Мы используем безнагрузочное вытяжение позвоночника, которое приводит к эффективному увеличению межпозвонкового расстояния, что является патогенетическим (устраняющим причину заболевания) лечением, необходимо постоянное выполнение специальной гимнастики для восстановления подвижности позвоночника, вспомогательными методами лечения являются массаж, гирудотерапия. Такой подход помогает устранить парез почти в 90% случаев.
Операция при грыже межпозвонкового диска должна проводится только тогда, когда присутствует либо слабость в ноге, либо потеря чувствительности. Человек также должен носить специальный ортопедический аппарат (пояс для спины, который обеспечивает поддержку и ограничивает некоторые движения) после операции . Обычная боль в пояснице или стреляющая боль не должны рассматриваться как показания к операции. Они лишь должны указывать на необходимость проверить пациента на наличие слабости в ноге.
Статья добавлена в Яндекс Вебмастер 2016-10-04 , 12:52,
![]()

![]()
Да, так. Облегчение вызывает присидание на корточках, наклон поясницы вперед. При этом и боль меньше, и слабость в ногах тоже меньше
А разгибание вызывает дикую боль
![]()
Во всяком случае стопы провисают сильно.
В интернете прочитал, что при стенозе симптомы уменьшаются при сгибании позвоночника, в том числе и слабость
![]()
На пятках практически нет (только на левой ноге чуть-чуть). На носках чуть-чуть совсем (правая нога по-хуже). На стул залезть можно с трудом, если спину согнуть
И с опорой на спинку стула
![]()
![]()
![]()
Может я не правильно выразил мысль. Я говорю скорее по положении туловища.
А в описании мрт написали, что просвет корешковых каналов умеренно сужен с двух сторон. Также на рентгене от 2015 года был выявлен ретролистез L4 на 2мм, хотя на мрт про него никто ничего не написал
@Доктор Ступин, что думаете о препарате "нейромидин"?
Здравствуйте! Беспокоят боли в пояснице, отдающие по заднебоковой поверхности обеих ног до 1 пальца, а также отдающие по задней поверхности ноги до мизинца, слабость в разгибателях стопы и большого пальца с двух сторон, а также слабость в икроножных мышцах с обеих сторон (невозможность встать на мысок и согнуть пальцы) + преходящее онемение. С июня 2015 года проблемы были только с правой ногой в виде пареза стопы и большого пальца. В августе произошло нарастание пареза. С лета 2017 появилась резкая боль в левом бедре, а затем боль распространилась до 1 пальца. Через 3 дня возникла слабость разгибателей левой стопы и большого пальца. С сентября появились боли по задней поверхности сначала левой, потом правой ноги + слабость с обеих сторон. Симптомы уменьшаются при сгибании позвоночника. Ходить можно только согнувшись. Разгибание провоцирует ухудшение. На Рентгене от 2015 года было выявлен спондилолистез кзади L4 на 2мм Делалось МРТ (в июне 2015, осенью 2015, в июне 2017 и в декабре 2017) Хотел задать вопросы: 1. Может ли быть данная симптоматика быть вызвана стенозом ПК и грыжами диска? 2. Какие дополнительные методы диагностики можно применить, если это необходимо?

И необходимо ли хирургическое лечение, если судить по описанию?
Уважаемые доктора! Что можете сказать по заключению мрт?
@Доктор Ступин и другие доктора, посмотрите на снимки, пожалуйста








![]()
- Все о клиновидной деформации позвоночника
- Что такое кинезиотейпирование и может ли оно помочь при болях в позвоночнике?
- Народная медицина для лечения артроза голеностопного сустава
- Профилактика детского сколиоза, или как не допустить развития заболевания
- Фораминальная грыжа диска – в чем ее особенности
- В чем опасность мышечного напряжения? Комплекс расслабляющих упражнений
- Форумы
- Все о позвоночнике
- Боли и онемения в спине и конечностях
- Боли и онемения в конечностях
Самыми неприятным симптомом грыжи межпозвонкового диска является интенсивный болевой синдром. Боль иногда настолько сильна, что заставляет человека принимать вынужденную позу, и полностью, на несколько часов или даже суток лишает его подвижности и возможности выполнять привычные, повседневные движения. Самым грозным, тревожным признаком является прогрессирующая слабость в мышцах стопы, которая затрудняет ходьбу, делает невозможным бег и приводит к инвалидности.
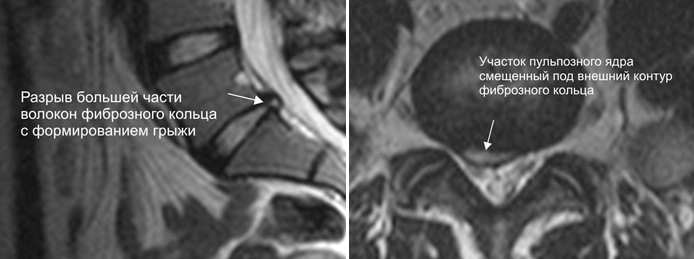
Но кроме болевого синдрома и мышечных расстройств, а иногда и вместо них, изолированно, возникают расстройства чувствительности. Чаще всего — это онемение ноги при грыже позвоночника, или грыжи межпозвонкового диска, если говорить правильно. В этом материале будет рассказано о том, что такое онемение и другие виды расстройств чувствительности, почему они возникают при грыжах, как поставить диагноз, как помочь такому пациенту. Ведь расстройства чувствительности, по сравнению с болью и параличами, менее всего беспокоят пациента, а зря.
Чувствительность в ногах в норме
Чувствительностью называют итоговый процесс осознания раздражения, которое воздействует на рецепторы, проводится по чувствительным нервам, попадает в центральную нервную систему и осознается чувствительными отделами коры. Существует несколько специфических видов чувствительности. Какие из них будут важны при рассмотрении патологии межпозвонковых дисков?
Прежде всего, это тактильная чувствительность, или осязание. Это чувство прикосновения к коже, его интенсивность, локализация. Боль тоже один из специфических видов чувствительности, но, как правило, она оценивается как отдельный симптом. Важно оценивать температурную чувствительность, попеременно оценивая возможность кожей ноги различить горячие и холодные оттенки. Существует дискриминационное чувство, то есть возможность различить два одновременных прикосновения. Это делается особым циркулем. Расстояние, на котором два прикосновения ощущается как одно, считается минимальным дискриминационным расстоянием. Всё это разновидности поверхностной чувствительности. Они определяются специфическими рецепторами, заложенными в коже.
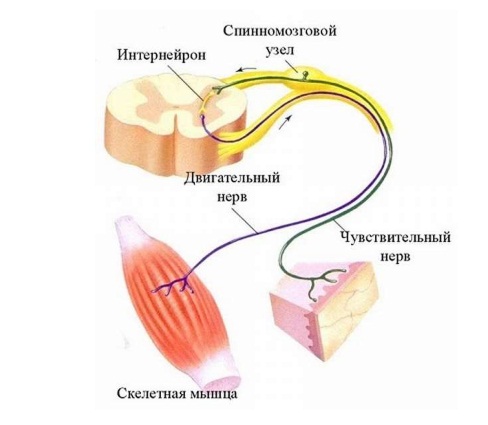
Но существуют и глубокие виды чувствительности. Это суставно-мышечное чувство, или чувство положения конечности в пространстве. Глубокими являются чувства вибрации, ощущения давления, чувства веса, приходящегося на конечность. Многие из этих видов чувствительности нарушаются при наличии грыжи межпозвонковых дисков.
Как грыжа влияет на чувствительность?
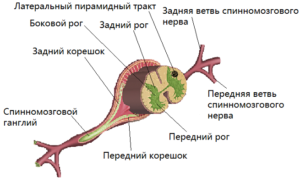
Между позвонками, с их задней стороны, располагаются так называемые спинальные, или чувствительные ганглии. Это узлы, в которых находятся тела первых нейронов, воспринимающих различные виды чувствительности из соответствующих периферических нервов. Поясничные ганглии собирают все виды чувствительности из нижних конечностей, а затем, в составе заднего, или чувствительного корешка, эти нервные пучки входят в спинной мозг. Там, переключаясь на тела других нейронов, пучки, несущие чувствительные импульсы, поднимаются на анализ в центральную нервную систему. Если грыжа, то есть дефект межпозвонкового диска, будет расположен таким образом, что будет сдавливать, или компремировать спинальные ганглии, или другие участки, в которых на узком месте сконцентрировано большинство чувствительных проводников, то у пациента возникнут те или иные расстройства чувствительности. А что будет, если грыжевое выпячивание сдавит передние порции спинномозговых корешков, вызывая их отек?
Поражение передней порции корешков
Кроме задних, чувствительных порций, справа и слева в каждой паре спинномозговых корешков обязательно бывают и передние, двигательные порции. В отличие от задних, передние корешки несут приказы сверху вниз, из головного мозга к мышцам. Они регулируют мышечный тонус, заставляя мышцы выполнять произвольные движения, подчиняющиеся нашей воле.
Виды расстройств чувствительности при грыжах
Мы не будем описывать все локализации чувствительных расстройств при наличии грыжи в поясничном отделе позвоночника, ограничимся только примером классического места локализации. Это грыжа в районе L5-S1, то есть между последним, самым нижним поясничным позвонком и верхним основанием крестца. В данном случае:
- расстройства чувствительности в виде боли будут локализованы в ягодичной мышце на стороне поражения, но боль может спуститься в подколенную ямку, и даже ниже колена;
- тактильные нарушения будут на коже по заднебоковой поверхности бедра, в одноимённой икре и стопе;
- также наиболее вероятная зона потеря чувствительности — это зона голени и дорзальная, или тыльная поверхность стопы. Не исключено, что изменение чувствительности будет приходиться и на боковую поверхность икры.
Попутно возможно отвисание стопы, слабость большеберцовой и малоберцовой мышц, выпадение ахиллова рефлекса на стороне грыжи, или его ослабление, нарушение подошвенного сгибания стопы. Конечно, это симптомы далеко зашедшей, хронической грыжи. Но какие конкретно расстройства чувствительности возникают при грыжах, какие бывают редко, или не возникают вообще? Перечислим их.
Гипестезия, или пониженная чувствительность, предполагает сохранение всех видов чувствительности, но с повышением порога раздражения. То есть, слабые тактильные прикосновения человек не ощущает, слабое болевое воздействие тоже для него остаётся незамеченным, лёгкие различия температуры он не может уверенно определить. Такой вид нарушений, особенно для тактильных ощущений, довольно характерен для компрессионных расстройств.
Анестезия, или полная утрата того или иного вида ощущения при грыжах межпозвонковых дисков встречается достаточно редко, и только в запущенных стадиях, когда процесс неуклонно прогрессирует в течение ряда лет. В таком случае в соответствующей корешковой зоне возникает чаще всего тактильная потеря чувствительности.
Диссоциация, или расщепление чувствительных расстройств — довольно характерно для корешковых поражений. В том случае, если бы грыжа с одинаковой силой сдавила все без исключения нервные проводники, , то в таком случае, выпадали бы все виды чувствительности на конечности, от тактильной и температурной, и до болевой и суставно-мышечного чувства. Однако на практике отмечается, что одни виды чувствительности сохраняются, а другие нарушены.
Чаще всего расстраивается тактильная и болевая чувствительность, но сохраняются температурные проводники, проводники глубокой чувствительности. Это объясняется феноменом эксцентрического расположения проводников. Известно, что межпозвонковая грыжа как физический дефект, располагается более вентрально, и давление грыжи идет по различным участкам дуги от наружного края тела позвонка. Вентральнее всего в задней порции корешка расположены как раз проводники тактильной и болевой чувствительности, поэтому при межпозвонковых грыжах чаще всего возникают именно такие расстройства.
Очень редко при межпозвонковых грыжах встречается гиперпатия, когда тонкие раздражения выпадают и не ощущаются, а воспринимаются только грубые. Такое повышение порога восприятия пропускает только сильные раздражители, характер восприятия в данном случае будет взрывной, неприятный, трудно локализованный и рассыпчатый. Такие жалобы более характерны при нейропатической боли. Также при корешковых расстройствах практически никогда не возникает феномена каузалгии, которая чаще всего появляется при травмах непосредственно периферических нервов.
Диагностика
Диагностика расстройств чувствительности, прежде всего, предполагает тщательный неврологический осмотр. После того, как невролог оценил все виды чувствительности и их расстройства, провёл оценку силы и тонуса мышц, исследовал рефлекторную сферу, объём и амплитуду движений, он может вынести предварительный диагноз с учетом анамнеза и пальпации мышц спины.
Затем обязательным этапом является визуализирующая диагностика, при этом магнитно-резонансная томография будет предпочтительнее, чем рентгеновская компьютерная (РКТ). Это связано с тем, что МРТ гораздо лучше показывает мягкотканые образования, и, в том числе, хрящевую ткань. А вот РКТ, например, имеет преимущество при неотложной диагностике инсульта в первые часы, поскольку в отличие от МРТ она очень хорошо реагирует на свободную кровь. Для того чтобы уверенно диагностировать не только наличие грыжевого выпячивания но и его локализацию, а также степень компрессии корешков, необходимо разрешение не менее 1,5-2 Тесла на магнитах томографа.
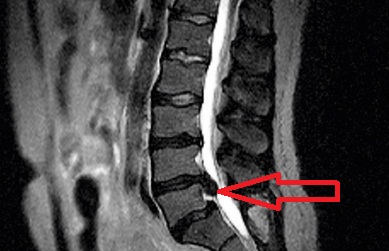
Наконец после того как диагноз выставлен, можно оценить степень повреждения периферических нервов, если для этого есть основания. Проводится электронейромиография (ЭНМГ). Она позволяет оценить степень перерождения нервов, и провести дифференциальную диагностику между корешковой симптоматикой, вызванной грыжей, и, возможно, наличием нижележащей компрессионно-ишемической нейропатии. Это расстройство уже поражает непосредственно не корешок, а какой-либо нерв, и может симулировать грыжу.
Как лечатся нарушения чувствительности
Наибольшее беспокойство, по понятным причинам, вызывает интенсивная боль, а позже – параличи и слабость мышц. Если расстройства чувствительности протекают без боли, то российский пациент склонен к ним терпеливо относиться, сживается с ними. В некоторых случаях существует и намного более опасная ситуация, когда вместе с ограниченными расстройствами чувствительности постепенно прогрессирует и безболевая форма моторных расстройств, которая, в конце концов, чревата периферическим параличом и стойкой инвалидностью. Поэтому таким пациентам необходимо профилактически проверять силу мышц в ногах, хотя бы просто по утрам прохаживаясь на носках и на пятках. Когда возникает слабость, неуверенность или невозможность этой пробы, то нужно срочно обращаться к неврологу.
Прежде, чем лечить нарушение чувствительности консервативными способами, от физиопроцедур и до массажа и лечебной физкультуры, следует определить, есть ли показания к оперативному вмешательству и удалению грыжевого выпячивания, или нет.
В том случае, если по данным МРТ грыжа имеет небольшие размеры, а болевой синдром продолжается не слишком долго, всего лишь несколько дней на фоне сохранения силы и ограниченности чувствительных расстройств, то тогда можно обойтись и консервативными мероприятиями. При купировании асептического воспаления и отека чувствительные расстройства исчезнут сами собой. Причём, чем быстрее после их появления начато лечение, тем больше шанс на полное восстановление.
В том же случае, если грыжевое выпячивание достаточно крупное, если есть дополнительные факторы, например, избыточная масса тела, пожилой возраст, сахарный диабет, — то тогда есть большой риск, что лечение будет малоэффективным. В таком случае необходимо вначале устранить непосредственно причину чувствительных расстройств, то есть механически освободить корешок от давления грыжи. Это означает, что наилучшим способом лечения будет современное малоинвазивное нейрохирургическое вмешательство.
Это может быть лазерная вапоризация, классическая микродискэктомия, видеоэндоскопическая микродискэктомия или, например, нуклеопластика, при которой профилактически проводится предотвращение трансформации протрузии в грыжу. Современные операции проводятся быстро, безопасно, и с высокой эффективностью. Они проводятся в крупных клиниках России, в странах Восточной Европы, таких как Чехия. Конечно, наибольший опыт накоплен хирургами стран Евросоюза, Израиля и США. При наличии крупных грыж с выраженным периодическим обострением и постепенным прогрессированием только после операции по удалению межпозвоночной грыжи ликвидируются и чувствительные расстройства.
Как лечить нарушения чувствительности консервативно
Что делать для возвращения чувствительности? То же, что и для снятия боли. Для этого необходимо ликвидировать отек и асептическое воспаление. В первую очередь, в первые часы и сутки применяются лекарственные препараты из группы НПВС. Это селективные ингибиторы циклооксигеназы 2 типа, например, кетопрофен, мелоксикам или неселективные, но мощные препараты — диклофенак, обязательно с прикрытием блокаторами протонной помпы при наличии факторов риска эрозивного гастрита и язвенной болезни желудка. Конечно, если боли нет, то почти никогда борьба с расстройствами чувствительности не ведется так быстро и энергично, как при ее наличии. Ведь снять боль – первая задача неотложной помощи, а вовсе не вернуть чувствительность.
Далее нужно восстановить кровоток в зоне пораженного корешка, и, что еще более важно — усилить венозный отток, чтобы снять отечность. Для этого применяются упражнения лечебной гимнастики, физиопроцедуры, и в первую очередь — электрофорез с витаминами и эуфиллином, а в некоторых случаях, даже показано проведение УВЧ, которое обладает классическим рассасывающим воздействием.
Для разрешения мышечного спазма при болевой форме показано применение центральных миорелаксантов: толперизона и тизанидина. Они позволяют справиться и с расстройствами чувствительности.
В случае сохранения чувствительных расстройств после снятия боли необходима более тщательная диагностика, ведь не исключено, что у пациента к нарушению чувствительности могла привести не только грыжа, но и другие патологические состояния. Это может быть диабетическая, или алкогольная полинейропатия, или дебют рассеянного склероза. В таком случае нужно лечить выявленную основную патологию, и правильное и своевременное лечение приведет в большинстве случаев, к возвращению нарушенной чувствительности.
Читайте также:


