Санационно диагностическая артроскопия коленного сустава что это такое
Часто артроскопическая санация коленного сустава проводится при разрывах соединительнотканных волокон, артритах, артрозах, синовитах, закрытых переломах. Малоинвазивная операция устраняет признаки и причины заболеваний. После ее применения период восстановления составляет 7—14 дней. Нередко ее используют как диагностическое мероприятие при нарушениях функционирования коленного сустава, если КТ, МРТ, рентгенография не дают необходимых результатов.

Санационная артроскопия: особенности процедуры
Операция способствует устранению не только болезненных ощущений, но и причины их возникновения. Санация сустава проводится с помощью артроскопа. Прибор оснащен камерой, через которую врач может увидеть пораженный участок. Проникая в полость сустава, с помощью эндоскопического инструмента хирург изучает его и может сразу начать лечение, если это необходимо. Перед началом процедуры сочленение заполняется стерильной жидкостью через канюлю. Это нужно для того, чтобы увеличить видимость операционной зоны. Преимуществом артроскопической санации является небольшое количество проколов и разрезов на коже, которые после заживления не видны. Конечность не нуждается в обездвиживании на длительное время после операции, в результате чего сокращается период реабилитации.
Проводят санационную артроскопию при различных повреждениях мениска, для восстановления коленного сочленения после разрыва или растяжения связок, чтобы удалить поврежденные ткани. Эффективна процедура для удаления опухоли или осколков кости в случае перелома. Используют при диагностике, когда рентген не может показать повреждение.
Диагностическая артроскопия коленного сустава назначается:
- при хронических болях неясной этиологии;
- для проведения биопсии тканей;
- для удаления поврежденной части мениска;
- при проведении санации полости сустава.
Подготовка к санационной артроскопии коленного сустава
Пациент под контролем своего лечащего врача заранее сдает все анализы, так как санационная артроскопия относится к плановым манипуляциям. Получив результаты, доктор оценивает общее состояние больного и рассчитывает риски осложнений. Так как процедуру проводят под наркозом, пациенту запрещается принимать пищу за 12 часов до начала манипуляции.
Необходимы результаты таких исследований:
- рентгенологический снимок коленного сочленения при нагрузке на конечность;
- допплерография и ЭКГ;
- анализ крови и мочи;
- консультация ортопеда и анестезиолога.
За 14 дней до операции пациент должен прекратить прием обезболивающих средств и антикоагулянтов.
Проведение
Лечебно-диагностическая артроскопия проводится поэтапно:

При необходимости для операции может быть выбран общий наркоз.
- Наложение жгута на бедренный сустав. Проводится для уменьшения давление в кровеносных сосудах, что будет способствовать минимизации кровопотерь в случае повреждения.
- Фиксации конечности и дезинфекции операционного поля смоченной в йодном растворе салфеткой.
- Введение анестезии. Заранее доктор изучает результаты анализов больного и методику проведения операции, по этим данным он выбирает оптимальный способ обезболивания. Может проводить как местную, так и эпидуральную анестезию или общий наркоз. Выбор зависит от длительности операции и индивидуальной переносимости лекарственных средств пациентом.
- Установка ортопедического инструментария. Хирург осуществляет прокол и устанавливает в коленный сустав канюлю, из которой вынимает мандрен и вводит иглу артроскопа. Канюля оснащена отверстиями, к которым присоединяются трубки с физраствором. Он вводится для увеличения площади видимости. Чтобы ввести остальные хирургические инструменты, врач делает еще один прокол с правой стороны колена. Все действия хирурга контролируются изображением на экране, выдаваемым камерой артроскопа.
- После завершения манипуляций и удаления повреждений извлекается инструментарий и проводится санация полости сочленения. Если необходимо, вводится лекарственное средство и ставится дренажная трубка. Места ввода инструментов зашивают косметическим швом. Длительность операции варьируется от 1 до 2 часов.
Послеоперационный период

Пока больной приходит в себя после наркоза и операции, его оставляют в стационаре на 2—3 дня. Если возникают осложнения, то пребывание продлевают до недели. Из лекарственных средств разрешается применять обезболивающие препараты, НПВС в случае, если боль невозможно терпеть. Пациент должен соблюдать такие рекомендации врача, чтобы реабилитация прошла быстрее:
- Обеспечить полный покой прооперированной ноге в первый день после операции.
- Использовать холодные компрессы, чтобы снять отечность.
- Применять бандаж или компрессионный чулок.
- Лежа на спине, конечность помещать на возвышенность.
- Менять повязки каждый 3 день, на 9 сутки полностью снять.
- Проводить физиотерапевтические процедуры (лазеротерапию, магнитотерапию, электрофорез).
- Заниматься ЛФК.
- Использовать костыли или трость, чтобы минимизировать движения конечности.
Противопоказания
Диагностическая артроскопия коленного сустава не проводится:
Преимущества санационной артроскопии
Малоинвазивное вмешательство, которое требует незначительного вторжения в полость сустава. Для процедуры используется высокоточная оптика с десятикратным увеличением. Преимуществом является длительность операции, которая составляет 1—1,5 часа, а также время нахождения в клинике. После вмешательства на кожном покрове остаются маленькие разрезы, которые после заживления малозаметны.
Назначается артроскопическая санация коленного сустава для диагностики и терапии различных недугов опорно-двигательного аппарата. В процессе вмешательства в полость сочленения вводят инструмент под названием артроскоп, который показывает внутреннюю суставную зону. Малоинвазивное вмешательство может быть на этом и завершено, но при необходимости хирург сразу приступает к лечению.

Суть методики
Благодаря артроскопической санации удается проникнуть в сочленение, изучить его и произвести терапию, если для этого есть показания. Этот метод считается малоинвазивным вмешательством и позволяет устранить не только болевые ощущения, но и избавиться от причины, спровоцировавшей недуг. Артроскоп, который вводят в сустав, имеет на конце видеокамеру, передающую изображение на монитор. С помощью этого удается обнаружить даже незначительные нарушения, которые не видны при рентгенографии.
Кому назначают операцию?
Хирургия проводится, когда у пациента диагностированы следующие состояния:
- дегенеративно-деструктивные заболевания сочленений;
- нарушение синовиальной оболочки;
- истончение хрящей;
- повреждение мениска;
- разрыв связок;
- вывихи и повреждения сустава;
- артрит инфекционного типа;
- воспалительные процессы, поражающие коленное сочленение.
Плюсы санационной артроскопии коленного сустава
Основным преимуществом, которым обладает диагностическая артроскопия коленного сустава, является отсутствие больших надрезов, поэтому риск развития кровотечений минимален. Кроме этого, процедуру можно проводить не в стационаре, а в лабораторных условиях. После операции не требуется наложение гипсовой повязки, чтобы достичь неподвижности коленного сустава. Немаловажным является и то, что реабилитация занимает короткое время и протекает легко.
Как подготовиться к хирургическому вмешательству?
За 2 недели до назначенной операции пациенту потребуется отказаться от употребления обезболивающих и противовоспалительных медпрепаратов, а также курения и алкогольных напитков. Непосредственно перед артроскопией нельзя пить и есть 12 часов. Помимо этого, перед вмешательством проводится выбор наркоза, который зависит от возраста человека, индивидуальных особенностей его организма и тяжести патологического состояния.
Техника проведения
В первую очередь пациенту делают анестезию, после чего прибегают непосредственно к артроскопии. Ход ее выполнения следующий:

После обработки операционного поля в выполненные проколы вводится инструментарий.
- Доктор накладывает жгут на бедро оперируемой конечности.
- Фиксирует ногу в одном положении.
- Делает дезинфекцию кожного покрова.
- Проводит 2 прокола кожи.
- Вводит артроскоп и специальные инструменты.
- Осматривает внутреннюю полость сустава колена.
- Проводит надрезы, иссечение или фиксацию сочленения, если это требуется.
- Прибегает к санации и извлекает инструменты и артроскоп.
- Зашивает раны при помощи косметических швов.
Продолжительность хирургического вмешательства напрямую связана со сложностью задачи, которую требуется выполнить хирургу. В среднем артроскопия занимает около 2-х часов.
Существуют ли осложнения?
Если санационная артроскопия проводится для диагностики, госпитализация больного при этом не требуется. Однако если во время вмешательства доктор проводил терапию сочленения, то пациенту потребуется непродолжительное время оставаться в больнице. Однако иногда, когда операция была не слишком сложной, восстановительный период может проходить и амбулаторно. После того как проведена лечебно-диагностическая артроскопия, у пациента появляются следующие нежелательные реакции:

После такой манипуляции у пациента может болеть колено.
- слабый болевой синдром в области сустава колена;
- скованность движений;
- покраснение кожного покрова.
Доктора обращают внимание больных на то, что такие реакции физиологически обусловлены и не должны вызывать беспокойство. Эти побочные эффекты пройдут самостоятельно на протяжении недели после вмешательства. Однако у некоторых людей наблюдаются и другие последствия, которые не являются нормальными. К ним относят следующие симптомы:
- повышение показателей температуры;
- отечность коленного сочленения;
- мощный болевой синдром;
- озноб.
Если пациент заметил хотя бы один из этих нежелательных симптомов, важно незамедлительно обратиться в медицинское учреждение. Обусловлено это тем, что после проведения артроскопической санации сустава колена может случиться инфицирование, которое чревато серьезными осложнениями для всего организма. Чем скорее проведут купирование нежелательных реакций, тем больше вероятность избежать негативных последствий.
Реабилитационный период
Чтобы не повредить прооперированное колено, важно не создавать на него повышенную нагрузку на протяжении 2-х недель после того, как была проведена лечебная артроскопия. Первые недели реабилитационного периода пациенту потребуется ходить на перевязки, которые следует делать раз в 3 дня. Если у него наблюдаются боли в колене, доктор назначает употребление обезболивающих медпрепаратов. При присоединении инфекции требуется прием нестероидных противовоспалительных лекарств, которые также снимают болевой синдром и избавляют от воспаления. Помимо этого, во время восстановительного периода пациенту потребуется посещать физиотерапию, которая включает в себя следующие методы:
- электрофорез;
- лазеротерапию;
- иглоукалывание;
- фонофорез.
Прописывают и массажные процедуры, которые позволяют улучшить кровообращение, вернуть мышечной ткани оперированной конечности былой тонус. Важно, чтобы массаж проводил опытный специалист, который знает правильную схему движений, приносящую максимальную пользу коленному сочленению. Может быть назначен и лимфодренаж, представляющий собой разновидность массажных процедур, в процессе которого улучшается отток лимфы. Этот вид массажа ускоряет реабилитационный период и способствует улучшению функции поврежденного коленного сустава.

- Понятие термина
- Показания
- Противопоказания
- Преимущества
- Как проводится
- Подготовка больного
- Исход операции
- Восстановление
Зародившись на заре 20 столетия в Японии, артроскопия до настоящего времени остается самым достоверным и малотравматичным инвазивным методом исследования крупных суставов.
Понятие термина
Артроскопией называется высокоинформативный визуальный метод диагностики и лечения с минимальными повреждениями кожи, тканей, связок и внутренних структур сустава.
Не делая большого разреза, можно рассмотреть всю его внутреннюю часть, выявить все повреждения, недоступные для других методов исследования (рентгеноскопии, УЗИ, артрографии, артротомии, МРТ). Оперативное вмешательство проводится с использованием волоконно-оптического прибора – артроскопа.
Показания
Артроскопия показана при различных поражениях коленного сустава, таких как:
- деформирующий остеоартроз;
- повреждение менисков;
- повреждение связок коленного сустава;
- ревматоидный и деформирующий артрит;
- повреждение синовиальной оболочки;
- бурситы;
- внутрисуставные переломы;
- наличие инородных тел небольшого размера;
- диагностика опухолей с проведением биопсии.
Как лечебная процедура артроскопия часто применяется при разрыве связок и повреждении менисков. Последние публикации ставят под сомнение необходимость ее использования при остеоартрозе.
Противопоказания
Основными противопоказаниями к артроскопии является состояние здоровья пациента и наличие у него следующих заболеваний:
- гипертоническая болезнь;
- низкая свертываемость крови;
- сахарный диабет;
- заболевание легких.
Обязательно учитывается наличие в анамнезе больного аллергических реакций. Особенно должна насторожить аллергия на некоторые лекарственные препараты.
Преимущества
Используя метод артроскопии, можно выявить патологии сустава на самых ранних стадиях и предотвратить дальнейшее развитие болезни. Привлекают:
- высокая достоверность диагностической артроскопии;
- минимальные риски осложнений;
- короткий срок реабилитации;
- низкая кровопотеря;
- минимум противопоказаний;
- небольшой косметический дефект.
Как проводится
Артроскопия – это все-таки операция, и проводится она при обязательном обезболивании. По времени занимает от 30 минут до одного часа. Учитывая сложность заболевания, состояние больного, наличие аллергии на препараты и другие нюансы, метод анестезии выбирает врач. Это может быть:
- местное обезболивание;
- общее обезболивание;
- проводниковая анестезия;
- эпидуральная или спинномозговая анестезия.
Операционное поле обрабатывается одним из антисептиков. Хирург-ортопед делает небольшой разрез тканей размером от 3 – 6 мм. Таких разрезов может быть несколько.
Через первый разрез артроскопом к месту исследования доставляется миниатюрная оптико-волокнистая камера. Она подключена к компьютеру. Через систему линз получается четкое ясное изображение нужного объекта, которое выводится на экран монитора.
Через второй разрез с помощью канюли в область сустава вводится специальный раствор, состоящий из хлористого натрия, лидокаина, адреналина. С его помощью расширяется канал исследования, снижается риск кровотечения.
Через третий разрез проводятся необходимые лечебные манипуляции. Ход обследования или операции записывается, запечатлевается в виде снимков.
По завершении операции из полости сустава откачивается введенная ранее жидкость. Для профилактики инфицирования вводятся антисептические и антибактериальные средства. На область сустава накладывается антисептическая давящая повязка.
Подготовка больного
Перед проведением артроскопии, как перед любой операцией, проводится стандартное обследование. Пациент осматривается врачом, ему делается общий анализ крови и мочи. Снимается кардиограмма, проводится рентгеноскопия легких. Чтобы избежать осложнений во время обследования и лечения, необходимо поставить в известность врача о наличии всех сопутствующих заболеваний.
В день обследования нежелательно курить, принимать пищу. Если выбрана местная анестезия, больному для снятия эмоционального напряжения показаны успокаивающие средства.
Исход операции
Исход диагностики и лечения во многом определяется квалификацией хирурга. Немалое значение имеет реактивность организма больного. Последствия артроскопии коленного сустава в виде осложнений встречаются редко. Обычно вмешательство в коленный сустав заканчивается благополучно.
Нет ничего особенного в наличии боли сразу после операции и первые сутки после ее проведения. Отек – классическая реакция тканей коленного сустава на оперативное вмешательство. Эти симптомы быстро исчезают. В течение одной-двух недель может ограничиваться подвижность сустава. После ЛФК его функции полностью восстанавливаются.
Но иногда во время операции и в послеоперационном периоде возникают некоторые осложнения:
- кровотечение при разрыве одного из сосудов;
- инфицирование, приводящее к развитию артрита;
- повреждение некоторых структур сустава – фасций, связок;
- образование постоперационных тромбов;
- воспаление рубцовой поверхности.
Если надежды на операцию не оправдываются, ее приходится делать повторно или другим способом.
Такое осложнение, как кровоизлияние в полость сустава, ликвидируется повторной пункцией и промыванием. Те же процедуры проводятся при инфекционном артрите, к тому же назначаются антибиотики. Воспаление рубцов лечится накладыванием антисептических повязок, мазей на основе антибиотиков.
Самым опасным осложнением артроскопии является развитие тромбофлебита, представляющего собой воспаление внутренней оболочки вен с образованием тромба. Первоначально поражается один сосуд. Затем воспаление распространяется на окружающие ткани, глубокие вены. При нагрузке на конечность боли усиливаются, флотирующая (подвижная) часть тромба может оторваться и закупорить легочную артерию.
Восстановление
Реабилитация после лечения методом артроскопии занимает значительно меньше времени в сравнении с операциями на открытом суставе. Несложные манипуляции проводятся успешно в амбулаторных условиях. Пребывание в стационаре ограничивается, как правило, одним - двумя днями.
Сразу после операции ноге предается наиболее оптимальное возвышенное положение. Так снижается риск образования гематом и отека тканей колена. К разработке сустава и несложным физическим упражнениям приступают на второй день. Если нет противопоказаний, для более быстрого и полного выздоровления назначаются физизиотерапия, массаж, ЛФК. Сустав можно нагружать полностью уже через неделю.
Цена артроскопии вполне доступна (около 20 000 рублей). Зависит от того, будет ли проводиться только обследование или диагностика одновременно с лечением. Стоимость определяется видом, тяжестью заболевания, сроком нахождения в стационаре. Есть медучреждения с соответствующей лицензией, выдающие больничный лист.
Решиться на артроскопию, оставить все, как есть, или воспользоваться другими способами обследования и лечения – выбор за больным.
Артроскопия коленного сустава – эндоскопическая операция, применяемая с целью развернутой диагностики и хирургического лечения различных суставных повреждений. Высокоинформативная визуальная методика позволяет высококачественно обследовать и лечить сустав закрытым способом, используя пункционные порталы, что существенно уменьшает степень операционной травмы, минимизирует болезненные ощущения и в значительной мере сокращает сроки восстановительного периода.
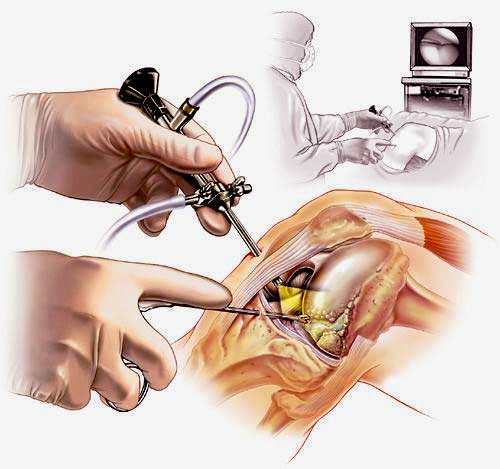
Наглядная схема проведения операции.
Как операцию, стали применять еще на рассвете 20 столетия. Но до нашего времени процедура прошла еще множество этапов совершенствования. И сейчас она стала по-настоящему незаменимым направлением в ортопедии, благодаря минимальной травматичности, стопроцентной диагностической достоверности и высокой эффективности.
Понятие и преимущества процедуры
Хирургия проводится с использованием специализированной волоконной оптики современного поколения, встроенной в инновационный прибор под названием артроскоп. Благодаря уникальному прибору процедура и получила свое название. В процессе производится внутреннее изучение костных и хрящевых тканей, менисков, сухожилий, мышц, связок, соединительнотканных элементов, синовиальной жидкости.
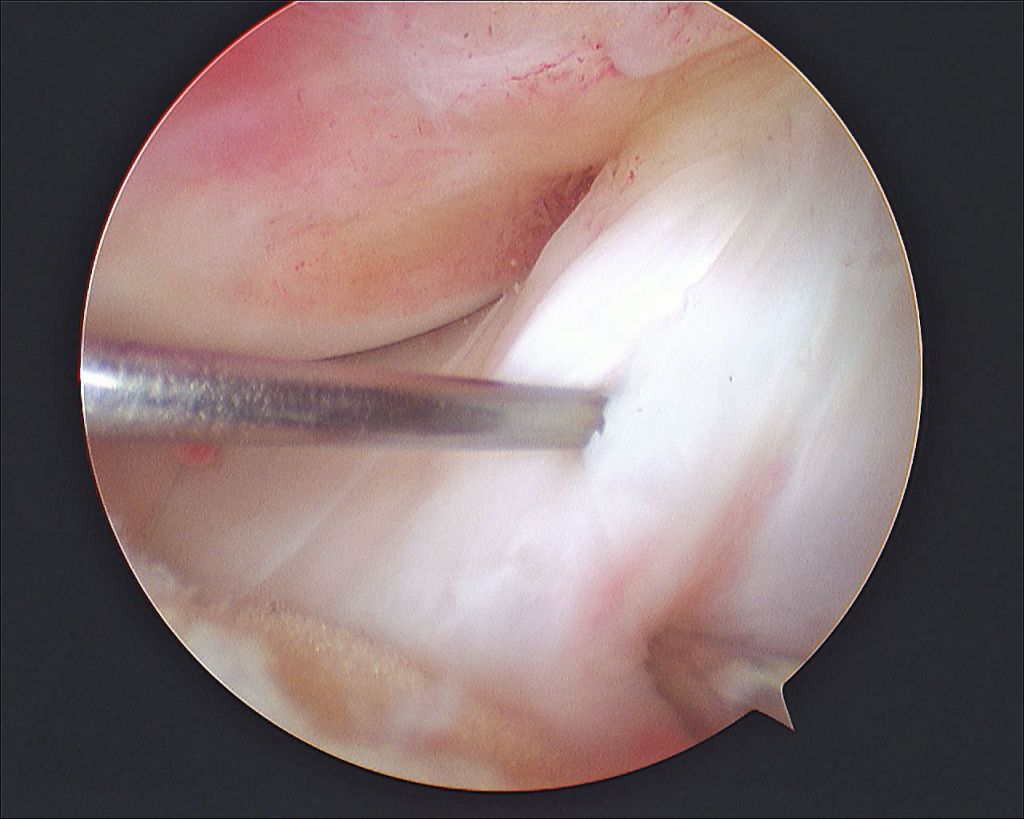
Изображение полости сустава.
Доказано, что артроскопия превосходит любые существующие способы диагностики. Она четко показывает изнутри все структурные единицы костного соединения в самых мельчайших подробностях, позволяет определить даже мелкие скрытые повреждения, которые нельзя выявить при помощи стандартной рентгеноскопии или артрографии, ультразвука, МРТ, КТ и прочих популярных методов визуализации.
Метод используется не только как средство диагностики, но и в качестве лечебно-восстановительной тактики. Обнаружив те или иные нарушения хрящевой поверхности, доктор может сразу же их ликвидировать. Оперативные манипуляции он выполнит через дополнительный разрез (размер около 6 мм) с использованием микрохирургических инструментов, при этом весь процесс он будет совершать, глядя на монитор.
Показания и противопоказания
Сразу отметим, что к негативным последствиям лечение приводит крайне редко. Однако такое не исключается, если ее стали делать вопреки противопоказаниям. Но сначала осветим рекомендации, а уже после ограничения.
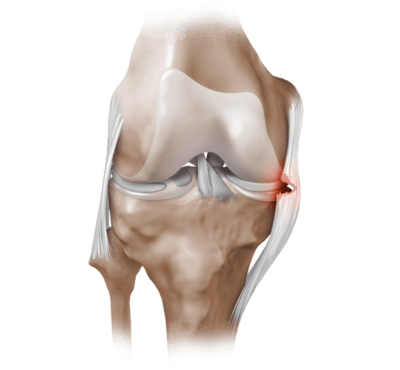
Частичный надрыв боковой связки коленного сустава.
Процедура может быть назначена при:
- неясной причине патологических симптомов, когда другие способы бессильны ее установить;
- разрывах связок, поврежденных сухожилиях;
- подозрении на вывих чашечки (надколенника);
- наличии свободных тел в полости;
- воспалении синовиальной оболочки неопределенного генеза;
- асептическом некрозе головки суставной кости;
- травмах, дегенеративно-дистрофических заболеваниях мениска;
- артритной болезни и гонартрозе;
- внутрисуставных переломах и пр.
Она противопоказана при наличии таких недугов, как:
- гипертония;
- сахарный диабет в стадии декомпенсации;
- нарушенный баланс свертываемости крови;
- тяжелая дисфункция легочной или сердечной систем;
- локальные кожные воспаления.
С осторожностью выполняется лечебно-диагностическая артроскопия, последствия могут носить непредсказуемый характер, при аллергии на местный/общий анестетик. Поэтому обязательно сообщите специалисту, если у вас имеется склонность к аллергическим реакциям на любые медикаменты.
Подготовка пациента к операции
Подготовка заключается в тщательном осмотре пациента, сборе анамнеза, проведении основных инструментальных и лабораторных тестов. Пока врач не убедится, что это безопасная операция, не взвесит все за и против, операция невозможна. Поэтому вначале всегда назначают обход некоторых специалистов узкого профиля, например, кроме ортопеда или травматолога, в зависимости от ситуации, еще кардиолога, эндокринолога, пульмонолога, аллерголога и пр.
Предельно важно учесть абсолютно все результаты предварительной диагностики. Они будут влиять на выбор наркоза, особенная роль отводится подбору оптимально подходящего вида анестетика, который не причинит вреда организму.
Кроме врачебного обхода, пациенту выдают направления на ЭКГ и флюорографию, на прохождение лабораторных анализов крови и мочи. Удостоверившись, что за эту операцию браться целесообразно, проводят консультацию по подготовке. На консультации предупреждают, что за 12 часов до начала процедуры потребуется остановить прием пищи, за пару недель до нее прекратить прием антикоагулянтов (аспирина, гепарина и лекарств на их основе).
Пациенты, оставившие отзывы, сообщают о предостерегающих рекомендациях врачей по поводу курения и приема алкоголя. С вредными привычками придется расстаться за 10-14 суток до вмешательства и, конечно, постараться к ним после вообще не возвращаться или хотя бы свести к минимуму дозу. При намерении прибегнуть только к диагностике предоперационная подготовка осуществляется аналогичным правилам.
Описание микрохирургического процесса
В отзывах пациенты рассказывают, как быстро и безболезненно перенесли процедуру, при этом без общего наркоза. Это вполне вероятно, но не забывайте, что клинические случаи не у всех одинаковы, да и физиологический статус у каждого пациента свой. Поэтому было бы правильнее сказать, что боль, благодаря сильной местной анестезии практически невозможна. Однако постоперационные неприятные ощущения в области прооперированного участка немного беспокоить какое-то время, скорее всего, будут.
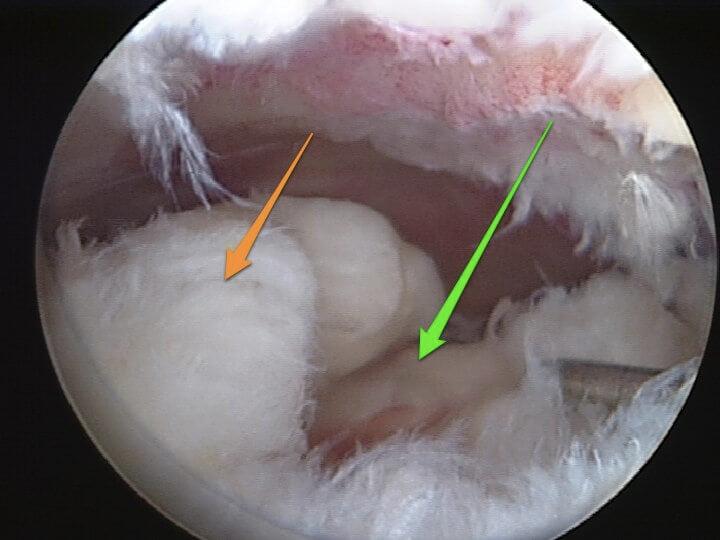
Разволокнение связок при их разрыве.
Видео позволяет разобраться во всех тонкостях процесса. Их предостаточно на просторах интернета. Но ввиду того, что специфические сюжеты не каждый сможет досмотреть до конца, мы предлагаем о важных моментах просто и спокойно почитать.
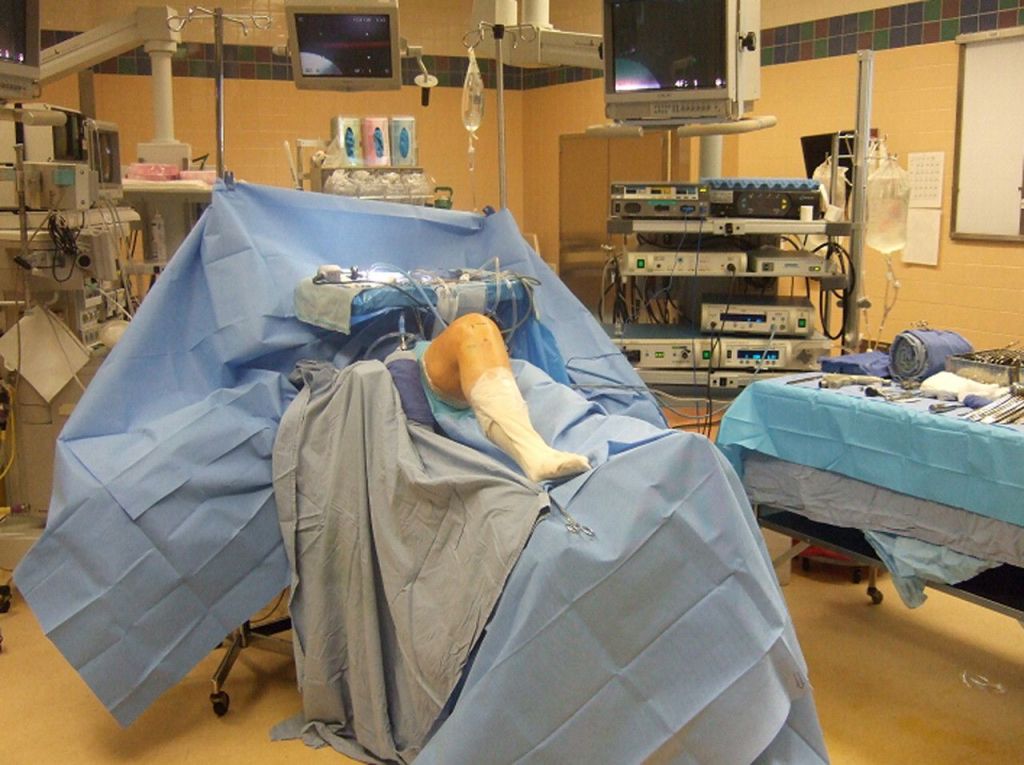
Расположение пациента на операционном столе.
Исходя из этиологии и степени патологических изменений, состояния больного и сопутствующих заболеваний, анестезиологическое средство подбирается индивидуально. Чаще всего применяется местный наркоз, то есть анестезия регионарного типа (эпидуральная или проводниковая). Регионарный анестетик содержит лидокаин, ропивакаин или бупивакаин. К основному раствору для усиления анестезирующего эффекта могут добавить в мини-дозе лекарство из категории опиатов. В некоторых ситуациях, все же, уместен общий внутривенный наркоз.
Сначала, вне зависимости от планов хирурга, будет осуществлена диагностическая артроскопия. Она предусматривает введение эндоскопического зонда в виде стержня в полость костного соединения. Когда наркоз вступит в силу, тогда начинается диагност-хирургия. Для этого полусогнутую в колене конечность ближе к бедру жгутируют для уменьшения кровотока, после чего делают прокол (6 мм), через который подается контраст-вещество, чтобы усилить видимость суставных и околосуставных структур. Далее через этот операционный порт вводится трубка. Специалист досконально осматривает каждый миллиметр проблемного органа.
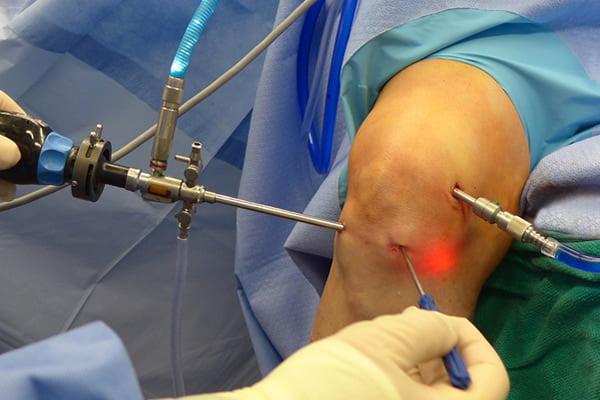
Операционное поле, можно видеть свечение внутри.
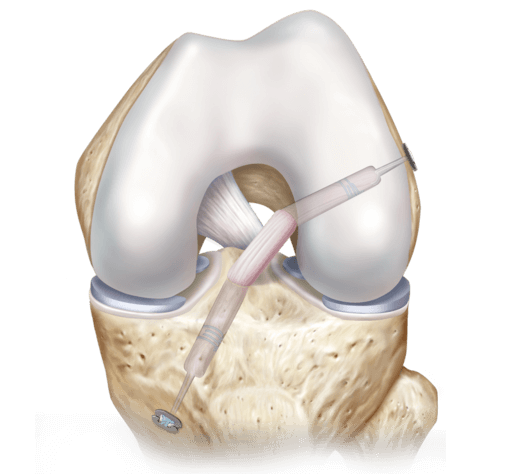
Видео в реальном времени транслируется на экране, выявляет любые существующие дефекты в больном сочленении. Если врач посчитает нужным выполнить регенерацию патологических элементов, он создаст дополнительный разрез (6-8 мм), через который нужным инструментом из микрохирургического набора устранит обнаруженный дефект. Он может сделать частичную резекцию костно-хрящевых тканей, пластику связок и сухожилий, сшивание или удаление (частичное, полное) мениска, экспроприировать хондромные тела, извлечь выпот и гной, ввести противовоспалительные лекарства, взять фрагмент тканей или синовии для изучения их состава и др.
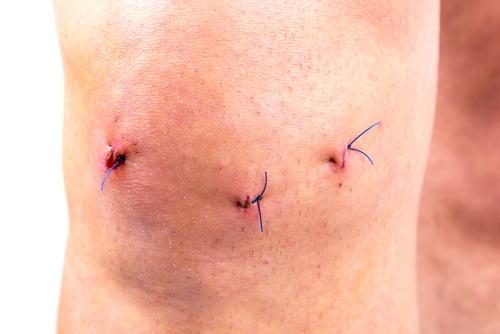
По окончании хирургии операционное поле промывается, а весь инструментарий извлекается. Доктор производит обработку дезинфицирующими составами рану, ставит дренаж и делает маленький шов, который закрывает стерильным лейкопластырем. На прооперированное колено, чтобы придать ему максимальную обездвиженность, накладывается плотная фиксирующая повязка от стопы до середины бедра.
На весь сеанс уходит в среднем 1 час, в отдельных случаях – до 3 часов. Восстановительные меры несложные, но их нужно строго соблюдать, чтобы не спровоцировать опасные осложнения. О негативных явлениях, которые способны развиться, речь пойдет дальше.
Осложнения после артроскопии коленного сустава
Как любой хирургический способ, данный метод, даже при всей своей миниинвазивности, может иметь неблагоприятный исход. К осложнениям приводят несоблюдение реабилитационных норм, нарушение принципов асептики и антисептики, врачебные ошибки. Неблагополучная картина возникает нечасто, поэтому паниковать не стоит. Нужно изначально со всей долей ответственности отнестись к выбору клиники.
Отзывы пациентов после артроскопии коленного сустава вместе с данными официальной статистики позволили нам сформировать список самых частых эксцессов. В него входят следующие негативные явления, возникающие в ранний или отдаленный послеоперационный период:
- повышение общей температуры тела;
- ярко выраженный перманентный или периодический болевой синдром в области сустава, нередко иррадирующий в голень, тазобедренный сегмент;
- локальная гиперемия, отечность, гипертермия;
- местные инфекции, абсцессы;
- тромбоэмболия сосудов;
- внутрисуставное кровоизлияние;
- артрит на фоне воспаления, бурсит;
- кровотечение из раны;
- боль и онемения из-за повреждения нервных образований;
- нарушение целостности связок, как следствие некорректных манипуляций хирурга.
Особенности восстановления
Для предупреждения отекания мягких тканей покрывающих колено к ране прикладывают холод. Сухие компрессы со льдом положены каждые 60-90 минут на начальных этапах реабилитации. Человеку необходимо оставаться в стационаре под наблюдением специалистов минимум двое суток. Ему прописываются хорошие болеутоляющие препараты, а также средство из серии антибиотиков для профилактики инфекционного патогенеза. Вставать разрешается уже на 3 день, но ходить позволяется исключительно с ходунками или костылями. Оберегать ногу от полной нагрузки надо не менее одной недели.

Успех артроскопической операции на коленном суставе всецело завит от качества постоперационного ухода. Полное восстановление наступает примерно через 1-1,5 месяца, все это время нужно выполнять в строгом порядке все пункты реабилитационной программы, индивидуально составленной высококомпетентным реабилитологом.
Интенсивными темпами восстановиться помогают массаж, комплекс ЛФК, физиотерапия, упорный труд и терпение. Приблизительно через 7-10 дней возможна отмена поддерживающих средств для передвижения, человеку разрешается передвигаться так, как этого требует природа, а именно, без поддержки на двух ногах с равнозначной нагрузкой, движения при этом плавные и медленные, шаг мелкий. Лечебная гимнастика и ходьба определенный промежуток времени осуществляются в специальном функциональном ортезе, надетом на проблемную ногу.
Занятия лечебной физкультурой на ранних сроках щадящие. В первую неделю занимаются, как правило, в положении лежа. Основу комплекса составляют напряжение/сокращение тазобедренных мышц, поднятие прямой конечности на 45 градусов с 5-секундным удержанием, разминка голеностопа. К лимфодренажному массажу прибегают с целью снятия послеоперационного отека. Он выполняется профессионально обученным массажистом вручную или посредством микротокового аппарата. В поздний период прописываются велотренировки, плаванье, ходьба и бег в воде.
Заключение
Процедура очень высоко ценится специалистами, ведь помимо такого высокоинформативного обследования, она позволяет параллельно исправлять обнаруженные недостатки, причем делать это высокотехнологично, без травматического рассечения надсуставных мягких тканей и без обнажения костного соединения.
Предпочтительнее будет обследовать, а если потребуется, прооперировать колено, в одной из высокоспециализированных клиник Европы. Там данной методикой владеют на высшем уровне. Замечательные хирурги-ортопеды по этой части работают в Чехии, об этом значится в европейских научно-медицинских источниках. Да и, как показывают отзывы, артроскопия голеностопного сустава, коленного сочленения в Чехии, пациентов привлекает цена.
Читайте также:


