Рентген снимки переломов костей стопы
Назначение снимка то же, что и снимка в прямой проекции. Снимок стопы в боковой проекции в вертикальном положении больного с упором на исследуемую конечность производят с целью выявления плоскостопия.
Укладки больного для выполнения снимков. Больной лежит на боку.
Исследуемая конечность слегка согнута в коленном суставе, латеральной поверхностью прилежит к кассете. Противоположная конечность согнута в коленном и тазобедренном суставах, отведена вперед. Кассету размером 18 х 24 см располагают на столе таким образом, чтобы стопа была уложена либо по длиннику ее, либо по диагонали. Подошвенная поверхность стопы перпендикулярна плоскости кассеты. Пучок рентгеновского излучения направляют отвесно на медиальный край стопы соответственно уровню оснований плюсневых костей (рис. 444).
.png)
.png)
При выполнении снимка с целью изучения функционального состояния свода стопы для выявления плоскостопия больной стоит на невысокой подставке, перенеся основной упор на исследуемую конечность. Кассету размером 18 х 24 см помещают вертикально на длинное ребро у внутренней поверхности стопы. Пучок рентгеновского излучения направляют в горизонтальной плоскости соответственно проекции клиновидно-ладьевидного сустава, который находится на уровне прощупываемой под кожей
бугристости ладьевидной кости (рис. 445, а). Для того чтобы изображение нижнего края пяточной кости проецировалось несколько отступя от края пленки, в подставке, на которой стоит больной, должна быть прорезь, в которую погружают длинное ребро кассеты на глубину 3—4 см (рис.445, б).
Информативность снимка. На снимке стопы в боковой проекции хорошо видны кости предплюсны: пяточная, таранная, ладьевидная, кубовидная и клиновидная. Кости плюсны проекционно наслаиваются друг на друга. Из всех костей наиболее отчетливо видна V плюсневая кость (рис. 446). На снимках стопы могут быть выявлены различные травматические, воспалительные и опухолевые поражения костей.
Изменения мягких тканей особенно наглядно видны на электро-рентгенограммах (рис. 447, а, б).
СНИМКИ СТОПЫ В КОСЫХ ПРОЕКЦИЯХ
Кассета размером 18X24 см находится в плоскости стола.
Пучок рентгеновского излучения следует центрировать отвесно на тыльную поверхность стопы соответственно основанию плюсневых костей (рис. 448).
Иногда прибегают к укладке стопы в косой наружной подошвенной проекции.
Исходное положение стопы такое же, как для снимка в прямой проекции, а затем приподнимают внутренний край стопы на 35—40°.
Информативность .снимков. На снимках видны кости предплюсны: таранная, ладьевидная, кубовидная и клиновидные, суставные щели между ними. Раздельно отображаются все кости плюсны и фаланг, видны их переднебоковые и зад небоковые поверхности. Прослеживаются рентгеновские суставные щели плюснефаланговых и межфаланговых суставов (рис. 449). .png)
В этом случае снимки стоп в косых проекциях по сравнению с другими снимками являются наиболее информативными для выявления переломов плюсневых костей и фаланг (рис. 450, а, б).
.png)
СНИМКИ ПЯТОЧНОЙ КОСТИ
Назначение снимков — изучение формы и структуры пяточной кости при различных заболеваниях и травме
Центральный пучок рентгеновского излучения скашивают в краниальном направлении под углом 35—45° к вертикали и направляют на пяточный бугор.
Снимок в этой же проекции может быть выполнен и при вертикальном положении больного. Больной упирается подошвой снимаемой конечности в поверхность кассеты, отставляя ногу назад таким образом, чтобы голень находилась под углом около 45° к плоскости кассеты. Для фиксации тела больному следует опереться на спинку поставленного пред ним стула.
Пучок рентгеновского излучения направляют под углом 20° к вертикали на задневерхний отдел бугра пяточной кости (рис. 452, б). .png)
Информативность снимков. На рентгенограммах пяточной кости в боковой проекции выявляются структура и контуры пяточной и таранной костей (рис. 453). .png)
На снимке в аксиальной проекции хорошо видны пяточный бугор, его медиальная и латеральная поверхности (рис. 454). Снимки информативны для выявления различных патологических изменений, переломов, пяточной шпоры (рис. 455), изменений структуры кости, в частности после травмы (рис. 456) и др.
.png)
СНИМКИ ПАЛЬЦЕВ СТОПЫ
Назначение снимков. Снимки пальцев стопы чаще всего выполняют при травмах.
Укладки больного для выполнения снимков. Пальцы стопы хорошо видны на рентгенограммах стопы в прямой и косой проекциях. При необходимости в этих же проекциях выполняют прицельные снимки пальцев, соответствующим образом суживая пучок рентгеновского излучения и центрируя его на область пальцев (рис. 457, а).
В отдельных случаях прибегают к рентгенографии пальцев в боковой проекции, подкладывая под исследуемый палец завернутую в светонепроницаемую бумагу рентгеновскую пленку р а з м е р о м 4 x 5 см. При этом в случаях рентгенографии I и V пальцев стопу укладывают соответственно на латеральную и медиальную поверхности и отвесно на исследуемый палец центрируют пучок рентгеновского излучения. При рентгенографии I I , I I I , и IV пальцев вышерасположенные пальцы оттягивают бинтом книзу или кверху таким образом, чтобы их изображение проекционно не наслаивалось на изображение фаланг исследуемого пальца (рис. 457, б).
Рентгенография переломов – основной метод инструментальной диагностики, используемый при травмах костей. В процессе обследования делают снимки кости или сустава как минимум в двух проекциях. Если полученные изображения не позволяют определить характер имеющегося у пациента повреждения, дополнительно выполняют снимки в косой проекции. Перед обследованием до наложения гипса пациенту вводят средства для местной анестезии, с помощью которых удается снизить боль и обеспечить фиксацию травмированной части тела в неподвижном положении.

- Признаки перелома на рентгеновском снимке
- Как расшифровываются результаты рентгенографии при переломах в разных участках скелета
- Визуализация перелома костей черепа на рентгенограмме
- Как выглядят переломы верхних конечностей на рентгенограмме
- Рентгенография переломов нижних конечностей
- Переломы позвоночника на рентгенограммах
- Частота проведения рентгенологического обследования при переломах
- Нужно ли снимать гипс перед рентгенографией
- В каких еще случаях может понадобиться рентгенография костей
- Травматология – рентгенограммы 2 часть: Видео
Признаки перелома на рентгеновском снимке
Основным рентгенологическим показателем перелома костей является серое просветление на фоне белой кости, имеющее вид неровной линии, часто с зазубренными краями. Если светлая полоса не достигает второго края кости, перелом считает неполным. Если же линия просветления проходит через всю кость, следует вести речь о полном переломе.В первом случае заметного смещения отломков нет, во втором же оно хорошо визуализируется на снимке.
Смещение может быть:
- продольным (по длине кости),
- боковым (по ширине кости),
- угловым (по оси кости),
- периферийным (возникает, когда отломок поворачивается вокруг своей продольной оси).
Боковое и продольное смещение измеряется в сантиметрах, а периферийное и угловое – в градусах.
Как расшифровываются результаты рентгенографии при переломах в разных участках скелета
Рентгенография переломов подтверждает, что травмы такого характера в каждом отделе скелета обладают рядом особенностей, и эта специфика отображается на снимке. Кроме того, следует отличать линии перелома от имеющихся в большинстве костей сосудистых каналов, костных эпифизов (закругленных краев костей), а также от так называемых зон Лоозера.

Последние являют собой полосы просветления на рентгенограмме, которые отображают степень приспособления отдельных участков костей к повышенной нагрузке. Чаще всего они возникают в плюсневой, седалищной, большеберцовой костях, в ключице, лопатке, костях предплечья.
Иногда зоны Лоозера формируются и при обычной физической нагрузке в пораженной костной ткани при рахите, остеодистрофии и других заболеваниях. Предлагаем более подробно ознакомиться с тем, как выглядит перелом на рентгеновском снимке в разных участках скелета в сравнении с изображением неповрежденных костей.
Одна из частей черепа, которая часто подвергается переломам – это его свод (то есть верхняя часть). В большинстве случаев наблюдаются линейные переломы, которые возникают в том месте, где непосредственно и была приложена сила. На рентгенограмме повреждение имеет вид резкой, иногда зигзагообразной и местами раздваивающейся линии с неровными краями.
Если эта полоса расположена в пределах одной пластины, перелом называется неполным, а если в пределах обеих – полным. Иногда переломы переходят на черепные швы (места соединения костей черепа), которые в норме на снимке также имеют вид полос просветления. При накладывании на них линий переломов возникает расхождение швов, на рентгене полоса просветления становится отчетливее и шире.
Переломы свода черепа могут быть еще вдавленными, дырчатыми, оскольчатыми.
Эти виды диагностировать легче, поскольку на снимке четко просматривается смещение отломков, которые в норме отсутствуют.

При переломе лобной кости линия просветления проходит к лобной пазухе, верхней стенке глазницы, в случае повреждения височной и теменной костей – к средней черепной ямке, при переломе затылочной кости – к задней черепной ямке.
Отчетливее всего на рентгене просматриваются переломы челюсти. В зависимости от того, как на снимке проходит полоса просветления, они подразделяются на продольные, поперечные, косые.
Переломы челюстных костей сопровождаются в большинстве случаев значительным смещением отломков.
Самое распространенное повреждение – когда линия перелома проходит от луночки последнего зуба челюсти к ее углу.
На снимках неповрежденные трубчатые кости окрашены в яркий белый цвет, губчатое наполнение же имеет вид сероватого просветления, расположенного вдоль их центра. Округлые края костей (костные эпифизы) выглядят как серые полосы просветления.
Рентген перелома руки выполняется в прямой и боковой проекциях. Перелом плечевой кости без смещения фрагментов заметен только на снимке, сделанном в боковой проекции. А переломы со смещением хорошо просматриваются на всех изображениях: видно, когда кость отклонена кнаружи под небольшим углом.
20 % всех переломов руки приходится на локоть как результат падения, поскольку на уровне подсознания в такой ситуации человек рефлекторно в целях самосохранения выставляет именно эту часть руки.
Перелом ключицы на рентгене также несложно диагностировать. В большинстве случаев его линия проходит поперек кости, значительно реже – по диагонали. При этом обе части ключицы смещаются: тот край, который присоединяется к грудине, отклоняется вверх и внутрь, а тот, который крепится к лопатке – вниз и наружу. Эта травма встречается реже, чем перелом руки. Пациенты большей частью дети и подростки.
Перелом лучевой кости на рентгене может иметь вид поперечной, продольной, косой или спиралеобразной линии просветления. Часто такое повреждение случается рядом с запястьем.

Снимки нижних конечностей выполняются в двух-трех проекциях и являются комбинацией зон затемнения (кости) и участков просветления (костные эпифизы, хрящевые и мягкие ткани).
Наиболее часто травмам подвергается большой палец, пяточная, предплюсневые и плюсневые кости стопы. Полосы переломов видны на изображениях в тыльно-подошвенной, боковой и косой проекциях.
При подворачивании стопы кнаружи может случиться перелом лодыжки. Если повреждение возникло при чрезмерном повороте стопы внутрь, рентген лодыжки покажет отрыв верхней части наружной лодыжки. Линия излома от внутренней лодыжки может доходить до нижней внутренней части большеберцовой кости. На рентгенограмме часто заметен отрыв внутренней лодыжки у основания и линия перелома в наружной лодыжке на уровне сустава.
Иногда две поверхности кости, разделенные полосой перелома, расположены не параллельно, а под углом. Так выглядит перелом лодыжки со смещением на рентгене.
Если есть подозрение на перелом позвоночника, делают его снимки в двух проекциях – прямой и боковой, являющихся взаимно перпендикулярными. В качестве центра снимка избирается участок, в котором локализовано предполагаемое повреждение. Чтобы поставить диагноз, врач проводит оценку формы, контуров, структуры позвонков в сравнении с нормой.
Если на снимке тело позвонка имеет клиновидную форму (в норме она плоско-вогнутая), замыкательная пластинка выглядит неровной или ступенеобразной, высота тела позвонка уменьшилась как минимум на треть, по сравнению с остальными (эффект компрессии), а высота межпозвонковых дисков в поврежденном сегменте, наоборот, увеличилась, у пациента имеет место компрессионный перелом. В случае такой травмы на рентгене можно обнаружить на теле позвонка асимметричность или же полное отсутствие центральной сосудистой щели при ее наличии у здоровых позвонков.
Если на прямой рентгенограмме позвоночника визуализируется слишком большое интерперпендикулярное расстояние, а на боковом снимке увеличен передне-задний размер тела позвонка и заметна его деформация, имеющая кифотический характер, ведут речь о взрывном переломе.
Если повреждены все три колонны позвоночника, отчетливо видна их деформация, контур позвоночного канала нарушен, позвонки сместились на уровень поврежденного позвоночно-двигательного сегмента, у пациента диагностируют переломо-вывих. Обнаружить признаки повреждения спинного мозга позволяет компьютерная и магнитно-резонансная томографии.
Частота проведения рентгенологического обследования при переломах
Как показывает практика, рентген после перелома, если травма нетяжелая, делают не более трех раз: первый – при обращении в медицинское учреждение для постановки диагноза, второй – после наложения гипса в процессе лечения, чтобы посмотреть, правильно ли срастается кость, третий (контрольный) – перед снятием гипса. 
Если повреждение тяжелое (к примеру, оскольчатый многокомпонентный перелом большеберцовой кости), тогда обследование может проводиться намного чаще, а если возникнет необходимость, то и ежедневно.
Частое проведение рентгенологического обследования может понадобиться, если:
- в травму вовлечены мягкие ткани, связки, нервные узлы, сосуды (в частности, крупные артерии);
- есть риск присоединения инфекции;
- существует угроза развития осложнений после хирургического вмешательства.
Многие пациенты интересуются, нужно ли делать рентген после снятия гипса. Опять-таки, все зависит от тяжести травмы. Если лечащий врач не считает данную процедуру необходимой, он ее не назначит во избежание дополнительного облучения больного.
Рентгенологическое исследование показано, если спустя некоторое время после снятия гипса в зоне повреждения опять возникли болевые ощущения и отечность. Кроме того, у каждого пациента есть право записаться на рентген после того, как был снят гипс, даже без назначения лечащего врача.
Ответ на вопрос о том, делают ли рентген через гипс, положительный. Рентгеновские лучи хорошо проходят через данный материал. Поэтому когда назначают рентгенографию в процессе лечения, чтобы посмотреть, как проходит заживление, гипс не снимают. Его наличие не влияет на четкость изображения. На основании полученной картины врач имеет возможность сделать выводы относительно того, какой тактики лечения следует придерживаться в дальнейшем.
Говоря о том, можно ли сделать рентген через гипс, следует отметить, что отсутствие необходимости в его удалении позволяет минимизировать дискомфорт, причиняемый пациенту во время процедуры, а также избежать случайного повреждения еще не сросшейся окончательно кости.
В каких еще случаях может понадобиться рентгенография костей
Рентгенологическое обследование костной ткани позволяет диагностировать не только переломы костей. Его назначают при наличии подозрений на
- артрит (воспаление суставов),
- артроз (дегенеративно-дистрофические изменения в суставах),
- остеопороз (низкий уровень плотности костей),
- аномалии развития отдельных участков скелета,
- добро- или злокачественные опухоли костей.
Рентген назначают также в тех случаях, если необходимо удостовериться в том, что у больного действительно нет противопоказаний к хирургическим операциям.
Травматология – рентгенограммы 2 часть: Видео
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
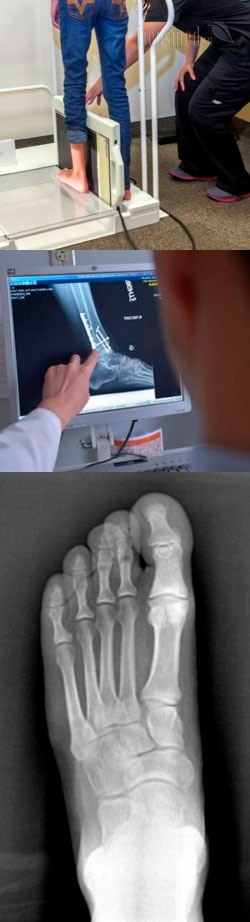
Когда делают рентген стопы?
Рентген стопы показан к выполнению, когда подозревается травматическое повреждение структур стопы, например, после неудачного падения, автомобильной аварии, занятий спортом и т.д. В таких случаях рентген позволяет выявлять трещины и переломы костей, вывихи в суставах стопы, разрывы и растяжения сухожилий и мышц, наличие посттравматических кист и т.д. Причем рентген стопы показан, даже если после предполагаемой травмы прошло довольно долгое время, и человека ничего не беспокоит, так как некоторые травматические повреждения могут заживать самостоятельно, но при этом оставлять осложнения (например, кисты костей, нестабильность суставов).
Кроме того, рентген стопы показан, если подозревается любое дистрофическое (артроз, остеопороз и проч.), обменное (подагра, рахит и т.д.), воспалительное (артрит, остеомиелит и т.д.) или опухолевое заболевание анатомических структур стопы (киста в кости, доброкачественные и злокачественные опухоли, метастазы). Различные заболевания структур стопы обычно сопровождаются болями, уменьшением объема движений стопой, возможно деформацией частей стопы, частыми переломами и т.д. А это значит, что при наличии таких симптомов показано выполнение рентгена стопы.
Отдельно следует сказать, что показанием для выполнения рентгена стопы является наличие у человека косолапости или плоскостопия. При косолапости рентген выполняется для уточнения расположения костей относительно друг друга, оценки степени косолапости и уточнения вида косолапости. Все эти данные необходимы для проведения коррекционного лечения. После лечения и реабилитации при косолапости вновь делают рентген стоп, чтобы увидеть, насколько удалось приблизить расположение костей стоп к норме.
При плоскостопии рентген выполняется в двух проекциях (задней и боковой) с нагрузкой, чтобы точно установить степень уплощения сводов стопы.

Строго говоря, абсолютных противопоказаний для выполнения рентгена стопы нет. Это означает, что если есть острая и безотлагательная необходимость выполнить рентген стопы, то его можно сделать любому человеку вне зависимости от его возраста, пола, имеющих заболеваний и т.д.
Но все же имеется ряд ограничений, при наличии которых проведение рентгена стопы нежелательно, так как получаемая человеком доза облучения теоретически может негативно отразиться на его состоянии. К таким ограничениям для проведения рентгена стопы относятся беременность, возраст младше 14 лет и неадекватное поведение пациента.
Наличие на стопе гипса, имплантов, металлических конструкций или протезов не является противопоказанием или ограничением для производства рентгена. Но следует помнить, что любые такие инородные конструкции и предметы могут значительно ухудшить качество снимков, создав на них дополнительные тени и пятна, закрывающие анатомические структуры стопы. Поэтому желательно снять все инородные тела и предметы со стопы перед выполнением рентгена, чтобы получить максимально информативные снимки. Но если рентген нужно сделать срочно, и гипс снять нельзя, то исследование все равно выполняется.
Как делают рентген стопы?
Рентген стопы не требует особой специальной подготовки ни у детей, ни у взрослых. Не нужно соблюдать специальную диету, принимать лекарственные препараты и т.д. Однако в качестве подготовки к рентгену стопы нужно накануне исследования удалить с ноги любые инородные предметы (например, пирсинг, кольца на пальцах ног, ножные браслеты, съемные протезы, приспособления для удаления "косточки" и т.д.). Также желательно подготовить такую одежду, которую будет легко снять на время проведения исследования.
Детям в качестве психологической подготовки желательно рассказать о том, что такое рентген, зачем будет сделан снимок и т.д. Обязательно следует сказать ребенку, что рентген – это безболезненная процедура. Также родители должны акцентировать внимание малыша на том, что для получения хороших снимков ему придется посидеть или полежать несколько минут неподвижно, принять позу, которую покажет врач и т.д. Отдельно желательно оговорить, что ребенок должен подчиняться требованиям врача и рентген-лаборанта, ничего не бояться, отвечать на вопросы, вести себя спокойно, не капризничать и проч.
Если человек перед исследованием сильно волнуется, плохо спит, раздражителен, беспокоен, тревожен, то за несколько дней до рентгена можно начать принимать нерецептурные успокоительные препараты (например, Афобазол, Тенотен, Нервохеель, настойка пустырника, настойка валерианы). Прием успокоительных средств позволит прийти в нормальное расположение духа, пройти исследование с максимальной пользой и минимальным нервным напряжением.
На первом этапе пациент заходит в приемную рентгенологического кабинета, снимает с ноги обувь, закатывает брюки (или снимает их), убирает любые инородные предметы со стопы. Далее рентген-лаборант проводит пациента в помещение, где установлен рентгеновский аппарат, и выдает защитные свинцовые фартуки. Такие фартуки обязательно надеваются на область половых органов, грудной клетки и живота, чтобы защитить их от проникновения рентгеновских лучей и уменьшить получаемую дозу облучения.
Далее рентген-лаборант показывает, какую позу нужно принять, как расположить и как держать ногу во время производства снимка. Если сам пациент не может удерживать ногу в необходимой позе, то ее фиксируют различными приспособлениями. Если нога будет удерживаться рукой, то на руки обязательно надеваются защитные свинцовые перчатки. В необходимые места подкладывают кассеты с пленкой или датчиками, и на их краях указывают, где расположена левая и правая ноги.
Когда пациент примет нужную позу, все выходят из помещения, где расположился больной, в соседнюю комнату, откуда врач или лаборант управляют рентгеновской установкой и делают необходимые снимки. Однако если пациенту требуется помощь, то в кабинете с рентгеновской установкой остается такой помощник из числа родственников или медицинских работников. Этот помощник обязательно надевает защитные свинцовые фартуки на все части тела.

Сам процесс получения рентгеновского снимка длится только несколько секунд, он совершенно безболезненный и не доставляет никакого дискомфорта. В момент производства снимка пациент услышит шум, издаваемый рентгеновской установкой, а также, возможно, увидит свет и перемещение рентгеновской трубки. Перед началом выполнения снимка врач скомандует пациенту замереть, а после того, как рентгеновская установка закончит работу, медицинский работник скажет, что можно расслабиться.
Далее, если нужно сделать снимки в нескольких проекциях, в помещение с установкой снова войдет рентген-лаборант, поменяет кассету и покажет, в какую позицию нужно поставить ногу. После этого весь процесс повторится, то есть все выйдут из помещения, врач дистанционно включит рентгеновскую установку, выполнит снимки и выключит аппарат.
Когда все снимки будут сделаны, врач или рентген-лаборант войдет в помещение с рентгеновской установкой, снимет защитные фартуки с пациента, и скажет, что исследование завершено. После этого можно одеваться и уходить. Придется только дождаться заключения врача, после чего разрешается заниматься своими обычными делами без каких-либо ограничений.
Пока пациент будет находиться один в помещении с рентгеновской установкой, врач станет наблюдать за ним из соседней комнаты через окно в стене, и оттуда же управлять работой рентген-аппарата. Если вдруг пациенту станет плохо, врач немедленно остановит работу рентгеновского аппарата и окажет необходимую помощь.
Ниже мы рассмотрим рентгенологические признаки нормальной здоровой стопы и изменения на рентгеновских снимках, характерные для некоторых наиболее часто встречающихся заболеваний.
Рентген стопы в норме (рентген-описание здоровой стопы)
На основании состояния тканей стопы, видимых на рентгеновском снимке, врач пишет заключение, в котором есть описательная часть и вывод. В выводе, который часто называется заключением, указывается, что кости и суставы стопы в норме, патологических очагов не выявлено. А в описательной части указывается, какие кости видны, что они развиты нормально, расположены правильно, структура однородная, контуры четкие, ровные, признаков деформации, утолщения или истончения костей нет. Суставные щели не расширены и не сужены, Структура костей нормальная, не измененная. Суставы Шопара и Лисфранка нормальны, признаки выпота, дистрофических или воспалительных изменений в них отсутствуют. Сесамовидные кости целые, не смещены, нормальной структуры.
Конечно, описательная часть протокола исследования не будет слово в слово, как в приведенном выше примере, но врач в ней обязательно укажет, что структура, размеры и расположение костей и суставов нормальны, не изменены.
Рентген стопы при некоторых заболеваниях
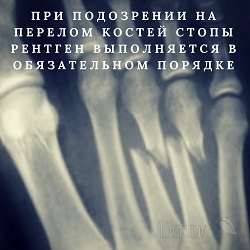
При подозрении на перелом костей стопы рентген выполняется в обязательном порядке, так как это простое и доступное исследование позволяет диагностировать не только сам перелом, но и определять его вид, степень расхождения костных отломков, расположение отломков, их количество, и т.д. Все эти данные позволяют оценить степень тяжести перелома и определить, какие именно медицинские манипуляции нужно произвести для лечения и восстановления целостности костей.
Переломы или трещины костей стопы на рентгеновском снимке видны как линейный фигурный перерыв единой костной структуры. Перерыв костной структуры виден в форме небольших вытянутых затемнений, имеющих неровные контуры, и расположенных между двумя кусками кости, которые также имеют нечеткий, неровный контур.
Рентгенологическая картина артритов суставов стопы характеризуется сужением суставной щели, эрозией суставных поверхностей сочленяющихся костей, разрушением (деструкцией, склерозом, остеопорозом) субхондральных пластин, кистами в субхондральной костной ткани.
Подробнее об артрите
В зависимости от выраженности патологических изменений, выделяют три стадии артроза суставов стопы, каждая из которых характеризуется определенными рентгенологическими изменениями.
Так, для первой стадии артроза стопы характерно сужение суставной щели менее чем на 50 % в сочетании с наличием краевых костных разрастаний размерами не более 1 мм.
Для второй стадии артроза характерно сужение суставной щели более чем на 50 %, наличие костных краевых разрастаний размером более 1 мм, а также деформация и остеосклероз суставных концов костей.
Для третьей стадии артроза характерно отсутствие суставной щели на снимке, выраженные краевые костные разрастания, а также грубая деформация и остеосклероз суставных концов костей.
Подробнее об артрозе стопы
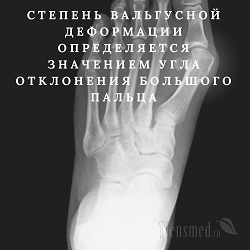
Вальгусная деформация стопы (Hallux valgus) характеризуется смещением большого пальца на второй палец и появлением характерной выступающей "косточки" у основания большого пальца. В настоящее время это весьма часто встречающаяся патология стопы.
На рентгеновском снимке для вальгусной деформации стопы характерно расширение промежутков между плюсневыми костями, увеличение угла между первой и второй плюсневыми костями и сильное отклонение большого пальца в сторону. Степень вальгусной деформации определяется в зависимости от значений угла отклонения большого пальца:
- первая степень вальгусной деформации – угол отклонения большого пальца 15 – 20 o ;
- вторая степень вальгусной деформации – угол отклонения большого пальца 20 – 30 o ;
- третья степень вальгусной деформации – угол отклонения большого пальца 30 – 40 o ;
- четвертая степень вальгусной деформации – угол отклонения большого пальца – больше 40 o .
Варусная деформация стопы внешне похожа на косолапость. На снимке варусная деформация характеризуется искривлением плюсневых и фаланговых костей, их смещением кнутри. Кроме того, варусная деформация стопы часто сочетается с плоскостопием.
У детей до 1,5 лет варусное положение стопы считается вариантом нормы.
Где и за сколько можно сделать рентген стопы?
Чтобы записаться на прием к врачу или диагностику, Вам достаточно позвонить по единому номеру телефона
+7 495 488-20-52 в Москве
+7 812 416-38-96 в Санкт-Петербурге
Оператор Вас выслушает и перенаправит звонок в нужную клинику, либо примет заказ на запись к необходимому Вам специалисту.
В настоящее время стоимость рентгена стопы в государственных и частных медицинских учреждениях колеблется от 300 до 1100 рублей, в зависимости от количества проекций.
Рентген стопы можно провести в любом медицинском учреждении, оснащенном рентгеновским аппаратом. Такие аппараты имеются практически во всех государственных городских и районных поликлиниках, а также больницах. Соответственно, сделать рентген стопы можно в любой поликлинике или больнице.
Среди частных медицинских центров рентген стопы обычно выполняют в учреждениях, специализирующихся на диагностике.
Ниже мы приведем адреса крупных медицинских учреждений в различных городах, в которых можно сделать рентген стопы.
Рентген стопы в Москве
Можно сделать в следующих учреждениях:
- "Российский центр рентгенорадиологии", расположенный по адресу ул. Профсоюзная, 86. Телефоны – (495) 333 91 20, (495) 334 15 08, (495) 334 13 96.
- НИИ Скорой помощи им. Склифосовского, расположенный по адресу Большая Сухаревская площадь, 3. Телефоны – (495) 680 41 54, (495) 680 93 60.
- ФНКЦ ФМБА России, расположенный по адресу Ореховый бульвар, 28. Телефоны – (499) 688 83 54.
Рентген стопы в Санкт-Петербурге
Можно сделать в следующих учреждениях:
- НИИ Скорой помощи им. Джанелидзе, расположенный по адресу ул. Будапештская, 12. Телефон – (812) 313 28 58.
- НИИ Онкологии им. Петрова, расположенный по адресу ул. Ленинградская, 68. Телефон – (812) 439 95 25.
Рентген стопы в Екатеринбурге
Можно сделать в Областной больнице № 1, расположенной по адресу ул. Волгоградская, 185. Телефон – (343) 240 34 59, (343) 351 16 40.
Рентген стопы в Казани
Можно сделать в Межрегиональном клинико-диагностическом центре, расположенном по адресу ул. Карбышева 12а. Телефоны – (843) 291 11 01, (843) 291 10 16, (843) 291 10 24.
Рентген стопы в Новосибирске
Можно сделать в Новосибирской областной клинической больнице, расположенной по адресу ул. Немировича-Данченко, 130. Телефон – (383) 315 98 18.
Рентген стопы в Краснодаре
Можно сделать в Краевой клинической больнице, расположенной по адресу ул. Российская, 140. Телефон – (861) 252 76 28.
Рентген стопы в Воронеже
Можно сделать в Воронежской областной больнице № 1, расположенной по адресу Московский проспект, 151. Телефон – (473) 257 97 77.
Массаж ног: мастер класс – видео
Диагностика плоскостопия: осмотр врача, рентген в двух проекциях – видео
Можно ли вылечить плоскостопие, и всегда ли его нужно лечить взрослым людям – видео
Как выбрать обувь для здоровых стоп, при вальгусной и варусной деформации – видео
Читайте также:


