Рентген коленного сустава при деформирующем артрозе
Медицинский эксперт статьи

Коленные суставы - одни из самых трудных сочленений для правильного рентгенологического исследования из-за их структурной сложности и широкого диапазона движений. Гонартроз может локализоваться только в определенном отделе сустава, что также затрудняет диагностику суставных изменений при остеоартрозе коленных суставов (гонартрозе).
Анатомические и биомеханические особенности коленного сустава изначально предполагают значительную частоту поражения не только костных структур, но и связочно-менискового комплекса (СМК). Поэтому высокий процент первичных диагностических ошибок при анализе рентгенограмм можно объяснить тем, что основное внимание уделяется только изменениям в костных структурах. Анализировать и на основании определенных признаков предполагать с большой долей вероятности наличие повреждений СМК при проведении рентгенографии позволяют многочисленные функциональные пробы и укладки. С учетом выявленных изменений рентгенологическое исследование может быть дополнено другими методами визуализации - ультразвуковым исследованием, МРТ и др.
Основным правилом при рентгенологическом исследовании коленного сустава является полипозиционность.
К стандартным проекциям, применяемым при рентгенографии коленного сустава, относятся прямая (переднезадняя) и боковая. По мере необходимости их дополняют правой или левой косой, а также аксиальной и другими проекциями.
Эффективность рентгенодиагностики поражений коленного сустава во многом зависит от качества рентгенограмм.
В прямой проекции внутренний и наружный контуры рентгеносуставной щели имеют различную кривизну и ориентацию, вследствие чего они не могут быть получены как идеальная единая линия на одном и том же снимке. Внутренняя ее часть лучше видна, когда центральный рентгеновский луч перпендикулярен поверхности стола, а наружная - при каудокраниальном смещении луча на 5-7°. Компромисс достигается в зависимости от зоны интереса. Ось ротации колена проходит через медиальную область сустава, которая поэтому чаще подвергается изменениям по сравнению с наружной. Следовательно, при выполнении снимка колена в прямой проекции предпочтительной считается укладка, когда сустав находится в состоянии максимального разгибания с перпендикулярным направлением центрального луча к объекту исследования и центрацией его на срединную точку колена, несколько смещенную кнутри.
Критерии качества рентгенограмм
В прямой проекции
Симметричность аксиальных сторон обоих мыщелков бедренной кости
Расположение межмыщелковых бугорков по центру межмыщелковой ямки
Частичная маскировка головки малоберцовой кости метаэпифизом большеберцовой кости (примерно на 1/3 своего поперечного размера)
Наложение контуров надколенника на центральную область метаэпифиза бедренной кости
В боковой проекции
Возможность осмотра ПФО сустава и бугристости большеберцовой кости
Во всех проекциях
Расположение рентгеносуставной щели в центре рентгенограммы
Четкое изображение губчатой структуры костей
Снимок, выполненный в положении максимального разгибания колена, является стандартным для переднезадней проекции. Он позволяет исследовать переднюю часть рентгеносуставной щели.
Прямые снимки, выполненные при сгибании колена на 30° (укладка Шусса) или на 45° (укладка Фика), производятся для оценки состояния задних отделов рентгеносуставной щели, на уровне которой чаще всего и обнаруживаются повреждения субхондральных отделов костей (остеонекрозы) и хрящевых структур (остеохондриты).
Эти укладки удобны для изучения межмыщелкового пространства, которое в этом положении оказывается максимально доступным обзору, а также позволяют выявлять свободные инородные тела в полости сустава, образующиеся как следствие повреждения суставных хрящей.
Снимок коленного сустава в прямой проекции можно выполнять в положении больного лежа и стоя. Когда патология имеет механическую природу и предполагается повреждение связочного аппарата, предпочтительно выполнять рентгенографию стоя как при нагрузке, так и в расслабленном состоянии для исследования рентгеносуставной щели и оси сустава.
Рентгенологическое исследование коленного сустава в прямой проекции обязательно дополняется снимком в боковой проекции.
При боковой рентгенографии центральный луч проходит по суставной щели с уклоном на 10° в каудокраниальном направлении. При этом края мыщелков бедренной кости накладываются друг на друга, а их суставные поверхности смещаются в своей задней нижней части. Это позволяет хорошо различать их контуры и оценить состояние ПФО сочленения.
Снимок коленного сустава в боковой проекции производится либо в положении пациента лежа на боку, при полном расслаблении сустава, либо стоя, без нагрузки на исследуемый сустав. Легкое сгибание колена (30° или 15°) позволяет определить состояние ПФО сочленения. Сгибание предназначено для визуализации надколенника в момент его внедрения в межмыщелковую область.
Проведение рентгенографии в боковой проекции позволяет выявить транзиторную нестабильность (задержку вхождения надколенника в межмыщелковую ямку), которая может исчезнуть при 30° сгибании или не выявляться на аксиальном снимке, когда минимальное сгибание равно 30°, а также оценить высоту надколенника и состояние его суставной поверхности.
Различные зоны суставной поверхности колена на боковом снимке имеют характерные отличительные особенности. Эти различия связаны с функциональными особенностями каждого участка. Форма мыщелков бедренной кости представляет зеркальную картину передней части соответствующего тибиального плато, с которой устанавливается контакт при крайнем разгибании колена.
При наличии транзиторной нестабильности надколенника или при подозрении на повреждение крестообразных связок необходимо дополнительное проведение нагрузочных тестов.
Особенно велико значение бокового снимка для изучения ПФО сочленения.
В оценке топографии надколенника применяются различные коэффициенты измерения, из которых наиболее используемый - индекс Катона. Для измерения этого индекса требуется снимок, произведенный при сгибании коленного сустава на 30°.
Индекс Катона является соотношением расстояния от нижнего края надколенника до передневерхнего угла большеберцовой кости (а) к длине суставной поверхности надколенника (b). В норме это соотношение обычно равно 1,0±0,3.
Слишком высокое расположение надколенника (patella alta) приводит к запоздалому его внедрению в трохлеарное устье, что может являться причиной надколенниково-бедренной нестабильности. Для диагностики такой нестабильности используется надколенниковый индекс.
На боковом снимке профиль надколенника имеет две задние линии, одна из которых соответствует гребню надколенника, а другая, более плотная, - его наружному краю. Расстояние между этими двумя линиями (а-а) и является надколенниковым индексом (в норме - 5 мм). Значения 0,1
Похожие закономерности наблюдались и при анализе направления роста остеофитов в зависимости от степени локального сужения суставной щели. В ЛБ, МБ, МББ, ЛМ выраженность локального сужения щели была связана с направлением роста больших остеофитов. Направление роста остеофитов в ЛББ было связано не с размером остеофитов, а с локальным сужением суставной щели латерального и медиального ТФО, а в МН оно не коррелировало ни с размером остеофитов, ни со степенью локального сужения.
Позитивная корреляция между размером остеофитов и степенью локального сужения суставной щели была обнаружена во всех отделах, кроме медиального ПФО. В последнем размеры остеофитов надколенника и ММ позитивно коррелировали с сужением щели медиального ТФО. Размер остеофитов в ЛБ и ЛББ латерального ТФО позитивно коррелировали со степенью сужения латерального ПФО.
Для уточнения связей между некоторыми рентгенологическими и общеклиническими данными с размером остеофитов последние были проанализированы с помощью многофакторного анализа.
Локальное сужение щели было связано с наличием остеофитов в большинстве анализируемых участков. Остеофиты в ЛББ были связаны с сужением щелей медиального ТФО и латерального ПФО. Остеофиты в ЛН и ЛМ коррелировали больше с латеральным подвывихом надколенника, чем с локальным сужением. Степени 2-3 остеофитов медиального ПФО не связаны с локальным сужением, но связаны с варусной деформацией и сужением щели медиального ТФО. Степень локальной деформации ТФО ассоциировалась с наличием остеофитов 2-3 степени как в латеральных, так и медиальных ТФО.
Факторы, ассоциированные с наличием остеофитов, в зависимости от размера последних выше) как в латеральном ТФО, так и (остеофиты 2-3 ст.) в латеральном ПФО. Хондрокальциноз был вызван ростом остеофитов на многих участках. Наличие латерального подвывиха надколенника тесно коррелировало с ростом остеофитов в латеральном ПФО, а варусная деформация - с наличием остеофитов 2-3 степени в медиальном ТФО. Общее количество остеофитов коррелировало с числом остеофитов в МБ и ММ.
Остеофиты 0-1 степени
Остеофиты 2-3 степени
Локальная деформация ПФО
Локальная деформация ТФО
Сужение суставной щели латерального ТФО
Локальная деформация ПФО
Сужение суставной щели латерального ПФО
Локальная деформация ТФО
Сужение суставной щели медиального ТФО
Латеральный подвывих надколенника
Локальная деформация ТФО
Сужение суставной щели медиального ТФО
Общее количество остеофитов
Лока ьная деформация ТФО
Сужение суставной щели медиального ТФО
Локальная деформация ПФО
Локальная деформация ПФО
Латеральный подвы их надколенника
Латер льныи подвывих надколенник
Латеральный подвывих надколенника
Латеральный подвывих надколенника
Локальная хондромаляция ПФО
Сужение суставной щели латерального ФО
Медиальный подвывих надколенника
Сужение суставной щели медиального ПФО
Сужение суставной щели медиального ТФО
Сужение суставной щели медиального ТФО
Общее количество ОФ
Размеры растущих навстречу друг другу остеофитов в одном и том же отделе коррелировали во всех анализируемых отделах: коэффициент корреляции г составил 0,64 для латерального ТФО, 0,72 - для медиального ТФО, 0,49 - для латерального ПФО, 0,42 - для медиального ПФО.
Следовательно, во всех отделах коленного сустава, кроме ЛББ и МН, направление роста остеофитов изменяется с увеличением размеров последних и степени сужения суставной щели. Обнаруженные корреляции поддерживают гипотезу о влиянии как общих, так и местных биомеханических факторов на формирование остеофитов. О влиянии последних свидетельствует обнаруженная нами корреляция между такими параметрами, как:
- размер остеофитов в медиальном ПФО и сужение щели медиального ТФО;
- размер остеофитов ЛББ и сужение щели как медиального ТФО, так и латерального ПФО;
- размер остеофитов в латеральном ПФО и латеральный подвывих надколенника;
- размер остеофитов медиальных ТФО и ПФО и наличие варусной деформации. Напротив, при анализе связей хондрокальциноза с общим количеством остеофитов обнаружены разнонаправленные изменения.
Тесная корреляция наблюдалась между размером остеофитов и локальным истончением хряща, особенно в медиальном ТФО и латеральном ПФО. Однако размер остеофитов в латеральном ТФО больше коррелировал с сужением суставных щелей медиального ТФО и латерального ПФО, а не его собственной суставной щели, а размер остеофитов в медиальном ПФО коррелировал не с локальным сужением щели, а с сужением в медиальном ТФО. Видимо, на размер остеофитов могут влиять как изменения в смежных участках сустава, так и локальные, что может опосредоваться биохимическими или механическими факторами роста м. Последними с наибольшей вероятностью может быть объяснена связь размеров остеофитов медиальных ТФО и ПФО с варусной деформацией. G.I.van Osch и соавторы (1996) предположили, что процессы повреждения хряща и формирования остеофитов прямо не связаны, но вызваны одним и тем же фактором и развиваются независимо друг от друга. Подобное независимое развитие наблюдается в латеральном ПФО и медиальном ТФО, причем размер остеофитов связан больше с латеральным подвывихом надколенника и варусной деформацией, чем с локальным сужением суставной щели.
Полученные нами данные предполагают участие в патогенезе остеоартроза ряда факторов, включая местные биомеханические, конституциональные и другие, определяющих размер и направленность роста остеофитов, формирующихся в процессе прогрессирования заболевания.
Рентгенография позволяет с легкостью обнаружить артроз, а современные цифровые аппараты рентгенографии могут увидеть его и на начальных этапах. Однако в ряде случаев для уточнения некоторых нюансов болезни может быть дополнительно проведена магнитно-резонансная или компьютерная томография.
Выглядит артроз на рентгеновском снимке по-разному, в зависимости от длительности его протекания и площади поражения. Для полноты картины часто требуется проведение нескольких рентгеновских снимков в разных проекциях.
1 Видно ли артроз на рентгеновском снимке, и как часто используется этот метод?
Рентгендиагностика позволяет в большинстве случаев без труда определить у пациента наличие артроза различных суставов. Если выраженность заболевания мала, то рентген позволяет выявить его по косвенным признакам.
Рентгенографические процедуры являются стандартом первичной диагностики больных с подозрением на артроз. С помощью рентгенографии можно определить заболевание еще на начальных стадиях. Хотя изначально, когда болезнь еще не развилась достаточно сильно, возможны и ошибки. В этом случае лучше использовать компьютерную томографию.
Процедура подходит для визуализации разных групп суставов, включая позвоночник. Лучше всего визуализируются суставы колена, кисти, стопы и тазобедренной области.

Артроз пальцевых суставов на рентгене
Артроз показывает и современный цифровой рентгенографический аппарат, и старый (еще советского производства). При возможности рекомендуется проходить обследование именно на новом оборудовании.
к меню ↑
Рентгенографическая диагностика на данный момент остается самой простой и доступной (ее проводят в каждой поликлинике) методикой обследования больных с артрозом. Она достаточно информативно визуализирует болезнь, позволяет определить ее локализацию и степень. Это часто применяемый метод для диагностики у пациентов, впервые обратившихся к врачу с соответствующими жалобами. Ее можно проводить больным любых возрастных групп, независимо от состояния здоровья.
Рассматривать рентген в диагностике артрозов следует как способ оперативного обследования. Выявить болезнь рентген может как по косвенным признакам, так и по прямым. Например, к косвенным признакам относятся специфические виды воспалительных процессов в суставной ткани. На снимке это будет выглядеть как затемнение.
Часто на снимке видно остеофиты и остеосклерозы, представляющие собой уплотнение костной ткани или разрастание костной ткани. Данные дефекты свойственны артрозу даже на начальных степенях (хотя в редких случаях могут быть следствием и других заболеваний).
Чтобы лучше визуализировать конкретно тазобедренные суставы, пациенту проводят раздельную рентгенографию (это нужно только для исследования ТБС). Проблема в том, что такой метод увеличивает ионизирующее облучение на организм больного.
Рентгенографию целесообразно применять лишь в рамках первичной диагностики: для выявления более точных нюансов заболевания применяется КТ. Рентген хорошо еще и в рамках динамического наблюдения (мониторинга) за течение болезни при ее агрессивном лечении.
к меню ↑
Обычно заболевание хорошо поддается идентификации. Можно выявить возрастной, травматический, инфекционный и аутоиммунный подвид артроза. Хорошо видно артрозы, вызванные поражением химическими токсинами, воспалительными процессами, метаболическими нарушениями в организме больного.

Артроз коленных суставов на рентгенографическом снимке
В отдельных случаях на снимке может быть упущен даже банальный возрастной артроз. Такое случается редко, и обычно из-за того, что болезнь находится на ранних стадиях.
к меню ↑
На начальных стадиях заболевание обычно выявляется по косвенным признакам:
- Умеренное сужение щели обследуемого сустава.
- Наличие точечных кальцификатов на наружном крае крышки вертлужной впадины (в случае диагностики тазобедренных суставов).
- Умеренный субхондральный остеосклероз.
- Заострение краев ямки головки бедренной кости (в случае с диагностикой тазобедренных суставов).
Признаки, видимые на рентгеновском снимке, при запущенном артрозе:
- существенное сужение суставной щели;
- выраженный субхондральный остеосклероз;
- уплотнение костной ткани;
- наличие подвывиха;
- иногда заметны свободные внутрисуставные тельца (актуально только для диагностики коксартроза);
- уменьшение объема суставной поверхности с ее уплощением;
- асептические некрозные процессы в бедренной головке (при диагностике тазобедренных суставов);
- наличие различной формы остеофитов, расположенных по краям суставных поверхностей;
- существенное углубление вертлужной впадины (при диагностике тазобедренных суставов).
2 Как и где сделать рентген при артрозе?
Процедура рентгенографической диагностики при подозрении на артроз проводится точно так же, как и при любом другом заболевании или травме. То есть делается обычный рентгеновский снимок.
Единственный нюанс: при подозрении на артроз тазобедренных суставов лучше использовать мобильные аппараты для рентгенографии. Это нужно, чтобы пациент оставался в наиболее удобной для него позе при обследовании: так можно лучше рассмотреть патологический очаг.

Артроз колен на цифровой рентгенографии
Процедуру можно пройти как в государственном медицинском учреждении, так и в частном. Особой разницы нет, но рекомендуется искать клинику, в которой проводят цифровую рентгенодиагностику. Старые аппараты для рентгена тоже могут визуализировать артроз, но с гораздо худшей информативностью и точностью.
к меню ↑
Стоимость разнится в зависимости от группы обследуемых суставов. Различия в стоимости для разных групп суставов не очень большие, но все же имеются.
Стоимость (приблизительная) рентгена при артрозе для разных групп суставов (в одной-двух проекциях):
- Крестцово-подвздошная группа: 970 рублей.
- Коленная группа: 850 рублей.
- Плечевая группа: 850 рублей.
- Локтевая группа: 850 рублей.
- Лучезапястная группа: 850 рублей.
- Голеностопная группа: 850 рублей.
- Тазобедренная группа: 870 рублей.
Учтите: суммы очень примерные, актуальны на конец 2017 года. Они могут меняться в зависимости от региона, больницы и используемого оборудования (старый ли это аппарат, или новый).
к меню ↑
Если врач считает, что потенциальная польза серии снимков больше, чем потенциальный вред – процедуру можно проводить без опаски. Самостоятельно, по личной инициативе, выполнять такую диагностику не рекомендуется.
Если есть возможность, слишком частых процедур лучше избежать. Они не настолько опасны, как считает обыватель, но все-таки не безвредны.
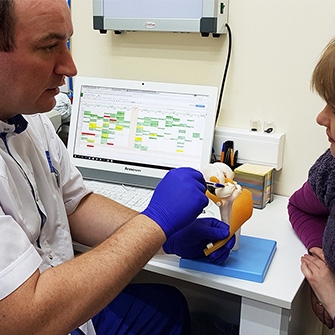
Своевременное лечение артроза — возможность избежать тяжелых осложнений в виде постоянных болевых синдромов в области колена или полной утраты подвижности сустава.
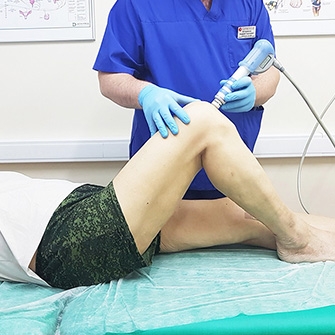
Процедуры ударно-волновой терапии призваны помочь разрушить солевые отложения, снять боль, повысить подвижность сустава, улучшить кровообращение в проблемной зоне.
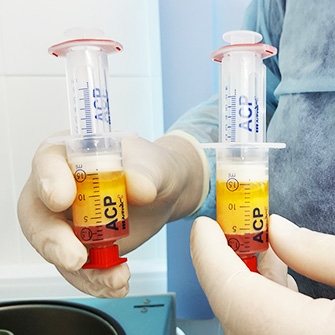
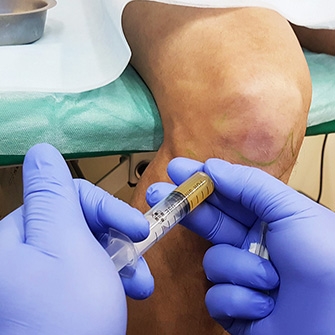
Внутрисуставное введение лекарственных препаратов может быть актуальным для восстановления разрушенного хряща сустава и его смазки, стимулирования регенерации тканей.
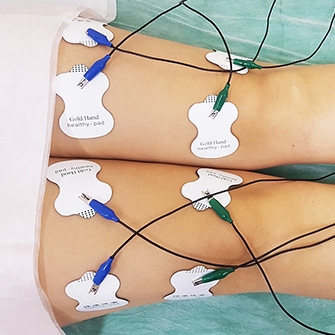
Электростимуляция дает возможность устранить болевые ощущения и восстановить мышечный тонус с помощью воздействия электрическими импульсами.
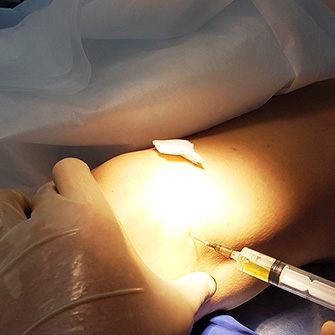
Внутрисуставное ведение лекарственных препаратов непосредственно в патологический очаг призвано помочь ускорить эффект лечения, устранить острые боли, снять отек и воспаление.
Как это может помочь и в каких случаях может применяться.
Здоровый человек воспринимает способность к ходьбе и бегу как нечто естественное и простое. Но те, кому доводилось сталкиваться с болезнями опорно-двигательного аппарата, знают, сколько жизненных сложностей несет временное или постоянное ограничение подвижности. Между тем каждый второй человек старше 50-ти лет страдает от воспаления суставов, а артроз коленного сустава — одна из главных причин потери трудоспособности у российских женщин и мужчин.
Причины артроза коленного сустава
Это крайне распространенная патология, которая чаще встречается у женщин преклонного возраста, страдающих избыточным весом. Однако порой деформирующий остеоартроз наблюдается и у молодых подтянутых мужчин: толчком к развитию заболевания становится спортивная травма, вызванная избыточными нагрузками в тренажерном зале.
Помимо этого, гонартроз возникает по следующим причинам:
- переломы ног и вывихи коленных суставов;
- травмы менисков;
- воспалительные заболевания суставов (ревматизм, подагра, болезнь Бехтерева и т.д.);
- нарушение обмена веществ;
- врожденная слабость связочного аппарата (гипермобильность суставов);
- наследственная предрасположенность к артрозу коленного сустава.
Гонартроз может развиться у любого из нас — эксперты отмечают, что это следствие (как ни парадоксально) увеличения средней продолжительности жизни населения: наши суставы выходят из строя раньше, чем мы ощущаем себя пожилыми людьми и отказываемся от активности.
Артроз никогда не возникает внезапно. Первый симптом, возникающий задолго до разгара болезни, — незначительные боли в колене при ходьбе, усиливающиеся при подъемах и спусках по лестнице. Неприятные ощущения, как правило, появляются в начале движения, исчезают после непродолжительной прогулки, а после длительной нагрузки на сустав — возвращаются вновь.
Со временем, если артроз не лечить, симптомы усугубляются — боль становится непрерывной, движения в коленном суставе все больше ограничиваются, а колено увеличивается в размерах. Врачи советуют не тянуть с визитом в больницу уже при появлении первых неприятных ощущений. Это позволит обойтись без длительного и дорогостоящего лечения: при развитии заболевания избавиться от него становится все сложнее.
Выделяют три степени артроза коленного сустава:
- 1 степень гонартроза — это промежуток от первых симптомов болезни до появления костных деформаций, которые заметны при осмотре или на рентгеновских снимках. При этом колено может изменить свою форму и в первые месяцы артроза, но за счет скопления жидкости в суставе (это явление называется синовитом). 1 степень гонартроза преимущественно характеризуется болью разной интенсивности, возникающей при движении.
- 2 степень артроза коленного сустава сопровождается неприятными ощущениями при малейших нагрузках, хрустом в колене при ходьбе и приседаниях и уменьшением подвижности сустава. На рентгене видны разрастания костной ткани по краям сустава и сужение суставной щели. Внешне колено при 2 степени гонартроза также выглядит деформированным и увеличенным в размерах.
- При 3 степени гонартроза хрящевой ткани внутри сустава почти не остается, а при тяжелой форме остеоартроза кости срастаются между собой, что приводит к полной обездвиженности больной ноги. Человеку с таким заболеванием сложно принять положение, в котором боль стихает — нарушается сон, а без костыля или палки передвигаться становится невозможно.
Установить степень артроза коленного сустава способен только врач после изучения рентгенограммы: известны случаи, когда слабовыраженные симптомы, характерные для первой степени, сопровождаются далеко зашедшим разрушением внутрисуставного хряща.
Если диагностика выявила гонартроз, необходимо ответственно подойти к предстоящему лечению. Не стоит рассчитывать, что компрессы или мази из ближайшей аптеки позволят решить проблему — эта болезнь требует комплексного подхода и соблюдения рекомендаций специалиста.
Лекарственные препараты важны в лечении гонартроза, особенно в ситуациях, когда требуется экстренно снять симптомы острой боли и уменьшить воспаление. С этой целью врачи назначают нестероидные противовоспалительные средства (НПВС): диклофенак, индометацин, нимесулид и другие. Для борьбы с тяжелым воспалительным процессом назначаются стероиды, а для улучшения состояния хрящевой ткани — хондропротекторы и сосудорасширяющие лекарства. Все эти препараты прописывают как в таблетированной форме, так и в виде кремов, мазей, инъекционных растворов (при любой степени тяжести артроза коленного сустава).
Отдельного упоминания заслуживает метод плазмолифтинга — введение обогащенной тромбоцитами плазмы крови пациента в пораженный артрозом коленный сустав. Эта методика успешно применяется в спортивной медицине, где особое внимание уделяется быстрому восстановлению опорно-двигательного аппарата.
Операционные вмешательства различной степени инвазивности призваны не только облегчить симптомы болезни, но и устранить ее причины.
- Пункция. Чтобы избавиться от лишней жидкости в полости сустава, хирурги прибегают к пункции — такое малоинвазивное вмешательство уменьшает воспаление и восстанавливает подвижность колена.
- Артроскопия. Если артроз требует проведения хирургической операции (обычно — при 2 степени тяжести), она может быть выполнена эндоскопически — эта методика не требует рассечения полости сустава, а все манипуляции осуществляются тонкими гибкими инструментами под контролем микровидеокамеры. Артроскопия подразумевает очистку суставных поверхностей от фрагментов разрушенной хрящевой ткани.
- Околосуставная остеотомия — более травматичное вмешательство. В ходе операции одна из костей, формирующих коленный сустав, распиливается, а затем фиксируется вновь, но уже под другим углом. Такой подход позволяет перераспределить нагрузку на колено, что снижает болевой синдром и повышает подвижность колена. Околосуставная остеотомия применяется обычно при 1 и 2 степени остеоартроза коленного сустава.
- Эндопротезирование подразумевает замену коленного сустава на биосовместимую конструкцию, обеспечивающую прежний объем движений. Это сложное хирургическое вмешательство требует продолжительной реабилитации, поэтому, как правило, на него решаются пациенты с 3 степенью гонартроза.
Но все же любая операция — серьезное испытание для организма, поэтому люди, страдающие артрозом коленного сустава, предпочитают консервативное лечение. Практика показывает, что физиотерапевтические и кинезиологические методы, а также изменение образа жизни приводят к ощутимому улучшению, с минимизацией использования фармацевтических препаратов.
- Ударно-волновая терапия (УВТ) применяется в российских клиниках уже 20 лет. В ходе процедуры врач воздействует на пораженную область аппаратом, генерирующим радиальные акустические волны (2000–4000 импульсов на одну процедуру). Терапевтический эффект достигается за счет активации кровоснабжения в области сустава и стимуляции процессов восстановления костной и хрящевой тканей.
- Миостимуляция подразумевает воздействие на окружающие сустав мышцы импульсами слабого тока, благодаря чему увеличивается подвижность в больной ноге, стихают боли, повышается выносливость к физическим нагрузкам.
- Фонофорез — комбинация ультразвуковой терапии и воздействия лекарственных средств, которая весьма эффективна при гонартрозе. Известно, что в норме через кожу всасывается всего 5–7% препарата в форме мази, геля или крема. При фонофорезе высокочастотные вибрации разогревают ткани коленного сустава и улучшают усваивание лекарства, что дает возможность сэкономить на дорогих медикаментах, получив при этом хороший результат.
- Озонотерапия. Воздействие активным кислородом на ткани обладает противовоспалительным и обезболивающим эффектом, посредством чего при артрозе коленного сустава можно отказаться от приема гормональных препаратов или снизить их дозировку.
Консультация с диетологом и последующее лечение избыточного веса и ожирения — эффективное дополнение основных методов борьбы с артрозами любой локализации. Похудение снимает нагрузку на суставы и облегчает занятия ЛФК у тучных людей. Нередко радикальное лечение ожирения — бариатрическая операция — позволяет снять диагноз у людей, долгие годы страдавших гонартрозом.
Врачи-ортопеды рекомендуют подумать о здоровье коленей еще до того, как вы впервые ощутите боль в этой области. Рекомендации просты: следить за весом, тщательно выбирать подходящую обувь, рационально подходить к физическим тренировкам, заниматься плаванием (оно снимает нагрузку со всех суставов одновременно), избегать переохлаждения ног и отказаться от курения.
Боли в суставах — повсеместная проблема пациентов и молодого, и зрелого возраста, поэтому многие московские клиники предлагают разнообразные услуги по лечению артроза коленного сустава и других заболеваний опорно-двигательного аппарата. Залог победы над гонартрозом — рациональный выбор медицинского учреждения, ведь без грамотного врача и современного оборудования вы рискуете бессмысленно потратить и деньги, и время, тогда как болезнь продолжит прогрессировать. Аргументами в пользу клиники являются приемлемые цены в прейскуранте, ее репутация и отзывы пациентов, месторасположение, арсенал предлагаемых методик и условия обслуживания.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-013822 от 27 января 2017 года, выдана Департаментом здравоохранения города Москвы.
Читайте также:


