При вытягивании ноги растяжению подвергаются суставы
Хруст (щелчки) в пальцах рук

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Хруст пальцами является распространённым занятием. Одни воспринимают этот звук, как привычный, другим он неприятен, и даже раздражает. Что вызывает хруст в пальцах рук, может ли это свидетельствовать о наличии патологии, и опасны ли манипуляции с хрустом?

Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Причин хруста в пальцах может быть множество. Но из всех возможных факторов наиболее распространенными бывают три, которые не говорят о наличии серьёзных отклонений:
- Реакция в синовиальной жидкости
Хруст (щелчки) пальцев вызваны не повреждением сустава, а реакцией на трение синовиальной жидкости. Это вещество выполняет роль смазки, которая при резком движении расширяется, а давление вокруг падает. Так как в синовиальной жидкости находится скопление газов, они вступают в реакцию, именуемую кавитацией. Вследствие этого азот, кислород и углекислый газ производят звук лопающихся пузырьков. Даже в обычном состоянии такой хруст может проявляться у любого человека, и это не является какой-либо аномалией.
- Связки и сухожилия
Ещё одной распространенной причиной щелчков в пальцах является незначительное смещение сухожилий рядом с суставом и связок. Их положение меняется при привычных движениях. В этот момент происходит растяжение сустава и возврат связки в привычное положение.

Щелчки раздаются не только в конечностях, но и шейных позвонках. Постоянный треск такого характера в некоторых случаях развивается на фоне патологий. Если симптом дополняется болевыми ощущениями различной интенсивности, рекомендуется обратиться к врачу.
- Особенности функциональности
Нередко повышенная подвижность суставов встречается в пубертатном периоде, когда ещё костная ткань не окрепла окончательно. При активном образе жизни или играх такой хруст проявляется и у маленьких детей. В процессе развития происходит активное формирование и укрепление хрящевой и суставной ткани. Впоследствии они становятся:
- более выносливыми;
- утрачивают лишнюю гибкость.
Если хруст и щелчки продолжаются на протяжении нескольких лет, это может свидетельствовать о генетической патологии. Но такие случаи достаточно редки. Обычно после завершения переходного возраста характерный треск исчезает.
У некоторых людей щелчки и хруст пальцами в суставах устойчиво вошли в привычку. Одни делают это для снятия стресса, другим просто нравятся подобные разминки. Такие манипуляции с суставами вызывают у специалистов противоречивое мнение. По мнению некоторых исследователей у абсолютно здорового человека периодический хруст не вызовет никаких патологий. Но есть и обратное мнение, ведь при принудительном воздействии на синовиальную жидкость происходит своеобразное расшатывание сустава из-за постоянного перепада давления.

Воздействие на суставы в раннем периоде не будет заметным. Но если специально хрустеть пальцами на протяжении нескольких лет, это может привести к опуханию костной ткани. У многих людей, которые любят щелкать пальцами, наблюдается некоторая припухлость в суставах рук. Они становятся выпяченными.
В этом видео вам подробно расскажут и покажут, как происходит хруст в пальцах и насколько он вреден.
Продолжительный и бесконтрольный хруст пальцами постепенно дестабилизирует суставы. Это приводит к постоянным вывихам, защемлению нервных окончаний и воспалению. Все эти симптомы могут легко стать предпосылками артрита. И доказательством этому стали многочисленные исследования. Некоторая группа людей подверглась наблюдению. Они щёлкали пальцами определённый период, а затем проходили рентгенологическое обследование. У большинства из них наблюдалось незначительное опухание суставов.
В этом видео вы узнаете иное мнение — так вредно ли хрустеть пальцами?
Патологический суставной хруст говорит о проблемах в работе суставов. С прогрессированием болезней могут развиваться многочисленные осложнения.
Бурсит — это воспалительное заболевание суставов развивается на фоне инфекции или травмы. При бурсите стойко поражается синовиальная суставная сумка. Также часто болезнь возникает на фоне постоянных переохлаждений. Помимо хруста в руках добавляются и другие симптомы — боль в руке, посинение, покраснение покровов и даже головная боль с тошнотой на фоне инфекции.
Существует несколько разновидностей артритов — ревматоидный, инфекционный или подагрический. В независимости от их происхождения все они вызывают нарушение в суставах и хрящах. Для артрита характерны щелчки в пальцах рук из-за отёка поражённых тканей, которые цепляются за выпуклые образования костной ткани. Это происходит во время движения. Обычно щелчки сопровождаются болью даже при незначительной активности.
Данная патология — ещё одно нарушение сухожилий в суставах. На фоне щелчков возникает болезненность и покраснение в поражённой области. Отследить хруст можно с помощью фонендоскопа во время движения. С прогрессированием заболевания хруст слышен без специальных медицинских приспособлений. При некоторых видах тендинита отмечается локализованный отёк.
Развитию артроза может дать начало даже единичная травма. Зачастую патология наблюдается у спортсменов, чьи суставы, связки и сухожилия постоянно подвергаются значительной нагрузке. По мере старения организма болезнь быстро прогрессирует, выражаясь в звонких щелчках. Обычно артроз — болезнь суставов именно на руках.
- Отложение солей
В синовиальной сумке, располагающейся возле сустава, начинают откладываться микроскопические кристаллы соли. При незначительной активности и отсутствии гимнастики они каменеют. Это приводит к развитию артрита. Патология вызывает воспаление и деформацию костной ткани. Постепенно она приобретает шершавость. Во время нагрузок на кисть и движений слышны щелчки или хрусты.
- Различные травмы
Неоднократное повреждение сустава во время тяжёлых физических нагрузок или падений даёт начало разрушению сустава или растяжению сухожилий. Постепенно появляются незаживающие микротрещины. Синовиальная жидкость при трении начинает издавать звук хруста. Любые травмы повышают риск возникновения вышеперечисленных заболеваний. Любое из них будет являться посттравматическим.
Если хруст проявляется непроизвольно, причиняет дискомфорт и даже боль, то на этом этапе следует проконсультироваться со специалистом. Для этого можно наблюдаться у любого из этих врачей — ревматолога, ортопеда или хирурга. Первую консультацию лучше произвести у терапевта, чтобы он точно определил по анализам и жалобам, к какому узкому специалисту лучше обратиться за дальнейшей помощью.
Далее пациент обязан пройти обязательные обследования:
- Рентгенограмма позволяет быстро выявить эрозии, пустоты, и увеличение суставной щели. При каких-либо патологиях на снимке будет точно отображаться истончение хрящевой ткани.
- Магнитно-резонансная томография позволит визуализировать некоторые места соприкосновения с хрящом, которые не различаются на снимке через рентген.
- После всех пройденных исследований и по настоянию врача может понадобиться артроскопический анализ сустава. Он является специальной операцией с минимальным травматизмом. Позволяет и диагностировать, и одновременно провести лечение.
Сам по себе хруст в суставах не лечится. Он может быть всего лишь одним из многочисленных симптомов различных нарушений костной ткани. Для их устранения применяются комплексные терапии, которые назначаются врачом. Обычно после поддерживающих лекарств от артрита, артроза и других заболеваний, хруст проходит самостоятельно.
В лечении суставов применяются различные группы препаратов. Это могут быть инъекции нестероидные противовоспалительные или гормональные средства в виде таблеток, комплексы для восстановления хрящевой ткани.
Если присоединилась инфекция, уместным будет использование противомикробных препаратов направленного действия. Больному важно поддержать защитные силы организма с помощью иммуномодулирующих средств. Они могут быть растительными или синтетическими.
Для улучшения общего состояния и ускорения метаболических процессов употребляются витаминные комплексы. Их можно заменить индивидуально подобранным полноценным рационом.
Благодаря таким процедурам обменные процессы в тканях и хрящах значительно повышаются. Предотвращается застой и склеротичные изменения в структуре сустава. Широко используются радоновые ванны, грязевая терапия, прогревание парафином. Физиотерапевтические процедуры запрещены в момент обострения воспалительного процесса и при добавлении сопутствующих тяжёлых хронических болезней.
Рекомендуется получить консультацию врача о специальном массаже и гимнастике. Такие методики позволят укреплять сустав, окружающие мышцы и связки.
К нетрадиционным методам лечения необходимо подходить с осторожностью. Наилучшей альтернативой будет гомеопатическое лечение натуральными препаратами и биологически активными добавками. В их составе находится множество компонентов, которые при регулярном употреблении способствуют восстановлению костной ткани. Их лучше начать применять как можно раньше, ведь после разрушения костная ткань не восстанавливается.
- Для расслабления рук и избавления от вредной привычки постоянно хрустеть пальцами, полезно делать несложные упражнения. Их можно разработать самостоятельно.
- Полезным будет сжимание и разжимание ладоней, сложенных в замок.
- Для укрепления суставов на руках и локтях конечности поднимают вверх, удерживают несколько секунд в сомкнутом положении и плавно опускают вниз, разжимая замок.
- Поочередно на уровне груди сжимают и разжимают пальцы к ладоням.
- Кистями, сложенными в замок делают волнообразные движения из стороны в сторону.
- Ладонью, сложенной в кулак делают обороты вокруг кисти поочерёдно в левую и правую стороны.
При некоторых патологиях крайне нежелательно подвергать суставы прогреванию. Это может усугубить воспалительный процесс или повысить риск распространение инфекции вглубь.
Это вид массажа, который базируется на теории сегментарного строения тела и использует приемы классического массажа, а также специальные, сегментарные приемы. Применяется как в лечебных, так и в профилактических целях. Для того чтобы овладеть этим массажем, необходимо усвоить концепцию сегментарного массажа.
Сегментарная методика позволяет избегать иногда утомительного или нежелательного по противопоказаниям массажа больших площадей тела, позволяя работать целенаправленно на небольшом участке.
Воздействуя на нервные каналы, связывающие управляющие центры с внутренними органами в определенных точках по специальным методикам, прошедшим проверку многотысячелетнего опыта, мы можем улучшать работу нашего организма, а значит, улучшать здоровье человека.
Воздействие в сегментарном массаже акцентируют в основном в области корешков нервов. Точки воздействия на сами корешки расположены на линии, проходящей перпендикулярно позвоночнику, посередине между остистыми отростками позвонков на расстоянии полтора цуня (один цунь — ширина ногтя большого пальца) от оси позвоночника.
Зональные изменения чувствительности кожи, представляющие проекцию раздражений, идущих от заболевшего внутреннего органа (сердце, легкие, пищевод, желудок и другие органы), связаны с блуждающим нервом.
При заболеваниях ряда внутренних органов (сердце, легкие, кишечник и др.) зоны могут локализоваться в области головы, лица и верхнего отдела шеи потому, что чувствительное ядро блуждающего нерва имеет связь с тройничным нервом.

Зоны Захарьнна-Геда на туловище и конечностях и их соотношения с сегментами спинного мозга.
Уколы или штриховое раздражение следует наносить очень поверхностно и по возможности равномерно, на симметричные участки кожи справа и слева, при этом у больного глаза должны быть закрыты. В норме прикосновение булавки к коже мало болезненно; при наличии поражения того или другого органа кожная чувствительность в отдельных местах бывает резко повышена — нежное и тупое прикосновение ощущается как острое и болезненное.
Существуют различные методики рефлекторно-сегментарного массажа.
1. В первые сеансы массажа обрабатываются места выхода корешков в области спины. Вначале массируют нижние (поясничные и нижнегрудные) сегменты и только после того, как напряжение в тканях ослаблено, можно переходить к массажу лежащих выше сегментов.
2. При массировании в первую очередь должно быть устранено напряжение в поверхностных слоях тканей (кожа, подкожная соединительная ткань и т. д.). По мере ослабления напряжения следует массировать более глубокие ткани, при этом важно, чтобы массирующий последовательно и постепенно проникал в глубь рефлекторно измененных тканей. Чем лучше массирующий будет знать, в каком слое и в какой степени выражены рефлекторные изменения в тканях, чем отчетливее он сумеет их выявить, тем успешнее будет терапевтический эффект рефлекторно-сегментарного массажа.
3. Во время массирования напряженных тканей следует избегать сильного растяжения или давления.
4. Раз избранная глубина слоя не должна во время массирования меняться. Например, при растяжении подкожной соединительной ткани глубжележащая ткань не должна затрагиваться.
5. Ткани задней и передней поверхности туловища массируют в направлении к позвоночнику. Массаж тканей конечностей производится в центростремительном направлении, при этом применяется методика отсасывающего массажа.
6. При массировании в области рефлексогенных зон массирующий палец должен двигаться вдоль границы зоны или в ее направлении. Пересекание зоны вызывает усиление напряжения ткани в этом участке.
7. В первые сеансы массажа, до тех пор, пока не нормализована чувствительность кожи, а также напряжение подкожной соединительной ткани и мускулатуры в области рефлексогенных зон спины, эти зоны, особенно их максимальные пункты, расположенные на передней поверхности туловища, массировать не следует.
8. Курс рефлекторно-сегментарного массажа не должен заканчиваться устранением клинических проявлений болезни, так как это еще не является доказательством восстановления нормального состояния организма. Зональные рефлекторные изменения чувствительности кожи, связанные с заболеванием того или другого органа, могут существовать от 2 до 8 недель после исчезновения клинических явлений. Также рекомендуется не прекращать массаж даже после исчезновения зональных рефлекторных изменений тканей, а продолжать его еще некоторое время, удлиняя перерывы между сеансами массажа.
Как правило, сегментарный массаж занимает немного времени, 10–15 минут для клиента среднего телосложения, тем не менее, во многих случаях он окажет более эффективное воздействие, чем классический массаж.
Положение массажиста: между стопами массируемого.
Приемы, используемые при массаже передней поверхности ног, аналогичны приемам, применяющимся при массаже задней поверхности ног.
Массаж можно начинать с любой ноги, при этом стопа массируемого должна располагаться между ногами массажиста. Перед массажем необходимо смазать руки маслом и нанести его на переднюю поверхность обеих ног. Сначала смазать голеностопные суставы, затем перемещаться вверх, к бедрам, и снова вниз, к стопам. Масло следует растирать тщательно, чтобы нога хорошо разогрелась. Пальцы должны быть направлены вверх. С особой осторожностью нужно массировать внутренние стороны бедер.
Смазав всю поверхность ног, можно переходить к поглаживанию. Поглаживание начать с голеностопного сустава, медленно перемещаться по ноге. Пальцы рук при этом должны быть направлены вверх (рис.).

Дойдя до верхней части бедра, одну руку направить к внутренней стороне бедра, а другой рукой делать круговые движения по бедру. Затем обе руки медленно передвигать вниз по боковым сторонам к стопе. Повторить прием еще раз.
Следующий прием — вытягивание ноги (рис.).

Вытягивание выполняется следующим образом: одной рукой взять пятку, другой — внешнюю поверхность стопы, затем податься назад до упора так, чтобы руки были полностью вытянуты, приподнять стопу на несколько сантиметров и потянуть, слегка потряхивая ногу. Не спеша опустить ногу и повторить вытягивание.
При вытягивании растяжению подвергаются три сустава: тазобедренный, коленный и голеностопный, в результате чего у массируемого создается приятное ощущение движения. Выполнение вытягивания ноги требует большого напряжения от массажиста, так как при вытягивании должно участвовать все тело массажиста, а не только его руки. Таким образом достигается наибольший эффект массажа. Однако применения силы для вытягивания не требуется, особенно при сжимании стопы.
Особое внимание следует уделить массажу вокруг коленной чашечки. Нужно положить большие пальцы точно над коленной чашечкой, а остальными пальцами обхватить колено. Массирование заключается в том, чтобы одновременно отодвигать большие пальцы друг от друга, описывая круги вокруг коленной чашечки, пересекающиеся над и под ней. Прием следует повторить несколько раз (рис.).

После массирования коленной чашечки можно переходить к массажу бедра. При массаже бедра используется прием дренажа (рис.).

Для проведения дренажа нужно обхватить ногу обеими руками таким образом, чтобы большие пальцы рук находились на поверхности бедра, затем поочередно массировать ногу большими пальцами. Массирование выполнять по направлению от коленной чашечки вверх.
Затем выполнить массаж мышц возле тазобедренного сустава. Встать лицом к массируемому, положить большие пальцы обеих рук на внешнюю сторону тазобедренного сустава (остальные пальцы плотно лежат, создавая своеобразную опору). Большими пальцами выполнить разминание мышц (рис.).

При массировании передней поверхности ног используется и такой прием, как сгибание стопы (рис.).

Стопу обхватить так, чтобы большие пальцы располагались на ее верхней стороне, а остальные пальцы — на подошве. Затем сильно сжимать стопу, одновременно раздвигая большие пальцы и сгибая свод стопы. После чего перейти к поглаживанию стопы (рис.).

Обхватить стопу обеими руками, медленно перемещать руки, двигаясь по направлению к пальцам.
Выполнив комплекс данных приемов на одной ноге, следует повторить тот же комплекс на другой ноге.
Массаж всего тела нужно заканчивать, массируя стопы, чтобы внимание человека было сконцентрировано на пальцах ног. Применяемые приемы сходны с приемами, которые выполняются на задней поверхности ног.
Перед тем как приступить к массажу, нужно занять позицию между стопами массируемого. Затем необходимо смазать руки маслом и нанести его на обе ноги. Руки положить на голеностопные суставы, а затем скользить по ногам вверх к бедрам и вниз к стопам. Повторить эти движения следует на обеих ногах.
Выбрать ногу, которая будет массироваться первой, и встать так, чтобы стопа массируемого находилась между ногами массажиста. Продолжать растирать масло и разогревать ногу. Пальцы рук должны быть направлены вверх. Внутренние стороны бедер нужно массировать особенно осторожно.
Поглаживание
Положить руки на голеностопный сустав пальцами вверх и медленно передвигать их по ноге. Затем одну руку направить к внутренней стороне бедра, одновременно делая другой рукой круговые движения по бедру. Затем следует медленно перемещать обе руки вниз по боковым сторонам к стопе. Прием повторить.
Вытягивание ноги
Приятные чувства возникают у человека, когда его ноги и руки движутся без усилий с его стороны. Это и происходит при вытягивании ноги, когда растяжению подвергаются три сустава: тазобедренный, коленный и голеностопный. Желательно, чтобы в проведении этого приема участвовало все тело массажиста, а не только его руки. В этом случае массаж будет гораздо эффективнее.

Рис. 132
Нужно одной рукой взять пятку, другой - тыльную поверхность стопы. Затем откинуться назад до упора так, чтобы руки были полностью вытянуты, приподнять стопу над полом на несколько сантиметров и проводить прием вытягивания, слегка потряхивая ногу (рис. 132). Медленно опустить йогу и повторить прием.

Массаж вокруг коленной чашечки
Расположить большие пальцы точно над коленной чашечкой, прижав остальные пальцы с обеих сторон колена (рис. 133). При проведении приема нужно одновременно отодвигать большие пальцы друг от друга таким образом, чтобы они описывали круги вокруг коленной чашечки, пересекаясь над и под ней. Прием следует повторить несколько раз.
Дренаж бедра
Перед проведением приема нужно обхватить ногу двумя руками так, чтобы большие пальцы рук находились на поверхности бедра. Поочередно массировать ногу большими пальцами, двигаясь по направлению от колена вверх.
Массаж мышц возле тазобедренного сустава
При проведении приема положить большие пальцы на внешнюю сторону тазобедренного сустава. Остальные пальцы должны плотно лежать на ноге для создания опоры. Большими пальцами нужно глубоко разминать мышцы вокруг сустава.
Сгибание стопы
Необходимо взять стопу таким образом, чтобы большие пальцы располагались на ее верхней стороне, а остальные пальцы - на подошве. Нужно сильно сжимать стопу, при этом раздвигать большие пальцы, одновременно сгибая свод стопы.
Поглаживание стопы
Взять стопу в обе руки и медленно вести руки по направлению к пальцам. После проведения всех приемов на одной ноге следует повторить их на другой.
Соединение
Итак, массаж проведен на обеих сторонах тела, теперь нужно провести не сколько приемов, чтобы человек ощутил свою целостность, чтобы у него возникло чувство гармонии и глубокого удовлетворения.
Существуют два способа связывания. Первый заключаемся в использовании поглаживающих движений, которые плавно охватывают всё тело, переходя с одной стороны на другую и сверху вниз. Второй способ - кратковременное и одновременное наложение рук на различные части тела, например на живот и лоб.
Чтобы было удобно делать массаж, нужно расположиться сбоку от массируемого на уровне бедра. В этом положении можно легко достать любые части тела.
Можно сделать один из приемов или оба. В самом конце нужно на мгновение оставить пальцы на поверхности тела в неподвижности, а затем снять их легким движением.

Рис. 134
Перемещение рук от живота к ноге и руке
Положить руки на живот, затем вести одну руку по ноге вниз к стопе, а другую - к противоположному плечу и далее по руке, вниз к кисти. После проведения приема снова положить руки на живот и повторить этот прием по другой руке и ноге (рис. 134).

Перемещение рук по телу от головы к рукам и ногам
В начале приема нужно положить кончики пальцев на лоб массируемого и вести их через темя к задней части шеи, затем продолжать движение по рукам, потряхиваая выходом на среднем пальце. После этого снова положить пальцы на лоб и продолжить прием, только на этот раз после шеи поворачивать нужно к передней части туловища и вести вниз. Возле пупка руки нужно разъединить и продолжать массажирование по ногам, заканчивая большими пальцами (рис. 135).
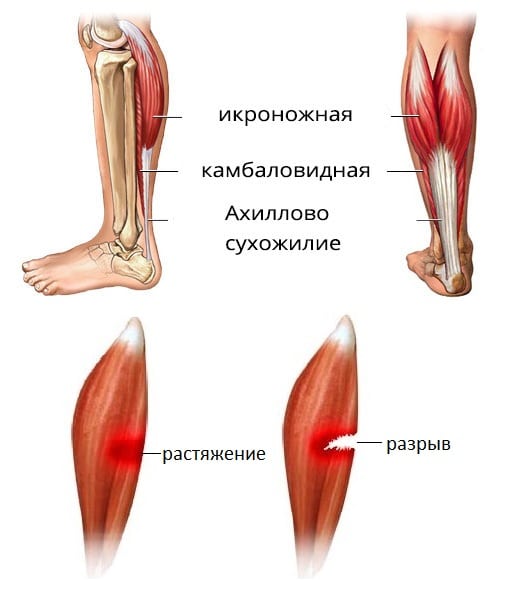
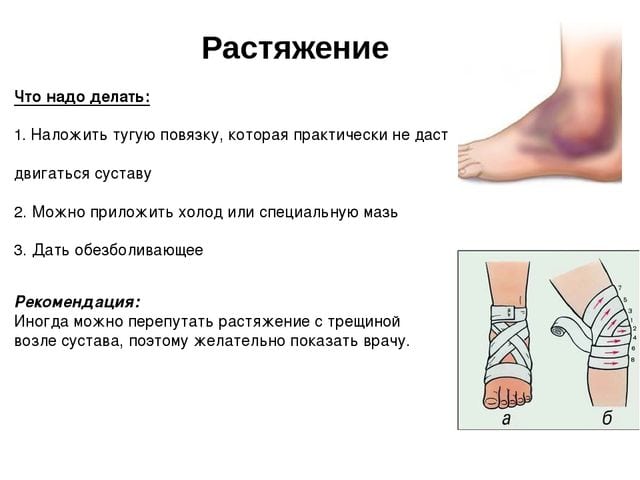
Растяжение мышц на ноге — это полный или частичный разрыв мышечных волокон. Их повреждение обычно происходит в состоянии сокращения или напряжения, например, при слишком интенсивном старте перед бегом. Ведущий симптом растяжения мышц ноги — острая, пронизывающая боль в момент разрыва. Затем в течение нескольких часов формируются воспалительный отек и гематома.
Диагноз выставляется на основании осмотра травмированной ноги и жалоб пациента. Проводится ряд инструментальных исследований (МРТ, электромиография) для оценки состояния мышц и расположенных рядом связок, сухожилий, мягких тканей. При незначительном повреждении лечение консервативное. Для восстановления сильно травмированных мышц требуется хирургическое вмешательство.
Причины и провоцирующие факторы
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Мышечные волокна не растягиваются, а рвутся под воздействием сил, превышающих предел их прочности. Такие травмы не считаются опасными, редко становятся причиной развития осложнений. Растяжение мышц икры ног — появление множества микроскопических разрывов волокон чаще при их экстренном сжатии. Даже профессиональные спортсмены не застрахованы от этого вида травм. Мышцы повреждаются при прыжках, подъеме большого веса, во время бега. Растяжение часто диагностируется у футболистов, волейболистов, теннисистов, гандболистов. Мышцы могут рваться у нетренированных людей, решивших сразу приступить к интенсивным занятиям спортом.
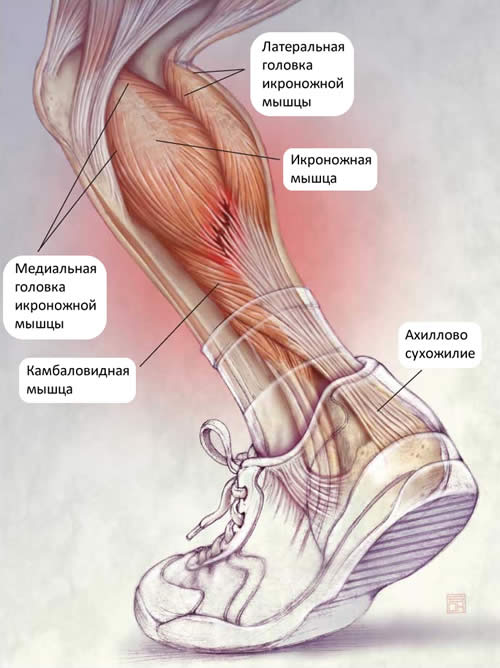
В быту такие травмы обычно бывают спровоцированы не столько резкими, порывистыми движениями, сколько неподготовленностью к ним различных структур опорно-двигательного аппарата. Если человек ведет малоподвижный образ жизни, то даже незначительное подворачивание ноги может привести к разрыву большей части волокон.
Вероятность повреждения возрастает в следующих случаях:
- избыточный вес;
- нарушения вестибулярного аппарата;
- частые головокружения из-за резкого повышения или снижения артериального давления;
- воспалительные или дегенеративно-дистрофические патологии коленных, голеностопных, тазобедренных суставов;
- вальгусная деформация стопы, косолапость, плоскостопие;
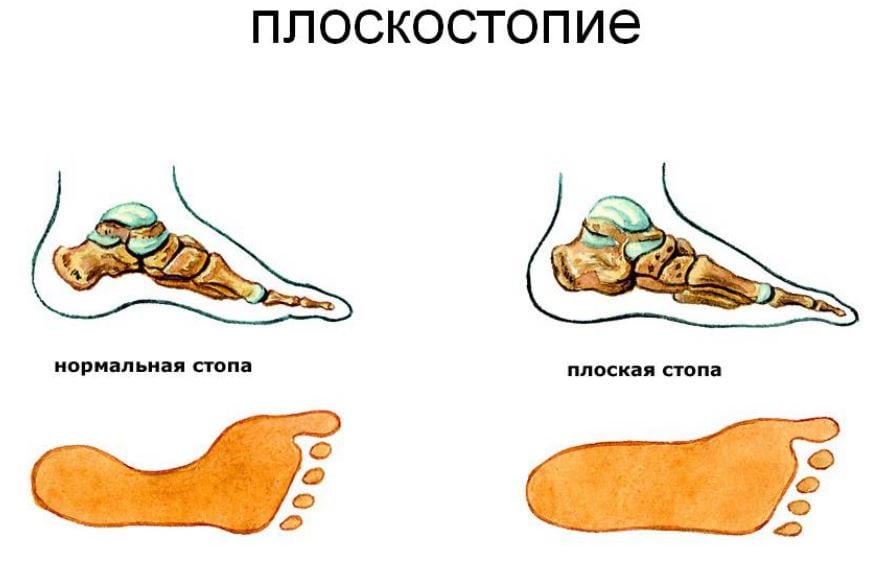
- нарушения осанки, при которых центр тяжести смещается.
Причиной растяжения мышц может стать банальная неуклюжесть, неумение просчитывать результат интенсивного резкого движения. Такие травмы нередко выявляются у людей с гипермобильными суставами в сочетании с повреждениями связок и (или) сухожилий.
Клиническая картина
Первым симптомом растяжения мышц коленного или голеностопного сустава является сильная, пронизывающая боль. Она настолько острая, что возможна потеря сознания. Особенно опасен болевой шок — патологическое состояние, угрожающее жизни пострадавшего из-за учащения сердцебиения, резкого падения артериального давления. В момент разрыва волокон может слышаться щелчок, напоминающий хруст переламываемой сухой палки. Раздражение рецепторов, усиление кровотока приводят к покраснению кожи в области повреждения. В течение нескольких часов возникают следующие признаки, характерные для растяжения мышц:
- боль усиливается при попытке опереться на стопу;
- подвижность ноги ограничена;
- формируется подкожная гематома;
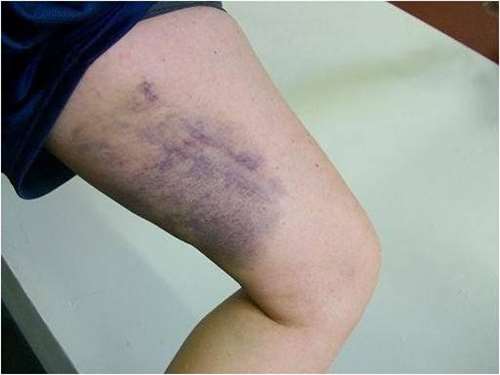
- изменяется чувствительность в области повреждения;
- пораженные ткани отечны, нога увеличивается в размере.
При сильном, остром воспалении мягких тканей наблюдаются клинические проявления общей интоксикации организма. Повышается температура тела, возникают диспепсические и неврологические расстройства. Пострадавший жалуется на головокружение, слабость, сонливость.
Интенсивность клинических проявлений существенно разнится в зависимости от степени травмы. При разрыве небольшого количества волокон симптомы растяжения мышц на ноге выражены слабо или полностью отсутствуют.
Тактика лечения
При выборе методов лечения врач учитывает степень тяжести полученной пациентом травмы. Пострадавший госпитализируется только при серьезном повреждении мышечных тканей, особенно при сочетанных переломах, разрывах связок и сухожилий, вывихах. Но в большинстве случаев лечение растяжения мышц ноги проходит в домашних условиях.
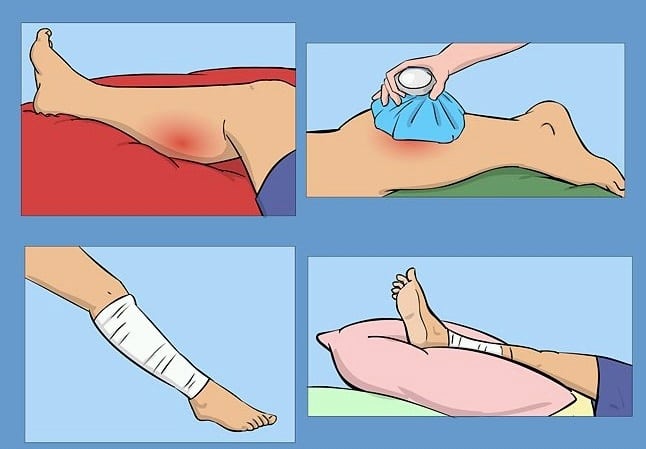
Пациенту показан постельный режим на протяжении 3-5 дней, ношение ортопедических приспособлений, отсутствие любых нагрузок на травмированную конечность.
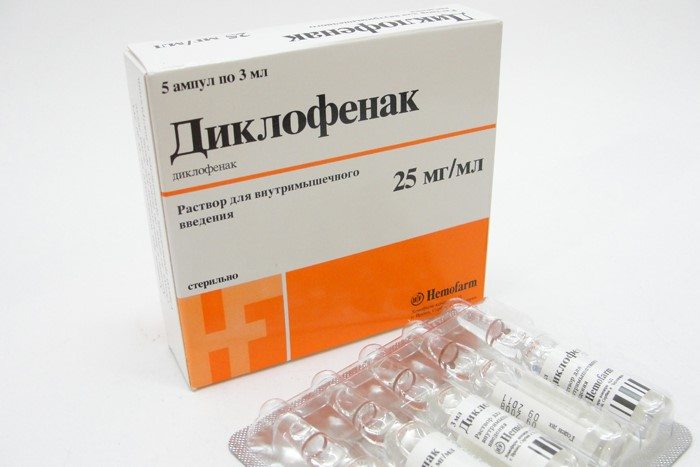
Лекарственные средства в таблетках или инъекционных растворах в терапии растяжений используются редко. Показанием для их применения становятся острые боли, возникающие в первые часы после получения травмы. Пациентам назначают 1-2-кратный прием нестероидных противовоспалительных средств (НПВС) — Найза, Нурофена или Нурофена Форте, Кеторола, Ибупрофена. Снять острую боль за несколько минут позволяет внутримышечное введение Диклофенака, Вольтарена, Ортофена, Кеторолака.
Но выраженность болезненных ощущений обычно снижается через 5-6 часов, сразу после купирования воспалительного отека и устранения сдавливания нервных окончаний с помощью холодовых компрессов. Поэтому для дальнейшей терапии используются наружные средства. Как вылечить растяжение мышц на ноге с помощью мазей:
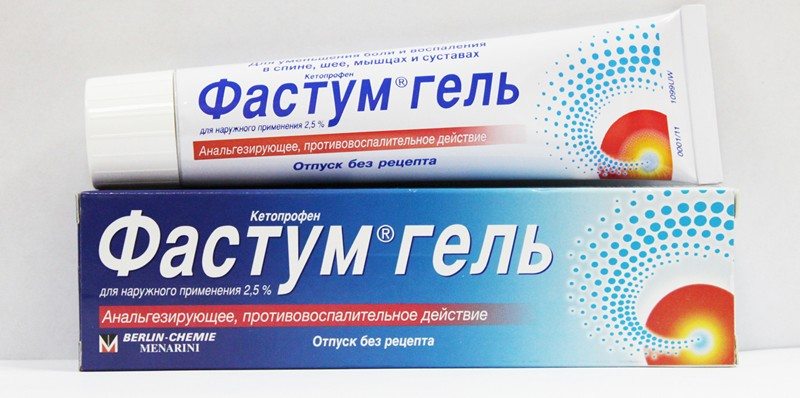
- НПВС — Финалгель, Артрозилен, Фастум, Вольтарен, Нурофен, Индометацин, Ибупрофен, Долгит, Диклофенак. Назначаются пациентам с первых дней лечения, оказывают противовоспалительное, противоотечное, обезболивающее действие. Если травматолог не определил индивидуальный режим дозирования, то мази используются 2-3 раза в день;
- венотоники, венопротекторы — Лиотон, Гепарин, Троксевазин, Троксерутин, Гепароид Лечива, Тромблесс гель. Применяются 1-3 раза в сутки с первого дня лечения для устранения отечности и повышенной проницаемости сосудистых стенок. Наружные средства способствуют быстрому рассасыванию гематом и точечных кровоизлияний;
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
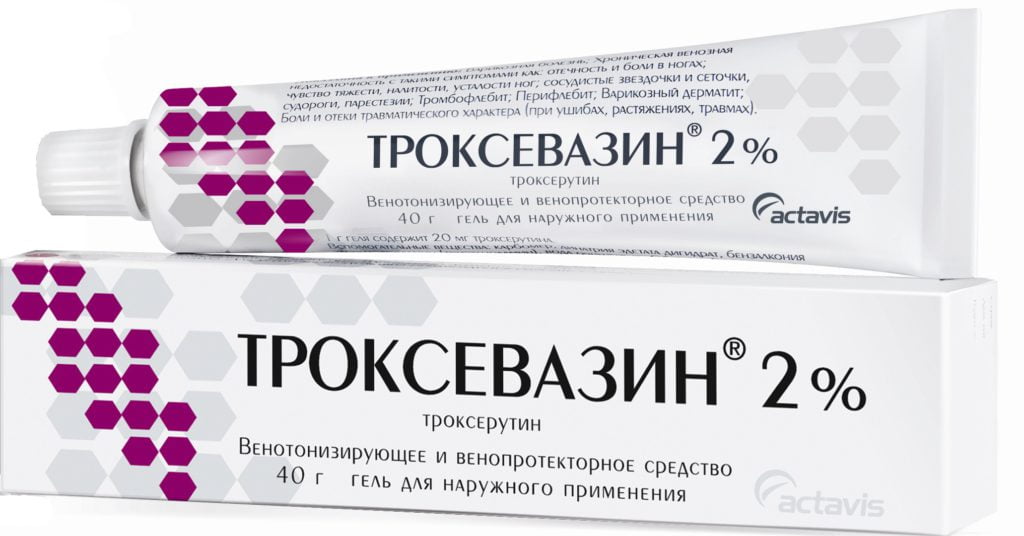
- препараты с согревающим эффектом — Финалгон, Капсикам, Наятокс, Апизартрон, Эфкамон, Бен-Гей. Используются такие мази при растяжении мышц ноги только после купирования воспалительного процесса, примерно на 3-4 день проведения терапия дважды в сутки. Обладают местнораздражающим, отвлекающим, анальгетическим действием. Улучшают кровообращение в поврежденных тканях, стимулируя ускоренную регенерацию (заживление).
Иногда в терапевтические схемы при растяжении мышц ноги включаются мази-хондропротекторы. Их активными ингредиентами являются хондроитин, глюкозамин, гиалуроновая кислота или коллаген. Вреда от их применения не будет, как и пользы. Компоненты этих наружных средств абсорбируются кожей, но практически не проникают в суставы, мышцы, связочно-сухожильный аппарат.

Для ускорения восстановления мышц на ноге при растяжении в лечении используются системные хондропротекторы (Терафлекс, Артра, Структум). Практикуется внутримышечное введение инъекционных растворов (Дона, Алфлутоп).
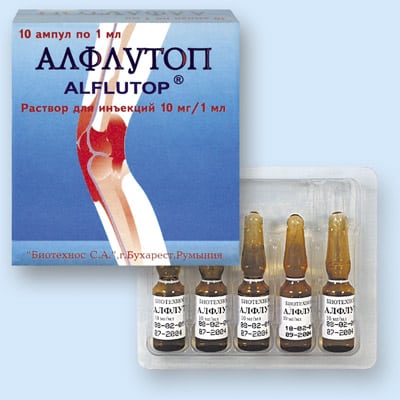
Терапевтическая эффективность препаратов с хондроитином и глюкозамином для перорального приема подтверждена многочисленными клиническими исследованиями на добровольцах. Биоактивные соединения кумулируются (накапливаются) в тканях, проявляя противовоспалительную и обезболивающую активность. На этапе реабилитации пациентам также назначается электрофорез с хондропротекторами.
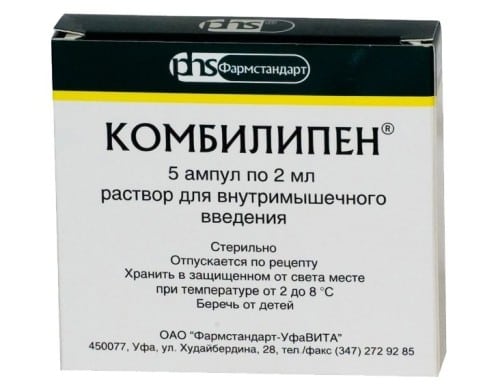
Чем еще лечат растяжение мышц на ноге: курсовым приемом сбалансированных комплексов витаминов и микроэлементов, обильным питьем, при необходимости иммуностимуляторами, препаратами для улучшения кровообращения. В терапевтические схемы включаются Комбилипен, Нейромультивит, Пентовит. Эти препараты с витаминами группы B улучшают иннервацию, стимулируют обмен веществ и восстановление мышечных волокон.
Пострадавшему разрешается передвигаться по комнате по мере снижения выраженности болей. Травматолог рекомендует при ходьбе использовать трость или костыли. На протяжении всего лечения пациенту показано ношение ортопедических приспособлений. При сильных разрывах мышечных волокон используются жесткие или полужесткие ортезы, надежно фиксирующие ногу. При незначительном травмировании достаточно ношения эластичного бандажа, немного ограничивающего движения. Что еще нужно делать при растяжении мышц ноги:
- прикладывать холод до полного рассасывания гематомы и воспалительного отека;
- обеспечить покой травмированной ноге;
- после купирования воспаления прогревать область болей полотняными мешочками с морской солью или льняными семенами, долго сохраняющими тепло.
Примерно через 3-4 дня лечения проводятся физиотерапевтические процедуры — электромиостимуляция, УВЧ-терапия, лазеротерапия, магнитотерапия, аппликации с озокеритом, бишофитом, парафином. Такие мероприятия способствуют улучшению кровообращения, насыщению мышечных тканей кислородом, питательными и биологически активными веществами. Физиопроцедуры существенно сокращают период реабилитации. Для полного восстановления тканей обычно требуется 1,5-2 месяца, После 5-10 сеансов УВЧ-терапии или электромиостимуляции мышцы заживают за 4-5 недель.
| Способы оказания первой помощи при растяжении мышц ноги | Методика проведения мероприятий |
| Холодовые компрессы | К травмированной области прикладывается пакет, наполненный льдом и обернутый плотной тканью, на 10-15 минут. Лед заменяет кусок мороженого мяса или рыбы, пакет с овощной смесью |
| Наложение давящей повязки | На ногу накладывается повязка из эластичного бинта для ограничения движений. Она не должна сильно сдавливать кожу, нарушая кровообращение |
| Прием обезболивающих средств | Для устранения болей используются нестероидные противовоспалительные средства в таблетках — Нурофен, Кеторол, Найз, Диклофенак |
Для восстановления всех функций поврежденной ноги пациенту показаны ежедневные занятия лечебной физкультурой и гимнастикой. Тренировки начинаются через 5 дней после получения травмы, когда пострадавший уже может полноценно опереться на стопу. Упражнения на растяжение мышц ног подбирает врач ЛФК индивидуально для пациента. Под его руководством проходят первые тренировки. Врач следит, чтобы пациент не нагружал травмированную конечность, показывает, как правильно выполнять упражнения.
Вначале обязательно проводится легкая разминка или мышцы разогреваются с помощью массажных движений — разминаний, растираний, похлопываний. Затем приступают к выполнению упражнений:
- в положении сидя с выпрямленными ногами вращать стопы сначала в одну, затем другую сторону;
- сесть, согнуть ноги, по очереди подтягивать колени к груди;
- в положении лежа поднимать прямые ноги, стараться тянуть носок по направлению к корпусу;
- лежа на животе, приподнимать ноги на 15-20 см, удерживая их в этой позиции 10 секунд;
- стоя приподниматься на носочках, а затем плавно перекатываться на пятки.
Во время тренировок могут возникать легкие дискомфортные ощущения. Они исчезают по мере укрепления мышц. Но при появлении боли занятие следует прекратить. Возобновить тренировки разрешается после продолжительного отдыха.
Что может произойти при отсутствии лечения
Самая распространенная ошибка, которую совершает пострадавший — прогревание травмированной области. Повышение температуры в разорванных мышцах становится причиной укрупнения воспалительного отека. Он распространяется на здоровые ткани, сдавливает чувствительные нервные окончания, провоцирует усиление болей. Что еще нельзя делать при растяжении мышц на ноге:
- пытаться устранить болезненные ощущения употреблением алкогольных напитков;
- массировать, растирать ногу, вращать стопой, приподниматься на носках или опускаться на пятки.
Пострадавший нередко совершает ошибку, отказываясь от медицинской помощи. Неправильное сращение волокон становится предпосылкой для более частых повреждений тканей, но уже при сниженных нагрузках. Уменьшается и функциональная активность суставов, что приводит к развитию дегенеративно-дистрофических заболеваний.
Читайте также:


