Культи пкс коленного сустава



Владельцы патента RU 2249437:
Изобретение относится к области медицины, а именно к травматологии и ортопедии. При лечении застаревших отрывов передней крестообразной связки формируют костные каналы в мыщелках бедра и большеберцовой кости. Проводят через каналы имплантат, например, синтетический. Фиксируют свободные концы имплантата у выхода каналов. При этом сохранившуюся часть длинной культи передней крестообразной связки отделяют от задней крестообразной связки. Проводят имплантат внутри культи передней крестообразной связки по всей ее длине. Способ позволяет избежать дополнительной травматизации тканей сустава, связанной с забором аутотрансплантата, усилить фибробластическую реакцию вокруг имплантата и индуцировать рост коллагена между его волокнами, защитить имплантат от агрессивного воздействия синовиальной жидкости и исключить попадание частиц синтетической ткани в полость сустава. 2 ил.
Предлагаемое изобретение относится к медицине, а именно к травматологии и ортопедии, в частности к способам лечения повреждений сумочно-связочного аппарата коленного сустава, и может быть использовано для лечения застарелых отрывов передней крестообразной связки от бедренной кости.
Известен способ лечения застарелых отрывов передней крестообразной связки от бедра путем пластики аутотрансплантатом связки надколенника с костными блоками на концах (1).
Известен способ лечения застарелых отрывов передней крестообразной связки от бедра путем пластики аллосухожилиями (2).
Наиболее близким является способ лечения отрывов передней крестообразной связки от бедра путем пластики синтетическими тканями с формированием костных каналов в мыщелках бедра и большеберцовой кости, проведением имплантата через каналы и фиксацией свободных концов имплантата у выхода каналов (узлом, петлей) (3).
Однако известные способы лечения обладают рядом существенных недостатков.
Так, после забора аутотрансплантата из связки надколенника встречаются:
- ее разрывы, ограничение движений в суставе, слабость четырехглавой мышцы бедра;
- увеличение давления в пателло-феморальном суставе с формированием артроза;
- в месте взятия аутотрансплантата с костными блоками на концах возможны переломы надколенника, отрывы связки надколенника, длительные боли в послеоперационном периоде.
Кроме того, ослабление аутогенной ткани начинается через несколько недель после операции, когда происходит реваскуляризация трансплантата, и длится 9-12 месяцев, пока процесс реколлагенизации не приближает его к прочности нормальной передней крестообразной связки (ПКС). В процессе ремоделирования (9-12 месяцев) аутотрансплантат теряет до 50% прочности, поэтому остается относительно уязвимым к излишней нагрузке, что ограничивает активную реабилитацию в послеоперационном периоде.
При использовании аллосухожилий возможны трансмиссии ряда тяжелых заболеваний (ВИЧ-инфекция, гепатит и др.),
- выраженные иммунологические реакции, приводящие к лизису аллотрансплантата,
- отмечаются снижение прочностных и эластических свойств аллотрансплантатов вследствие применения современных методов стерилизации (гамма-облучение, этилен-оксид и др.),
- отсутствие достаточного количества отечественных банков заготовки и консервации аллотканей, высокая стоимость.
Учитывая перечисленные недостатки, в том числе и более медленное заживление в результате местного отторжения при использовании аллотканей, целесообразно их применение у пациентов немолодого возраста, где нет необходимости в проведении быстрой активной реабилитации.
Современные синтетические биоинертные имплантаты (4) обладают высокими прочностными характеристиками и достаточной эластичностью, что позволяет проводить раннюю интенсивную послеоперационную реабилитацию. Применение таких имплантатов исключает дополнительную травматизацию окружающих сустав тканей. Однако их использование, как и ранее применявшихся синтетических тканей (лавсан, капрон), может сопровождаться рядом осложнений:
- при взаимодействии с внутрисуставной средой отмечается снижение прочностных свойств имплантата, его повреждения и рецидивы нестабильности, хронический реактивный синовит, прогрессирование остеоартроза,
- при отсутствии интимного контакта с коллагенопродуцирующими тканями, имеющими хорошее кровоснабжение, иннервацию, замедляются или отсутствуют процессы репаративной регенерации на основе имплантируемого материала.
Исходя из анализа существующего уровня технологий лечения повреждений коленного сустава и выявленных недостатков, присущих известным способам, была поставлена задача: повысить эффективность лечения за счет защиты трансплантата связки от агрессивного воздействия синовиальной жидкости.
Поставленная задача решена следующим образом.
Способ лечения застарелых отрывов передней крестообразной связки коленного сустава осуществляют путем формирования костных каналов в мыщелках бедра и большеберцовой кости, проведения через каналы имплантата, например, синтетического. Затем фиксируют свободные концы имплантата у выхода каналов. Новым в решении поставленной задачи является то, что отделяют сохранившуюся часть длинной культи передней крестообразной связки от задней крестообразной связки и проводят имплантат, например, синтетический внутри культи передней крестообразной связки по всей ее длине.
Ниже поясняем существенность отличительных признаков предлагаемого технического решения в соответствии с поставленной задачей.
Отделение сохранившейся части длинной культи передней крестообразной связки от задней крестообразной связки и проведение имплантата, например, синтетического внутри культи передней крестообразной связки по всей ее длине позволяют избежать дополнительной травматизации тканей сустава, связанной с забором аутотрансплантата.
Проведение синтетического имплантата через толщу культи ПКС, покрытой синовиальной оболочкой, усиливает фибробластическую реакцию вокруг имплантата и индуцирует рост коллагена между его волокнами.
Ткань культи ПКС защищает имплантат от агрессивного воздействия синовиальной жидкости и исключает попадание частиц синтетической ткани в полость сустава. По мнению В.А. Редина и Э.Е. Ахметова (1985) при повреждениях коленного сустава в синовиальной жидкости образуются высокотоксичные вещества, которые усиливают воспалительный процесс в суставе и длительно его поддерживают; одним из основных факторов развития воспалительного процесса в суставе является активизация лизосомальных ферментов (гиалуронидаз, лизоцима и протеиназ), которые в равной мере отрицательно воздействуют на синовиальную жидкость, а также на синовиальную оболочку и суставной хрящ.
Проведенные патентные исследования по подклассу А 61 В 17/56 и анализ научно-медицинской литературы, отражающей существующий уровень технологий в области способов лечения застарелых отрывов передней крестообразной связки от бедра, не выявили способов лечения идентичных по своим признакам предложенному. Таким образом, предложенный способ является новым.
Взаимосвязь и взаимодействие существенных элементов предложенного способа лечения обеспечивает достижение нового медицинского результата в решении поставленной задачи, а именно: повышение эффективности лечения за счет изоляции синтетического имплантата от синовиальной среды сустава тканью культи собственной крестообразной связки, усиливающей фибробластическую реакцию вокруг имплантата и индуцирующей рост коллагена между его волокнами, повышающей устойчивость синтетической ткани и предотвращающей ее от разрушения под действием механической нагрузки и синовиальной среды, что не может быть решено путем простого технологического решения и не следует явным образом из существующего уровня технологий лечения повреждений коленного сустава. Таким образом, предложенный способ лечения имеет изобретательский уровень.
Предложенный способ лечения может быть широко применен при застарелых отрывах передней крестообразной связки коленного сустава от бедра с прирастанием длинной культи к ЗКС, так как не требует исключительных и неординарных средств для осуществления.
Сущность предлагаемого способа заключается в следующем.
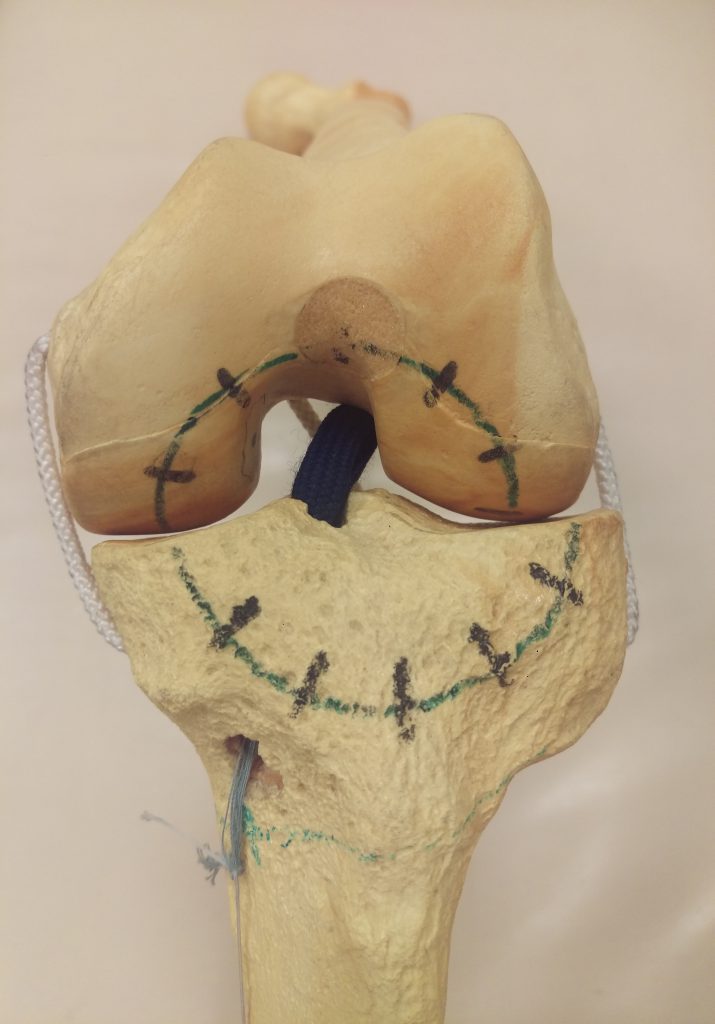
При обнаружении во время диагностической артроскопии (или артротомии) застарелого отрыва ПКС от бедра и прирастании сохранившейся длинной культи к ЗКС (см. фиг.1), производят ее мобилизацию и отделение от ЗКС. В мыщелках бедра и большеберцовой кости формируют каналы (диаметром 6-8 мм) с помощью направителей, спицы, и канюлированных сверл, что обеспечивает точность расположения выходных отверстий в местах бывшего крепления связки. Имплантат, например, синтетический проводят внутри культи передней крестообразной связки по всей ее длине таким образом, что коллагеновая ткань связки и покрывающая ее синовиальная оболочка окутывают имплантат со всех сторон (см. фиг.2). После натяжения имплантата производят его фиксацию у выхода костных каналов канюлированными винтами с завальцованными краями (не показаны). Накладывают швы на операционные доступы.
Сущность предлагаемого способа поясняется клиническим примером.
Больная Л. 28 лет, поступила 6.11.2001 г. Диагноз: застарелое повреждение передней крестообразной связки, медиального мениска, суставного хряща мыщелков. Переднемедиальная нестабильность левого коленного сустава 3 степени. Травма в 1998 году при катании на лыжах. Больной проводилось консервативное лечение в условиях травмпункта (гипсовая иммобилизация, физиотерапия). От предлагаемого оперативного лечения больная длительно отказывалась.
8.11.2001 г. выполнена операция - диагностическая артроскопия левого коленного сустава из стандартных доступов. Обнаружено: 1. Полный отрыв ПКС от наружного мыщелка бедра, длинная культя ПКС приросла к ЗКС, натяжение связки отсутствует. 2. Продольный трансхондральный разрыв тела и заднего рога медиального мениска. 3. Разволокнения хряща на суставной поверхности медиального мыщелка бедра.
Произведено: Артроскопическая резекция медиального мениска. Хейлэктомия разволокненных участков суставного хряща. Длинная культя ПКС мобилизована и отделена от ЗКС. В мыщелках бедра и большеберцовой кости сформированы каналы диаметром 6 мм с помощью направителей, спицы и канюлированных сверл. Биоинертный полиэстеровый имплантат (60 волокон) с помощью проволочных петель проведен внутри культи ПКС по всей ее длине таким образом, что коллагеновая ткань связки и покрывающая ее синовиальная оболочка окутали имплантат со всех сторон. После натяжения имплантата произведена его фиксация у выхода костных каналов двумя канюлированными винтами с завальцованными краями (длиной - 25 мм, диаметром - 7 мм). Стабильность сустава достигнута. Наложены швы на операционные доступы. Иммобилизация сустава шарнирным ортезом на 0° разгибания и 0° сгибания.
В послеоперационном периоде начиная с 3-4 суток разрешены движения в суставе (ортез 0-30°) и ходьба на костылях с опорой 15% веса тела. Постепенно объем движений и опорная нагрузка на конечность увеличивались. Через 4 недели шарнирный ортез снят, сгибание до 100°. Разрешена ходьба с тростью с полной нагрузкой, велотренажер, лежа и сидя “велосипед”. Через 6 недель - больная ходит без трости, сгибание в суставе до 120°. Через 8 недель - достигнут полный объем движений, восстановлены тонус и сила мышц. Больная вернулась к прежнему труду (специалист по маркетингу). Рекомендовано увеличение тренировочных нагрузок, упражнения с отягощениями, плавание, бег по пересеченной местности с изменениями направления. При контрольных осмотрах через 6 месяцев, 1 год: ходит не хромая, опороспособность конечности восстановлена, объем движений полный, сустав стабильный, синовитов нет. На контрольных рентгенограммах прогрессирования дегенеративных изменений не отмечено. Больная занимается большим теннисом.
Таким образом, предлагаемый “Способ лечения отрывов передней крестообразной связки коленного сустава” по сравнению с другими известными технологиями позволяет создать оптимальные условия для адаптации имплантата во внутрисуставной среде и тем самым обеспечить стабильность сустава.
Источники информации, принятые во внимание:
1. Никитин В.В., Юровская Г.В., Минасов Б.Ш. Бесшовный способ, аутопластики крестообразных связок коленного сустава // Ортопедия, травматология и протезирование. - 1981. - №3. - С.46-47.
2. Росков Р.В. Сухожильные аллогенные трансплантаты для пластики связок суставов // Ортопедия, травматология и протезирование. - 1986. -№5. - С.35-36.
3. Мовшович И.А. Оперативная ортопедия: (Руководство для врачей). -М.: Медицина, 1983. - С.257-258.
4. Малыгина М.А., Охотский В.П., Филиппов О.П., Лабоуреау Ж.Ф. Восстановление крестообразных связок коленного сустава // Анналы травматологии и ортопедии. - 1997. - №2. - С.14-19.
5. Редин В.А., Ахметов Э.Е. К обоснованию полной непрерывной эвакуации гемосиновиальной жидкости после операций на коленном суставе // Вестник хирургии им. Грекова. - 1986. - Т.136.- №1. - С.100-102.
Способ лечения застарелых отрывов передней крестообразной связки коленного сустава, включающий формирование костных каналов в мыщелках бедра и большеберцовой кости, проведение через каналы имплантата, например синтетического, и фиксацию свободных концов имплантата у выхода каналов, отличающийся тем, что сохранившуюся часть длинной культи передней крестообразной связки отделяют от задней крестообразной связки и проводят имплантат, например синтетический, внутри культи передней крестообразной связки по всей ее длине.
Повреждения колена остаются одной из наиболее распространенных травм опорно-двигательной системы. Лидирующие позиции по частоте занимает частичный разрыв передней крестообразной связки. Данная патология снижает физические возможности человека и качество его жизни. При отсутствии своевременного лечения в коленном суставе начинаются дегенеративно-дистрофические процессы, которые в итоге приводят к инвалидности.
Повреждения колена остаются одной из наиболее распространенных травм опорно-двигательной системы. Лидирующие позиции по частоте занимает частичный разрыв передней крестообразной связки. Данная патология снижает физические возможности человека и качество его жизни. При отсутствии своевременного лечения в коленном суставе начинаются дегенеративно-дистрофические процессы, которые в итоге приводят к инвалидности.
- Недорого прием травматолога-ортопеда, к.м.н. от 4000 рублей
- Срочно Быстрая запись на прием в день обращения
- Близко 12 минут от метро Фонвизинская и Улица Милашенкова
- Удобно Индивидуальный прием по предварительной записи
Повреждения колена остаются одной из наиболее распространенных травм опорно-двигательной системы. Лидирующие позиции по частоте занимает частичный разрыв передней крестообразной связки. Данная патология снижает физические возможности человека и качество его жизни. При отсутствии своевременного лечения в коленном суставе начинаются дегенеративно-дистрофические процессы, которые в итоге приводят к инвалидности.
Самая частая причина, по которой происходит повреждение передней крестообразной связки и частичный разрыв, это спорт. На первом месте – контактные его виды. На втором месте игровой спорт (футбол и волейбол).
Доля пациентов с повреждением ПКС среди всех травм колена достигает 65%. Причем в 85% случаев это изолированные травмы одной связки. Только в 15% случаев дополнительно повреждаются другие анатомические структуры колена. 82% пострадавших – это пациенты мужского пола. В группе риска люди от 19 до 25 лет, а также подростки, занимающиеся спортом.

Диагностика
В остром периоде травмы люди жалуются на боль. Позже формируется неустойчивость в колене. Нестабильность может быть как линейной, так и ротационной, в зависимости от того, повреждена одна только ПКС или другие связки колена тоже пострадали.
Характерным признаком заболевания является симптом переднего выдвижного ящика. Это смещение мыщелков голени относительно мыщелков бедра под действием внешней силы. В норме этом смещению должна препятствовать передняя крестообразная связка.
Чтобы избежать дискомфорта, пациенты при ходьбе ограничивают движения в коленном суставе и держат его слегка согнутым. Колено оказывается уязвимым перед внешними факторами и избыточными нагрузками. В случае развития нестабильности сустава требуется хирургическая коррекция в сроки не позднее 6 месяцев после получения травмы.
Окончательный диагноз становится на основе МРТ. Это наиболее информативный метод исследования. Он позволяет в точности визуализировать все анатомические структуры колена. При помощи методики доктор выявляет признаки частичного разрыва передней крестообразной связки, оценивает дополнительные повреждения.

Консервативное лечение
Возможности консервативного лечения ограничены. Это связано с тем, что разорванная ПКС не может сама по себе срастись. Этому препятствует расхождение её волокон. Между ними скапливаются кровяные сгустки, но впоследствии они вымываются синовиальной жидкостью. Таким образом, субстрата для роста нет, стабилизация сустава не происходит.
Более того: повреждение со временем усугубляется. Чем больше времени проходит с момента травмы, тем хуже отдаленный прогноз даже в случае применения хирургического лечения. Нарушение биомеханики сустава ведет к дальнейшему его повреждению. Постепенно происходит дегенерация суставного хряща с развитием гонартроза.
В некоторых случаях при частичном разрыве ПКС операцию не делают. Пациенту оказывают необходимую помощь в первые часы и дни после травмы. Из сустава откачивают кровь, прикладывают холод, вводят обезболивающие препараты. Конечность обездвиживают на несколько недель. Затем смотрят, восстановлена ли стабильность колена. Если она достаточная, к хирургическому лечению можно не прибегать.
Операция в любом случае дает лучший исход, если сравнивать с консервативной терапией. Потому что риски артроза меньше, функциональность колена лучше. Если человек занимается спортом, реконструкция ПКС ему необходима.
Но для среднестатистического пациента выполнение хирургического вмешательства не всегда целесообразно. Потому что операция – это риски осложнений, физический дискомфорт, финансовые затраты, необходимость реабилитации. Поэтому в случае сохранения стабильности колена её часто не делают. Лечить заболевание стараются консервативными мерами: физиотерапия, массаж, лечебная физкультура, применение противовоспалительных препаратов и хондропротекторов.

Хирургическое лечение
Существует огромное количество хирургических методов лечения частичного разрыва передней крестообразной связки. Какая операция будет выполнена, зависит от характера травмы, её давности, вида, степени, предпочтений врача и технической оснащенности клиники.
Открытые операции уходят в прошлое. Почти всегда частичный разрыв передней крестообразной связки коленного сустава, требующий хирургического восстановления, лечат при помощи артроскопии. Методика предполагает введение артроскопа в суставную полость. Все необходимые манипуляции проводятся под контролем видеокамеры.

Восстановление ПКС
Существуют варианты лечения, позволяющие восстановить собственную переднюю крестообразную связку тем или иным способом. Однако результаты их не всегда удовлетворительные. Поэтому такие операции не имеют широкого применения.
Шов ПКС. Применяется редко. Как мы уже говорили, разорванные волокна ПКС не сращиваются по причине диастаза (расхождения) их краев. Иногда особенности частичного разрыва передней крестообразной связки коленного сустава оставляют возможности её сшивания. В таком случае диастаз устраняется, и волокна регенерируют.
Гибридное восстановление. При неполном разрыве ПКС возможно сбережение сохранившихся остатков связки. Отдельные группы пучков, если они состоятельны, укрепляются расположенным рядом трансплантатом.
Реконструкция может проводиться через основание дистальной культи ПКС, если оно стабильное. Исследования показывают, что остатки культи, если они прилегают к трансплантату, стимулируют репаративные процессы. Это позволяет уменьшить остаточную нестабильность колена. Однако следует учитывать, что репаративный потенциал ПКС постепенно уменьшается. Чем больше времени прошло с момента травмы, тем меньше эффективность такой тактики лечения. Она применяется редко, в основном при свежем разрыве ПКС у пациентов молодого возраста.

Пластика ПКС
В основном используются операции, при которых формируется фактически новая передняя крестообразная связка. В качестве трансплантата для восстановления ПКС используют различные материалы:
собственные ткани пациента;
алломатериалы (донорские связки).
Применяются и разные методы фиксации трансплантата. Используют для этой цели внутриканальное введение титановых винтов, костные штифты, технику компрессионной импакции. Иногда применяются подвешивающие фиксаторы. Они могут быть выполнены либо из биосовместимых, либо из рассасывающихся материалов.
Самая часто используемая операция предполагает выполнение реконструкции ПКС с использованием трансплантата, полученного из сухожилий. Для этой цели используют донорский материал из квадрицепса бедра. Правда, такой подход хоть и обеспечивает высокую прочность вновь сформированной ПКС, повышает риск осложнений со стороны донорской зоны. У некоторых пациентов развивается остеоартроз пателлофеморального сочленения.
Применяются также связки надколенника. Но этот метод более травматичный. После забора донорского участка в зоне его взятия может длительное время сохраняться болевой синдром.
Используется трансплантат из сухожилия коленных сгибателей. Он менее прочный, но процесс забора минимально травматичный. Методика применяется у пациентов, которые не планируют профессионально заниматься спортом после операции.

Преимущества использования аутогенных трансплантатов:
максимальная физиологичность метода;
хорошая приживляемость тканей;
максимальная прочность, полное соответствие всем биохимическим характеристикам.
Недостатком является более высокая травматичность. Необходимо проведение двух операций – одна на колене, ещё одна на донорском участке. Иногда развиваются осложнения или длительно сохраняющийся болевой синдром в донорской зоне.
Часто для пластики ПКС применяются донорские сухожилия. Они заранее заготавливаются и консервируются. Методика столь же эффективна, как использование аутотрансплантатов. Исследования не выявили разницы в отдаленных результатах.
В разных странах для аутотрансплантации применяются разные материалы. Так, в США до 95% случаев это связки надколенника либо ахиллово сухожилие. В Европе используют ахилл, сухожилия тонкой и полуперепончатой мышц. В России часто берут сухожилия передней большеберцовой, длинной малоберцовой мышцы, длинного флексора и экстензора первого пальца.
Преимущества метода:
не нужно травмировать дополнительную область тела человека;
меньше риск осложнений;
нет послеоперационной боли в донорском участке;
сокращение сроков реабилитации;
лучше эстетический результат;
сокращение времени операции;
возможность выбора трансплантата, соответствующего всем необходимым характеристикам, исходя из конкретной клинической ситуации (особенностей разрыва ПКС).

Алломатериалы имеют натуральное происхождение и минимальные антигенные свойства. Они просты в хранении. В то же время есть ряд недостатков:
длительная тканевая перестройка алломатериалов;
риск его отторжения (разрушения иммунными клетками пациента);
меньшая прочность, чем у аутотрансплантата, что объясняется стерилизацией, консервацией и длительным хранением аллотрансплантата;
теоретическая возможность заражения заболеваниями, которые передаются парентеральным путем.
Артротерапия
Ещё одним видом лечения частичного разрыва ПКС является артротерапия. Методика используется как самостоятельный метод или после артроскопической операции. Она применяется для ускорения регенераторных процессов, а также снижения риска остеоартроза коленного сустава.
Суть метода состоит в том, что внутрь колена вводится гиалуронат и богатая тромбоцитами плазма. Первый препарат приобретается в аптеке, второй изготавливается из крови больного непосредственно в день проведения процедуры.

Гиалуронат внутри сустава выполняет роль смазки. Чем больше этого вещества содержится в синовиальной жидкости, тем меньше трение суставных поверхностей. Соответственно, тем медленнее стираются хрящи. Очень важно предотвратить этот процесс, так как хрящевая ткань фактически не восстанавливается. А из-за возникающей в результате разрыва ПКС нестабильности колена нагрузка на хрящи увеличивается.
Богатая тромбоцитами плазма вводится для усиления регенераторных процессов. Тромбоциты – это клетки крови человека, которые выделяют факторы роста. Именно они стимулируют репарацию тканей. Поэтому восстановление связок после их разрыва, либо послеоперационное восстановление пациента протекает значительно быстрее.
На сегодняшний день разрыв передней крестообразной связки – это достаточно частая травма коленного сустава, встречаемая у многих пациентов. По статистике, в среднем за год на 100 000 человек приходится 30 случаев травмы передней крестообразной связки

Среди всех связок коленного сустава передняя крестообразная травмируется чаще всего, почти в 15 раз чаще, чем задняя крестообразная связка. Наибольшая вероятность получения подобной травмы возникает у профессиональных спортсменов и молодых людей, занимающихся экстремальными видами спорта и отдыха.
Анатомия передней крестообразной связки
Передняя крестообразная связка начинается от задневерхней части внутренней поверхности наружного мыщелка бедренной кости, пересекает полость коленного сустава и прикрепляется к передней части передней межмыщелковой ямки большеберцовой кости также в полости сустава.
Фукнкции передней крестообразной связки
Повреждение передней крестообразной связки
Вращательный механизм: в положении, когда происходит отклонение голени, а стопа зафиксирована, осуществляется дополнительное вращение неестественного характера, одновременно с тем происходит сгибание коленного сустава.
Механизм повреждения ПКС

Повреждение и разрыв ПКС
- Любители горнолыжного спорта не редко страдают от разрыва передней крестообразной связки в результате падений на большой скорости, когда носок лыжи погружается в рыхлый снег и уходит в сторону, а тело продолжает движение вперед.
- Разрыв передней крестообразной связки может возникнуть при падении спортсмена ввиду особого строения лыжного ботинка: благодаря своей конструкции он надежно фиксирует голеностопный сустав и вся нагрузка ложится на коленный сустав.
Разрыв передней крестообразной связки — диагностика
Разрывы связок часто бывают сочетанными. При разрыве обеих крестообразных, обеих боковых связок и капсулы сустава повреждение считается наиболее тяжелым. Это приводит к разболтанности коленного сустава и к утрате возможности опоры этой ногой.
Для определения повреждения, а также разрыва ПКС, хирург в обязательном порядке осматривает травмированный сустав, выясняет механизмы, в результате которых случилась травма. После этого с применением специализированных тестов врач определяет степень нестабильности сустава.
В обязательном порядке выполняется магнитно-резонансная томография суставов и рентгенография коленного сустава: прямая проекция и боковая проекция коленного сустава.
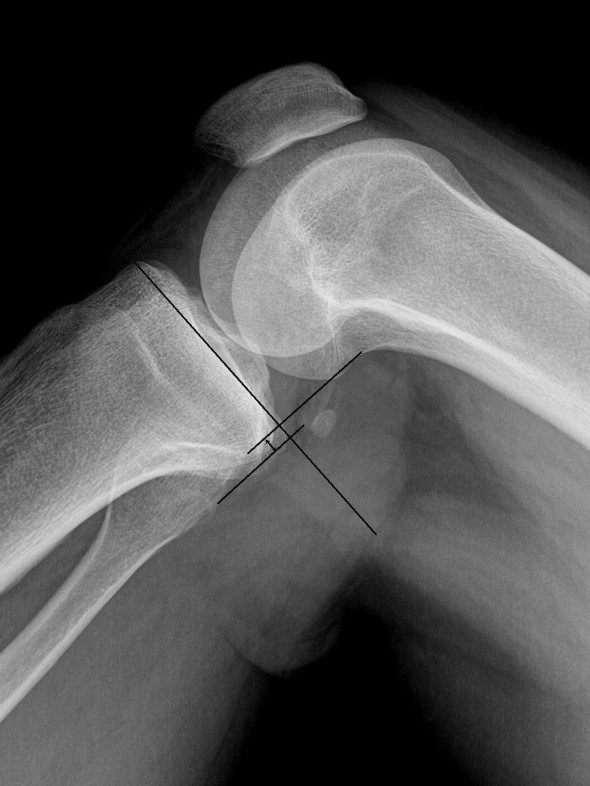
Рентгенорафия коленного сустава в норме
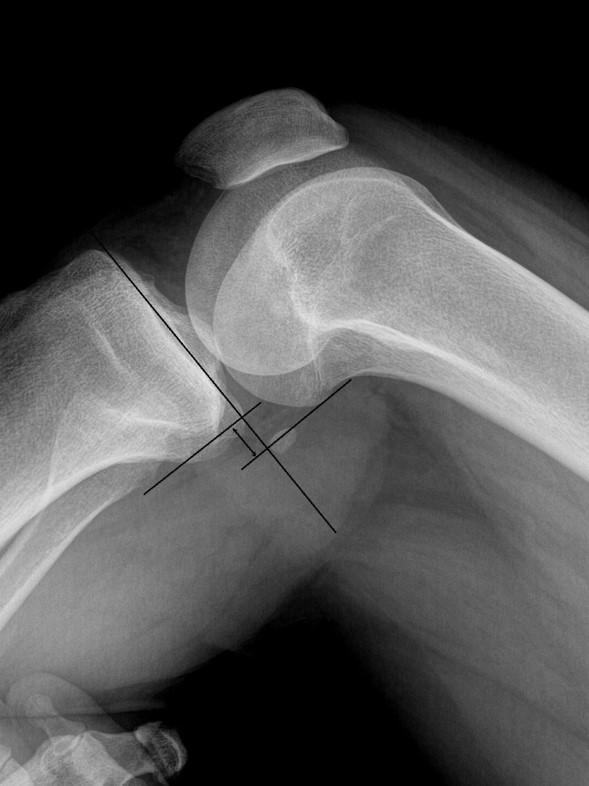
Рентгенография коленного сустава ПКС несостоятельная, голень смещена кпереди
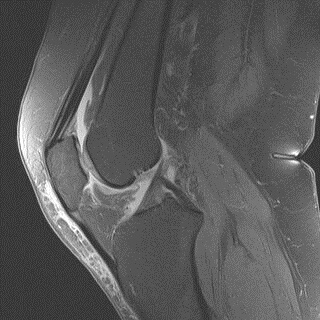
МРТ коленного сустава. ПКС не повреждена
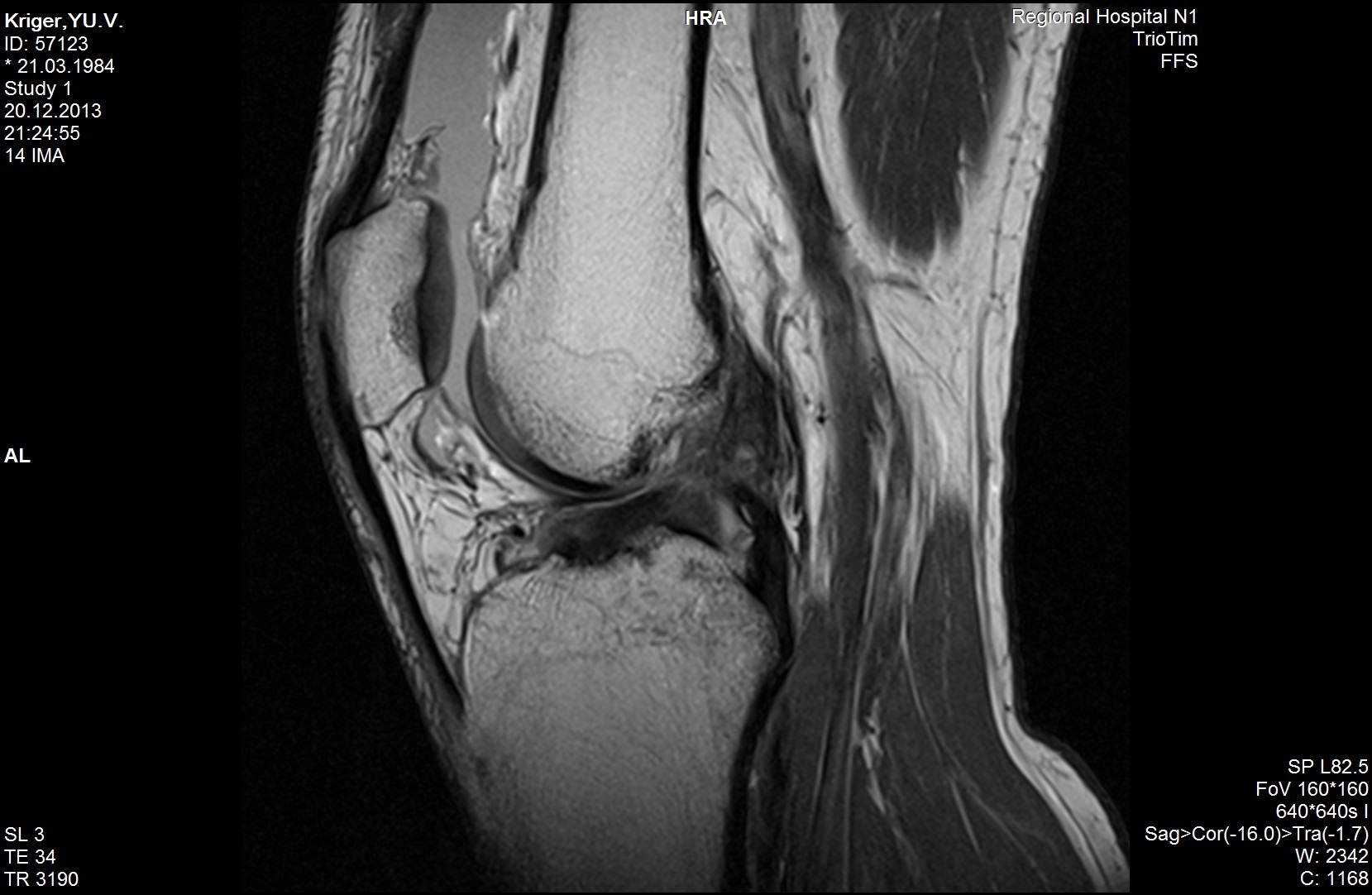
МРТ коленного сустава. ПКС разорвана
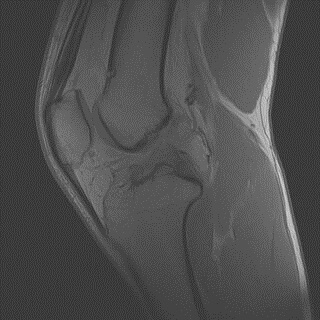
МРТ коленного сустава. ПКС разорвана
При выполнении артроскопии коленного сустава в ранние сроки после повреждения передней крестообразной связки часто можно увидеть характерную картину — культя связки свободно лежит в межмыщелковой зоне как оборванный канат, поэтому диагноз не вызывает трудности. В поздние сроки, спустя 3-6 месяцев и более культя связки полностью рассасывается, или вся межмыщелковая зона заполняется рубцом. В этом случае диагностика повреждения связки несколько затруднена, и требуется выполнить несколько диагностических процедур.
Одним из редких видов повреждения передней крестообразной связки является ее отрыв с костным фрагментом бедренной или большеберцовой костей. В видео представлен редкий случай отрыва связки с большим костным фрагментом бедренной кости.
Объем назначенных диагностических процедур находится в прямой зависимости от сложности повреждения, вызвавшего разрыв крестообразной связки. В ситуации, когда большая часть пучков осталась нетронутой, диагностируется частичное повреждение связки.
В этом случае можно рационально применять консервативное лечение, которое позволяет снять болевой синдром, а также свести к минимуму отечность. Для достижения наилучшего результата врач фиксирует сустав, а также рекомендует максимально снизить физические нагрузки. В процессе восстановления пациент проходит процедуры, направленные на укрепление бедренных мышц.
Пластика ПКС: артроскопия и реабилитация
Важно понимать, что устранить разрыв передней крестообразной связки без квалифицированной медицинской помощи невозможно. Оперативного вмешательства, которое проводят с помощью артроскопической техники, не избежать. Это позволяет в максимальной степени сохранить сустав. Анатомическая пластика передней крестообразной связки происходит через медиальный инструментальный порт.
При проведении артроскопии ПКС врач использует специализированные тонкие хирургические инструменты и оптические приборы. Данные о повреждениях выводятся на панель монитора. Благодаря данной методике можно провести точную диагностику, но при этом минимально затронуть околосуставные структуры и сам сустав.
В том случае, если врач подтверждает диагноз, то связка впоследствии заменяется на трансплантат из собственных тканей. Завершающим этапом операции является фиксация сустава с помощью ортеза, после чего возможна выписка больного.

Связка в ортезе
После прохождения пластики ПКС все пациенты, как правило, проходят традиционный курс реабилитации после пластики ПКС, состоящий из 5 этапов. Общая продолжительность курса занимает порядка 6 месяцев, т. е. 24 недель.
При артроскопии коленного сустава через несколько лет после пластики передней крестообразной связки синтетическим трансплантатом выявляются характерные изменения — разрыв трансплантата и деформация кости в местах его крепления.
Попробуйте воспользоваться картой суставов, чтобы найти необходимый вам материал на Сустав Wiki
Читайте также:


