Повреждения сосудов нижних конечностей

Частота повреждений сосудов конечностей зависит от протяженности и типа травмы и варьирует в пределах 0,6-3,6% в случае изолированных переломов костей конечностей, 7,3% — в случае пациентов с политравмой, и достигает 23-50% в случае всех проникающих ранений конечностей. Риск потери конечности максимален при тупой травме, ранениях высокоскоростными реактивными снарядами или огнестрельных ранениях, полученных в результате выстрелов с близкого расстояния.
Симптомы повреждений сосудов конечностей
При наличии любого повреждения конечности, прежде всего, следует выполнить тщательное объективное обследование поврежденной конечности и ее дистальных сосудов.
Отсутствие тяжелых симптомов, сопутствующих травме сосудов, позволяет надежно исключить хирургически значимое повреждение артерий и выполнение артериографии не требуется. Артериография показана лишь пациентам с огнестрельными ранениями и множественными переломами для исключения повреждения рядом расположенных сосудов.
Если повреждение сосудов конечностей осложняется тромбозом, ишемия сначала часто отсутствует, но может развиться в течение короткого промежутка времени. Возможность отсроченного тромбоза диктует необходимость повторной регулярной оценки периферической гемодинамики, по крайней мере, в течение суток после повреждения ортопедического характера. Пациентам с легкими симптомами повреждения сосудов или соседствующих повреждений можно провести дуплексное допплеровское исследование, позволяющее уточнить диагноз повреждение сосудов конечностей.
Лечение повреждений сосудов конечностей
Вероятность сохранения конечности повышается, если артериальный кровоток удается восстановить в течение ближайших 6 часов после травмы.
В случае бессимптомного неокклюзирующего повреждения артерий приемлема тактика консервативного ведения пациентов. К таким повреждениям относятся небольшие псевдоаневризмы и лоскутные повреждения интимы или нерегулярность контуров интимы, небольшие артериовенозные фистулы, а также гемодинамически не значимые сужения сосудов. Если в дальнейшем потребуется проведение реконструктивного вмешательства при повреждении сосудов конечностей, оно может быть выполнено без существенного увеличения числа осложнений.
Лучшими исходами характеризуются простые вмешательства, а худшими — сложные шунтирующие операции при повреждении сосудов конечностей. В случае необходимости сложных реконструкций лучшим выбором будет аутовенозное шунтирование. При отсутствии адекватной вены приемлемо использование ПТФЭ протеза, который можно применить даже в случае загрязнения операционного поля . Однако следует попытаться укрыть протез мягкими тканями.
На этапе стабилизации костных отломков и/или вывихов до выполнения окончательной артеральной реконструкции можно воспользоваться временным шунтом.
Следует более широко использовать раннюю фасциотомию, необходимо раскрыть каждый из четырех фасциальных футляров. Хотя фасциотомия показана не всем пациентам, во всех случаях следует неоднократно внимательно оценивать состояние конечности. Фасциотомия при повреждении сосудов конечностей показана в следующих случаях:
- 1) время ишемии превышает 4-6 часов,
- 2) при наличии симптомов острой ишемии,
- 3) обширные повреждения мягких тканей,
- 4) комбинированные повреждения артерий и вен,
- 5) при наличии кровотечения в пределах замкнутого фасциального футляра
- 6) при повышении внутрифасциального давления.
Важным дополнением к обследованию является измерение внутрифасциального давления, результаты измерений следует оценивать индивидуально в каждом конкретном случае, т.к. перфузия тканей определяется балансом между внутрифасциальным и артериальным давлением. В норме внутрифасциальное давление не должно превышать 20 мм рт.ст. и, по крайней мере, должно на 30 мм рт.ст. быть меньше среднего артериального давления.
После завершения артериальной реконструкции необходимо выполнить контрольную артериографию, чтобы убедиться в проходимости всех артерий, а также в отсутствии технических ошибок.
Хотя риск ампутации при повреждений сосудов конечностей повышается соответственно увеличению времени ишемии, установить строго определенную зависимость между этими параметрами сложно, т.к. вероятность ампутации зависит и от других параметров, таких, как выраженность повреждения мягких тканей, развитости коллатералей, наличия предшествующего заболевания сосудов, а также от того, какие именно сосуды повреждены. В определенных ситуациях следует сразу выполнить первичную ампутацию. Для того чтобы хирурги могли более точно прогнозировать исходы операций, призванных сохранить конечность, были разработаны различные оценочные шкалы, например, шкала оценки тяжести травмы конечности . 7 и более баллов по шкале MESS соответствует практически 100% вероятности ампутации. Принимая во внимание калечащий характер ампутации, предпочтительно отложить ее хотя бы на один или два дня, что позволит тщательно обследовать конечность и подробно обсудить предстоящую операцию с пациентом. В обязательном порядке следует предпринять все меры по защите от реперфузионных осложнений, и, прежде всего, от поражения почек. Необходимо поддерживать диурез на уровне 1,5-2 мл/кг в час, что обеспечивается инфузией адекватного объема физиологического раствора. Следует назначить маннитол, который не только стимулирует диурез, но и является ловушкой свободных радикалов. Для подщелачивания мочи назначают 8,5% раствор бикарбоната натрия, что препятствует преципитации кристаллов миоглобина в канальцах почек. Могут потребоваться мероприятия, направленные на устранение гиперкалиемии. Необходимо регулярно проверять уровень сывороточного миоглобина.
Повреждения сосудов верхних конечностей
В большинстве случаев травмируется плечевая артерия, причем в 90% случаев это случается при проникающих ранениях Повреждения сосудов верхних конечностей обычно не угрожают жизни пациента, но могут сопровождаться тяжелыми осложнениями. Сохранение функции конечности часто зависит от наличия сопутствующих повреждений нервов. Очень важно временное восстановление кровотока, позволяющее улучшить исход травмы. Повреждения вен редко требуют реконструктивного вмешательства. Обширная сеть венозных коллатералей позволяет лигировать даже плечевую и подмышечную вены (в случае их повреждения).
Повреждения подключичной и подмышечной артерий и вен
У всех пациентов с травмами ключичной области следует исключить возможные повреждения сосудов. В большинстве случаев указанные повреждения встречаются при проникающих ранениях. Сохранение пульса не периферических артериях не позволяет надежно исключить серьезное повреждение проксимальных сегментов артерий . Разница давления на руках, превышающая 20 мм рт.ст., или ЛПИ менее 0,9 являются показаниями для более углубленного обследования. Примерно в одной трети случаев повреждения подключичной или подмышечной артерий сопровождаются повреждением плечевого сплетения, что обусловлено близостью залегания этих структур. Именно поэтому у таких пациентов следует провести тщательное неврологическое обследование.
Состояние артерий и вен (в том числе их повреждение) достаточно надежно оценивается посредством дуплексного допплеровского сканирования. Однако данный метод исследования имеет ряд ограничений, например, он не позволяет надежно визуализировать устье подключичной артерии. Что касается артериографии, то с диагностической целью ее выполняют при повреждениях верхнего средостения или в случае противоречивости результатов дуплексного допплеровского исследования. С терапевтической целью ее можно использовать для эмболизации поврежденных сосудов или имплантации стент-графтов.
У отдельных пациентов многообещающие результаты получены при применении эндоваскулярных методов реконструкции псевдоаневризм и артериовенозных фистул.
Подмышечную артерию выделяют из подключичного доступа. При этом разрез проходит между ключицей и грудинной частью большой грудной мышцы. Следует избегать пересечения ключицы, т.к. при этом часто отмечаются послеоперационные осложнения.
Повреждения сосудов нижних конечностей
Эти повреждения часто сочетаются с повреждениями скелета, чаще всего в случае задних вывихов коленного сустава, проксимальных переломов большеберцовой кости и надмыщелковых переломов бедра. Если повреждения скелета стабильны и не сопровождаются значительным смещением, необходимо сразу выполнить сосудистую реконструкцию. Когда же имеется значительное смещение костей или требуется серьезное ортопедическое вмешательство, на этапе его выполнения следует воспользоваться временным шунтированием. Артериальную реконструкцию следует проводить после завершения ортопедического вмешательства.
Повреждения бедренных сосудов
Повреждения бедренной артерии обычно сопровождаются отчетливой клинической симптоматикой. Чаще всего эти артерии травмируются при проникающих ранениях. Ранения бедренной артерии могут приводить к значительной кровопотере. Именно поэтому, прежде всего, следует остановить кровотечение путем прижатия. В том случае, когда повреждение локализуется на уровне бедренного треугольника, остановить кровотечение бывает трудно, особенно при одновременном повреждении артерии и вены. Нельзя накладывать зажимы вслепую, т.к. можно повредить рядом расположенные нервы и сосуды. Из отдельного разреза выше паховой связки следует выделить и пережать подвздошные сосуды, что позволит остановить кровотечение из проксимального конца поврежденного сосуда.
В случае повреждения общей бедренной артерии всегда необходимо восстанавливать ее проходимость, т.к. лигирование этого сосуда в 50% случаев заканчивается ампутацией конечности. Обязательно следует попытаться сохранить проходимость общей бедренной вены.
Повреждение подколенной артерии
Кровоснабжение дистальных сегментов нижней конечности практически полностью осуществляется из подколенной артерии. По данным недавних исследований, повреждения подколенной артерии в 16% случаев заканчиваются ампутацией. В тех регионах, где проникающие ранения встречаются редко, повреждения подколенной артерии являются следствием тупой травмы.
Хорошо известно, что задний вывих коленного сустава часто сочетается с разрывом подколенной артерии. Именно поэтому всем пациентам с задними вывихами коленного сустава следует проводить тщательное нейроваскулярное обследование пораженной конечности.
В большинстве случаев повреждения подколенной артерии проявляются тяжелой симптоматикой, характерной для травмы артерий. Отсутствия тяжелых симптомов обычно достаточно для исключения повреждения подколенной артерии, в этом случае артериография при повреждении сосудов конечностей не показана. В случае избрания выжидательной тактики за пациентом необходимо установить пристальное наблюдение и регулярно проводить оценку адекватности периферического кровообращения. Такой подход позволяет значительно сократить стоимость лечения и количество используемых методов лечения, не оказывая отрицательного влияния на состояние пациента. Однако существует крупная школа хирургов, настаивающая на рутинном использовании артериографии у всех пациентов с документированными вывихами коленного сустава.
Минимизировать вероятность возникновения отека и компартмент-синдрома при повреждении сосудов конечностей в послеоперационном периоде можно, устранив повреждения подколенных вен, которое также улучшает проходимость и артериальных реконструкций.
После повреждения подколенной артерии основным фактором риска ампутации является компартмент-синдром. Доказано, что фасциотомия, выполняемая одновременно с артериальной реконструкцией до возникновения компартмент-синдрома (профилактическая фасциотомия), позволяет снизить частоту ампутаций, особенно если операция выполняется не сразу после травмы сосуда, а через длительный промежуток времени; в случае тяжелых травм, сочетанных повреждений артерий и вен, при лигировании поврежденных вен.
Если поврежден один из берцовых сосудов и имеется документальное подтверждение хорошего дистального коллатерального кровотока, его можно перевязать.
Повреждения вен конечностей
Повреждения вен, выявленные во время ревизии раны, проводимой по поводу травмы артерии, следует устранять с сохранением их проходимости, но только в том случае, если это просто осуществить (например, путем наложения бокового шва), а восстановление проходимости вены не приведет к значительной отсрочке устранения сопутствующих повреждений и не дестабилизирует состояние пациента. Сложные венозные реконструкции при повреждении сосудов конечностей, в которых используются панеллированные или спиральные венозные шунты, можно выполнять только гемодинамически стабильным пациентам. В случае гемодинамической нестабильности пациента можно перевязать все вены, включая нижнюю полую вену, но при этом неизбежны осложнения в виде венозной гипертензии и отека конечности.
Повреждения кровеносных сосудов — артерий, вен, сосудисто-нервных пучков могут происходить при открытых и закрытых травмах. Большой процент травм в мирное время приходится на повреждение сосудов конечностей и сосудов шеи. По статистике, травмы сосудов нижних конечностей встречаются в 2 раза чаще, чем верхних. Разрыв крупного кровеносного сосуда и, как следствие, кровотечение угрожает жизни человека. Поэтому критично важно при оказании первой медицинской помощи остановить кровь и в короткие сроки доставить пострадавшего в больницу.
Причины травмы сосудов могут быть разные: автомобильные аварии, повреждения действующими механизмами на производстве и в быту, травмирование острыми предметами, огнестрельные раны, разрывы сосудов при вывихах и переломах костей. Различают открытые и закрытые повреждения сосудов.
Открытые повреждения сосудов сопровождаются нарушением кожных покровов, при этом происходит полный разрыв кровеносного сосуда или частичное повреждение стенок сосудов (артерий и вен). Обычно таким травмам сопутствуют заметные наружные кровотечения.
Закрытые травмы кровеносных сосудов происходят под воздействием тупых предметов, при падении или ушибах, целостность кожных покровов при этом не нарушается. Внутренние кровотечения при закрытых травмах гораздо сложнее диагностировать, соответственно, выше риск недооценить угрозу жизни человека. Диагностика внутреннего кровотечения происходит на основании клинических признаков повреждения сосудов: увеличивающаяся гематома (при неполном разрыве артерий — пульсирующая), бледность кожных покровов, учащение пульса, снижение давления, боли. При интенсивном кровотечении у потерпевшего может развиться геморрагический шок — острое, требующее неотложной помощи состояние, вызванное нарушением гемодинамики, вплоть до потери сознания, резкого падения давления, тахикардии, остановки сердца.
Осложнения травмы сосудов, особенно крупных магистральных артерий и вен, могут проявиться в виде ложных аневризм (чрезмерное растяжение и выпячивание стенки сосуда), посттравматических венозно-артериальных свищей. Возможно инфицирование гематом, развитие ишемической гангрены конечностей (гибель тканей из-за недостаточности кровообращения), полиорганная недостаточность (нарушение работы нескольких органов) и другие последствия. Эти патологии возникают из-за нарушения питания тканей, недостатка кислорода, изменения обмена веществ.
Повреждения сосудов относятся к категории травм, при которых жизненно важно правильно оказать первую медицинскую помощь, оперативно вызвать врачебную бригаду и доставить потерпевшего в больницу. Это снизит угрозу ампутаций, поможет сохранить работоспособность поврежденных частей тела, сократит период реабилитации, во многих случаях — спасет жизнь. Важно не допустить ошибки при оказании первой помощи.
Как действовать, если вы столкнулись с травмой сосудов и кровотечением
Главная задача при любой ране с кровотечением — остановить или уменьшить потерю крови. Необходимо крепко прижать рану имеющимся под рукой мягким чистым предметом. Для этих целей можно использовать одежду, носовой платок, салфетку — они помогут равномерно распределить давление на поврежденные ткани. Если рана глубокая, полость заполняется тканевым тампоном (это может быть свернутый бинт, сложенный обрывок одежды), который интенсивно зажимается рукой.
При всех манипуляциях и во время ожидания медицинской помощи пострадавший должен находиться в горизонтальном положении. При повреждении конечностей, их лучше приподнять выше уровня сердца или максимально согнуть в суставе. Когда кровотечение ослабнет, можно наложить давящую повязку. При этом бинт или полосу ткани накладывают поверх тампонирующего материала, постепенно перенося давление с фиксирующей руки на повязку. Если ожидается быстрое прибытие медиков, лучше самостоятельно давящую повязку не накладывать.
Необходимо также до приезда врачей попытаться оценить вид кровотечения по следующим признакам: кровь алая и бьет струей — повреждена артерия, темная кровь, медленно вытекает — венозное кровотечение.
При венозном кровотечение можно наложить повязку на центр раны — и остановить кровь. В этом случае нет необходимости накладывать жгут. Более того, если при венозном кровотечении наложить артериальный жгут — выше раны, то венозное кровотечение усилится. Можно нанести вред потерпевшему. Поэтому если от давящей повязки есть эффект, дополнительно кровоостанавливающий жгут накладывать не нужно.
Если кровотечение сильное, явно артериальное, необходимо выше места кровотечения передавить кровоток в поврежденной конечности с помощью жгута — это может спасти человеку жизнь.
Артериальный жгут обязан быть в аптечке в любом транспорте, медучреждении. Жгут накладывают, предварительно проложив под него одежду или ткань, затягивают очень сильно и обязательно фиксируют время наложения жгута. Во время холодной погоды наложение жгута не должно длиться более 1 часа, при теплой погоде — до 2 часов. Потом следует или добраться до больницы, или изменить положение жгута, сняв и наложив его снова. Нельзя использовать для изготовления жгута тонкие материалы, которые могут повредить кожу.
В стационаре врач оценивает клинические признаки повреждения сосудов, наличие угрозы жизни пострадавшего. Оценивается также возможность сохранения жизнеспособности и восстановления функций поврежденной конечности или органа. Сосудистый хирург может восстановить проходимость артерий и вен, сшить сухожилия и нервы, которые пострадали.
Возможность восстановления зависит от многих факторов: размер повреждений, время после травмы, состояние потерпевшего и многое другое. При значительных повреждениях, связанных с нарушением питания всей конечности, и отсутствии экстренной помощи вероятность вернуть жизнь поврежденной конечности снижается. Например, при ампутации пальца — у врача есть около суток на реплантацию. При травмах плеча или предплечья — уже 6 часов, в течение которых можно рассчитывать на восстановление жизнеспособности.
Для диагностики внутренних кровотечений используется компьютерная томография и лапароскопия. При проведении лапароскопии можно одновременно оказать оперативную помощь и остановить внутреннее кровотечение.
Вопрос — ответ
Можно ли визуально оценить уровень наружной кровопотери?
Ориентировочно пятно крови на полу или одежде размером 30 х 30 см — соответствует 100 мл потерянной крови; 1 кв. м поверхности — приблизительно 1 л вытекшей крови.
Можно ли пострадавшему давать пить при оказании помощи?
Нежелательно. Лучше просто смачивать губы. Выпитая жидкость может препятствовать дальнейшему проведению наркоза. Необходимо дождаться врачей скорой помощи — при необходимости они наладят поставку жидкости в организм через вену.
Можно ли собрать кровь и перелить обратно больному?
Этот метод носит название реинфузия аутокрови. Его применение возможно в плановом порядке, в условиях стационара, с использованием специального оборудования и реагентов. Обычно кровь, которую теряет пострадавший после травмы, успевает свернуться и непригодна для переливания.
Можно ли осуществить прямое переливание крови пострадавшему?
Прямое переливание крови в Украине запрещено. Кровь должна быть протестирована на инфекции, и только после этого она может поступить в организм больного.
Можно ли обработать рану спиртсодержащими антисептиками?
Нежелательно заливать рану спиртом — это причиняет дополнительную боль и может ухудшить состояние потерпевшего. Можно очистить рану от явных загрязнений, от кусков одежды. Если в ране остался ранящий предмет, лучше не пытаться удалять его самостоятельно — это может вызвать усиление кровотечения. Кроме того, расположение предмета в ране поможет хирургу четко сориентироваться в характере повреждений.



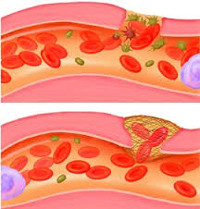
Люди, страдающие варикозным расширением вен на ногах (часто это состояние называют варикозной болезнью) сталкиваются с одним крайне неприятным осложнением – это тромбоз глубоких вен (ТГВ). Хотя тромбы могут образоваться где угодно, в области нижних конечностей они бывают намного чаще. В этом случае говорят о тромбозе вен нижних конечностей – это серьезное состояние, которое возникает, когда внутри вены, расположенной глубоко в теле, образуется тромб, перекрывающий кровоток. Тромб – это сгусток крови, который превратился в твердую, плохо растворимую пробку, закупоривающую вену.
Сгустки крови внутри глубоко расположенных вен обычно образуются на бедре или голени, но они могут развиваться и в других областях вашего тела (включая руки, грудную клетку, мозг и сердце). Другие названия, связанные с этим состоянием, могут включать такие термины как тромбоэмболия (обычно в связи с повреждением легочной артерии), посттромботический синдром и постфлеботический синдром.
Симптомы тромбоза вен нижних конечностей
Согласно данным специалистов из разных стран, симптомы тромбоза вен нижних конечностей проявляются примерно у половины людей с этим заболеванием. У остальных тромбы, хотя образуются, но не дают о себе знать какими-либо изменениями или признаками. Общие симптомы и жалобы у тех, кто столкнулся с тромбами в венах, включают в себя:
-
отек в ноге, преимущественно в зоне лодыжки или голени – обычно он возникает только на одной стороне;
спазматическая или постоянная боль внутри пораженной конечности, которая обычно начинается в голени и распространяется на стопу;
сильные, необъяснимые боли в ноге и лодыжке;
появляется измененный участок кожи, который ощущается теплее, чем кожа на окружающих участках;
Люди могут не ощущать никаких симптомов, и даже не узнать, что у них тромбы внутри глубоких вен, пока им не потребуется экстренное лечение легочной эмболии (образование сгустка крови в легких).
Тромбоэмболия легочной артерии может формироваться в ситуации, когда сгусток крови, образующийся в венах на ногах, переместился из ноги в сосуды легкого. Когда артерия внутри легкого блокируется, возникает резкое нарушение кровотока в определенной части легочной ткани. Это жизнеугрожающее состояние, которое требует оказания неотложной помощи. Без немедленного удаления тромба пациент может погибнуть.
Лечение тромбоза вен нижних конечностей
Врач-флеболог или сосудистый хирург будет оценивать вашу историю болезни, чтобы выявить возможные факторы риска тромбозов, а затем проведет тщательный медицинский осмотр. Этого недостаточно для постановки диагноза, поэтому специалист назначит один или несколько диагностических тестов для выявления или исключения тромбоза внутри вен на ноге. Эти тесты включают в себя:
Ультразвуковое сканирование. Это наиболее часто используемый тест для диагностики ТГВ. Ультразвук использует неслышимые ухом звуковые волны, чтобы создать изображение ваших артерий и вен на мониторе компьютера, и увидеть, как по венам и артериям течет кровь, где есть препятствие.
Если образовался тромб, врач сможет увидеть прерывание кровотока, что помогает поставить диагноз.
Флебограмма. Если УЗИ не дает точных результатов, врач может назначить вам венограмму. Во время этого теста в вену вводится краситель. Затем, выполняется рентгеновский снимок на области, где врач подозревает наличие ТГВ. Краска делает вену более заметной, так что прерванный кровоток будет легко выявить.
D-димерный тест. Анализ крови на D-димер измеряет наличие вещества, которое выделяется при распаде сгустка крови. Если уровни вещества высоки, и у вас есть факторы риска ТГВ, у вас, вероятно, есть тромбы в сосудах. Если уровни в норме и факторы риска низкие, скорее всего, тромбов нет.
Другие тесты также могут быть использованы для диагностики ТГВ. Иногда врачи назначают целый ряд биохимических анализов и КТ, МРТ для выявления тромбозов.
ТГВ – это очень серьезное заболевание. Немедленно сообщите своему врачу, если вы обнаружили симптомы ТГВ, или обратитесь в ближайшее отделение неотложной помощи. Медицинский работник может оценить ваши симптомы и определить наличие проблемы.
Лечение тромбоза вен нижних конечностей направлено на предотвращение роста сгустка. Кроме того, оно может помочь предотвратить легочную эмболию, существенно уменьшить риск появления еще большего количества тромбов. Возможно медикаментозное и хирургическое лечение болезни.
Медикаменты. Лечащий врач может назначить препараты, разжижающие кровь, такие как Гепарин, Варфарин, Эноксапарин или Фондапаринукс. Они затрудняют свертывание крови, уменьшают размер имеющихся тромбов и снижают вероятность того, что будут образовываться новые сгустки. Если разжижители крови не помогают, или развилась тяжелая форма ТГВ, ваш врач может использовать тромболитические препараты. Они приводят к разрушению (растворению) сгустков. Препараты вводятся внутривенно.
Компрессионные чулки. Если у вас высокий риск развития ТГВ, ношение компрессионных чулок устраняет патологический отек ног, понижая риски формирования тромбов. Компрессионные чулки покрывают область чуть ниже колена или достают до бедра. Лечащий врач может порекомендовать их ежедневное ношение.
Кава-фильтры. Возможно, вам понадобится установить фильтр в крупную брюшную вену, которая называется полой веной, если вы не можете принимать разжижители крови. Эта форма лечения помогает предотвратить легочную эмболию, предупреждая попадание сгустков в легкие. Но постановка фильтров – это тоже риск. Если их оставить слишком долго, они могут вызвать ТГВ. Фильтры следует использовать в течение кратковременного периода, пока риск тромбоэмболии не уменьшится, и можно будет использовать препараты для разжижения крови.
Хирургическое лечение ТГВ. Врач может предложить операцию по удалению тромба на ноге. Обычно это рекомендуется только в случае очень больших сгустков крови или тромбов, которые вызывают серьезные проблемы, например, повреждение ткани. Во время хирургической тромбэктомии или операции по удалению тромба хирург сделает разрез в кровеносном сосуде. Он найдет и уберет сгусток, затем восстановит кровеносный сосуд и ткани. В некоторых случаях врачи могут использовать небольшой раздувающий баллон, чтобы держать кровеносный сосуд открытым, пока они удаляют сгусток. Когда тромб найден и удален, шарик удаляется вместе с ним.
Хирургия не лишена риска, поэтому многие врачи будут использовать это лечение только в тяжелых случаях. Риски включают инфекцию тканей, повреждение кровеносного сосуда и чрезмерное кровотечение.

Повреждение сосудов – нарушение целостности артерий и вен в результате травматического воздействия. Может наблюдаться как при открытой, так и при закрытой травме, сопровождается наружным или внутренним кровотечением, возможно нарушение кровоснабжения нижележащего сегмента. Повреждение крупных сосудов является тяжелой травмой и представляет опасность для жизни пациента. Диагноз выставляется на основании клинических признаков, к числу которых относится наличие раны или закрытого повреждения, кровотечение или гематома, ослабление или отсутствие пульса на периферических артериях. Лечение хирургическое.
МКБ-10
- Открытые повреждения
- Закрытые повреждения
- Диагностика и лечение
- Цены на лечение
Общие сведения
Повреждение сосудов – достаточно распространенная травма, как в военное, так и в мирное время. Наибольшее количество повреждений приходится на сосуды нижних конечностей. Второе место по распространенности занимают повреждения сосудов верхних конечностей, третье – сосудов шеи. В последние десятилетия специалисты в области травматологии отмечают изменение характера таких травм за счет увеличения количества высокоэнергетических травматических воздействий. В связи с этим ранения и закрытые повреждения сосудов чаще выявляются в составе множественной и сочетанной травмы, что усложняет лечение и утяжеляет прогноз.
Открытые и закрытые повреждения сосудов могут сочетаться с переломами костей туловища и конечностей, тупой травмой живота, повреждениями почек, ЧМТ и повреждениями грудной клетки. Наряду с этим нередко наблюдаются изолированные травмы с тяжелыми разрушениями конечностей: многооскольчатыми переломами, раздавливанием и размозжением мягких тканей, обширными рваными ранами и т. д. И, хотя возможности современной реконструктивной ангиохирургии во многих случаях позволяют восстановить целостность сосудов даже при тяжелых повреждениях, тактика лечения и прогноз в таких случаях зависят не только от возможности восстановления артерий и вен, но и от жизнеспособности тканей травмированной конечности.

Открытые повреждения
Местные симптомы ранений сосудов зависят от диаметра травмированной артерии или вены, характера повреждения сосудистой стенки, анатомических особенностей зоны травмы, объема разрушения мягких тканей, сопутствующего повреждения костей и нервов, общего состояния пациента и т. д. При повреждении вен кровь темно-вишневая, изливается ровной струей, при нарушении целостности крупных стволов возможна пульсация в такт дыханию. Возможно образование нарастающей не пульсирующей гематомы в окружающих мягких тканях. Пульс на периферических артериях сохранен, цвет кожи в дистальных отделах не изменен, нарушения функции конечности обусловлены характером и тяжестью травмы.
К числу признаков, позволяющих заподозрить повреждение артерии, относятся рана в проекции сосуда, наружное кровотечение алой пульсирующей струей или нарастающая пульсирующая гематома, ослабление или отсутствие пульсации на артериях ниже уровня повреждения. Важнейшим симптомом повреждения магистральных артерий является нарастающая ишемия дистальных отделов конечности. О недостаточности местного кровообращения свидетельствуют парестезии, побледнение, а в последующем – синюшность и мраморность кожных покровов, похолодание и ишемические боли, которые не уменьшаются при иммобилизации и не усиливаются при пальпации. Перечисленные проявления сопровождаются нарастающей ригидностью мышц. Затрудняются сначала активные, а затем и пассивные движения, при глубоких расстройствах кровообращения возникают мышечные контрактуры.
Закрытые повреждения
Закрытые повреждения сосудов могут возникать вследствие окклюзирующих или контузионных повреждений. Окклюзирующие повреждения обычно выявляются при вывихах и переломах костей, их причиной становится сдавление или ушиб артерий сместившейся костью или костным фрагментом. При этом нередко наблюдается мгновенное удлинение (насильственное чрезмерное растяжение) сосуда, способствующее усугублению травмы. В первую очередь страдает нежная интима – внутренняя оболочка сосуда. Если воздействие достаточно интенсивное, нарушается целостность средней оболочки артерии. При этом наружная оболочка благодаря своей высокой прочности может остаться неповрежденной. Разрывы внутренней и средней оболочки сосудов называются контузией.
Выделяют три степени контузионных повреждений сосудов. Первая – в интиме есть отдельные трещины. Вторая – имеются циркулярные повреждения интимы. Третья – повреждена не только внутренняя, но и средняя оболочка артерии. При повреждениях второй и третьей степени из-за тока крови интима отслаивается и закупоривает просвет сосуда, вызывая внутрисосудистый тромбоз. При повреждении всех оболочек артерии формируется пульсирующая гематома, из которой в последующем, как правило, образуется травматическая аневризма.
В случаях одновременного разрыва артерии и вены возникает артериовенозный свищ – кровь из артерии сразу сбрасывается в вену, что может приводить не только к нарушению кровоснабжения дистальных отделов конечности, но и к развитию общих расстройств кровообращения. Фактором, способствующим усугублению ишемии нижележащих отделов конечности, является кровопотеря и сопутствующие повреждения окружающих мягких тканей. При отсутствии неповрежденных коллатеральных артерий в течение 3-4 часов развиваются необратимые нарушения жизнедеятельности тканей, возникает так называемая гемодинамическая ампутация конечности.
Клиническими признаками закрытого повреждения сосудов являются нарушения движений и чувствительности дистальных отделов конечности, а также резкая боль, которая не уменьшается после вправления отломков, иммобилизации и использования анальгетиков. Кроме того, наблюдается отсутствие периферической пульсации и цианоз или резкая бледность кожных покровов. При нарушении целостности всех слоев сосудистой стенки в проекции травмы образуется обширная гематома.
Диагностика и лечение
Диагноз выставляется на основании внешних признаков, при необходимости выполняется ангиография. Тактика лечения зависит от состояния дистальных отделов конечности, поэтому большое внимание уделяется оценке жизнеспособности тканей. Мягкость мышц и сохранение пассивных движений свидетельствуют о том, что конечность еще жизнеспособна, в таких случаях целесообразно предпринять попытку восстановления кровотока. Окоченение мышц и тугоподвижность суставов являются признаком гибели тканей и могут рассматриваться, как показания к ампутации.
Часть мышечных волокон при глубокой ишемии остается жизнеспособной, поэтому в некоторых случаях врачи отказываются от ампутации и пытаются восстановить кровоснабжение конечности. Однако вероятность благополучного исхода при таких повреждениях сомнительна и, даже если конечность удается сохранить, она остается неполноценной, то есть, превращается в аналог биологического протеза.
В процессе лечения перед травматологом или сосудистым хирургом стоят три задачи, которые следует решать в определенной последовательности. Приоритетом является спасение жизни пациента, то есть, остановка кровотечения и борьба с последствиями кровопотери. С этой целью проводятся противошоковые мероприятия, осуществляются переливания крови и кровезамещающей жидкости. Второй задачей является сохранение жизнеспособности конечности и третьей – восстановление ее функций.
Противошоковые мероприятия способствуют улучшению гемодинамики, следовательно, помогают сохранить жизнеспособность тканей. Наряду с этим, обязательным условием сохранения конечности является реконструктивная операция. В зависимости от характера повреждения сосуда возможен либо обычный сосудистый шов, либо восстановление сосуда с использованием специального протеза. В послеоперационном периоде проводятся мероприятия по нормализации деятельности всех органов и систем, назначаются антибиотики, обезболивающие препараты, ЛФК и физиотерапия.
Прогноз при открытых и закрытых повреждениях артерий и вен зависит от общего состояния пострадавшего, наличия или отсутствия других травм, локализации пораженного сосуда, особенностей коллатерального кровообращения, степени разрушения окружающих мягких тканей и других факторов. Важнейшее значение имеет временной фактор. Хирургические вмешательства, проведенные в течение первых 10 часов после травмы, как правило, дают возможность сохранить конечность. В последующем вероятность неблагополучного исхода резко возрастает.
Читайте также:


