Послеоперационный период после ампутации нижних конечностей
Ампутация конечностей – самый радикальный способ по спасению жизни пациента. Лечащий врач назначает операцию только в крайних случаях, когда все другие способы спасти часть тела не приносят результата. Еще до проведения операции должна быть составлена программа, по которой происходит реабилитация после ампутации, чтобы пациент как можно скорее восстановился и пришел в стабильное состояние.
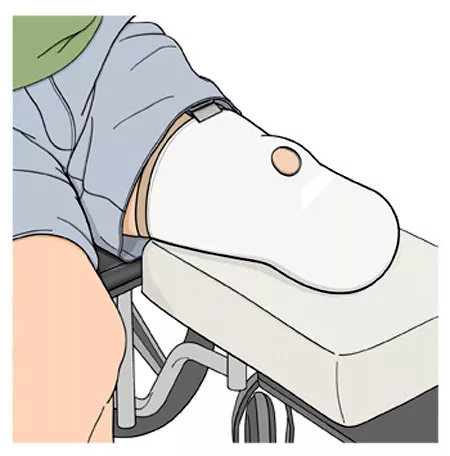
Виды ампутации
По количеству хирургических вмешательств операции по ампутации можно разделить на два основных вида:
- первичная ампутация – операция проводится впервые, когда нет возможности сохранить конечность, поскольку ее повреждения могут привести к заражению всего организма. Показаниями к ампутации могут стать последствия некоторых заболеваний (например, диабета), или же несчастные случаи, повлекшие за собой необратимые изменения (раздробление кости, разрывы связок);
- вторичная (реампутация) – проводится для устранения ошибок после первичного вмешательства, для подготовки в установке протеза.
По технике рассечения тканей операции делят на:
- круговые – кожа и мышцы рассекаются перпендикулярно кости, что не позволяет в дальнейшем сформировать пригодную для протезирования культю. Поэтому этот метод применяют только в экстренных ситуациях, когда времени на принятие решений не остается (огнестрельные ранения, ДТП);
- лоскутные (одно-, двулоскутный способ) – зависит от того, сколькими лоскутами кожи прикрывается рана. Метод применяется чаще всего и позволяет создать пригодную для дальнейшего протезирования конечность.
Способы обработки кости после отсечения:
- надкостничный (кость укрывают надкостницей);
- безнадкостничный (надкостницу не оставляют по краю культи);
- пластический (кость укрывают костным фрагментом, таким образом формируя опорную поверхность).
По способам укрытия культи ампутации бывают:
- миопластические (кость укрывают мышцами);
- фасциопластические (рану закрывают кожей, подкожной клетчаткой и фасцией);
- периопластические (лоскут для укрытия раны включает в себя надкостницу);
- костно-пластические (укрывают рану костным фрагментом с надкостницей).
Значение психологической поддержки в послеоперационный период
План реабилитации после проведения ампутации какой-либо конечности обязательно должен включать в себя назначение консультаций с психологом. Потеря части тела является сильнейшим стрессом для человека, чувство неполноценности и ограничение былой подвижности может привести к затянувшейся депрессии. Именно поэтому работа со специалистом очень важна, особенно в первый период после ампутации.
Наблюдается, что пациенты, чаще всего пребывающие в хорошем настроении и старающиеся как можно быстрее вернуться к общению с близкими, реже страдают от фантомных болей. Даже реабилитация после ампутации пальцев должна включать в себя психологическую поддержку.
Для женщин очень большим стрессом является необходимость в удалении матки. Показаниями к такому радикальному методу могут быть злокачественные или доброкачественные опухоли детородных органов, эндометриоз, вызывающий сильные боли, инфекции, неподдающиеся терапевтическому лечению, опущение или выпадение внутреннего органа. Психологическая поддержка пациентки в процессе реабилитации после ампутации матки крайне важна, особенно если женщина не успела стать матерью. Помимо работы с психологом или психотерапевтом, поддержка и любовь близких людей может оказать большое значение на процесс скорейшего восстановления.

Особенности реабилитации после ампутации конечностей
Процесс реабилитации после потери конечности должен включать в себя:
- подготовку культи к установке протеза;
- начало применения протеза;
- возвращение человека в социальную и трудовую жизнь.
В послеоперационный период важно правильно ухаживать за швом, соблюдать правила по формированию культи, стараться поддерживать подвижность всех суставов и укреплять мышечный корсет. Последний пункт очень важен, поскольку после ампутации одной ноги потребуется немало физических усилий, чтобы вновь научиться ходить, правильно распределяя нагрузку по всему телу и удерживая равновесие.
После заживления раны и удаления швов можно приступать к компрессионной терапии. Для этого используются эластичные бинты, компрессионный трикотаж. Специалист учит пациента и его родственников выполнять лимфодренажный массаж для снятия отека. Бинтовать культю следует туго, но не болезненно. Степень давления повязки выше конечности должна уменьшаться, чтобы не нарушить нормального кровоснабжения культи.
Реабилитация после ампутации при сахарном диабете должна предупредить возможное инфицирование в послеоперационный период. Для этого, помимо тщательной обработки швов, рекомендуется придерживаться диеты, проводить ежедневный массаж выше культи для улучшения кровоснабжения и лимфодренажа.
Также в процессе реабилитации необходимо предупредить развитие контрактуры суставов, то есть ограничение подвижности. Для этого необходимо периодически менять положение конечности, чтобы суставы оставались подвижными, располагать культю в выпрямленном состоянии, иначе в согнутом положении мышцы могут укорачиваться. Полезно заниматься ЛФК, выполнять дыхательные упражнения, упражнения на растяжку и укрепление мышц, рук, спины, здоровой ноги.

Как справиться с фантомными болями
Фантомные боли – неприятные ощущения в удаленной конечности, которые может чувствовать пациент после операции. Часто, при ампутации ноги до бедра, человек продолжает чувствовать зуд к пятке, онемение пальцев или стреляющую боль в колене.
Фантомный болевой синдром (ФБС) очень мало изучен и назвать точную причину таких болей врач не может. Но отмечено, что чаще всего эти ощущения начинают беспокоить пациента, сохраняющего неподвижность достаточно длительное время.
Одной из причин фантомных болей может быть неправильное усечение нервов при проведении операции. В редких случаях это может стать причиной повторного хирургического вмешательства. Как правило, врачи назначают лекарственную терапию.
Если же боли стали возникать в более поздний после проведения операции период, причина может быть в неправильном уходе за культей и инфицировании конечности. Неправильно подобранный протез или его ношение также часто становятся причиной сильных болевых ощущений. В этом случае сразу стоит обратиться к врачу и заменить протез.
Уход за культей
На первом этапе после операции пациенту важно научиться самостоятельно ухаживать за культей. Профилактика заражений включает в себя ежедневное мытье культи с детским мылом, вытирание жестким полотенцем, контрастный душ. Чтобы снизить чувствительность кожи на месте ампутации, рекомендуется растирать ее более жестким полотенцем или массировать специальной щеткой.
Ежедневный осмотр культи на предмет повреждений или воспалительных процессов поможет предотвратить занесение в рану инфекции и дальнейшие осложнения. При реабилитации после ампутации руки или пальцев на руке осматривать культю пациент сможет самостоятельно и без чужой помощи, осмотреть конечность ампутированной ноги можно при помощи родственников. Если нет возможности попросить помочь, тогда осмотр проводят самостоятельно при помощи зеркала.
После ношения протеза может появиться раздражение или даже рана на зажившем рубце. В этом случае необходимо очистить ее и обработать антисептиком, а протез не надевать до полного заживления.
Также рубец нужно постоянно увлажнять при помощи специальных кремов без запаха. А при сильном потоотделении можно воспользоваться антиперспирантом.
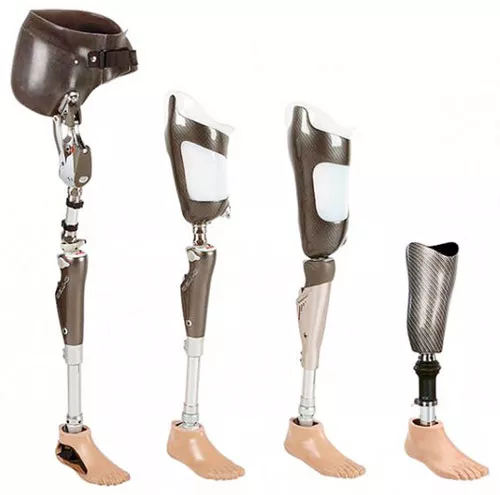
Применение протезов
Применение протезов необходимо начинать как можно раньше, для скорейшего возвращения пациента к нормальной жизни. Если при ампутации пальцев протез не понадобится, то реабилитация после ампутации стопы или большей части ноги включает в себя обязательное его ношение. Протезы бывают двух видов:
- первичные (или временные);
- вторичные (постоянные).
Первичный протез изготавливается на первом этапе восстановления после операции и, в зависимости от скорости заживления и формирования культи, может быть применен уже через 6 недель после проведения хирургического вмешательства. Раннее использование протеза поможет избежать контрактуры сгибания, фантомных болей. Также поможет правильно сформировать культю для дальнейшего протезирования. Начало занятий на протезе должно проходить под наблюдением специалистов, которые помогут пациенту как можно скорее привыкнуть к искусственной конечности и справиться с возникающими проблемами.
Вторичный протез изготавливается после того, как произошло уменьшение культи, иначе придется проводить корректировки. Постоянный протез делают больше похожим на настоящую конечность. Такие искусственные конечности ноги могут быть модульными (состоящими из нескольких частей) и немодульными, и должны отвечать требованиям пациента по весу и безопасности.
Реабилитация после ампутации конечностей требует от человека времени и приложения больших усилий, как физических, так и психологических. Главное в этот период – следовать всем рекомендациям врачей, медперсонала и не отказываться от поддержки близких людей.

Потеря руки или ноги всегда тяжело переносится человеком как в психологическом, так и в физическом плане. Даже при длительном хроническом заболевании решение врача об ампутации часто становится шоком и для самого пациента, и для его родственников. Но даже в этом случае не стоит отчаиваться. Тысячи и миллионы людей ведут активную полноценную жизнь после ампутации. Они так же работают, любят, воспитывают детей и наслаждаются каждым новым днем.
Причины и показания к ампутации конечностей
Операцию по удалению конечности назначают при непосредственной угрозе для жизни пациента, когда все остальные методы лечения не дали результата.
К абсолютным показаниям для проведения ампутации относят:
- травматические ампутации конечностей — полный или частичный отрыв конечности в результате травмы;
- гангрена (отмирание) конечности из-за инфекции, обморожения, ожога, электротравмы, сосудистых заболеваний или диабета;
- сочетание повреждения кости, крупных сосудов и нервов, мягких тканей на значительном протяжении.
Относительные показания, при которых вопрос об ампутации решают индивидуально, с учетом состояния пациента:
- острая раневая инфекция — остеомиелит, тяжелая флегмона, тяжелый гнойный артрит;
- злокачественные новообразования;
- обширные трофические язвы, не поддающиеся лечению;
- деформация конечности, паралич, врожденный порок развития;
- сложная обширная травма конечности при неэффективности реконструктивной операции.
Наиболее частой причиной ампутации, помимо травм, становятся заболевания сосудов, которые приводят к ишемии и гангрене, осложнения сахарного диабета (трофические язвы и гангрена).
Например, атеросклероз сосудов нижних конечностей в 38–65% случаев приводит к критическому нарушению кровообращения (критической ишемии). В течение первого же года с момента установления диагноза критической ишемии у 25–50% пациентов развивается влажная гангрена, которая приводит к ампутации нижней конечности.
Не лучше и ситуация с сахарным диабетом. От 50 до 70% всех ампутаций в мире вызваны именно осложнениями этого заболевания: из-за нарушения кровообращения возникают незаживающие трофические язвы и гангрена. При сахарном диабете ампутация конечностей проводится в 10–20 случаях из тысячи.
Ампутация состоит из нескольких этапов.
- На первом этапе консилиум врачей определяет уровень ампутации нижней или верхней конечности с учетом состояния пациента; берут согласие на операцию.
- Второй этап — уже в операционной. Пациенту дают наркоз, хирург начинает операцию, разрезают мягкие ткани. Сосуды перевязывают, нервные окончания обрабатывают так, чтобы они не попали в рубцовые спайки. Затем врач отсекает кость. Существует несколько методов обработки костного спила, которые позволяют предотвратить осложнения.
- На последнем этапе сформированная из мягких тканей культя закрывается кожными лоскутами. При этом рубец не должен находиться на опорной поверхности, которая будет испытывать основную нагрузку от протеза.
Реабилитация после ампутации конечностей не входит в этапы проведения операции, но является важным условием возвращения человека к нормальной жизни.
Уровень ампутации нижней и верхней конечности определяется индивидуально, с учетом объема здоровых тканей, таким образом, чтобы максимально сохранить функцию конечности, создать культю, пригодную к протезированию, предотвратить развитие фантомных болей и других осложнений.
В зависимости от того, как и когда будет реализован каждый из перечисленных этапов, в медицинской практике выделяют виды ампутации.
По количеству операций:
- первичная;
- вторичная(реампутация).
По способу рассечения мягких тканей:
- Круговая. Кожа и мягкие ткани рассекаются перпендикулярно кости. Применяется редко, так как не позволяет создать полноценную культю. Используется при газовой гангрене, анаэробных инфекциях, при необходимости срочного проведения операции.
- Ампутация лоскутным способом (одно- и двухлоскутным). Применяется чаще всего. Этот способ позволяет создать нормально функционирующую и пригодную для протезирования культю.
- Ситуативный способ применяют при сложных травматических повреждениях в случае первичной ампутации.
По способу обработки костной культи:
- Надкостничный, при котором опил закрывается надкостницей.
- Безнадкостничный, когда надкостница удаляется с края культи.
- Костно-пластический способ, при котором опил кости закрывают фрагментом кости пациента. Это позволяет создать крепкую опорную поверхность культи.
По способу укрытия культи:
- Фасциопластический метод. Наиболее приемлем при ампутации верхних конечностей. В состав лоскута включена фасция пациента, подкожная клетчатка и кожа. Дает возможность точно смоделировать форму культи.
- Миопластический метод. В данном случае над опилом кости сшивают мышцы-антагонисты. Такой способ усложняет протезирование, так как сшитые мышцы перерождаются в рубцовую ткань.
- Периопластический метод. В состав лоскута включают надкостницу. В основном применяют при операциях у детей и подростков, так как способ дает возможность синостизирования костей голени в единый блок.
- Костно-пластический метод ампутации был предложен Н.И. Пироговым еще в 1852 году и до сих пор является непревзойденным по своим результатам. В состав лоскута входит фрагмент кости, покрытый надкостницей. Этот способ — лучший для создания опорной культи при ампутации нижней конечности.
Если ампутация проведена правильно, выбран адекватный уровень удаления конечности, осуществлена профилактика инфекции, серьезных осложнений возникнуть не должно. Однако существуют последствия ампутации конечностей, с которыми приходится справляться многим пациентам.
- Болевой синдром. В первые дни после ампутации пациент испытывает боль в оперированной конечности. Тупая и тянущая боль сопровождает любую хирургическую операцию и возникает из-за повреждения мягких тканей. Через несколько дней боль притупляется.
- Отек — это нормальная реакция организма на оперативное вмешательство, повреждение, чужеродный материал (нити, скобы). Обычно отек сохраняется в течение первых недель после операции.
- Фантомные явления — тоже нормальная ситуация. Некоторое время после удаления конечности пациент может чувствовать ее. Фантомные боли могут появиться через несколько недель, месяцев и даже лет. Они могут возникать от прикосновений, изменения температуры или давления. Считается, что боли возникают из-за раздражения отсеченных нервных окончаний, образования невром, вовлечения нервов в рубцовый процесс.
- Контрактура — ограничение движения в суставе. Контрактура может быть вызвана нарушением техники операции, травмой сустава или действиями самого пациента. Длительная иммобилизация культи, отказ от активности могут привести к развитию контрактуры и дальнейшей невозможности протезирования.
Каждый день врач и медицинская сестра осматривают швы, проводят их обработку и снова забинтовывают оперированную конечность. Примерно через 5–7 дней убирают гипсовую повязку. В этот момент рубец на конечности еще очень нежный и тонкий.
После заживления рубца на культю надевают специальный компрессионный чехол. Это позволяет придать конечности нужную для протезирования форму.
Примерно через 12–15 дней пациента выписывают. Дома нужно каждый день осматривать культю на наличие воспаления или раздражения, проводить гигиенические процедуры. Следует создать для пациента доступную среду: убрать пороги и торчащие провода, о которые можно споткнуться, установить в ванной и санузлах поручни.
Примерно через 30–40 дней опасности инфекционных осложнений больше нет и можно сосредоточиться на реабилитации после ампутации конечности и освоении протеза.
В задачи реабилитации входит:
- подготовка культи к протезированию;
- подгонка протеза под индивидуальные параметры человека;
- обучение жизни с протезом, возвращение человека к трудовой деятельности, создание условий для активного участия в социальной жизни.
Это может звучать парадоксально, но именно ампутация для многих становится началом новой активной жизни, новой карьеры, помогает найти свое призвание, встретить единомышленников и друзей. Стоит только посмотреть на паралимпийцев: людей, которые вовсе не считают отсутствие конечности своим физическим недостатком.
Реабилитацию после ампутации нижней и верхней конечности можно разделить на несколько общих этапов:
- Оценка состояния культи. Для использования протеза культя должна быть хорошо сформирована, иметь правильную форму.
- Подбор протеза. Подбор первого временного протеза можно начинать примерно через 6–8 недель после ампутации.
- Обучение жизни с протезом. Первые дни пользоваться протезом может быть очень сложно и даже больно. Но нельзя забрасывать тренировки. Через несколько дней проходит боль, появляются навыки пользования протезом.
- Тренировка самообслуживания. После ампутации важная цель для человека — восстановить навыки ухода за собой, не чувствовать себя беспомощным. Начать стоит с малого — научиться ходить по квартире с поддержкой, затем пробовать заняться привычными делами, гигиеническими процедурами и т.д.
- Адаптация окружающей среды. Как уже упоминалось, нужно создать больному доступную среду: положить необходимые вещи так, чтобы не нужно было тянуться к ним, установить опоры и поручни в квартире.
- Работа с психологом. Часто после такой тяжелой (и в психологическом плане — тоже) операции человек замыкается в себе, считает себя неполноценным, теряет смысл жизни. Работа с психологом поможет вернуть веру в себя, восстановить мотивацию, увидеть новые возможности и вернуться к активной социальной жизни.
- Работа на тренажерах. Для восстановления тонуса мышц, обучения работе с протезом и восстановления навыков ходьбы используются тренажеры, работающие по принципу биологической обратной связи (БОС). Система поддержки тела, такая как Vector, позволяет быстро восстановить конечности после ампутации.
- Физиотерапевтические процедуры позволяют улучшить кровообращение, восстановить тонус мышц культи, снять боль, уменьшить отек.
Государственные и частные реабилитационные центры предлагают комплексные программы для восстановления функции утраченной конечности и для психологической реабилитации. Нужно помнить, что ампутация — это не конец жизни, а лишь ее новый этап. И насколько полной и активной будет жизнь после операции, зависит не только от усилий врачей, но и от самого пациента.
Более чем у половины пациентов после ампутации конечности наблюдаются депрессивные состояния: у 52% — легкие, у 8% — тяжелые (по шкале депрессии Гамильтона). Это еще раз подчеркивает, насколько важны для больного посещение психолога или психотерапевта, а также переоценка межличностных отношений с близкими. В восстановительных центрах должны вести работу не только с пациентами, но и с их родными, обучая последних уходу за больным и умению поддержать человека в трудном положении.
Во время периода реабилитации пациент должен соблюдать рекомендации по уходу за послеоперационным швом, формированию культи, поддержанию подвижности суставов и укреплению сохранившейся мускулатуры.
Через три-четыре недели после ампутации конечности, при благоприятном течении послеоперационного периода, можно приступать к первичному протезированию. Как правило, процесс первичного протезирования сопряжен с большим физическим и психическим напряжением. Тем не менее, современные методы протезирования позволяют людям, перенесшим ампутацию, продолжить прежний образ жизни и сохранить социальный статус, несмотря на потерю конечности.
Уход за послеоперационным швом и кожей в послеоперационный период

Наблюдение за послеоперационным швом осуществляет врач и медсестра. Вам необходимо соблюдать все их предписания. В особенности это относится к пациентам с сахарным диабетом и сосудистой патологией, так как у них повышен риск развития инфекции.
После ампутации кожа культи очень чувствительная. При помощи мягкой щетки или массажного мячика можно уменьшить чувствительность, слгка массируя ими культю. Эффективно так же растирать культю жестким полотенцем или мочалкой из махровой ткани. Массажные движения всегда проводите от конца культи к ее основанию.
Для ежедневного ухода за кожей культи необходимо соблюдать гигиену — рекомендуется контрастный душ культи, затем вымыть ее детским мылом и насухо вытереть мягким полотенцем. Ежедневно осматривайте кожу культи на наличие каких-либ изменений состояния кожи и, в случае их появления, незамедлительно сообщайте лечащему врачу или технику-протезисту. Для осмотра культи удобно пользоваться небольшим ручным зеркальцем.
В большинстве случаев рана после ампутации заживает в течение трех-четырех недель, затем образуется послеоперационный рубец, который необходимо регулярно увлажнять. Ежедневно смазывайте его кремом без запаха.
Пациентам с диабетом или нарушением кровообращения требуется более длительное лечение, и у них повышен риск развития инфекции в операционной ране. Для данной группы пациентов, склонных в дальнейшем к развитию кожных осложнений, целесообразно использование специальных медикаментозных средств для ухода за культей.
Рекомендуем использовать средства компании ОТТО БОКК, специально разработанные для ухода за культей:
- Derma Repair — увлажняет и стимулирует восстановление сухой и раздраженной кожи, улучшает регенерацию кожи, ускоряет заживление, обладает антибактериальным действием.
- Derma Clean — обладает нейтральным PH, очищает кожу.
- Derma Prevent — защищает кожу от раздражения, обладает защитным действием, предотвращает запах пота.
Узнать, как приобрести набор по уходу за кожей культи Derma можно, позвонив в московский офис ОТТО БОКК по телефону +7(495) 564-83-60.
Противоотечная терапия
Важной проблемой, которую необходимо решить, является отек, возникающий после операции, как естественная реакция организма на хирургическое вмешательство. При нормальных условиях отек спадает через одну-две недели.
Пока не сняты швы, рана перевязывается не туго. В первое время на культю нельзя оказывать давление. для уменьшения отек в первые несколько дней после ампутации важно располагать культю выше уровня сердца. Затем наступает этап компрессионной терапии с целью снижения отека и подготовки культи к протезированию. Она способствует улучшению кровообращения в культе, снижает боль и ускоряет заживление шрама.
Для устранения отека рекомендуется использование эластичного бинта, компрессионного трикотажа, силиконового чехла, лимфодренирующего массажа, который делает специалист. Сначалавсе вышеуказанные действия выполняет медицинский персонал, обучая родственников и самого пациента. Затем эти процедуры пациент выполняет самостоятельно.
Повязка не должна быть свободной или тесной. Бинтование культи проводится утром после сна, снимается повязка перед сном: давление в дистальной (нижней) части культи должно быть максимальным, но не болезненным. Чем бинтование выше по культе, тем давление меньше. Это позволяет избежать ограничения циркуляции крови в культе.
Пациентам после ампутации выше уровня колена рекомендуется дважды в течение дня ложиться на живот на 30 минут. Голову нужно повернуть на здоровую сторону. Это обеспечивает легкое вытяжение мышц на культе.
Для определения эффективности противоотечной терапии производят измерение окружности культи утром и вечером в одних и тех же точках измерения. Мы рекомендуем записывать результаты измерений, чтобы было проще определить, как спадет отек.
Профилактика контрактур суставов
Контрактура сустава — ограничение пассивных движений в суставе, вызванное рубцовой деформацией кожи, мышц, сухожилий, сустава. Чаще возникают сгибательные контрактуры (т.е. состояния конечности, когда ее нельз разогнуть) в тазобедренном, коленном, локтевом суставах, препятствующие протезированию и удлиняющие сроки реабилитации.
Методы профилактики:
1. Обеспечение правильного положения конечности при ее иммобилизации. Культя должна располагаться в выпрямленном положении как можно больше времени. Нельзя долго держать культю в согнутом состоянии, т.к. мышцы будут укорачиваться и подвижность культи снижаться.
2. Своевременное устранение болей и отека. После ампутации рекомендуется пользоваться креслом-коляской со специальной подножкой для культи ноги, которое предотвращает деформацию позвоночника. Время от времени нужно изменять положение культи, чтобы суставы не потеряли подвижность. Сочетание правильного положения тела и движения — важнешее условие для лечения отека и болей.
3. Активная и пассивная лечебная гимнастика. При выполнении упражнений, избегайте движений, вызывающих боль. На первом этапе гимнастика проходит под наблюдением врача ЛФК, начиная с дыхательной гимнастики, упражнений на растяжку, укрепления мышц позвоночника, рук, здоровой ноги, равновесия и координации.
Рекомендуем через 1-2 недели после ампутации или при первой возможности показаться технику-протезисту и врачу-реабилитологу в отделение протезирования ОТТО БОКК.
Фантомные боли

Фантомной болью называется ощущение боли, возникающее в утраченной конечности. Например, продолжающееся ощущение повреждения тканей, возникшее в момент несчастного случая или зуд, чувство онемения в отсутствующей конечности. Снижению фантомной боли способствуют ранняя активизация пациента (сидячее и вертикальое положение). массаж и лимфодренаж культи, равномерное давление в культе, создаваемое за счет бинтования и компрессионного трикотажа, физиотерапия, раннее начало физических упражнений, как можно более раннее потезирование.
В редких и сложных случаях требуется блокада нервов и хирургическое вмешательство. Помимо участия и поддержки семьи и родственников не следует пренебрегать помощью профессиональных психологов. В первые месяцы после операции к усилению боли могут привести нарушение кровообращения в ампутированной конечности, длительная неподвижность, инфекции, нарушения сна.
Причиной появления боли в более поздний период является, в основном, небрежность при уходе за культей и неправильное ношение протезов. Для проверки правильности крепления протеза необходимо надеть протез и сделать несколько шагов. Если, несмотря на соблюдение всех правил его применения в культе возникает сильная боль, необходимо обратиться к врачу.
Очень эффективна зеркальная терапия. Мозг интегрирует сигналы как исходящие от ампутированной конечности. (Противопоказания — парная ампутация). Возможна помощь психотерапевта. В некоторых случаях по согласованию с врачом — использование медикаментов.
Ампутация конечностей является нередко большим и весьма травматичным хирургическим вмешательством, поэтому борьба за жизнь пострадавшего продолжается и в послеоперационном периоде.
После ампутации конечностей почти у всех пострадавших держится стойкая и выраженная анемия. Переливание крови в первые дни после травмы является наиболее эффективным лечением анемии и служит профилактикой нагноения ран. С этой целью в первый и ближайшие дни после операции необходимо переливать по 250- 400 мл цельной крови или эритроцитарной массы через один - два дня, в зависимости от состояния больного и степени разрушения тканей. При тяжелых и гнилостных осложнениях лучше переливать свежую кровь. Объем переливаемых растворов должен достигать 2-3 литров в сутки при сочетании с применением диуретиков (лазикса, маннитола).
Для компенсации метаболического ацидоза, который, как правило, имеется при размозжениях конечностей, сопровождающихся шоком, показано применение щелочных растворов под контролем показателей кислотно-щелочного равновесия. Бикарбонат натрия вводится в вену в количестве 200-400 мл 4 % раствора. С целью коррекции метаболических расстройств и улучшения обмена веществ целесообразно введение концентрированной 40 % глюкозы в количестве 60-100 мл с инсулином, витамина С (5 % раствор - 10 мл) и витамина (6 % раствор - 2 мл). Необходим систематический контроль над состоянием свертывающей системы крови. С профилактической целью показано назначение антикоагулянтов непрямого действия.
Всем пострадавшим с отрывами и размозжениями конечностей в обязательном порядке вводится 3000 ЕД противостолбнячной сыворотки по Безредко и 0,5 столбнячного анатоксина подкожно. Для профилактики анаэробной инфекции применяется 30000 ЕД противогангренозной сыворотки, вводимой внутримышечно, по инструкции, прилагаемой к препарату.
При открытом ведении раны первая перевязка, если нет особых показаний, производится через 4-6 суток. Если в послеоперационном периоде не наступает улучшения самочувствия пострадавшего, то состояние ран необходимо проверить раньше. Сухая рана с грязно-серыми тканями свидетельствует о септическом состоянии больного либо о выраженной анемии, гипопротеинемии и требует, кроме массивных переливаний крови и кровезаменителей, широкого раскрытия раны и проведения дополнительных разрезов и фасциотомий. Если имеется подозрение на кровотечение, надо раскрыть рану, лигировать кровоточащий сосуд и ввести дренаж.
Для эвакуации из раны отделяемого удобно пользоваться стеклянными или синтетическими дренажами. При выделении гнойного содержимого по дренажной трубке произвести ревизию раны.
Мазевые повязки на культе имеют ограниченное применение. Показаны дренирующие и подсушивающие повязки, смоченные гипертоническим или антисептическими растворами (иодинол, хлоргексидин, борная кислота и т.п.).
Иммобилизация после усечения голени и стопы, предплечья и кисти продолжается до ликвидации острых послеоперационных явлений (отек, некроз тканей, наличие отделяемого) либо до снятия швов. Больного после ампутации бедра надо уложить на кровать с деревянным щитом под матрацем. Тазобедренный сустав на стороне ампутации должен быть максимально разогнут.
После ампутации плеча больного укладывают на постели с приподнятым положением надплечий, без дополнительной иммобилизации; культя плеча - в положении умеренного отведения.
Закрытие раны надо производить, как только культя очистится от некротических и гнойных тканей. При подвижной коже в области краев раны накладываются вторичные швы. Если рану не удалось закрыть одномоментно, то через два-три дня швы вновь подтягиваются до полного сведения краев раны. При образовании полости под сведенными краями раны на дно ее укладывается дренаж с отверстиями для оттока содержимого.
Если пластику местными тканями выполнить нельзя, показана свободная пластика толстым лоскутом. Дерматомная пластика марками может быть произведена даже на недостаточно очистившуюся рану. Подобная операция не только позволяет уменьшить раневую поверхность, но и способствует очищению раны, стимулирует развитие здоровых грануляций и значительно улучшает общее состояние больного.
Лечебное протезирование способствует более быстрому формированию культи, позволяет раньше поднимать больного и значительно улучшает его общее состояние. При лечении пострадавшего с множественной и сочетанной травмой сопутствующие повреждения верхних конечностей затрудняют пользование костылями, а повреждение обеих нижних конечностей лишает пострадавшего единственного средства опоры.
Читайте также:


