После операции спондилолистез немеют ноги
Осложнения после операции на позвоночнике могут возникать из-за наличия у пациента тяжелых сопутствующих заболеваний, нарушений свертываемости крови, ошибок медперсонала при подготовке и выполнении хирургических вмешательств. Причиной могут быть выраженные патологические изменения позвоночного столба или индивидуальные особенности его строения, мешающие хирургу качественно выполнить необходимые манипуляции.
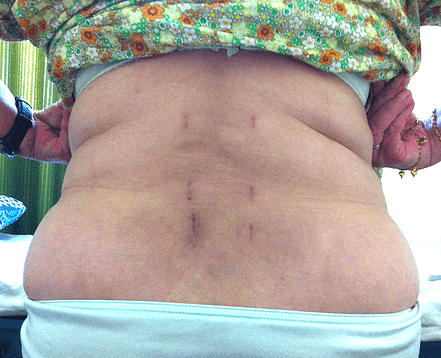
Операционные шрамы через 3 месяца после операции.
Операции чаще всего делают людям с остеохондрозом и его осложнениями (грыжами межпозвонковых дисков, стенозом позвоночного столба, деформацией или нестабильностью отдельных отделов позвоночника). Показаниями также могут быть тяжелые травмы, сколиоз, радикулит, спондилоартроз и т.д.
Общие осложнения
Возникают вне зависимости от вида хирургического вмешательства. Возникают после дискэктомии, ламинэктомии, спондилодеза, протезирования межпозвонковых дисков, хирургического лечения сколиоза и врожденных дефектов строения позвоночного столба. Такие осложнения развиваются после операций на шейном, поясничном, крестцовом отделах позвоночника.
Последствия анестезии(наркоза)
Возникают довольно редко. Могут быть вызваны вредным воздействием средств для наркоза, недостаточным опытом или ошибками анестезиолога, неадекватной оценкой состояния или некачественной предоперационной подготовкой пациента.
Возможные осложнения наркоза:
- механическая асфиксия;
- аспирационный синдром;
- нарушения сердечного ритма;
- острая сердечная недостаточность;
- психозы, бред, галлюцинации;
- рвота или регургитация;
- динамическая кишечная непроходимость.
Чтобы избежать нежелательных последствий анестезии, перед операцией человеку необходимо пройти полноценное обследование. Обо всех выявленных заболеваниях нужно обязательно сообщить анестезиологу. При подготовке к наркозу врач должен учесть возможные риски, выбрать подходящие препараты, адекватно рассчитать их дозировку.
Любопытно! При выходе из наркоза у многих пациентов появляется тошнота и рвота. Они легко купируются 1-2 таблетками или уколом.
После интубации практически всех больных беспокоит першение в горле. Неприятный симптом исчезает спустя несколько дней.
Тромбоэмболические осложнения
Тромбоз глубоких вен нижних конечностей и ТЭЛА могут возникать при многих хирургических вмешательствах. Их появления можно избежать с помощью медикаментозной профилактики и ранней мобилизации пациента. Поэтому всем больным перед операцией обязательно назначают кроворазжижающие средства.
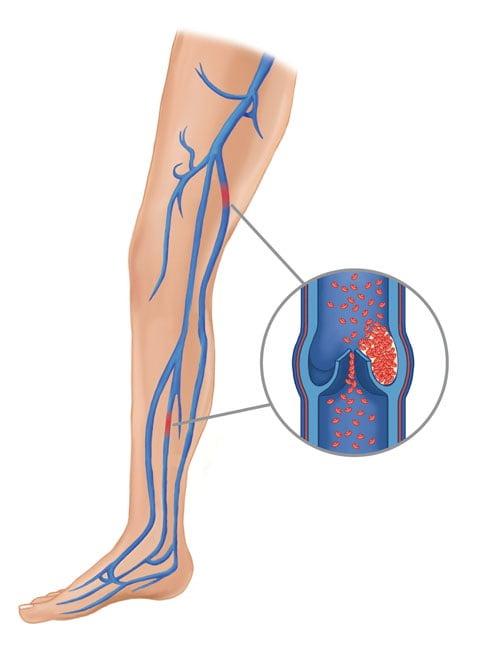
Тромбоз нижних конечностей.
При развитии тромбоэмболических осложнений пациентам надевают компрессионные чулки и повышают дозу антикоагулянтов. Лечение проводят под контролем состояния свертывающей системы крови.
Инфекционные осложнения
Развиваются примерно у 1% больных. Послеоперационные инфекции могут быть поверхностными или глубокими. В первом случае воспаляется только кожа в области разреза, во втором – воспаление распространяется на глубокие ткани, область вокруг спинного мозга, позвонки.
Признаки инфекционных осложнений:
- покраснение и отек в области послеоперационной раны;
- неприятный запах от дренажа;
- гнойные выделения с раны;
- усиливающаяся боль в спине;
- повышение температуры и появление мелкой дрожи.
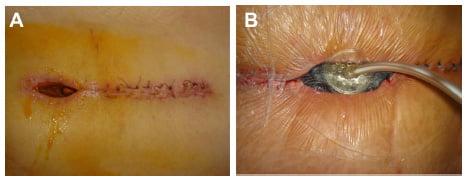
Гнойное воспаление операционной зоны.
Поверхностные инфекции хорошо поддаются лечению. Обычно врачам достаточно удалить инфицированные швы и назначить антибиотики. При глубоких инфекциях больным требуются повторные операции. Инфекционные осложнения после операции на позвоночнике с применением металлоконструкций могут привести к удалению имплантированных винтов или пластин.
Проблемы с легкими
Нарушение функций дыхательной системы возникает в случае интубации пациента. Причиной может быть воздействие медикаментозных препаратов, механическое повреждение дыхательных путей, аспирация желудочного содержимого или занесение инфекции с интубационной трубкой. Длительный постельный режим нередко приводит к развитию застойной пневмонии.
В послеоперационном периоде медперсонал следит за тем, чтобы пациент глубоко дышал и выполнял кашлевые движения. В профилактических целях больному разрешают как можно раньше садиться и вставать с постели. Если развития пневмонии избежать не удалось – ее лечат с помощью антибиотиков и постурального дренажа.
Кровотечения

Чтобы облегчить доступ к операционному полю, врачи тщательно следят за правильностью укладки пациента. С целью уменьшения кровопотери они используют контролируемую гипотензию. Параллельно с этим медики внимательно следят за тем, чтобы у больного не возникли ишемические повреждения спинного мозга, сетчатки, нервных сплетений, нервов нижней конечности.
Интраоперационные кровотечения менее опасны тех, которые возникают в послеоперационном периоде. Первые останавливают еще в ходе хирургического вмешательства. При вторых пациентам требуется экстренная повторная операция.
Повреждения мозговой оболочки, спинного мозга, нервных корешков
Во время выполнения манипуляций хирург может повредить твердую оболочку, которая окружает спинной мозг. Подобное случается во время 1-3% операций. Если врач сразу же заметил и ликвидировал проблему – человеку можно не беспокоиться. В противном случае у больного могут возникнуть серьезные осложнения.
Последствия утечки спинномозговой жидкости:
- сильные головные боли;
- менингит;
- энцефалит;
- миелит.
Если нарушение целостности мозговой оболочки выявляют в послеоперационном периоде – человека оперируют еще раз.
В редких случаях у пациентов может страдать спинной мозг или выходящие из него нервные корешки. Их повреждение обычно приводит к локальным парезами или параличам. К сожалению, подобные неврологические расстройства плохо поддаются лечению.
Переходный болевой синдром
Характеризуется болью в позвоночно-двигательных сегментах, расположенных рядом с прооперированной частью позвоночника. Неприятные ощущения возникают из-за чрезмерной нагрузки на данный отдел позвоночного столба. Патология чаще встречается среди пациентов, которым делали спондилодез. После операции по удалению грыжи позвоночника данное осложнение развивается крайне редко.
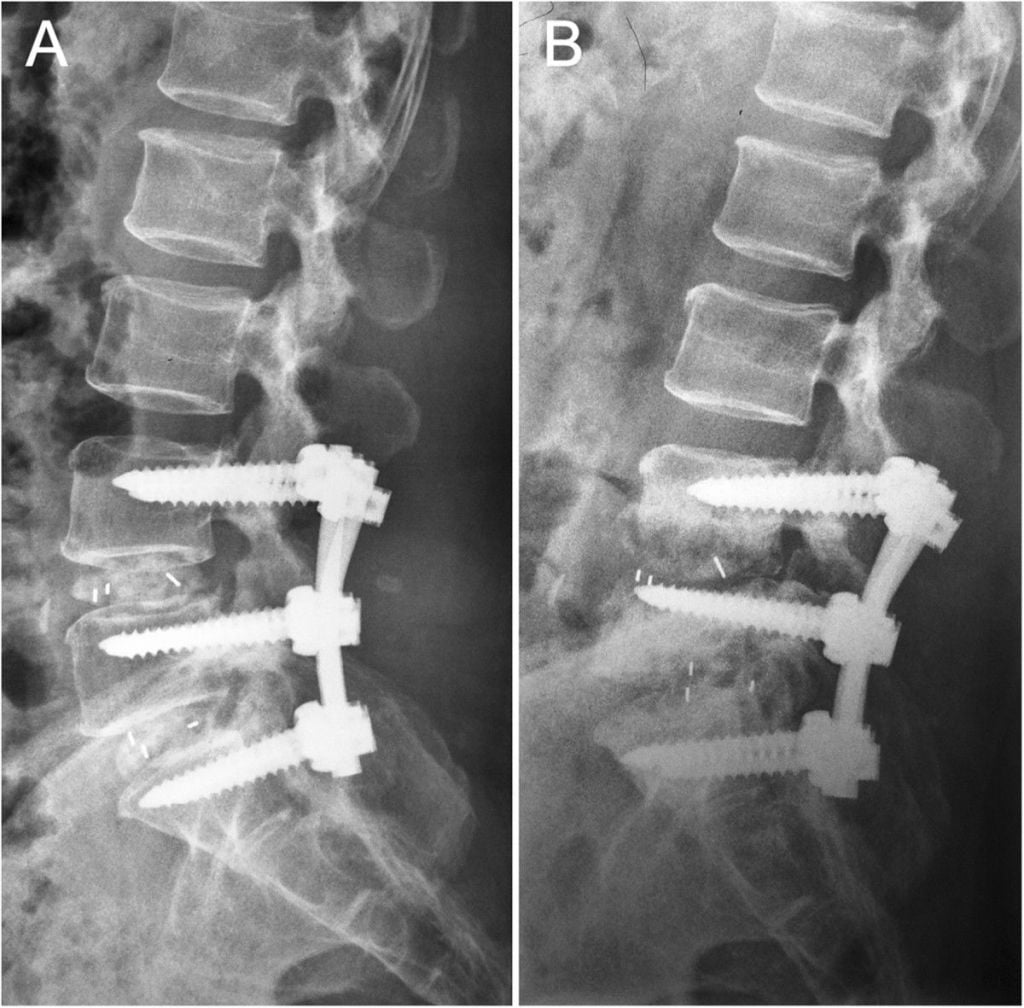
Фиксация поясничного отдела.
Облегчить боли в спине после операции вы можете с помощью лекарственных препаратов, физиопроцедур, специальных упражнений. Обратитесь к лечащему врачу чтобы тот подобрал вам оптимальную схему лечения.
Осложнения в шейном отделе
Операции на шейном отделе позвоночника могут осложняться повреждением нервов, сосудов, мышц или шейных органов. В послеоперационном периоде у некоторых пациентов могут смещаться установленные металлоконструкции.
Таблица 1. Осложнения при разных доступах к позвоночнику.
| Передняя хирургическая экспозиция | |
| Повреждения поворотных гортанных, верхних ларингеальных или гипоглоссальных нервов. | Поворотный гортанный нерв может повреждаться вследствие сдавления эндотрахеальной трубкой или из-за его чрезмерного растяжения во время операции. Патология развивается у 0,07-0,15% больных и приводит к временному или стойкому параличу голосовых связок.Верхний ларингеальный нерв (С3-С4) страдает при переднем доступе к верхней части шейного отдела позвоночника. При его повреждении пациенты жалуются на проблемы со взятием высоких нот при пении.Гипоглоссальный нерв травмируется в 8,6% случаев при доступе к позвоночнику (С2-С4) через передний треугольник шеи. Его повреждение приводит к дисфагии и дизартрии. |
| Повреждение пищевода | У 9,5% пациентов появляется дисфагия. В большинстве случаев она проходящая и вскоре исчезает без каких-либо последствий.Перфорация пищевода возникает всего в 0,2-1,15% случаев. Ее причиной могут быть интраоперационные повреждения, инфекционные осложнения, смещение установленных металлоконструкций и т.д. Перфорацию лечат хирургическим путем. |
| Повреждение трахеи | Может быть вызвано травмой во время интубации или прямой хирургической травмой. Повреждение трахеи очень опасно, поскольку может осложниться пролапсом пищевода, медиастенитом, сепсисом, пневмотораксом, стенозом трахеи или трахео-пищеводной фистулой. Патологию также лечат хирургически. |
| Повреждения сосудов шеи | При выполнении манипуляций на уровне С3-С7 хирург рискует задеть позвоночную артерию. Частота интраоперационных повреждений сосуда составляет 0,3-0,5%. Из-за неправильной хирургической диссекции или чрезмерной тракции у пациента могут пострадать сонные артерии. При повреждении сосудов хирург сразу же восстанавливает их целостность. |
| Задняя хирургическая экспозиция | |
| Дисфункция спинномозгового корешка С5 | Обусловлена его анатомическими особенностями и возникает вследствие чрезмерных тракций в ходе хирургического вмешательства. Обычно проявляется в послеоперационном периоде и исчезает на протяжении 20 дней.В целях профилактики данного осложнения врачи могут выполнять фораминотомию – увеличение размера межпозвонкового отверстия на уровне С5. |
| Постламинэктомический кифоз | Частота кифотических деформаций после многоуровневой ламинэктомии составляет 20%. Примечательно, что послеоперационный кифоз чаще встречается у молодых пациентов. Он развивается постепенно, приводя к мышечному перенапряжению и хронической боли в шее. Специфической профилактики и лечения патологии не существует. |
Осложнения после операций по удалению грыжи поясничного отдела
В 15-20% случаев хирургические вмешательства на пояснице безуспешны и не улучшают самочувствие больного. Основная причина этого – слишком тяжелое состояние пациента. К неудачному исходу лечения приводит поздняя диагностика, низкая квалификация оперирующего хирурга, плохая материально-техническая оснащенность больницы или использование низкокачественных фиксирующих конструкций.
Во время хирургический манипуляций иногда случаются повреждения аорты, идущих к ногам крупных сосудов, спинного мозга, спинномозговых корешков, нервов пояснично-крестцового сплетения. Все это приводит к развитию опасных осложнений (внутреннее кровотечение, дисфункция тазовых органов, нарушение сексуальных функций и т.д.).
Британская ассоциация хирургов-вертебрологов (The British Association of Spine Surgeons, BASS) подсчитала частоту летальных исходов при операциях на поясничном отделе позвоночника. При лечении спинального стеноза смертность составляет 0,003%, спондилолистеза – 0, 0014%.
Осложнения после установки металлоконструкций
Замена межпозвонковых дисков и установка фиксирующих приспособлений при спондилодезе может приводить к массе осложнений. Наиболее частые из них – переломы или несращения позвонков, формирование ложных суставов, смещение винтов, пластин или стержней. Во всех этих случаях пациенту требуется повторное хирургическое вмешательство.
Лечение позвоночника методом операции всегда имеет риск развития негативных последствий, которые разделяют на 2 группы: ранние, возникающие в первые дни после вмешательства, и отдаленные, развивающиеся через некоторое время. Осложнения ухудшают качество жизни человека, иногда становятся причиной инвалидизации.
Негативные последствия, связанные с операцией
Местные и отдаленные осложнения после лечения спинальных болезней хирургическим путем могут быть вызваны неправильной тактикой введения наркоза или непосредственно оперативными манипуляциями на позвоночнике.
Протрузии и грыжи формируются вблизи нервных корешков, которые сдавливаются подобными новообразованиями. Во время операции они находятся в толще отекших тканей и крови, за счет чего хирург может не увидеть отростки.
Если проводится полостная эндоскопическая операция, конкретную область позвоночника расправляют воздухом, к тому же сосуды и нервные корешки и так отлично видны за счет проделанного разреза на кожном покрове. Другая картина, когда оперируются плотные соединительно-тканные структуры и узкий спинномозговой канал.
В таком случае нервы можно задеть хирургическим инструментом или электрокоагулятором, который используется для остановки течения крови. В итоге повышается риск развития хронического болевого синдрома, могут неметь ноги или руки, возникает парез или паралич необратимой формы.
Если поврежден спинной мозг, развивается миелопатия, которая может привести к нарушениям со стороны легких, гортани, желудочно-кишечного тракта, органов мочеполовой системы. Чаще миелопатия является необратимой и не поддается никакому лечению.
Во время хирургического лечения позвоночных заболеваний может произойти разрыв твердой мозговой оболочки. Последняя располагается по окружности спинного мозга, охватывая нервные корешки в начальных отделах. Это дуральный мешок, который защищает спинной мозг от повреждений извне.
Внутреннее содержимое дурального мешка – ликворная жидкость, которая вытекает при его повреждении, вызывая снижение внутричерепного давления и развитие хронической головной боли. Кроме того, повышается риск присоединения инфекции и появления менингита. Гнойная его форма характеризуется формированием свища, через который истекает гнойно-кровянистая масса в окружающую ткань. Это способствует образованию абсцессов, флегмоны, заражению крови и, как следствие, летальному исходу больного. Дополняются такие состояния неврологическими расстройствами, хроническими болями, парезами и параличами.
На фоне травмирования данной структуры и распространения в нее инфекционных патогенов развивается гнойное острое воспаление, которое в большинстве случаев приобретает хроническое течение. В результате формируется церебральный арахноидит, сопровождающийся головной болью, неврологическими симптомами, нарушением интеллекта и памяти.
Специфическое лечение, направленное на подавление воспалительного процесса, не эффективно.
Если после операции на позвоночнике болит нога и рука, это может быть симптомом воспалительного процесса в области с оставшимися фрагментами фиброзного кольца или пульпозного ядра, которые не до конца удалили во время операции по иссечению грыжевого выпячивания.
Также патология развивается после полной резекции межпозвоночного диска, последующего выскабливания с помощью кюретажа, установки металлоконструкции или спондилодеза.
Первые клинические проявления воспалительного процесса имеют сходства с асептико-воспалительным процессом, однако чаще они переходят в гнойные симптомы в костных тканях позвонка.

Послеоперационный воспалительный процесс развивается в губчатых тканях позвоночных тел с вовлечением окружающих тканей. По мере развития патологии снижается плотность тел, повышается риск появления переломов, неврологических симптомов, пареза или даже паралича.
Если воспалительный процесс развивается у пожилого человека или сильно ослабленного болезнью, может возникнуть сепсис (заражение крови), а в дальнейшем – летальный исход.
Снабжение спинного мозга кровью происходит через несколько артерий, самой крупной из которых выступает артерия поясничного утолщения или артерия Адамкевича. Она выступает источником поступления питательных веществ в весь нижний отдел спинного мозга (от 10 грудного позвонка).
Если в ходе хирургического вмешательства хирург нечаянно задел данную ветвь, это повышает риск развития инфаркта нижнего отдела спинного мозга, появления полного паралича поясничной области с нарушением работы внутренних органов, в частности, мочевого пузыря и кишечника.
Изменения, вызванные травмированием артерии Адамкевича, необратимы и не поддаются терапии.
Эпидуральная гематома после операции на позвоночнике вызвана механическим повреждением сосуда, накоплением вытекшей крови в эпидуральном жировом слое.
Если не лечить такое состояние, повышается риск развития острого гнойного эпидурита, при котором формируются рубцы, вызывающие стойкую неврологическую симптоматику: болевой синдром, нарушение работы мочевого пузыря и кишечника, половых органов, слабый нижний парапарез.
Рубцы и спайки в позвоночнике, которые активно разрастаются после хирургического лечения столба, иногда считаются нормальным явлением, указывающим на адаптацию организма к вмешательству.
При внушительном размере рубцов и спаек может произойти компрессия дурального мешка, что в свою очередь способствует нарушению оттока спинномозгового ликвора. На фоне дальнейшего роста соединительных рубцовых тканей ликворные пути блокируются полностью, а это прямое показание для еще одного хирургического вмешательства.
Когда операция требует иссечения грыжевого выпячивания, во время манипуляций хирург, чтобы получить доступ к конкретной зоне, рассекает соединительнотканные структуры и позвоночные дужки. Иногда последние резецируют вместе с суставами, связками, мышцами и фасциями.
В таком случае нарушается стабильное положение структур, изменяется биомеханика позвоночного столба, его физиологические изгибы. Развивается спондилолистез – смещение позвонка вперед или кзади по отношению к смежному телу. Повышается риск появления протрузии, грыжи, нарушений осанки по типу сколиоза.
Осложнения наркоза

Осложнения могут быть моментальными, развивающимися сразу после постановки укола с обезболивающим веществом, и ранние, возникающие в течение первых суток.
Когда проводится внутривенный или масочный наркоз, ларингоскопом вводится эндотрахеальная трубка в трахею, чтобы подать в легкие анестетический состав. Во время манипуляции возможна перфорация пищевода или трахеи, требующая хирургического вмешательства.
Среди моментальных реакций организма на анестезию – аллергия на компоненты введенной смеси, например, в виде анафилактического шока, сердечно-сосудистых нарушений, снижения артериального давления, остановки дыхательной функции, инфаркта, инсульта и др.
Как предотвратить осложнения
Снизить риск развития негативных последствий можно, соблюдая следующие рекомендации:
- следить за состоянием шва после операции на позвоночнике с выполнением правил асептики;
- обрабатывать рану соответствующими препаратами для дезинфекции, которые назначил хирург;
- носить защитную повязку на ране до тех пор, пока врач не разрешит ее снимать;
- избегать попадания грязи в послеоперационную рану, не трогать ее руками до того, пока она полностью не заживет и не перестанет сочиться.
Если требуется длительный постельный режим после серьезной операции на позвоночнике, нужно позаботиться о том, чтобы не возникли пролежни. Осложнение вызвано компрессионным нарушением кровообращения и протекает с асептическим некрозом кожных покровов.
Предотвращение пролежневого синдрома оперированного позвоночника:
- в раннем послеоперационном периоде делать минимальные упражнения; как только разрешит врач, начинать ходить;
- лежать на кровати с гладким, лучше – ортопедическим противопролежневым матрасом;
- проводить массаж спинного отдела и физиотерапевтические процедуры.
Для профилактики специфических осложнений во время операции перед ее проведением нужно изучить отзывы о клинике и о хирурге, который будет лечить позвоночник. Прогноз хирургического вмешательства во многом зависит от опыта врача и соблюдения реабилитационных мероприятий.
Если повысилась температура после операции на позвоночнике или возникли другие настораживающие симптомы, нужно сразу рассказать о них врачу.

о проблеме
Смещение позвонков (спондилолистез) – это заболевание позвоночного столба, при котором наблюдается патологическое смещение одного позвонка по отношению к другому.
Патологическое смещение позвонков характерно для шейного и поясничного отделов позвоночника, то есть там, где большая амплитуда движений. Спондилолистез развивается вследствие врождённых или приобретённых дефектов позвонка.
Различают стабильное и нестабильное смещение позвонков.
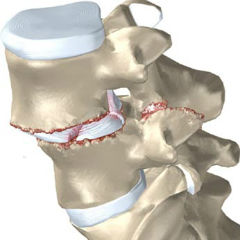
При стабильном варианте смещенный позвонок постоянно остается в неправильном положении вне зависимости от позы человека.
При нестабильном варианте спондилолистеза позвонок смещается только при перемене положения тела, после движения встает на место. Например, смещение шейного позвонка может происходить при наклоне головы вперед (передний спондилолистез) или запрокидывании ее назад (задний спондилолистез).
Различают 4 степени смещения позвонка:
1 степень – позвонок смещен не более чем на ¼ ширины по отношению к нижестоящему позвонку.
2 степень – позвонок смещен не более чем на ½.
3 степень – позвонок смещен не более чем на ¾.
4 степень – позвонок смещен более чем на ¾.
Причинами спондилолистеза в шейном отделе чаще всего являются:
- шейный остеохондроз, при котором смещение шейных позвонков происходит при повышенной нагрузке на шейный отдел позвоночника, ослаблении мышц шеи, потере упругости межпозвонкового диска;
- травмы шеи (родовые, спортивные, автодорожные), когда шейные связки растягиваются или разрываются и не могут удержать позвонок в правильном положении;
- врожденные повреждения шейных связок (синдром Элерса-Данлоса).
В зависимости от локализации и степени смещения позвонка появляются жалобы и нарушение функции позвоночника.
При шейном спондилолистезе пациент жалуется на боли в шее и плечевом поясе, они могут отдавать в руки, затылок, височную область. Наблюдается ограничение подвижности в шейном отделе позвоночника.
Смещенный шейный позвонок воздействует на артерии и вены, формируется синдром позвоночной артерии и дефицит мозгового кровотока, которые проявляются в виде жгучих или пульсирующих головных болей в половине головы, головокружения, колебания артериального давления, вегетативных кризов.
Причины спондилолистеза в поясничном отделе:
- постоянное травматическое воздействие на позвонок со стороны вышележащего позвонка. Этот вариант заболевания часто развивается у профессиональных спортсменов (гимнастов, гребцов, игроков в регби и т. д.), которые чрезмерно изгибают позвоночник в разных направлениях, особенно назад;
- врожденный дефект позвонка, который приводит к его переднему смещению;
- остеохондроз или воспалительные заболевания суставов позвоночника;
- прямая травма позвоночного столба, которая привела к перелому частей позвонка и их смещению;
- опухоли позвонков.
Смещенный позвонок вызывает деформацию позвоночного канала на этом уровне и сдавление нервных корешков спинного мозга.
Характерны жалобы на сильные боли в нижней части спины, в пояснице, отдающие в одну или обе ноги. Появляются нарушения чувствительности, ощущения покалывания или слабость в ногах, похудение мышц тазовой области и нижних конечностей. При физической нагрузке бывают резкие болевые ощущения в области ягодицы.
При тяжелом течении заболевания могут проявляться тазовые расстройства – теряется контроль над опорожнением мочевого пузыря и кишечника, наблюдается расстройство половой системы, возникают параличи нижних конечностей.
стандартное лечение
Лечение спондилолистеза бывает консервативное и оперативное.
Если патология обнаружена и диагностирована на ранних стадиях, то консервативное лечение эффективно. К консервативным методам лечения относятся: лечебная гимнастика, физиотерапия, медикаментозное лечение, ортопедические пояса.
Лечебная физкультура помогает укреплению мышечного корсета спины, который сможет поддерживать смещенные позвонки. Физиотерапия укрепляет поврежденные связки и улучшает в них обменные процессы. Медикаментозное лечение назначается при выраженных болях и направлено на их купирование.
Оперативное лечение проводится по строгим показаниям. Детям и подросткам ее проводят в случае быстро прогрессирующего течения заболевания, взрослым – при нестабильном спондилолистезе, не поддающемуся консервативному лечению и при резком нарастании жалоб. Цель оперативного вмешательства - возвращение сместившегося позвонка в нормальное положение и фиксация позвоночника с помощью металлического фиксатора.
наше лечение
Наш центр специализируется на консервативном лечении спондилолистеза.
При смещении позвонка происходит формирование защитного мышечного спазма, который препятствует его дальнейшему смещению. Со временем такой спазм формирует в мышцах очаги уплотнения (триггеры), которые сами дополнительно начинают стягивать позвонки между собой, усугубляя степень смещения позвонка.
Для расслабления спазмированных мышц и рассасывания триггеров мы применяем особый метод мышечной мезотерапии.
Для вытяжения и закрепления позвонков в правильном положении применяются следующие методы:
- при спондилолистезе шейного отдела – тракционный воротник оригинальной конструкции (Патент № 2587960), а также индивидуально подобранные упражнения для укрепления шейного мышечного корсета;
- при спондилолистезе поясничного отдела – комплекс упражнений лечебной физкультуры, включающий вытяжение в специальных позах. Упражнения подбираются для каждого пациента индивидуально. Из комплекса исключаются любые упражнения, способные провоцировать дальнейшее смещение позвонка.
стоимость лечения
Стоимость лечения в нашем центре рассчитывается индивидуально, в зависимости от степени тяжести заболевания, его давности и наличия осложнений.
Каждому пациенту назначается комплексное последовательное лечение в виде курса индивидуально подобранных процедур.
В лечебный курс, помимо процедур, входит бесплатный контрольный приём.
Первичный и повторный приёмы, а также назначаемые врачом препараты оплачиваются отдельно. Стоимость первичного приёма составляет 2 500 руб.
При единовременной оплате лечебного курса предоставляется скидка 10 %.
начало лечения
На приёме вертеброневролог проведет специальную диагностику; выявит биомеханические особенности позвоночника и состояние мышечного корсета туловища; установит происхождение, характер, вид спондилолистеза; разработает индивидуальный лечебный комплекс.
Приём вертеброневролога осуществляется по предварительной записи. Для начала лечения запишитесь на приём.
Позволяет определить степень тяжести спондилолистеза
Читайте также:


