Подвижность коленного сустава у ребенка
Синдром гипермобильности суставов (ГМС) — нередкая причина обращения за медицинской помощью пациентов в любом возрасте. Клинические проявления СГМС многообразны и могут имитировать другие, более известные заболевания суставов. В связи с недостаточным
Среди многих предложенных способов измерения объема движений в суставах общее признание получил метод Бейтона, представляющий собой девятибалльную шкалу, оценивающую способность обследуемого выполнить пять движений (четыре парных для конечностей и одно для туловища и тазобедренных суставов). Бейтон предложил упрощенную модификацию ранее известного метода Carter и Wilkinson (1964). Движения представлены на рис. 1.
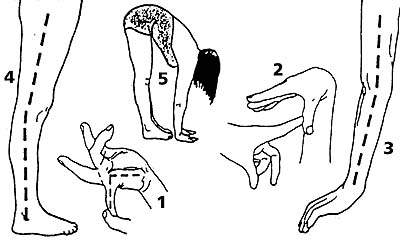 |
| Рисунок 1. Изменение объема движений 1. Пассивное разгибание мизинца кисти более 90°. 2. Пассивное прижатие большого пальца кисти к внутренней стороне предплечья. 3. Переразгибание в локтевом суставе более 10°. 4. Переразгибание в коленном суставе более 10°. 5. Передний наклон туловища с касанием ладонями пола при прямых ногах. |
Приобретенная избыточная подвижность суставов наблюдается у балетных танцоров, спортсменов и музыкантов. Длительные повторные упражнения приводят к растяжению связок и капсулы отдельных суставов. В этом случае имеет место локальная гипермобильность сустава (суставов). Хотя очевидно, что в процессе профессионального отбора (танцы, спорт) лица, изначально отличающиеся конституциональной гибкостью, имеют явное преимущество, фактор тренированности несомненно имеет место. Изменения в гибкости суставов наблюдаются также при ряде патологических и физиологических состояний (акромегалия, гиперпаратиреоидизм, беременность). Генерализованная ГМС является характерным признаком ряда наследственных заболеваний соединительной ткани, включающих синдром Марфана, несовершенный остеогенез, синдром Элерса–Данлоса. Это редкие заболевания. На практике врачу гораздо чаще приходится иметь дело с пациентами с изолированной ГМС, не связанной с тренировками и в ряде случаев сочетающейся с другими признаками слабости соединительно-тканных структур. Почти всегда удается установить семейный характер наблюдаемой ГМС и сопутствующей патологии, что свидетельствует о генетической природе наблюдаемого явления.
Последние, так называемые Брайтоновские критерии синдрома доброкачественной ГМС (1998) представлены в таблице. В данных критериях придается значение и внесуставным проявлениям слабости соединительно-тканных структур, что позволяет говорить о синдроме ГМС и у лиц с нормальным объемом движений в суставах (как правило, имеются в виду лица старшего возраста).
Клиника СГМС многообразна и включает как суставные, так и внесуставные проявления, в общих чертах отраженные в упомянутых Брайтоновских критериях синдрома ГМС.
Существенную помощь в диагностике оказывает внимательный сбор анамнеза. Характерным фактом в истории жизни пациента является его особая чувствительность к физическим нагрузкам и склонность к частым травмам (растяжения, подвывихи суставов в прошлом), что позволяет думать о несостоятельности соединительной ткани. Выявляемый методом Бейтона избыточный объем движений в суставах дополняет собственно клинические формы проявления СГМС.
Суставные проявления
Внесуставные проявления. Данные признаки закономерны, так как основной структурный белок коллаген, первично участвующий в описываемой патологии, также присутствует в других опорных тканях (фасции, дерма, стенка сосудов).
Учитывая широкое распространение конституциональной ГМС в популяции, особенно среди молодежи, было бы ошибочным объяснять все суставные проблемы у данной категории лиц только гипермобильностью. Наличие ГМС отнюдь не исключает возможности развития у них любого другого ревматического заболевания, которым они подвержены с такой же вероятностью, как и лица с нормальным объемом движений в суставах.
Таким образом, диагноз синдрома ГМС становится обоснованным, когда исключены другие ревматические заболевания, а имеющиеся симптомы соответствуют клиническим признакам синдрома, логично дополняемым выявлением избыточной подвижности суставов и/или других маркеров генерализованного вовлечения соединительной ткани.
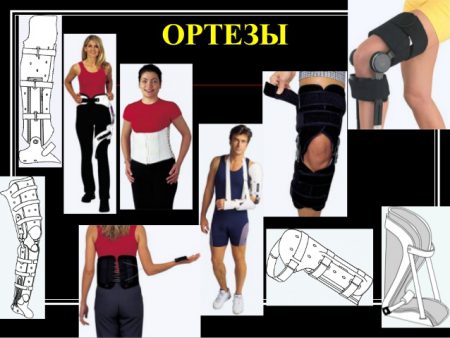
При упорных болях в одном или нескольких суставах используют эластичные ортезы (наколенники и т. п.). Очень важна своевременная коррекция выявляемого плоскостопия. При этом от врача требуются элементарные подологические знания — форма и жесткость стелек определяется индивидуально, от этого во многом зависит успешность лечения. Нередко удается справиться с упорными артралгиями коленных суставов единственно этим способом.
Медикаментозная терапия применима как симптоматическое лечение при артралгиях. Так как боли при синдроме ГМС в основном имеют невоспалительную природу, то нередко можно видеть полное отсутствие эффекта от применения нестероидных противовоспалительных препаратов.
В этом случае большего результата можно добиться приемом анальгетиков (парацетамол, трамадол). Внутрисуставное введение кортикостероидов при отсутствии признаков синовита абсолютно неэффективно.
При периартикулярных поражениях (тендиниты, энтезопатии, бурситы, туннельные синдромы) тактика лечения практически не отличается от таковой у обычных пациентов. В умеренно выраженных случаях это мази с нестероидными противовоспалительными препаратами в виде аппликаций или компрессов; в более упорных — локальное введение малых доз глюкокортикостероидов, не обладающих местнодегенеративным действием (суспензия кристаллов метилпреднизолона, бетаметазона). Нужно отметить, что эффективность локальной терапии кортикостероидами в большой степени зависит от правильности постановки топического диагноза и техники выполнения самой процедуры.
ГМС — распространенный ревматический синдром, не являющийся прогностически опасным, но вызывающий серьезные диагностические проблемы на практике. Пациент с предполагаемым синдромом ГМС требует от врача внимания к малозаметным деталям при сборе анамнеза и осмотре; необходимы знания и опыт в умении определить, насколько характер жалоб соответствует выявляемой необычной подвижности суставов. Лечение синдрома ГМС также имеет свою специфику и отличается от традиционной терапии других пациентов с заболеваниями суставов
Суставы устроены таким образом, чтобы обеспечить телу человека гибкость и подвижность, но иногда эти свойства становятся чрезмерными. И тогда врачи говорят о синдроме гиперподвижности или гипермобильности суставов.

Определение гипермобильности
Любое сочленение может обеспечивать движения только в определенном объеме. Происходит это из-за связок, которые окружают его, и выполняют роль ограничителя.
В том случае, когда связочный аппарат не справляется со своей задачей, объем движений в суставе значительно возрастает.
Например, коленные или локтевые сочленения при этом состоянии смогут не только сгибаться, но и переразгибаться в другую сторону, что невозможно при нормальной работе связок.
Существуют различные теории развития этого состояния. Большинством врачей и ученых считается, что чрезмерная мобильность сочленений связана с растяжимостью коллагена. Это вещество входит в состав связок, межклеточного вещества хрящей и повсеместно присутствует в человеческом теле.
Когда коллагеновые волокна растягиваются больше чем обычно, движения в сочленениях становятся свободнее. Такое состояние еще называют слабыми связками.
Синдром гипермобильности суставов достаточно распространен среди населения, частота его может достигать 15%. Не всегда он фиксируется врачами ввиду незначительных жалоб. И пациенты нечасто акцентируют на этом внимание, считая, что у них просто слабые связки.
Нередко встречается гипермобильность суставов у детей. Ее связывают с нарушением обмена веществ, недостаточным поступлением витаминов с пищей, быстрым ростом.
В молодом возрасте синдром чаще наблюдается у девушек. Пожилые люди болеют редко.
Виды гиперподвижности сочленений

Синдром гипермобильности суставов – в большинстве случаев врожденная патология. Но при этом его нельзя отнести к самостоятельному заболеванию. Гиперподвижность сочленений – это лишь следствие болезни соединительной ткани, из которой состоят суставы и связки.
Нередко даже при самом тщательном обследовании заболевания соединительной ткани выявить не удается. Тогда врачи ведут речь только о нарушении ее развития. Со стороны суставов проявления будут те же, но прогноз для пациента благоприятнее, осложнений меньше.
Бывает и искусственная чрезмерная подвижность суставов. Встречается она в спорте – гимнастике, акробатике. Для музыкантов и танцоров, балетмейстеров гипермобильные суставы – большое преимущество. В этом случае гипермобильность развивается специально – упорными тренировками, растяжением мышц и связок. Эластичные связки обеспечивают телу нужную гибкость.
Но даже самыми длительными тренировками среднестатистическому человеку сложно добиться больших успехов.
Обычно удается это тем, кто изначально имеет предрасположенность к синдрому гипермобильности. Поэтому искусственная гипермобильность суставов иногда может рассматриваться, как патологический вариант наряду с врожденной.
Заболевания, при которых встречается гиперподвижность
Гипермобильность суставов может быть одним из проявлений других патологий. На сегодняшний день медицине известно несколько таких болезней:

К таким относится и выработка релаксина – специального гормона, увеличивающего эластичность и растяжимость связок.
При этом преследуется благая цель – подготовить лонное сочленение и родовые пути к растяжению во время родов. Но так как релаксин действует не на конкретный сустав, а на всю соединительную ткань, то гиперподвижность появляется и в других сочленениях. После родов она благополучно исчезает.
Симптомы гиперподвижности
Все симптомы, связанные с этой патологией, будут наблюдаться исключительно со стороны суставного аппарата. Люди с синдромом гиперподвижности будут предъявлять такие жалобы:
- Частые боли в суставах, даже после незначительных травм и обычных физических нагрузок. Особенно при этом синдроме страдают коленные и голеностопные суставы.
- Вывихи, подвывихи сочленений.
- Воспаление оболочки, выстилающей полость сустава – синовит. Важно, что при этом всегда можно заметить связь с нагрузкой или травмой.
- Постоянные боли в грудном отделе позвоночника.
- Искривление позвоночника – сколиоз. Даже при обычной нагрузке – ношении сумки на плече, неправильной посадке за столом – сколиоз появится рано, и искривление будет значительным.
- Боли в мышцах.
Диагностика

Гипермобильный синдром распознается внимательным врачом при первом же обращении пациента. Достаточно тщательно расспросить его о жалобах, их связи с нагрузкой и провести простейшие диагностические тесты:
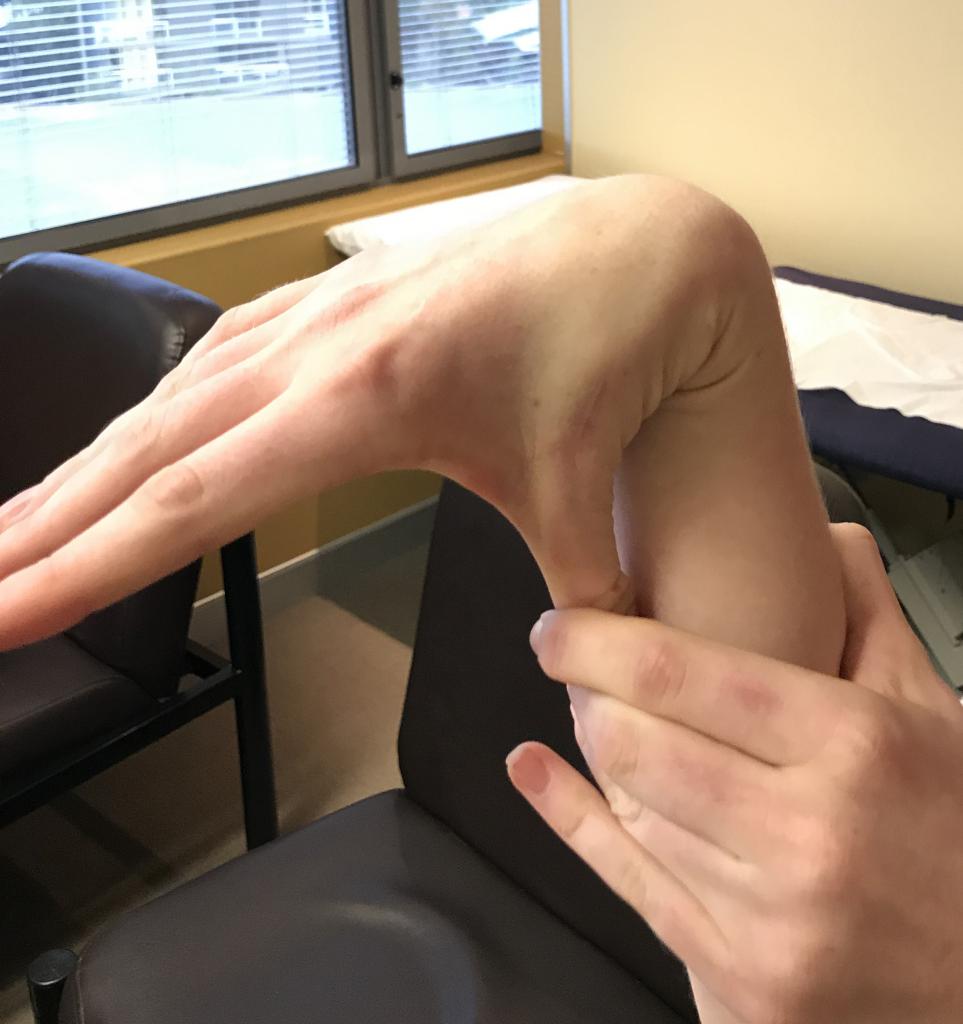
- Попросить дотянуться большим пальцем руки до внутренней части предплечья.
- Предложить привести мизинец к наружной стороне руки.
- Проверить, может ли человек, склонившись, опереться ладонями о пол. Ноги при этом остаются прямыми.
- Посмотреть, что происходит при выпрямлении локтей и коленей. При гипермобильном синдроме они переразгибаются в другую сторону.
Дополнительные обследования нужны в том случае, если врач подозревает какое-то конкретное заболевание соединительной ткани. Тогда используются следующие методы:
- рентгенография;
- компьютерная томография;
- биохимическое исследование крови;
- консультации смежных специалистов – кардиологов, ревматологов, окулистов.
Всегда нужно помнить, что подвижность сочленений – это лишь один симптом заболевания соединительной ткани. А страдать будут все органы, в состав которых она входит.
И часто у таких пациентов отмечаются жалобы со стороны сердца, зрения, головные боли, утомляемость, мышечная слабость, шум в ушах.
Лечение
Метода, который бы устранил причину гипермобильного синдрома, не существует. Но это не значит, что такие люди остаются без медицинской помощи. Терапия в основном направлена на избавление от жалоб.
При выраженных суставных болях используются противовоспалительные средства (Нимесулид, Ревмоксикам).
В том случае, когда сочленения очень подвижны, применяются ортезы. Они помогают слабым связкам удерживать суставы. Хорошие результаты дает лечебная физкультура. Ее особенностью является тренировка и укрепление мышц при неподвижном сочленении – изометрические упражнения. В этом случае мышцы, как и ортезы, будут выполнять роль ограничителя.
Людям с гипермобильным синдромом важно помнить, что тяжесть их состояния напрямую зависит от образа жизни. При занятиях физкультурой, избегании травм, выполнении врачебных рекомендаций вероятность осложнений значительно снижается. И качество жизни практически не страдает.
Работа опорно-двигательного аппарата напрямую зависит от состояния соединительных структур, которые находятся рядом с суставами: капсулы, связки и сухожилия. Они отличаются особой крепостью и обеспечивают человеку нормальное передвижение, но вместе с этим обладают гибкостью и эластичностью. Именно такие качества структур помогают сохранить целостность тканей при растяжении под нагрузкой. Синдром гипермобильности суставов у детей - состояние, при котором амплитуда движений в сочленении превышена по сравнению с физиологическими установками.
Причины появления нарушения
Синдром гипермобильности суставов (в МКБ 10 - код М35.7) чаще всего появляется у тех людей, которые обладают сильной растяжимостью связочно-сухожильных волокон, передающейся от родителей. В результате наследуемого нарушения значительно изменяется протеогликан, коллаген, гликопротеид и ферменты, которые обеспечивают их метаболизм. Нарушения при синтезе, созревании и распаде компонентов соединительной ткани приводят к сильной растяжимости суставов.
Все описанные процессы могут воздействовать на организм беременной женщины извне. В большинстве случаев такие изменения происходят на ранних сроках, когда эмбрион только начинает свое развитие и у него формируются органы и системы. На соединительную ткань плода действуют следующие отрицательные факторы:
- загрязнения, поступающие из окружающей среды;
- плохое питание (недостаток витаминов, микроэлементов и полезных веществ);
- инфекционные поражения женщины;
- сильные стрессы, переживания и нагрузки на нервную систему.
Приобретенная форма
Из всего этого следует, что гипермобильный синдром – это врожденное заболевание. Но его важно отличать от остальных наследственных болезней, при которых в строении соединительной ткани происходят некоторые изменения (синдром Марфана или Элерса-Данлоса). Также важно помнить и про природную гибкость, которая не относится к патологической форме. Многие люди даже не догадываются о том, что у них есть такое отличие, с детства считая его вполне обычным.

Приобретенная форма подвижности суставов в большинстве случаев диагностируется у танцоров либо легкоатлетов, но она происходит вследствие тренировок и имеет локальный характер, распространяясь преимущественно на нижней части конечности. Трудности с подвижностью суставов являются необычным поражением, но при этом их сложно определить посредством диагностики.
Особенности развития нарушения у детей
Раньше гипермобильность суставов относили к своеобразной особенности строения опорно-двигательной системы. Очень пластичного ребенка родители всегда старались еще в раннем возрасте отвести в специальную секцию. Считалось, что такое строение скелета обеспечивает быстрое достижение хороших спортивных результатов. Сейчас же гипермобильность суставов у ребенка относится к форме отклонения.

При активном занятии спортом суставы детей и взрослых с таким нарушением испытывают сильные нагрузки, которые значительно превышают разрешенные. У людей с нормальными суставами такая нагрузка приводит к различным травмам – растяжениям либо вывихам. После правильного лечения многие спортсмены быстро возобновляют тренировки. При гипермобильности все происходит по-другому. Даже неопасная травма может сильно изменить строение хрящей, костных тканей, сухожилий и связок, а также привести к остеоартрозу.
Запрещенные виды спорта
Больному малышу запрещено заниматься следующими видами спорта:
- гимнастикой и акробатикой;
- бегом, биатлоном;
- хоккеем, футболом;
- прыжками в длину;
- самбо и карате.
Лечащие специалисты рекомендуют родителям особо пластичных детей не отдавать их в спортивные учреждения сразу. Такой ребенок должен пройти полноценное обследование в больнице. Если у него найдена гипермобильность суставов, то придется отказаться от всех опасных для него видов спорта.

Клиническая картина синдрома
Гипермобильность суставов относят к системному невоспалительному поражению опорно-двигательной системы. У такого состояния существует настолько много симптомов, что может показаться, что пациент страдает совершенно от другого заболевания. Таким больным очень часто ставят неправильные диагнозы.
Специальные диагностические мероприятия в лечебном заведении помогают конкретизировать границы гипермобильности и отличить это поражение от остальных болезней с похожими симптомами. При определении основной симптоматики заболевания важно рассмотреть суставные и внесуставные формы проявления заболевания.
Суставное проявление
Первые признаки поражения в этом случае появляются первый раз в детском либо подростковом возрасте, когда ребенок активно занимается спортом и разными физическими нагрузками. Чаще всего они не рассматриваются как следствие патологических изменений в строении тканей и относятся к вполне привычным, по этой причине заболевание определяется довольно поздно.

На первой стадии развития синдрома гипермобильности суставов у взрослых и детей наблюдаются тихие щелчки либо хруст в суставах, такие звуки возникают произвольно либо при изменении физической нагрузки. С течением времени звуки могут самостоятельно проходить. Но к симптомам прибавляются другие, более тяжелые признаки, которые помогают точно выявить синдром гипермобильности суставов у детей и взрослых:
- болевые ощущения (миалгии либо артралгии);
- рецидивирующие вывихи и подвывихи;
- сколиоз;
- плоскостопие разной степени.
Боль в суставах проявляется после занятий спортом либо в конце дня. В большинстве случаев она распространяется на ноги (синдром гипермобильности тазобедренных суставов у детей), в дополнение могут страдать плечи, локти и поясница. В плечевом поясе могут происходить постоянные миофасциальные боли. В раннем возрасте ребенок с таким синдромом слишком быстро устает и просится обратно на руки.

Опасные осложнения
При чрезмерной активности суставы и близко расположенные ткани повреждаются. Люди, подверженные гипермобильности, рискуют заработать следующие состояния:
- разрывы связок и различные растяжения;
- бурситы и теносиновиты;
- посттравматические артриты;
- туннельные синдромы.
На фоне общей слабости пациент может чувствовать нестабильность в суставах, которая появляется при снижении стабилизирующей роли капсулы и связочного аппарата. Чаще всего это происходит в голеностопах и коленях, которые сильно нагружаются каждый день. В будущем гипермобильный синдром может привести к дегенеративно-дистрофическим заболеваниям суставов, к примеру, к остеоартрозу.
Оценка подвижности суставов
При оценке движения суставов специалист в первую очередь устанавливает их объем. Если он выше нормальных показателей, то можно смело говорить о наличии гипермобильности у пациента. При оценке в основном полагаются на следующие клинические тесты:
- большой палец руки отводится в сторону предплечья;
- разгибается локтевой либо коленный сустав (угол не больше 10 градусов);
- пациент должен коснуться руками пола, не сгибая ноги в коленях;
- разгибаются пястно-фаланговые суставы (угол не должен превышать 90 градусов);
- в сторону отводится бедро (угол около 30 градусов).
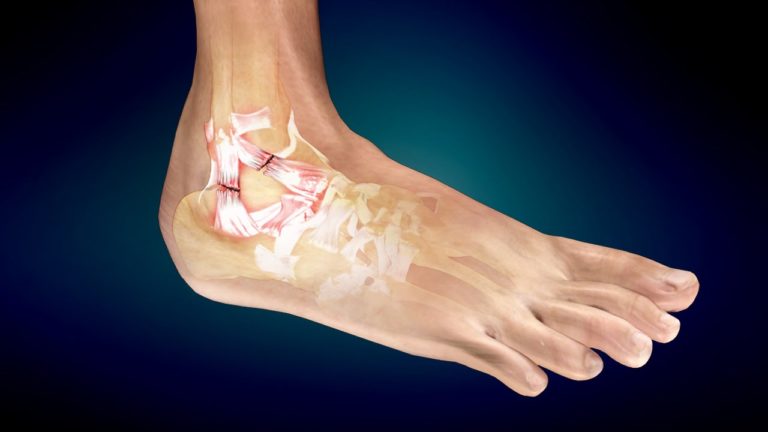
Это помогает точно установить высокую гибкость суставов, которая важна при выявлении нарушений в связках, сухожилиях и капсулах. Важно помнить, что чем раньше будут выявлены такие признаки, тем менее опасными будут последствия для опорно-двигательной системы человека.
Суставные признаки синдрома гипермобильности суставов у детей с рождения являются хорошим примером соединительной дисплазии. Но не только они составляют общую симптоматику заболевания.
Внесуставные признаки
Так как гипермобильность обладает системной формой, то для нее характерны внесуставные проявления. Соединительная ткань важна для органов и систем человека, поэтому дисплазия может отрицательно сказаться на всех функциях и даже привести к значительным нарушениям в общей структуре. В большинстве случаев патологические нарушения распространяются на костную систему. Помимо суставных нарушений, врач может заметить некоторые внешние особенности: высокое небо, отставание в развитии верхней челюсти либо нижней, искривление грудной клетки, превышение длины пальцев на ногах либо руках.
Существуют и другие признаки гипермобильности:
- сильная растяжимость кожных покровов, увеличен шанс получить травму и повреждение;
- пролабирование митрального клапана;
- варикозное поражение вен на ногах;
- опущение почек, кишечника, матки, желудка;
- разные формы грыжи (паховая, грыжа пупка);
- косоглазие, эпикант.
Часто люди, страдающие гипермобильностью, жалуются на быструю утомляемость, общую слабость организма, чувство тревоги, агрессию, боли в голове, проблемы со сном.
Лечение заболевания
После установки точного диагноза врачу остается выбрать эффективный метод лечения. Выбор способа лечения гипермобильности суставов у детей и взрослых будет зависеть от причины его появления, основной симптоматики и яркости болевых ощущений.
При этом очень важно, чтобы больной понимал, что привести к инвалидности такое поражение не может, и что при правильно подобранном лечении все отрицательные симптомы быстро уйдут.
Чтобы улучшить свое состояние, пациент должен исключить из своей повседневной жизни любые нагрузки, которые приводят к появлению болевых ощущений либо любого дискомфорта в суставах.
При высокой интенсивности боли в отдельных суставах применяют специализированные эластичные фиксаторы, которые по-другому называются ортезами (можно приобрести налокотники либо наколенники).

При особо сильной болезненности разрешено употреблять медикаментозные средства. В большинстве случаев для устранения боли принимают анальгетики (анальгин, "Дексалгин" и "Кетанов"). Многим больным врачи назначают специальные мази с согревающим действием и мази с нестероидными противовоспалительными компонентами в составе.
Не меньше пользы принесут физиотерапевтические процедуры: лазеротерапия, парафинолечение, лечебная грязь.
Главными же в лечении синдрома гипермобильности считаются специальные упражнения и гимнастика. При их выполнении суставы, связки и мышцы получают нужную стабильность и крепость.
ЛФК при гипермобильности суставов у детей помогает полноценно сгибаться и разгибаться суставам. Лечебная физкультура помогает также хорошо напрягаться всем мышцам. При гипермобильности суставов упражнения могут быть силовыми и статическими, их выполняют в медленном темпе и без специальных утяжелителей. Строго запрещены упражнения на растяжку, так как они только ухудшают состояние суставов.
Точная диагностика
Поставить диагноз врачу помогает осмотр внешнего вида пациента и выслушивание его основных жалоб. Ребенок может говорить о частых травмированиях, появлении на теле синяков после незначительного воздействия извне.
Чтобы отличить синдром гипермобильности от остеоартроза, артрита, коксартроза нужно проводить специальные инструментальные диагностики:
- УЗИ;
- рентгенография;
- магнитно-резонансная либо компьютерная томография.
Переходить к лечению нужно лишь при наличии суставного нарушения, спровоцированного гипермобильностью конечностей. В других ситуациях ребенку либо взрослому рекомендовано укреплять мышцы и связочные сухожилия: заниматься лечебной гимнастикой, плавать или просто гулять.
Облегчение состояния
Значительно облегчить давление на суставы помогают следующие ортопедические изделия:
- эластичные бандажи;
- корректоры осанки;
- вкладыши между пальцами.
Полученные после исследований результаты помогут точно понять степень выраженности повреждения сухожильно-связочного аппарата, а также число полученных осложнений.
- Гастроэнтерология
- Гинекология
- Дерматология
- Заболевания суставов
- Заболевания ЛОР
- Кардиология. Сосуды
- Косметология
- Неврология
- Офтальмология
- Педиатрия
- Проктология
- Пульмонология
- Стоматология
- Терапия
- Урология, нефрология
- Хирургия
- Эндокринология
- Ветеринария
Гипермобильноость определяется как аномально увеличеннй обьем движения сустава вследствии избыточной слабости (разболтанности?) ограничивающих мягких тканей. Хотя гипермобильность обычно является доброкачественным клиническим проявлением, имеющим незначитеьное число серьезных последствий, она должна повышать уровень настороженности клинициста относительно наличия какого-либо лежащего в основе нарушения, особенно , нарушения, поражающего соединительную ткань. Кроме того, из-за своей связи с симптомами со стороны суставов гипермобильность является важным клиниче-ским проявлением у детей с жалобами со стороны скелетно - мышечной системы.
В теории, различие между гипермобильностью и верхним пределом нормальной мобильности является произвольным, поскольку движение суставов различно в пределах общей популяции. Однако, на практике у большинства детей трудно отличить гипермобильность от общепринятой клинической нормы.
Гипермобильность может быть локализованной, вовлекающей один или несколько суставов, или генерализованной, с вовлечением ряда суставов по всему телу. Хотя избыточная разболтанность суставов является выраженной чертой многих системных нарушений, чаще она возникает изолированно.
Синдром гипермобильности - термин, используемый для описания практически здоровых людей, у кото-рых проявляется генерализованная гипермобильность, связанная с жалобами со стороны мышечно - скелетной системы. Термин был предложен в 1967 году Kirk и колегами, которые сообщили о возникно-вении ревматических симптомов в группе детей с гипермобильностью при отсутствии нарушений соеди-нительной ткани или других форм системного заболевания. Некоторые клиницисты предпочитают термин "синдром доброкачественной гипермобильности суставов", чтобы отличить страдающих ею лиц от тех, у кого гипермобильность проявляется как часть более серьезного нарушения. Поскольку синдром гипер-мобильности имеет сильный генетический компонент, его также называли семейной гипермобильностью суставов.
Таблица 1. Заболевания, характеризующиеся гипермобильностью
- Наследственные заболевания соединительной ткани
- Синдром Марфана
- Синдром Ehlers - Danlos
- Osteogenesis imperfecta
- Марфаноидный синдром гипермобильности
- Синдром Williams
- Синдром Stickler
- Хромосомные нарушения
- Синдром Дауна
- Синдром Killian/Tescgler-Nicola
- Другие генетические синдромы
- Аутосомные доминантные
- Вело-кардио- лицевой (velo-cardio-facial) синдром
- Синдром Hajdu-Cneney
- Псевдоахондропластическая спондилоэпифизеальная дисплазия
- Миотоноия congenita
- Аутосомно рецесссивные
- Синдром Cohen
- Гетерогенные (аутосомно-доминантные или аутосомно-рецессивные)
- Синдром Larsen
- Псевдоксантома elasticum
- Х-связанные доминантные
- Синдром Coffin -Lowry Спорадические
- Синдром Goltz
- Аутосомные доминантные
- Гомоцистинурия
- Гиперлизинемия
- Врожденная дисплазия бедра
- Рецидивирующая дислокация плеча
- Рецидивирующая дислокация надколенной чашечки
- Косолапость
- Неврологические
- Полиомиелит
- Tabes dorsalis
- Ревматологические
- Ювенильный ревматоидный артрит
- Ревматическая лихорадка
ЭПИДЕМИОЛОГИЯ И ЭТИОЛОГИЯ
Генерализованнная гипермобильность при отсутствии системного заболевания является частым нарушением, которое имеет распространеность 4-13% в общей популяции. Вероятно, здесь недооценивается истинная частота, поскольку у многих людей с гипермобильностью все же не развиваются симптомы со стороны суставов, или они не обращаются за медицинской помощью. Кроме того, распространеннность гипермобильности заметно варьирует в зависимсоти от возраста, пола и этнической принадлежности обследуемой популяции.
Хорошо известно, что дети имеют относительно разболтанные суставы по сравнению со взрослыми; эта нормальная избыточная подвижность быстро уменьшается в период старшего детского или раннего подросткового возраста и более медленно на протяжении периода зрелости. Связанное с возрастом снижение мобильности суставов приписывали прогрессирущим биохимическим изменениям структуры коллагена, которые приводят к повышению жесткости компонентов соединительной ткани в суставах. В любом данном возрасте у женщин отмечается более высокая степень подвижности суставов.
Гипермобильность также очень заметно варьирует в различных этнических группах: она чаще отмечается у лиц африканского, азиатского и средне-восточного происхождения. В данных этнических группах сохраняются вариации, обусловленные возрастом и полом.
Исследователи, изучающие распространенность синдрома гипермобильности, часто обследовали пациентов в ревматологических клиниках, куда их направляют для оценки по поводу жалоб со стороны скелетно-мышечной системы. Систематическое обследование данных лиц на признаки генерализованной гипермобильности при отсутствии системного заболевания дало показатели распространенности синдрома гипермобильности 2-5%, при относительном преобладании синдрома у молодых девушек. Как и в случае с генерализованной гипермобильностью, данные цифры, вероятно, не отражают истинную распространенность синдрома, поскольку многие лица не обращаются за медицинской помощью при слабовыраженных или периодических мышечно-скелетных симптомах.
В подгруппе пациентов с эпизодической и неясной болью в суставах распространенность синдрома гипермобильности может быть значительно выше. Gedalia и коллеги обнаружили гипермобильность у 66% школьников с рецидивирующим артритом или артралгией неясной этиологии. Хотя артрит обычно не считается признаком синдрома гипермобильности, эти данные предполагают повышенную распространенность данного состония у детей с периодическими мышечно-скелетными симптомами.
Первичные заболевания, которые могут включать гипермобильность перечислены в таблице 1. Генерализованная гипермобильность является выраженной чертой наследственных заболеваний соединительной ткани, включая синдром Марфана, синдром Ehlers-Danlos и остеогенез imperfecta. При марфаноидном синдроме гипермобильности генерализованная гипермобильнсоть отмечается в сочетании с типичными скелетными проявлениями и кожной гиперэластичностью синдрома Марфана, но проявления со стороны глаз и сердечно-сосудистой системы отсутствуют. Гипермобильность часто отмечается при метаболических заболеваниях, таких как гомоцистинурия и гиперлизинемия, хромосомных нарушениях, таких как синдром Дауна, и при разнообразных семейных и спорадических генетических синдромах. Разболтанность суставов может быть связана с ортопедическими нарушениями, включая врожденную гиперплазию бедра и рецидивирующие дислокации плеча и надколенной чашечки.
Гипермобильность может быть приобретенной при неврологических заболеваниях, таких как полиомиелит и сухотка спинного мозга (tabes dorsalis) и неврологических заболеваниях. Хотя гипермобильность может развиться при ювенильном ревматоидном артрите, гораздо более вероятно ограничение подвижности суставов.
Семейная бессимптомная гипермобильность - термин, используемый для описания "человека-змеи", у которого отмечается значительная генерализованная разболтанность суставов, но все же не развиваются симптомы. Наконец, важно отличить истинную гипермобильность суставов от кажущейся , которая возникает в связи с мышечной гипотонией.
Хотя точная этиология синдрома гипермобильности неизвестна, он без сомнения имеет сильный генетический компонент. Пораженные родственники первого порядка выявляются в 50% случаев. Наиболее распространенным является аутосомно-доминантный тип наследования, хотя аутосомно-рецессивный и Х-связанный тип также были зафиксированы.
Преобладание женщин с синдромом гипермобильности способствовало предположению о роли связанных с полом факторов в развитии и проявлении данного нарушения. Некоторые клиницисты отмечали фенотипические различия, включая различия в локализации, характере, и тяжести суставных симптомов, между мужчинами и женщинами из одной и той же семьи. Относительная роль внешних воздействий, та-ких как эстроген или Х-связанные генетические факторы, не понятна.
Имеются вопросы относительно того, представляет ли синдром гипермобильности верхний предел варианта нормы мобильности суставов или же он отражает слабовыраженное нарушение соединительной ткани. В подтверждение последней точки зрения стигмата - генерализованное поражение соединительной ткани, включая марфаноидный хабитус. высокое небо, кожные стрии, гиперэластичную или тонкую кожу, варикозные вены и аномалии позвоничника, наблюдалась у некоторых пациентов с синдромом гипермобильности. Дополнительные исследования подтвердили повышенную распространенность пролапса митрального клапана у людей с гипермобильностью, но данная связь вызывала споры.
Биохимические и молекулярные исследования подтвердили классификацию синдрома гипермобильности, как нарушения соединительной ткани. Анализ коллагена образцов кожи от пациентов с синдромом гипермобильности показал нарушение нормальных соотношений подтипов коллагена и аномалии микроскопической структуры соединительной ткани. В 1996 Британское общество ревматологии сообщило о выявлении мутаций в генах фибриллина в нескольких семьях с синдромом гипермобильности.
Несмотря на углубленные размышления, патогенез генерализованной разболтанности суставов при синдроме гипермобильности остается неясным. Кажется вероятным, что нормальное развитие и функция суставов требуют взаимодействия ряда генов, кодирующих структуру и сборку протеинов относящейся к суставам соединительной ткани. Хотя синдром гипермобильности может возникать в результате одной или более мутаций в данных генах, важность патогенетической классификации для педиатра общего профиля является скорее семантической, чем клинической проблемой.
Патогенез жалоб со стороны суставов у пациентов с синдромом гипермобильности можно лучше всего понять, рассмотрев основную структуру сустава. Степень мобильности сустава определяется крепостью и гибкостью окружающих мягких тканей, включая капсулу сустава, связки, сухожилия, мышцы подкожную ткань и кожу. Было сделано предположение, что избыточная подвижность суставов приводит к несоответствующему изнашиванию и разрывам суставных поверхностей и окружающих мягких тканей, что дает в результате симптомы, относимые за счет этих тканей. Клинические наблюдения нарастания симптомов, связанного с избыточным использованием гипермобильных суставов, служат еще одним подтверждением данной гипотезы. Недавние наблюдения также подтвердили снижение проприоцептивной чувствительности в суставах пациентов с синдромом гиперомобильности.
Подобные находки привели к предположению, что нарушенная сенсорная обратная связь способствует избыточной травме суставов у больных людей.
У детей с синдромом гипермобильности могут отмечаться разнообразные жалобы со стороны мышечно-скелетной системы. Наиболее распространенный симптом - боль в суставах, которая часто развивается после физической активности или занятий спортом, во время которых пораженный сустав (суставы) используется неоднократно. Боль может быть локализованной в одном или нескольких суставах или генерализованной и симметричной.
Хотя наиболее часто отмечается боль в колене, может страдать любой сустав, включая таковые позвоночника. Боль обычно является самокупирующейся по длительнсоти, но может рецидивировать при физической активности. Реже у детей может отмечаться ригидность суставов, миалгии, мышечные спазмы и неартикулярная (вне области сустава?) боль в конечностях. Хотя короткие эпизоды опухания суставов могут иметь место при синдроме гипермобильности, они редко встречаются и должны побуждать к рассмотрению альтернативного диагноза. В некоторых случаях возникновению симптомов предшествует недавний скачок роста, и больные женщины часто сообщают о предменструальных обострениях.
Поскольку симптомы обычно связаны с физической активностью, они имеют тенденцию обостряться ближе к концу дня. В отличие от артиритических нарушений, тугоподвижность по утрам - редкое явление у детей с синдромом гипермобильности. Напротив, они могут просыпаться ночью, жалуясь на боль в суставах или конечностях, особенно после активно проведенного дня. Часто у больных детей имеются подобные жалобы в семейном анамнезе или double-jointedness (двойное соединение?) в детском возрасте у родственников первого порядка. Дополнительно к относительно неспецифическим мышечно- скелетным жалобам, у некоторых пациентов в анамнезе может быть врожденная дисплазия бедра, рецидивирующая дислокация или подвывих сустава, разрывы связок или сухожилий, быстрое образование кровоподтеков, фибромиалгия или дисфункция височно-нижнечелюстного сустава.
Дополнительно к первичным проявлениям генерализованной гипермобильности суставов, физикальное обследование может выявить боль при манипуляции с суставами и, в редких случаях, слабовыраженную степень истечения (выпота). Признаки активного воспаления, включая значительную болезненность, опухание, красноту, ощущение тепла и лихорадку отсутствуют. Если такие признаки имеют место, они предполагают иной диагноз.
Обследование пациентов с синдромом гипермобильности также может выявить экстраартикулярные аномалии, которые более типичны для серьезных заболеваний соединительной ткани. Такие проявления включают pes planus, сколиоз, лордоз, genu valgum, латеральное смещение надколенной чашечки, марфаноидный хабитус, высокое небо, кожные стрии, истонченную кожу и варикозные вены.
Хотя у большинства пораженных детей все же отсутствуют отклонения со стороны сердечно-сосудистой системы, у подгруппы пациентов могут отмечаться признаки пролапса митрального клапана (ПМК). Как отмечалось ранее связь ПМК с синдромом гипермобильности является спорной. Хотя ранние исследования указывали на повышенную распространенность ПМК у таких пациентов, более свежие исследования с использованием более строгих эхокардиографичесикх критериев диагностики ПМК поставили данную связь под сомнение.
Однако, серьезные сердечно-сосудистые отклонения наблюдаются при некоторых заболеваниях соединительной ткани, при которых тоже имеет место гипермобильность. По этой причине любому ребенку с гипермобильностью и подозрительными симптомамми со стороны сердца или физикальными проявлениями требуется дальнейшее обследование кардиолога.
ДИАГНОСТИКА
Ключом к постановке диагноза синдрома гипермобильности является точная оценка ребенка на признаки генерализованной разболтанности суставов. Это осуществляется с помощью 5 простых клинических приемов, которые не требуют специального оборудования и могут быть выполнены любым врачом об-щего профиля в течении 30-60 сек. Синдром гипермобильности может наблюдаться в любом возрасте.
Следует заметить, что разболтанность суставов у пациентов с синдромом гипермобильности фактически всегда является симметричной, за исключнием случаев наличия других мышечно-скелетных аномалий, которые могут ограничивать движения суставов. Кроме того, некоторые считают гиперэкстензию всех 5 пальцев, а не только 5-го, физикальным проявлением, которое необходимо исследовать при синдроме гипермобильности.
Разработанное Carter и Wilkinson и позже модицифированное Beighton для исследо-вания больших популяций, данное исследование стало наиболее широко принятым методом скрининга с целью выявления генерализованной гипермобильности. Оно хорошо коррелирует с более количествен-ными инструментальными методами. Пациенты оцениваются по 9 бальной шкале, при этом 1 балл дает-ся за каждый участок гипермобильности. Баллы затем суммируют, и получают общий показатель или по-казатель Beighton. Показатель Beighton 4 или более баллов обычно считают характерным для генерали-зованной гипермобильности.
Расчет показателя Beighton
НЕСПОСОБЕН ВЫПОЛНИТЬ (0 очков)
СПОСОБЕН ВЫПОЛНИТЬ (1 очко)
Соприкосновение большого пальца с предплечьем
Читайте также:


