Подагра что это такое и как лечить беременным
Подагра — это недуг, вызываемый нарушением нормального обмена веществ, при котором в суставах происходит отложение солей мочевой кислоты. У женщин подагра при беременности встречается довольно часто, поэтому если есть склонность к развитию осложнений, важно предупредить об этом доктора, благодаря чему удастся контролировать состояние и своевременно лечить.

Причины заболевания и его симптоматика
У беременных заболевание может быть спровоцировано такими факторами:
- нарушение желчно-кислотного баланса;
- изменения в обмене веществ;
- увеличение веса, ожирение;
- генетическая предрасположенность;
- повышение кровяного давления;
- обезвоживание;
- отсутствие физических нагрузок, когда женщина в положении ведет малоподвижный образ жизни;
- неправильное питание — чрезмерное употребление какао и шоколада, чая и кофе, гороха и субпродуктов;
- нарушение режима питания — беременная живет то впроголодь, то объедается;
- почечная недостаточность или иные заболевания, провоцирующие замедленный вывод мочевой кислоты из организма.
Подагра у беременных имеет явно выраженные симптомы, первыми из которых станут:
Рассматриваемое заболевание, в том числе и у будущей матери, подразделяют на несколько видов:
- Острая подагра. Отличается повышением температуры тела, болями в суставах и головными болями, а также общей слабостью.
- Подострая форма. Отличается неявно выраженным болевым синдромом.
- Ревматоидная. Проявляется болью в малых суставах кистей рук.
- Псевдофлегмозная. Отличается наличием озноба и лихорадки.
Диагностика подагры при беременности
Часто для самой беременной приступы подагры проходят незаметно или же принимаются за проявления других заболеваний. Поэтому для диагностики используются несколько методов, среди которых:
- Общие анализы крови и мочи, которые помогут определить присутствие воспалительных процессов, развивающихся в организме беременной.
- Исследования кровяной плазмы, выявляющие в ней количество мочевой кислоты.
- Рентген для выявления отложений солей уратов.
- УЗИ-исследование.
- Осмотр у ревматолога.
Однако стоит помнить, что не все из этих методов будут безопасными для плода, а потому врач, назначающий их, тщательно определяет целесообразность процедуры.
Методы лечения заболевания
Полностью излечиться от подагры практически невозможно. Но можно нивелировать ее проявления, что наиболее важно в период вынашивания ребенка. Лечить этот недуг можно только комплексно: следует направить усилия для очищения организма и нормализации метаболизма, а также использовать некоторые препараты, разрешенные при беременности.
- Соблюдение строгой диеты. Беременная исключает из своего рациона жирное, соленое, острое.
- Обильное питье. В день рекомендуется пить не менее 2 л воды, однако беременной стоит выполнять эту рекомендацию с осторожностью, дабы не спровоцировать появление отеков.
- Нормализация графика питания. Будущая мама не должна ни голодать, ни объедаться, принимать пищу стоит вовремя.
- Тщательный подбор обуви. Она должна отличаться легкостью, удобством и обязательно отсутствием каблуков.
- Контроль за набором веса. Известно, что лишний вес провоцирует много осложнений, в том числе и подагру.
- Ведение здорового и активного образа жизни.
Лечить данный недуг народные целители предлагают с помощью следующих рецептов:
- 20 г цветков бузины заливают кипящей водой и оставляют в термосе ночь, а с утра процеживают и употребляют по 1 стакану три раза на день.
- Смесь из 3-х раздавленных головок чеснока и трех измельченных лимонов заливают 7 стаканами кипятка и настаивают сутки, после чего отцеживают и принимают по 2 столовой ложки полученного настоя ежедневно.
- 6 ч. л. мелко изрубленного лаврового листа смешивают с 1 чайной ложкой хвои можжевельника и 6 ст. л. сливочного масла. Полученной мазью следует натирать больной сустав.
Подагра у беременных — заболевание достаточно распространенное, и для его успешного лечения следует выполнять предложенные выше предписания, которые и так необходимы для успешного протекания беременности. Женщине стоит тщательно следить за весом, вести активную жизнь, правильно и своевременно питаться, выполнять небольшие физические нагрузки, носить удобную обувь и одежду.
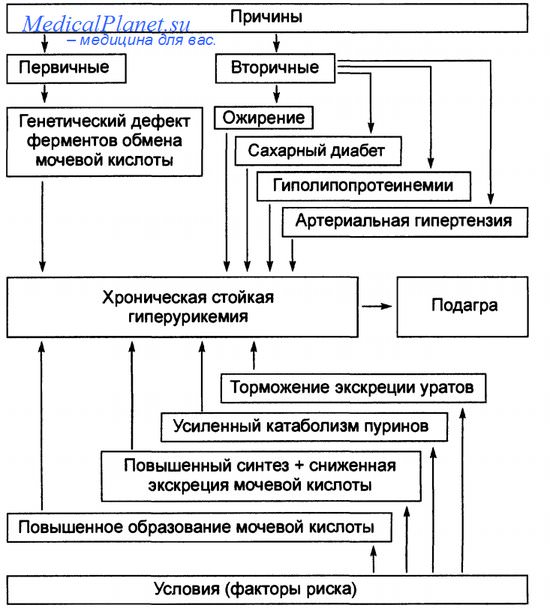
Подагрой называют заболевание суставов, связанное с нарушением обмена веществ. Из-за неправильного метаболизма соли мочевой кислоты не выводятся из организма, а откладываются в суставах. Этот недуг был известен ещё во времена Гиппократа. Тогда заболевание называли недугом королей. Сегодня подагра встречается крайне редко — приблизительно у трёх людей из тысячи. Как правило, это мужчины, переступившие порог сорокалетия. Но иногда подагрой болеют и дети.
Причины
К основным причинам заболевания относят влияние на организм будущей мамы следующих факторов:
- нарушение обмена веществ;
- изменение жёлчи - кислотного баланса в организме;
- обезвоживание организма;
- лишний вес, ожирение;
- отсутствие физических нагрузок, малоподвижный образ жизни;
- генетическая предрасположенность к заболеванию;
- повышенное артериальное давление;
- нарушение обмена липидов в крови;
- неправильное питание (злоупотребление такими продуктами, как: кофе, какао, шоколад, чай, горох, чечевица, субпродукты, красное мясо, любые спиртные напитки);
- не соблюдение режима питания;
- замедленный процесс выведения из организма мочевой кислоты, к примеру, при почечной недостаточности.
Симптомы
Первыми признаками подагры у будущих мам являются:
- общая интоксикация организма;
- перевозбуждение или наоборот сонливость, усталость;
- сильные болезненные ощущения в суставах (усиливающиеся при их разгибании или надавливании);
- резкие приступы боли ночью или ранним утром (в периоды минимального поступления в организм жидкости);
- видимое воспаление области сустава, появление шишки;
- ограничение движения поражённого участка;
- судороги;
- повышение температуры тела.
Специалистами диагностируются следующие виды заболевания суставов:
- острая подагра (характеризуется повышенной температурой тела, сильной болью в суставах, общим недомоганием, головными болями);
- подострая (проявляется незначительным болевым синдромом);
- ревматоидная (появляются болезненные ощущения в малых суставах кистей рук);
- псевдофлегмозная (этому виду болезни свойственны озноб, лихорадка, сильный воспалительный процесс в организме).
К основным методам диагностики болезни относятся следующие процедуры:
- общий анализ крови и мочи на наличие в организме воспалительного процесса;
- исследование крови на концентрацию мочевой кислоты;
- рентгенологическое обследование суставов на отложение кристаллов уратов;
- УЗИ;
- консультация ревматолога.
Стоит обратить внимание, что в период вынашивания ребёнка некоторые методы диагностики недопустимы и перед назначением необходимого обследования врач учитывает все возможные последствия, способные повлиять на формирование и развитие плода.
Осложнения
Чем опасна подагра для будущей мамы:
- поражением почек;
- почечной недостаточностью;
- нарушением работы внутренних органов;
- деформацией ставов, приводящей к инвалидности;
- ишемической болезнью сердца;
- летальным исходом в запущенных случаях.
Чтобы избежать нежелательных последствий подагры необходимо при появлении первых симптомов заболевания незамедлительно обратиться к врачу и придерживаться назначенного им лечения.
Лечение
При появлении симптоматики заболевания необходимо незамедлительно обратиться к врачу во избежание серьёзных последствий. Подагра относится к неизлечимым заболеваниям. Однако есть способы, которые помогут свести к минимуму болезненные ощущения и устранить основные признаки болезни. Для этого необходимо соблюдать следующие правила:
- придерживаться специальной диеты, исключающей из рациона жирную, солёную, острую пищу. Кроме того, необходимо ограничить употребление красного мяса, кофе, чая, шоколада, какао, бобовых.
- Соблюдать оптимальный питьевой режим. Количество выпиваемой будущей мамой жидкости не должно быть менее двух литров в день (преимущественно очищенной не газированной воды).
- Избегать голодания и жажды.
- Перейти на дробное питание (небольшими порциями 5-6 раз в день).
- Тщательно подбирать обувь. Она должна быть максимально комфортной, без каблуков.
- Следить за набором веса. Лишние килограммы способствуют нарушению обмена веществ и усугублению болезни.
- Вести активный образ жизни. Для беременных в наше время есть масса всевозможных занятий спортом. Это может быть бассейн, йога, фитнес для будущих мам и просто ежедневные прогулки на свежем воздухе.
- Строго соблюдать все рекомендации врача и исключить возможность самолечения.
Врач после проведения необходимого обследования и установления точного диагноза, как правило, назначает комплексное лечение, которое включает в себя такие важные моменты:
- очищение организма при помощи разгрузочных дней и специальных препаратов;
- правильное распределение физической активности;
- миостимуляция (воздействие импульсным током на мышцы тела);
- термотерапия (косметические и физиотерапевтические процедуры);
- иглорефлексотерапия (иглоукалывание, во втором триместре беременности противопоказано);
- симптоматическое лечение (направлено на устранение отдельных симптомов, например, в случае повышения температуры тела назначаются жаропонижающие средства и так далее);
- в период ремиссии применяются грязевые или парафиновые аппликации на суставы;
- в случае отсутствия острой формы подагры лечащий врач может порекомендовать санитарно - курортное лечение;
- в период реабилитации проводится фитотерапевтический курс;
- на протяжении лечения необходимо строго придерживаться диеты и следить за набором веса.
Профилактика
Предотвратить развитие подагры можно, придерживаясь следующих советов:
- вести активный образ жизни;
- соблюдать режим принятия пищи;
- придерживаться основ здорового питания;
- избегать не контролированного набора веса;
- внимательно следить за изменениями в здоровье и своевременно обращаться к врачу;
- в случае уже имеющейся подагры необходимо периодически посещать терапевта или ревматолога и проходить комплексное обследование.
Иногда у женщин можно наблюдать заболевание подагра при беременности. Эта болезнь возникает вследствие неправильного обмена веществ. Суставы страдают от накопления солей мочевой кислоты, которая не выводится с организма. Подагра в индивидуальных случаях влияет на нервную систему, поэтому беременная женщина может испытывать непреодолимую сонливость или нервозность.

Причины возникновения
При нарушениях обменных процессов содержание мочевой кислоты в крови значительно превышает норму. Вследствие чего в полостях соединений откладываются кристаллы натриевой соли, которые образовывают подагрические узлы. Можно выделить несколько причин, запускающих этот патологический процесс:
- нарушение кислотно-щелочного баланса;
- дегидратация организма;
- избыточная масса тела;
- малоподвижный образ жизни;
- наследственное предрасположение;
- гипертония;
- сбой в липидном обмене;
- злоупотребление продуктами, содержащими мочевую кислоту, например, чечевицей;
- заболевания почек;
- несбалансированный рацион.
Симптомы болезни
При беременности симптоматика заболевания может некоторое время не проявляться. Первые признаки патологических процессов могут обнаружиться после существенного прогрессирования подагры. Симптомы болезни:
- признаки отравления организма;
- сбои в работе нервной системы, например, раздражительность;
- боль в соединении, которая усиливается при нажатии;
- резкие болевые ощущения в ночное время;
- образование шишки на суставе, покраснение;
- ограниченная подвижность соединения;
- непроизвольное сокращение мышц;
- повышение температур тела.
Диагностические мероприятия
В период беременности нельзя проходить процедуры для диагностики, которые могут навредить плоду. К ним можно отнести рентген. Лечащий врач должен учитывать это при назначении всех исследований. Диагностические мероприятия, которые помогут установить верный диагноз:
- Анализы крови и мочи для выявления воспаления.
- Биохимическое изучение крови на количество мочевой кислоты.
- УЗД поможет определить степень поражения.
- Тактильный и визуальный осмотры ревматолога.
- Пункция синовиальной жидкости для выявления моноурата натрия.
При диагностических процедурах могут выявить такие виды подагры, представленные в таблице:
| Название | Характеристика |
| Острая подагра | Просматривается скопление кристаллизованных образований |
| Подострая форма | Обнаруживается воспалительный процесс |
| Ревматоидная | Видны ревматоидные деформации сустава |
| Псевдофлегмонозная | Выявляется воспаление и повышение СОЭ |
Лечение заболевания
Терапию при подагре во время беременности может назначать только специалист. Для успешного лечения необходимо придерживаться определенных правил. Они помогут снять неприятную симптоматику, предотвратят распространение заболевания, улучшат самочувствие. Рекомендации, которых необходимо придерживаться:
- Правильное питание. С ежедневного рациона нужно исключить соленое, жирное, острое. Употреблять чай, кофе, какао и бобовые в ограниченном количестве.
- Пить достаточно воды на протяжении дня.
- Питаться регулярно, желательно небольшими порциями 5—6 раз в день.
- Носить ортопедическую обувь.
- Контролировать свой вес, он должен быть в пределах нормы для беременных.
- Заниматься спортом, который предусмотрен для женщин в положении.
Чтобы достичь оптимального терапевтического эффекта, лечащий врач может назначить миостимуляцию, иглорефлексотерапию, термотерапия, фитотерапевтический курс. А также необходимо делать разгрузочные дни и вести активный образ жизни.
Для лечения подагры подойдут методы нетрадиционной терапии. Эффективно можно использовать компрессы. Действенные рецепты:
- Взять 50 г морской соли и смешать с таким же количеством меда. Смесь положить на марлю и накрыть поврежденный участок. Затем зафиксировать, подержать 6 часов.
- Смешать ромашку и бузину, залить водой. Кипятить 5 мин., после остывания намочить полученной жидкостью марлю и приложить на сустав.
Очень полезно пить чай из лечебных растений. Это поможет восстановить обменные процессы в организме. При подагре рекомендуют заваривать ромашку, мелису и липу. Перед началом терапии с помощью народных средств нужно проконсультироваться с врачом и убедиться в отсутствии аллергических реакций на любые компоненты, которые будут использоваться для лечения.
Беременность — это этап в жизни женщины, где она испытывает много изменений с ее телом и вызывает многие симптомы беременности, такие как перепады настроения, удержание воды, аллергические реакции, тошнота и болезненность груди. Знаете ли вы, что у беременных женщин также может проявляться подагра при беременности? Причины заболевания подагры.

Подагра при беременности
Подагра при беременности встречается редко, но это происходит, и женщины подвергаются более высокому риску развития подагры во время беременности. Почему это происходит? Из-за повышенного веса во время беременности и измененных гормональных уровней это может привести к снижению уровня мочевой кислоты. Что приводит к подагре у беременных женщин, которые неспособны контролировать производство мочевой кислоты в течение этого периода. Женщины, у которых есть семейная история подагры, подвергаются более высокому риску развития подагры во время беременности, и те женщины, уже испытавшие подагру до беременности, также подвергаются более высокому риску.
Мочевая кислота кристаллизуется и осаждается в суставах, сухожилиях или тканях, окружающих сустав, и может влиять на большой палец, пальцы, локоть, запястье, лодыжку и колено у беременных женщин. Очевидно, что это затрудняет сон из-за боли, но симптомы могут также включать усталость и лихорадку. Как распознать подагру?
Очень важно лечить подагру во время беременности, чтобы ограничить дискомфорт, который она может вызвать. Рекомендуется ограничивать прием лекарств во время беременности, лучше достичь оптимальных уровней мочевой кислоты с помощью образа жизни и диетических изменений. Во-первых, обязательно выпивайте много воды каждый день, по крайней мере, от 8 до 12 стаканов. Вода поможет разбавить мочевую кислоту и вымыть ее из почек. Употребление большого количества воды также поможет избежать удержания воды в качестве общего симптома во время беременности, а также будет способствовать улучшению метаболизма.
Следуйте диете при подагре, ограничивая красное мясо, домашнюю птицу и другое мясо. Избегайте мясных продуктов и морепродуктов полностью. Вы должны избегать чрезмерного потребления белка, так как это ухудшит вашу подагру. Нулевая толерантность к алкоголю, но это уже распространено среди беременных женщин. В основном, есть большинство ваших ежедневных калорий как сложные углеводы, такие как свежие фрукты, овощи, бобовые, хлеб из цельного зерна, пасты и рис. Тщательно спланируйте свою диету с вашим врачом, чтобы избежать каких-либо недостатков в питании.
Недавнее исследование показало, что беременные женщины, которые потребляли диеты не с высоким содержанием фруктозы во время беременности, испытывали более высокие уровни триглицеридов и мочевой кислоты. Мочевая кислота может привести к подагре, если не будете осторожны. Полезные свойства куркумы для организма человека.

Что касается медикаментов, то в исследовании, проведенном в Израиле в 2010 году, говорится, что колхицин безопасен во время беременности.
Исследователи следили за 238 женщинами, которые принимали колхицин во время беременности, и 964 — нет. Обратите внимание, что менее 1% принимало колхицин для лечения подагры, оно в основном использовалось для лечения средиземноморской лихорадки, которая в основном поражает людей еврейского, турецкого, армянского или арабского происхождения. Колхицин часто используется для лечения этой болезни, которая приводит к воспалению и лихорадке. Это радикально повышает шансы женщины выносить ребенка до срока. В конце концов, они обнаружили, что у группы женщин, принимавших колхицин, было 4,7% младенцев, родившихся с крупными врожденными дефектами. По сравнению с 3,2% младенцев, которые не подвергались воздействию колхицина. Таким образом, не было никакой статистической разницы, чтобы предположить, что колхицин может нанести вред плоду.
Но из этого исследования были некоторые важные соображения. Мамы, которые принимали колхицин во время беременности, рожали своих младенцев в 39 недель, по сравнению с 40 неделями для незащищенных детей. 15% младенцев родились преждевременно по сравнению с 6%, опять же для незащищенных детей. Средний вес при рождении для пациентов, инфицированных колхицином, составил 6,6 фунтов против 7,3 фунтов. Всегда проконсультируйтесь с вашим врачом. Но если вы можете избежать лечения подагры колхицином, попробуйте сделать это, хотя, как вы можете видеть, нет никаких доказательств того, что это действительно вредно. Но почему бы не обойтись без лекарств во время беременности. Польза глюкозамина и гиалуроновой кислоты.
Первичная подагра — это форма острого и хронического артрита, при котором в моче присутствуют кристаллы урата натрия и нередко повышено содержание уратов в сыворотке крови. Болезнь была предметом многих обзоров, из которых особенно можно рекомендовать два: Wyngaarden, Kelley и Seegmiller.
Хотя подагра характерна для взрослых мужчин, могут болеть и женщины. В различных выборках больные женщины составляют в среднем около 5%. Среди больных фремингемской популяции, средний возраст которых равен 58 годам, около 15% случаев приходятся на долю женщин.
Когда заболевают женщины, средний возраст первого приступа, как и у мужчин, составляет 45—50 лет [Turner et al.]. Однако в небольшом проценте случаев (10—40%) заболевают женщины, еще активно менструирующие [Turner et al., Delbarre et al.]. В большой французской выборке примерно у 15% больных подагрой женщин в момент первой атаки менструальный цикл был абсолютно нормальным [Delbarre et al.].
Предположительно женщины болеют более тяжело [Wyngaarden, Kelley], хотя основные черты болезни такие же, как у мужчин.
Среди страдающих подагрой женщин описаны случаи нефролитиаза, однако не столь частые, как у мужчин [Delbarre et al. Schilling]. В то же время имеются убедительные данные о том, что нарушение почечной функции в результате уратной нефропатии более выражено у страдающих подагрой женщин, чем у мужчин [Delbarre et al.], и не исключена большая склонность женщин к гипертензии. В некоторых случаях острые приступы обусловленного подагрой артрита могут совпадать с менструациями [Talbott] или прекращением приема эстрогенов [Friedman, Little].
Обзор опубликованных случаев беременности при подагре сделали Talbott, Batt и сотр.. Нам известно еще одно сообщение [Mertz et al.], в котором упоминается 27-летняя женщина, в течение 5 лет страдающая острой подагрой, протекавшей на фоне гиперлипопротеидемии IV типа; эта женщина забеременела в возрасте 23 лет и 8 мес спустя родила недоношенного ребенка, умершего в период новорожденности. Никаких других подробностей относительно беременности не приведено.
У некоторых больных подагрой беременности протекали без выраженных осложнений [Масе, Francon et al.], иногда после родов боли в суставах частично исчезали. У некоторых женщин отмечено обострение подагрического артрита в послеродовый период [Friedman, Little, Loeffler]. Mace описал у наблюдавшейся им женщины послеродовое повышение уровня мочевой кислоты в сыворотке крови без усиления клинических симптомов.
Значительный интерес представляют несколько документированных случаев подагрической нефропатии, при которых беременность протекала с азотемией.
Friedman и Little сообщили о женщине 29 лет из семьи, отягощенной подагрой, страдавшей этим заболеванием в течение 6 лет. У нее в анамнезе было 2 неосложненные беременности и 2, окончившиеся спонтанным выкидышем. На 34-й неделе беременности у больной развилась преэклампсия, за которой последовала явная уремия. Состояние было угрожающим, в связи с чем прибегли к стимуляции родов окситоцином. Родившийся ребенок с массой тела 1550 г остался в живых.
После родов состояние женщины быстро улучшилось, и функция почек как будто бы нормализовалась. Следующая беременность протекала с тяжелыми приступами подагры в I триместре. Женщине была сделана элективная гистеротомия и перевязка труб. Во время операции функция сердечно-сосудистой системы и почек не нарушалась.
Weingold описали больную подагрой, в акушерском анамнезе которой были 3 спонтанных выкидыша, преждевременные и срочные роды. При 2 более подробно описанных беременностях отмечена легкая азотемия, причем при второй из них — резкая гиперурикемия. Преэклампсия не развилась и в остальном течение беременности ничем не осложнялось. За обеими беременностями последовало обострение подагры.
Lee и Loeffler сообщили о женщине с как будто бы подагрической нефропатией, анемией, азотемией и легкой гипертензией. Беременность завершилась кесаревым сечением на 37-й неделе. Подобно пациентке, описанной Weingold, состояние этой женщины во время беременности никогда не достигало критического; до появления клинических признаков подагры у нее было несколько неосложненных беременностей, заканчивавшихся срочными родами.
Batt и сотр. описали больную подагрической нефропатией, у которой были 2 беременности, осложненные анемией и выраженной азотемией. При второй беременности имела место потеря соли почками, а увеличив потребление соли, удалось частично устранить прогрессирующую почечную недостаточность. Из-за стойкой гипертензии пришлось индуцировать роды.
Некоторые авторы рекомендовали применять во время беременности на фоне подагры пробенецид, обильное питье и в случае необходимости колхицин. Weingold наблюдал болезнь гиалиновых мембран у доношенного ребенка, мать которого лечилась пробенецидом и колхицином, но в других случаях подобных последствий как будто не отмечали. Мы не нашли сообщений об опыте лечения подагры во время беременности аллопуринолом.
Приведенный выше обзор четко показывает, что подагра и беременность могут сочетаться и не столь редко, как обычно думают врачи или описывают в литературе, и что при подагрической нефропатии беременность иногда опасна. Снижение плодовитости не доказано, хотя оно не было бы неожиданным в отношении индивидуумов, страдающих хроническим заболеванием. Беременность может, но не обязательно, сделать приступы артрита более редкими; у некоторых больных после родов наблюдается обратное.
Подагра нередко имеет семейный характер, и наследование ее, так же как бессимптомной гиперурикемии, доказано. Однако за исключением определенных редких форм подагры, наследуемых как сцепленный с Х-хромосомой рецессивный признак, генетические аспекты заболевания плохо освещены; предполагалось и доминантное и мультифакториальное наследование. Этот вопрос критически рассмотрели Wyngaarden и Kelley, подчеркнувшие гетерогенность подагры и необходимость изучения механизмов и типов наследования в отдельных семьях.
Генетическая консультация в целом не имеет особого значения при этом заболевании, обычно сравнительно доброкачественном. Если суммировать имеющиеся данные, можно привести следующие цифры [Smyth]: около 25% родственников больных подагрой будут иметь гиперурикемию, а из них у 20% (примерно, 5% родственников) будет клинически выраженная подагра. Принято считать [Seegmiller, Wyngaarden, Kelley], что у заболевших сыновей больных женщин подагра бывает особенно тяжелой.
. или: Подагрический артрит
- Взрослые
- Дети
- Беременные
- Акции
- Симптомы
- Формы
- Причины
- Диагностика
- Лечение
- Осложнения и последствия
- Профилактика
- Дополнительно
Симптомы подагры у беременной
- Чаще всего заболевание начинается с воспаления сустава большого пальца стопы. Значительно реже подагра начинается с поражения лучезапястных, коленных суставов и мелких суставов кистей рук.
- Первый приступ подагры, как правило, возникает ночью.
- Боль в суставе крайне интенсивная.
- Отмечается припухлость пораженного сустава.
- Кожа над суставом краснеет, становится горячей на ощупь.
- Нередко повышается общая температура тела.
- Приступ длится от 1 до 10 дней и способен проходить самостоятельно.
- При отсутствии лечения через некоторое время приступы повторяются, вовлекая в процесс все новые и новые суставы.
- При длительном течении и отсутствии медицинского контроля за заболеванием кристаллы солей мочевой кислоты откладываются в различных тканях и органах в виде тофусов – плотных узлов, которые могут самопроизвольно вскрываться с выделением содержимого в виде пастообразной белой массы. Излюбленные места образования тофусов – ушные раковины, подкожная клетчатка в области локтевого, коленного сустава, пальцев кистей и стоп. Встречаются они и в костной ткани, и во внутренних органах.
- Из внутренних органов чаще всего поражаются почки. Отложение кристаллов ведет к развитию мочекаменной болезни со значительным нарушением функции почек.
Формы подагры у беременной
Выделяют три формы подагры, которые представляют собой последовательно сменяющие друг друга стадии развития заболевания:
- острый подагрический приступ – ему свойственно резко возникшее воспаление в суставе (внезапная интенсивная боль, припухлость, покраснение кожи над суставом). Приступ длится от 1 до 10 лней, может проходить самостоятельно;
- межприступный период – благоприятный отрезок времени, характеризующийся отсутствием клинических проявлений;
- хроническая тофусная подагра – далеко зашедшая стадия заболевания, связанная с отложением солей мочевой кислоты в коже, подкожной клетчатке, внутренних органах в виде плотных узлов (так называемых тофусов), нарушением функции почек вследствие развития мочекаменной болезни.
Причины подагры у беременной
Обязательным фактором риска развития подагры является повышение уровня мочевой кислоты.
Существует ряд факторов, способствующих увеличению концентрации мочевой кислоты в организме, они играют роль в развитии подагры и в провокации обострения заболевания:
- ожирение;
- повышенное артериальное (кровяное) давление;
- прием алкоголя, особенно пива (в большей степени способствует повышению уровня мочевой кислоты в крови);
- постоянное переедание, употребление большого количества продуктов, содержащих пуриновые основания (вещества, превращающиеся в организме в мочевую кислоту): мяса, жирной рыбы, бобовых, шоколада, кофе, красной икры и др.;
- генетические дефекты образования и выведения мочевой кислоты из организма;
- прием некоторых лекарственных препаратов, например, мочегонных, химиотерапевтических средств;
- различные сопутствующие заболевания, чаще всего инфекционной природы;
- травмы сустава, в том числе и микротравмы;
- хирургические вмешательства.
Врач терапевт поможет при лечении заболевания
Диагностика подагры у беременной
Лечение подагры у беременной
Перед назначением лечения необходима консультация акушера-гинеколога.
Основные принципы лечения подагры следующие.
- Быстрое купирование острого подагрического приступа. Для этой цели используются:
- нестероидные противовоспалительные препараты;
- при отсутствии эффекта от последних или невозможности их назначения используют глюкокортикостероидные гормоны внутрисуставно или внутрь.
- Предотвращение повторных подагрических атак и профилактика осложнений. Достигается с помощью поддержания оптимального уровня мочевой кислоты в крови (менее 360 мкмоль/л). Существует 2 вида препаратов, снижающих содержание мочевой кислоты в организме:
- препараты, препятствующие образованию мочевой кислоты;
- препараты, способствующие выведению мочевой кислоты через почки. Эти препараты назначаются на постоянный прием и подбираются врачом, исходя из индивидуальных особенностей пациента – уровня мочевой кислоты, стадии заболевания, функционального состояния почек.
Осложнения и последствия подагры у беременной
- При адекватном лечении подагра протекает благоприятно.
- При отсутствии медицинского контроля и должного лечения развивается мочекаменная болезнь, в тяжелых случаях с исходом в почечную недостаточность.
- Нарушенная функция почек становится причиной повышения артериального давления.
Профилактика подагры у беременной
- Снижать избыточную массу тела.
- Контролировать артериальное (кровяное) давление.
- Избегать переохлаждения и простудных заболеваний.
- Носить удобную обувь, не допускать даже малейших травм суставов.
- Не прекращать прием назначенных врачом препаратов.
- Контролировать уровень мочевой кислоты в крови: в начале лечения – раз в 2-4 недели, в дальнейшем – каждые полгода.
- Соблюдать диету: при подагре нельзя переедать и голодать, поскольку недоедание наравне с избыточным потреблением пищи способствует повышению уровня мочевой кислоты в крови.
- Следует исключить из рациона: мясо, бульоны, копчености, консервы, жирные сорта рыбы, икру, шоколад, бобовые, острые и соленые блюда, пряности, крепкий чай, кофе, какао, кондитерские изделия с жирным кремом, виноград и продукты из него, алкоголь.
- Разрешены: овощные, молочные супы, курица, мясо кролика, нежирные молочные продукты, не шоколадные кондитерские изделия, овощи — капуста белокочанная, морковь, картофель, огурцы, кабачки, баклажаны; зеленый чай, чай с лимоном, чай с добавлением молока, кальмары, макаронные изделия, черный и белый хлеб, фрукты и ягоды (кроме малины). Приветствуются минеральные воды, кисломолочные напитки, морсы, поскольку они способствуют ощелачиванию мочи и выведению мочевой кислоты из организма.
- Регулярное посещение акушера-гинеколога (1 раз в месяц в 1-м триместре, 1 раз в 2-3 недели во 2-м триместре и 1 раз в 7-10 дней в 3-м триместре).
- Своевременная постановка беременной на учет в женской консультации (до 12 недели беременности).
Дополнительно подагры у беременной
Основным звеном в развитии заболевания является повышенное содержание в организме мочевой кислоты. Это может быть связано с избыточным ее образованием, вызванным:
- чрезмерным поступлением с пищей пуриновых оснований (вещества, которые в процессе распада в организме превращаются в мочевую кислоту);
- усиленным распадом пуринов при проведении противоопухолевой терапии и/или нарушением выведения их из организма, например, при почечной недостаточности.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Выбрать подходящего врача терапевт
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Читайте также:


