Травма нервов на уровне голеностопного сустава и стопы

Диагностика и лечение заболевания периферических нервов стопы и голеностопного сустава весьма непростая клиническая и хирургическая проблема. Причинами заболеваний нервов могут быть интенсивные повторяющиеся перегрузки либо одномоментная травма стопы или голеностопного сустава.
Причиной болевого синдрома в пяточной области могут быть различные состояния — подошвенный фасциит, стрессовый перелом пяточной кости или подпяточный бурсит, — однако при хронических болевых синдромах всегда необходимо исключать в т.ч. сдавление латерального подошвенного нерва.
Многочисленные анатомические исследования позволили нам сполна оценить всю сложность анатомического строения этого участка тела человека. Задний большеберцовый нерв делится на три ветви: медиальный пяточный нерв, латеральный и медиальный подошвенный нерв.
Примерно у 5-15% пациентов с хроническим некупируемым болевым синдромом в пяточной области их страдания связаны со сдавлением этого нерва. Подобные состояния встречаются как у спортсменов, так и людей, не занимающихся спортом. Большинство случаев этого состояния составляют бегуны, однако оно описано также у футболистов, танцоров, теннисистов, легкоатлетов, бейсболистов и баскетболистов. Средний возраст спортсменов, согласно исследованиям, составляет 38 лет, 88% из них мужчины.
Пациенты со сдавлением латерального подошвенного нерва предъявляют жалобы на хроническую боль в пяточной области. Эта боль нередко усиливается при ходьбе или беге. Часто болевые ощущения в большей степени выражены по утрам. За исключением случаев более проксимального сдавления нерва, пациенты обычно не описывают онемение в пяточной области или стопе.
Осмотр пациента должно проводится с учетом анатомии этой области. Пальпация по ходу всего большеберцового нерва и его ветвей проводится для исключения его сдавления. Давление в этих точках позволяет воспроизвести характерные болевые ощущения с отражением боли вверх и вниз.
Наличие сдавления нерва невозможно подтвердить стандартными электродиагностическими методами исследования, поскольку этот нерв — чувствительный. Наличие добавочных мышц или объемного процесса можно подтвердить данными компьютерной томографии или МРТ.
Как и при других подобных состояниях, лечение пациентов со сдавлением начинается с консервативных мероприятий, при неэффективности которых может быть показано хирургическое лечение. Последнее обычно включает релиз тарзального канала с тщательным освобождением нервов. При наличии добавочной мышцы показано резекция ее гипертрофированной дистальной порции.
Отличные и хорошие результаты получены в 89% случаев, полное купирование болевого синдрома — в 83%.
Медиальный подошвенный нерв — это смешанный как двигательный и чувствительный нерв, иннервирующий внутреннюю поверхность подошвы, 1-3 пальцев и половину 4 пальца. Сдавление этого нерва легко отличить от других состояний на основании типичных данных анамнеза травмы этого нерва в результате прямого пересечения при открытом ранении или закрытого повреждения вследствие раздавливания. Редко можно встретить повреждение нерва вследствие хирургического вмешательства на стопе.
Сдавление медиального подошвенного нерва является классическим состоянием, наблюдаемым у бегунов (стопа бегуна). Половой предрасположенности у этого состояния не бывает, хотя чаще всего его описывают у мужчин. Также не описано связи сдавления медиального подошвенного нерва с возрастом пациентов. При обследовании большинства пациентов обнаруживается плоскостопе.
Обычно пациенты описывают ноющую или стреляющую боль в области медиального края свода стопы. Боль часто отражается в первые три пальца стопы, также может иррадиировать в область голеностопного сустава. Боль усиливается во время бега, однако может возникать, скажем, при обычно ходьбе по лестнице. Пациенты могут описывать связь болевого синдрома с использованием новых стелек или обуви.
Хирургическое лечение заключается в релизе медиального подошвенного нерва из спаек и рубцов.
Поверхностный малоберцовый нерв (ПМН) является ветвью общего малоберцового нерва. Он следует по передне-наружной поверхности голени и иннервирует малоберцовые мышцы. Далее нерв выходит подкожно выше наружной лодыжки делится на две ветви.
Средний возраст пациентов со сдавлением поверхностного малоберцового нерва составляет около 36 лет. Большинство пациентов составляют бегуны, встречаются также футболисты, кроме того синдром описан и у представителей других видов спорта: хоккей, теннис, ракетбол.
Согласно результатам клинических и анатомических исследований, сдавление поверхностного малоберцового нерва происходит в месте выхода его из-под фасции подкожно. В большинстве случаев на нерв оказывает давление край этой фасции. Дефекты фасции с формированием мышечной грыжи могут усиливать сдавление.
Хроническая нестабильность голеностопного сустава может быть весьма значимым фактором, предрасполагающим к постоянному перерастяжению нерва. Сдавление малоберцового нерва может быть может быть связано с прямой травмой нерва (за счет формирования ганглия), переломом малоберцовой кости, мышечной грыжей, повреждениями межберцового синдесмоза, отеком нижней конечности или, редко, объемными образованиями (опухолями).
Пациенты обычно рассказывают длительный анамнез болевого синдрома по наружной поверхности нижней трети голени и в области тыла стопы и голеностопного сустава. Около трети пациентов отмечают онемение и парестезии в зоне иннервации нерва. Иногда боль локализуется только на границе средней и нижней трети голени, может определяться локальной отек в этой области. Болевой синдром обычно усиливается при физической активности, это может быть ходьба, бег или приседания. Появление боли в ночное время нехарактерно. Консервативные мероприятия обычно не приводят к купированию болевого синдрома.
Примерно у 25% пациентов с синдромом сдавления поверхностного малоберцового нерва в анамнезе есть указания на травму конечности, чаще всего — повреждение связок голеностопного сустава.
Консервативное лечение повреждение поверхностного малоберцового нерва включает упражнение на укрепление мышц голени, использование фиксирующих брейсов, предотвращающих неправильную установку голеностопного сустава, и ношение ортопедических стелек.
Хирургическое лечение нейропатии малоберцового нерва заключается в его релизе.
Во время операции, после того, как в тканях будет обнаружен поверхностный малоберцовый нерв, выполняется его релиз путем рассечения фасции и спаек от места выхода нерва вниз и вверх. Нередко нерв оказывается сдавлен мышечной грыжей. Не следует пытаться каким-то образом реконструировать это грыжу.
Согласно результатам исследований с участием пациентов, которым выполнялась релиз и декомпрессия поверхностного малоберцового нерва, в той или иной мере выраженное купирование симптоматики можно ожидать в 75% случаев.
Однако у лиц, занимающихся спортом, результаты могут быть менее предсказуемыми.
Сдавление глубокого малоберцового нерва впервые описано Thompson в 1960 году, а в 1968 году Marinacci назвал это состояние передним тарзальным туннельным синдромом.
Глубокий малоберцовый нерв может подвергаться сдавлению на нескольких уровнях. Наиболее часто встречается передний тарзальный туннельный синдром, представляющий собой сдавление глубокого малоберцового нерва под нижним удерживателем разгибателей. Ранее у бегунов было описано сдавление тыльными остеофитами таранно-ладьевидного сустава и межплюсневой косточкой (добавочная косточка, расположенная между основаниями 1 и 2 плюсневых костей).
Причиной развития синдрома нередко является травма. У многих пациентов в анамнезе есть указания на многочисленные травмы связочного аппарата голеностопного сустава. В качестве провоцирующего фактора рассматривается ношение тесной обуви или лыжных ботинок. Бегуны-любители, выходя из дома, иногда могут прятать ключ от дома в шнуровке ботинка, этот ключ может становиться источником внешнего сдавления глубокого малоберцового нерва. Внешнее сдавление нерва может наблюдаться у спортсменов, выполняющих упражнения на пресс, фиксируя стопы под металлической перекладиной. Давление на нерв могут оказывать костные фрагменты при переломах или остеофиты дистального конца большеберцовой, таранной, ладьевидной, клиновидных или оснований плюсневых костей. Источником нейропатии глубокого малоберцового нерва может быть отек окружающих тканей или суставной ганглий.
Наконец, в последнее время наблюдается рост числа случаев повреждений глубокого малоберцового нерва, связанных с тотальным эндопротезированием голеностопного сустава, при котором используется передний доступ, предполагающий значительную мобилизацию сосудисто-нервного пучка и последующее ушивание глубоких слоев тканей, в т.ч. над глубоким малоберцовым нервом.
Сдавление глубокого малоберцового нерва наиболее часто наблюдается у спортсменов, занимающихся бегом, однако может встречаться также у танцоров и людей, чьи стопы в силу тех или иных причин подвергаются сдавлению или перерастяжению.
Пациенты с невралгией глубокого малоберцового нерва предъявляют жалобы на боль в области тыла стопы, которая может отражаться в первый межпальцевый промежуток. Как и при других синдромах сдавления нервов в области стопы и голеностопного сустава, необходимо исключить другие причины этого болевого синдрома, в частности, корешковый синдром исходящий из позвоночника. При сборе анамнеза следует заострить внимание на таких провоцирующих факторах, как ношение тесной обуви или некоторых виды физической активности (например, упражнения на пресс, при которых пациенты упирается передней поверхностью голеностопных суставов в металлический упор). Важны указания в анамнезе на травмы стопы и голеностопного сустава или хроническую нестабильность. При сдавлении нерва пациенты часто описывают усиление боли в ночное время.
Консервативное лечение включает модификацию обуви с тем, чтобы устранить внешнее давление тыл стопы и голеностопного сустава, и модификацию физической активности в пользу тех ее видов, которые не вызывают появление или усиление имеющейся симптоматики. Как и при невралгии поверхностного малоберцового нерва, возможно использование брейсов для голеностопного сустава, которые могут нивелировать боль, связанную с нестабильностью сустава. Может быть эффективным локальное введение глюкокортикостероидов.
Операция выполняется в условиях регионарной анестезии на уровне голеностопного сустава.
Уровень компрессии нерва обычно располагается на передней поверхности голеностопного сустава, тыльной поверхностм таранно-ладьевидного сустава или в первом плюснефаланговом сустав. На необходимом уровне выполняется разрез кожи.
В случаях, когда основным фактором развития невралгии глубокого малоберцового нерва выступает нестабильность голеностопного сустава, следует подумать о соответствующих реконструктивных вмешательствах на связочном аппарате. Если у пациента диагностируется передний компартмент-синдром, показана фасциотомия.
В течение первых 4-5 дней после операции пациент передвигается с использованием костылей и постепенно, по мере переносимости, начинает нагружать оперированную ногу. При расширенных вмешательствах иммобилизация голеностопного сустава продолжается 2 недели, после чего гипсовая шина еще на 2-4 недели меняется на ортопедический ботинок.
Пациентам со сдавлением глубокого малоберцового нерва, которым выполнялась хирургическая декомпрессия, удовлетворительные результаты получены в 80% случаев. Неудовлетворительные результаты обычно были связаны с внутренним повреждением нерва или нейропатиями, которые способствовали или усиливали проявления его компрессии и при которых обычно невролиз оказывался неэффективным. Наилучшие результаты лечения можно ожидать у пациентов со сдавлением нерва со стороны подлежащих костных структур или остеофитов. Если причиной заболевания является травма стопы, связанная с ее сдавлением, результаты будут менее благоприятные.
Икроножный нерв располагается между головками икроножной мышцы. Далее нерв следует вдоль края ахиллова сухожилия вместе с подкожными венами. Нерв сначала располагается по средней линии голени, а затем, перемещается за край ахиллова сухожилия.
На 2 см выше уровня голеностопного сустава икроножный нерв отдает ветви, одна из которых обеспечивает чувствительность наружной поверхности пяточной области. Ветви нерва также следуют к 5 плюсневой кости, обеспечивая чувствительность 5-го пальца. Таким образом, ветви нерва иннервируют задне-наружную поверхность нижней трети голени и голеностопного сустава, наружный край пяточной области и стопы и 5 -ый палец стопы.
Сдавление икроножного нерва может происходить на любом его участке. Описано несколько случаев переломов основания 5 плюсневой кости у бегунов с повреждением нерва. Повторные связочные повреждения голеностопного сустава могут приводить к фиброзу тканей и последующему сдавлению нерва. В качестве причин этого состояния описаны ганглии малоберцовых сухожилий или пяточно-кубовидного сустава.
Хирургические вмешательства на задней поверхности голени, могут быть причиной рубцовых изменений тканей вокруг проксимальных участков икроножного нерва. Реконструкции ахиллова сухожилия, открытая репозиция и внутренняя фиксация переломов пяточной кости, остеотомии пяточной кости, хирургические доступы, используемые при реконструкции связок или малоберцовых сухожилий, доступ для подтаранного артродеза — все это может быть причиной пересечения, тракционного повреждения икроножного нерва или формирования сдавливающих этот нерв рубцов.
У большинства пациентов с нарушением функции икроножного нерва в анамнезе есть указания на травмы голеностопного сустава, обычно это однократная или повторные травмы. Пациенты с длительно сохраняющимся после травмы голеностопного сустава болевым синдромом могут отмечать связь боли или онемения с нестабильностью сустава. Нередко пациентам сложно точно локализовать свои болевые ощущения, однако иногда удается обнаружить ограниченный очаг поражения нерва на протяжении того или иного его участка.
Консервативное лечение невралгии икроножного нерва требует обязательного выявления причины этого состояния. Изолированная невралгия икроножного нерва иногда хорошо поддается медикаментозной терапии. Если поражение нерва является вторичным на фоне хронической нестабильности голеностопного сустава, как и при невралгии поверхностного малоберцового нерва могут быть эффективны внешняя фиксация сустава брейсами, ортопедические стельки, модификация используемой обуви. При неэффективности консервативного лечения выполняют релиз икроножного нерва. Если сдавление нерва стало результатом перенесенного ранее хирургического вмешательства, результат релиза нерва может быть непредсказуемым.
Хирургическая декомпрессия нерва при объемных образованиях (рубцовые ткани, ганглии, фрагменты отрывных переломов) обычно всегда позволяет добиться удовлетворительного результата. Когда в ходе релиза обнаруживается неврома одной из ветвей нерва, хороший результат можно получить, удалив эту ветвь нерва вместе с невромой и погружением оставшейся культи нерва в здоровые мягкие ткани. Невралгия икроножного нерва, вызванная нестабильностью голеностопного сустава, эффективно купируется за счет стабилизации связочного аппарата сустава и не требует непосредственного вмешательства на самом нерве.
Сдавление или невралгия подкожного нерва являются нечастыми состояниями. Сдавление этого нерва обычно происходит в области коленного сустава, однако поскольку терминальные ветви нерва заканчиваются в области внутренней поверхности голеностопного сустава и стопы, пациенты нередко отмечают боль именно в этой зоне.
Поскольку сдавление нерва нередко происходит проксимально, необходимо выяснить, были ли у пациента в анамнезе травмы коленного сустава, операции на колене или подколенном сосудисто-нервном пучке, жалуется ли он на боль в колене. Прямая травма мягких тканей на любом участке по ходу нерва может приводить к рубцовым изменения этих тканей и сдавлению нерва. Нерв может быть поврежден при тех или иных травмах или операциях в этой области: венэктомия большой подкожной вены, перелом внутренней лодыжки.
Пациенты могут указывать на болевые ощущения по внутренней поверхности голеностопного сустава и стопы, однако локальная болезненность у них чаще всего локализуется в области внутреннего мыщелка бедра. При изолированном сдавлении подкожного нерва дефицита лвижений не будет.
Изредка на рентгенограммах можно обнаружить те или иные костные изменения, которые могут быть источником сдавления подкожного нерва, однако чаще рентгенологическое обследование менее информативно, нежели чем клиническое. При наличии объемных мягкотканных образований может быть показано МРТ или УЗИ.
Если имеющаяся у пациента симптоматика включает в той или иной мере выраженный динамический компонент, консервативное лечение может включать модификацию физической активности пациента. Терапевтические блокады подкожного нерва при его сдавлении, согласно данным литературы, эффективны у 38-80% пациентов.
Релиз при локальном сдавлении нерва позволяет добиться хорошего результата, особенно если это сдавление связано со объемным процессом. Часто причиной симптомов является повреждение одной из ветвей нерва, в таких случаях показано пересечение нерва на более проксимальном уровне с погружением его культи в мышцу. Изредка пациенты продолжают жаловаться на боль и после операции, в подобных случаях может быть показана ревизионная резекция нерва или периферическая нейростимуляция.
Синдромы сдавления периферических нервов являются довольно распространенным состоянием. Боль является субъективной жалобой, она может быть достаточно неопределенной или отраженной. Краеугольным камнем диагностики является хорошее знание анатомии периферических нервов. Рентгенологическое исследование бывает информативно только при наличии костных причин сдавления нервов.
У некоторых пациентов эффективного купирования симптомов можно добиться всего лишь за счет модификации используемой обуви, ортезирования или видоизменения физической активности. Эффективны описанные ранее медикаментозные препараты и топические анестезирующие средства. В некоторых случаях лечебным эффектом обладают диагностические блокады нервов. При неэффективности консервативного лечения удовлетворительных результатов позволяет добиться лечение хирургическое, однако риски неудовлетворительного результата при хирургическом лечении также относительно высоки. Если релиз нерва у пациента оказывается неэффективным, может быть показан ревизионный релиз, пересечение поврежденного нерва с погружением его культи в здоровые мягкие ткани.
Дисфункция сухожилий стопы и голеностопа
Вдоль передней, медиальной (внутренней) и латеральной (наружной) поверхности голеностопного сустава располагаются очень важные в функциональном отношении сухожилия. Это сухожилие передней большеберцовой мышцы, сухожилие задней большеберцовой мышцы, два сухожилия малоберцовых мышц (длинной и короткой). Мощное ахиллово сухожилие располагается позади голеностопного сустава и прикрепляется к пяточной кости. Оно также может поражаться при различных состояниях, о которых мы поговорим в отдельном разделе.
- Тендинит, — это острое состояние, характеризующееся болью и отеком, связанными с микроповреждениями сухожилия, приводящими к развитию острого воспалительного процесса.
- Тендиноз, — это хроническое дегенеративное заболевание, характеризующееся наступающей со временем дегенерацией волокон сухожилия вследствие повторяющих нагрузок и процессов старения.
- Паратендинит, — это воспаление паратенона — тонкой соединительнотканной оболочки, окружающей сухожилие и обеспечивающей его беспрепятственное скольжение в сухожильном футляре.
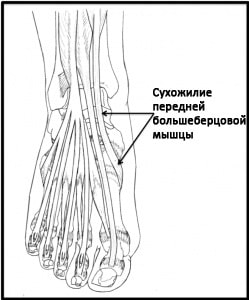
Рис. Сухожилие передней большеберцовой мышцы.
2. Брюшко задней большеберцовой мышцы начинается на задней поверхности большеберцовой и малоберцовой костей, а ее сухожилие идет вдоль задней поверхности внутренней лодыжки и на стопе прикрепляется к ладьевидной кости. Эта мышца осуществляет инверсию (внутреннюю ротацию) стопы и ее подошвенное сгибание в голеностопном суставе, однако основной ее функцией является поддержание продольного свода стопы. Сокращаясь, задняя большеберцовая мышца блокирует суставы среднего отдела стопы при ходьбе, и стопа тогда работает как жесткий рычаг. Разрыв сухожилия этой мышцы или даже его перерастяжение приводит к развитию плоскостопия.
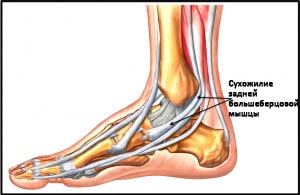
Рис. Сухожилие задней большеберцовой мышцы.
3. Длинная и короткая малоберцовые мышцы начинается на малоберцовой кости, а их сухожилия следуют вместе вдоль этой кости. На уровне голеностопного сустава сухожилия располагаются позади наружной лодыжки в борозде, ограниченной снаружи верхним удерживателем малоберцовых сухожилий. Сухожилие длинной малоберцовой мышцы следует по подошвенной поверхности стопы и прикрепляется к основанию первой плюсневой кости. Сухожилие короткой малоберцовой мышцы прикрепляется к наружной поверхности основания пятой плюсневой кости.
Малоберцовые мышцы осуществляют эверсию (наружную ротацию) и подошвенное сгибание стопы.
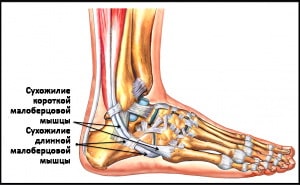
Рис. Сухожилия малоберцовых мышц.
Точная частота тендинитов в области голеностопного сустава неизвестна, однако имеющиеся данные позволяет полагать, что тендиниты сухожилий задней большеберцовой и малоберцовых мышц — довольно распространенные состояния. Сухожилие передней большеберцовой мышцы поражается реже, за исключением разве что молодых спортсменов, усиливающих тренировочных программы или начинающих заниматься бегом по наклонной поверхности.
Факторы риск развития проблем с малоберцовыми сухожилиями включают высокий свод стопы, которые могут наблюдаться в любом возрасте. Поражения сухожилия задней большеберцовой мышцы связаны с плоскостопием и чаще встречаются в возрасте 40-50 лет.
Патология сухожилия передней большеберцовой мышцы.
Тендинит сухожилия передней большеберцовой мышцы характеризуется болью и отеком на передней поверхности голеностопного сустава. Заболевание обычно возникает в среднем и пожилом возрасте. Причиной часто является физическая нагрузка или травма голеностопного сустава, возможно изменение характера физической активности или типа используемой обуви. Симптомы усиливаются при длительном стоянии и ходьбе и уменьшаются в покое. При осмотре выявляется локальная болезненность и иногда отек в области передней поверхности голеностопного сустава. Тыльное сгибание голеностопного сустава с сопротивлением нередко приводит к усилению выраженности симптомов.
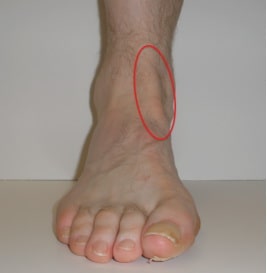
На рис. Локализация боли и отека при тендините сухожилия передней большеберцовой мышцы.
Факторами риска тендинита сухожилия передней большеберцовой мышцы является избыточное натяжение икроножной мышцы, ожирение, плоскостопие и физические нагрузки.
Патология сухожилия задней большеберцовой мышцы.
Тендинит сухожилия задней большеберцовой мышцы проявляется болью в области внутренней поверхности голеностопного сустава и свода стопы, которая усиливается при длительном стоянии и нередко сопровождается коллапсом (опущением) свода стопы и видимым выстоянием ладьевидной кости. Основными объективными признаками заболевания являются локальная болезненность по ходу сухожилия и в области его прикрепления к ладьевидной кости. Если имеет место только локальная болезненность в области прикрепления сухожилия, возможно имеет место не тендинит, а добавочная ладьевидная кость. Этот последний диагноз можно подтвердить рентгенологически.
Ревматоидные заболевания приводят к снижению прочности капсулы суставов и постепенному истончению сухожилий, и могут становиться причиной, в частности, дисфункции сухожилия задней большеберцовой мышцы.
Состоятельность сухожилия задней большеберцовой мышцы можно подтвердить, попросив пациента приподняться на носочек на одной ноге. Некоторые пациенты с выраженной тендинопатией просто не смогут приподняться на носочек одной ноги. Это может быть связано с болью или слабостью мышцы, либо и с тем, и с другим.
Патология сухожилий малоберцовых мышц.
Пациенты с тендинитом малоберцовых сухожилий предъявляют жалобы на боль и иногда отек вдоль задненаружной поверхности голеностопного сустава. Сопутствующее вовлечение икроножного нерва (за счет воспаления или повреждения расположенных рядом сухожилий) может вести к снижению чувствительности или ощущению жжения вдоль наружной поверхности стопы. Боль может локализоваться в области прикрепления сухожилия короткой малоберцовой мышцы к плюсневой кости, и, если этому предшествует свежая травма, необходима рентгенография для исключения перелома.
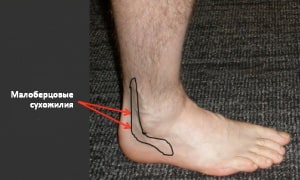
Рис. Локализация боли и отека при тендините сухожилий малоберцовых мышц.
При повреждении удерживателя малоберцовых сухожилий они могут выскальзывать из борозды наружной лодыжки на уровне голеностопного сустава. Такое состояние называется хроническим подвывихом малоберцовых сухожилий. Пациенты с этим заболеванием могут описывать ощущения щелчков в соответствующей области при физической активности, иногда подвывих удается спровоцировать при физикальном обследовании.
Наиболее точный метод диагностики заболеваний сухожилий это магнитно-резонансная томография (МРТ)
МРТ позволяет выявить признаки повреждения сухожилий, связок голеностопного сустава и дегенеративные изменения суставов стопы.
С помощью МРТ врач может отличить воспаление сухожилия (тендинит) от его разрыва.
При подозрении на патологию сухожилий обязательно назначается рентген. Рентгенография необходима для исключения повреждений костей и дегенеративных (артрозных) изменений голеностопного сустава и суставов стопы.
При поражениях сухожилия задней большеберцовой мышцы дополнительно выполняются специальные снимки в положении стоя для оценки выраженности плоскостопия.
Также на рентгенограммах можно выявить некоторые патологические изменения костей стопы, которые часто сопутствуют заболеваниям сухожилий. К ним относятся:
- добавочная ладьевидная кость.
- тарзальная коалиция (слияние костей предплюсны).
- перелом пятой плюсневой кости (перелом Джонса).
- артроз голеностопного сустава и суставов стопы.
У пациентов с тендинитами сухожилий в области голеностопного сустава нередко оказываются эффективными консервативные мероприятия. Вариантами таких мероприятий являются местное и пероральное применение нестероидных противовоспалительных препаратов, местные аппликации льда, иммобилизация голеностопного сустава, модификация физической активности, физиотерапия, ортезирование и отказ от таких видов физических нагрузок, которые связаны с частыми и резкими изменениями направления движения.
Пациентам с дисфункцией сухожилия задней большеберцовой мышцы и сформировавшимся на этом фоне плоскостопием (приобретенное плоскостопие взрослых) и неэффективном консервативном лечении может быть показан тот или иной вариант реконструкции стопы.
Обычно такие реконструкции включают перемещение другого сухожилия (длинного сгибателя пальцев) для замещения функции задней большеберцовой мышцы в сочетании с вмешательствами на костях (например, медиализирующая остеотомия пяточной кости).
Удаление добавочной ладьевидной кости и рефиксация сухожилия задней большеберцовой мышцы (операция Киднера) может быть показана пациентам с болезненной добавочной ладьевидной костью.
У пациентов с разрывами малоберцовых сухожилий и костными деформациями, которые приводят к постоянному истиранию сухожилий, могут быть эффективны шов сухожилий и удаление соответствующих костных образований. При небольших повреждениях малоберцовых сухожилий, когда оказывается неэффективным проводимое консервативное лечение, эффективен дебридмент и восстановление сухожилия.
В нашей клинике применяются только эффективные и современные методики хирургической коррекции заболеваний стоп и голеностопного сустава.
Оперативные вмешательства проводятся на современном медицинском оборудовании крупных мировых производителей.
Немаловажным является и то, что результат операции зависит не только от оборудования и качества металлофиксаторов, но и от навыка и опыта хирургов-ортопедов. Специалисты нашей клиники имеют большой опыт лечения заболеваний данной локализации в течение многих лет.
Читайте также:


