Плоскостопие м21 что это
Плоской стопой называют деформирующие изменения, которые характеризуются снижением высоты сводов, распластыванием переднего отдела и пронацией (поворот внутрь) заднего. Другими словами, это прогрессирующее снижение сводов, вплоть до полного их исчезновения. Подобная деформация сопровождается изменением нормального расположения костей и нарушением их питания.
Код по МКБ-10: М.21.4.
Классификация патологии
Существуют различные виды плоскостопия в зависимости от происхождения:
- врождённое – встречается нечасто (3%);
- рахитическое – развивается на фоне рахита из-за нагрузки на слабые кости нижних конечностей;
- паралитическое – является результатом перенесённого полиомиелита;
- травматическое – может возникнуть после нарушения целостности костей стопы (предплюсневых, лодыжек, пяточной);
- статическое – наблюдается чаще всего и формируется из-за слабости связок и мускулатуры стопы.
Статическое подразделяется на 2 основных вида плоскостопия в зависимости от того, какой свод принимает участие в деформации:
- поперечное плоскостопие;
- продольное плоскостопие.
Под комбинированным плоскостопием понимается сочетанное уплощением обоих сводов.
Причины заболевания
Выделяют экзогенные и эндогенные причины плоской стопы. К внешним факторам риска относится:
- лишний вес;
- многочасовая статическая работа в стоячем положении;
- ослабление мышечной силы в результате физиологических процессов старения;
- сидячая профессия и отсутствие тренировок;
- подбор и ношение неудобной обуви.
Основной внутренней причиной является генетическая предрасположенность человека, выражающаяся в слабости мышечно-связочного аппарата стопы.
Уплощение поперечного свода стопы
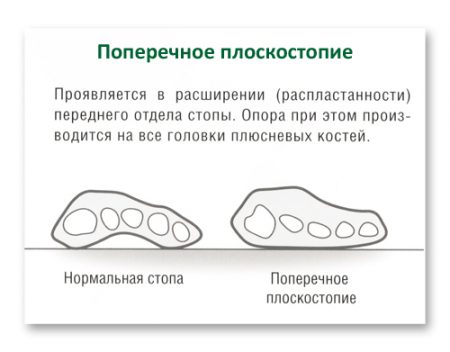
Является самой распространённой ортопедической патологией среди взрослых. Она составляет 80% всех случаев деформации стоп. Чаще наблюдается у женщин молодого и трудоспособного возраста (от 30 до 50 лет).
Такая перегрузка становится причиной длительной травматизации тканей стопы и ведёт к нарушению её питания.
Уменьшается толщина подкожной жировой клетчатки, и формируются болезненные гиперкератические образования (натоптыши).
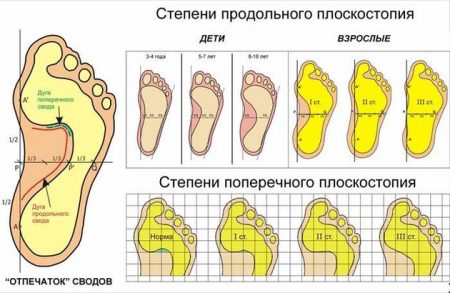
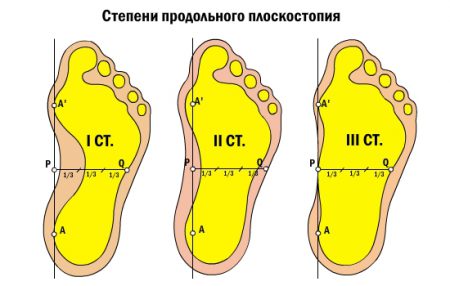
Клиническая картина зависит от степени плоскостопия и развития вторичных деформирующих изменений стопы. Различают 3 степени этого патологического состояния. На каждом этапе ведущие признаки заболевания усугубляются.
- I степень. Сохраняется нормальная походка. Больной предъявляет жалобы на болезненность в нижних конечностях и усталость в конце дня.
- II степень. Имеются упорные интенсивные боли в области голеней и стоп. Походка становится менее эластичной. Обувь изнашивается значительно быстрее и преимущественно с одной стороны.
- III степень. Интенсивные боли возможны не только в нижних конечностях, но и в поясничном отделе. Продольный свод исчезает практически полностью. Выбор подходящей обуви сильно затруднён. Походка очень тяжёлая, неэластичная. Стопа перестаёт поддаваться активной коррекции. Деформация явно выражена.
Среди симптомов поперечного плоскостопия у взрослых на первый план выступают следующие признаки:
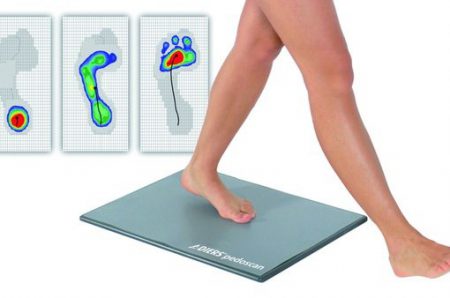
При подозрениях на развитие поперечного плоскостопия необходимо обратиться к врачу-ортопеду, который проведёт необходимые исследования для постановки диагноза (рентгенографию, биомеханические исследования, плантограммы) и разъяснит, как исправить плоскостопие. Многие люди не задумываются над тем, чем опасно плоскостопие, а оно может стать причиной серьёзных нарушений:
- снижения кровообращения в стопе вплоть до образования трофических язв;
- нарушения иннервации;
- сильной и необратимой деформации, которая изменяет походку, затрудняет выбор обуви и портит внешний вид человека;
- развития вросших ногтей, удаление которых требует хирургического вмешательства.
Любые рекомендации о том, как лечить плоскостопие должен давать квалифицированный специалист. Существуют консервативные (в домашних условиях) и хирургические средства.
Неоперативные способы коррекции включают в себя лечебную физическую культуру, бинтование дистального отдела стопы, стимуляцию червеобразных мышц, электрофорез ионов фосфора и кальция, массаж нижних конечностей. Они должны проводиться независимо от степени плоскостопия.
ЛФК при плоскостопии имеет важнейшее значение не только как лечебная мера, но и как профилактическая. Лечебная физкультура должна быть направлена на решение следующих задач:
- коррекцию неправильной установки стоп, то есть формирование физиологически обусловленного свода при помощи специальных снарядов и положений;
- купирование или уменьшение болезненности;
- создание правильного представления о положении ног во время стояния и при ходьбе;
- укрепление мышечного аппарата, который должен поддерживать свод в правильном положении;
- активизацию двигательного режима и улучшение обмена веществ и кровообращения в нижних конечностях.
Выполнять ЛФК при плоскостопии следует на протяжении не менее 2–3 лет. Все упражнения направлены на восстановление мышечного тонуса. Гимнастика при плоскостопии делается в домашних условиях и включает в себя следующие приёмы:
- вставание на кончики пальцев;
- активная супинация стопы (поворот кнаружи) в положении сидя;
- ходьба на приподнятых больших пальцах с их сближением и поворотом пятки наружу;
- ходьба на наружной поверхности стопы с поворотом её внутрь.
Иногда терапия в период болевого синдрома требует полной разгрузки ног, что подразумевает постельный режим в течение некоторого времени.
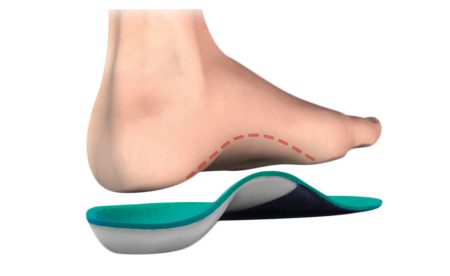
Особое значение имеет верный подбор обуви и постоянное использование супинаторов с выкладкой поперечного свода. Подобные изделия очень эффективны даже для профилактики плоскостопия после успешного консервативного или хирургического лечения. Обувь на высоком каблуке для постоянного ношения не рекомендуется.
Для уменьшения болезненности и размягчения натоптышей, образовавшихся вследствие давления при поперечном плоскостопии, можно прибегнуть к средствам народной медицины и делать в домашних условиях ежедневные ванночки с мыльно-содовым раствором.
Для этого необходимо в двух литрах тёплой мыльной воды растворить 2 столовых ложки пищевой соды. После тридцатиминутного распаривания для удаления гиперкератических образований можно использовать пемзу или специальную тёрку для ног.
Большое распространение в терапии этого заболевания получила электростимуляция. Она проводится курсами по 10–15 процедур и оказывает благотворное влияние на большеберцовые мышцы, плантарные и сгибатель большого пальца.
При выраженных изменениях стопы консервативное лечение поперечного плоскостопия малоэффективно, и, конечно, никакими народными средствами тут не помочь. Можно ли вылечить плоскостопие на запущенных стадиях, если больной страдает заболеванием не один десяток лет? Возможно, но в таких случаях для коррекции состояния необходимо прибегать к оперативному вмешательству.
Уплощение продольного свода

Встречается более чем у 20% больных со статической деформацией стопы. Подобный вариант плоскостопия у детей наблюдается чаще других разновидностей, но ему подвержены и подростки, которым не проводилась профилактика заболевания. Может диагностироваться как в возрасте 5 лет, так и в более старшем.
Основными причинами плоскостопия у детей и подростков становится снижение мышечного тонуса и сильное утомление в результате длительного стояния на ногах. Ослабление мышечного аппарата ведёт к опущению внутреннего края стопы, растягиваются связки, пятка разворачивается внутрь.
Также при продольном плоскостопии происходит изменение формы голеностопного сустава. Таким образом, в течение заболевания у детей можно выделить 3 основных периода:
- Свод стопы снижается, немного уплощается, но функциональные нарушения не обнаруживаются. Это чаще всего наблюдается в дошкольном возрасте и является предрасполагающим фактором для деформации стопы.
- Формируется функциональная недостаточность, которая ведёт к быстрой утомляемости и появлению болей в области икроножных мышц. Своды выражены, но есть тенденция к их уплощению.
- Мышечно-связочный аппарат стопы декомпенсируется и развивается ее последующая деформация. В этот период отмечается выраженное уплощение свода.
Чем опасно плоскостопие для детского организма? Дело в том, что оно провоцирует сильные нагрузки на позвоночный столб, которые через несколько лет могут стать причиной сколиоза. Увеличение нагрузки на голеностопные суставы из-за потери стопой амортизационных свойств со временем может привести к артрозу.
Самым первым признаком продольного плоскостопия у ребёнка является усталость ног и болезненность голеней. Через некоторое время нарастает боль при ходьбе и длительном стоянии. Ребёнок жалуется на болезненность стопы, медиальной лодыжки, на подошве и по задней поверхности голени и бедра.
При этом плоскостопие 1 степени и 2 характеризуется большим болевым синдромом, чем при 3. Скорее всего, это связано с адаптацией мягких тканей ребёнка к новым условиям нагрузки, которые возникли за несколько лет болезни.
Резкий болевой синдром в стопах и икроножных мышцах больше всего характерен для плоскостопия 2 степени.
Для родителей важно знать, как определить плоскостопие у ребёнка. Признаком формирования заболевания может стать обнаружение стаптывания обуви с внутренней стороны подошвы и каблука. Для постановки диагноза нужно обратиться к ортопеду, который подскажет, как избавиться от плоскостопия в этом конкретном случае.
Диагноз устанавливается на основе жалоб ребёнка, обнаружения характерных симптомов, присущих плоскостопию, а также по результатам данных инструментальных исследований:
- рентгенографии в двух проекциях (прямой и боковой) с нагрузкой;
- подометрии – измерение высоты свода, длины топы, определение специальных индексов;
- подографии – определение показателей биомеханики стопы;
- электромиографии – заключение о состоянии мышечной системы и определение степени снижения биоэлектрической активности каждой из мышц.

Главную роль играет профилактика плоскостопия и ранняя терапия. От плоскостопия у детей помогут следующие упражнения:
От плоскостопия помогают не только упражнения, но и ходьба ребёнка босиком, по песчаной поверхности, или любой неровной почве, массажи, тёплые ванночками.
Гимнастика при плоскостопии у ребёнка должна быть регулярной, выполняться в течение дня по 5–6 минут несколько раз. Упражнения от продольного плоскостопия помогут быстрее, если сочетать их с применением ортопедических стелек или обуви. Подобные средства эффективны на начальных этапах заболевания и при плоскостопии 2 степени у детей и подростков.
Лечение тяжёлого плоскостопия включает в себя гипсовые повязки в положении супинации.
Поле купирования болевого синдрома и снятия гипса необходимо обязательное ношение ортопедической обуви, ЛФК. На фоне данной терапии полезно делать тонизирующий массаж внутренней и передней группы мышц, а на стопе – подошвенной группы, функция которых заключается в поддерживании свода. Курс сеансов должен составлять как минимум 15–20 процедур.

Как вылечить плоскостопие, если гимнастика и ортопедическая обувь в течение нескольких лет не дают должного эффекта у ребёнка? Безуспешное консервативное лечение продольного плоскостопия является показанием к проведению операции, которые производятся хирургами не ранее десятилетнего возраста.
Чаще всего хирургическое лечение рекомендуют при плоскостопии 3 степени, которое не поддаётся консервативной терапии в домашних условиях.
Родители должны знать, что продольный свод у ребёнка формируется только на четвёртом году, поэтому обращаться к ортопедам до 4 лет не всегда рационально. Это имеет смысл только при формировании врождённой плоской стопы. В 2–3 года у ребёнка наблюдается физиологическое плоскостопие. В таких случаях хорошо помогают меры профилактики плоскостопия у детей дошкольного возраста (стимулирующие массажи стоп, гимнастика при плоскостопии).
Помимо этого до 5–6 лет не рекомендуется ношение обуви с твёрдой подошвой, шнуровкой и каблуком. Также стоит избегать супинаторов. Если родители подозревают у своего ребёнка деформацию стопы, то до момента окончательного формирования свода необходимо посещать специалиста каждый год.
Плоскостопие – одна из наиболее часто встречающихся деформаций стопы у человека, которая приводит к нарушению амортизационных качеств ступни. Патологические изменения в зависимости от степени тяжести могут вызывать дискомфорт во время ходьбы и нарушения двигательной функции.
Сущность плоскостопия
Плосковальгусная деформация стоп развивается на фоне уплощения продольного свода, вальгусного положения заднего отдела стопы, абдукции и пронации переднего. Изменения не следует игнорировать, потому что они провоцируют патологические процессы в позвоночном столбе и суставах нижних конечностей.
Наблюдение специалиста и своевременное ортопедическое или хирургическое лечение способны исправить возникшую деформацию.
Причины
Плоскостопие врожденного характера обусловлено генетическими факторами, а также нарушением правильного формирования связок стопы во внутриутробном периоде.

На изменение формы стопы и прогрессирующее развитие деформации влияют следующие причины:
- ношение некачественной или старой обуви;
- длительное нахождение на ногах;
- ожирение, приводящее к значительной нагрузке на всю опорно-двигательную систему, в особенности на ступню;
- травматические повреждения, провоцирующие деформацию костных элементов стопы;
- нарушение обмена витамина Д, которое вызывает рахит;
- полный или частичный паралич мышц стопы (развивается вследствие полиомиелита, нарушения мозгового кровообращения или полинейропатии инфекционного или токсического характера).
Причина плоскостопия выясняется только после диагностического обследования у профильного специалиста. Родителям следует обращаться за помощью к ортопеду при появлении подозрений на неправильное развитие стопы: раннее лечение повышает шансы малыша на восстановление формы ступни.
Виды и степени плоскостопия, код по МКБ-10
Принимая во внимание особенности деформирующего процесса, выделяют такие формы плоскостопия:
- Поперечное: плюсневые кости расходятся веером, за счет чего передний отдел расширяется, а большой палец отклоняется кнаружи.
- Продольное: длина стопы увеличивается, уплощается продольный свод, нога выворачивается в наружную сторону.
- Комбинированное нарушение.

По выраженности патологической симптоматики различают деформации стопы плосковальгусного характера легкой, средней и тяжелой степени.
Международная классификация болезней определяет шифрование плоскостопия по МКБ-10 следующим образом:
- приобретенные изменения – М21.4;
- врожденное плоскостопие – Q.66.
Патология тяжелой степени поддается коррекции только с помощью хирургического воздействия. Восстановить двигательную функцию консервативными методами можно только при условии своевременной диагностики и незамедлительно начатого лечения.
Симптомы
Первые признаки заболевания нельзя игнорировать, так они свидетельствуют о прогрессирующей деформации. Следует обратить внимание на следующие сигналы организма:
- неприятные ощущения после ходьбы, которые постепенно приобретают интенсивный характер;
- быстрая утомляемость и отсутствие выносливости;
- отечность лодыжки и голеней, наиболее выраженная с наружной боковой стороны;
- боли в области головы и поясницы;
- болезненность точек, расположенных в центральной части стопы и по внутренней части пяточной области;
- углубления между предплюсневыми костями с тыльной поверхности характеризуются повышенной чувствительностью.

Прогрессирование процесса, при котором деформируются костные элементы стопы, приводит к патологическим изменениям в области коленного, тазобедренного и голеностопного сустава.
Диагностика
Постановка диагноза уплощения стопы у детей и взрослых возможна с помощью следующих методов:
- Плантография – получение отпечатка ступни с помощью акварельной краски или жидкого масла.
- Подометрия, показывающая процентное соотношение длины ступни к высоте ее свода.
- Рентгенографическое исследование стоп с нагрузкой (стоя), проводимое в прямой и боковой проекциях.
- Обследование ступней с помощью ультразвука.
Исследования позволяют определить степень деформации. Принимаются во внимание такие факторы, как угол и высота продольного свода, а также степень отклонения большого пальца наружу.
Диагностика заболевания у детей до трех лет может быть затруднена из-за физиологического уплощения стопы в этом возрасте.
Лечение
Поскольку плоскостопие с деформацией ступни приводит к проблемам в функционировании всей опорно-двигательной системы, начинать лечебные мероприятия следует как можно раньше. В большинстве случаев используются консервативные методы, эффективность которых зависит от сроков начала корректирующих процедур.

Для исправления плоской стопы необходимо использовать следующие средства:
- медикаментозные препараты;
- ортопедическая коррекция с помощью специальной обуви и приспособлений;
- массаж;
- лечебная физкультура;
- физиотерапевтическое лечение.
Лечение тяжелой степени врожденной плосковальгусной деформации необходимо начинать как можно раньше, так как это нарушение требует хирургического вмешательства.
Применение лечебной гимнастики – наиболее эффективный метод лечения у взрослых и детей. Первые сеансы проводятся под наблюдением инструктора, в дальнейшем можно заниматься самостоятельно. Наиболее действенны следующие упражнения:
- захват пальцами ноги небольших предметов;
- попеременное хождение на носках, наружному краю стопы и пятках;
- разгибание и сгибание ступни;
- перекатывание стопы в направлении от пальцев к пяточной зоне;
- катание ступней по предмету цилиндрической формы (можно использовать скалку).
Занятия необходимо проводить регулярно. Положительный результат можно увидеть, если уделять упражнениям 10-12 минут 3-4 раза в течение дня.

Лекарственная терапия необходима взрослым людям, у которых патологическое состояние сопровождается стойким болевым синдромом. В данной ситуации необходим прием нестероидных противовоспалительных препаратов в таблетках или в виде инъекций. Наиболее популярные средства из этой группы:
- Ибупрофен;
- Диклофенак;
- Аркоксиа;
- Мовалис.
Назначение терапии требует строгого контроля со стороны лечащего врача с учетом противопоказаний и побочных эффектов.
Для получения более выраженного эффекта в отдельных случаях прибегают к внутрисуставной инъекции кортикостероидных препаратов (Дипроспан, Дексаметазон).
Детям, у которых плоскостопие развилось на фоне рахита, необходимо лечение масляным раствором витамина Д. Схема зависит от тяжести заболевания, веса и возраста ребенка.
С цель укрепления костной ткани и мышечно-связочного аппарата в ряде случаев оправдано курсовое назначение препаратов кальция (Кальцемин, Кальций Д3 Никомед).

Ношение специальных корректирующих стелек, которые вставляются в обувь, способно исправить ситуацию на ранних стадиях развития деформации. Супинирующие стельки, предназначенные для передней части стопы, препятствуют прогрессированию патологии при продольном плоскостопии. Отклонение в сторону большого пальца требует специального межпальцевого вкладыша, необходим также специальный жесткий задник, с помощью которого ступня будет зафиксирована.
Установка ортопедических приспособлений требует обязательного комплекса мероприятий, направленных на укрепление мышечно-связочного аппарата.
Массажное воздействие является одним из наиболее надежных способов восстановить развивающуюся деформацию у детей и взрослых. Регулярные сеансы улучшают кровоснабжение в мышцах и связках, способствуют интенсивному протеканию метаболических процессов. На курс терапии (повторяют 2-3 раза в год) необходимо 12-14 процедур.
Хирургическое вмешательство становится необходимостью, если деформация выражена в терминальной степени. В этой ситуации консервативные меры неэффективны. Восстановить нарушение помогают следующие оперативные методики:
- остеотомия – рассечение связок голеностопного сустава и стопы;
- удаление деформированной кости;
- фиксация костей к мышцам и связкам – артродез;
- замещение пораженного участка сухожилия здоровой тканью – транспозиция.

Плосковальгусная деформация врожденного характера тяжелой степени удачно корректируется оперативным вмешательством в раннем возрасте (6-7 месяцев).
Профилактика
Профилактические меры позволяют избежать развития плоскостопия. Для этого следует придерживаться таких принципов:
- обувь должна быть изготовлена из качественных натуральных материалов;
- необходимо избегать длительного ношения туфель на высоких каблуках, плоской подошве, кроссовок и кед;
- хождение босиком по натуральным поверхностям (песку, мягкой земле, траве) способствует оздоровлению стопы;
- в домашних условиях нужно пользоваться ортопедическим массажным ковриком, который с успехом заменяет точечный массаж подошвенной поверхности.

Избыточный вес приводит к чрезмерной нагрузке на весь опорно-двигательный аппарат и стопу. Нормализация массы тела повышает эффективность лечебных мероприятий.
Плоскостопие является сложным заболеванием, нарушающим амортизационную функцию ступни. Недооценивание серьезности ситуации вызывает дегенеративные изменения в других отделах организма. Своевременное лечение вальгусной деформации стоп (код по МКБ-10 – q66), начатое на ранней стадии, способно остановить прогрессирование процесса.
Рубрика МКБ-10: M21.4
Содержание
- 1 Определение и общие сведения
- 2 Этиология и патогенез
- 3 Клинические проявления
- 4 Плоская стопа (pes planus) (приобретенная): Диагностика
- 5 Дифференциальный диагноз
- 6 Плоская стопа (pes planus) (приобретенная): Лечение
- 7 Профилактика
- 8 Прочее
- 9 Источники (ссылки)
- 10 Дополнительная литература (рекомендуемая)
- 11 Действующие вещества
Статическое плоскостопие
Плоскостопие - полиэтиологичное заболевание, развивающееся в результате воздействия одновременно нескольких факторов.
Наиболее распространенная форма плоскостопия - статическая. К статическим относят виды плоскостопия, рассматриваемые как результат недостаточности связочной и мышечной систем стопы и голени.
Статическое плоскостопие - результат нарушения функции трех основных составляющих систем (мышечной, соединительнотканной, костной) вследствие различных причин.
Плоская стопа (pes planus) характеризуется уменьшением сводов стопы различной степени, вплоть до полного их исчезновения. В настоящее время выделяют три основных вида плоскостопия - продольное, поперечное и комбинированное (продольно-поперечное).
Эпидемиология
Анализ обследования большой группы людей показал, что плоскостопие выявляют у 10% детей и у 16,4% взрослых. Чаще всего (63,3%) встречается поперечное плоскостопие в сочетании с отведением I пальца стопы кнаружи. Второе место (31%) по распространенности занимает распластанность переднего отдела стопы со снижением продольного свода. Значительно реже встречается продольное плоскостопие в чистом виде (5,7%). Указанные три вида анатомических изменений могут сочетаться с вальгусной деформацией стопы, которую многие ортопеды рассматривают как ключ к плоскостопию.
Вальгирование заднего отдела стопы приводит к снижению продольного свода, при этом таранная кость разворачивается головкой круто вниз, в сторону подошвы, и свод уплощается, еще больше усугубляя вальгус. При выраженной плоской стопе ладьевидная кость резко выдается к внутреннему краю, находясь в состоянии подвывиха. Плоскостопие и вальгус заднего отдела стопы - нераздельные компоненты данной патологии. При тяжелых формах плоскостопия наблюдается сочетание вальгуса среднего и пяточного отделов стопы.
В развитии плоскостопия можно выделить три этапа:
• понижение свода стопы (уплощение) вследствие его замедленного развития без функциональных нарушений (такое состояние стоп наблюдают у детей дошкольного возраста, оно служит предрасполагающим фактором для развития плоскостопия);
• формирование функциональной недостаточности стоп с наличием утомляемости и болевого синдрома в икроножных мышцах при статической нагрузке (у пациентов относительно хорошо выражены своды стоп, но есть тенденция к их уменьшению);
• декомпенсация связочно-мышечного комплекса и деформации стопы с последовательным уплощением сводов, вальгированием заднего, среднего и переднего отделов - статическое плоскостопие.
Клиническая картина плоскостопия зависит от степени снижения сводов и наличия вторичных деформаций стопы.
К первоначально появляющейся утомляемости нижних конечностей присоединяется боль в подошвенном отделе стопы.
При медленно развивающемся плоскостопии болевые ощущения могут быть незначительными и даже отсутствовать. При быстро нарастающем плоскостопии боли обычно носят острый характер и нередко сопровождаются судорожными сокращениями мышц. Характерно усиление болей к концу рабочего дня, сопровождаемое снижением мышечного тонуса или, в начале заболевания, наоборот, их спастическим сокращением. Боль при плоскостопии зависит от натяжения мягких тканей на подошвенной поверхности стопы, в том числе от натяжения веточек подошвенного нерва с иррадиацией боли по нервным стволам.
При внешнем осмотре обращают внимание на эластичность походки, форму и высоту продольного свода и вальгирование пяточного отдела. Определяют степень возможной активной коррекции свода стопы.
В диагностике плоскостопия неоценимую помощь оказывают инструментальные (подометрия, плантография, электромиография, подография) и рентгенологические методы.
а) Рентгенография позволяет уточнить данные, полученные при клиническом обследовании пациентов. Рентгенологический метод наиболее объективен и позволяет установить положение костей стопы в функциональных условиях, для чего рентгенографию следует выполнять в положении пациента стоя, а не лежа. Состояние свода стопы оценивают по нескольким параметрам, три из которых наиболее показательны - угол продольного свода, угол наклона пяточной кости и высота свода .
При плоскостопии I степени величина продольного свода составляет 131-140°, расстояние до горизонтальной линии - 25-35 мм. При плоскостопии II степени соответствующие величины составляют 141-155° и 17-27 мм; III степени - угол более 155°, расстояние менее 17 мм. Угол наклона пяточной кости в норме не превышает 20-25°. При плоскостопии угол уменьшается до 15-10° и может быть даже равен 0.
Практически при плоской стопе важно выявление (по рентгенограмме) вторичных изменений в мелких суставах (преимущественно в таранно-ладьевидном), развивающихся по типу остеоартроза.
б) Подометрию проводят по общепринятой методике, предложенной в 1926 г. М.О. Фридландом. Измеряют высоту свода (расстояние от пола до верхнего края ладьевидной кости) и длину стопы, после чего рассчитывают индекс продольного свода. У здоровых взрослых людей индекс равен 29-31%, у лиц со сниженным сводом - 27-29%, у страдающих плоскостопием - менее 27%.
О состоянии поперечного свода стопы судят по поперечному индексу стопы. В норме поперечный индекс стопы не превышает 40%. Если он более 40%, принято считать, что существует распластанность переднего отдела стопы.
в) Подографию широко применяют для изучения биомеханики стопы. Используя данный метод, многие исследователи у пациентов со статическим плоскостопием обнаружили резкое изменение временных характеристик ходьбы - сокращение продолжительности периода опоры и возрастание общего времени двойного шага.
С увеличением степени плоскостопия уменьшается время опоры стопы на пятку и передний отдел стопы, увеличивается время опоры на всю стопу за счет сокращения времени переката через ее передний отдел. Эти изменения цикла шага приводят к появлению хромоты.
г) Электромиография дает представление о состоянии мышечной системы голени и стопы, степени снижения биоэлектрической активности каждой из мышц, которая прямо пропорциональна величине деформации. С увеличением степени плоскостопия биоэлектрическая активность мышц снижается. На электромиограммах при этом отмечается уменьшение частоты и амплитуды осцилляций, особенно коротких мышц стопы.
Основываясь на данных клинического и инструментального методов обследования пациентов, можно выделить три степени плоскостопия.
• Степень I характеризуется жалобами на усталость в ногах и боли в стопах при длительной нагрузке. Походка нормальная. Значительная часть плантограм-мы равна 1 /3 подсводного пространства. Угол свода стопы увеличивается не более чем до 140°, угол наклона пяточной кости не менее 10°, высота свода не менее 35-25 мм. Индекс поперечного свода стопы при этом составляет 40-41%.
• Степень II плоскостопия характеризуется постоянными и интенсивными болями в стопах и голенях. Продольный свод стопы значительно снижен (от 24 до 17 мм), но поддается активной коррекции. Походка менее эластичная, быстро и однобоко изнашивается обувь. На плантограмме хорошо видно уменьшение подсводного пространства до 2 /3 ширины стопы. Угол свода стопы увеличивается и находится в интервале от 141 до 155°, угол наклона пяточной кости уменьшается до 5°. Индекс поперечного свода стопы достигает 42-43%.
• Для III степени плоскостопия характерны постоянные интенсивные боли в стопе, голени и даже в поясничной области. Исчезает продольный свод, стопа и пятка принимают вальгусное положение, ладьевидная кость отчетливо выступает кнутри, стопа не поддается активной коррекции. Походка тяжелая, неэластичная. Затруднен подбор обуви. Подсводное пространство практически отсутствует, угол продольного свода стопы более 155°, угол наклона пяточной кости может уменьшаться до 0, высота свода составляет не более 17 мм. Индекс стопы увеличивается до 44% и более.
а) Консервативное лечение
Эффективность лечения статического плоскостопия во многом зависит от своевременной диагностики заболевания и комплексного патогенетического воздействия на все звенья патологической цепи.
Комплекс консервативных мероприятий для профилактики и лечения плоскостопия в раннем периоде заболевания должен быть направлен на улучшение кровоснабжения и трофики всех тканей стопы, в первую очередь мышц и связочно-сухожильного аппарата. Традиционные методы лечения включают ЛФК, массаж, физиотерапию, ношение супинаторов с моделировкой сводов стопы. В раннем детском возрасте назначают корригирующие повязки и шины. Исключительное значение имеют гигиена стоп и ношение рациональной обуви.
Лечебная физкультура при коррекции статического плоскостопия должна решать следующие задачи:
• укрепление мышц, поддерживающих свод и способствующих напряжению связочного аппарата;
• коррекция порочной установки стоп (формирование глубины сводов с помощью специальных положений и снарядов);
• создание стереотипа правильного положения тела и ног при стоянии и ходьбе;
• уменьшение выраженности болевого синдрома;
• улучшение обмена веществ, активизация двигательного режима.
Лечение в период усиления болевого синдрома требует разгрузки нижних конечностей (иногда временного постельного режима) в сочетании с массажем и гидротерапией. После ликвидации острых болевых явлений следует проводить коррекцию положения стопы в сторону аддукции и супинации за счет повязок и подобранной ортопедической обуви в течение 1-2 нед.
При наличии ригидной плоской стопы основные усилия врачей должны быть направлены на то, чтобы сделать ее мобильной, поддающейся коррекции. Коррекцию производят под наркозом ручным способом или с использованием редрессатора Шультце. Если перонеальные сухожилия напряжены, выполняют их тенотомию. В некоторых случаях вмешательство дополняют ахиллотомией в связи с тем, что ахиллово сухожилие ограничивает дорсальную флексию. При редрессации необходимо достигнуть хорошей аддукции и супинации. После манипуляций стопу фиксируют гипсовой повязкой на 10-12 дней и приступают к возможно ранней нагрузке.
б) Хирургическое лечение
Сложные случаи статического плоскостопия требуют оперативного вмешательства, суть которого состоит в первую очередь в сухожильно-мышечных пересадках. При любой разновидности плоскостопия роль протезной помощи переоценить невозможно, так как в большинстве случаев только при индивидуальном сочетании консервативной терапии (оперативное вмешательство проводят по показаниям) и корригирующих приспособлений можно достичь положительного результата лечения.
Для профилактики плоскостопия и облегчения болевых ощущений предложено большое количество супинаторов. На эти изделия возлагают задачи разгрузки различных отделов стопы, коррекции и даже устранения деформаций или предупреждения рецидивов после консервативного или хирургического лечения плоскостопия.
Поперечное плоскостопие
К наиболее частой и распространенной патологии стопы у взрослых относят поперечное плоскостопие (а также его следствие - hallux valgus) и молоткообраз-ную деформацию других пальцев. По данным литературы, на долю этой патологии приходится до 80% деформаций стоп. Чаще всего ее обнаруживают у женщин в наиболее молодом и трудоспособном возрасте.
Этиология и патогенез
На ранней стадии развития человека стопа служила опорно-хватательным органом, а при переходе к прямохождению стала выполнять функцию опоры. Именно поэтому у человека, в отличие от обезьяны, I плюсневая кость фиксирована поперечной связкой в один ряд с остальными, а I плюснеклиновидный (тарзо-метатарзальный) сустав имеет форму не шарнира, а амфиартроза и расположен поперечно.
Поперечный свод (I луч) стопы - уязвимое место в силу своих анатомических особенностей. Между I и II плюсневыми костями отсутствуют короткие межкостные связки и межкостная мышца, которые есть между остальными плюсневыми костями. Не принимает участие в удержании I плюсневой кости и поперечная головка приводящей мышцы I пальца, которая начинается несколькими пучками от поперечных связок головок II-III-IV и V плюсневых костей, а также от суставных сумок соответствующих плюснефаланговых суставов и прикрепляется у основания основной фаланги I пальца. Именно поэтому I плюсневая кость - основное звено в патогенезе развития поперечного плоскостопия.
При ходьбе, особенно без обуви, изменяется степень и продолжительность нагрузки на поперечный свод. При опоре на стопу без обуви большая часть нагрузки приходится на задний отдел стопы. В обуви с каблуком 2 см она распределяется равномерно, при каблуке 8-10 см максимальная часть нагрузки приходится на дистальный отдел стопы. При длительном ношении обуви на каблуках выше 4 см происходит постоянная перегрузка мышц, приводящая впоследствии к их слабости, растяжению связочного аппарата и распластыванию переднего отдела стопы.
Под действием перегрузки происходят дальнейшее отклонение I плюсневой кости внутрь и ее наружная ротация вместе с сесамовидными костями, которые постепенно перемещаются к первому межплюсневому промежутку.
В результате прогрессирования наружного отклонения и ротации I плюсневой кости ее головка частично или полностью теряет естественные точки опоры. При этом возникает перегрузка головок средних плюсневых костей, которые вследствие этого деформируются. Такая перегрузка служит фактором длительной травматизации мягких тканей стопы и способствует декомпенсации трофики. Происходит уменьшение толщины подкожной жировой клетчатки, что снижает амортизационные свойства мягких тканей. Вследствие указанных процессов развивается болезненный гиперкератоз (натоптыши).
Клиническая картина
Диагностика
Дополнительным, но очень важным методом исследования в диагностике плоскостопия служит рентгенография. При плоской стопе на рентгенограмме обнаруживают веерообразно расходящиеся плюсневые кости, образующие между собой широкие промежутки - диастазы, подвывихи и вывихи в плюснефаланговых суставах.
При I степени поперечного плоскостопия I палец отклоняется по отношению к I плюсневой кости до 15°; V палец по отношению к V плюсневой кости - на 7-8°; соответственно этому изменяются и углы, образованные продольными осями I-II и I-V плюсневых костей.
При II степени плоскостопия отклонение I и V пальцев увеличивается до 20°, при III степени - на 30° и более.
Биомеханические исследования опорно-двигательной системы пациентов с поперечным плоскостопием подтверждают снижение биоэлектрической активности коротких межкостных мышц и длинного разгибателя пальцев.
Наглядно изменение походки отражает подография, указывая на нарушение переката и уменьшение времени опоры на задний и передний отделы стопы.
На плантограммах обнаруживают распластанность переднего отдела стопы с увеличением опоры на головки II-IV плюсневых костей.
а) Консервативное лечение
Консервативное лечение поперечного плоскостопия включает назначение ЛФК с активной и пассивной коррекцией сводов стопы, бинтование дистальных отделов стоп, ритмическую стимуляцию червеобразных и межкостных мышц, электрофорез ионов кальция и фосфора, стимулирующий массаж нижних конечностей.
Особое значение для профилактики и лечения поперечного плоскостопия имеет лечебная физкультура. Упражнения для восстановления тонуса мышц должны быть направлены на восстановление полной дорсальной флексии, аддукции и супинации. Для этого применяют следующие приемы: хождение на наружной поверхности стопы с поворотом ее внутрь; активная супинация стопы в положении сидя; вставание на концы пальцев; ходьба, приподнимаясь на больших пальцах с их сближением и разворотом пятки кнаружи.
При лечении как продольного, так и поперечного плоскостопия огромное значение имеют рациональный подбор обуви и постоянное использование супинаторов с выкладкой поперечного свода. При поперечной распластанности стопы обувь с высоким каблуком для повседневного ношения не рекомендована.
б) Хирургическое лечение
Консервативное лечение при выраженных изменениях сводов стопы малоэффективно. Для их коррекции требуется более радикальный подход - оперативное вмешательство.
Все операции на стопе при поперечном плоскостопии можно разделить на три группы:
• операции на мягких тканях (сухожильно-мышечная пластика, тенодез);
• операции на костях (корригирующие остеотомии);
• комбинированные оперативные вмешательства.
Наиболее эффективны и патогенетически обоснованы комбинированные оперативные вмешательства, так как при их выполнении предусмотрено воздействие на все основные составляющие деформации стопы.
Читайте также:


