Пластика связок коленного сустава детям
Порты и доступы:
- Аналогичны реконструкции ПКС у взрослых.
Инструментарий и импланты:
• Высокопрочный неабсорбируемый шовный материал № 2
• 4,5-мм канюлированные винты и шайбы
• Направитель для пластики ПКС
• Шовный проводник
• Направляющие спицы 2,4 мм
• Проводник Hewson
• Дрель
• Флюороскоп
Техника 1: репозиция и фиксация межмыщелкового возвышения
Нюансы техники 1:
• Даже при правильном предоперационном планировании всегда будьте готовы перейти к другому варианту или технике фиксации, которые в конечном итоге будут зависеть от размеров и особенностей костного фрагмента
• Крупный фрагмент можно фиксировать не одним винтом, однако мелкие фрагменты бывает невозможно удержать даже хотя бы одним, поэтому в таких случаях рекомендуется использовать шовную технику фиксации
1 этап: артроскопия:
а) Выполняется стандартная диагностическая артроскопия, задачей которой является диагностика и лечение любой сопутствующей внутрисуставной патологии коленного сустава, и, конечно, оценка характера перелома межмыщелкового возвышения
б) Фрагмент межмыщелкового возвышения мобилизуется и устраняются любые препятствия, мешающие его репозиции, например, межменисковая связка или часть мениска:
• Затем основание фрагмента освобождается от закрывающих его свертков или фиброзной ткани (рис. 7)

в) Нюансы 1 этапа:
• Для введения в полость сустава дополнительных инструментов, которые могут помочь в обработке и репозиции фрагмента, можно сформировать дополнительный порт в центральной части сухожилия надколенника
• При использовании этого порта для облегчения проведения шовных нитей и инструментов (через жировое тело и другие мягкие ткани) можно воспользоваться артроскопической канюлей
2 этап: шовная фиксация:
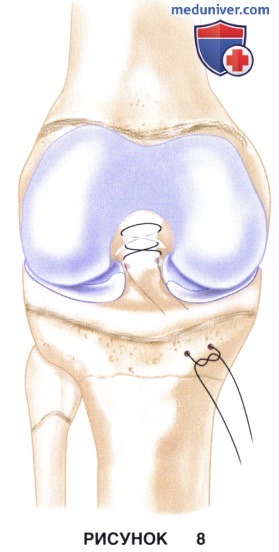
а) Репозиция и фиксация межмыщелкового возвышения может выполняться с использованием швов, проведенных через костные каналы в эпифизарной части большеберцовой кости (рис. 8):
• Через дистальную часть ПКС вблизи ее прикрепления к межмыщелковому возвышению проводятся швы из высокопрочного неабсорбируемого шовного материала № 2:
- Для этого можно воспользоваться шовными проводниками, используемыми при восстановлении суставной губы лопатки или ротаторной манжеты
• С помощью тибиального направителя для пластики ПКС со стороны переднемедиальной поверхности эпифиза большеберцовой кости (проксимальней ростковой зоны) по обе стороны от перелома межмыщелкового возвышения проводятся направляющие спицы 2,4 мм
• По спицам рассекаются ткани до точек входа этих спиц в кость
• Спицы аккуратно извлекаются, и в каждый из сформированных таким образом каналов вводится шовный проводник, с помощью которого захватываются и выводятся из сустава концы ранее проведенных нитей
• Выполняется репозиция межмыщелкового возвышения, и концы нитей связываются над костным мостиком на переднемедиальной поверхности большеберцовой кости
Фиксация винтом:
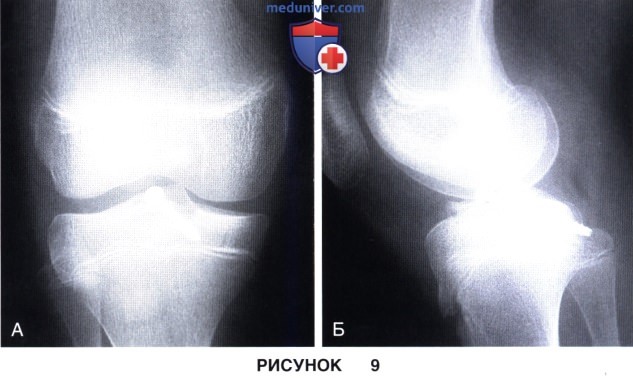
а) Альтернативным вариантом фиксации перелома межмыщелкового возвышения является фиксация винтом (рис. 9):
• По достижении анатомичной репозиции перелома через фрагмент межмыщелкового возвышения проводится направляющая спица. Положение спицы во избежание ее контакта с ростковой зоной оценивается флюороскопически
• По спице под флюороскопическим контролем опять же во избежание повреждения ростковой зоны устанавливается 4,5-мм канюлированный самосверлящий и самонарезающий винт
• Колено аккуратно сгибается и разгибается для оценки стабильности выполненной фиксации и с тем, чтобы убедиться в отсутствии импинджмента винта с межмыщелковой вырезкой в момент полного разгибания коленного сустава. Выполняется финальный флюороскопический контроль—винт должен захватывать заднюю кортикальную стенку эпифиза большеберцовой кости
Комбинированная фиксация:
а) На рис. 10 представлен клинический пример, когда использованы обе описанные техники фиксации:
• Первым этапом (рис. 10, А) проводятся швы
• С помощью тибиального направителя для пластики ПКС и 2,4-мм спицы в эпифизе большеберцовой кости формируются костные каналы, и с помощью проволочной петли или шовного проводника концы нитей выводятся из сустава (рис. 10, Б). На рис. 10 (В) показана окончательная картина после выполненной шовной фиксации.
• Следующим этапом устанавливается винт, который целиком должен находится проксимальнее ростковой зоны (рис. 10, Г) на рис. 10 (Д) показано окончательное положение винта
• Во избежание повреждения ростковой зоны каждый этап операции, будь то проведение швов или установка винта, должен контролироваться при флюороскопии.
Нюансы 2 этапа операции:
• Осторожно согните и разогните коленный сустав для оценки стабильности репозиции
• Если фиксация неадекватна, ее можно дополнить канюлированным винтом с шайбой
• Перед дальнейшим сверлением вглубь убедитесь в точности расположения спицы
• Избыточное сгибание коленного сустава позволяет провести спицы более косо с тем, чтобы избежать контакта их с ростковой зоной
• Для сохранения достигнутой репозиции в момент введения винта фрагмент можно дополнительно фиксировать еще одной спицей
• В зависимости от размеров фрагмента он может быть фиксирован одним или двумя винтами
• Следует избегать повторных попыток добиться хорошей фиксации винта, поскольку это может привести к раскалыванию фрагмента
• Ни винты, ни направляющие спицы не должны пересекать ростковую зону большеберцовой кости, для чего всегда следует использовать флюороскопический контроль сустава (рис. 10, Б). На рис. 10 (В) показана окончательная картина после выполненной шовной фиксации.
• Следующим этапом устанавливается винт, который целиком должен находится проксимальнее ростковой зоны (рис. 10, Г) на рис. 10 (Д) показано окончательное положение винта
• Во избежание повреждения ростковой зоны каждый этап операции, будь то проведение швов или установка винта, должен контролироваться при флюороскопии.

Техника 2: однопучковая реконструкция ПКС из двух доступов с сохранением бедренной зоны роста
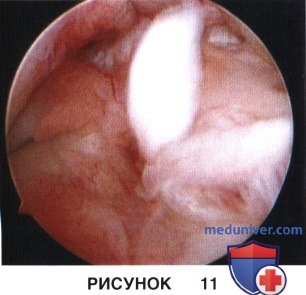
а) Для подтверждения полного разрыва ПКС, а также выявления и лечения любой другой сопутствующей патологии коленного сустава выполняется обследование в условиях анестезии и стандартная диагностическая артроскопия (рис. 11)
б) Стандартным образом забирается аутотрансплантат из сухожилий нежной и полусухожильной мышц, из которого формируется будущая связка. Если диаметр получившейся связки составляет 7 мм и менее, подумайте о ее аугментации еще одним сухожилием с противоположной конечности
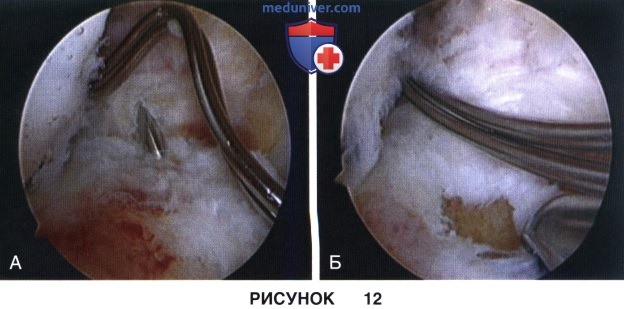
в) С помощью стандартного тибиального направителя под максимально возможным углом (для формирования вертикального канала через тибиальную ростковую зону) вводится направляющая спица (рис. 12, А и Б)
• Подумайте о формировании большеберцового костного канала несколько кзади по сравнению с тем, как это делается у взрослых
г) Дистальнее бедренной ростковой зоны по наружной поверхности бедра в проекции эпифиза выполняется продольный разрез кожи, подлежащие ткани рассекаются до наружной кортикальной пластинки бедренной кости
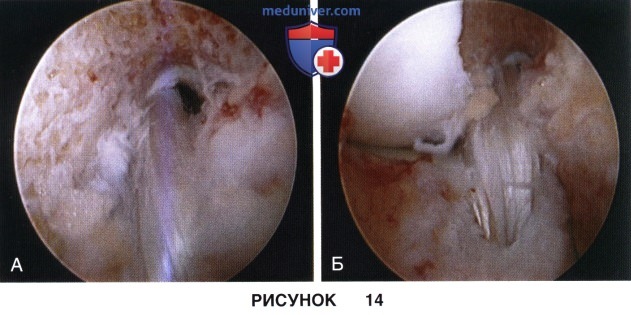
е) С помощью швов или проволочной петли через сформированные каналы проводится трансплантат и фиксируется в бедренной и большеберцовой кости (рис. 14, А и Б)
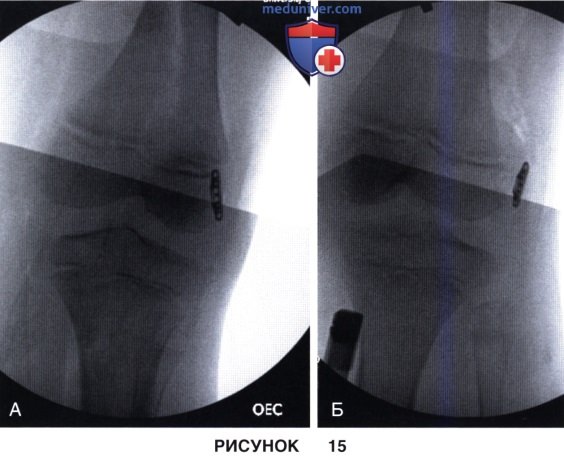
ж) Выполняется окончательный флюороскопический контроль в прямой (рис. 15, А) и боковой (рис. 15, Б) проекциях.
з) Нюансы 1 этапа операции:
• Увеличение угла наклона большеберцового канала с 45 до 65° уменьшит объем удаляемой ткани ростковой зоны и связанный с этим риск нарушения роста кости или развития угловой деформации
• Перед формированием по спице бедренного канала необходимо убедиться, что направляющая спица располагается строго в эпифизе бедренной кости
• При использовании подвешивающих техник фиксации убедитесь в том, что фиксирующая пуговица находится в правильном положении
и) Ошибки 1 этапа операции:
• Повреждение заднелатеральной части бедренной зоны роста при формировании бедренного канала.
Техника 3: бедренная фиксация из-за угла
а) Диагностическая артроскопия, забор, подготовка трансплантата и формирование бедренного канала выполняются так же, как описано выше
б) В области центральной части подвздошно-большеберцового тракта сразу проксимальнее наружного надмыщелка бедра выполняется продольный разрез кожи, в пределах которого обнажается наружная кортикальная пластинка бедренной кости
в) Трансплантат связки захватывается в суставе, проводится над верхней частью наружного мыщелка бедра и выводится в латеральную рану
г) Трансплантат фиксируется к бедренной кости винтом с шайбой, который проводится проксимальнее и параллельно дистальной ростковой зоне бедренной кости
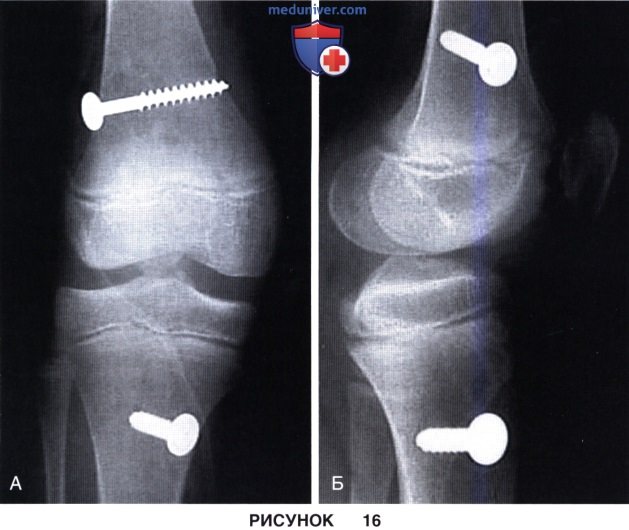
д) Выполняется большеберцовая фиксация трансплантата и окончательный флюороскопический контроль (рис. 16, А и Б).
е) Инструментарий:
• Направляющие спицы 2,4 мм
• Направители для пластики ПКС
• Дрель
• Флюороскоп
• Винт с шайбой для фиксации
ж) Нюансы 1 этапа операции:
• Латеральный мыщелок бедренной кости можно отмоделировать под трансплантат связки
• В отличие от пациентов со зрелой костной системой у детей винты погружаются не слишком глубоко, чтобы их было легко удалить по завершении роста
з) Ошибки 1 этапа операции:
• Повреждение заднелатеральной части бедренной зоны роста при формировании бедренного канала
Техника 4: реконструкция передней крестообразной связки (ПКС) трансплантатом из подвздошно-большеберцового тракта - экстрафизарная реконструкция/техника "подвязки помидоров"
Забор трансплантата из подвздошно-большеберцового тракта:
а) Используется косой доступ длиной 6 см по ходу ПБ тракта, начиная от наружной суставной щели в проксимальном направлении
б) В качестве трансплантата забирается центральная треть ПБ тракта в проксимальном направлении, дистальный его конец остается прикрепленным к бугорку Жерди
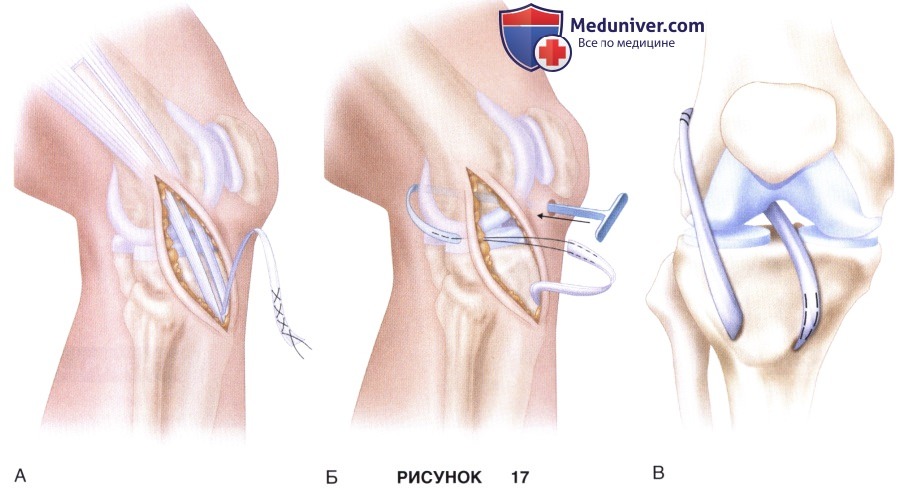
в) Свободный проксимальный конец трансплантата сшивается в жгут прочными швами и оборачивается влажной марлей до последующего использования (рис. 17, А):
• Выполняется диагностическая артроскопия с использованием стандартных портов
г) Верхняя часть межмыщелковой вырезки и межмыщелковое возвышение обрабатываются и подготавливаются для проведения трансплантата
е) Второй доступ выполняется над проксимальной частью большеберцовой кости в области прикрепления сухожилий гусиной лапки, где обнажается надкостница большеберцовой кости
ж) Через этот доступ в сустав под межменисковой связкой проводится зажим, которым трансплантат захватывается, проводится через сустав, под межменисковой связкой и выводится в переднемедиальный доступ
з) В области латерального доступа трансплантат при постоянном натяжении подшивается к надкостнице задне-наружной поверхности бедра вблизи свода межмыщелковой вырезки
и) Флюороскопически определяется положение проксимальной ростковой зоны большеберцовой кости, и дистальнее нее продольным разрезом рассекается надкостница. Здесь будет фиксирован дистальный конец трансплантата
к) Трансплантат подшивается к надкостнице, оценивается стабильность коленного сустава и раны ушиваются (рис. 17, В).
л) Нюансы техники:
• Чтобы убедиться в правильности положения направляющих спиц перед формированием каналов, используйте флюороскопический контроль
Инструментарий:
• Шовный проводник Hewson
• Прочный неабсорбируемый шовный материал
• Флюороскоп
Ошибки техники:
• Не делайте слишком широкие каналы, поскольку это увеличивает риск нарушения роста кости вследствие повреждения ростковой зоны
Спорные вопросы:
• Последние данные позволяют полагать, что реконструкция с использованием трансплантата из ПБ тракта лучше восстанавливает переднезаднюю и ротационную стабильность коленного сустава, однако может ограничить ротационные движения в положении сгибания
Техника 5: полностью эпифизарная реконструкция
а) Описано несколько техник полностью эпифизарной реконструкции ПКС
б) При любой из них используется направитель для формирования бедренного канала в верхней части межмыщелковой вырезки с сохранением ростковой зоны бедренной кости
в) Техники отличаются друг от друга лишь вариантами большеберцовой фиксации трансплантата, однако при любом из них ростковая зона большеберцовой кости также сохраняется интактной (рис. 18):
• Техника Anderson — это трансэпифизарная техника с использованием двух доступов, при которой используется сложенный вчетверо трансплантат из аутосухожилий нежной и полусухожильной мышц, который со стороны бедра фиксируется подвешивающей техникой, а со стороны большеберцовой кости — нитями к винту в качестве якоря (рис. 18, А)
• Техника Ganley—это all-inside эпифизарная техника, при которой трансплантат в бедренной и большеберцовой кости фиксируется интерферентными винтами (рис. 18, Б)
• Наконец, техника Cordasco-Green — это внутрисуставная полностью эпифизарная реконструкция с подвешивающей фиксацией трансплантата на бедре и большеберцовой кости (рис. 18, В).
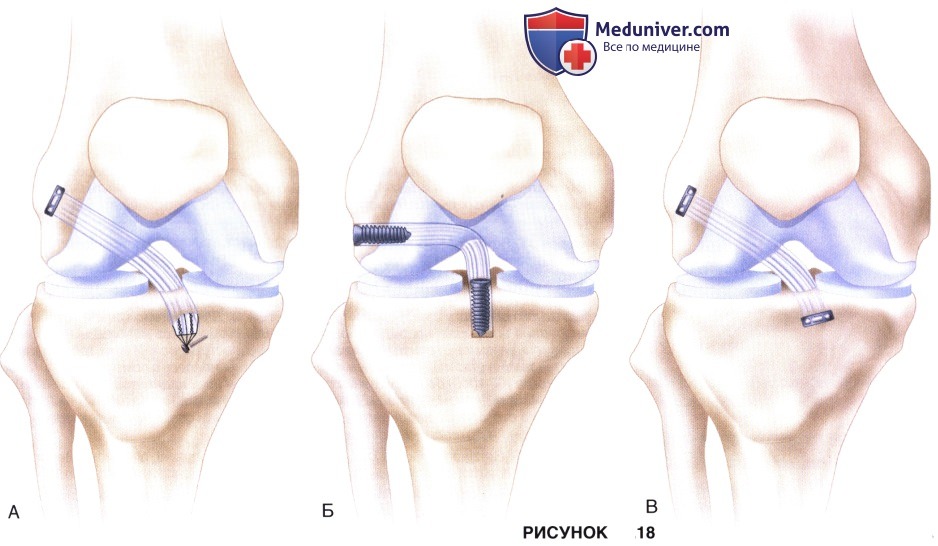
г) Инструментарий/импланты:
• У вас должны быть в распоряжении и подвешивающие средства фиксации, и интерферентные винты как для бедра, так и для большеберцовой кости
д) Спорные вопросы:
• Интерферентная фиксация в относительно мягкой эпифизарной кости может характеризоваться меньшей прочностью по сравнению с подвешивающими методами, а также может стать причиной проблем с эпифизом
• Натяжение мягкотканного трансплантата может стать причиной преждевременного закрытия зоны роста
• Техника с использованием дополнительного медиального порта может привести к значительному повреждению ростковой зоны, поэтому применять ее у детей не следует
е) Нюансы техники:
• Точка введения направляющей спицы на большеберцовой кости должна располагаться медиально во избежание повреждения апофиза бугристости большеберцовой кости
Техника 6: взрослый вариант трансфизарной реконструкции с использованием вертикальных каналов и мягкотканных трансплантатов у подростков старшего возраста
а) Трансфизарная реконструкция аналогична уже описанной однопучковой реконструкции ПКС
б) Эта техника использует мягкотканный трансплантат, фиксируемый в метафизарной зоне
в) Более вертикальные каналы используются с тем, чтобы минимизировать степень повреждения ростковой зоны при формировании этих каналов.
Редактор: Искандер Милевски. Дата публикации: 29.3.2020





Владельцы патента RU 2432125:
Изобретение относится к области медицины, а именно к травматологии и ортопедии, и может найти применение при пластике передней крестообразной связки коленного сустава у детей. Способ включает формирование сквозных туннелей в медиальном мыщелке большеберцовой кости и латеральном мыщелке бедренной кости. После чего проводят через них трансплантат и фиксируют его концы. При этом туннель в медиальном мыщелке большеберцовой кости формируют проксимальнее ее зоны роста под углом к межмыщелковому возвышению. Туннель в латеральном мыщелке бедренной кости формируют дистальнее зоны роста последней. Фиксацию концов трансплантата осуществляют с помощью вводимых в туннели интерферентных винтов. Использование данного способа позволяет повысить эффективность оперативного вмешательства и восстановления нормальной функции коленного сустава за счет улучшения надежности и стабильности фиксации трансплантата с обеспечением возможности сохранения зоны роста бедренной кости. 1 з.п. ф-лы, 5 ил.
Изобретение относится к медицине, а именно к травматологии и ортопедии, и может быть использовано для лечения острой и хронической передней нестабильности коленного сустава у детей.
Известны способы пластики передней крестообразной связки коленного сустава [авторские свидетельства SU на изобретения №990204, №1228839, №1335265, №1669437, №1680113, патенты RU на изобретения №2002454, №2007137, №2116054, №2242946]. Все они характеризуются выполнением каналов в суставных концах бедренной и большеберцовой костей, проведением имплантата через каналы с последующей фиксацией.
Известен также способ пластики передней крестообразной связки коленного сустава у детей [Drez D. Jr. Modified Eriksson procedure for chronic anterior cruciate instability, Orthopedics; 1978, Jan-Feb; 1 (1): 30-36]. В данном способе формируют туннель в мыщелке большеберцовой кости и отсекают медиальную часть связки надколенника. Затем проводят последнюю через туннель в медиальном мыщелке большеберцовой кости и фиксируют снаружи латерального мыщелка бедра.
Однако данный способ не обеспечивает необходимой надежности и фиксации передней крестообразной связки.
Наиболее близким аналогом к заявляемому изобретению является способ пластики передней крестообразной связки коленного сустава у детей [Clancy W.G.Jr. Intra-articular reconstruction of the anterior cruciate ligament, Orthopedic Clinics of North America, 1985, Apr; 16 (2); 181-189]. Данный способ характеризуется тем, что из центральной порции связки надколенника берут свободный костно-сухожильный аутотрансплантат и проводят его через заранее сформированные сквозные туннели в медиальном мыщелке большеберцовой кости и латеральном мыщелке бедренной кости.
Однако при использовании данного способа происходит повреждение зоны роста бедренной и большеберцовой костей.
Задачей заявляемого изобретения является повышение эффективности оперативного вмешательства и сокращение сроков восстановления нормальной функции коленного сустава за счет улучшения надежности и стабильности фиксации трансплантата с обеспечением возможности сохранения зон роста бедренной и большеберцовой костей.
Сущность заявляемого изобретения заключается в том, что в способе пластики передней крестообразной связки коленного сустава у детей, включающем формирование сквозных туннелей в медиальном мыщелке большеберцовой кости и латеральном мыщелке бедренной кости, проведение через них трансплантата и фиксацию его концов, туннель в медиальном мыщелке большеберцовой кости формируют проксимальнее ее зоны роста под углом к межмыщелковому возвышению, а в латеральном мыщелке бедренной кости - дистальнее зоны роста последней, фиксацию концов трансплантата осуществляют с помощью вводимых в туннели интерферентных винтов.
Заявляется также способ пластики передней крестообразной связки коленного сустава у детей с вышеописанными признаками, в котором проведение трансплантата через туннели осуществляют как в ретроградном, так и в антеградном направлении.
Технический результат заявляемого изобретения заключается в решении поставленной ранее задачи. Такой технический прием, как формирование сквозных туннелей проксимальнее зоны роста большеберцовой кости под углом к межмыщелковому возвышению и дистальнее зоны роста бедренной кости, позволяет сохранить анатомическое и функциональное строение коленного сустава у детей, что обеспечивает повышение эффективности проводимого оперативного вмешательства. Осуществление прочной фиксации концов трансплантата с помощью вводимых непосредственно в туннели интерферентных винтов способствует улучшению ее стабильности и надежности, что, в свою очередь, приводит к скорейшему восстановлению нормальной функции коленного сустава.
Заявляемое изобретение поясняется с помощью Фиг.1-5, на которых представлены рентгенограммы больной С.:
на Фиг.1 - введение направляющей спицы в медиальный мыщелок большеберцовой кости;
на Фиг.2 - проведение направляющей спицы через латеральный мыщелок бедренной кости - вид спереди;
на Фиг.3 - проведение направляющей спицы через латеральный мыщелок бедренной кости - вид сбоку;
на Фиг.4 - формирование туннеля в латеральном мыщелке бедренной кости;
на Фиг.5 - осуществление фиксации трансплантата в туннелях с помощью интерферентных винтов.
Способ осуществляют следующим образом.
Укладывают больного на операционный стол на спине со свешенными с края стола голенями. Подготавливают трансплантат передней крестообразной связки коленного сустава. Трансплантат может быть выполнен в виде синтетического протеза по типу жгута или взят из собственных тканей. После обработки операционного поля осуществляют доступ через переднелатеральный прокол в полость коленного сустава, в который вводят артроскоп. Выполняют диагностическую артроскопию. Производят формирование туннеля в мыщелке большеберцовой кости проксимальнее зоны ее роста под углом к межмыщелковому возвышению. Для этого под контролем электронно-оптического преобразователя через переднемедиальный прокол вводят направляющую спицу, по которой сверлят туннель в большеберцовой кости. Затем формируют сквозной туннель в латеральном мыщелке бедренной кости дистальнее зоны ее роста. Туннель сверлят по направляющей спице, проведенной с помощью направителя через латеральный мыщелок бедренной кости. Туннели имеют диаметр, соответствующий диаметру выбранного трансплантата. После проводят трансплантат через сформированные туннели и фиксируют его концы с помощью интерферентных винтов, которые вводят непосредственно в туннели, плотно прижимая трансплантат к их стенкам. Трансплантат может быть проведен через туннели в антеградном направлении - от латерального мыщелка бедренной кости к медиальному мыщелку большеберцовой кости и в ретроградном направлении - от медиального мыщелка большеберцовой кости до латерального мыщелка бедренной кости. Рану послойно ушивают.
После подготовки больному была выполнена операция по описанному в данной заявке способу: пластика передней крестообразной связки коленного сустава протезом компании ДОНА диаметром 7 мм. Послеоперационный период протекал без осложнений. Через 2 месяца после операции движения в суставе восстановлены.
1. Способ пластики передней крестообразной связки коленного сустава у детей, включающий формирование сквозных туннелей в медиальном мыщелке большеберцовой кости и латеральном мыщелке бедренной кости, проведение через них трансплантата и фиксацию его концов, отличающийся тем, что туннель в медиальном мыщелке большеберцовой кости формируют проксимальнее ее зоны роста под углом к межмыщелковому возвышению, а в латеральном мыщелке бедренной кости - дистальнее зоны роста последней, фиксацию концов трансплантата осуществляют с помощью вводимых в туннели интерферентных винтов.
2. Способ пластики передней крестообразной связки коленного сустава у детей по п.1, отличающийся тем, что проведение трансплантата через туннели осуществляют как в ретроградном, так и в антеградном направлении.
Вы только вернулись из травмпункта. Вы или ваш ребенок подвернули ногу и почувствовали щелчок. Обратиться в травмпункт, если вы не можете нормально ходить, вполне нормальное решение. Там вам сказали, что это может быть повреждение связок или разрыв передней крестообразной связки (ПКС). Наверняка у вас появится много вопросов.
- Насколько это неотложная ситуация?
- Нужна ли операция?
- Какая нужна операция?
- Что нужно делать, чтоб быстрей вернуться в строй?
- Как это повлияет на дальнейшую жизнь?
В подобной ситуации среди ваших друзей, которые далеки от медицины, может оказаться много экспертов в этих вопросах. И каждый вам обязательно посоветует, что делать.
Вы обратитесь и к интернету, и вскоре вопросов станет еще больше, чем тогда, когда вы только начали свое онлайн-расследование. К сожалению практичные, простые для понимания и подкрепленные доказательствами ответы не всегда можно найти в Google.
Риск разрыва ПКС наиболее велик при неконтактных спортивных травмах, например, в результате резкого подворачивания коленного сустава, изменения направления движения. Если спортсмен при этом ощущает щелчок, колено начинает отекать, появляется ощущение нестабильности, вероятность разрыва еще выше. Если в результате травмы у вас появилась боль, отек, вы не можете ходить, наиболее вероятно, что у вас одно из трех следующих повреждений:
Бывают и другие травмы, но именно эти три чаще всего встречаются в описанных обстоятельствах.
Разрывы ПКС сегодня встречаются все чаще. Причиной увеличения частоты разрывов ПКС у взрослых является тот факт, что все больше людей продолжают заниматься спортом уже в зрелом возрасте. У детей частота разрывов ПКС также растет ввиду наличия определенных проблем в занятии одиночными видами спорта, отсутствия сезонности в занятиях и отсутствия адекватных программ профилактики.
Так, если ваш маленький спортсмен круглый год играет в футбол или работает с тренером, не пропуская ни одного сезона или не меняя характера нагрузок, чтобы дать организму восстановиться, риск разрыва ПКС значительно возрастает. Как мышцам после тяжелой работы, так и связкам требуется определенное время для восстановления.
Если вы получили серьезную травму коленного сустава, рекомендуем как можно скорее обратиться в травмпункт. Если нет возможности сделать это сразу, можно это сделать на следующий день. Фиксация коленного сустава не обязательна, если вы пользуетесь костылями, однако с зафиксированным коленным суставом вам может быть легче. Атрофия и слабость четырехглавой мышцы развиваются достаточно быстро. Поэтому начинать движения в коленном суставе и тренировать четырехглавую мышцу нужно как можно раньше. Физиотерапия сразу после травмы является очень важным компонентом лечения. Контрактура после травмы ПКС является весьма значимой проблемой, поэтому мы не рекомендует фиксировать коленный сустав слишком долго.
НЕТ. Не все разрывы ПКС требуют операции. Многие пациенты с поврежденной ПКС не испытывают вообще никаких проблем. Когда к нам впервые обращается пациент с разрывом ПКС, мы обсуждаем с ним целый ряд вопросом, чтобы понять, будет ли в его случае эффект от операции или можно обойтись без нее. Важными с этой точки зрения вопросами являются:
- Ваш возраст
- Ваша физическая активность
- Вид спорта, которым вы занимаетесь
- Ваши цели и ожидания
- Испытываете ли вы ощущение нестабильности в коленном суставе
- Результаты вашего обследования
Если вы смотрели Зимние олимпийский игры 2017 года, то может быть видели выступление одной горнолыжницы, у которой разорвана ПКС. Многие из нас не будут испытывать проблем, если сохранена стабильность коленного сустава. Консервативное лечение включает интенсивную программу физиотерапии, направленную на восстановление силы мышц, стабильности коленного сустава, ну и, если так можно сказать, веры с себя. Пациентам, работающим на высоте, скалолазам и т.д. возможно лучше будет рекомендовать операцию, поскольку даже единственный эпизод нестабильности коленного сустава у этих людей может привести к катастрофическим последствиям.
Большинство пациентов, получающих консервативное лечение, возвращаются к нормальному активному образу жизни. Вы сможете бегать, кататься на велосипеде, плавать, играть в парный теннис, может быть кататься на лыжах, играть с детьми. Вам можно практически все, если вы чувствуете, что ваше колено стабильно.
Если мы выбираем консервативное лечение, будут ли у вас какие-либо ограничения? Возможно. Может быть вы не сможете заниматься такими видами спорта, как горные лыжи, футбол или баскетбол.
Существует несколько типов операций при разрывах ПКС. Ранние результаты шовного восстановления ПКС весьма многообещающи, однако окончательного мнения в этом вопросе пока нет. Золотым стандартом на сегодня остается реконструкция ПКС. Чтобы сформировать новую связку, мы используем трансплантат.
Число имеет значение. Чем больше хирург делает таких операций, тем меньше у него осложнений. Хирург должен делать эти операции постоянно, а не от случая к случаю.
Долгая! Намного дольше, чем вы думаете. Большинство спортсменов возвращаются к тренировкам только по истечении 8-9 месяцев после операции или даже дольше. Может случиться так, что к занятиям спортом вы сможете вернуться только через год. Если позволить спортсмену вернуться к тренировкам слишком рано, риск разрыва новой ПКС крайне высок. Большинство детей и их родителей слишком рано начинают считать, что они уже готовы вернуться к занятиям спортом. Однако необходимо потерпеть еще немного, ведь слишком много крови, пота и слез вы вложили в эту реабилитацию. Если вы начнете заниматься слишком рано, все усилия могут оказаться напрасными.
Если вам ответят, через полгода или раньше, значит вы не в том месте.
Есть четкие критерии, когда можно вернуться к тренировкам. Если вы соответствуете всем этим критериям, значит риск повторной травмы минимален. Если нет, то риск можно оценить, как 50/50, и это неправильно.
Как и любая другая операция, реконструкция ПКС не лишена рисков. Риски эти невысоки, но и не равны нулю. Есть риск, что результат операции будет не таким, как ожидается. Есть риск инфекции. Некоторые инфекционные осложнения требуют удаления новой ПКС. Есть риск тромбоза. С тем, чтобы минимизировать этот риск, многие из нас назначают в послеоперационном периоде антикоагулянты. Многие хирурги перед имплантацией обрабатывают трансплантат ПКС раствором антибиотика. У детей существует риск повреждений ростковой зоны кости. Всегда существует риск развития остеоартроза, и операция нисколько не уменьшает этот риск.
Инфекция, контрактура, несостоятельность связки, сохранение ощущения нестабильности, риск повторного повреждения, тромбоз глубоких вен.
Я надеюсь, что теперь вы владеете некоторой исходной информацией о повреждениях ПКС, и понимаете, что вас должно интересовать при беседе с хирургом. Эти вопросы можно даже записать и затем обсудить со своим хирургом. Это немаловажный пункт.
В нашей клинике мы широко применяем артроскопию и другие малоинвазивные методы лечения патологии коленного сустава. Операции проводятся на ультрасовременном медицинском оборудовании с использованием качественных и зарекомендовавших себя расходных материалов и имплантов от крупных мировых производителей.
Однако результат операции зависит не только от оборудования и качества имплантов, но и от навыка и опыта хирурга. Специалисты нашей клиники имеют большой опыт лечения травм и заболеваний данной локализации в течении многих лет.
A post shared by Ортопед-травматолог,к.м.н.🎓 (@dr.bessarab) on Aug 28, 2017 at 12:46pm PDT
Возможно лечение по квотам!
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Артроскопическая реконструкция передней крестообразной связки коленного сустава — 89500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Артроскопическая операция
- Расходные материалы
- Импланты (биодеградируемые винты или пуговицы) от ведущих зарубежных производителей
* Анализы для госпитализиации и послеоперационный ортез в стоимость не входят
PRP-терапия, плазмолифтинг при заболевании и травмах коленного сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Внутрисуставное введение препарата гиалуроновой кислоты (без стоимости препарата Дьюралан) — 1000 рублей
- Местная анестезия
- Введение препарата гиалуроновой кислоты Дьюралан
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Пункция коленного сустава
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов
Читайте также:


