Перелом надколенника это длинная трубчатая кость
Переломы надколенника составляют лишь малый процент повреждений скелета и чаще всего происходят у больных в возрасте 40—50 лет. Существует три основных типа переломов надколенника, самый частый из них — поперечный перелом. Звездчатые переломы (оскольчатые) — вторые по частоте, составляют примерно треть переломов надколенника. Продольные или вертикальные переломы встречаются редко и составляют 10—20% повреждений надколенника.
Кровоснабжение надколенника обеспечивается центральными и дистальными сосудами полюса сети надколенника. При переломах возможен перерыв питающих сосудов с нарушением кровоснабжения, что приводит к развитию аваскулярного некроза.
На основе механизма повреждения различают переломы вследствие прямого удара и обусловленные сокращением четырехглавой мышцы, приводящим к отрыву костного фрагмента соответственно ее прикреплению.
Классификация переломов надколенника:
I. Класс А: переломы от прямого удара:
- I тип (без смещения)
- II тип (оскольчатые)
- III тип (вертикальные)
- IV тип (костно-хрящевые)
II. Класс Б: переломы вследствие отрыва четырехглавой мышцы бедра:
- I тип (поперечные со смещением)
- II тип (переломы верхнего или нижнего полюс)
- III тип (вертикальные или продольные переломы)

Существуют два механизма, приводящие к перелому надколенника. Прямой удар или падение на надколенник может быть причиной перелома без смещения. Последующая тяга четырехглавой мышцы бедра может вызвать расхождение фрагментов. Непрямой механизм — сильное сокращение четырехглавой мышцы, например при падении, может привести к отрывному перелому.
У больного отмечают болезненность и припухлость в области колена. При подозрении на костно-хрящевой перелом следует пропальпировать нижнюю поверхность надколенника. Коленный сустав должен быть проверен на активное разгибание. При отсутствии последнего следует заподозрить требующий хирургического лечения разрыв четырехглавой мышцы.
Для определения этих переломов достаточно снимков в прямой, боковой и аксиальной проекциях. Иногда бывает нелегко отличить от перелома удвоение надколенника. Для дифференциации этих двух состояний необходимо выполнить снимки в сравнительных проекциях. При этом следует учитывать, что линия разделения надколенника пролегает, как правило, через верхнебоковую поверхность. Костно-хрящевые переломы обычно неразличимы на простых рентгенограммах, хотя иногда можно увидеть незначительный характерный дефект на нижней поверхности надколенника.
Прямые переломы надколенника часто сопровождаются травматической хондромаляцией.
Класс А: I тип (без смещения, поперечные). Неотложное лечение этих переломов включает аспирацию крови при гемартрозе и наложение длинной циркулярной гипсовой повязки от паха до лодыжек. Вокруг надколенника гипс хорошо моделируют, коленный сустав устанавливают в положении полного разгибания. Больного для дальнейшего лечения направляют к специалисту и уже через несколько дней начинают упражнения для четырехглавой мышцы бедра. Класс А: II тип (оскольчатые), III тип (вертикальные), IV тип (костно-хрящевые).
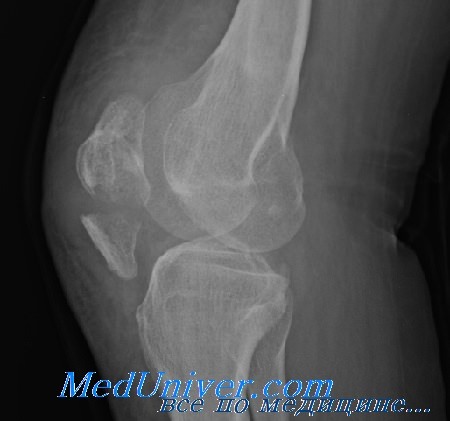
Класс Б: I тип (поперечные со смещением), II тип (переломы верхнего или нижнего полюса), III тип (вертикальные, или продольные, переломы). Неотложная помощь при этих переломах включает лед, иммобилизацию нижней конечности в положении разгибания, назначение анальгетиков и госпитализацию для оперативного лечения, если смещение превышает 4 мм. При значительном раздроблении коленной чашечки выполняют пателлэктомию. Этим переломам сопутствует высокая частота дегенеративного артроза (до 39% в одном наблюдении).
Частичная пателлэктомия при оскольчатых переломах дает удовлетворительные результаты, если удается сохранить хотя бы 3/5 надколенника. Полное удаление надколенника иногда неизбежно; тем не менее врач должен стремиться сохранить как можно большую часть для достижения оптимальных результатов.
Переломы надколенника могут сопровождаться развитием нескольких серьезных осложнений.
1. Типичен дегенеративный артроз, особенно после оскольчатых или костно-хрящевых переломов.
2. Возможно вторичное смещение фрагментов вследствие неадекватной фиксации или иммобилизации.
3. После поперечного перелома или перелома полюса надколенника может наблюдаться развитие очагового аваскулярного некроза.
- Вернуться в раздел "травматология"

Кафедра судебной медицины (зав. — проф. В. М. Смольянинов) II Московского медицинского института имени Н. И. Пирогова
Поступила в редакцию 5/V 1958 г.
библиографическое описание:
Особенности переломов длинных трубчатых костей как критерий при экспертизе направления удара / Крюков В.Н. // Судебно-медицинская экспертиза. — М., 1958. — №3. — С. 17-19.
код для вставки на форум:
Судебномедицинская экспертиза переломов длинных трубчатых костей занимает значительное место при исследовании трупов и освидетельствовании живых лиц.
Механизм переломов длинных трубчатых костей и особенности происходящих при них повреждений костной ткани были в основном изучены клиницистами. Однако в литературе не представляется возможным найти ответ на ряд важных с судебномедицинскои точки зрения вопросов, касающихся повреждения костей. Сюда относится определение по характеру и особенностям повреждений длинных трубчатых костей, с какой стороны был нанесен удар и каково было его направление. Вопрос этот имеет важное значение для органов суда и следствия, так как нередко установление истинного положения потерпевшего в момент травмы оказывается возможным только на основании данных судебномедицинской экспертизы.
Судебномедицинских работ, посвященных анализу переломов длинных трубчатых костей, возникших от действия твердых тупых предметов, в доступной нам литературе мы не встретили.
Мы сделали попытку определить признаки, позволяющие диагностировать направление удара по особенностям и характеру повреждений длинных трубчатых костей.
Для изучения особенностей таких повреждений при ударе твердым тупым предметом мы провели 100 экспериментов на неповрежденных конечностях трупов практически здоровых людей, умерших насильственной смертью. Ряд опытов был проведен на конечностях, покрытых одеждой.
Экспериментальные переломы вызывались воздействием разнообразных по форме твердых предметов, удары которыми наносились при различных положениях трупов, в частности при наличии твердой подкладки под конечностью. Учитывались энергия удара, направление и угол действия силы.
Нарушение кости изучалось на месте, затем часть кости, где локализовалось повреждение, выпиливали, освобождали от мягких тканей и изучали дополнительно.
Результаты экспериментов показали, что при ударе твердым тупым предметом по неповрежденной конечности под углом 75—90° к продольной оси кости целость ее нарушается в месте удара с образованием безоскольчатых или оскольчатых переломов.
Линия (или плоскость) перелома при такогорода повреждениях костей отличается рядом особенностей. В месте приложения силы линия перелома имеет крупнозубчатый характер, на противоположной стороне — мелкозубчатый.
Направление этой линии, как правило, поперечное. На боковых — от места приложения силы — сторонах она идет в косом направлении.
Во всех случаях переломов длинных трубчатых костей, возникших от удара твердым тупым предметом под углом 75—90° к продольной оси кости, были обнаружены трещины компактного вещества кости. Эти трещины отходили от линии перелома на боковых (по отношению к пункту приложения силы) сторонах и образовывали с линией перелома веерообразно расположенные углы, открытые к месту удара (рис. 1).
Если такие веерообразные трещины проходили через всю толщу компактного вещества кости и соединялись между собой, это приводило к образованию осколков.
Рис. 1. Безоскольчатый перелом бедренной кости. Веерообразные трещины на боковой от места удара стороне.
Стрелкой указаны направление и место удара.
Осколки, имеющие многоугольную (в профиль — треугольную) форму, всегда находились в месте приложения силы. Осколки же полулунной формы располагались, как правило, только на боковых (по отношению к месту удара) сторонах и образовывались за счет пересечения веерообразной трещины с линией перелома (рис. 2).
Рис. 2. Оскольчатый перелом плечевой кости. Стрелкой указаны направление и место приложения силы.
Указанные особенности переломов длинных трубчатых костей (характер зубчатости линии перелома, веерообразные трещины, локализация осколков и их форма), возникших от удара твердыми тупыми предметами, с достаточной четкостью выявлять при рентгеновском исследовании. Это позволило проверить данные наших экспериментов не только при судеономедицинских исследованиях трупов, но и в случаях освидетельствования живых лиц, перенесших травму длинных костей конечностей.
При экспертизе в случаях травмы длинных трубчатых костей твердыми тупыми предметами мы всегда обнаруживали все признаки, которые были выявлены при экспериментальных исследованиях, что позволяло устанавливать направление действия механической силы. Материалы дела, которые, как правило, мы получали после производства экспертиз, во всех случаях подтвердили наши заключения относительно условий возникновения повреждений, в частности о направлении действия механической силы. В качестве иллюстрации практического использования полученных нами данных приводим следующую экспертизу.
В апреле 1958 г. нам пришлось участвовать в экспертизе по поводу эксгумации трупа гр-на Н., 46 лет.
12/XI 1957 г. гр-н Н. был доставлен в бессознательном состоянии в больницу, где, не приходя в сознание, вскоре умер. Шофер, доставивший потерпевшего, на предварительном следствии показал, что он ехал на машине по шоссе и неожиданно увидед сидевшего на дороге человека с вытянутыми в сторону правой обочины дороги (по ходу машины) ногами. Шофер предпринял энергичную попытку свернуть вправо, но при этом, как ему показалось, он переехал через левую ногу сидевшего на дороге человека. Очевидцев происшествия не было.
При судебномедицинском исследовании трупа обнаружена ушибленная рана кожных покровов в правой теменной области; множественный перелом 12 ребер слева; разрыв левого легкого; левосторонний гемоторакс; оскольчатый перелом костей левой голени на -границе средней и нижней третей. Осколки располагались с наружной стороны; на передней и задней поверхностях большеберцовой и малоберцовой костей вее- робразные трещины, образующие с линией перелома углы, открытые кнаружи. На внутренней стороне линии переломов мелкозубчатые, идут в поперечном направлении; на наружной — крупнозубчатые.
Характер повреждения костей левой голени абсолютно исключал переезд через ногу при том положении потерпевшего, о котором говорил шофер.
Экспертной комиссией было дано заключение, что повреждения, обнаруженные при исследовании трупа, могли возникнуть от удара тупыми предметами, возможно, частями движущегося автотранспорта, слева, и не могли возникнуть при обстоятельствах, указанных шофером, доставившим пострадавшего в больницу.
Следствием было установлено, что покойный был сбит незадолго до этого проходившей встречной грузовой автомашиной.
Наши экспериментальные данные и практические наблюдения позволяют считать, что в случаях травмы длинных трубчатых костей представляется возможным при учете других повреждений судить о направлении действия внешнего насилия — удара тупым твердым предметом: 1) в пункте приложения силы осколок кости имеет многоугольную форму, линия перелома — выраженную зубчатость; 2) на стороне, противоположной месту удара, линия перелома имеет мелкозубчатый характер и идет в поперечном направлении; 3) на боковых по отношению к месту удара сторонах возникают трещины компактного вещества кости, образующие с линей перелома углы, открытые к месту приложения силы, а также осколки полулунной формы.
Идентификация орудия травмы при повреждениях тупыми предметами / Челноков В.С., Тищенко В.И., Дубровин И.А. // Матер. IV Всеросс. съезда судебных медиков: тезисы докладов. — Владимир, 1996. — №1. — С. 140-142.
Особенности повреждения надкостницы от действия механических повреждающих факторов / Ширяева Ю.Н., Журихина С.И., Макаров И.Ю. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 210-213.
Большинству пострадавших с политравмой требуется оперативное лечение повреждений ОДА. Из числа больных, переведенных из реанимационного отделения в ОМСТ, только 15—20% находились полностью на консервативном лечении, остальным 80% потребовался остеосинтез хотя бы одного перелома.
Основные и самые трудные операции при закрытых переломах мы выполняли в ОМСТ, особенно технически сложные, требующие высокой квалификации травматолога и специального оборудования. В профильном клиническом отделении у травматолога есть время для дополнительной диагностики, тщательного планирования операции и подготовки к ней.
Мы еще раз повторяем, что нет второстепенных и первостепенных переломов. Любой плохо леченный перелом приводит к потере функции и как следствие — к снижению качества жизни и частичной или даже полной потере профессии и трудоспособности.
Показания к оперативному лечению закрытых переломов
Многие существовавшие ранее показания к оперативному лечению изолированных переломов в настоящее время пересмотрены и расширены. Еще более часто остеосинтез применяют при политравме, поскольку комбинация из оперативных и консервативных методов лечения во многих случаях препятствует раннему восстановлению функции поврежденной конечности и преимущества оперативного лечения сходят на нет. Поэтому показания к остеосинтезу при политравме зависят не только от типа и характера перелома данного конкретного сегмента конечности, но и от переломов соседних и отдаленных сегментов. Показаниями к остеосинтезу закрытых переломов при политравме являются:
• переломы длинных костей со смещением всех типов;
• переломы длинных костей без смещения, если имеются переломы соседних сегментов (например, переломы бедра и голени на одной стороне);
• внутри-и околосуставные переломы даже с небольшим смещением;
• нестабильные переломы таза и позвоночника;
• переломы локтевого отростка и надколенника;
• перелом костей кисти и стопы со смещением;
• отдельные переломы конечностей без смещения, если пациент не переносит консервативную иммобилизацию или не желает ее (гипс, ортез, целлоккаст и т.п.);
• невправимые консервативным путем и застарелые вывихи и подвывихи.
Планирование очередности и сроков остеосинтеза
Планировать очередность и сроки остеосинтеза тем труднее, чем больше повреждений у конкретного пострадавшего.
При планировании необходимо учитывать следующие факторы.
• Полостные повреждения и их влияние на психику пациента, положение в постели, возможность активизации. Нарушения психики вследствие тяжелой ЧМТ заставляют выбирать наиболее прочные скрепители, так как пациент в послеоперационном периоде не будет точно выполнять рекомендации травматолога. Переломы челюстей ограничивают возможности интубационного наркоза и вид обезболивания выбирают совместно анестезиологи и хирурги. Закрытая травма груди даже при полностью устраненном пневмо- и гемотораксе чревата опасностью послеоперационной пневмонии, поэтому лучше избегать интубационного наркоза, а предпочесть спинномозговую перидуральную или проводниковую анестезию.Состояние после лапаротомии, наличие цисто- и колостомы ограничивает или исключает возможность проведения погружного остеосинтеза таза.
• Общие осложнения постреанимационного периода.
• Показатели гомеостаза. Оперировать можно только при допустимых показателях.
• Положение на операционном ортопедическом столе. Остеосинтез, особенно блокируемый, сопровождается значительной тракцией, сгибанием и ротацией конечности. Нужно так определить последовательность операций при множественных повреждениях ОДА, чтобы, с одной стороны, обеспечить выполнение операционного доступа, а с другой — не вызвать повреждения мягких тканей, сосудов и нервов конечностей.
Последовательность операций на опорно-двигательном аппарате
Важными моментами являются определение приоритетности оперативного лечения тех или иных переломов, а также возможность проведения нескольких операций в течение одного операционного дня. Приоритеты мы определяли в зависимости от срочности следующим образом.
• Вывихи и переломовывихи как крупных, так и мелких суставов. Нахождение сегмента конечности в вывихнутом положении быстро приводит к ретракции мышц и трудному или невозможному вправлению вывиха во время операции. Кроме того, раннее вправление вывихов бедра и таранной кости уменьшало вероятность развития асептического некроза.
• Разрывы сочленений таза.
• Нестабильные переломы позвоночника.
• Переломы пяточных и таранных костей.
• Переломы кисти, стопы, ключицы.
На поздний период можно отложить сшивание связок, так как у многих они восстанавливаются самостоятельно, и посттравматические дефекты костей, которые требовали костной пластики и соответственно абсолютной стерильности для ее проведения.
Объединение 2 и более операций в течение одного операционного дня во многих случаях необходимо. Во-первых, закрытые репозиции отломков возможны в пределах 3 нед с момента травмы; во-вторых, налицо преимущества одной анестезии сразу для нескольких операций; в-третьих, одномоментный остеосинтез нескольких сегментов ОДА восстанавливает биомеханику всей конечности, что пациент чувствует сразу; в-четвертых, каждая операция и наркоз являются стрессом для больного, что может послужить причиной общесоматических осложнений (инфаркт, инсульт), особенно у пациентов старше 50 лет. Однако все это возможно в разумных пределах и зависит от объема и методики операций, продолжительности анестезии и квалификации хирурга. Малоинвазивные вмешательства можно производить одномоментно, так как они не сопровождаются кровопотерей и в опытных руках непродолжительны. Открытый остеосинтез таза, позвоночника, тяжелых внутрисуставных повреждений травматичный и длительный, и его во многих случаях нельзя совмещать с остеосинтезом других переломов. Остеосинтез костей кисти и стопы производят под жгутом без кровопотери, поэтому его можно совместить с другими, более объемными операциями.
К переломам длинных трубчатых костей относят переломы бедра, голени, плеча и предплечья. За редким исключением, основным методом лечения больных с политравмой является оперативный. Преобладают переломы бедра и голени. Переломы бедра в составе политравмы встречаются в 20 и более раз чаще, чем при изолированной травме. При переломах длинных трубчатых костей практически полностью прекращается двигательная функция поврежденного сегмента, поэтому столь впечатляет эффект остеосинтеза этих отделов ОДА.
Лечение большинства таких переломов достаточно трудоемкое, так как 60—70% из них имеют сложный характер (многооскольчатые, смещенные более чем на диаметр кости и т.п.), а у 10—15% пострадавших имеются множественные переломы 2 и более диафизов.
Переломы диафиза бедра
Переломы бедра являются одной из основных ортопедических проблем лечения политравм. Во-первых, это самая большая трубчатая кость человека, хорошо кровоснабжаемая и окруженная большиммассивом мышц, поэтому переломы бедра вместе с поврежденными мышцами являются сами по себе шокогенным фактором. Во-вторых, бедро — самое крупное вместилище желтого костного мозга и наряду с болыыеберцовой костью - один из основных источников жировой эмболии. В-третьих, наружная иммобилизация костных отломков бедра наиболее трудна, поскольку требует фиксации 3 суставов — тазобедренного, коленного и голеностопного, причем фиксация тазобедренного сустава возможна только путем наложения тазового пояса, который закрывает область таза и живота, что по понятным причинам невозможно у пострадавших с политравмой. В-четвертых, восстановление анатомического строения и функции бедра, коленного и тазобедренного суставов без оперативного лечения переломов бедра у большинства пострадавших с политравмой невозможно.
Диафиз бедра состоит из компактной кости и распространяется от дистального края малого вертела до проксимального края дистального метафиза. Костно-мозговой канал имеет форму песочных часов с сужением в середине диафиза (истмус) и изогнут в передне-заднем направлении с радиусом 109—115 см. Различают 3 зоны диафиза бедра — истмальную, супра- и инфраистмальную (рис. 8-1). Диаметр вводимого штифта UFN определяют по диаметру истмальной зоны измерительной линейкой, накладываемой на фасный рентгеновский снимок.
Тяга мощных мышц создает характерное для каждой зоны смещение отломков бедра, которое необходимо знать для успешной закрытой репозиции при операции блокируемого остеосинтеза штифтом UFN (рис.8-2). Манипуляции производят рукояткой для введения штифта в соответствии с уровнем перелома и характерным смещением. Анатомическая ось бедренной кости не совпадает с механической и вертикальной осью (рис.8-3), поэтому необходимо избегать угловых смещений, особенно при переломах нескольких сегментов нижних конечностей, поскольку в последующем это может привести к стойкой хромоте.
Рис. 8-1. Форма костно-мозгового канала бедренной кости. а — супраистмальная зона; б— истмальная зона; в — инфраинстмальная зона
Рис. 8-2. Типичные смещения отломков бедра под воздействием тяги мышц в верхней (а), средней (б) и нижней (в) трети бедра.
Бедро окружено крупными сосудами — общей бедренной и глубокой бедренной артериями, которые могут быть повреждены отломками бедра при высокоэнергетической травме (рис. 8 4). Чаще всего повреждается бедренная артерия в подколенной ямке. Повреждения перфорантных артерий проявляются в виде очень больших межмышечных гематом и могут быть обнаружены случайно при открытом остеосинтезе.
Рис. 8-3. Анатомическая ось (а) бедренной кости отклонена на 6 градусов кнаружи от механической оси (б) и на 9 градусов от вертикальной оси (в) тела человека.
Оперативное лечение
Операция является методом выбора при лечении диафизарных переломов бедра. Кюнчер в 1940 г. предложил интрамедуллярный остеосинтез прочным прямым полым штифтом. Для обеспечения стабильности остеосинтеза костно-мозговой канал рассверливают в соответствии с диаметром штифта. Эта методика себя хорошо зарекомендовала на многих тысячах больных и дает хорошие результаты при простых переломах типа А и частично В, но для лечения пострадавших с политравмой она не совсем подходит, так как обладает существенными недостатками: при открытом доступе и рассверливании костно-мозгового канала остеосинтез массивным штифтом сопровождается достаточно большой кровопотерей; при многооскольчатых переломах типа С, когда нет соприкосновения основных костных отломков, возможно проседание отломков с укорочением бедра; при переломах нижней трети бедра, где костно-мозговой канал широкий, возможна ротация на штифте; при сложных переломах бедра, когда фиксация штифтом Кюнчера недостаточно надежна, сроки активизации больного откладываются до 3 нед и более с момента операции.
В связи с этим основным методом остеосинтеза диафизарных переломов у пострадавших с политравмой является закрытый блокируемый остеосинтез штифтом UFN без рассверливания канала. В послеоперационном периоде мы проводили интенсивную реабилитацию, позволяющую в течение 7— 14 дней поставить пострадавшего на костыли, если вторая нога у него была не повреждена и позволяли другие повреждения. Эта реабилитация заключалась в следующем.
Рис. 8-4. Расположение магистральных сосудов бедра.
Приводим наблюдение .
Больная М ., 35 лет, 17.05.02 пострадала в автоаварии. Диагноз: ушиб головного мозга легкой степени; перелом IV—VI ребер справа; закрытый двойной перелом правого бедра (рис. 8-5, а). Находилась 2 сут в реанимационном отделении, где проводилась интенсивная терапия, на 3-й сутки переведена в ОМСТ. На 7-е сутки с момента травмы выполнен закрытый блокируемый остеосинтез штифтом UFN (рис. 8-5, б—г). Со 2-х суток стала выполнять пассивные сгибания в коленном и тазобедренном суставах, с 4-х суток — активные упражнения в тех же суставах. На 5-е сутки (12-е сутки с момента травмы) стала садиться в постели, спуская ноги. На 7-е сутки после операции начала ходить на костылях. Выписана на амбулаторное долечивание на 10-е сутки (17-е сутки с момента травмы). Через 2 мес перешла на ходьбу с тростью и приступила к работе (корректор). Через 5 мес ходит свободно, не хромая. Движения в суставах правой нижней конечности в полном объеме.
После выписки из стационара пациент передвигался на костылях и продолжал лечебную гимнастику для разработки движений в коленном суставе чаще всего самостоятельно.
Рис. 8-5. Рентгенограммы правого бедра больной М. до операции (а ) и после операции блокируемого остеосинтеза (б, в, г).
Контрольную явку в консультативную поликлинику института назначали через 6 нед. За редким исключением, сгибание в коленном суставе у пациентов было более 90°, а у половины из них — в полном объеме. При явке делали контрольные рентгеновские снимки. Если не было диастаза между отломками и появлялась тень костной мозоли, увеличивали нагрузку на сломанную ногу в течение 2 нед до 70—80% веса пациента и затем он переходил на ходьбу с одним костылем под здоровую сторону. Через 12 нед делали контрольные снимки. Обычно к этому времени были все признаки консолидации перелома и пациенту разрешали свободную ходьбу без дополнительной опоры, обучали упражнениям для устранения хромоты.
В.А. Соколов
Множественные и сочетанные травмы
Перелом надколенника
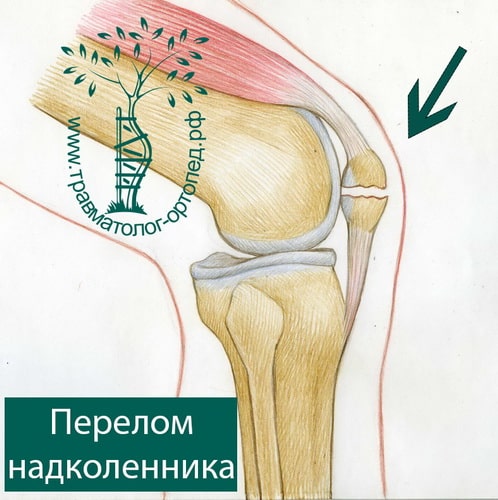
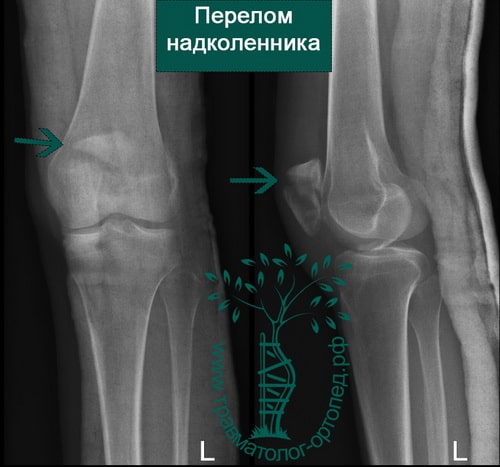
Суставная поверхность надколенника покрыта толстым слоем хряща. При травме участки хряща откалываются, а форма суставной поверхности надколенника нарушается. Лечение переломов надколенника направлено на восстановление суставной площадки. Если это не удалось в ходе лечения, в коленном суставе запускается процесс дегенерации хряща и развивается артроз.
Чаще всего надколенник повреждается во время прямого удара или падения на коленный сустав. Также надколенник ломается при сильном сокращении четырехглавой мышцы бедра во время неловкого движения в ноге.
Травмы надколенника сопровождаются отеком и болью. В области коленного сустава могут быть оссаднения кожи и подкожные кровоизлияния (синяки).
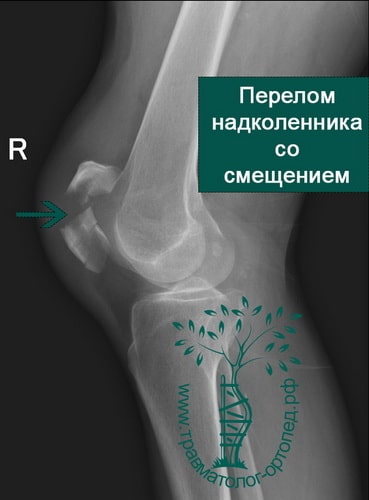
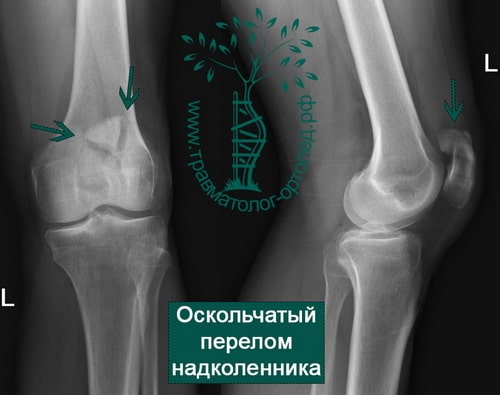
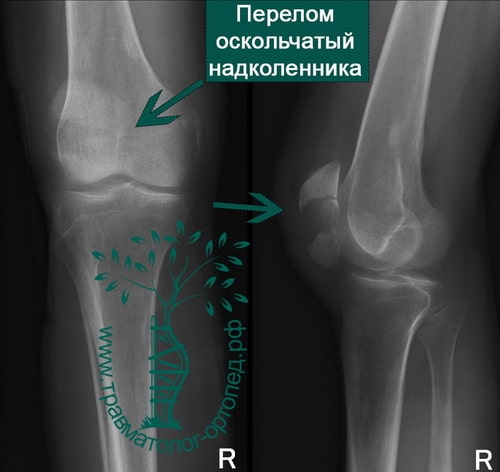
При ощупывании в области надколенника определяется болезненность. Отмечается деформация контуров надколенника из-за расхождения отломков в разные стороны. Между отломками хорошо заметно западение мягких тканей.
Иногда в сустав вытекает кровь из места перелома. Такое состояние в медицине называют гемартроз. При наличии крупного по объему гемартроза показана пункция и удаление жидкости.
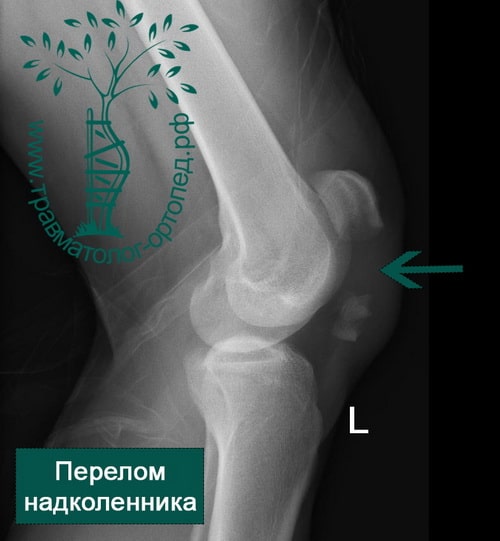
На обычных рентгенограммах хорошо определяются переломы надколенника как со смещением и расхождением отломков, так и без него.
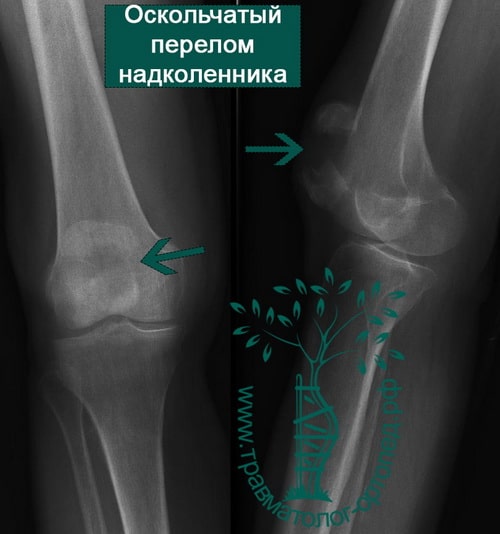
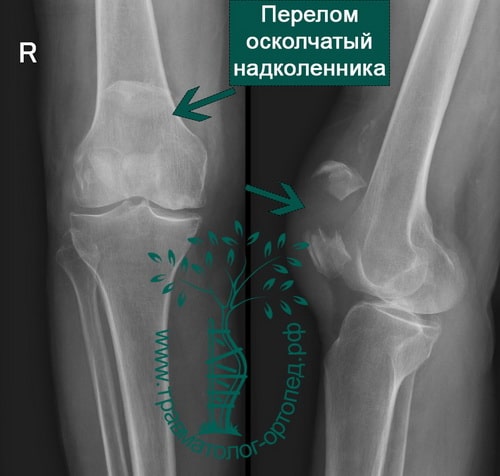
Среди переломов надколенника различают поперечные, продольные, переломы полюса, оскольчатые. Каждый из них может быть как со смещением, так и без него.
При переломе без смещения, а также сохранении возможности активного разгибания в колене и поднятия вытянутой ноги лечение в основном консервативное. Накладывают длинную ортезную повязку (тутор) на нижнюю конечность на четыре недели. Проводится лечебная физкультура с целью тренировки мышц бедра.
Выбор метода лечения зависит от типа перелома надколенника и характера смещения. Возможны несколько вариантов лечения:
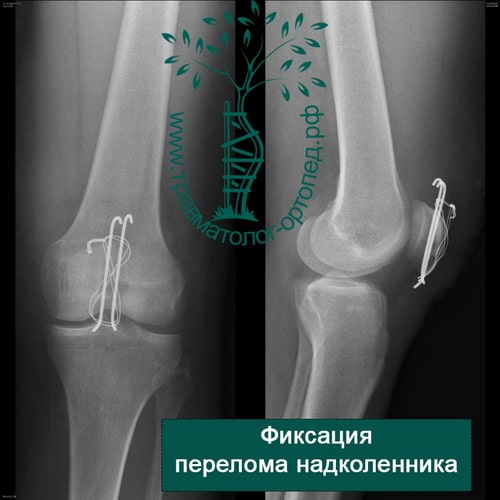
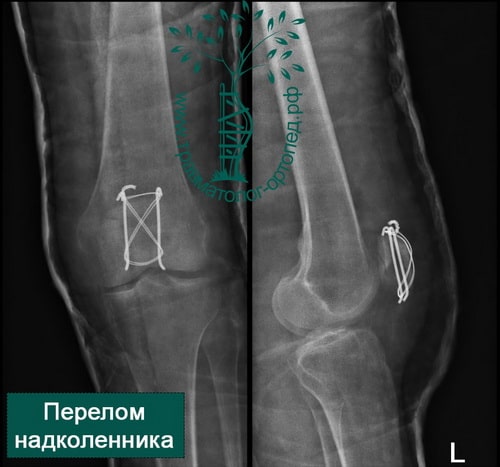
- простые переломы с небольшим расхождением отломков и небольшой ступенькой на суставной поверхности надколенника могут быть стабилизированы малоинвазивно — путем введения двух винтов через проколы кожи под артроскопическим контролем;
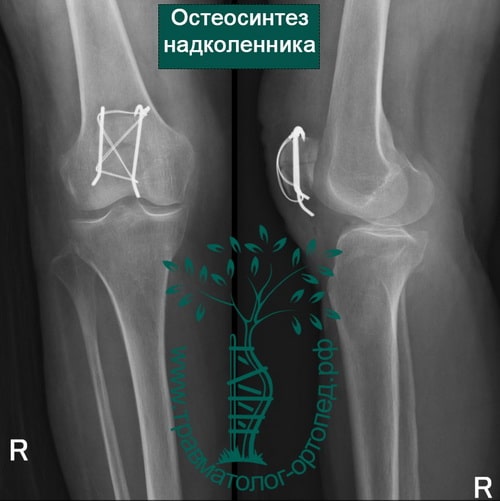
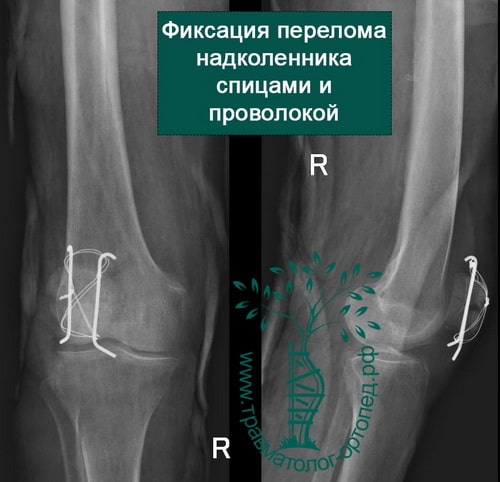
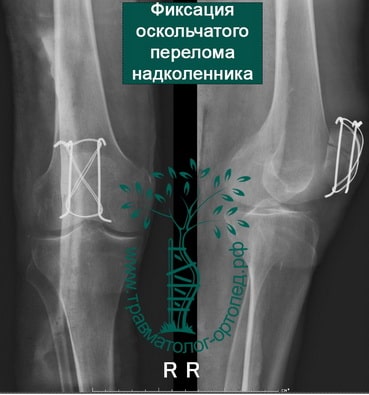
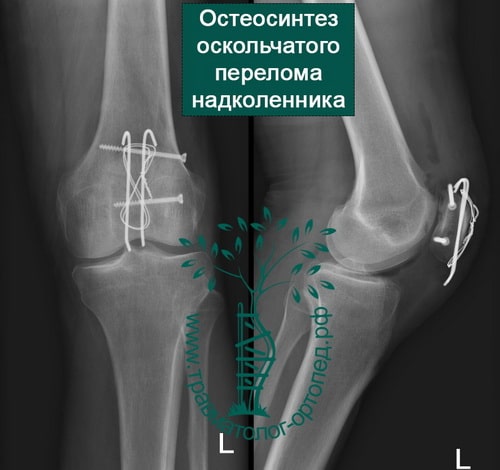
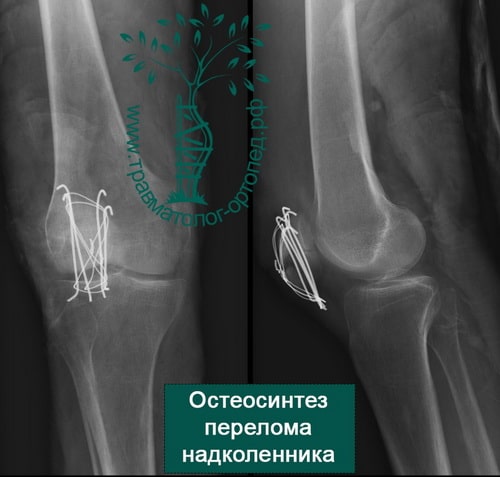
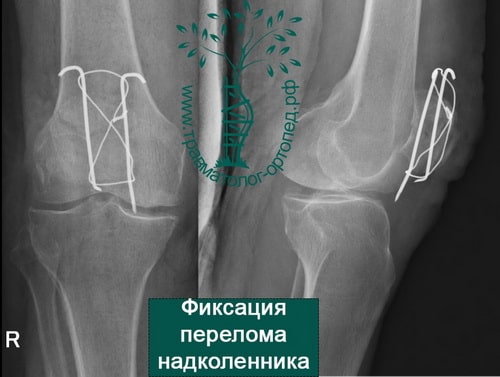
- если отломков несколько, то необходима открытая операция с установкой костных осколков в правильное положение и фиксацией винтами или спицами и проволокой;
- при значительно раздробленных переломах, кода восстановление надколенника невозможно, надколенник удаляют.
При открытой операции через небольшой разрез выделяют перелом, фрагменты надколенника сближают и фиксируют через его толщу или двумя спицами с проволокой или винтами.
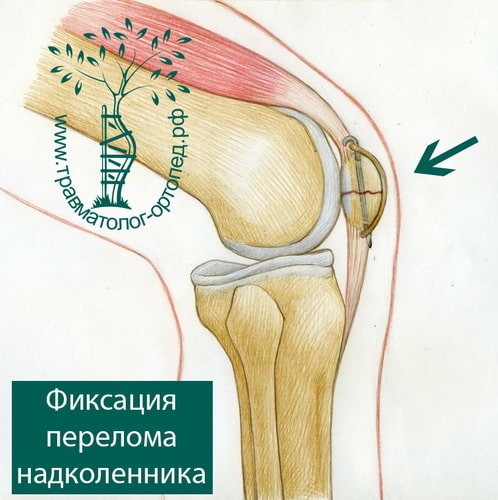
После операции пациент носит шарнирный ортез в течение 4–6 недель, в котором производит активную разработку движений в коленном суставе.
Наступать на оперированную ногу можно практически полностью.
Спицы, проволока или винты, которые не беспокоят пациента, не требуют удаления. Во многих случаях пациенты жалуется на дискомфорт вокруг надколенника и просят удалить металлические имплантаты. Это может быть выполнено спустя как минимум 12 месяцев после операции.
После операции при неудовлетворительном сопоставлении отломков часто развивается артроз коленного сустава. Также артроз начинает формироваться в ответ на тяжелое повреждение суставного хряща в сам момент травмы. В случае развития артроза рекомендуется артроскопическая обработка суставной поверхности надколенника, в том числе с применением холодноплазменной абляции.
Если после операции возникла тугоподвижность в коленном суставе, проводятся интенсивная физиотерапия и лечебная физкультура. В тех случаях, когда объем движений не увеличивается в течение четырех недель, следующим шагом может быть артроскопическое удаление рубцовых спаек внутри коленного сустава.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение переломов надколенника — от 29500 рублей до 59500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная анестезия)
- Остеосинтеза перелома надколенника
- Расходные материалы и импланты
* Анализы и послеоперационный ортез в стоимость не входит
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязка, снятие послеоперационных швов
- Введение препаратов гиалуроновой кислоты в коленный сустав при необходимости
Читайте также:


