Перелом лучевой кости стопы без смещения сколько носить гипс
Перелом костей ступни встречается реже остальных видов травм человеческого организма. Опасность такого вида повреждений состоит в том, что оно лишает возможности человека к нормальному передвижению на продолжительный срок, а может даже и навсегда.
В этой статье пойдет речь о переломе костей стопы, будут приведены виды переломов, симптомы, сроки реабилитации, а также и о том, сколько ходить в гипсе при переломе ступни.

- Виды переломов
- Основные симптомы
- Признаки переломов костей стопы
- Первая помощь при переломах костей стопы
- Когда можно снять гипсовую повязку
- Период реабилитации
- И в заключении…
Виды переломов
Перелом костей стопы – это повреждение образующих ее костей, вследствие действия сил давления извне. Сила эта больше той, которую кости стопы смогли бы выдержать без повреждений.
Ситуации, спровоцировавшие перелом стопы, могут быть различными: неудачный прыжок с высоты, падение тяжелых предметов, резкие движения и т.д.
Стопа человека состоит из 26 крупных и большого количества мелких косточек. Повреждение любой из них характеризуется различными проявлениями и временем восстановления.
В медицине переломы стопы делятся на несколько видов:
Переломы со смещением. Возникают при сильных боковых нагрузках на ногу. Как итог такой нагрузки – изменение положения костей. Для лечения подобного рода переломов требуется длительное время.
Травматические переломы без смещений. Случиться такая травма может от прыжка с большой высоты и при приземлении на пятки. Перелом может произойти и от падения на стопу тяжелого габаритного груза. Несмотря на явное сильное давление на стопу, от такого чрезмерного воздействия страдают лишь некоторые кости. При этом поврежденные кости анатомически правильно остаются в правильном положении.
Открытые переломы стопы. Такая травма характеризуется повреждением внутренних мягких тканей и кожного покрова, сильным кровотечением, наличием видимых фрагментов костей. При подобных повреждениях высок риск инфицирования раны, развитие гангрены, столбняка, остеомиелита и сепсиса.
Закрытые переломы. Перелом происходит без затрагивания мягких тканей. Повреждение может отразиться и на близлежащих костях стопы.
Особо опасные и болезненные травмы стопы:
кубовидной и ладьевидной костей;
пяточной и таранной костей;
косточек предплюсны и плюсны;
фаланг нижних конечностей.
Кости ступни тонкие, поэтому любые повреждения могут стать разрушительными для них.


Повреждение ладьевидной кости относится к непростым травмам, по той причине, что сопровождается повреждением и соседних костей. Возникает это по причине долгого сильного нажима на среднюю часть ступни. Перелом может стать причиной не удачного прыжка с высоты на пятки - пяточная кость принимает на себя удар приземления, при этом таранная кость с усилием давит на ладьевидную кость. В результате сильного давления ладьевидную кость дробит.
Кубовидная кость стопы повреждается реже всего. Травма ее происходит от падения груза или при наезде автомобильного колеса. Диагностировать такой перелом сложно. Частичная двигательная активность сохраняется даже при упоре на пятку.
Кости плюсны повреждаются от ударов тяжелыми предметами или при сдавливании. Травмироваться может одновременно несколько костей плюсны.
Сильные удары в основном приходятся на пальцы стопы. Повреждение фаланг в первое время можно даже не заметить и продолжать движение или работу.
Основные симптомы
К симптомам переломов стопы относятся:
нехарактерное местоположение кости, непривычный вид ступни;
отечность тканей стопы и голеностопного сустава;
болезненные ощущения поврежденного участка, возникающие при нагрузках или попытках наступить на ногу;
уменьшение на вид размеров большого пальца ноги;
покраснение в районе лодыжки и образование кровоизлияний;
низкая подвижность стопы;
онемение и снижение температуры ноги.
Бывают случаи, что симптомы перелома не достаточно выразительны. Человеку просто больно опираться на ногу, он слегка прихрамывает и поэтому, посещать врача считает необязательной процедурой. Однако в этом заключается главное заблуждение. При появлении подобных симптомов нужно сразу обращаться к специалисту .
Признаки переломов костей стопы
Перелом ладьевидной кости стопы способствует проявлению сильной боли при нагрузке на стопу. На тыльной стороне стопы появляются припухлости, образуются кровоизлияния. Любая попытка произвести движение стопой и пальпация района ладьевидной кости вызывают острые болевые ощущения.
Перелом кубовидной и клиновидной костей стопы сопровождается болевыми опущениями при надавливаниях, пальпации и естественных движениях стопы. Участок повреждения начинает отекать.
Перелом плюсневых костей стопы в одном месте сопровождается наличием сильного отека на тыльной части стопы и подошве. При прощупывании ощущается боль. Если плюсневые кости поломаны в нескольких местах, то отек будет распространяться по всей стопе. Будут происходить кровоизлияния, а при прощупывании места повреждения – боль. Подобная травма не позволит человеку опереться на стопу.
При переломах фаланг пальцев стопы будет наблюдаться резкая боль при попытке движения стопы. Сломанный палец отекает, наблюдается его посинение, под ногтем образуется гематома.
Перелом пяточной кости стопы проявляется в сильных болях в области пятки. Основание пятки расширяется. Появляется отек, распространяется который на ахиллово сухожилие.
Иногда повреждения могут носить такой вид, что наверняка установить наличие травмы и место повреждения достаточно трудно. Только специалист, используя определенные методы обследования, может сделать это.
Первая помощь при переломах костей стопы

Ограничить движения поврежденной конечности. Сделать это можно при помощи подушки.
Наложить холодный компресс. Несколько кусочков льда уложить в пакет или завернуть в платок и приложить к месту повреждения. Держать компресс нужно 10…15 минут, после чего делать перерыв на 5 минут. Компресс следует заменить на новый.
Наложние эластичного бинта. Повязка не должна быть чрезмерно тугой.
После оказания первой помощи пациента необходимо доставить в травмпункт медицинского учреждения, где ему будет оказана дальнейшая помощь и установлен диагноз. Без наложения гипса в таких случаях не обойтись.
Когда можно снять гипсовую повязку
Любого пациент, перенесшего перелом стопы, интересует вопрос касательного того, сколько ему предстоит ходить в гипсе и можно ли сразу наступать на ногу после его снятия. Методы для восстановления носят сугубо индивидуальный характер, поэтому точный промежуток времени назвать невозможно. Все, что может сделать пациент для скорейшего выздоровления – это прислушиваться ко всем советам врача.
Во время лечебно-восстановительных процедур часто проводят рентген поврежденной конечности. Снимки помогают врачу установить степень и правильность срастания, скорость восстановления сухожилий и мышц вокруг травмированного участка.
Как только врач убедится в том, что кости стопы срослись окончательно, он снимет гипс и проверит общее состояние стопы .
Срок пребывания в гипсе во многом зависит от степени повреждения стопы и может варьироваться в пределах 3…12 недель.
При изолированном переломе заднего отростка стопы на восстановление уйдет около одного месяца ;
На срастание костей плюсны понадобиться 1,5 месяца ;
Кости предплюсны могут зажить за один месяц; если же наблюдается сильное смещение костей – полгода ;
На восстановление шейки и тела таранной кости потребуется до 3-х месяцев ;
Фаланги пальцев заживают около 6-ти недель .
Если квалифицированная помощь была оказана вовремя, а при восстановлении соблюдались все предписания врача, кости стопы заживут быстрее.
Затем следует период реабилитации, необходимый для разработки стопы и скорейшего выздоровления.
Период реабилитации

Общие рекомендации по реабилитации пациентов с переломами костей стопы:
Если больной носит гипс более 6-ти недель (то есть при серьезных переломах) ходить начинать самостоятельно лучше не спешить. После снятия гипса следует походить с костылями на протяжении 2-х и более недель. В том случае если гипс носился недолго, сразу же после его снятия можно приступить к упражнениям по разработке стопы.
Лечебные упражнения положительным образом влияют на скорость восстановления после снятия гипса.
Теплые ванны для ног с лекарственными травами или морской солью укрепят кости стопы и будут действовать успокаивающе.
Массаж. Должен проводиться только специалистом.
Правильное питание. Чтобы придать костям стопы необходимую твердость, необходимо полноценное питание. Ежедневный рацион должен состоять из пищи, богатой витаминами и кальцием.
Ходьба. Сразу после снятия гипса не следует много ходить. Вполне достаточно будет трижды в день проходить небольшие расстояния. Дистанцию со временем увеличивают.
Травматологи рекомендуют носить специальную ортопедическую обувь после снятия гипса. Желательно делать это на протяжении 6-ти месяцев.
Срок реабилитации зависит от многих факторов:
вида и характера повреждения стопы;
общее состояние пациента и его возраст;
При благоприятном течении реабилитационного процесса кости стопы заживут быстро – потребуется на это 3…4 недели и, конечно, соблюдение всех предписаний врача. При более сложных переломах срок реабилитации может затянуться до 2…3 месяцев.
Спустя четыре месяца после лечения человек может начать вести более активный образ жизни, восстановить занятия спортом.
И в заключении…
При переломе костей стопы нельзя заниматься лечением самостоятельно. Это опасно. Все процедуры должен проводить только специалист, опираясь на результаты полученных рентгеновских снимков.
Не следует, для скорейшего выздоровления, пытаться раньше времени разработать стопу. Также запрещается самостоятельно проводить ее массаж. Все это очень чревато!
Травматическая ситуация, сопровождающаяся нарушением целостности лучевой кости, в результате чего ее части двигаются относительно друг друга, является достаточно серьезным повреждением. Внезапное падение, при котором рефлекторно подстраховываясь, человек тянет руку вперед, может привести к открытому или закрытому перелому луча. Для лечения этой травмы практически во всех случаях применяется гипсовая повязка. Если у пострадавшего диагностировали перелом лучевой кости без смещения, сколько носить наложенный гипс, устанавливает врач в процессе выздоровления.
Анатомия лучевой кости
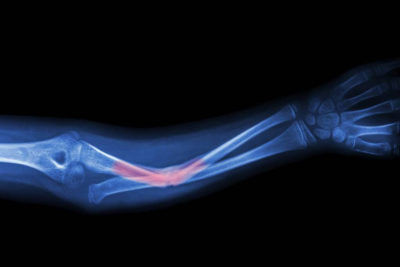
Основными составляющими верхней конечности человека являются плечевой пояс, плечо, предплечье, запястье, пясть и пальцы. Предплечье состоит из лучевой (трехгранной) и локтевой кости. Когда они вращаются, то функционируют всегда вместе, образуя единый сустав. Благодаря анатомическому расположению двух костей обеспечивается движение рукой, раскрывая кисть руки. Это место наиболее подвержено перелому, так как кости этой части руки тонкие. Любой прямой удар может привести к перелому лучевой кости. Перелом без смещения лечат с помощью накладывания гипсовой повязки. Она проводится с захватыванием двух суставов и предплечья в согнутом положении.
Чаще всего причиной перелома являются следующие факторы:
- сильная нагрузка на руки,
- наличие метаболизма костной ткани, которое приводит к хрупкости костей,
- аварийные ситуации на дорогах,
- травмы, образовавшиеся на производстве или в быту.
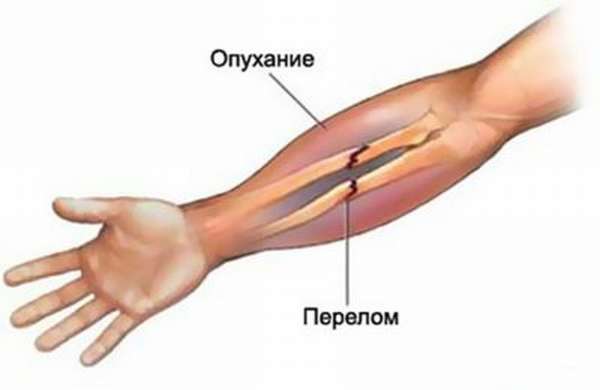
К основным симптомам следует отнести:
- болевой синдром в области предплечья,
- чувство неудобства,
- на поврежденном участке может наблюдаться онемение руки,
- затрудненное шевеление руки,
- болевое ощущение в лучезапястном суставе.
Как долго будут срастаться поврежденные кости, зависит от тяжести травмы, возраста пострадавшего и особенностей организма. Определить тяжесть травмы и поставить правильный диагноз можно с помощью рентгеновского исследования или других методов диагностики.
После подтверждения диагноза специалист накладывает гипсовую повязку и фиксирует костные фрагменты в нужном положении. Скорость выздоровления зависит от характера травмы и от того, какое лечение было назначено. Обычно кости срастаются через 1,5-2 месяца при отсутствии осложнений.
Время ношения гипса на руке при переломе лучевой кости
Пациентов часто интересует вопрос: сколько времени необходимо носить гипс. Данное ограничение движения руки доставляет дискомфорт, неудобство в осуществлении каких-либо действий, вызывает нервное возбуждение.
Когда снимать гипс, решает врач, наблюдая за срастанием кости в период реабилитации. Также учитывается характер травмы (полный или частичный перелом). Чем скорее наступит заживление пораженной кости, тем быстрее будет снята гипсовая повязка. В среднем, период ношения составляет 4-5 недель.

Накладывается гипсовая повязка при переломе вместе с подкладкой из ваты. Желательно сделать подкладку размером с гипсовую повязку. Вначале готовится корсет, при этом раскатывают на ватно-марлевую ленту гипсовый бинт. Делают два первых обматывания бинта, создавая форму, следующие – по спирали. Первый тур гипсовой ленты должен прикрывать следующий. Один на другой накладывают два равномерных слоя, затем проводят моделирование. После чего накладывают 3-4 слоя и снова проводят моделирование. Гипсовыми лангетами укрепляют область плечевой части. Края обрезают таким образом, чтобы человеку было удобно совершать какие-либо движения и свободно управлять здоровой верхней конечностью. В конце ее моделируют в ту часть, где находится ключица, между лопатками, в локтевой части. После того как гипсовая смесь застынет, руку в повязке удерживают бинтом, располагающимся через ладонь.
При переломе лучевой кости одевать повязки из гипса должен врач, так как эта процедура требует знаний и практических навыков. Правильное накладывание не нарушает кровообращение и способствует быстрому выздоровлению. Врач должен удостовериться в полной и свободной подвижности пальцев и плеча.
После длительной иммобилизации при переломе проводят рентгеновское исследование, чтобы определить успешное срастание костей и исключить вторичное смещение в гипсовой циркулярной повязке, а при необходимости принять соответствующие меры с повторным устранением смещения лучевой кости. В случае нарушений проводится оперативное вмешательство.
Осложнения после снятия гипса

Врач травматолог снимает гипс после полного срастания костной ткани. До того как произойдет удаление с проблемной зоны гипса, пациент конечность практически не ощущает. Рука после снятия гипса выглядит бледной и худой, но быстро восстанавливается. При тяжелой степени повреждения лучевой кости приходится носить гипс по несколько месяцев. В это время поврежденная рука полностью обездвижена. Мышцы за этот период значительно атрофируются, и возникает необходимость в их разрабатывании. После снятия гипсовой повязки кисть руки становится не всегда послушной, иногда даже тяжело удерживать в руке стакан и другие предметы.
Комплекс упражнений позволяет восстановить движения руки, уменьшить отечность и ускорить процесс выздоровления. Упражнения необходимо выполнять с особой осторожностью и только по назначению специалиста, так как поврежденная конечность очень уязвимая. При сильной отечности пациент должен проводить активные упражнения.
Если гипс при переломе лучевой кости был наложен неправильно, могут возникнуть осложнения. Они будут сопровождаться нарушением в нервной системе, частичной или полной утратой двигательной активности предплечья, нарушением циркуляции крови. При тяжелой травме могут привести к некрозу.
Осложнения встречаются и по другим причинам.
- Не была своевременно оказана первая медицинская помощь, или неправильно действовали при ее оказании. Прежде всего, необходимо обездвижить конечность с помощью чистого фиксирующего предмета, затем приложить холод на поврежденный участок и при необходимости обезболить с помощью лекарственных препаратов.
- Лечение было проведено в домашних условиях, без участия врача-травматолога. Наиболее эффективная терапия та, которую провели в условиях стационара, так как важно правильно наложить гипсовую повязку.
- Произошло сдавливание конечностей. Чаще всего этот процесс происходит в результате отечности верхней конечности.
- Образовались пролежни. Причиной может быть нарушение циркуляции крови.
- Наблюдается аллергическая реакция на гипс, сопровождающая зудом и покраснением кожи.
- Недисциплинированность пострадавшего. Неосторожно сдвинутый гипс может привести к смещению костей. В этом случае повторно накладывается гипс, и увеличивается период восстановления.
Если костные фрагменты не были смещены, травма заживает достаточно быстро. Период ношения гипса в данном случае составляет около месяца.
Травма ноги в редких случаях заканчивается переломом костей. Повреждение костей в стопе возможно в любом возрасте, но чаще диагностируется у стариков и женщин после 45 лет. Чем опасен перелом стопы, и какие его виды бывают, должен знать каждый, чтобы своевременно оказать помощь пострадавшему.
Особенности повреждения
За прошедший год, с повреждением стопы в травмпункт обратилось всего 10% пациентов. Такой маленький процент обусловлен анатомическими особенностями строения стопы. Кости, из которых состоит нижняя часть ноги, имеют небольшой размер и располагаются очень близко друг к другу.
Причинами перелома могут стать непрямые повреждения:
- Прыжок с качели или любой возвышенности;
- При ходьбе подворачивание ноги;
- Падение на ногу тяжелого предмета.
У подростков и людей в пожилом возрасте перелом стопы может обуславливаться плоскостопием, неверной опорой на конечность. При несвоевременном лечении, травма вызывает артроз, и человек теряет способность нормально двигать ступней на всю жизнь.
В группу риска попадают люди, жизнь которых связана со спортом, женщины после 45 лет и старики. У женщин после климакса происходят гормональные изменения. Организм перестает в обычных объемах усваивать кальций и фтор. Костная ткань теряет прочность, становиться хрупкой и уязвимой. Любое механическое воздействие на стопу вызывает перелом.
Дети страдают в основном из-за активных игр. Ребенок получает травму, прыгая с качели или любого строения. Также стопа может повредиться при падении на нее тяжелого предмета. С такими травмами в медицинские учреждения чаще обращаются мужчины, деятельность которых связана со строительными работами.
Анатомические особенности нижней части ноги
Чтобы понимать характер травмы необходимо разобрать особенности строения стопы. Состоит ступня из 26 косточек небольшого размера, которые соединены суставами и связками. Анатомически стопа делится на три отдела:
- Предплюсна;
- Плюсна;
- Фаланги пальцев.
Перелом каждого из отделов вызывает индивидуальную симптоматику и требует определенного лечения.
Существуют общие симптомы, которые должны насторожить пострадавшего и подвигнуть обратиться к специалистам:
- Боль, которая возрастает при попытке наступить на ступню;
- Ступня теряет свою функциональность, не двигается;
- Кожа на нижней части ноги посинела, похолодела. Появился отек.
По механизму повреждения перелом ступни бывает двух типов:
- Открытый — когда над сломанными косточками образуется рана. Этот вид перелома опасен кровотечением и высокой вероятностью попадания в ткани инфекции;
- Закрытый — косточка сломана, но мягкие ткани не повреждены.

Травмирование предплюсны
Предплюсну образует связка костей: таранная, пяточная, ладьевидная, три клиновидные и ладьевидная. Ближе к центру таранная часть соединена с голеностопом человека. С дистальной стороны предплюсневые косточки соединяются с частями плюсны. Звенья плюсны переходят в фаланги и образуют суставы пальцев ног.
Травмирование таранной кости
Таранная кость относится к самым значимым звеньям в строении стопы. С ее помощью формируются своды нижней части ноги. При ходьбе именно через таранную косточку основное давление от тела человека передается на основание стопы. И это единственное скелетное звено, которое не имеет крепления с мышечной тканью.
В зависимости от расположения травмы различают виды перелома:
- Головки;
- Самого тела;
- Шейки;
- Латеральной (задней) части.

Симптоматика при травмировании таранного звена следующая:
- Сильная боль при попытке пошевелить стопой;
- Голеностоп и стопа отекают;
- На коже с внутренней стороны стопы образуются гематомы;
- При оскольчатом переломе или при смещении фрагментов, нижняя часть ноги деформируется;
- Стопа не двигается.
При прощупывании области суставной щели пациент испытывает острую болезненность. Если травмирована шейка кости, то болевой симптом усиливается при прощупывании ступни спереди. Перелом заднего отростка дает болезненные ощущения на заднюю часть стопы, в области сухожилий.

Если после осмотра у больного диагностировано смещение фрагментов, то необходимо немедленно провести репозицию. По истечении времени костные фрагменты становится все затруднительнее поставить на место, а спустя несколько недель репозиция становиться невозможной. Если смещение сложное с множеством осколочных фрагментов или защемлением, то пациенту назначается открытая репозиция и вытяжка скелета.
У пациентов нередко возникает вопрос, сколько ходить в гипсе? Если травмирован задний отросток таранной кости, то ходить в гипсе придется не менее 2–3 недель. Повреждение других участков таранного звена потребует более длительной фиксации ступни — 4–5 недель. Спустя месяц после гипсования, больному рекомендуется на время извлекать стопу из шины и начинать разминочные упражнения.
На реабилитационном этапе больному назначаются массаж, ЛФК и физиопроцедуры. Вернуться к привычной жизни пациент сможет спустя 3 месяца, но с учетом отсутствия осложнений. В течение 6 месяцев после сращивания кости пациенту необходимо носить супинаторы.

Повреждение ладьевидного участка
Ладьевидная часть стопы ломается под воздействием падения на стопу тяжести. В редких случаях фиксируется сдавливающий перелом. Сдавливание происходит между костями клиновидными и головкой таранного звена. В 50% случаев перелом ладьевидной кости происходит в комплексе с другими травмами голеностопа.
При повреждении ладьевидной части у больного проявляется симптоматика:
- Сильный болевой симптом при попытке опереться на ступню;
- На ступне с тыльной стороны образуется кровоподтек и отечность;
- Боль увеличивается, при попытке прощупать ладьевидную кость, повернуть стопу влево и вправо.
Диагностируется перелом при помощи рентгеновского снимка или КТ. Томография назначается в сложных случаях, когда перелом оскольчатый и у врача подозрения на повреждение нервных окончаний и сосудов.

Если перелом ладьевидной части простой, то больному накладывается отрегулированная по сводам стопы гипсовая фиксация. Смещение требует немедленной репозиции частей в правильное положение. Открытое вправление кости назначается в случае, когда нет возможности отрепонировать фрагменты.
Гипсовая фиксация осуществляется на срок от 4 до 5 недель.
Травмирование клиновидных и кубовидных звеньев
Перелом клиновидных и кубовидных звеньев скелета ноги обусловлен падением тяжести на тыльную часть ноги. Травма относится к сложным, и обычно случается в комплексе с другими повреждениями голеностопа.
При повреждении у человека проявляются симптомы:
- Болевой симптом при попытке повернуть стопу влево и вправо, во время пальпации;
- Отечность со внутренней стороны стопы;
- Кровоподтек.
Выявляется травма при помощи рентгеновского снимка. Если на снимке перелом не фиксируется, а по симптомам, нога повреждена, то человеку накладывается гипсовая повязка на 2 недели. Спустя 14 дней делается повторный снимок, и если кости сломаны, то фиксируется образование костной мозоли. На основании этого врач ставит диагноз — простой перелом.
После перелома клиновидных и кубовидных звеньев у человека часто развивается плоскостопие. Предупредить развитие осложнений можно при помощи супинатора, который рекомендуется носить не менее 1 года после травмы.

Травма плюсны
Чаще остальных частей стопы у человека ломается пятая плюсневая кость. Сложность травмы в том, что анатомически кости плюсны расположены так, что кровь попадает в эту зону в незначительном количестве. Питание для восстановления костной ткани недостаточно и восстановление требует продолжительного времени.
Перелом плюсны обусловлен следующими факторами:
- Падение на ногу тяжелого предмета;
- Сжимание или сдавливание стопы;
- Нога попала под колесо автомобиля.
Перелом плюсны бывает одиночным или с множественными травмами. В зависимости от расположения повреждения выделяют переломы: шейки, тела, головки кости.
При одиночной травме плюсневой кости смещения практически не случаются, так как остальные косточки выполняют роль шины.

Если перелом одиночный, то он сопровождается симптомами:
- С тыльной стороны подошвы образуется небольшая отечность мягких тканей;
- Боль при прощупывании ступни.
При множественном повреждении отекает вся стопа целиком. На стопе больного образуется обширная гематома, боль при прощупывании любого участка. Если перелом множественный и со смещением, то стопа деформируется.
Перелом плюсны без смещения диагностируется сложно. Рентгеновский снимок в двух проекциях редко дает положительный результат, больному назначается третий снимок и КТ.
При диагностике простого перелома без смещения на ступню накладывается шина с задней фиксацией. Ходить в гипсе пострадавшему придется от 4 до 6 недель. В сложных случаях гипс носится по 8–10 недель.
Травма пальцев
Перелом флангов на ноге обусловлен падением тяжести или после удара. Фаланга мизинца часто травмируется при ударе о мебель или углы стен. При переломе средней и ногтевой зоны фалангов, нога не теряет свою функциональность. Но без своевременного лечения происходит неправильное сращивание фаланг, которое приведет к последствиям:
- Боли во время ходьбы;
- Артроз суставов на ногах;
- Потеря подвижности пальцев.

Травмирование фаланг пальцев стопы вызывает у человека следующие симптомы:
- На поврежденном пальце кожа обретает синеющий цвет;
- При осевом движении пальцем чувствуется резкая боль;
- Под ногтевой зоной образуется кровоподтек;
- Палец отекает.
Диагностируется перелом фаланги пальца при помощи флюорографического снимка. В редких случаях назначается КТ.
При переломе большого и трех первых пальцев на стопе, накладывается задняя шина из гипса. Смещенные фрагменты фиксируются при помощи металлических спиц. Если перелом без смещения, то накладывается эластичная повязка.
Фиксирование осуществляется при помощи лейкопластыря, шиной служат соседние пальцы. В фиксирующей повязке больному придется проходить 4–6 недель. Легкие переломы срастаются за 2–3 недели.
Перелом стопы относится к самым серьезным повреждениям. В зависимости от сложности, сращивание займет от 2 до 8 недель. Отнестись к повреждению необходимо с серьезностью, так как без своевременного гипсования возможна деформация ступни. А это вызовет проблемы с выбором обуви и лишает человека полноценной жизни.
Читайте также:


