Отрыв костного фрагмента коленного сустава

- Способы лечения
- Консервативное лечение
- Хирургическое лечение
- Артротерапия
Разрыв боковых (коллатеральных) связок коленного сустава происходят по непрямому механизму. На саму связку повреждающий фактор не воздействует. Причиной становится отклонение голени внутрь или наружу. При этом разрывается боковая связка колена, располагающаяся на противоположной стороне. Для лечения травмы используются как консервативные, так и хирургические методы.
Способы лечения
При частичном разрыве (растяжении), и даже при полном разрыве только одной боковой связки возможно консервативное ведение пациента. Тем не менее, более предпочтительной является хирургическая операция в случае полного разрыва. Потому что далеко не всегда разорванные связочные структуры срастаются сами по себе.

Последствия неправильно выбранной тактики терапии могут быть печальными для пациента. У него формируется стойкая нетрудоспособность. После окончания острого периода боль проходит. Но сохраняется нестабильность сустава. При разорванной внутренней боковой связке колено легко отклоняется наружу, потому что нет силы, удерживающей сустав в правильном положении. Чтобы иметь возможность нормально ходить, человек фиксирует колено либо бинтом, либо специальными ортезами. Но это лишь временно решает проблему. Со временем развивается атрофия мышц голени, а длительно существующая нестабильность сустава приводит к гонартрозу.
Чтобы в будущем избежать подобных проблем, требуется правильный выбор метода лечения. Для этого проводятся инструментальные исследования: не только рентген, который позволяет установить факт разрыва, но и МРТ, дающую врачу уточняющую информацию. За пациентом ведется наблюдение после консервативного лечения. Если сохраняется нестабильность сустава, то его оперируют.
Консервативное лечение
Суть консервативного лечения сводится к тому, что внутренней (большеберцовой) связке колена обеспечивается полный функциональный покой. В результате создаются необходимые условия для сращивания разорванных волокон. Одновременно в острый период идёт борьба с симптомами (обезболивание, устранение отечности).
В острый период сразу после получения травмы человека тщательно обследуют. Обычно боковая внутренняя связка разрывается при ударе в латеральную поверхность колена. Как правило, это спортивная травма. Она может сопровождаться повреждением и других внутрисуставных структур (менисков, капсулы сустава, связок).
Иногда операцию проводят в короткие сроки после травмы. Но если повреждена одна только внутренняя боковая связка, применяют консервативную терапию. Колено пунктируют, промывают, удаляют кровь. Внутрь вводят местные анестетики для устранения боли. Обычно используют 0,5% прокаин. Гипсовая лонгета накладывается на 1 неделю. После устранения отечности сустава её меняют на циркулярную гипсовую повязку от паха до пальцев.
При разрыве внутренней боковой связки коленного сустава голень устанавливают в положение приведения. Такая фиксация обеспечивает сниженную подвижность ноги в поврежденном суставе. Положение конечности способствует снижению нагрузки на травмированную связку. Она длительное время находится в расслабленном состоянии, что обеспечивает нормальное протекание регенераторных процессов.

Дополнительные методы лечения:
физиотерапия – применяется множество методов, которые позволяют улучшить кровообращение в суставе, ускорить устранение отека, нормализовать регенераторные процессы;
лечебная физкультура – статическую гимнастику назначают уже с третьего дня, в восстановительном периоде (после снятия гипса) переходят к динамическим упражнениям, направленным на укрепление мышц конечности;
артротерапия – уколы внутрь сустава гиалуроната и богатой тромбоцитами плазмы, позволяют ускорить регенерацию тканей и предотвращают дегенерацию хрящей.
Хирургическое лечение
Хирургическое лечение разрыва внутренней связки колена требуется при её полном разрыве, если сохраняется нестабильность сустава. Она может быть частично компенсирована при помощи специальных ограничивающих ортопедических приспособлений. Однако рано или поздно заболевание станет причиной гонартроза, атрофии мышц. Поэтому чем раньше проведено хирургическое вмешательство, тем лучше его результаты.
Существует несколько способов стабилизации колена при разрыве внутренней связки. Один из них – это пластика. Материалом для неё служит аутотрансплантат. То есть, берутся похожие по своим свойствам ткани человеческого тела. Они имплантируются на место разорванной связки. Часто для этой цели берут фрагмент широкой фасции бедра.
Используется аутопластика сухожилием нежной мышцы. В зоне медиального надмыщелка бедренной кости формируется костно-надкостничная створка. Под неё помещается сухожилие. Затем створка укрепляется швами. Рана ушивается. Конечность обездвиживается гипсовой повязкой на 4 недели. Повязка накладывается от верхней трети бедра до пальцев ноги. При этом колено должно быть согнуто под углом 170 градусов.
Часто эту операцию выполняют в острый период травмы – не позднее 8 суток после её получения. Её проведение возможно и в течение первых трех суток. То есть, практически сразу после повреждения, хотя ещё сохраняется отек и гематома. Раннее вмешательство улучшает результаты операции.
При разрыве поверхностного листка медиальной коллатеральной связки колена место разрыва сшивают. Врач обнаруживает в месте локализации разрыва гематому. К тому же, он может обнаружить это место путем отведения и приведения голени: концы при этом расходятся. Врач сшивает связку в поперечном направлении, захватывая 1 см выше и ниже зоны повреждения. После этого связка на всём её протяжении прошивается продольно. При отрыве костного фрагмента его фиксируют винтом с шайбой.
После операции конечность иммобилизируют ортезом. Срок – до полутора месяцев. В послеоперационном периоде человеку назначают антибиотики, обезболивающие препараты. В большинстве случаев уже через 3 месяца после хирургического вмешательства у человека полностью проходит хромота, а через 6 месяцев функция сустава восстанавливается полностью.
Артротерапия
Часто как при консервативном ведении пациентов, так и в случае проведения операции используется артротерапия. Эта методика предотвращает дегенеративно-дистрофические процессы в хрящевой ткани колена. Она ускоряет регенерацию внутрисуставных структур.
Методика предполагает выполнение инъекций в сустав двух препаратов:

1. Богатая тромбоцитами плазма. Используется с целью ускоренного восстановления поврежденных структуру. Устраняются как последствия травмы, если человек лечится консервативно, так и последствия хирургического вмешательства, при котором дополнительно травмируются мягкие ткани колена.
Богатую тромбоцитами плазму готовят из крови пациента непосредственно перед выполнением укола. Процедура занимает около 20 минут. У больного берут из вены кровь. Её центрифугируют. Лишние клетки и часть плазмы удаляют. В результате уменьшения объема жидкой части крови, удаления лейкоцитов и эритроцитов, получается плазма, в которой повышена в несколько раз концентрация тромбоцитов (по сравнению с цельной кровью).
Зачем это нужно? Тромбоциты – это форменные элементы, которые отвечают за свертывание крови, формирование тромба в месте повреждения и последующую регенерацию тканей под кровяным сгустком. Клетки выделяют большое количество факторов роста. Именно они стимулируют восстановление внутрисуставных структур. Поэтому под действием артротерапии человек быстрее восстанавливается после травмы или операции.
2. Гиалуроновая кислота. Является естественным веществом для организма человека. Синтезируется во многих тканях. В том числе содержится внутри любого сустава. Гиалуроновая кислота для внутрисуставных инъекций широко используется в ортопедии и травматологии. Она позволяет добиться таких результатов:
смягчение трения сутавных поверхностей;
улучшение состава синовиальной жидкости;
нормализация метаболических процессов внутри сустава;
трофики суставного хряща.
Однако основная задача гиалуроната состоит в том, чтобы предотвратить дистрофические изменения в хрящевой ткани. Гонартроз становится частым осложнением повреждения боковой внутренней связки колена. Поврежденные хрящи практически не восстанавливаются. Поэтому лучше избежать их повреждения, чем затем всю жизнь страдать от хронической боли.
Артротерапия дает долговременный эффект. После нескольких уколов в сустав результаты терапии сохраняются в течение 6-12 месяцев.
Повреждение боковых связок колена лишь при незначительных повреждениях лечится консервативными методами. При полном разрыве, и тем более при сочетании с повреждением внутреннего мениска и передней крестообразной связки (триада Турнера) проводится хирургическое лечение. Консервативное ведение таких пациентов возможно, только если операция им противопоказана из-за неудовлетворительного состояния соматического здоровья, либо при категорическом отказе от неё. При этом пациента информируют о негативных последствиях, которые влечет за собой отказ от хирургического лечения: это нестабильность сустава, ограничение физической активности и последующее развитие гонартроза.
Разрыв ПКС нередко происходит вследствие ротационной травмы (сгибание – вальгус – наружная ротация, сгибание – варус – внутренняя ротация, грубая наружная ротация) или избыточного разгибания коленного сустава.
Разрыв ПКС нередко происходит вследствие ротационной травмы (сгибание – вальгус – наружная ротация, сгибание – варус – внутренняя ротация, грубая наружная ротация) или избыточного разгибания коленного сустава.
Существует более редкий механизм разрыва ПКС – при вставании из положения глубокого приседания (горнолыжный спорт). Этот разрыв, обусловленный очень сильным сокращением четырехглавой мышцы, демонстрирует антагонистические взаимоотношения между четырехглавой мышцей и ПКС.
В большинстве случаев наблюдается суставной выпот (гемартроз). Также пациенты, перенесшие разрыв ПКС, описывают:
- Ощутимый или слышимый щелчок в коленном суставе во время повреждения,
- Невозможность продолжать активность,
- Быстрое возникновение отёка сустава (в течение 1 часа после травмы).
По классификации Meyers выделяется три типа переломов:
- Тип 1: фрагмент минимально смещён со своего ложа, либо его край немного приподнят.
- Тип 2: передняя часть фрагмента приподнята над ложем.
- Тип 3: фрагмент полностью оторван от ложа и смещён.
Zufko расширил данную классификацию, добавив типы А и В, учитывающие вовлечение межмыщелкого пространства:
- Тип А: изолированный отрыв ПКС, не распространяющийся на межмыщелковое пространство.
- Тип В: костный отрыв ПКС, распространяющийся на межмыщелковое пространство.
При оценке острого повреждения в первую очередь следует выполнить рентгенологическое исследование. Если на рентгенограммах отмечается авульсионный перелом, клиническое исследование ограничивается оценкой медиальной и латеральной коллатеральных связок (проверка варусной/вальгусной нестабильности). Следующий этап зависит от размеров выявленного фрагмента. Рентгенологическое исследование имеет большое значение для диагностики костного отрыва ПКС.
МРТ может оказаться полезной для определения размеров оторванного фрагмента, выявления дополнительных линий перелома плато большеберцовой кости и исключения сопутствующих повреждений.
Артроскопические находки очень вариабельны. При небольшом несмещенном фрагменте, выявленном рентгенографически, межмыщелковая область может выглядеть абсолютно неизмененной. При пальпации дистального отдела ПКС нередко выявляется лишь нестабильная область или зона кровоизлияния в области отрыва кости. Хирургическая рефиксация в этом случае не показана.
В некоторых ситуациях можно обнаружить небольшой костный фрагмент с полным дистальным или внутриствольным разрывом ПКС, что обычно встречается у пациентов старше 30 лет.
Крупные фрагменты могут вовлекать часть или всю область прикрепления ПКС к большеберцовой кости. Линия перелома распространяется на медиальное и/или латеральное плато большеберцовой кости, как правило, с сопутствующим вовлечением всего межмыщелкого возвышения.
Лечение
Лечение зависит от размера и смещения фрагмента:
- Очень маленький фрагмент.
Если фрагмент очень маленький (1-2 мм), можно считать, что повреждение связки затрагивает только некоторые порции дистальной ПКС. Рефиксация такого фрагмента не принесёт значительной пользы.
- Крупный фрагмент.
Если фрагмент (более 5 мм) приподнят или смещён, для функциональной реабилитации рекомендуется его рефиксация.
Обычно для определения точного размера, степени смещения и состояния ПКС необходимо выполнение артроскопии. Описано много методик рефиксации (спицами, чрескостным швом проволокой, антеградная или ретроградная фиксация стягивающим винтом, Ethipins). В зависимости от размера фрагмента эффективным вариантом может явиться артроскопическая рефиксация канюлированным винтом.
Техника операции
- Осмотр.
Распространённость отрыва кости определяют при артроскопии. Особое внимание следует уделять распространённости повреждения, степени смещения и уровню любой импрессии плато большеберцовой кости.
Распространённость и смещение перелома оценивают пальпаторно. В большинстве случаев фрагмент удаётся мобилизировать щупом.
- Расчистка межмыщелкого пространства.
Сгустки крови удаляют, инфрапателлярную связку резецируют (при её наличии). Тщательно изучают ход волокон ПКС.
- Пробная репозиция.
Пробную репозицию выполняют щупом или артроскопическим зажимом.
- Очищение ложа фрагмента.
- Репозиция и временная фиксация.
- Фиксация винтом.
- Пальпация.
Рефиксированный фрагмент пальпируют для оценки стабильности. Если он ещё подвижен, винт следует удалить и заменить на более длинный или крупный.
При неуверенности в адекватности репозиции и фиксации, рефиксацию можно оценить при помощи ЭОПа.
- Дренаж и ушивание ран.
В полости сустава оставляют дренаж диаметром Ch8. Все порты ушивают простыми одиночными швами.
После оперативного вмешательства колено иммобилизируют в съемном 20° ортезе. После завершения операции необходимо выполнить рентгенологическое исследование в двух проекциях.
Обычно винты удаляются через 12 недель после рефиксации.
- Пальпация.
- Обнаружение винтов.
- Выделение головок винтов.
- Ослабление винтов.
- Удаление винтов.
- Окончательное заглаживание.
Разрыв собственной связки надколенника
Сухожилия — это прочные фиброзные тяжи, которыми мышцы прикрепляются к костям. Сухожилие или собственная связка надколенника является частью разгибательного механизма коленного сустава и вместе с передней группой мышц бедра участвует в выпрямлении голени в коленном суставе.
Небольшие разрывы этого сухожилия могут стать причиной трудностей при ходьбе и выполнении других видов привычной для вас повседневной деятельности. Массивные разрывы этого сухожилия могут полностью вывести вас из строя. Для восстановления нормальной функции коленного сустава в таких случаях обычно требуется операция и последующая длительная реабилитация.
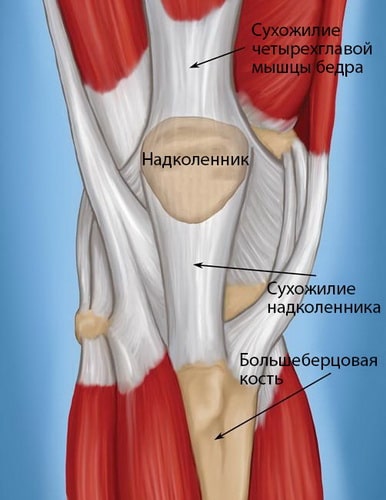
Сухожилия в области коленного сустава. С помощью сухожилий мышцы прикрепляются к костям.
Сухожилие надколенника соединяет нижний полюс надколенника с верхней частью большеберцовой кости и работает таким образом, как связка, соединяя друг с другом две разные кости. Другое название этого сухожилия — собственная связка надколенника.
К верхнему полюсу надколенника прикрепляется сухожилие четырехглавой мышцы бедра. Четырехглавая мышца, ее сухожилие, надколенник и сухожилие надколенника образуют разгибательный механизм коленного сустава.
Разрывы сухожилия надколенника бывают частичные и полные.
Частичные разрывы. Многие разрывы сухожилия не приводят к полному нарушению его целостности. Это как у веревки при ее растяжении некоторые волокна рвутся, однако в общем веревка остается целой.
Полные разрывы. При таких разрывах формируется два отдельных фрагмента сухожилия.
При полном разрыве надколенник утрачивает связь с большеберцовой костью, и пациент в таком случае не может выпрямить ногу в коленном суставе.
Сухожилие (собственная связка) надколенника нередко разрывается в области своего прикрепления к нижнему полюсу надколенника, часто при этом происходит отрыв костного фрагмента от нижнего полюса. Если причиной разрыва служит поражение ткани сухожилия, например, тендинит, то сухожилие обычно рвется на середине расстояния от надколенника до большеберцовой кости.
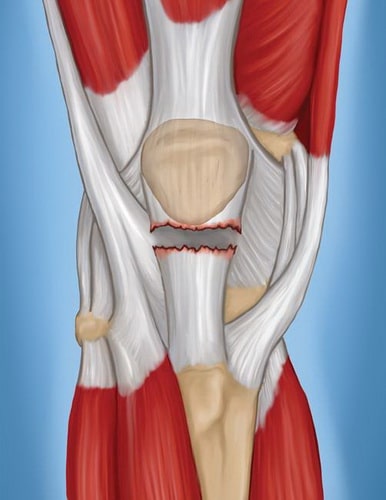
Полный разрыв сухожилия надколенника
Для того, чтоб произошел разрыв сухожилия надколенника, нужна достаточно значительная сила.
Падения. Частыми причинами разрыва сухожилия становятся прямые удары в область сухожилия при падении или других обстоятельствах. Нередко при таких травмах повреждаются и кожные покровы в области коленного сустава, т.е. такие повреждения являются открытыми.
Прыжки. Разрыв сухожилия надколенника может происходить при сильном сокращении четырехглавой мышцы в положении, когда колено согнуто, например, при приземлении или прыжках.
Если сухожилие утрачивает свою прочность, вероятность его разрыва увеличивается. Причин этому может быть несколько.
Тендинит сухожилия надколенника. Это воспаление ткани сухожилия, которое приводит к снижению его прочности. Тендинит может также быть причиной небольших разрывов.
Локальное введение в область сухожилия по поводу тендинита кортикостероидов может еще более снизить прочность сухожилия и привести к его разрыву, поэтому подобных инъекций в области сухожилия надколенника необходимо избегать.
Хронические заболевания. Снижение прочности сухожилия может происходить при различных заболеваниях, которые приводят к нарушению нормального кровоснабжения сухожилия. Такими заболеваниями являются:
- Хроническая почечная недостаточность
- Гипербеталипопротеинемия
- Ревматоидный артрит
- Системная красная волчанка
- Сахарный диабет
- Инфекции
- Метаболические заболевания
Прием стероидов. Длительный прием препаратов из группы кортикостероидов или анаболических стероидов также увеличивает риск разрывов мышц и сухожилий.
Ранее перенесенное хирургическое вмешательство на коленном суставе, например, тотальное эндопротезирование или реконструкция передней крестообразной связки, увеличивает риск разрыва сухожилия надколенника.
В момент разрыва сухожилия надколенника обычно слышен характерный хлопок или звук разрыва. Вслед за этим появляются боль и отек. Вследствие разрыва вы можете утратить способность выпрямить ногу в коленном суставе. Другими симптомами этого состояния являются:
- Появление провала мягких тканей у нижнего полюса надколенника в месте разрыва сухожилия
- Кровоизлияния
- Локальная болезненность
- Ощущение судороги в мышцах
- Смещение надколенника выше уровня коленного сустава вследствие того, что его более ничего не связывает с большеберцовой костью
- Сложности при ходьбе в связи с утратой контроля над коленным суставом
Доктор обсудит с вами ваши жалобы и состояние вашего здоровья в целом. Также доктор задаст вам интересующие его вопросы, касающиеся анамнеза вашей травмы. Такими вопросами могут быть:
- Получали ли вы ранее травмы переднего отдела коленного сустава?
- Болели ли вы тендинитом сухожилия надколенника?
- Есть ли у вас какое-либо заболевание, которое может предрасполагать к травме коленного сустава или сухожилия надколенника?
- Была ли у вас какая-либо операция на коленном суставе, например, эндопротезирование или пластика передней крестообразной связки?
Обсудив с вами все детали, касающиеся жалоб и анамнеза заболевания, доктор приступит к детальному осмотру коленного сустава. Чтобы выявить точную причину ваших симптомов, доктор оценит, как хорошо вы можете выпрямлять ногу в коленном суставе. Эта часть осмотра может быть неприятна для вас в связи с возможным усилением болевых ощущений, однако это важный тест, необходимый для диагностики разрыва сухожилия надколенника.
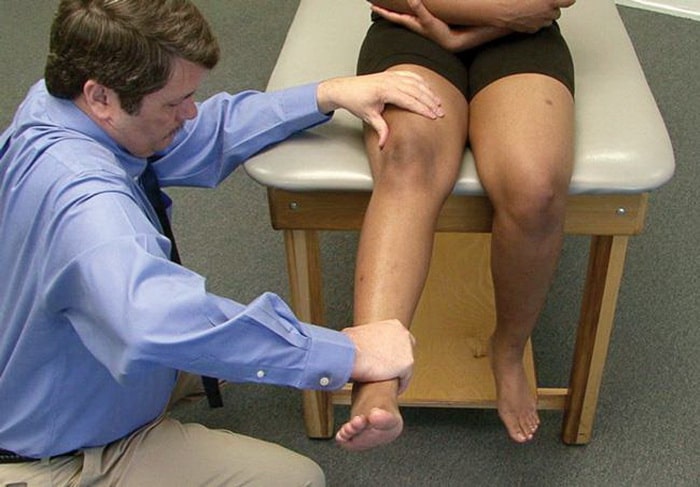
Тест с разгибанием коленного сустава помогает диагностировать разрывы сухожилий надколенника и четырехглавой мышцы.
Для подтверждения диагноза доктор может назначить вам дополнительные исследования, например, рентгенографию или МРТ.
Рентгенография. При разрыве сухожилия надколенника последний смещается вверх, что очень хорошо видно на рентгенограмме в боковой проекции. Для подтверждения диагноза полного разрыва этой рентгенограммы обычно бывает достаточно.
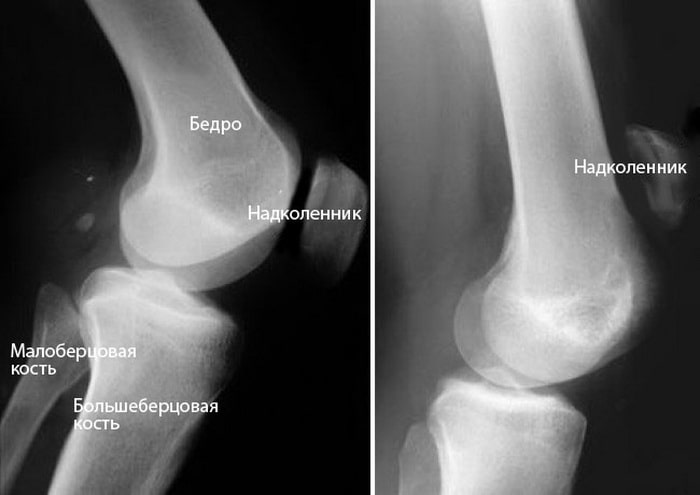
(Слева) Нормальное положение надколенника на рентгенограмме в боковой проекции. (Справа) Смещение сухожилия надколенника вверх при разрыве его сухожилия.
МРТ. Этот метод исследования позволяет визуализировать мягкие ткани в области коленного сустава, в т.ч. и сухожилие надколенника. МРТ позволяет оценить степень и локализацию разрыва. Иногда МРТ назначается для исключения других состояний, проявляющихся похожими симптомами.
При выборе тактики лечения мы принимает во внимание следующие факторы:
- Характер и протяженность разрыва
- Уровень вашей активности
- Ваш возраст
Очень небольшие частичные разрывы хорошо поддаются консервативному лечению.
Иммобилизация. Доктор может порекомендовать вам ношение иммобилайзера или брейса. Коленный сустав при этом будет фиксирован в положении разгибания на весь срок заживления сухожилия. Для ограничения нагрузки на ногу скорее всего вам будет рекомендовано использование костылей. Сроки иммобилизации обычно составляют от 3 до 6 недель.
Физиотерапия. После купирования боли и отека вам будет назначена физиотерапия, включающая специфические упражнения, направленные на восстановления силы мышц и движений в коленном суставе.
Во время ношения брейса доктор может порекомендовать упражнения, способствующие укреплению четырехглавой мышцы. Обычно это подъемы выпрямленной в коленном суставе ноги. По прошествии некоторого времени шарниры вашего брейса будут разблокированы, и вы начнете выполнять упражнения, направленные на восстановление движений. По мере заживления сухожилия характер упражнений будет усложняться, нагрузки будут увеличиваться.
Большинству пациентов с разрывами сухожилия надколенника для восстановления нормальной функции коленного сустава необходима операция. Эта операция заключается в рефиксации сухожилия к надколеннику.
Чем раньше выполняется такая операция, тем лучше ее результат. При увеличении сроков оперативного лечения сухожилие сокращается и становится короче.
Стационарное лечение. Швы сухожилий иногда выполняются амбулаторно, однако большинство пациентов после такой операции по крайней мере на один день остаются в стационаре. Будет так или нет в вашем конкретном случае, определяется медицинскими показаниями.
Техника операции. Для восстановления сухожилия конец его прошивается и эти нити проводятся через костные каналы, сформированные в нижнем полюсе надколенника. Затем нити завязываются, восстанавливая нормальное натяжение сухожилия и нормальное положение надколенника.
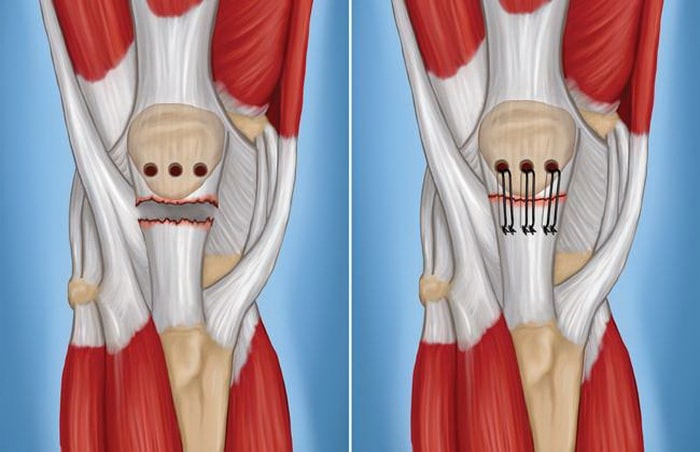
Для рефиксации сухожилия надколенника в его нижнем полюсе формируются небольшие костные каналы (слева), через которые проводятся швы, фиксирующие сухожилие к надколеннику (справа).
Новые малоинвазивные методики. В настоящее время для рефиксации сухожилия к надколеннику чаще всего используются шовные анкеры (якори). Это небольшие металлические или полимерные импланты с нитями. Их применение избавляет от необходимости формирования в надколеннике костных каналов. Следует отметить, что возможности таких современных методик на много шире, чем у применявшихся ранее. Использование анкеров (якорей) ускоряют реабилитацию и улучшает функциональный результат.
Дополнительные методы стабилизации. Для дополнительной защиты шва сухожилия некоторые хирурги считают необходимым дополнительно стабилизировать надколенник на время заживления сухожилия проволочными швами. В таких случаях вам может понадобиться дополнительная операция для удаления такого проволочного шва.
Ваш хирург обсудит с вами возможную необходимость в подобной дополнительной защите. Иногда подобные решения принимаются уже во время операции. Обычно так бывает в случаях, когда хирург видит, что сухожилие повреждено больше, чем предполагалось, или если разрыв более протяженный.
Если к моменту операции сухожилие сильно сократилось, рефиксировать его к надколеннику может быть очень сложно или невозможно вовсе. В таких случаях возможна пластика с целью удлинения сухожилия. Для этого могут использоваться собственные ткани пациента или донорские ткани (аллотрансплантаты).
Укорочение сухожилия обычно наступает в случаях, когда с момента травмы проходит месяц и более. Тяжелая травма сухожилия или фоновое заболевания также могут приводить к укорочению сухожилия. Хирург до операции обязательно обсудит с вами подобное развитие событий.
Осложнения. Наиболее распространенными осложнениями после шва сухожилия надколенника являются снижение силы четырехглавой мышцы и ограничение движений в коленном суставе. Иногда может происходить повторный разрыв. Кроме того, возможно изменение положения надколенника по сравнению с тем, каким оно было до травмы.
Как и при других операциях, при этой также возможны инфекционные осложнения, проблемы с заживлением операционной раны, тромбоз глубоких вен или анестезиологические осложнения.
После операции вам будет рекомендовано принимать обезболивающие препараты. Швы снимаются примерно через 2 недели после операции.
Коленный сустав после операции скорее всего будет фиксирован в положении разгибания иммобилайзером или брейсом. Вам может быть разрешена дозированная нагрузка на ногу с использованием костылей. Вначале эта нагрузка может быть ограничена лишь касанием стопой пола. Через 2-4 недели после операции нагрузка обычно увеличивается до 50% веса тела, а через 4-6 недель — до полной.
По прошествии некоторого времени шарниры вашего брейса будут разблокированы, и вы начнете выполнять упражнения, направленные на восстановление движений. По мере заживления сухожилия характер упражнений будет усложняться, нагрузки будут увеличиваться.
Точная продолжительность физиотерапии и характер рекомендуемых упражнений зависит от индивидуальных особенностей пациента. План реабилитационных мероприятий определяется типом разрыва, характером выполненного вмешательства, общего состояния здоровья пациента и его функциональных запросов.
Полное восстановление может продолжаться до 6 месяцев, а некоторые пациенты отмечают, что добиться всех поставленных целей им удалось только через 1 год после операции.
Большинство пациентов после разрывов сухожилия надколенника возвращаются к ранее выполняемой работе и физической активности. Многие пациенты отмечают ограничение движений в коленном суставе, хотя у большинства из них объем движений становится практически таким же, как в другом коленном суставе.
Если вы занимаетесь спортом, то прежде чем разрешить вам вернуться к занятиям спортом, хирург скорее всего захочет оценить, насколько хорошо восстановилась функция вашего коленного сустава и сила окружающих сустав мышц. Для этого используются специальные функциональные тесты, например, подпрыгивание на одной ноге. Силы мышц травмированной ноги должна составлять не менее 85-90% по сравнению со здоровой. Кроме силы мышц оцениваются такие параметры, как мышечная выносливость, баланс тела в пространстве, а также появление отека коленного сустава после физической нагрузки.
Хирург подробно обсудит с вами возможности и условия вашего возвращения к соревновательной спортивной деятельности.
В нашей клинике мы широко применяем артроскопию и другие малоинвазивные методы лечения патологии коленного сустава. Операции проводятся на ультрасовременном медицинском оборудовании с использованием качественных и зарекомендовавших себя расходных материалов и имплантов от крупных мировых производителей.
Однако результат операции зависит не только от оборудования и качества имплантов, но и от навыка и опыта хирурга. Специалисты нашей клиники имеют большой опыт лечения травм и заболеваний данной локализации в течении многих лет.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Реконструкция собственной связки надколенника — 39500 рублей
- Пребывание в клинике
- Анестезия (эпидуральная)
- Операция: Рефиксация собственной связка надколенника с использованием якорей и анкеров
- Расходные материалы (якорные фиксаторы от зарубежных производителей)
* Анализы для операции в стоимость не входят
PRP-терапия, плазмолифтинг при заболевания и травмах коленного сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Внутрисуставное введение препарата гиалуроновой кислоты (без стоимости препарата Дьюралан) — 1000 рублей
- Местная анестезия
- Введение препарата гиалуроновой кислоты Дьюралан
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Пункция коленного сустава
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов
Читайте также:


