Остеонекроз коленного сустава отзывы
Хочу поделиться, как к этому пришла, как все было и как работает нога сейчас, спустя 7 недель после операции.
Примерно за неделю без нагрузок нога прошла, но потом боль вновь стала возвращаться. К 28.12.2019, когда я сделала мрт, нога уже была заблокирована - я могла лишь прыгать на здоровой, правой.
Из-за новогодних праздников попасть к ортопеду во Вредена (а я хотела именно туда) я смогла лишь 14.01.2020. До этого пользовалась костылями.
На консультации врач, посмотрев диск мрт и осмотрев ногу, сказал, что по локализации это действительно Кениг, что нужна артроскопия с возможной туннелизацией. В этот же день я записалась на операцию на 6.02.2020.
За день до операции нужно было госпитализироваться, сдать необходимые анализы. В моем случае это были общий анализ крови, анализ кала и мочи, ФЛГ, ЭКГ, осмотр стоматолога.
В день операции, 6.02.2020, в 9 утра меня забрали в операционную. Из одежды на мне была только выданная рубашка, шапочка и госпитальные чулки. Чулки я покупала сама за 2 000 в обычном ортопедическом салоне. Они нужны на самой операции и потом около 10 дней после нее.

И вот все закончилось и меня уже везут в палату.
После операции не разрешено есть 2 часа. Вставать весь день тоже, даже в туалет (лучше попросить судно). Часа через 4 после артроскопии нога начала болеть. Обезболивающее я почему-то не попросила, терпела.

К вечеру дня операции нога выраженно не болела, но дискомфорт был сильный. Ночью поспать не удалось более 3 часов. Утром я уже сама попросила обезболивающий укол.
Утром в 8.00 на осмотре врач сказал, что дает добро на выписку и ближе к обеду, все оплатив, я уехала домой.

В результате за операцию я заплатила 36 000, из них почти 6 000 - это анализы и осмотры, Еще 1 500 за палату, 15 000 - расходные материалы и еще 14 000 артроскопия.
Назначение - костыли 4-6 недель, чулки, лфк, физиопроцедуры, мазь и уколы через месяца полтора.
Далее нога с каждым днем становилась все лучше и лучше. Примерно через неделю по моим ощущениям я уже могла бы сама ходить. Отек полностью прошел недели через 2-3. Швы я сняла через 7 дней после артроскопии.
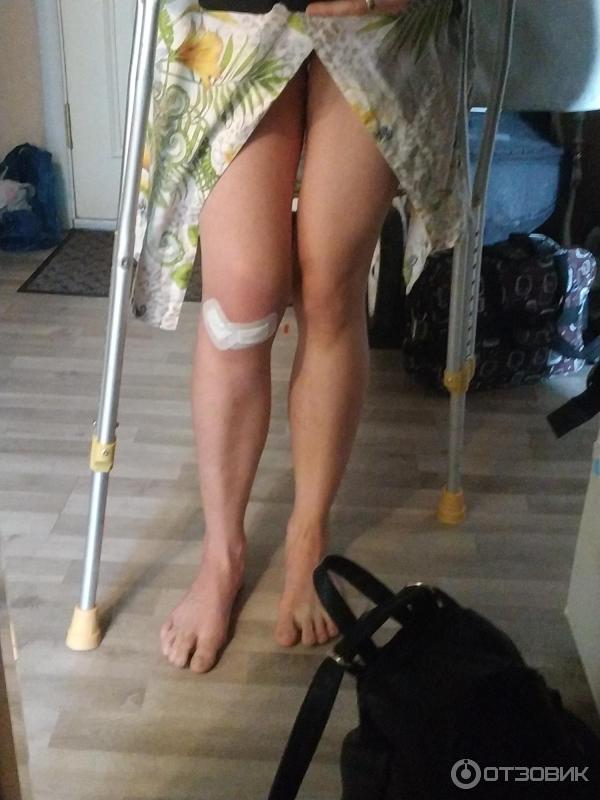
Каждый день по 2-3 раза я делала специальные упражнения и с каждым разом они получались лучше.
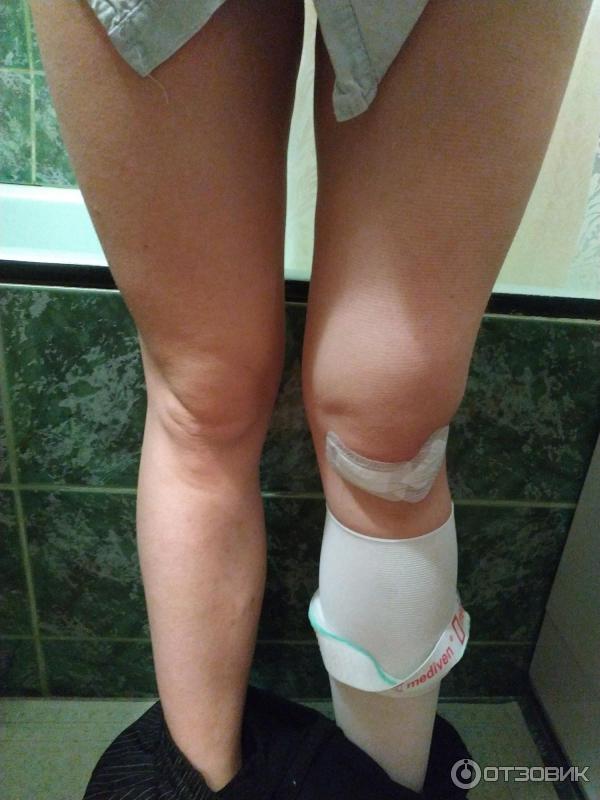
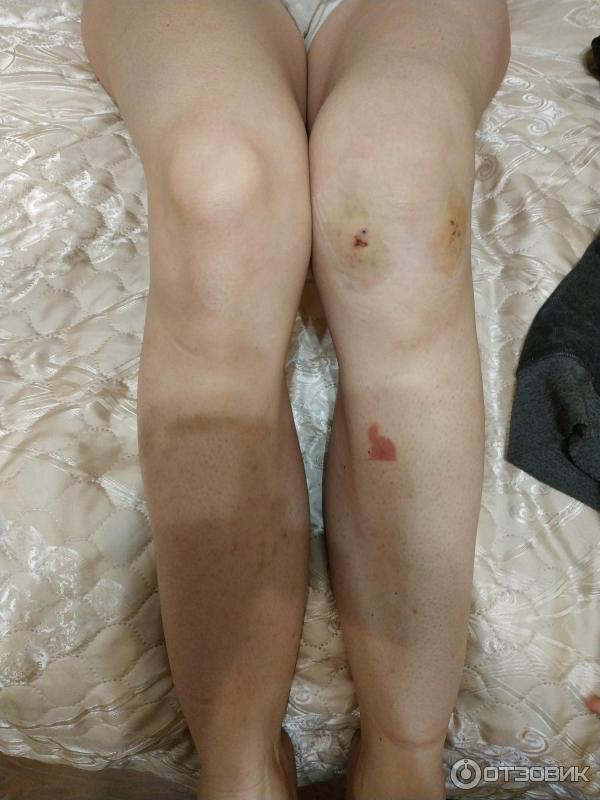
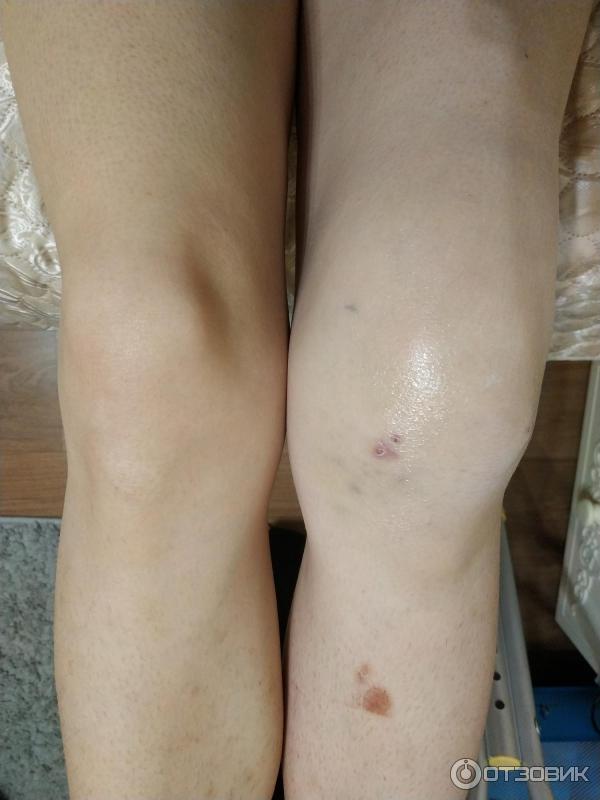
13 марта, т. е. прошло чуть более 5 недель, я начала ходить без костылей. Медленно, правильно ставя ногу, все было отлично. Через дня 2 появился небольшой отек и я еще 2 дня мазала колено и вернулась к костылям. Все прошло, я сходила на консультацию к оперировавшему врачу, где он сказал, что видимо нога была немного перегружена, но сейчас все хорошо и можно делать укол в колено - протектор синовиальной жидкости.
25 марта, т. е. сегодня, я сделала первый укол Армавискона 1.5%. Сейчас нога чувствует себя отлично, похрустывает (сказано норма), но не болит. Лишь под вечер уже чувствую в ногах усталость.
Буду дополнять отзыв по мере восстановления.
Коленный сустав несет на себе вес человеческого тела. Он часто подвергается травмам, и другие заболевания в этой области не редкость. Крупные размеры и сложное строение позволяют коленному суставу успешно справляться со своей нагрузкой.
Анатомия сустава
Невоспалительное заболевание мыщелков бедренной кости называется асептический некроз коленного сустава, или болезнь Кенига, или субхондральный некроз.
Что такое асептический некроз?
Чаще суставные хрящи разрушаются вследствие травм или воспалительных заболеваний. В том случае, если признаков воспаления выявить не удается, речь идет об асептическом разрушении, или некрозе. Мужчины болеют патологией гораздо чаще женщин.
Это заболевание стало известно с конца XIX века. Предполагая воспалительную природу процесса, Кениг — немецкий хирург — в 1920 году описал его как рассекающий остеохондрит. Название это сохраняется и в настоящее время как историческое. Однако механизм этой болезни несколько иной.
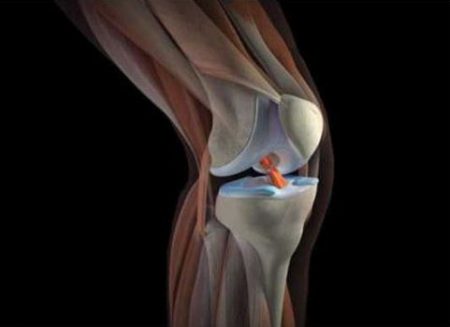
В коленном суставе поражаться могут мыщелки бедренной кости, изредка — надколенник. Преимущественно — почти в 80% случаев — страдает внутренний мыщелок, гораздо реже — наружный. И только в 5—6% случаев в процесс вовлекается надколенник. В 2/3 случаев процесс двусторонний.
Изредка некротический процесс развивается и в других сочленениях.
При болезни Кенига хрящ, покрывающий кость, постепенно начинает отслаиваться. В большинстве случаев он полностью отделяется от кости. Отделившаяся часть хряща свободно двигается по суставной полости. Травматологи называют ее суставной мышью. Перемещаясь, суставная мышь значительно ограничивает движения, а ее ущемление приводит к возникновению резкой боли и заклиниванию (блокаде) сустава.
Очаг поражения на кости в дальнейшем замещается соединительной тканью.
Причины развития субхондрального некроза
Причины этого заболевания, как и большинства патологий хрящевой ткани окончательно не установлены.
Среди провоцирующих факторов выделяют следующие:
- Сосудистые нарушения. Нарушенное кровоснабжение ухудшает питание кости и хряща и может вызвать его омертвение.
- Чрезмерные физические нагрузки.
- Частые микротравмы коленного сустава и его анатомические особенности.
- Злоупотребление гормональными препаратами, частые внутрисуставные инъекции.
- Сопутствующие эндокринологические заболевания (сахарный диабет).
- Врожденные патологии строения костей — в частности, подхрящевого слоя. При этом заболевании нарушается поступление питательных веществ от кости к хрящу.
- Наследственная склонность.
Как проявляет себя болезнь Кенига?

Заболевание может развиться практически в любом возрасте, поэтому различают 2 формы асептического некроза:
- Детская или ювенильная (заболевают дети от 5 до 18 лет).
- Взрослая (возраст пациентов колеблется от 18 до 50 лет).
В развитии болезни выделяют 3 стадии.
В начальной, когда очаг некроза только формируется, могут ощущаться непостоянные боли в коленном суставе. При значительных нагрузках они усиливаются. Иногда в суставной полости накапливается жидкость, которая при осмотре выглядит как припухлость колена.
Во второй стадии боль усиливается и становится постоянной. Человек старается развернуть ногу кнаружи, чтобы уменьшить нагрузку на внутренний мыщелок — так называемый симптом Уилсона. Может возникнуть хромота.
Третья стадия заболевания начинается с выходом суставной мыши внутрь сустава. Боль умеренная, но при ущемлении и развитии блокады становится интенсивной.
Диагностика
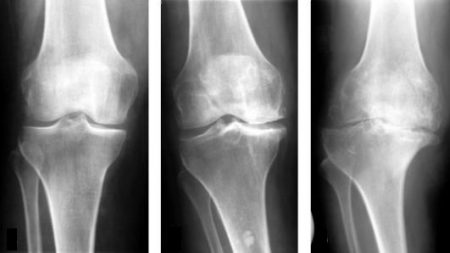
Диагноз асептического некроза коленного сустава устанавливается при проведении рентгенографии и магнитно-резонансной томографии.
Магнитно-резонансная томография — более точный метод исследования, он показывает степень повреждения хряща. Другие структуры коленного сочленения — связки, мениски тоже будут видны. Этот метод позволяет наблюдать динамику некроза, что в дальнейшем будет определять тактику лечения.
На рентгенограммах проявления заболевания можно увидеть с момента появления костного фрагмента, что соответствует второй стадии субхондрального некроза. Но рентгенография широко применяется благодаря общедоступности метода.
Нужно ли лечить субхондральный некроз?
Особенностью асептического некроза коленного сочленения является возможность самоизлечения. Но характерно это в основном для ювенильной (детской) формы. Учитывая полное выздоровление и двустороннее поражение коленей у подростков, некоторые врачи склонны рассматривать болезнь Кенига как физиологический процесс.
Но традиционная медицина все склоняется к необходимости лечения субхондрального некроза даже в детском возрасте.

При открытых зонах роста кости и не отделившемся окончательно хряще вполне можно ограничиться нехирургическим (консервативным) лечением.
Оно включает в себя:
- Снижение нагрузок на коленные сустав.
- При необходимости ограничение движений в них с помощью специальных приспособлений — ортезов.
- Лечебную физкультуру.
- Физиотерапию и массаж.
У взрослых самоизлечение случается редко. В медикаментозное лечение у них включают:
- Сосудистые и метаболические препараты, которые улучшают питание хряща.
- Внутрисуставное введение гормонов при накоплении жидкости в суставе и его пункцию.
- Противовоспалительные средства.
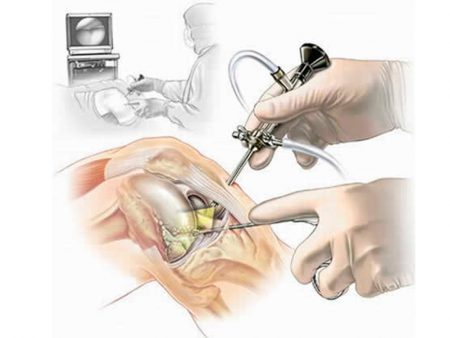
Если медикаментозное лечение не помогает или участок хряща отделен, рекомендовано вмешательство хирурга. Существуют различные варианты операций.
Если в полости сустава находится суставная мышь небольшого размера, ее удаляют.
Крупные или не полностью отделившиеся фрагменты хряща фиксируются в области кости. В таких случаях обязательно проводится пластика хряща (хондропластика). Если эту манипуляцию своевременно не провести, то в дальнейшем развивается артроз коленного сустава с деформацией.
При тяжелой форме болезни Кенига послеоперационный артроз случается в 30—40% случаев, при легкой и средней — в 5—20%.
Для того чтобы уменьшить этот риск, необходимо выполнять рекомендации лечащего врача в реабилитационном периоде.
Если болезнь прогрессирует даже после операции, проводится замена мыщелка — одномыщелковое эндопротезирование коленного сочленения. Частичное эндопротезирование имеет преимущества перед полной заменой коленного сустава, поскольку чаще приводит к положительным результатам и имеет меньший риск осложнений.

Коленные сочленения человека по своему строению наиболее крупные, поскольку несут большую нагрузку, поэтому часто подвергаются патологическим изменениям. Асептический некроз коленного сустава развивается вследствие нарушения нормального кровообращения. Его еще называют ишемическим. Патологический процесс сопровождается отмиранием костных тканей колена вначале под суставными хрящами, затем поражение затрагивает другие участки. Код по МКБ заболевание имеет М87 и трактуется, как остеонекроз.

Сустав
Общая характеристика заболевания
Коленное соединение образуется большеберцовой и бедренной костью, соединенных между собой посредством менисков. Большеберцовая кость заканчивается округлыми образованиями (мыщелками), покрытыми гладкой хрящевой тканью. При остеонекрозе поражение затрагивает именно ткань мыщелков коленного соединения. Развивается дистрофическое перерождение костной ткани, жировое преобразование костного мозга, нарушение питания хрящей и костей. Они становятся хрупкими, и любое прямое воздействие на кость вызывает импрессию (вдавливание).
Некротические процессы развиваются без участия патогенных микроорганизмов. Отсюда и название – асептический. Прогрессирование заболевания можно предупредить, если вовремя обратиться к врачу и начать лечебный процесс.
Симптомы некроза
Дальнейшее прогрессирование заболевание продолжается еще 7-8 месяцев и характерно более интенсивными болями, а также дискомфортом при ходьбе. Больному сложно полностью разгибать колено, выполнять привычны движения. Существует некая скованность и ограничение подвижности сочленения. Кроме этого болезненность ощущается постоянно и усиливается при движении. Поэтому у таких больных присутствует симптом, характерный для некроза колена – разворот коленного сустава кнаружи. Так человек пытается снизить болевой приступ, поскольку снижается нагрузка на внутренний мыщелок.
Третья – самая тяжелая стадия патологического процесса длиться около года и характерна усугублением симптоматики. То есть боль становится постоянной, присутствует даже в состоянии покоя. Амплитуда подвижности соединения уменьшается до минимума. Каждое движение отзывается сильной болью.

Стадии
Причины возникновения некроза сустава
Причин, вызывающих патологическое изменение костных тканей много, но врачи выделяют основные факторы, дающие толчок к началу заболевания. Патологию возникает вследствие:
- травм;
- переломов;
- эндокринологических болезней;
- неверно проведенных медицинских процедур;
- наличия вредных привычек;
- болезни Кюммеля;
- длительного приема кортикостероидов;
- наследственной предрасположенности.
Все это ведет к нарушению циркуляции крови и плохому питанию костных тканей.
Совет! Людям, имеющим один или несколько предрасполагающих факторов, нужно внимательно следить за своим здоровьем. При появлении болезненности в суставах выяснить причину дискомфорта.
Различного рода неврозы также являются причиной нарушения кровообращения, поскольку вызывают спазм сосудов. Особенно часто такие проявления встречаются у подростков. В этом возрасте организм ребенка претерпевает гормональную перестройку, что сказывается на нервной системе. Кроме этого дети активны и многие из них усиленно занимаются спортом. Именно у таких детей есть угроза развития некроза костей суставов, поскольку усиленная физическая нагрузка негативно влияет на несформированный костный аппарат ребенка.
Процессы, происходящие при некрозе
Некротический процесс не возникает внезапно. Заболевание имеет 4 стадии развития.
3 и 4 стадии заболевания требуют оперативного решения проблемы, поскольку отломки костей приводят к блокаде и омертвлению суставных тканей. Последствием такого процесса становится развитие деформирующего артроза.
Диагностика заболевания
Большая часть патологий двигательной системы диагностируется с помощью рентгена. Он показывает состояние костей, их расположение. Но более информативным является МРТ. Это дорогой метод диагностики, но он дает возможность определить не только состояние костей, но и хрящей, а также окружающих их тканей. Кроме этого методика показывает глубину поражения, что важно в случае некроза костей. Еще одно преимущество МРТ – это возможность выявления заболевания на первых этапах развития, что обеспечивает положительную динамику лечения и благоприятный исход болезни.
Как проводится лечение?
Некроз кости коленного сустава лечение проводится двумя способами – консервативным и посредством операции. Первый метод оправдывает себя на начальных степенях развития недуга, когда нет кардинальных изменений костной ткани. Применяют медикаментозную терапию с использованием:
Терапия направлена на восстановление кровообращения, снятие боли и воспаления, регенерации ткани мыщелков. В комплексе показаны физиопроцедуры.

Хондропротекторы
Операция проводится при тяжелом течении заболевания (3-4 степень), полном разрушении сустава. Выполняется резекция поврежденных участков или полная замена суставного сочленения. Процедура длится около двух часов, по окончании ставятся дренажи и накладывается тугая стерильная повязка.

Замена сустава
Применение народных средств
На форуме люди, страдающие некрозом колена, обмениваются рецептами народных средств, помогающими им снизить симптоматику болезни в домашних условиях. При некрозе используют мазь из меда и рыбьего жира, компрессы из листьев капусты, спиртовую настойку листьев фикуса, смесь из свиного сала и жира нутрии.
Небольшое заключение
Вовремя диагностированный некроз коленного соединения лечится без последствий. Запущенный процесс требует более длительной терапии и оставляет последствия в виде ограничения функции колена, структурных изменений костей.
Совет! При появлении дискомфорта в коленях во время ходьбы не нужно игнорировать симптомы или лечить боль самостоятельно. Это может навредить здоровью.
Асептический некроз костей в коленном суставе
Остеонекроз коленного сустава (называемый также аваскулярный или асептичеcкий некроз) – это состояние, возникающее при нарушении кровоснабжения участка костной ткани бедренной или большеберцовой кости. Поскольку костные клетки для нормальной своей работы нуждаются в постоянном кровоснабжении, остеонекроз, сопровождающийся гибелью этих клеток, может в конечном итоге вести к деструктивным изменениям коленного сустава и выраженному остеоартрозу.
При ранней диагностике асептического некроза лечение может состоять из приема препаратов для купирования болевого синдрома и ограничения нагрузки на пораженный коленный сустав. Однако, у пациентов с более продвинутой стадией заболевания лечение практически всегда хирургическое и направлено на предотвращение прогрессирования повреждения кости и улучшение функции коленного сустава.
Коленный сустав – это самый крупный и мощный сустав человеческого тела. Он образован нижним концом бедренной кости, верхним концом большеберцовой кости и надколенником. Эти три кости в области контакта друг с другом покрыты суставным хрящом – ровной гладкой тканью, защищающей суставные концы костей и обеспечивающей беспрепятственное их скольжение друг относительно друга.
Остеонекроз коленного сустава наиболее часто локализуется во внутренней части суставного конца бедренной кости – внутреннем мыщелке, однако может также поражать наружный мыщелок или суставной конец (плато) большеберцовой кости.
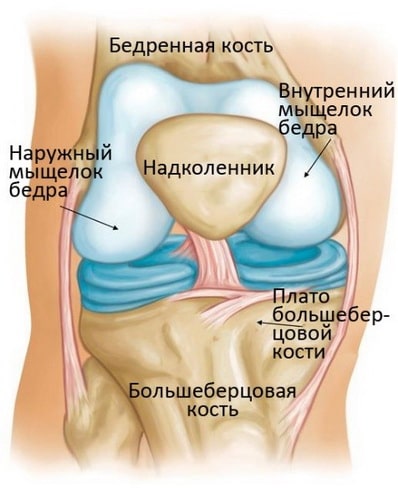
Рис. Остеонекроз коленного сустава чаще всего поражает внутренний мыщелок бедра.
Асептический некроз развивается при нарушении кровоснабжения участка костной ткани. Без адекватного питания эта костная ткань погибает и постепенно уменьшается в объеме. Как результат, суставной хрящ в области этого участка кости проваливается, приводя к развитию выраженного остеоартроза.
Остеонекроз коленного сустава обычно развивается у пациентов длительно принимающих гормональную терапию, перенесших отравление или употребляющих алкоголь. Реже некроз коленного сустава является результатом травмы.
Также выделяют спонтанный остеонекроз коленного сустава причина его обычно остается неизвестной. Спонтанный остеонероз является причиной боли в коленном суставе практически в 40 процентах случаев.
Остеонекроз коленного сустава может развиться у кого-угодно, однако чаще он встречается у лиц старше 60 лет. Женщины болеют в три раза чаще мужчин.
Не всегда удается установить причины нарушения кровоснабжения кости, однако выделяют несколько факторов риска, увеличивающих вероятность развития остеонекроза.
- Травма. Травма коленного сустава, например, стрессовый перелом или вывих, может вести к повреждению в т.ч. и кровеносных сосудов, нарушая тем самым кровоснабжение участка костной ткани.
- Пероральный прием кортикостероидов. При многих заболеваниях, например, бронхиальной астме или ревматоидном артрите, пациенты постоянно принимают кортикостероиды. До конца не установлено, как эти препараты вызывают остеонекроз, однако исследования показывают, что связь между этими препаратами и остеонекрозом существует. Индуцированный стероидами остеонекроз нередко поражает несколько суставов человеческого тела.
- Заболевания. Остеонекроз коленного сустава может развиваться при таких заболеваниях, как ожирение, серповидноклеточная анемия и системная красная волчанка.
- Трансплантация органов. Трансплантация донорских органов, особенно почек, также нередко связана с развитием остеонекроза.
- Злоупотребление алкоголем. Длительное и избыточное употребление алкоголя со временем может вызывать появление в кровеносных сосудах депозитов жира, а также увеличивать уровень кортизола в крови, что нарушает кровоснабжение кости.
Вне зависимости от причины, если остеонекроз не выявлен на ранней стадии и не начато его лечение, он неминуемо ведет к тяжелому остеоартрозу.
Асептический некроз (остеонекроз) – это стадийный процесс. Первым симптомом заболевания обычно является боль во внутреннем отделе коленного сустава. Боль может появиться внезапно и быть вызвана определенным видом активности или минимальной травмой. По мере прогрессирования заболевания человеку становится трудно стоять и удерживать вес тела на больной конечности, движения в коленном суставе становятся болезненными.
Другие симптомы заболевания включают:
- Отек по передней и внутренней поверхности коленного сустава.
- Локальная болезненность при пальпации коленного сустава.
- Ограничение объема движений в суставе.
Прогрессирование заболевания продолжается от нескольких месяцев до более года. Остеонекроз коленного сустава необходимо диагностировать как можно раньше, поскольку, согласно данным ряда исследований, рано начатое лечение позволяет добиться более благоприятных результатов.
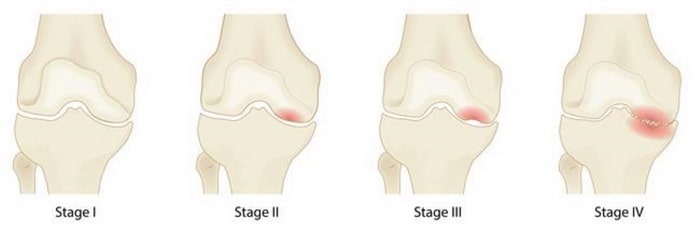
Четыре стадии остеонекроза коленного сустава. 1 стадия не сопровождается какими-либо морфологическими изменения коленного сустава, тогда как на 4 стадии развивается выраженный коллапс и тяжелый остеоартрит коленного сустава.
Доктор обсудит с вами состояние вашего здоровья в целом и историю развития вашего заболевания, попросит описать ваши текущие жалобы, после чего проведет тщательное обследование вашего коленного сустава, обращая внимание на следующие признаки:
- Отек сустава, локальная гипертермия или гиперемия
- Локальная болезненность
- Объем пассивных (с посторонней помощью) и активных (самостоятельных) движений в коленном суставе
- Нестабильность сустава
- Боль при нагрузке весом
- Любые признаки травмы мышц, сухожилий и окружающих коленный сустав связок
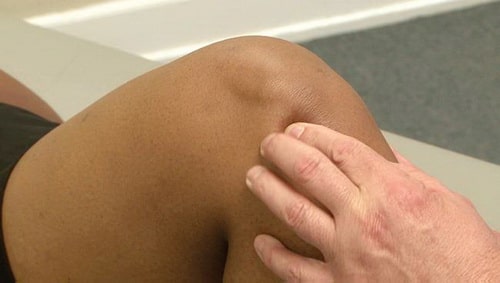
Во время обследования доктор выявит участки локальной болезненности в области коленного сустава.
Обычно остеонекроз проявляется внезапной ночной болью по внутренней поверхности коленного сустава. Боль не связана с травмой. Нередко при осмотре выявляется накопление жидкости внутри коленного сустава
Лучевые методы обследования помогут доктору подтвердить диагноз.
В настоящее время идеальным методом ранней диагностики остеонекроза коленного сустава является МРТ.
Рентгенография. Рентгенография позволяет получить изображения плотных анатомических структур, в т.ч. костей. Этот метод исследования может быть вам назначен для выявления изменений костей, возникающих на поздних стадиях остеонекроза. На ранних стадиях болезни изменений на рентгенограммах обычно не бывает.
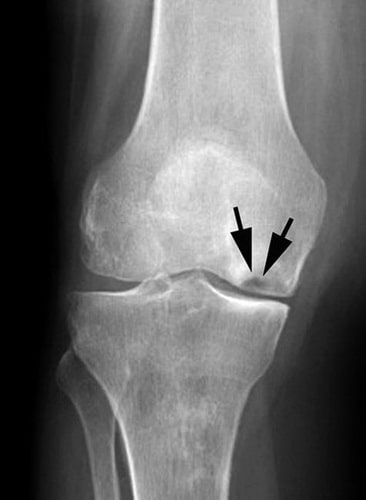
На данной рентгенограмме видны признаки остеонекроза внутреннего мыщелка бедренной кости.
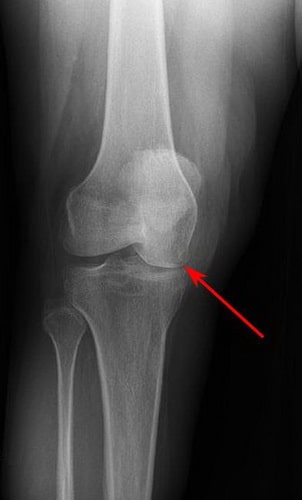
По мере прогрессирования заболевания происходит сужение суставной щели, связанное с повреждением суставного хряща.
Магнитно-резонансная томография (МРТ). Ранние изменения костей, которые могут быть не видны на рентгенограммах, нередко обнаруживаются на МРТ. Это исследование позволяет оценить, какой объем кости поражен. МРТ также позволяет обнаружить изменения, которые еще не сопровождаются какой-либо симптоматикой (например, остеонекроз противоположного коленного сустава).
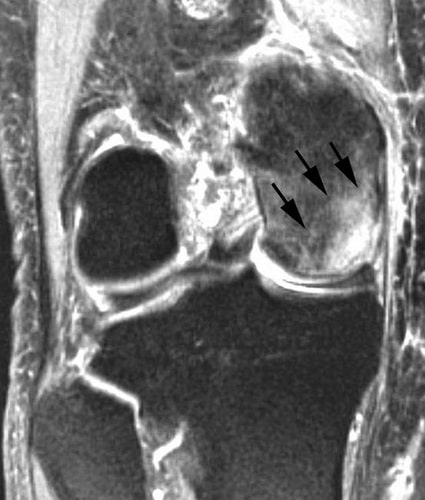
МР-признаки остеонекроза внутреннего мыщелка бедренной кости. МРТ часто применяется для ранней диагностики этого заболевания.
Костная сцинтиграфия. В некоторых случаях пациентам назначают сцинтиграфию скелета. Во время этого исследования вам в вену вводят небольшое количество радиоактивного препарата. Остеонекроз может характеризоваться усиленным накоплением радиоактивного вещества в кости в связи с усиление метаболической активности в этой области.
Тактика лечения асептического некроза коленного сустава зависит от нескольких факторов:
- Стадия заболевания
- Объем поражения
- Причины заболевания
Выделяют четыре стадии остеонекроза коленного сустава.
1 и 2 стадия – длится от 6 до 12 недель, проявляется отеком кости хорошо различимым при магнитно-резонансной томогрфии (МРТ). В этой стадии еще есть надежда на выздоровление.
В 3 и 4 стадии – наступает практически необратимое разрушение кости.
На первой стадии мы проводим консервативное лечение.
Консервативное лечение назначается на ранних стадиях заболевания. Если объем пораженной кости невелик, этого лечения будет вполне достаточно.
Консервативное лечение включает:
- Медикаментозное лечение. Прием нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен, помогает купировать боль и воспаление вашего коленного сустава. Добавление к терапии хондропротекторов и витаминов усиливает эффект от лечения.
- Ограничение нагрузки. Ограничение нагрузки на больную конечность в ряде случаев позволяет замедлить прогрессирование повреждения сустава, вызванное остеонекрозом, и создать условия для заживления. Доктор может порекомендовать вам пользовать костылями в течение некоторого периода времени, чтобы разгрузить больной коленный сустав. В некоторых случаях возможно ношение разгрузочного брейса, способствующего перераспределению нагрузки с пораженной части коленного сустава на здоровую.
- Лечебная физкультура. Ваш лечащий врач или физиотерапевт составят для вас специальную программу упражнений, которые помогут укрепить мышцы бедра и сохранить подвижность пораженного коленного сустава. В некоторых случаях во избежание перегрузки коленного сустава могут быть рекомендованы упражнения в бассейне.
- Модификация активности. Доктор может рекомендовать вам избегать определенных видов физической активности, которые вызывают или усиливают ваши болезненные симптомы.
При правильно подобранной и своевременной терапии на ранних стадиях болезни удается достигнуть очень хороших клинических результатов.
При неэффективности консервативного лечения пациентам обычно рекомендуются малоинвазивные артроскопические оперативные вмешательства.
При поражении значительной площади суставной поверхности либо при неэффективности проводимых консервативных мероприятий доктор может порекомендовать вам операцию. Существует несколько вариантов хирургического лечения остеонекроза коленного сустава.
Внутренняя декомпрессия. Эта операция заключается в формировании одного крупного или нескольких мелких костных каналов, способствующих снижению внутрикостного давления и прорастанию новых сосудов, которые будут питать пораженный участок коленного сустава.
На ранней стадии остеонекроза внутренняя декомпрессия позволяет эффективно предотвратить коллапс кости и развитие остеоартроза коленного сустава.
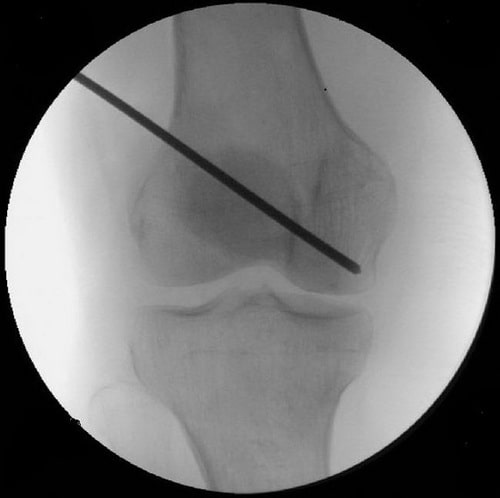
Внутренняя декомпрессия у пациента с ранней стадией остеонекроза.
Остеохондропластика. Внутренняя декомпрессия нередко сочетается с замещением пораженного участка хряща и кости коленного сустава остеохондральным трансплантатом. Трансплантат – этой фрагмент здоровой кости, который перемещается туда, где он необходим. Трансплантат может быть донорского происхождения (аллотрансплантат) либо забираться на другом участке вашего тела (аутотрансплантат).
На сегодняшний день существуют также синтетические костные трансплантаты.
Имплантация аутологичных хондроцитов (ИАХ). Это двухэтапная операция. Первым этапом выполняется артроскопия коленного сустава, во время которой врач забирает из коленного сустава некоторое количество хрящ-продуцирующих клеток – хондроцитов. Эти хондроциты доставляются в лабораторию, где их культивируют (размножают) на протяжении до 6 недель для получения большего объема клеточной массы.
Вторым этапом выполняется повторная операция, во время которой полученные хондроциты имплантируются в область дефекта хряща вашего коленного сустава. Клетки начинают здесь развиваться и замещают пораженных хрящ здоровым.
Остеотомия. Во время остеотомии доктор удаляет фрагмент большеберцовой или бедренной кости, что приводит к перераспределению нагрузки с пораженного участка коленного сустава на здоровый и помогает уменьшить боль и улучшить функцию коленного сустава.
Тотальное или одномыщелковое эндопротезирование коленного сустава. Если болезнь прогрессирует настолько, что развивается коллапс кости, пораженная часть коленного сустава может нуждаться в замене. Во время эндопротезирования пораженные участки кости и хряща коленного сустава удаляются и замещаются металлическими или пластиковыми компонентами, что позволяет восстановить функцию вашего коленного сустава.
У большинства пациентов лечение остеонекроза коленного сустава позволяет эффективно уменьшить боль и улучшить функцию коленного сустава. Исходы лечения этого заболевания варьируют и зависят от стадии процесса на момент установки диагноза и характера проводимого лечения. Со своим врачом вы обсудите возможные результаты лечения в вашей конкретной ситуации.
Читайте также:


