Ошибки при эндопротезировании коленного сустава
По российской статистике, в первый год после эндопротезирования 13-18% людей остаются недовольными результатом операции. Еще через несколько лет эти цифры вырастают до 20-30%. Причиной неудовлетворенности чаще всего является: нестабильность и расшатывание компонентов эндопротеза, послеоперационный болевой синдром, разница в длине ног, вывихи и перипротезные переломы. Они возникают из-за ошибок в планировании операции и установке эндопротеза.
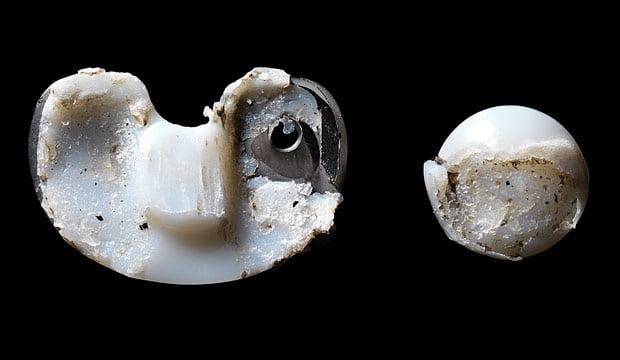
Это берцовый компонент коленного импланта. Из-за некорректной установки виден выраженный износ внутреннего мыщелка, а должен быть равномерный.
Неправильная установка протеза – одна из основных причин ревизионных (повторных) операций. Мы рассмотрим неблагоприятные исходы операции, вызванные именно неправильной установкой эндопротеза. Однако в развитии осложнений не всегда виноват хирург и медицинское учреждение. Причиной может быть слишком тяжелое состояние пациента, его халатное отношение к реабилитации и послеоперационному режиму.

Неравномерный износ вертлужного компонента.
Имплантаты низкого качества
Когда в России только начинали выполнять эндопротезирование колена и ТБС, больным устанавливали в основном протезы отечественного производства (ЭСИ, Арте, Феникс). После их установки 70-80% пациентов нуждались в ревизионной операции уже в первые два года после хирургического вмешательства.

Причиной были такие осложнения:
- септическая нестабильность протеза;
- перипротезная инфекция;
- разрушение вкладыша и децентрация головки эндопротеза;
- повреждения и переломы имплантата;
- повторяющиеся вывихи.
Сейчас в РФ появилось больше импортных протезов, это позволило уменьшить количество послеоперационных осложнений и неудовлетворительных исходов операции. Однако их все еще намного больше, чем за рубежом, в Израиле, Германии, США — странах с развитой медициной. Причина – отсутствие четких технологических стандартов хирургического вмешательства и полноценной реабилитации.


Выбор неподходящего способа фиксации эндопротеза
Протезы коленного и тазобедренного сустава бывают цементными и бесцементными. Какой из них установить – решают индивидуально.
Выбор зависит от таких факторов:
- пола и возраста человека;
- его массы тела;
- рода деятельности и образа жизни;
- плотности костной ткани;
- формы канала бедренной кости.
Каждый из способов фиксации подходит в определенных случаях. Поэтому выбор всегда индивидуален для каждого пациента. К сожалению, его не всегда делают правильно. И это нередко приводит к неудовлетворительному исходу операции.
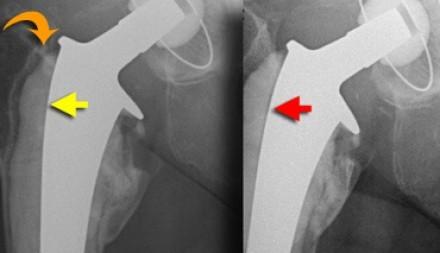
СЛЕВА: Нормальная граница цемент-металл (желтая стрелка). Однако ослабление на границе цемента и кости (оранжевая изогнутая стрелка). СПРАВА: Ослабление на границе цемента и металла.
Бесцементные эндопротезы подходят мужчинам и более молодым пациентам, у которых нет тяжелого сопутствующего остеопороза. А вот цементные чаще требуются женщинам и лицам старше 60-65 лет с выраженным остеопорозом. Они также необходимы пациентам с широким каналом и тонкими стенками бедренной кости.
Ошибки в выборе способа фиксации:
- Установка бесцементного протеза вместо цементного. Возможны ситуации, когда хирург не использует цемент, когда это необходимо. Это повышает риск появления трещин и переломов бедренной кости. Из-за этого пациенту вскоре может потребоваться ревизионная операция.
- Установка цементного эндопротеза вместо бесцементного. Необоснованное применение костного цемента может навредить человеку в будущем. Например, когда ему потребуется замена изношенного эндопротеза. В таком случае выполнить ревизионную операцию будет намного сложнее.
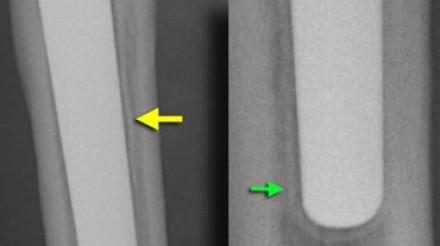
Тонкие светящиеся зоны на границе между костью и металлом из-за фиброзной ткани, таким образом, являются общими (80%). Они должны быть менее 2 мм и сопровождаться склеротической линией, параллельной ему. Если они остаются стабильными в течение 2 лет, то происходит фиксация сильной волокнистой тканью. На снимке изображена НОРМА.
Прогрессирующая резорбция костной ткани.
Выбрав правильный способ фиксации, хирург может ошибиться, устанавливая протез. Особенно часто ошибки случаются при использовании акрилового костного цемента.
Наиболее распространенные из них:
- недостаточное заполнение вертлужной впадины и канала бедра костным цементом;
- неравномерное распределение цемента вокруг компонентов эндопротеза;
- неправильная пространственная ориентация компонентов протеза в костном ложе.
Отметим, что последняя ошибка возможна как при цементной, так и бесцементной установке имплантата.
Неправильная ориентация компонентов эндопротеза
Из-за ошибок в предоперационной подготовке и выполнении самой операции возможна неправильная установка компонентов протеза. В результате не происходит точного сопоставления суставных поверхностей. Поэтому эндопротез не может полноценно функционировать, а это доставляет человеку неудобства и даже приводит к ряду осложнений.
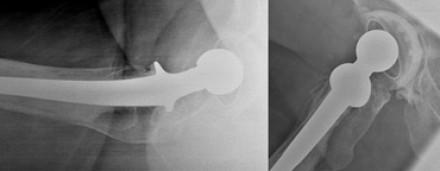
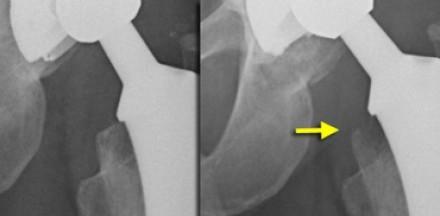
Разная антверсия вертлужной впадины у одного и того же пациента из-за разного поворота на поперечном виде (слева) по сравнению с боковым видом (справа).
- рефлекторного перенапряжения мышц ноги;
- травмирования мышц криво установленным протезом;
- защемления нервов бедра или голени;
- перенапряжения нижней конечности при ходьбе.
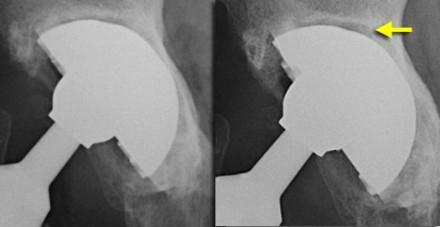
Прогрессирующая просветная зона вокруг вертлужного компонента в зонах I и II. Более крутое положение чашки указывает на миграцию. Тонкое эксцентрическое расположение головки бедренной кости свидетельствует о наличии полиэтиленовой ткани.
Такие боли могут нивелировать весь результат хирургического вмешательства, поскольку не позволяют человеку вести активный образ жизни. А ведь целью операции было восстановить подвижность нижней конечности. Неправильная ориентация компонентов эндопротеза – одна из основных причин его расшатывания и вывихов.
Разная длина ног после эндопротезирования
Разница в длине ног чаще наблюдается после замены тазобедренного сустава. После операции прооперированная нога становится длиннее (реже – короче), что доставляет человеку массу дискомфорта.
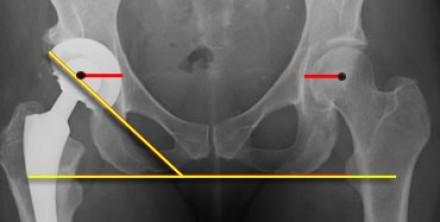
Измерение бокового наклона вертлужной впадины. Младший правый вертел расположен ниже, чем левый, что указывает на несоответствие длины ног. Нормальный горизонтальный центр вращения (красная линия).
Подобное чаще всего случается при установке эндопротезов с моноблочными бесцементными ножками, которые подбирались без предварительного измерения нужных параметров (ШДУ и offset). Это возможно и в том случае, если во время операции врачи не провели рентгенологический контроль.
Разница в длине ног может возникнуть и при правильной установке эндопротеза. Причиной в таком случае является отсутствие полноценной реабилитации.
Установка протеза неподходящего размера
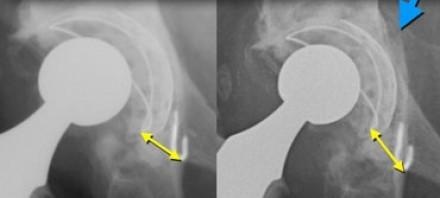
Синяя стрелка указывает на перелом вертлужной впадины во время установки вертлужного компонента.
Чтобы избежать подобных последствий, эндопротез нужно подбирать тщательно, с учетом всех нужных параметров.
- Одна из самых опасных ошибок – установка дешевого некачественного эндопротеза. Это часто приводит к опасным осложнениям: инфекциям, вывихам, переломам. К счастью, сегодня в России используют преимущественно импортные протезы высокого качества.
- Хирург может ошибиться, выбрав неправильный способ фиксации эндопротеза (бесцементный вместо цементного, или наоборот). Это может привести к послеоперационным трещинам костей, переломам и другим неприятным последствиям.
- Даже подходящий протез тоже можно установить неправильно, расположив его компоненты не тем образом. Неправильная пространственная ориентация становится причиной вывихов и расшатывания эндопротеза после операции.
- После замены тазобедренного сустава может появиться разница в длине нижних конечностей. Обычно ее причина – удлинение оперированной ноги при установке протеза с моноблочной бесцементной ножкой. Его сложнее подобрать и установить.
- Возможны ситуации, когда пациенту устанавливают протез слишком большого или маленького размера. Первое чревато интраоперационными переломами, второе – нестабильностью и быстрым расшатыванием эндопротеза после операции.
- Избежать ошибок в установке имплантата поможет тщательное предоперационное планирование и интраоперационный контроль.
1 Основные технические ошибки при эндопротезировании коленного сустава
2 Состояние дел на сегодняшний день Количество операций по эндопротезированию коленного сустава неуклонно растет по всему миру. Данные регистров показывают хорошие результаты выживаемости большинства современных моделей эндопротезов. Внедряются новые материалы, методики и подходы к эндопротезированию. Частота неудовлетворительных результатов и умеренно выраженной боли после эндопротезирования коленного сустава составляет примерно 13% через 1 год и до 20.5% к семи годам после операции.
3 Факторы, определяющие частоту осложнений 1) Сопутствующая патология 2) Пол 3) Раса 4) Тип лечебного учреждения 5) Количество операций в год в ЛПУ
4 Основные причины ревизий Асептическое расшатывание бедренного компонента, Асептическое расшатывание большеберцового компонента, Асептическое расшатывание компонента надколенника, Вывихи или нестабильность, Порочная ориентировка компонентов, Глубокая инфекция Перипротезные переломы Боль Износ большеберцового вкладыша.
5 Залог успеха эндопротезирования R.B. Zann, Boca Raton, FL,USA 20 лет на конвейере эндопротезирования. Никогда не менять ассистентов.
6 Ошибки при резекции бедра
7 1. Сгибание-Разгибание Дистальная резекция бедра От чего зависит? Антекурвация бедра Размер и расположение входного отверстия Отклонение полотна пилы Ротация резекционного блока Цена ошибки Повреждение переднего кортикала Конфликт с надколенником
8 Установка интрамедуллярного направителя Fabio Catani, M.D.
9 Установка интрамедуллярного направителя Ошибка с точкой вхождения в канал Можно сместить точку вхождения в канал несколько назад Fabio Catani, M.D.
10 Наклон бедренного компопнента
12 2. Вальгус-Варус Дистальный опил бедра От чего зависит? Пол (естественный вальгус) Износ/деформация Размер/точка входа в бедро Цена ошибки Нарушение оси конечности Сокращение срока службы
13 Последствия технических ошибок Flang и соавт суставов Средний срок наблюдения 6.6 лет. Только 0.5% из установленных с анатомическим вальгусом в 3-7 градусов вышли из строя. У пациентов за пределами этой группы частота несостоятельности эндопротезов была в 3 раза выше.
14 Как контролируем? Снимок всей ноги Ориентировка на центр головки бедра
15 3. Уровень резекции Дистальная резекция бедра От чего зависит? Износ Деформация Сгибательная контрактура Цена ошибки Разгибательная суставная щель слишком тугая/слабая Относительное укорочение ССН Нарушение кинематики
16 3. Уровень резекции Ориентировка на менее поврежденный мыщелок. Резецироваться должно надлежащее количество кости.
17 Смещение уровня суставной щели
18 Смещение уровня суставной Ориентиры: 28 мм ± 3.5 мм дистальнее внутреннего надмыщелка Верхушка надколенника Бугристость б/б кости Головка малоберцовой кости щели Интраоперационно: след от менисков
19 Длина собственной связки надколенника Метод Insall Salvati ССН/высота надколенника При 20 градусах сгибания Норма Insall J, Salvati E. Patella position in the normal knee joint. Radiology. 1971; 101:101-4
20 Длина собственной связки надколенника Метод Caton-Deschamps Расстояние от передневерхнего края плато до верхушки надколенника/высоту надколенника При 20 градусах сгибания Норма
21 Длина собственной связки надколенника Метод Blackburne-Peel Длина перпендикуляра от уровня плато до верхушки надколенника/высоту надколенника При 20 градусах сгибания Норма
22 Длина собственной связки надколенника Угол между уровнем плато и линией соединяющей задний край плато с верхушкой надколенника. При 20 градусах сгибания Норма градусов The Evaluation of Patellar Height: A Simple Method Oliver Portner and Hossein Pakzad J Bone Joint Surg Am. 2011;93:73-80
24 Офсет мыщелков J. Bellemans, S. Banks, J. Victor, H. Vandenneucker, and A. Moemans Fluoroscopic analysis of the kinematics of deep flexion in total knee arthroplasty: INFLUENCE OF POSTERIOR CONDYLAROFFSET J Bone Joint Surg Br, Jan 2002; 84-B:
25 Офсет мыщелков Не выявлено зависимости между задним офсетом и объемом движений у пациентов после ТЭКС CR B. M. Hanratty, N. W. Thompson, R. K. Wilson, and D. E. Beverland The influence of posterior condylar offset on knee flexion after total knee replacement using a cruciate-sacrificing mobile-bearing implant. J Bone Joint Surg Br, Jul 2007; 89-B: Объем сгибания в большей мере зависит от того, на сколько освобождена сгибательная суставная щель от остеофитов и мягких тканей, а не от уровня резекции задних мыщелков. Wayne M. Goldstein, David J. Raab, Thomas F. Gleason, Jill Jasperson Branson, and Kimberly Berland Why Posterior Cruciate-Retaining and Substituting Total Knee Replacements Have Similar Ranges of Motion. THE IMPORTANCE OF POSTERIOR CONDYLAR OFFSET AND CLEANOUT OF POSTERIOR CONDYLAR SPACE. J. Bone Joint Surg. Am., Dec 2006; 88:
26 Ошибка в измерении переднезадних размеров бедра/позиционировании резекционного блока
27 Выступание бедренного компонента за край кости 427 операций Бедренный компонент выступал за границы кости на 3 мм и более в одной из зон у 40% из 176 мужчин 68% из 177 женщин В основном в зонах 2 и 3 снаружи Более часто при установке больших размеров компонентов Overhang of the Femoral Component in Total Knee Arthroplasty: Risk Factors and Clinical Consequences By Ormonde M. Mahoney, MD, and Tracy Kinsey, MSPH, Bone Joint Surg Am. 2010;92:
28 Выступание бедренного компонента за край кости Выступание за край - 3 мм и более Overhang of the Femoral Component in Total Knee Arthroplasty: Risk Factors and Clinical Consequences By Ormonde M. Mahoney, MD, and Tracy Kinsey, MSPH, Bone Joint Surg Am. 2010;92:
29 Выступание бедренного компонента за край кости Выступание за край Увеличение частоты боли (%) 3 мм в 1 зоне 90 3 мм в 4 зонах 100 Суммарно 21 мм 120 Overhang of the Femoral Component in Total Knee Arthroplasty: Risk Factors and Clinical Consequences By Ormonde M. Mahoney, MD, and Tracy Kinsey, MSPH, Bone Joint Surg Am. 2010;92:
30 5. Внутренняя-наружная ротация П/З опилы и размер От чего зависит? Износ Деформация Ориентиры/методы определения ротации Цена ошибки Дисбаланс сгибательной суставной щели Нестабильность Нарушение скольжения надколенника.
31 Ротация бедренного компонента Выбор метода Measured resections или Gap balancing
32 Measured resections. Ориентиры. Чрезнадмыщелковая ось Линия Whiteside Задняя поверхность мыщелков
33 Ошибка в определении ротации бедренного компонента Ни один из анатомических ориентиров не дает гарантии правильности определения ротации. J Bone Joint Surg Am. 2008;90: doi: /jbjs.g Nicholas J. Giori и соавт. Alignment in Computer-Navigated Total Knee Arthroplasty Averaging Different Alignment Axes Improves Femoral Rotational
34 Здоровый сустав Линии ориентировки Вальгус J Bone Joint Surg Am. 1995;77: J Arima, LA Whiteside, DS McCarthy and SE White
35 Ошибка в установке ротации бедренного компонента Врач устанавливал 0 градусов ротации по задней поверхности мыщелков.
36 Ошибка в ротации бедренного компонента Ведет к увеличению контактной нагрузки на надколенник C. Verlinden, P. Uvin, L. Labey, J. P. Luyckx, J. Bellemans, and H. Vandenneucker The influence of malrotation of the femoral component in totalknee replacement on the me chanics of patellofemoral contactduring gait: AN IN VITRO BIOMECHANICAL STUDY J Bone Joint Surg Br, May 2010; 92-B:
37 6. Медиальное-латеральное смещение Измерение и M-L ориентировка От чего зависит? Размер (нависание) Доступ Пол Цена ошибки Нависание Раздражение мягких тканей с медиальной стороны Слишком тугая разгибательная щель Нарушение скольжения надколенника
38 6. Медиальное-латеральное смещение Хороший доступ Правильный подбор размера Оценка при пробном вправлении Выравнивание блока по внутренней поверхности наружного мыщелка.
39 Ошибки при резекции большеберцовой кости
40 1. Вальгус - Варус Проксимальная резекция б/б кости От чего зависит? Положение резекционного блока Деформация/HTO Размер конечности Ротация и наклон кзади Цена ошибки Дисбаланс сгибательной и разгибательной суставных щелей
41 1. Вальгус - Варус Центр голеностопного сустава может быть ротирован относительно центра плато. Внешний направитель может дать ошибку.
42 1. Вальгус - Варус
43 1. Вальгус - Варус Торцевая фреза для голени При использовании фрезы не наблюдалось отклонения более 3 градусов. При традиционной методике отклонение наблюдали у 13% компонентов. Shantanu Patil, Darryl D. D'Lima, James M. Fait, and Clifford W. Colwell, Jr. Improving Tibial Component Coronal Alignment During Total Knee Arthroplasty with Use of a Tibial Planing Device J. Bone Joint Surg. Am., Feb 2007; 89:
44 2. Наклон назад Проксимальная резекция б\б кости От чего зависит? Естественная анатомия Установка резекционного блока Выбор блока Размер конечности Что меняет? Сгибательную щель Переразгибание Функцию
45 Michael R. O'Rourke, John J. Callaghan, Devon D. Goetz, Patrick M. Sullivan, and Richard C. Johnston Osteolysis Associated with a Cemented tmodular Posterior-Cruciate-Substituting Total Knee Design : Five to Eight-Year Follow-up J. Bone Joint Surg. Am., Aug 2002; 84: Гиперэкстензия
47 4. Смещение вперед/назад Позиционирование тибиального компонента От чего зависит? Уровень резекции Форма и размер плато Доступ Что определяет? Площадь и качество опоры для большеберцового компонента Контактное давление между бедром и надколенником
48 4. Смещение вперед/назад Смещение тибиального компонента (ТК) на 1 мм назад уменьшает на 2.2% пателлофеморальное контактное давление. Смещение ТК вперед приводит к повышению контактного давления между надколенником и бедром, особенно при сгибании > 90 градусов. K. Didden, T. Luyckx, J. Bellemans, L. Labey, B. Innocenti, and H. Vandenneucker Anteroposterior positioning of the tibial component and its effect on the mechanics of patellofemoral contact. J Bone Joint Surg Br, Oct 2010; 92-B: Кортикальная кость сзади и по бокам намного прочнее чем спереди и может обеспечить лучшую опору для компонента.
49 5. Смещение внутрь/кнаружи Позиционирование тибиального компонента От чего зависит? Уровень резекции Размер/ротация Доступ Цена ошибки Раздражение мягких тканей по внутренней поверхности
50 5. Смещение внутрь/кнаружи В идеале основание тибиального компонента должно лежать на кортикале, по всему периметру. Не допускается нависания с медиальной стороны. Должны быть удалены все остеофиты.
51 6. Наружная-внутренняя ротация Положение тибиального плато От чего зависит? Доступ Используемая методика / ориентиры Цена ошибка Боль Пателлофеморальная нестабильность Износ вкладыша
52 6. Наружная-внутренняя ротация Более 50% больных, испытывающих боли после ТЭКС, имели ошибочную внутреннюю ротацию компонентов, особенно тибиального. Частота внутренней ротации б/б компонента наблюдалась > 2 раза чаще, чем бедренного и была выражена на много сильнее. Существенная наружная ротация б/б компонента не приводила к болевому синдрому. Internal rotational error of the tibial component is a major cause of pain after total knee replacement D. Nicoll с соавт. J Bone Joint Surg [Br], 2010;92-B:
53 Методы определения ротации 1) ROM 2) Анатомические ориентиры (бугристость, задняя поверхность мыщелков) При использовании ROM* компонент стремится занять положение внутренней ротации в 7 градусов (2-17) При глубокой резекции голени 10 градусов наружной ротации от задней поверхности мыщелков * Range of motion объем движений. M. Ikeuchi, N. Yamanaka, Y. Okanoue, E. Ueta, and T. Tani Determining the rotational alignment of the tibial componentat total knee replacement: A COMPARISON OF TWO TECHNIQUES J Bone Joint Surg Br, Jan 2007; 89-B: BP Graw, AH Harris, KR Tripuraneni, and NJ Giori Rotational references for total knee arthroplasty tibial components change with level of resection. Clin Orthop Relat Res, Oct 2010; 468(10):
54 Отклонение имплантатов при цементировании Частота отклонения компонентов при цементировании Величина отклонения Бедр. комп вальгус / варус Б/б комп. наклон назад Б/б комп. вальгус / варус > 1 градуса 20% 33% 11% > 2 градусов 4% 9% 3% > 3 градусов -//- 6% -//-
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2013
Общая информация
Ревизионное тотальное эндопротезирование коленного сустава - операция по замене эндопротеза коленного сустава в результате нестабильности различного генеза.
Ревизионное тотальное или однокомпонентное эндопротезирование коленного сустава проводится при нестабильности эндопротеза коленного сустава различной этиологии:
- септическая нестабильность коленного сустава;
- септическая нестабильность коленного сустава;
- опухолевые процессы в коленном суставе, требующие резекции патологического очага (проводится первичное эндопротезирование коленного сустава с применением ревизионных или онкологических систем).
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Ревизионное эндопротезирование коленного сустава
Код протокола:
Код(ы) МКБ-10:
Т 84.0 Осложнение механического происхождения, связанное с внутренним суставным протезом
Т 84.5 Инфекция и воспалительная реакция, обусловленные эндопротезированием
С 40.2 Злокачественное новообразование длинных костей нижней конечности
Д 16.2 Доброкачественное новообразование длинных костей нижней конечности
Сокращения, используемые в протоколе:
РТЭКС – ревизионное тотальное эндопротезирование коленного сустава
Дата разработки протокола: 2013 год.
Категория пациентов: больные с нестабильностью эндопротеза коленного сустава различной этиологии.
Пользователи протокола: травматолог-ортопед поликлинического уровня; травматолог-ортопед стационара.


Классификация
Клиническая классификация
Нестабильность эндопротеза коленного сустава возникает вследствие многих факторов: присоединение инфекции, нарушение ортопедического режима пациентом, в результате образования дебридмента после многолетней эксплуатации эндопротеза и др.
Сложнейшей проблемой ревизионного эндопротезирования коленного сустава является восполнение дефектов бедренной и большеберцовой костей, возникающих в результате остеолиза, при асептическом расшатывании протеза или инфекционном процессе. Дефицит костной массы требует решения вопроса о способе замещения образовавшихся дефектов, восстановления баланса мягких тканей при ревизионной операции и тщательного выбора конструкции эндопротеза.
Используется AORI (Anderson Orthopaedic Research Institute, США) классификация дефектов кости при ревизионном эндопротезировании коленного сустава.
В соответствии с ней выделяют три типа повреждения бедренной или большеберцовой костей:
1 тип - интактная кость
2 тип - повреждённая кость
3 тип - дефицит кости
1 тип - интактная кость (F1 и Т1) - характеризуется относительно нормальной костной структурой и сохранностью губчатой и кортикальной кости метафиза, нормальным уровнем суставной линии. В ходе ревизионной операции при этом типе костных повреждений сохранившаяся губчатая кость может служить опорой как для первичных, так и ревизионных компонентов эндопротеза. Небольшие костные дефекты заполняем цементом или костной алло- и аутокрошкой. Решение о возможности имплантации стандартного эндопротеза или необходимости использования ревизионной модели принимается с учётом состояния коллатеральных связок коленного сустава.
2 тип - повреждённая кость - характеризуется потерей губчатой и кортикальной костной массы без восполнения которой не будет восстановлен требуемый уровень суставной щели. Угловая миграция компонентов эндопротеза обычно приводит к дефекту одного из мыщелков (F2A или Т2А), кость противоположного мыщелка или плато остаётся неизмененной. Симметричная потеря костной массы и вовлечение двух мыщелков или плато обозначаются как F2B и Т2В дефекты. В ходе ревизионной операции для восполнения дефектов бедренной и большеберцовой костей широко применяются ауто- и аллотрансплантаты, модульные блоки или клинья, феморальные и тибиальные метафизарные втулки.
3 тип - дефицит кости (F3 и Т3) - характеризуется выраженной потерей губчатой и кортикальной костной массы, которая приводит к невозможности использования стандартных моделей эндопротезов из-за отсутствия костной опоры. Ревизионная операция при третьем типе повреждения бедренной или большеберцовой костей возможна только при использовании шарнирных имплантатов и восполнении дефектов кости массивными структурными аллотрансплантатами или феморальными и тибиальными метафизарными втулками.
Тактика оперативного лечения подобных осложнений различна, в каждом конкретном случае подбирается индивидуально. В мировой практике ортопедов до конца еще не решен этот вопрос.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Основные диагностические мероприятия до/после оперативных вмешательств:
1. Рентгенологическое обследование коленного сустава в 2 проекциях.
2. КТ, МРТ коленного сустава.
3. Рентгенденситометрия, УЗИ-денситометрия.
4. УЗДГ вен нижних конечностей.
5. Общий анализ крови.
6. Общий анализ мочи.
7. Коагулограмма (ПТИ, фибриноген, МНО).
8. Биохимический анализ крови.
9. Электрокардиография.
10. Серологическое обследование на сифилис.
11. Анализ крови на ВИЧ.
12. HbsAg, Anti-HCV.
13. Определение сахара в крови.
14. Осмотр терапевта и других специалистов при сопутствующей патологии (с указанием лечения).
Дополнительные диагностические мероприятия до/после оперативных вмешательств:
1. Развернутая коагулограмма, Д-димер, гомоцистеин (по показаниям).
2. ЭхоКГ (по показаниям).
3. Тропонины, BNP (по показаниям).
4. Иммунограмма (по показаниям).
5. Цитокиновый профиль (интерлейкин-6,8, ФНО-α) (по показаниям).
6. Маркеры костного метаболизма (остеокальцин, дезоксипиридинолин) (по показаниям).
Лечение
Цель проведения вмешательства: восстановление опорной и двигательной функции оперированного сустава.
Требования к проведению оперативного вмешательства
Требования к оснащению:
- наличие отдельной операционной для эндопротезирования (желательно с ламинарным потоком);
- наличие полной линейки имплантатов;
- наличие специлизированного инструментария для устанавливаемой модели имплантата;
- наличие медицинского силового оборудования (сагиттальная пила, дрель);
- наличие аппаратуры для коагуляционного гемостаза.
Требования к дополнительному оснащению:
- компьютерная навигационная система;
- пульс-лаваж система;
- наличие пневматического жгута.
Перечень обязательных медикаментов:
- антикоагулянты прямого и непрямого действия;
- антибактериальные препараты широкого спектра действия;
- нестероидные противоспалительные препараты;
- ненаркотические анальгетики;
- наркотические анальгетики;
- препараты для проведения инфузий.
Перечень дополнительных медикаментов:
- препараты крови;
- препараты транексановой кислоты;
- иммунокорректоры.
Требования к специалистам операторам
- специалист оператор должен иметь стаж работы не менее 10 лет в области травматологии и практический опыт не менее 5 лет в области имплантации крупных суставов;
- наличие операционной бригады выполняющей не менее 100 имплантаций эндопротезов крупных суставов в год;
- прохождение специализации по эндопротезированию не менее 1 раза в год.
Требования к подготовке пациента
Непосредственно перед операцией проводится:
- премедикация;
- профилактическая антибактериальная терапия;
- очистительная клизма;
- подготовка операционного поля в день операции.
Проведение оперативного вмешательства
1. Ревизионное эндопротезирование коленного сустава:
Проводится, как правило, у больных с нестабильностью эндопротеза коленного сустава с относительно нормальной костной структурой и сохранностью губчатой и кортикальной кости метафиза, нормальным уровнем суставной линии.
После подготовки операционного поля, производится доступ к коленному суставу по методике, принятой в клинике. После удаления эндопротеза, производится резекция мыщелков бедренной и большеберцовой костей согласно подобранным шаблонам.
Оценка двигательной функции сустава с применением примерочного имплантата, коррекция связочного аппарата.
После окончательного туалета послеоперационной раны обработки установка имлантата согласно технологии производителя. Послойное ушивание раны согласно методике принятой в клинике.
2. Ревизионное эндопротезирование коленного сустава:
Проводится, как правило, у больных с нестабильностью эндопротеза коленного сустава с потерей губчатой и кортикальной костной массы без восполнения которой не будет восстановлен требуемый уровень суставной щели. Угловая миграция компонентов эндопротеза обычно приводит к дефекту одного из мыщелков (F2A или Т2А), кость противоположного мыщелка или плато остаётся неизмененной. Симметричная потеря костной массы и вовлечение двух мыщелков или плато обозначаются как F2B и Т2В дефекты.
После подготовки операционного поля, производится доступ к коленному суставу по методике, принятой в клинике. После подготовки суставных концов бедренной и большеберцовой костей (удаление мениска, гетеротопических оссификатов, балансирования связок коленного сустава, и др.) производится резекция мыщелков бедренной и большеберцовой костей согласно подобранным шаблонам. Для восполнения дефектов бедренной и большеберцовой костей применяются ауто- и аллотрансплантаты, модульные блоки или клинья, феморальные и тибиальные метафизарные втулки.
Оценка двигательной функции сустава с применением примерочного имплантата, коррекция связочного аппарата.
После окончательного туалета послеоперационной раны обработки установка имлантата согласно технологии производителя. Послойное ушивание раны согласно методике принятой в клинике.
3. Ревизионное эндопротезирование коленного сустава
Проводится, как правило, у больных с нестабильностью эндопротеза коленного сустава с выраженной потерей губчатой и кортикальной костной массы, которая приводит к невозможности использования стандартных моделей эндопротезов из-за отсутствия костной опоры.
После подготовки операционного поля, производится доступ к коленному суставу по методике, принятой в клинике. После удаления эндопротеза производится резекция мыщелков бедренной и большеберцовой костей согласно предоперационному планированию.
Ревизионная операция при третьем типе повреждения бедренной или большеберцовой костей возможна только при использовании шарнирных имплантатов и восполнении дефектов кости массивными структурными аллотрансплантатами или феморальными и тибиальными метафизарными втулками.
Оценка двигательной функции сустава с применением примерочного имплантата.
После окончательного туалета послеоперационной раны обработки установка имплантата согласно технологии производителя. Послойное ушивание раны согласно методике принятой в клинике.
4. Ревизионное тотальное эндопротезирование коленного сустава при септической нестабильности
Проводится, как правило, у больных с нестабильностью эндопротеза коленного сустава, связанных с инфекцией или воспалительной реакцией.
Оперативное лечение проводится в 2 этапа. На 1 этапе производится удаление эндопротеза, санация области коленного сустава асептиками. Второй этап после лабораторно-клинически подтвержденной ремиссии инфекции (минимум через 3-6 месяцев) проводится в соответствии с пунктом 13.6.2 -13.6.3
1 этап:
После подготовки операционного поля, производится, как правило, доступ к коленному суставу по методике, принятой в клинике с применением принципов асептики и антисептики. Производится удаление эндопротеза коленного сустава, иссечение некротических тканей, удаление фиброзных пленок, обработка раны антисептиками (водорастворимый йод и др.), установка цементного спейсера с антибиотиками широкого спектра действия.
После окончательного туалета послеоперационной послойное ушивание раны согласно методике принятой в клинике.
Профилактические послеоперационные мероприятия:
- профилактика тромбоэмболических осложнений: вазокомпрессия нижних конечностей с применением эластичных бинтов или чулков.
Реабилитация в раннем послеоперационном периоде (с первых суток после операции)
ЛФК
Обе ноги бинтуют эластичными бинтами, что в сочетании с физическими упражнениями поможет предотвратить сосудистые нарушения.
1. Выполняют движения в голеностопных суставах. Необходимо тянуть стопы на себя до 5 секунд, затем расслабить ноги на 3 секунды. Отклонить стопы от себя и держать напряжение до 5 секунд. Расслабиться. Упражнение повторять 7-10 раз.
2. Дыхательные упражнения статического и динамического характера.
3. Упражнения для четырехглавой мышцы бедра. Прижать колено к постели и держать в таком положении 4-6 секунд. Расслабить ногу. Повторять это упражнение 5 раз в час.
4. Поднимать разогнутую в оперированном коленном суставе ногу вверх. Повторять 5-10 раз в час.
Комплекс специальных физических упражнений дополняют следующими упражнениями:
1. Лежа на животе с выпрямленными ногами, попеременно сгибать оперированную и здоровую ноги в коленных суставах. Сгибать колено необходимо медленно и также медленно опускать голень на место. Повторять упражнение 10-12 раз, стремясь каждый раз увеличивать величину сгибания колена.
2. Сесть на стул или край кровати так, чтобы оперированный сустав имел надежную опору. Медленно разгибать ногу в колене, а затем так же медленно опустить ее на пол или опору.
Пациента обучают ходьбе по лестнице.
Вверх по лестнице. Опираясь на костыли, перенесите не оперированную ногу на вышестоящую ступеньку. Оттолкнитесь костылями, перенесите вес тела на не оперированную ногу, стоящую на вышележащей ступеньке. Поднимите и приставьте на эту же ступень оперированную ногу.
Вниз по лестнице. Поставьте костыли и оперированную ногу на нижележащую ступеньку, Опираясь на костыли, согните в суставах не оперированную ногу и поддерживая равновесие приставьте ее рядом с оперированной ногой.
Массаж. Назначают массаж мышц симметричной здоровой конечности. Курс лечения составляет 7-10 процедур.
Физические методы лечения направлены на уменьшение боли и отека, купирование воспаления, улучшение трофики и метаболизма мягких тканей в зоне операции. Применяют:
- локальную криотерапию;
- ультрафиолетовое облучение;
- магнитотерапию.
Курс лечения составляет 5-10 процедур.
Перед выпиской из стационара пациент получает памятку.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
- восстановление двигательной функции оперированного коленного сустава;
- отсутствие или снижение болевого синдрома.
Госпитализация
Показания и противопоказания к вмешательству
Показания к оперативному вмешательству: Клинически и рентгенологически подтвержденная нестабильность эндопротеза коленного сустава.
Противопоказания к вмешательству
Абсолютные противопоказания:
- невозможность самостоятельного передвижения;
- тяжелые хронические заболевания сердечно-сосудистой системы (декомпенсированые пороки сердца, сердечная недостаточность 3 ст., сложные расстройства сердечного ритма, нарушение проводимости - атриовентрикулярная блокада 3 ст. с нарушением гемодинамики, трехпучковая блокада);
- тромбофлебит в стадии обострения;
- патология внешнего дыхания с хронической дыхательной недостаточностью 3 ст.;
- несанированые очаги хронической инфекции;
- гемипарез на стороне планируемой операции;
- выраженная остеопения;
- полиаллергия;
- отсутствие костномозгового канала бедренной кости;
- психические или нейромышечные расстройства, которые повышают риск различных расстройств и нарушений в послеоперационном периоде.
Информация
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- 1. Новосёлов К.А., Корнилов Н.Н., Куляба Т.А. Повреждения и заболевания коленного сустава // Травматология и ортопедия : под ред. Н.В. Корнилова. – СПб. : Гиппократ, 2006. – Т. 3, Гл. 5. – С. 213– 438. 2. Куляба Т.А., Корнилов Н.Н., Новосёлов К.А. Факторы риска развития инфекционных осложнений при эндопротезировании коленного сустава (тезисы) // Травматология и ортопедия России. – 2006. – № 2. – С. 178–179. 3. Корнилов Н.Н., Куляба Т.А., Новосёлов К.А., Каземирский А.В., Селин А.В., Печинский А.И. Особенности ревизионного эндопротезирования коленного сустава после изолированного замещения его внутреннего отдела (тезисы) // Травматология и ортопедия России. – 2006. – № 2 – С. 162. 4. Засульский Ф.Ю., Печинский А.И., Куляба Т.А., Сувчук А.В., Лаврентьев А.В., Полянская Е.В., Григорьев П.В., Рыков Ю.А. Замещение пострезекционных дефектов коленного сустава при органосокранящем оперативном лечении его опухолевых поражений // Травматология и ортопедия России. – 2008. – № 2. – С. 115–121. 5. Корнилов Н.Н., Куляба Т.А. Эндопротезирование коленного сустава // Ортопедия: национальное руководствово // под ред. С.П.Миронова, Г.П.Котельникова. – М. :ГЭОТАР–Медиа, 2008. – Гл. 7. – С. 235–251. 6. Куляба Т.А., Корнилов Н.Н., Тихилов Р.М., Печинский А.И., Разорёнов В.Л., Мирзоев Н.Э., Селин А.В., Петухов А.И., Кроитору И.И., Кукушкин И.А. Лечение парапротезной инфекции после эндопротезирования коленного сустава (тезисы) // Травматология и ортопедия России – 2008 – № 3. (Приложение). – С.51. 7. Куляба Т.А., Корнилов Н.Н., Тихилов Р.М., Печинский А.И., Селин А.В., Петухов А.И., Кроитору И.И., Сараев А.В., Кукушкин И.А. Среднесрочные результаты ревизионного эндопротезирования коленного сустава // Матер. всерос. конф. "Эндопротезирование крупных суставов".– М., 2009. – С. 72.
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА:
Список разработчиков протокола с указание квалификационных данных:
Белокобылов А.А. – зав. отдела травматологии НИИТО, к.м.н.
Малик Б.К. – с.н.с. отдела травматологии НИИТО, к.м.н.
Баймагамбетов Ш.А. – зам. директора НИИТО по клинической работе, д.м.н.
Рустемова А.Ш. – зав. отделом инновационных технологий, д.м.н.
Конфликт интересов: отсутствует.
Указание условий пересмотра протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Читайте также:


