Операция сустав нижней конечности
Виды артроза нижних конечностей

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Это заболевание может поражать как одну, так и обе ноги. Классифицируется в зависимости от очага поражения.
- Коксартроз. Локализуется в тазобедренном сочленении. Причиной поражений, приводящих к истощению и последующей дегенерации хряща и изменения костной суставной поверхности, является недостаточное питание сустава и неимоверная длительная нагрузка на ноги.
- Гонартроз поражает коленный сустав. Дегенеративно-дистрофическому изменению подвергается гиалиновый покров сустава, сужается суставная щель. Происходят деформация и перестроение костной ткани с образованием шипов – остеофитов. Нарушает подвижность колена.
- Артроз голеностопного сустава. Возникает в связи с нарушением скольжения костной и хрящевой ткани голеностопной области ног с последующими дегенеративно-дистрофическими нарушениями и сильной деформацией стопы, образуются краевые остеофиты.
- Артроз пальцев ног. Поражает сустав большого пальца или область сочленения плюсневой кости и пальцев ног, а также мелкие сочленения в нижней конечности. В зависимости от области поражения классифицируют: подагру, межфаланговый артроз, полиартроз, болезнь Келлгрена.

Артроз в области нижних конечностей, имея схожие симптомы, развивается в несколько стадий и различается по месту локализации.
Почему возникает артроз суставов ног?
Статистика показывает, что артрозом суставов нижних конечностей, особенно стопы, чаще страдают женщины. А виной тому – тесная и неудобная обувь, особенно на высоком каблуке.
Женщины ради красоты готовы натирать мозоли, целый день ходить на каблуках, только бы выглядеть привлекательно. Однако длительное ношение такой обуви приводит к деформации стопы.
Список причин развития артроза конечностей могут дополнить перенесенные травмы, операции на суставах, общие заболевания соединительной ткани, инфекционные заболевания, нарушения обмена веществ в организме, наследственные факторы и др.
Атеросклероз сосудов нижних конечностей и его лечение
Проблема заболеваний сосудов нижних конечностей никогда не теряла своей актуальности. Если заболевания вен дают хоть какое-то время на размышление и подбор лечебной тактики, то в случае с артериальной патологией такой возможности нет. И докторам и пациентам приходится все решать очень быстро, поскольку прогрессирование заболеваний артерий неизбежно приводит к утрате конечности.

Самым коварным в этом отношении является атеросклероз сосудов нижних конечностей. Ведь он может начинаться очень незаметно и проявляется лишь на стадии, когда уже выражена недостаточность кровотока. Поэтому так важно знать все возможные первые признаки этого заболевания и возможности современной медицины по его устранению.
Объяснить сущность заболевания можно таким образом. В норме артериальные сосуды обеспечивают приток крови к тканям, в частности, к нижним конечностям. Если просвет этих сосудов остается чистым и поддерживает свое постоянство, то все органы в области разветвления этих сосудов получают достаточное количество питательных веществ и кислорода для нормального их функционирования.
При атеросклерозе артериальных сосудов нижних конечностей происходит отложение холестерина в их стенках, что вызывает постоянное воспаление. Если этот процесс длительно продолжается, то в таких участках артерий вырастают своеобразные бляшки, направленные в сосудистый просвет, что приводит к его сужению. Если происходит разрыв бляшки, на этом месте сразу происходит образование тромбов, которые еще больше препятствуют току крови. Со временем все эти бляшки с тромбами приобретают каменистую плотность за счет отложения солей кальция. Артерии теряют способность растягиваться, что делает невозможной частичную компенсацию кровотока в суженных местах.
Результатом всех описанных процессов являются такие признаки:
- Сужение просвета сосудов (окклюзия), вплоть до полной закупорки и непроходимости;
- Недостаточный приток крови к ногам;
- Снижение функциональных способностей нижних конечностей;
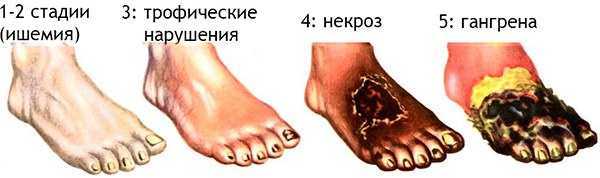
- Нарушение трофических процессов в тканях, крайним проявлением которых является их отмирание и гангрена.

Чем медленнее протекает облитерирующий атеросклероз, тем больше мелких сосудов начинает вырастать для компенсации недостаточности кровообращения по магистральным артериям. Чем быстрее прогрессирует болезнь, тем у организма меньше возможностей осуществить компенсацию кровотока за счет других сосудов.
Как проявляется болезнь?
Облитерирующие поражения сосудов нижних конечностей имеют достаточное количество проявлений даже в самом начале своего развития. Главное, уметь правильно распознавать эти признаки. К ним относятся:
- Зябкость в голенях и стопах;
- Чувство постоянного холода;
- Бледная и холодная на ощупь кожа нижних конечностей;
- Ощущение ползания мурашек и онемение;
- Уменьшение голеней в объеме;
- Нарушение роста волос на голенях или постепенное их выпадение;
- Боли в голенях при ходьбе и в покое;
- Покраснение с отеком или потемнение пальцев стопы;
- Появление ран на стопах или голенях;
- Гангрена (омертвение) конечности.
Некоторые симптомы могут обнаружить у себя многие люди. Но в их правильной интерпретации есть определенные тонкости. Они состоят в том, что при атеросклерозе артерий конечностей все проявления болезни носят стойкий характер и склонны к постоянному прогрессированию с наслоением новых признаков, которых не наблюдалось раньше. Именно такие случаи должны быть поводом для беспокойства в отношении этого заболевания.
Ангиография нижних конечностей – золотой стандарт диагностики облитерирующего поражения сосудов.
Кто чаще болеет?
Диагноз и симптомы облитерирующего атеросклероза нижних конечностей чаще фигурируют среди мужчин. Очень большое значение принадлежит наследственному фактору и генетической предрасположенности. В отношении возрастных категорий стоит отметить, что с возрастом риск возникновения болезни повышается. До 40-летнего возраста первичное атеросклеротическое поражение артерий встречается редко. К прочим факторам риска по развитию атеросклероза сосудов конечностей относят:
- Табакокурение;
- Частые переохлаждения нижних конечностей;
- Нарушения обмена веществ, в частности жиров;
- Пищевые продукты, содержащие легкоусвояемые жиры и холестерин;
- Хронический алкоголизм;
- Сахарный диабет;
- Гипертоническая болезнь;
- Злоупотребление крепким чаем и кофе.
Степени атеросклероза сосудов нижних конечностей
Классификация заболевания основана на локализации очага сосудистого поражения и признаках хронической артериальной недостаточности. По уровню поражения артериальных магистралей выделяют:
- Окклюзию (перекрытие) высокого уровня: аорта, подвздошные и бедренные артерии;
- Окклюзию среднего уровня: подколенная и артерии голени;
- Окклюзию низкого уровня: одна из артерий голени и стопы.
По степени тех нарушений, которые вызваны атеросклерозом, можно выделить:
- Боль в ногах только при ходьбе на большие расстояния (более 1 км);
- Слабость в икроножных мышцах и боль при обычных нагрузках. Эти симптомы называют “перемежающей хромотой”, так как она заставляет больных кратковременно останавливаться во время ходьбы;
- Боль в ногах в состоянии покоя;
- Появление трофических расстройств кожи голеней и стоп (раны, потемнение пальцев, гангрена стопы).

Третью и четвертую степени атеросклероза нижних конечностей называют критической ишемией. Это значит, что ногу еще можно спасти, предотвратив инвалидность. Но это должно быть сделано в максимально короткие сроки.
Что делать и чем можно помочь?
Диагностика облитерирующего поражения артерий конечностей должна быть проведена в любом случае подозрения на это заболевание. Она состоит из:
- Пальцевого исследования пульса в типичных точках нижних конечностей;
- Ультразвукового исследования (доплерография и дуплексное ангиосканирование);
- Реовазографии;
- Ангиографического исследования;
- Капилляроскопии;
- Биохимического исследования липидного спектра крови ;
- Исследования показателей свертывающей системы крови (протромбинового индекса, АЧТВ, коагулограммы).
Лечение атеросклероза сосудов нижних конечностей должно начинаться, как можно раньше. Оно состоит из консервативных (медикаментозных) мероприятий, оперативных методов и нормализации образа жизни. Крайне важно соблюдать все эти элементы лечебного процесса. Нельзя упускать ни одного из них, так как только на этом держится профилактика повторных рецидивов и прогрессирования заболевания. Объем помощи при атеросклерозе сосудов конечностей состоит из:
- Отказ от злоупотребления алкогольными напитками, курением, крепкими кофе и чаем;
- Избегать переохлаждения ног;
- Нормализация диетического режима за счет исключения жиров животного происхождения и жареных блюд. Пища должна быть богата растительными компонентами, маслами и готовиться на пару;
- Прием препаратов, которые блокируют отложение холестерина на стенках сосудов: аторвастатин, аторис;
- Постоянное применение на ночь кроворазжижающего лекарства: аспирин, аспекард, кардиомагнил, клопидогрель, варфарин;
- Регулярные курсы внутривенных инфузий, включающих сосудистые препараты (два раза в год). Среди них главное место принадлежит гепарину и его аналогам, тренталу, актовегину, тивортину, никотиновой кислоте, вазапростану, иломедину;
- Оперативное лечение. Операция, к сожалению, не всегда выполнима. Ее сущность состоит в удалении атеросклеротических бляшек (эндартерэктомия), расширении суженных участков (стентирование) или их полном замещении на искусственный протез (шунтирование).
1 Когда не обойтись без операции?
Оперативное вмешательство при гонартрозе может потребоваться, когда консервативная терапия (прием лекарств) становится неэффективной.
Показания к операции:
- Невозможность унять боль в суставе при помощи обезболивающих. Если облегчить состояние помогает только блокада, то операция тоже необходима, поскольку часто ставить блокады вредно для здоровья.
- Частичная или полная иммобилизация сустава (анкилоз, невозможность сгибать-разгибать колено в полной амплитуде). В этом случае чаще всего проводится эндопротезирование.
- Присоединение инфекции, образование гнойных полостей в суставе.
- Внутренние повреждения сустава, скопление костных обломков в хрящевой полости.
- Тяжелые деформативные изменения хряща. В этом случае операция проводится в попытке устранить деформацию.
Операции при артрозе колен являются отработанной методикой лечения, и в большинстве случаев облегчают состояние пациента. Их делают далеко не каждому больному: до хирургического вмешательства доходят только самые запущенные случаи, когда альтернативы уже нет.
Каковы причины возникновения артрозов?
Сильные боли в суставах возникают как результат суставных болезней, которые разделяются условно на два вида: на артриты и артрозы. Артриты относятся к заболеваниям воспалительного характера, а артрозы связаны преждевременным изнашиванием суставного хряща.

Нарушение обмена веществ, гормональные сдвиги в организме, физические перегрузки, интоксикация способствуют возникновению этого коварного суставного заболевания. Большую роль играет наследственная предрасположенность, а также лишний вес и артриты.
Все эти перечисленные факторы вначале приводят к микроскопическим повреждениям хрящевой ткани.
Патогенез и причины артроза

Артроз нижних конечностей – дистрофическое заболевание деформации суставов, которое вызывает разрушение хрящевых тканей. При артрозе ног поражаются конечности, начиная от стоп и заканчивая верхней частью бедер. Часто недуг сопровождается рядом серьезных патологий и характерными симптомами:
- ревматизмом;
- варикозом;
- тромбозами;
- склерозом сосудов.
Такая болезнь значительно ухудшает качество жизни, а также приводит к нетрудоспособности. Им страдает треть населения старше 50 лет. Поэтому так важно знать симптомы, чтобы предотвратить болезнь в начальных стадиях.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Основные факторы возникновения артроза ног:
- возраст;
- плоскостопие;
- избыточная масса тела;
- невылеченные травмы;
- дефицит кальция;
- спазмы сосудов;
- врожденная дисплазия.
Это причины возникновения первичного артроза, а вот при вторичном толчком могут стать следующие факторы:
- эндокринные болезни;
- невылеченный артрит;
- травмы ног;
- сифилис, гонорея и другие инфекционные заболевания.
От причин развития патологии зависит характер медицинской помощи.
Почему возникает артроз суставов ног?
Этиология этого недуга до конца не изучена. Основываясь на клинически подтвержденных данных, причинами для его возникновения могут послужить:
- наследственные аномалии развития мышечного и костного скелета;
- переломы, вывихи, подвывихи, растяжение связок и другие травмы и болезни костей, а также суставного аппарата;
- повышенная нагрузка на суставы нижних конечностей;
- избыточный вес;
- длительное пребывание в холоде и сырости;
- продолжительное ношение узкой, неудобной обуви или обуви на высоких каблуках;
- гормональный дисбаланс;
- врожденные, генетически обусловленные заболевания соединительной ткани;
- осложнения вирусных и инфекционных болезней;
- дисфункция эндокринных желез;
- нарушения работы иммунной системы;
- ухудшение условий местного кровообращения.
В зону риска попадают профессиональные спортсмены, чей вид спорта связан с повышенными нагрузками на нижние конечности (футболисты, велосипедисты, биатлонисты, лыжники, фигуристы, штангисты и другие).
Профессиональная принадлежность тоже может стать причиной развития артроза ног:
- Учителя и воспитатели дошкольных учреждений.
- Моряки.
- Профессиональные танцоры.
- Грузчики.
- Водители.
- Работники сельского хозяйства.
С возрастом питание хрящевой ткани ухудшается, происходит естественный процесс старения организма, который тоже может послужить причиной появления артроза нижних конечностей.
Факторы, при которых развивается инвалидность
При вынесении решения о назначении инвалидности врачебная экспертиза обращает внимание на следующие факторы:
- Может ли больной передвигаться самостоятельно. Если нормальная ходьба нарушена, назначается 3 степень патологии, что является основанием для инвалидности.
- Может ли больной обслуживать себя самостоятельно. При сильном ограничении подвижности суставов, что характерно для поздних стадий патологии, наблюдается утрата возможности полноценно выполнять повседневные дела.
- Может ли больной вести полноценную жизнь. Если заболевание прогрессирует, работоспособность снижается, и человек не может выполнять обычные действия без помощи посторонних, решение об инвалидности принимается индивидуально в каждом конкретном случае, в зависимости от общего состояния пациента.
Важно! Наличие хотя бы одного из трех перечисленных пунктов является снованием для обращения к участковому врачу за консультацией по поводу присвоения инвалидности.

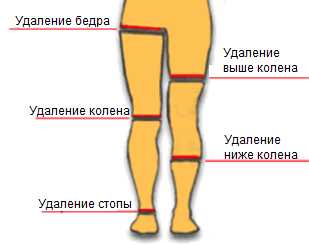
- Показания к ампутации
- Виды ампутации
- Первичная ампутация нижних конечностей
- Вторичная ампутация
- Подготовка к ампутации
- Техники проведения ампутации
- Укрытие культи
- Уровни ампутации
- Иссечение пальца
- Иссечение стопы
- Иссечение по голени
- Иссечение по уровню бедра
- Восстановительный процесс после ампутации
- Возможные осложнения
- Специфические осложнения
Ампутация нижних конечностей – это крайняя мера, на которую врачи идут с целью спасти жизнь пациенту. Удаление нижней конечности проводят только в тех случаях, когда восстановить функции пострадавшей ноги невозможно.

Показания к ампутации
Ампутация нижних конечностей показана при:
- травмы с сопутствующим отрывом (полным или частичным) и размозжением конечности;
- инфекционные поражения конечности с последующим отмиранием тканей;
- гангрена;
- тромбоз артерии;
- ишемия мышц.
- раковые процессы, с невозможностью локального иссечения опухоли;
- трофические язвы;
- патологии развития врожденного характера, паралич;
- обширные травмы нижних конечностей при условии несостоятельности реконструктивного вмешательства.
Виды ампутации
Операции по иссечению части конечности разделяют на два вида (по количеству суммарных хирургических вмешательств).
К первичной ампутации прибегают в случае необратимых и угрожающих жизни пациента процессах в тканях. Решение о необходимости удаления нижней конечности врач принимает на месте, сразу после поступления пострадавшего в больницу.
Если есть хоть какая-то вероятность благоприятного исхода событий при условии сохранения конечности, хирург пытается избежать ампутации.
Но при угрозе сепсиса (разрывы связок и множественные переломы костей) оставлять ногу просто опасно.
Вторичную ампутацию проводят после операции первичного порядка.
Суть вторичного вмешательства заключается в исправлении ошибок первичного вмешательства или подготовки к дальнейшему установлению протеза, а также облегчении процессов заживления и реабилитации.
ВНИМАНИЕ! Вторичную ампутацию называют также реампутацией.
Подготовка к ампутации
В большинстве случаев ампутация нижних конечностей (или одной ноги) происходит в экстренном порядке.
Очень важно провести обезболивание конечности.
Чтобы во время хирургических манипуляций у человека не возникло болевого шока.
Сильные неприятные ощущения в процессе ампутации усложняют реабилитацию и провоцируют возникновение фантомных болей.
Неотложные операции проводят под интубационным наркозом. А ампутации планового порядка подразумевают индивидуальную стратегию. При которой врач подбирает методы обезболивания исходя из состояния и особенностей пациента.
Техники проведения ампутации
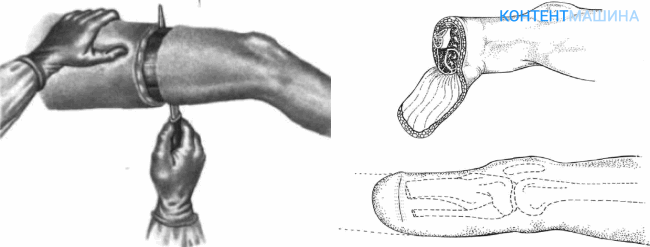
По способу работы с тканями ампутацию делят на несколько видов. От того, каким способом будут иссечены мягкие ткани, зависит форма культи, функциональность конечности и дальнейший выбор протеза.
1. Круговая техника. К круговой ампутации прибегают только в случае развития гангрены и инфекционных поражениях анаэробного типа, когда время играет решающую роль в борьбе за жизнь пациента. Ткани разрезают перпендикулярно кости, из-за чего сформировать культю правильно просто невозможно. В результате возникает необходимость реампутации. Круговой метод может быть выполнен:
- гильотинным иссечением (рассечение тканей вокруг кости и последующее распиливание кости);
- двухмоментным иссечением (первым этапом рассекается кожа и фасция, затем крайнюю кожу стягивают к проксимальной области конечности и вторым этапом удаляют мышечную ткань);
- конусно-круговым иссечением трехмерного типа (в первую очередь хирург иссекает кожу и фасцию, после этого отсекают мышцы, сообщенные с кожей, и в последнюю очередь рассекают глубокие мышцы по границе натянутой кожи).
2. Лоскутная техника. Лоскутный метод является предпочтительным, т.к. позволяет сформировать правильно функционирующую культю. Иссечением может быть:
- однолоскутным (часть кожи иссекают в форме языка, после чего лоскут фиксируют в области спиленной кости, закрывая фрагментом кожи и фасции рану);
- двухлоскутным (усеченную конечность перекрывают двумя лоскутами кожи, иссеченными с противоположных сторон).
3. Ситуативная техника. Метод подразумевает сочетание различных техник с целью формирования культи при крайне тяжелых повреждениях конечности.
Способы обработки кости:
- надкостничный (спиленную кость перекрывают надкостницей);
- безнадкостничный (надкостница иссекается по краю культи);
- пластический (спиленный край кости перекрывают костным фрагментом пациента, обеспечивая опорную поверхность культи).
Способы укрытия культи:
- миопластическая техника (спиленную кость закрывают мышцами, которые затем сшивают);
- фасциопластическая техника (лоскут, перекрывающий рану, формируют из кожи, подкожной клетчатки и фасции);
- периопластическая техника (лоскут включает в себя надкостницу);
- костно-пластическая техника (лоскут включает в себя костный фрагмент, покрытый надкостницей).
Уровни ампутации
Размер пораженной площади определяет уровень ампутации. Во время ампутация нижних конечностей хирург должен придерживаться конкретных уровней.
Это позволяет сформировать удобную для протезирования культю.
В результате гангрен и трофических язв (при сахарном диабете и заболеваниях сосудов) возникает опасность распространения инфекции на верхние уровни. Удаление пальца – это минимально травмирующая операция, не нарушающая функциональности конечности.
При ампутации пальцев хирург может принять решение удалить часть стопы (при обширной площади поражения тканей). Протезирования после операции не требуется, но пациенту приходится заново выстраивать стратегию походки и привыкать к обуви. При удалении стопы применяют техники Шопара и Шрапа.
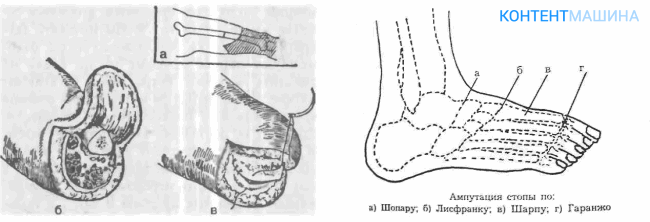
Удаление фрагмента ноги по уровню голени необходимо при нарушении кровотока в стопе и сохранении нормального кровообращения в голени.
Хирург формирует два лоскута кожи, распиливает малые и большие берцовые кости, затем иссекает камбаловидную мышцу. Рубец переносят на переднюю поверхность культи, чтобы облегчить процесс реабилитации.
Мягкие ткани сшивают без натяжения, укрывая спиленный участок кости.
Ампутация конечности выше уровня коленного сустава проводится при нарушении кровотока в области голени или при обширных повреждениях в результате травмы.
Операция сопряжена с потерей функциональности сформированной культи. Спиленные кости закругляют рашпилем, а ткани сшивают слоями.
Удаление участка ноги выше колена проводят по методикам Гритти-Шимановского и Альбрехта.
Восстановительный процесс после ампутации
Реабилитационный процесс после ампутация нижних конечностей включает в себя:
- подготовку конечности к протезированию (реампутация и формирование культи посредством удаления рубцов и лишних кожных лоскутов);
- установку протеза и его корректировку под пациента;
- социальную, психологическую и трудовую адаптацию человека после ампутации.
Уже через 6–8 недель после операции можно подобрать протез для временного замещения конечности.
Передвижение с помощью протеза причиняет боль, но неприятные ощущения имеют временный характер. Человек должен научиться заново ходить, распределяя вес тела иначе, чем до ампутации.
Чтобы вернуть мышечный тонус и приобрести навыки ходьбы, пациент занимается на тренажерах и проходит физиотерапевтический курс.
Калечащие операции сопряжены с сильным стрессом. Всем больным показана работа с психологом, который поможет преодолеть ощущение неполноценности и минимизировать вероятность развития затяжных депрессивных состояний.
Позитивный настрой и поддержка близких людей в послеоперационный период очень важна для быстрого восстановления пациента.

Ежедневно специалисты проводят осмотр культи, обрабатывают швы и меняют бинты. Гипсовую повязку снимают через неделю после операции.
К моменту формирования рубца пациенту подбирают компрессионный чехол, который помогает придать конечности подходящую для протезирования форму.
Выписка возможна на 12-15 день после операции. Пациент при этом самостоятельно проводит контроль состояния культи и гигиенические процедуры.
Возможные осложнения
Ампутация нижних конечностей – это тяжелая операция, которая может привести к осложнениям в виде:
- инфицирования;
- восходящего некроза (при гангренах);
- инфаркта;
- тромбоэмболии;
- нарушения кровообращения мозга;
- пневмонии госпитального типа;
- обострения патологий желудочно-кишечного тракта.
Фантомные боли – это синдром, при котором человек чувствует удаленную часть конечностей, испытывая неприятные ощущения. Специалисты считают, что причиной фантомных болей является повреждение нервных стволов.
Контрактура может возникнуть в результате неправильно проведенной операции, отсутствии активности со стороны пациента и нарушения правил ухода за культей.
В результате происходит ограничение движений в суставе, и протезирование становится невозможным.
Корригирующая остеотомия коленного сустава является проверенным методом хирургического лечения деформаций большеберцовой и бедренной костей. Эта операция снижает нагрузку на суставные поверхности, устраняет уже имеющиеся патологии и замедляет дегенерацию нижней конечности.
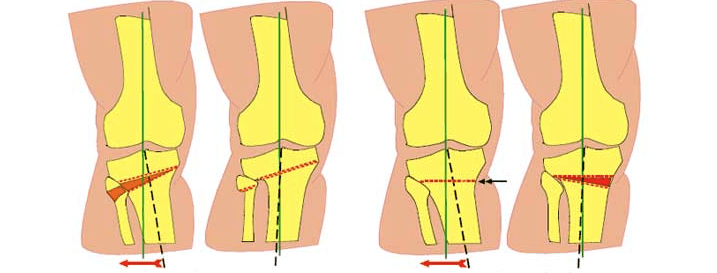
Схематичное изображение проведения операции.
Что такое остеотомия коленного сустава?
Корригирующая остеотомия коленного сустава — операция, устраняющая врожденные и приобретенные костные деформации. Во время хирургического вмешательства врач иссекает заранее обозначенный участок костной ткани и соединяет свободные фрагменты костей имплантатами. В результате ось механической нагрузки переносится на здоровый участок сустава. Операция проводится под полной или спинальной анестезией. После лечения ортопед фиксирует нижнюю конечность пациента гипсовой повязкой на время восстановления. Проводится реабилитация.
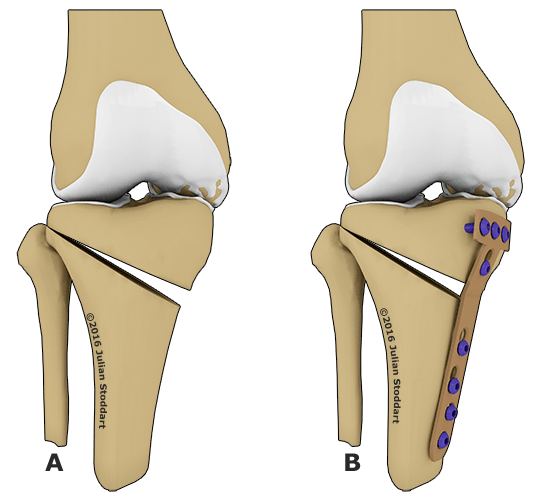
Остеотомия с металлоконструкцией.
Описанный метод коррекции традиционно сравнивается с эндопротезированием коленного сустава. Остеотомия — менее травматичный способ лечения. Эта медицинская манипуляция отлично подходит молодым пациентам, страдающим от поздних стадий гонартроза. Выбор остеотомии в качестве способа восстановления подвижности нижней конечности позволяет отсрочить проведение эндопротезирования на длительный срок.
Остеотомия применяется на протяжении двух веков. После открытия методов заместительной артропластики это оперативное вмешательство отошло на второй план, однако такой способ лечения применяется до сих пор. В начале 21 века были разработаны современные способы закрепления костных участков, уменьшающие длительность реабилитации.

Показания к операции
Главным показанием к оперативному вмешательству является гонартроз. Это дегенеративное заболевание коленного сустава, проявляющееся постепенным разрушением хрящевой ткани и деформацией нижней конечности. На поздних стадиях гонартроза у пациентов формируются вальгусные и варусные деформации. Объем движений ограничивается, возникает хронический болевой синдром.
- Врожденная деформация нижней конечности.
- Искривление костей после травмы.
- Подготовка к эндопротезированию коленного сустава.
- Смещение оси нижней конечности при патологиях суставных связок.
- Рахит, деформирующий остеит и другие болезни костной ткани.
Вмешательство рекомендуется проводить при удовлетворительном состоянии хрящевой поверхности костей и изолированном поражении одного участка коленного сустава. Такой метод коррекции дает возможность сохранить подвижность нижней конечности у молодых пациентов.
В каких случаях остеотомия не поможет?
Эффективность лечения зависит от возраста, пола и массы тела пациента. Неудовлетворительные результаты операции могут быть обусловлены пожилым возрастом больного, значительным поражением костей и разрушением гиалинового хряща.
Состояния, при которых проведение вмешательства нецелесообразно:
- ревматоидный артрит;
- остеопороз;
- внесуставные патологии;
- недостаток кровоснабжения нижней конечности;
- нарушение роста костной ткани;
- отсутствие мениска;
- выраженное ожирение (ИМТ: 40 и выше).
При неправильной оценке показаний остеотомия может ускорить дегенерацию коленного сустава. Перед лечением врачи проводят лабораторные исследования, получают снимки нижней конечности на протяжении и назначают дополнительные диагностические манипуляции.
Виды хирургических техник
Вмешательства классифицируют по месту проведения, способу иссечения тканей и характеру костной пластики. Исправляется структура большеберцовой или бедренной кости. Классификация по характеру пластики включает открытую, закрытую, латеральную и прямую остеотомии. Коррекция большеберцовой кости может быть высокой или низкой. Конкретная хирургическая техника подбирается врачом индивидуально по результатам предварительного обследования.
Основные виды остеотомии:
- Клиновидная закрытая. Разрез кожи производится в латеральной или передней области колена для доступа к верхнему эпифизу большеберцовой кости или нижнему эпифизу бедренной кости. После иссечения ткани свободные поверхности кости фиксируют металлическими пластинами или скобами.
- Клиновидная открытая. После разреза кожи в передней или боковой области колена проводится неполная остеотомия. Концевой отдел большеберцовой кости разъединяется на две части с формированием диастаза. Далее костные участки соединяют металлической пластиной и аутотрансплантатом из таза пациента.
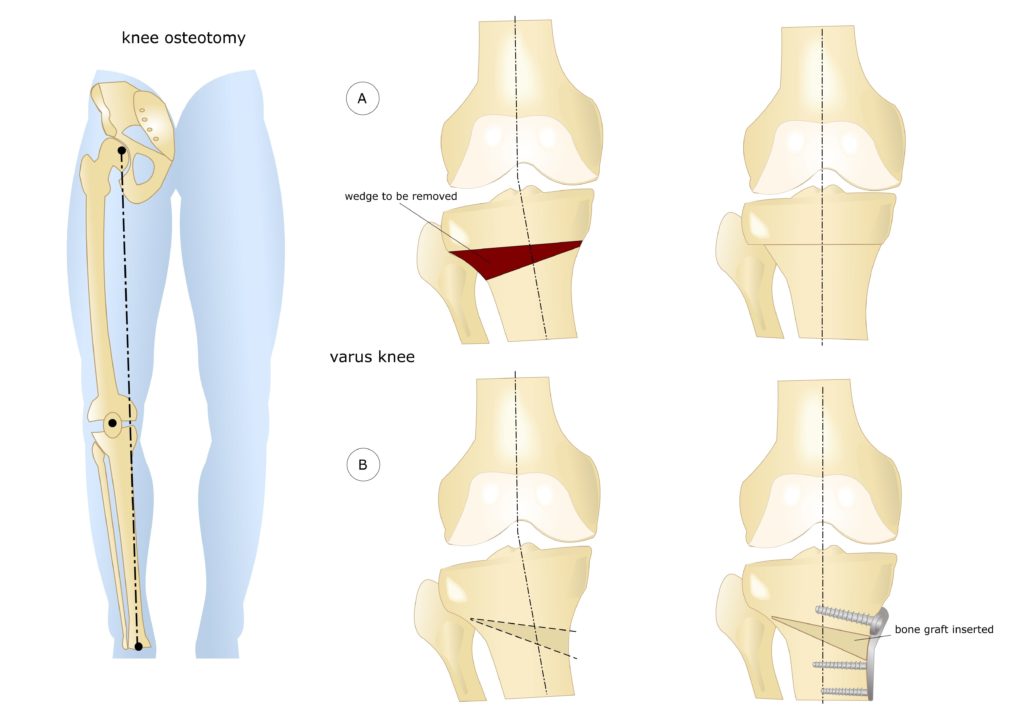
Остеотомия коленного сустава: визуальное изображение процедуры.
Костная ткань удаляется с помощью остеотома. Для предотвращения повреждения сосудов и нервов, проходящих через коленный сустав, коррекция проводится под контролем флуороскопа или рентгеновского аппарата. После пластики кожный покров сшивается, и нижняя конечность фиксируется гипсовой повязкой или шиной.
Не существует единого метода оперативного вмешательства, подходящего при любых показаниях. При выборе хирургической техники врач учитывает запланированный угол коррекции. Методы визуализации помогают точнее восстанавливать ось нижней конечности. В современной ортопедии чаще всего проводится открытая клиновидная остеотомия большеберцовой кости выше уровня бугристости.
Реабилитация
Результаты лечения в долгосрочном периоде зависят от реабилитационных мероприятий. После хирургического вмешательства врач проводит контрольные обследования и подбирает методы восстановления подвижности коленного сустава. Цели реабилитации включают устранение боли, предупреждение послеоперационных осложнений и восстановление мышечного аппарата нижней конечности.
- Физиотерапия: электростимуляция, криотерапия и тепловое воздействие. Физическая терапия облегчает боль и уменьшает отечность тканей в послеоперационном периоде.
- Лечебный массаж. Мануальная терапия улучшает кровоток в тканях, облегчает боль и нормализует мышечный тонус.
- Лечебная физкультура. Упражнения можно проводить в домашних условиях. Главной задачей является восстановление сгибательных и разгибательных движений в коленном суставе.
- Ортопедическая реабилитация для предупреждения рецидива болезни. Пациенту рекомендуется носить наколенник или эластичный бинт для фиксации сустава. В первое время после операции необходимо использовать трость и носить обувь с ортопедическими стельками для снижения нагрузки на суставные поверхности.
Схема реабилитации составляется ортопедом и врачом ЛФК. Подбирается медикаментозная терапия. Полное восстановление двигательной активности происходит в течение года.
Жизнь после лечения
Прогноз определяется изначальным диагнозом, выбранной техникой хирургического лечения, квалификацией хирурга, возрастом пациента и другими критериями. По данным медицинского центра имени Г. А. Илизарова, положительные результаты были отмечены у 95% пациентов после вмешательства. В течение 10 лет после костной пластики наблюдается отсутствие боли и других симптомов гонартроза. Молодые люди, перенесшие остеотомию, после реабилитации возвращаются к полноценной жизни. Последующее проведение заместительной артропластики облегчается.
Долгосрочные результаты коррекции предсказать сложно. Пациентам рекомендуется регулярно посещать ортопеда и проходить обследования для контроля состояния сустава. Остеотомия в качестве самостоятельного метода лечения не устраняет артроз полностью, а только замедляет развитие дегенеративных процессов. У некоторых больных рецидив возникает уже через 4 года после вмешательства.
Цены на остеотомию коленного сустава
Стоимость лечения зависит от квалификации врача, хирургической техники и диагноза.
- Москва: от 7 до 22 тысяч рублей.
- Санкт-Петербург: от 10 до 23 тысяч рублей.
- Средняя цена по России — 15 тысяч рублей.
Информацию о ценах необходимо уточнять в конкретной клинике.
Читайте также:


