Операция при плоскостопии в турнера
Консультации пациентов по вопросам детского церебрального паралича,
хирургическое и консервативное лечение ДЦП, спастических и вялых параличей.
Skype on-line: valery.umnov
5 отделение детского ортопедического института им. ТУРНЕРА
обсудить эту тему на форуме
Руководитель клиники – док. мед. наук УМНОВ ВАЛЕРИЙ ВЛАДИМИРОВИЧ.
Сотрудники:
научный сотрудник, канд.мед.наук А.В. Звозиль (нейрохирург)
научный сотрудник, канд.мед.наук Д.В. Умнов (ортопед )
научный сотрудник В.А. Новиков (ортопед)
старший научный сотрудник, канд.мед.наук Г.А. Икоева (невролог, специалист по двигательной реабилитации)
старший научный сотрудник, канд.психол. наук Г.В. Пятакова (психолог)
врач-невролог, канд.мед.наук О.В. Барлова
Заведующая отделением – Н.В. Никитина
Клиника является специализированным центром, в котором больным данного профиля оказывается многостороннее квалифицированное лечение двигательных нарушений, сопровождающихся ограничением движений (контрактурами), подвывихами и вывихами в суставах, высоким мышечным тонусом или отсутствием функции мышц.
Заболевания, при которых оказывается медицинская помощь:
- Детский церебральный паралич ( основной контингент – 95% больных )
- Двигательные расстройства после тяжёлой черепно-мозговой и спинальной травмы
- Двигательные нарушения после сосудистых, инфекционных и других заболеваний центральной нервной системы
- Спинно-мозговая грыжа
- Любые нейро-мышечные заболевания, сопровождающиеся наличием вялого паралича.
- Плоскостопие.
Оказываемые виды медицинской помощи:
- Консультация нейроортопеда, нейрохирурга, невролога с уточнением диагноза, формы и степени тяжести заболевания, оценка двигательных возможностей больного и формирование плана двигательной реабилитации.
- Диагностика нейро-мышечных нарушений с применением самой современной аппаратуры ( магнитно-резонансная томография, компьютерная томография, ультразвуковая диагностика, электронейромиография и др.).
- Консервативное лечение спастического паралича с применением снижающих тонус мышц препаратов ДИСПОРТ и БОТОКС.
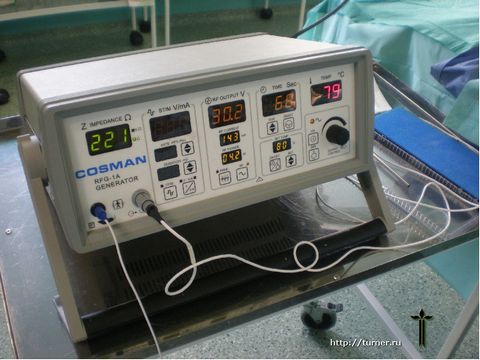
- Консервативное лечение спастического паралича с применением уникального, разработанного в отделении способа снижения мышечного тонуса методом радиочастотной деструкции.
- Нейрохирургическое лечение, направленное на снижение мышечного тонуса как всей конечности (верхней и нижней), так и отдельных её сегментов.
- Ортопедо-хирургическое лечение контрактур и деформаций любой степени тяжести верхней и нижней конечностей.
- Сложные реконструкции тазобедренных суставов при подвывихе и вывихе бедра.
- Снабжение больных специальными аппаратами для обучения ходьбе.
- Обучение пациентов после хирургического лечения навыкам передвижения с помощью специалистов по двигательной реабилитации, а также уникального компьютеризированного комплекса ЛОКОМАТ.
- Впервые разработана и широко применяется лечебно-профилактическая методика хирургического лечения ПЛОСКОСТОПИЯ различной степени тяжести, которая позволяет не только получить хорошую форму стопы, но и сохранить подвижность всех её суставов.
Просторное отделение располагается в новом корпусе института, имеет прекрасные бытовые условия для пациентов в 2-4 местных палатах со всеми удобствами.
Раннее обращение для консультации в поликлинику института часто позволяет родителям избежать неверных шагов и предотвратить развитие непоправимых последствий неправильно выбранного лечения.
Комплексное квалифицированное хирургическое лечение в сочетании с последующей двигательной реабилитацией часто являются вынужденной, но единственно реальной возможностью значительно улучшить двигательные навыки пациентов, несмотря на естественные опасения больных и их родителей. Накопленный отделением уникальный для России столь значительный опыт хирургического лечения ( особенно таких наиболее сложных его разделов, как нейрохирургическое лечение высокого мышечного тонуса, реконструктивные операции при подвывихе и вывихе в тазобедренном суставе, исправление плоскостопия различной степени тяжести) позволяет дать надежду на освоение ходьбы многим больным, до настоящего времени считавшимся неперспективными.
Вы можете приехать для консультаций, которые проводит руководитель отделения доктор медицинских наук УМНОВ ВАЛЕРИЙ ВЛАДИМИРОВИЧ с 11.00. до 14.00. в любой четверг в поликлинике института. Запись на приём в регистратуре поликлиники с 9.00. или по телефону регистратуры 465-49-95. Телефон отделения – 3185414.
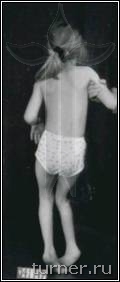
Наиболее многочисленной группой пациентов являются больные детским церебральным параличом (ДЦП). Основной причиной развития данного заболевания является внутриутробное поражение двигательных центров головного мозга, соответственно ведущим проявлением его являются двигательные нарушения различной степени тяжести. Многие больные, поступающие для лечения в клинике, не могут передвигаться из-за наличия выраженных контрактур, деформаций в суставах и высокого тонуса мышц, хотя потенциально способны к освоению
ходьбы (рис 1).

Рис.1.
Важнейшим фактором, препятствующим передвижению при ДЦП, является повышение мышечного тонуса, а также нарушение координации движений. Отмеченные симптомы могут несколько уменьшаться на фоне проводимого консервативного лечения (медикаменты, применение препаратов ботулотоксина, ЛФК и т.д.), однако это возможно лишь в раннем возрасте ( обычно до 5-6 лет) и часто в незначительной степени. В дальнейшем у многих пациентов на фоне сохраняющегося высоким тонуса мышц наступает их необратимое перерождение и укорочение, что приводит к ограничениям амплитуды движений в суставах (контрактура), искривлениям костей, развитию подвывихов и вывихов. Поэтому при спастическом параличе у больных с контрактурами и деформациями в суставах конечностей в возрасте обычно старше 4 лет основным методом лечения, направленным на улучшение двигательных возможностей, является хирургический. Именно поэтому он избран ведущим в деятельности клиники, и на него ориентированы остальные (консервативные) способы двигательной реабилитации.
Нехирургические способы снижения мышечного тонуса
Одним из современных методов временного снижения мышечного тонуса в настоящее время является введение в наиболее спастичные и функционально значимые мышцы препаратов ботулотоксина БОТОКС и ДИСПОРТ в рекомендуемых дозировках. Это позволяет временно снизить тонус спастичных мышц с помощью блокирования нервного импульса. Проведение на этом фоне двигательной реабилитации за время действия препарата ( в среднем 3-4 месяца) может дать хороший эффект. Это позволяет у части пациентов сформировать более правильный стереотип походки, а также улучшить функцию верхних конечностей, и этот результат может со временем частично закрепиться после прекращения действия препарата.
Однако у части больных функциональный результат введения препарата либо выражен минимально, либо отсутствует. Продолжительность его также значительно варьирует. Кроме того, отмечается различное воздействие препарата на отдельные мышечные группы, как по силе воздействия, так и по его продолжительности. У отдельных пациентов отмечается ухудшение двигательных возможностей, что может потребовать длительной реабилитации. Однако основным недостатком этого способа является его применение с возраста лишь 2 лет, когда высокий тонус мышц уже привёл к существенным необратимым их изменениям. Кроме того, количество мышц-мишеней ограничено предельно допустимой дозой препарата, что снижает эффективность лечения при множественных поражениях.
Эти недостатки явились поводом для разработки нового способа снижения мышечного тонуса, предложенного в отделении и прошедшего клиническую апробацию. Его сущность заключается в воздействии на двигательные точки мышц током специальной частоты, что приводит к снижению их активности с соответствующим снижением тонуса мышц. Основными преимуществами данного метода перед всеми остальными являются:
- Впервые появившаяся возможность снижать мышечный тонус у больных в возрасте до 2 лет, что может предотвратить значительные необратимые изменения в поражённых мышцах, образование контрактур и деформаций, а также улучшить двигательные возможности пациентов.
- Возможность воздействовать на неограниченное количество спастических мышц (как верхних, так и нижних конечностей) одновременно, что приводит к более выраженному общему противоспастическому эффекту.
- Количество повторных вмешательств, в отличие от методики с применением препаратов ботулотоксина, не ограничено.
- Дифференцированный подход, учет степени деформации и вариабельности анатомо-функционального строения стопы.
- Устранение всех компонентов плоскостопия и исключение их повторного появления в будущем.
- Прочное соединение костных структур с целью ранней активизации пациентов и восстановления подвижности пальцев.
- Обязательно сохранение всех точек опоры (пяточная кость, головки I и V плюсневой кости) при лечении разных видов плоскостопия.
- восстановление сводов стопы;
- надежная неподвижная фиксация костей;
- исправление деформаций I пальца;
- удаление экзостозов;
- коррекция молоткообразной деформации.
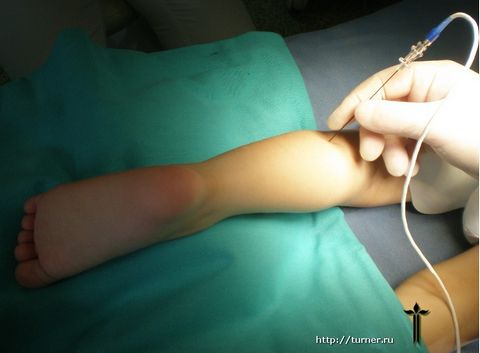
В случае, если консервативное лечение не приводит к ожидаемому результату, или эффективность его исчерпана, наиболее реальным способом улучшить двигательные возможности пациента является хирургическое лечение.
ОСНОВНЫЕ СПОСОБЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ДЦП
Применяются при следующих основных формах ДЦП – спастический гемипарез, спастический тетрапарез, спастическая диплегия, а также данные формы, сочетающиеся с гиперкинезами. Наличие контролируемого судорожного (эпилептического) синдрома не является противопоказанием для проведения хирургического лечения.
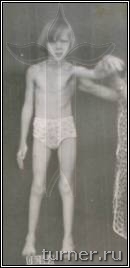
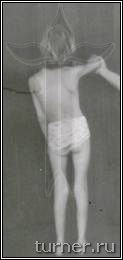
Ограничение движений (контрактура) может развиваться в любых суставах верхних и нижних конечностей. Для первых наиболее типичным являются приведение в плечевом суставе, сгибания в локтевом, внутренняя ротация предплечья, ладонное сгибание кисти, приведение к ладони I пальца – (рис.2), вторых – приведение и сгибание бедра, сгибание или переразгибание (рекурвация) коленного сустава, подошвенное сгибание (эквинус) стопы (рис.3). Остальные контрактуры встречаются реже, и в основном являются результатом неправильного лечения.
Рис.2 Фото предплечья и кисти больной И., 15 лет. Диагноз: последствия геморрагического инсульта, правосторонний спастический гемипарез.
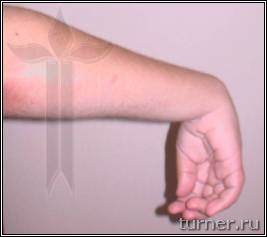
Рис.3. Типичная поза больного детским церебральным параличом.


А
Нейрохирургические операции, снижающие мышечный тонус
Дорзальная ризотомия
В тех случаях, когда тонус мышц высок во всех сегментах конечностей, мы широко применяем для его снижения способ дорзальной РИЗОТОМИИ на шейном или пояснично-крестцовом уровне .
Первый применялся всего в 8 случаях из-за относительной редкости тяжёлых поражений руки у перспективных в двигательном отношении пациентов (в основном после тяжёлой черепно-мозговой травмы).
Достаточно часто применяемое в клинике хирургическое лечение контрактур и деформаций верхней конечности преследует целью улучшение её функции для выполнения необходимых бытовых манипуляций, а также косметики руки. Для снижения тонуса мышц, кроме ризотомии, применяем операции на нервах (так называемые селективные невротомии), а для улучшения функции кисти и пальцев широко используем пересадку сухожилий и мышц. Для выведения предплечья, кисти и пальцев в правильное положение используем также при необходимости операции на костях и суставах. В результате в большинстве случаев удаётся улучшить положение и функцию руки, приспособив её для выполнения необходимых манипуляций (рис.4)
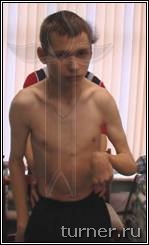

А
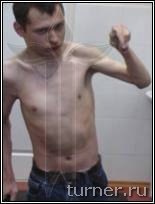
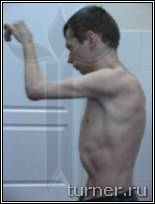
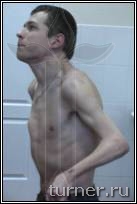
Рис.4 Фотографии больного В.: А - до операции (в возрасте 17 лет);
Б – через 1 год после операции-шейная дорзальная ризотомия (амплитуда активных движений в плечевом
и локтевом суставах).
В
В – вынужденное порочное положение кисти с качательными движениями пальцев до операции на кисти;
Г – положение кисти и амплитуда активных движений пальцев через 1 год после операции.
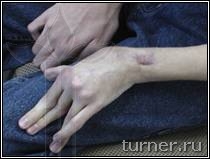
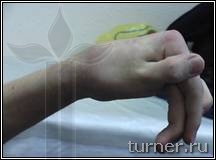
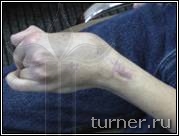
Г
Поясничная дорзальная ризотомия (ПДР) является в настоящее время достаточно часто применяемым в нашей клинике стандартным вмешательством ( выполнено около 140 операций). Она позволяет значительно снизить тонус мышц нижних конечностей, а также степень выраженности других признаков спастического поражения, что создаёт совершенно новые выгодные условия для любой последующей двигательной реабилитации (как консервативной, так и хирургической). Такой эффект, в отличие от других способов снижения мышечного тонуса, продолжает действовать в течение всей жизни пациента, и даёт шанс на освоение ходьбы даже тем больным, у которых это ранее было невозможно.
Операция заключается в выделении у места вхождения в спинной мозг задних корешков, иннервирующих все мышцы нижних конечностей (по 7 с каждой стороны), разделение их на отдельные пучки, их тестирование и пересечение тех, которые вызывают высокий тонус мышц.
Для больных после данной операции являются характерными свободные мягкие движения в суставах ног, достаточно широкий шаг, хороший контроль пациента за движениями, значительное улучшение способности больного к выпрямлению туловища. Достижение подобных многогранных клинических результатов у столь тяжёлых больных очень проблематично при применении препаратов ботулотоксина, так как, кроме кратковременности, они лишь могут локально снизить мышечный тонус. Среди наших пациентов после операции на фоне двигательной реабилитации без последующей операции на сухожилиях и мышцах контрактуры были ликвидированы в 17-83% случаев в зависимости от сегмента конечности. Кроме этого, значительное уменьшение спастичности мышц позволяет не только сохранить, но даже улучшить их эластические свойства, что является эффективной профилактикой развития в дальнейшем контрактур и деформаций. В результате применения ПДР в последние годы в клинике значительно уменьшилась необходимость использования операций на сухожилиях и мышцах для устранения контрактур, что сохраняло все основные мышцы нетронутыми и позволяло использовать их для освоения ходьбы. Улучшение эластических свойств мышц давало возможность после ПДР исправлять без дополнительной операции даже очень тяжёлые сгибательные контрактуры коленных суставов с помощью гипсовых повязок. Значительный, а во многом уникальный, опыт применения ПДР согласно разработанным в клинике принципам лечения позволяет считать его в настоящее время наиболее эффективным способом коррекции спастичности у больных спастическими параличами независимо от их причины (рис.5-7).
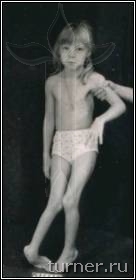
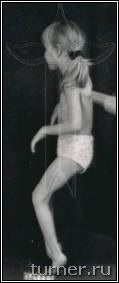
А

Б
Основная задача лечения плоскостопия – это нормализация свода стопы. При I степени заболевания это можно сделать без хирургического вмешательства. Зачастую исправить ситуацию удается с помощью коррекции образа жизни и ношения ортопедической обуви. Однако плоскостопие II-III степени можно вылечить лишь с помощью операции.
В ортопедии выделяют продольный и поперечный своды стопы. Первые располагаются вдоль ступни и поддерживаются мышечно-связочным аппаратом. Основную роль в укреплении этих сводов играет длинная подошвенная связка. Именно ее пластику чаще всего выполняют в случае развития продольного плоскостопия.
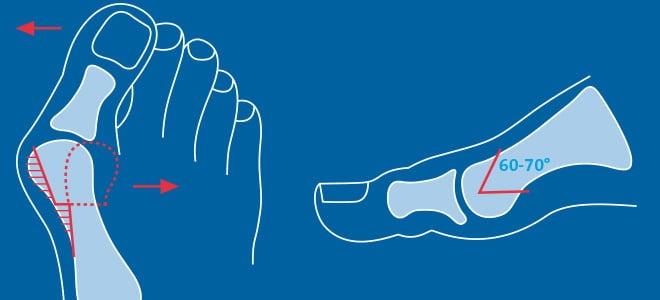
Поперечный свод стопы образован головками I-V плюсневых костей. В норме они образуют своеобразную арку. Поперечный свод поддерживается связками, сухожилиями и головкой мышцы, приводящей большой палец стопы. При нарушении мышечно-связочного баланса у человека возникает поперечное плоскостопие. Как правило, оно осложняется вальгусной деформацией I пальца стопы.
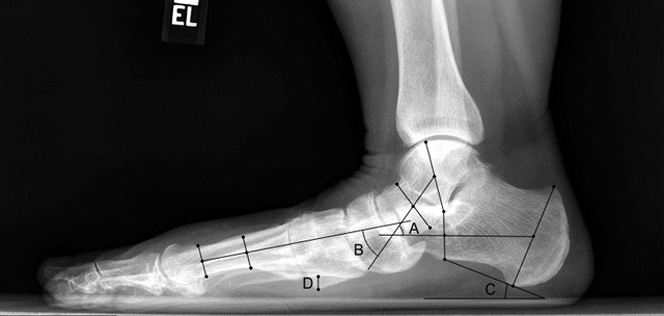
Рентген плоской стопы.
По статистике, Hallux Valgus разной степени выявляют у 100% пациентов с поперечным плоскостопием. Во время хирургического вмешательства врачам приходится одновременно устранять обе патологии.
Показания и цели хирургического лечения
Плоскостопие – это серьезное ортопедическое заболевание, ведущее к прогрессивному нарушению функций стопы. Оно вызывает сильные боли и трудности при ходьбе, доставляющие человеку немало страданий. Операция помогает устранить болезненные симптомы и вернуть ступням приятный внешний вид.
Основные принципы оперативного лечения плоскостопия:
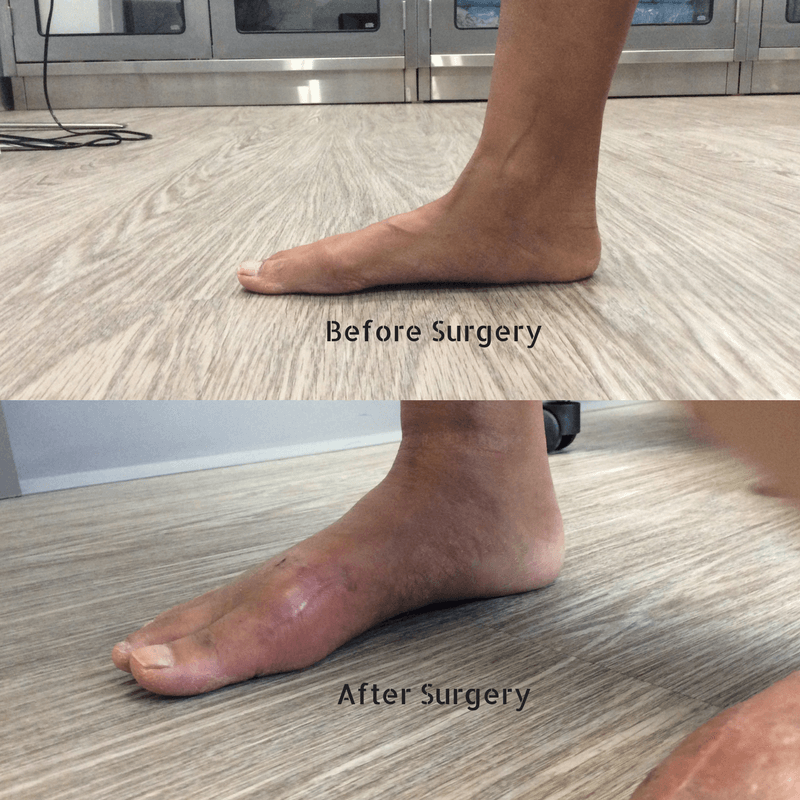
Фото до и после операции.
Отметим, что после операций на ступнях пациент не нуждается в ношении гипса и ходьбе с костылями. Уже на следующий день он может свободно вставать с постели, предварительно надев специальную обувь. В туфлях Барука больному необходимо ходить на протяжении нескольких недель после хирургического вмешательства.
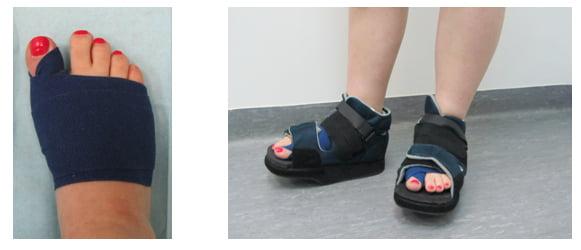
Операция при плоскостопии позволяет быстро восстановить функции стопы. В большинстве случаев пациенты возвращаются к привычному образу жизни уже спустя 3 месяца.
Операция при продольном плоскостопии
Когда возникает необходимость коррекции продольного плоскостопия, врачи делают операции на внутренней и/или задней части стопы. При слабовыраженной деформации они выполняют пластику связок и сухожилий. В более тяжелых случаях им приходится делать операции на костях предплюсны.
Таблица 1. Особенности разных видов хирургических вмешательств.
Подтаранный артродез наиболее эффективен в возрасте 10-20 лет, когда стопы продолжают расти. Операция позволяет исправить плоскостопие I-II степени. При более тяжелых деформациях ее дополняют пластикой сухожилий и связок.
Факт! Лицам старше 30 лет артродез делать не рекомендуется из-за риска развития стойкого болевого синдрома.
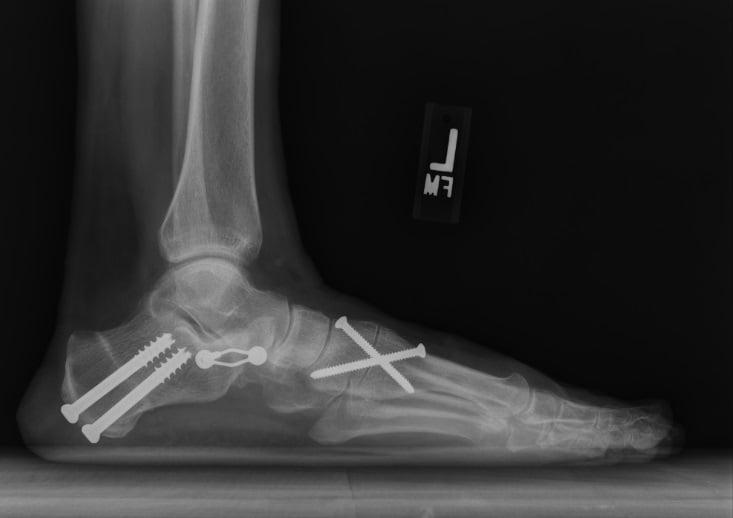
Медиализирующая остеотомия пяточной кости в сочетании с таранно-ладъевидным артродезом.
Не так давно ученые провели исследование и выяснили, какие методики наиболее эффективны в лечении продольного плоскостопия. Лучшим методом коррекции оказалась медиализирующая остеотомия пяточной кости в сочетании с таранно-ладъевидным артродезом. Она дает хороший клинический результат и редко приводит к осложнениям. В отличие от подтаранного артродеза, после такого лечения больному не требуется повторное хирургическое вмешательство.
Операции при поперечном плоскостопии
При данной патологии врачи выполняют хирургические вмешательства на переднем отделе стопы. Чаще всего они выполняют остеотомию (Chevron или Scarf) I плюсневой кости. При необходимости они дополняют ее пластикой мышц, связок, сухожилий. Подобная операция позволяет исправить не только поперечную, но и вальгусную деформацию стопы.
Довольно часто врачи обнаруживают у пациентов экзостозы (костные наросты) и молоткообразную деформацию II-V пальцев. Первые они удаляют методом Шеде, вторые исправляют с помощью резекции или остеотомии. Таким образом больным с поперечным плоскостопием одновременно могут выполнять сразу несколько хирургических вмешательств. Подобный подход позволяет качественно исправить имеющиеся дефекты.
Лечение комбинированного типа
Поперечно-продольное плоскостопие – это наиболее тяжелая форма заболевания. У человека деформируются сразу оба свода, а стопа становится абсолютно плоской. Лечить патологию довольно тяжело.
Цели операций при комбинированном плоскостопии:
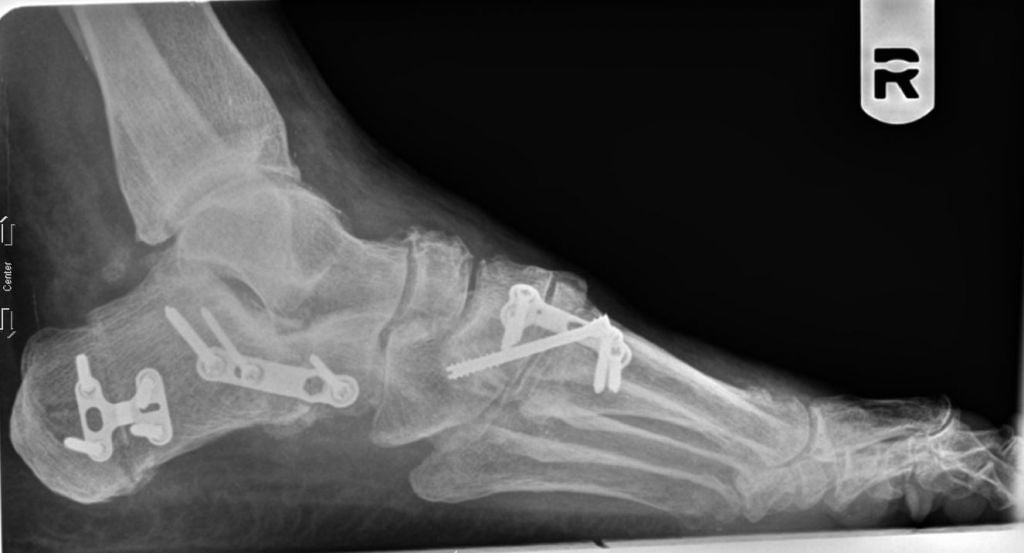
Операция продольно-поперечной деформации.
При поперечно-продольном плоскостопии человеку делают сразу несколько вмешательств. Например, больному одновременно выполняют операцию Шеде, остеотомию Scarf и артродезирование некоторых суставов плюсны. Как правило, врачи стараются сделать все за одно хирургическое вмешательство.
Восстановительный период после таких операций длится дольше, чем в остальных случаях. К счастью, пациентам не требуется гипс или костыли. В худшем случае им придется походить с фиксирующими спицами, которые снимут вместе со швами уже через 2 недели.
При тяжелом продольном плоскостопии человеку требуется пластика сухожилий задних большеберцовых мышц и краевая подкожная тенотомия ахиллова сухожилия. После такого хирургического вмешательства больному накладывают гипс, а ходить разрешают только с костылями.
Сколько стоит операция
В России цены на хирургическое лечение плоскостопия начинаются с 30 000 рублей. Отметим, что в сумму не включена стоимость предоперационного обследования, анестезии, расходных материалов и имплантов. Если же в ходе операции врачи делают сразу несколько манипуляций – лечение обойдется еще дороже. К примеру, минимальная стоимость SCARF-остеотомии в комбинации с подтаранным артродезом – 35 000 рублей.
Если посчитать, в сумме лечение за границей стоит ненамного дороже, чем в России. В Чехии за операцию и реабилитацию вы заплатите евро. В Германии – от 7 тысяч евро, в Израиле от 7 тысяч долларов (без реабилитации). Так что если вы хотите оперироваться в Европе – поезжайте в Чехию.
Девочки, кто-нибудь проходил через операцию по исправлению плоско-вальгусных стоп. Доченьке в 2 года поставили этот диагноз. Причем в районной поликлиннике врач на мои неоднократные вопросы про кривые птяки говорила, что теперь у всех так. Пройдет. А когда поехали на УЗИ к Янаковой по-поводу ДТС, она ,увидев наши пятки, сказала немедленно ехать в Турнера. Наблюдаемся на 4-ом отделении у Клычковой И.Ю. Попали к ней с такими запущенными ногами, что теперь после неимоверного количества процедур, массажей, ЛФК стоит вопрос о операции. С нервами у ребенка совсем плохо, на ночь одеваем тутора, она ревет, спать в них не может. Не знаю, как перенесет больницу. Может кто-то через это прошел-поделитесь. Каков результат, сколько лежали на отделении. Жалко ребенка и злюсь на себя, что видно где-то не доглядела, не выносила хорошо беременность. Козню себя, но доче лучше не становится. Помогите добрым словом.
Жалко ребенка и злюсь на себя, что видно где-то не доглядела, не выносила хорошо беременность. Козню себя, но доче лучше не становится. Помогите добрым словом.
Не вините себя, от этого никто не застрахован. У моих обоих сынишек плосковальгус, хотя с самого рождения занимаемся ножками. Сделали мульён озакиритов, массажей, амплипульсов. Операцию нам, ттт не надо, но ножки всё равно проблемные. Но и у мужа такие же, хотя свекровь ответственно занималась им в детстве. Виимо, против природы не попрёшь. Удачи вам, и пишите как ваши дела !
Жалко ребенка и злюсь на себя, что видно где-то не доглядела, не выносила хорошо беременность. Козню себя, но доче лучше не становится. Помогите добрым словом.
Вам не нужно винить себя! Ребенок все очень тонко чувствует, ваш настрой передается и дочке!
Возьмите себя в руки и действуйте! Хорошие специалисты,ЛФК,физио,бассейн и т.п.,все что сможете! Желаю вам удачи!:)
Мы оперировались. Я писала подробный отчет. До понедельника не смогу искать. В понедельник - обещаю.
Я тогда сейчас коротенько напишу, а Вы спрашивайте, ок?
Операция на стопах по поводу плосковальгусной деформации может быть двух видов. Одна попроще, выправляют кости-связки-мышцы формиуя правильный свод стопы и потом фиксируют гипсовой повязкой. Другая посложнее (то, что делали нам) в стопу ставят костный имплантант, который удерживает стопу от дальнейшей деформации. Имплантант берут с кости голени (если я все правильно называю. ). И опять гипс. Операция почти всегда включает в себя и удлиннение ахиллового сухожилия. Может происходить за один раз, а может поэтапно.
Еще слышала, что д-р Умнов разработал новую методику. Он как-то разворачивает пятку, в результате чего кости встают правильно. Подробностей не знаю, но метод новый, а значит нет пациентов, которых бы наблюдали много лет после операции.
Повторю, нам делали операцию с имплантантом. Делали за один раз. Операзия длилась почти три часа. Женя очень хорошо перенесла и наркоз, и послеоперационный период. Тяжело было когда был длинный гипс - Женя отказалась от подгузников и я носила ее в туалет, а под ноги подставляли табуретку :) Как только гипс укоротили - мы сели в коляску и устроили себе шикарное лето в городе - кино, зоопарк, аттракционы :))
Разрабатывать мышцы действительно тяжело. Сейчас, спустя 9 месяцев после операции Женя до сих пор отстает от себя самой по весу - минус четыре кило. Трудность еще и в том, что изменилась кардинально нагрузка на мышцы и суставы, им не достаточно "вспомнить" как они двигались до операции, надо работать по-новому. Вся реабилитация дома + условный массаж в поликлинике и остеопат ( это не условно, это очень важно!).
Я не жалею. Уже сейчас видно, что стало лучше, а нам еще есть куда стремиться и что разрабатывать.
Перечитала топик с кулачками и расплакалась. Девочки, СПАСИБО вам всем.
У сына был тот же диагноз, но врожденный. Врожденная плоско-вальгусная деформация правой стопы тяжелой степени. Оперироваться нам предлагали рано, в 4 месяца, но мы отказались, т.к. предлагали второй вариант с имплантацией. В настоящее время степень деформации легкая, но мы гипсовались с 1 месяца, постоянно грязи и массаж, но после отказа от операции Клычкова нас не вела, мы ушли в институт Альбрехта. Постоянно носим ортопедическую обувь, ходили к остеопату.
Видели оперированных деток-восстанавливаются нормально, тяжело после гипса разрабатывать.
В любом случае-удачи вам!
Оперироваться нам предлагали рано, в 4 месяца, но мы отказались, т.к. предлагали второй вариант с имплантацией.
Очень странно. Операцию назначают при сформировавшейся деформации, что не возможно без нагрузки. Т.е. ребенок должен уже некоторое время ходить. В 4 месяца.
Спасибо,Маруся. Вопросы накопились вот какие. Почему вы оперировались не в Турнера? Почему выбрали 5-ю больницу. Мы в марте поедим в Пушкин ( с замирающим сердцем) на очередной проф. осмотр. Посмотрю, что скажут. И сразу же завалю вас более подробными вопросами:091:Это я в шутку.
А еще хочу рассказать такой удивительный случай, который с нами произошел. У нас в 2 года обнаружили в пяточной кости кисту. И это в довесок к нашим жутким ПВС. Ее наблюдали в Турнера 1,5 года. Она стала расти и мы должны были лечь на операцию. Уже пришел вызов в больницу. Собрали вещи и поехали. Отлежали 2 дня и накануне операции делали УЗИ пяток и рентген. Врачи не поверили своим глазам- КИСТЫ НЕ БЫЛО. Я считаю, что это помог нам Господь и батюшка Серафим Саровский. В свое время с этой проблемой мы побежали к церковь. А ходим мы на подворье Валаамского монастыря. Отец Гурий сказал нам. что будет молиться об исцелении Сонечки. А подруга, побывав в Дивеево, привезла нам масло от святых мощей Серафима Саровского. И мы год мазали пяточку и конечно молились. Это ли не чудо! Марусечка, и вам желаю, чтобы Господь помог Женечке стать здоровенькой и счастливой.
Еще раз спасибо вам за поддержку и за то, что несмотря на свою загруженность, находите время, чтобы помось и мне. Эля
Ну, может Ирина Юрьевна очень любит оперировать?:) Не знаю, мне вообще все это странно казалось. В Альбрехта нам тоже сказали-оперировать, но ЧТО_ТО или КТО_ТО вмешался и нас выписали из-за поднявшегося АСТ, когда мы через полглода пришли на контрольный рентген, операция была не нужна, видимо сыграла роль именно статическая нагрузка. Ходили только в орто обуви, спали в туторах, ну и массажи, грязи и т.д.:)
Ну, может Ирина Юрьевна очень любит оперировать?:) Не знаю, мне вообще все это странно казалось. В Альбрехта нам тоже сказали-оперировать, но ЧТО_ТО или КТО_ТО вмешался и нас выписали из-за поднявшегося АСТ, когда мы через полглода пришли на контрольный рентген, операция была не нужна, видимо сыграла роль именно статическая нагрузка. Ходили только в орто обуви, спали в туторах, ну и массажи, грязи и т.д.:)
А сколько вам лет. И вопрос про грязи- где вы их делаете. Я уже выше писала, что едем в марте в Турнера, посмотрим, что нам скажут. Хотя вижу, что ноги лучше не стали. Можно я вывешу фотки наших ножек, не сравните в вашими. Мы хоть и не врачи, но хочется услышать мнение мам у которых детки с такой же проблемой. А туторы мы можем ночью одеть только на 2-2,5 часа. Потом плачем.
Спасибо .Эля
Нам 3года и 4 месяца. Грязь летом получаем в Евпатории, в остальное время-озокерит с парафином, 2 курса, т.е. примерно раз в три месяца. Это мы делаем(как и массаж) в реабилитационном центре на Загребском бульваре(Купчино). Но раньше амбулаторно делали в Альбрехта.
У меня фоток нет, есть только снимки рентгеновские:) Давайте сравним:)
А в туторах вам. конечно, сложно привыкнуть! Для нас это был курорт, потому что до них был гипс до паха, и постоянно:)
Спасибо,Маруся. Вопросы накопились вот какие. Почему вы оперировались не в Турнера? Почему выбрали 5-ю больницу. Мы в марте поедим в Пушкин ( с замирающим сердцем) на очередной проф. осмотр. Посмотрю, что скажут. И сразу же завалю вас более подробными вопросами:091:Это я в шутку.
Вопросами заваливайте! Мы не боимся!:004:
Вы знаете, по-моему у нас тоже самое:) Было-намного хуже, это точно. Мне лично кажется, что нас спас остеопат. Ну. может одно к одному, на хорошо подготовленную ногу(после массажа и озокерита), остеопатическое лечение пошло как надо. Ну и обувь, конечно, постоянно.
У нас вообще-то похуже. Это просто фотка удачная. Соня по-разному ставит ноги, бывает встанет так, что пятки по полу стелятся. Мы были у остеопата в прошлой весной. В ОСТЕО на В.О. И обувь носим постоянно. Все это тянется с беременности. Соня родилась на 36 неделе, КС, у меня была преэклампсия. Гипоксия-результат слабые мышцы, в 4 месяца закрылся родничок-запретили витамин Д. Папа высоченный- она бысто растет, на ноги нагрузка увеличивается. Да и наследственность по пяткам-только держись. Ирина Юрьевна говорила, что если бы попали к ней до года, то можно было исправить гипсованием. Я конечно стараюсь надежду не терять. НО так больно слышать, когда она говорит, что все девочки в садике ходят в красивых туфельках, а у нее ботинки. А еще с младшей играет и говорит: "Ничего, Машенька, если у тебя будут такие ножки, я тебе дам поносить свои ботиночки". И так мне жалко ее становится.
Да нет, самим.
У нас пару месяцев назад было такое же. Ну с виду - похожее.
Инструктор ЛФК показала мне упражнение и я его делаю по 4 часа в день. Похоже уходит наша косточка, т.е. почти уже ушла.
ТТТ
Попробую описать.
Стопа выводится носком к внутри. Под большим пальцем иннервируется мышца - вы ее сразу увидете: появится впереди на ножке. в сгибе как бы струнка - ее и надо вращательно массировать.
Хорошо укрепляет.
Любимый ортопед (Кенис) сказал мне, что он верит в руки матери.))) И я верю.
Я ей в 2 года цыпки убрала руками.
Папа высоченный- она бысто растет, на ноги нагрузка увеличивается. СЕСТРА.
Мы в 5 лет 131 см
Девочки, ну просветите неуча, только попроще,что такое плоско-вальгусные стопы? Весь интернет перерыла, но так ничего и не поняла. Деформация стопы, это я знаю, а дальше ничего не понятно.
Читайте также:


