Операция по шеде при вальгусной деформации 1-го пальца стопы
Патология Halus Valgus: что это и почему развивается
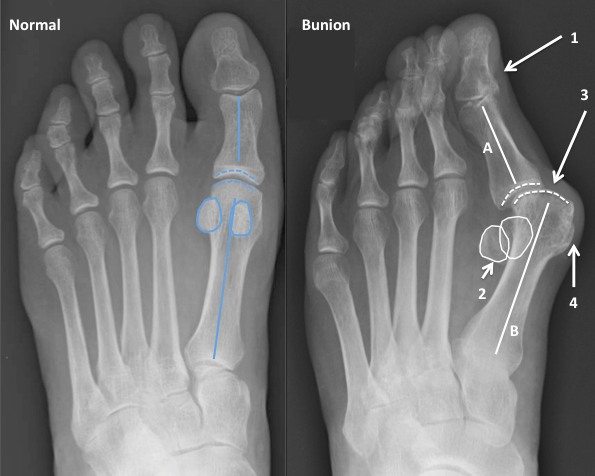
Halus Valgus представляет собой патологическое изменение состояния большого пальца на ноге, в процессе которого он деформируется на уровне плюснефалангового сустава, искривляясь и изгибаясь. Сустав формирует так называемую “косточку”, которая выпирает наружу. Кроме непосредственно искривления, болезни сопутствует артрозоартрит первого плюснефалангового сустава.
- Патология Halus Valgus: что это и почему развивается
- Симптоматика вальгусного искривления большого пальца стопы
- Степени развития патологии, диагностируемые лечащим врачом
- Как лечить Halus Valgus: консервативные и оперативные методики
- Виды операций при halus valgus
- Операция Шеде: показания и противопоказания
- Как производится операция по Шеде: подготовка к вмешательству и исправление halus valgus
- Послеоперационная реабилитация и возможные осложнения
- Отзывы и прогнозы после операции
Женщины подвержены появлению этой проблемы примерно в 10 раз чаще, чем мужчины – медики связывают этот факт с более слабым связочным аппаратом стопы, а также с ношением обуви на высоком каблуке.
Причина формирования заболевания – недостаточность развития соединительной ткани. Обычное проявление такой патологии – развитие поперечного плоскостопия, из-за которого происходит нарушение нормального распределения нагрузок на стопу, формируется варикозная болезнь, повышенная подвижность суставных элементов, чрезмерная растяжимость связок.
Какие факторы могут способствовать появлению искривления? Наследственный фактор, то есть присутствие заболевания у близких родственников, например, мамы или бабушки, может стать причиной развития halus valgus. Кроме того, высокие каблуки, неудобная и тесная обувь, врождённые деформации, полиомиелит также негативно влияют на работу стопы.
Механизм появления вальгусного искривления выглядит таким образом: когда связки недостаточно сильны, а мышцы, которые отводят и приводят большой палец, неравномерно получают нагрузку, сустав становится нестабильным, а неравновесное натяжение мышц усугубляется.
Симптоматика вальгусного искривления большого пальца стопы
Первое, на что может обратить внимание поражённый – болевые ощущения. Они появляются при длительной ходьбе или беге, после ношения обуви на каблуке, тесной или узкой обуви. На ранних стадиях ощущения не сильно беспокоят человека, но со временем они превращаются в сильную жгучую и ноющую боль.
Интенсивность болевых ощущений не всегда прямо пропорционально зависит от величины искривления. Обычно боль на первой стадии более ярко выражена.
Кроме того, визуально хорошо заметно изменение формы стопы – она становится более плоской и широкой. Большой палец как бы накладывается на соседние, формируя Х-образное сочетание с ними. В месте плюснефалангового сустава оформляется шишка – костный нарост.
При визуальном осмотре диагностика патологии не вызывает проблем, так как её легко определить по таким признакам:
- распластанность стопы;
- отклонение первого пальца под углом к остальным;
- видимая деформация;
- умеренная или незначительная гиперемия в области сустава.
Степени развития патологии, диагностируемые лечащим врачом
Проведя внешний осмотр и оценку состояния поражённого, доктор определяет, насколько сформирована патология – от этого зависит выбор схемы лечения больного.
- первую, когда угол между костями составляет менее 12 градусов, а первый палец отклонён от остальных меньше, чем на 25 градусов;
- вторую: у таких поражённых угол между костями составляет от 12 до 18 градусов, а угол между большим и остальными пальцами – 25-35 градусов;
- третью: в таком случае угол между костями насчитывает более 18 градусов, а отклонение первого пальца имеет более 35 градусов.
Как лечить Halus Valgus: консервативные и оперативные методики
На ранних стадиях, когда болезнь только начинает формирование, медики предпочитают назначать консервативное лечение. При этом следует понимать, что полноценное исправление деформации возможно только методом хирургического вмешательства, однако замедлить рост заболевания и уменьшить его неприятные проявления на начальной стадии появления можно и без операции.
Для этого необходимо, в первую очередь, снизить уровень нагрузки на стопу. Если у больного отмечается наличие избыточного веса, ему следует обратить внимание на необходимость его уменьшения.
Пациенту назначается специальный комплекс упражнений, который направлен на укрепление связочного и мышечного аппарата. Длительную ходьбу, стояние, выполнение тяжёлых физических упражнений следует сократить.
Дальнейшее вальгусное искривление можно замедлить или предотвратить посредством ношения специальной ортопедической обуви. Такой же цели помогают достичь специальные вкладыши между первым и вторым пальцами.
Для снятия отёка и воспаления можно воспользоваться специальными охлаждающими и противовоспалительными мазями.
Хирургическое вмешательство – единственный способ избавиться от вальгусного искривления, даже если оно достигло последней стадии развития. В процессе операции доктор открывает себе доступ к поражённому суставу, после чего осуществляет манипуляции для его возвращения в нормальное состояние.
Виды операций при halus valgus
Для вправления поражённого сустава хирургическим способом существует более 300 известных алгоритмов и схем осуществления операций.
- операции на мягких тканях;
- операции на костях;
- комбинированные типы операций.
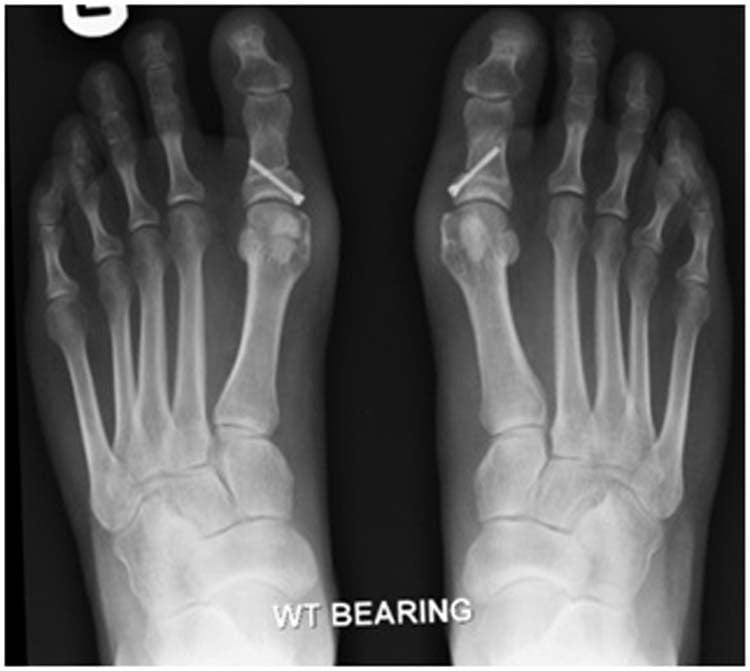
Операция Шеде: показания и противопоказания
Один из методов избавления поражённого от искривления большого пальца стопы – проведение операции Шеде. В каких случаях показано такое вмешательство?
Показаниями к назначению хирургической операции по Шеде является:
- наличие Halus Valgus;
- возраст пациента от 20 до 40 лет;
- диагностированная вторая стадия развития болезни;
- наличие болевых ощущений;
- выраженное воспаление и поражение тканей.
Если консервативное лечение (ношение ортопедической обуви и стелек, уменьшение нагрузок и лечебная физкультура) не приносит результатов, на таком этапе развития болезни, больному назначается резекция выступающей части головки первой плюсневой кости. Основанием для назначения операции может быть и желание пациента избавиться от косметического дефекта, который, кроме всего прочего, может действительно портить внешний вид стопы.
Среди противопоказаний к операции:
- наличие системных патологий сердечно-сосудистой системы;
- общее тяжёлое состояние больного;
- поражения кожи в месте проведения операции;
- наличие инфекционных заболеваний и острых воспалительных процессов;
- болезни крови, нарушение свёртываемости крови.
Как производится операция по Шеде: подготовка к вмешательству и исправление halus valgus
Перед назначенной операцией пациенту необходимо сдать некоторые анализы, среди которых коагулограмма, общие анализы крови и мочи. Кроме того, больного направляют на рентгенографию, при необходимости – на проведение компьютерной или магнитно-резонансной томографии.
В течение недели перед операцией больному нужно делать гигиенические ванны для стопы. Вечером накануне операции кожа пальцев и дистальной части стопы смазывается раствором йода, поверх накладывается асептическая повязка.
В процессе обязательно используется наркоз – новокаиновая анестезия вводится внутрикостно, посредством пункции пяточной кости. После того, как анестетик начинает действовать, доктор приступает к работе.
Вдоль головки первой плюсневой кости на тыльной части стопы проводится овальный продолговатый разрез длиной около 5 сантиметров. Хирург мобилизует кожный лоскут по направлению вниз, и рассекает слизистую сумку. Дополнительно выкраивается лоскут из капсулы плюснефалангового сустава, его основание располагается в области проксимальной фаланги пальца. Далее его отворачивают в дистальном направлении. В процессе используется плоское долото. Выступающая в наружном направлении часть головки первой плюсневой кости продольно сбивается или резектируется этим инструментом. Оставшиеся острые края сбиваются и закругляются долотом или щипцами Люэра. Лоскут, извлечённый из суставной капсулы, укладывается на место, далее его подшивают специальными швами к окружающим тканям, при этом он находится в некотором натяжении, а первый палец должен располагаться ровно.
Уложенный лоскут капсулы в таком случае осуществляет функцию боковой связки сустава – это позволяет избежать рецидива искривления после операции. Гиперкоррекция первого пальца также достигается посредством помещения в межпальцевый промежуток плотного ватного валика – его приклеивают клеолом. Далее кожная рана зашивается.
Послеоперационный период связан с полной иммобилизацией ноги – для этого по внутреннему краю стопы и пальца накладывается деревянная или металлическая шина, которую фиксируют гипсовыми бинтами.
Следует отметить, что наличие прогрессирующего артроза у пожилых пациентов обычно практически не поддаётся исправлению посредством проведения операции по Шеде – для этого используются другие методики, например, корригирующая остеотомия по Хохману.
Нередко методика Шеде производится совместно с операцией по Брандесу. Операция Брандеса представляет собой резекцию проксимальной части основной фаланги первого пальца. На стопу накладывается гипсовая лангета, а далее, в период послеоперационной реабилитации, в течение двух недель за ногтевую фалангу производится вытяжение пальца.
Послеоперационная реабилитация и возможные осложнения
Непродолжительная ходьба разрешается на третьи сутки, при этом доктор назначает ношение специальных приспособлений – ортезов, а также использование костылей или ходунков. Нахождение в стационаре длится до 14 дней.
Пока хирург не снимет швы, мочить рану и повязку запрещено, а для осуществления водных процедур необходимо замотать поражённое место полиэтиленовой повязкой.
Ходьба без ортезов и специальных приспособлений разрешается не ранее, чем через шесть недель.
Общий период восстановления может длиться до шести месяцев – всё это время в области стопы и голеностопного сустава может сохраняться отёчность.
В качестве процедур для ускорения послеоперационного восстановления, лечащий врач может назначить электрофорез, ударно-волновую терапию, лечебную физкультуру и массажи. На ночь пациенту рекомендовано надевать корректирующую шину.
Спустя два-три месяца после операции лечащий врач может рекомендовать лечебное плавание, а также занятия на велотренажёре.
Тесная, неудобная обувь, высокие каблуки, активные физические нагрузки и тяжёлые спортивные занятия – обо всём этом следует забыть после операции, иначе эффект от неё будет кратковременным, и уже через несколько лет проблема вернётся.
Насколько безопасна операция Шеде при Halus Valgus? Как и любое хирургическое вмешательство, эта операция может стать причиной развития некоторых осложнений, например, заражения тканей, формирования тромбозов в глубоких венах, ограничения функциональной способности сустава пальца, онемения и отёчности, нарушения нервной связки, асептического некроза головки плюсны.
Отзывы и прогнозы после операции
- Почему нельзя самостоятельно садиться на диету
- 21 совет, как не купить несвежий продукт
- Как сохранить свежесть овощей и фруктов: простые уловки
- Чем перебить тягу к сладкому: 7 неожиданных продуктов
- Ученые заявили, что молодость можно продлить
Развитие осложнений – достаточно редкое явление. Обычно пациенты, независимо от возраста, хорошо переносят операцию. Ещё одним преимуществом этого типа вмешательства считается отсутствие необходимости накладывать жгут и использовать металлические конструкции: во-первых, операцию по Шеде допустимо проводить на пациентах с венозной или артериальной недостаточностью, во-вторых, в дальнейшем не нужно будет снова повторять хирургическое вмешательство для извлечения установленных металлических элементов.
Тем не менее медики относятся к операции по Шеде, как и их комбинации с вмешательством по Брандесу, весьма неоднозначно. Хотя она относится к простым костным вмешательствам, некоторые хирурги считают ею “калечащей”. Из-за того, что в процессе происходит удаление части костного аппарата, в результате нарушается функция переката стопы, при этом укорачивается большой палец ноги. Способность сустава к движению становится более ограниченной. Из-за того, что во время операции по Шеде осуществляется только резекция кости, а связочно-мышечный аппарат остаётся практически незатронутым, со временем патология может развиваться снова, особенно если сопутствующие ранее факторы никуда не исчезли.
Что касается отзывов прооперированных людей, они отмечают длительный процесс восстановления, особенно у пожилых пациентов. В течение нескольких месяцев после вмешательства наблюдаются значительные отёки нижних конечностей, и даже после окончания послеоперационного восстановления пациенты чувствуют некоторые болевые ощущения в суставе. Если вернуться к прежнему образу жизни и прежней обуви, уже через время можно заметить постепенное формирование “косточки” на прежнем месте.
Патологическое состояние стопы, вызванное искривлением сустава большого пальца на ноге, называется Halus Valgus. Заболевание нередко формируется у женщин как в молодом, так и в зрелом возрасте. Оно способно причинить человеку немало неудобств: боль, чувство усталости, отёк, воспаление, деформация стопы, невозможность носить нормальную обувь.
Маловероятно, чтобы такое заболевание напрямую угрожало жизни человека, однако постоянная боль и искривлённый палец явно требуют лечения.
Среди консервативных и оперативных методов более эффективными считаются операции по исправлению вальгусного искривления сустава пальца. Всего насчитывается около 300 видов операций, которые могут затрагивать костную часть, связки, мышцы, по отдельности или вместе.
Простая операция, позволяющая избавиться от “шишки” на суставе – операция Шеде. В процессе хирург, используя специальное долото, отсекает выступающую часть головки первой плюсневой кости, тем самым убирая костный нарост, который контактирует с обувью и причиняет поражённому боль.
Такой тип операции нельзя считать однозначно эффективным для избавления от Halus Valgus, так как сами факторы, провоцирующие развитие искривления, остаются на месте, кроме того, операция практически не затрагивает мышцы и связки, из-за чего неправильное распределение нагрузки может снова стать причиной появления патологии.
В литературе можно найти описание более чем 400 методик оперативного лечения халлюс-вальгуса. В прошлом ортопеды боролись с вальгусной деформацией путем хирургического удаления суставных головок, что приводило к серьезному нарушению функций стопы. Поэтому сегодня врачи предпочитают делать менее травматичные операции.
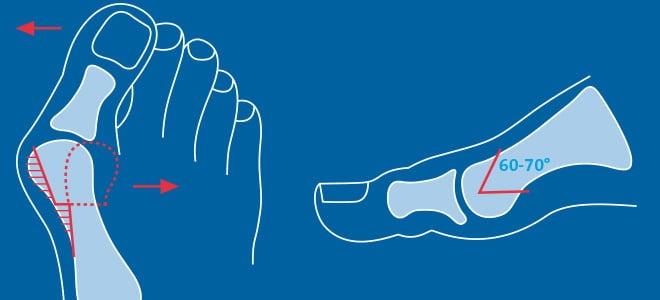
Что такое вальгусная деформация? Вначале Hallux Valgus вызывает искривление только большого пальца стопы. В результате у человека увеличивается нагрузка на головки 2-4 плюсневых костей, что ведет к молоткообразной деформации II-V пальцев. Своевременное хирургическое лечение помогает избежать этого неприятного явления.
Виды операций на стопе
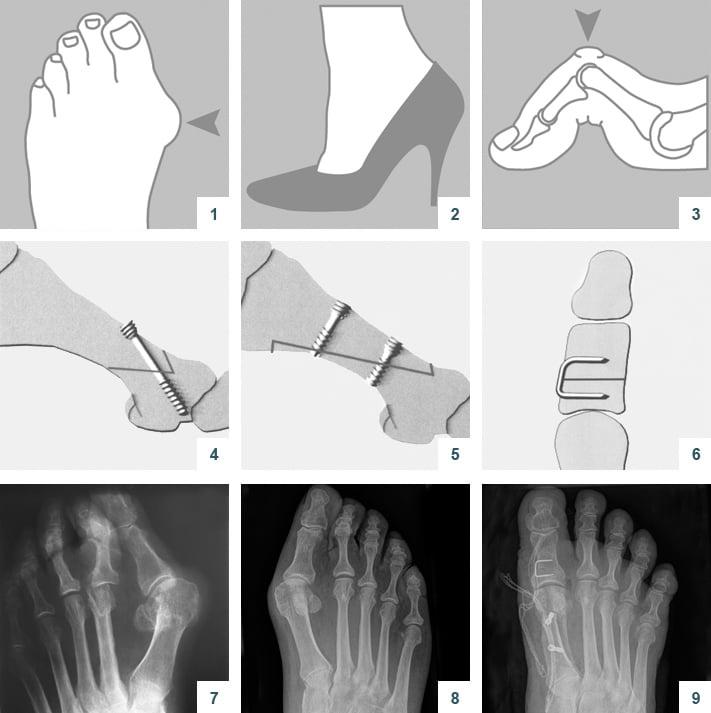
Операции, которые делают при вальгусной деформации, можно условно разделить на малоинвазивные и реконструктивные. Первые менее травматичны, однако эффективны только при экзостозах и начальной деформации. Малоинвазивные хирургические вмешательства выполняют через два-три прокола размером 3-4 мм.
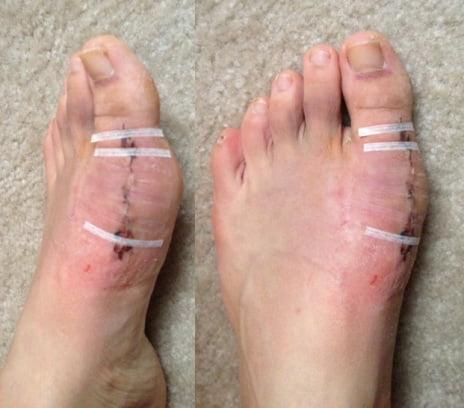
Шрам после вмешательства.
Реконструктивные вмешательства помогают справиться с выраженной вальгусной деформацией, сопровождающейся изменением положения костей стопы. Такие операции более инвазивны и сопряжены с большей травматизацией. Их выполняют через разрез длиной 2-4 см на медиальной поверхности стопы. В ходе хирургического вмешательства врач восстанавливает нормальной положение костей плюсны и фиксирует I плюсне-клиновидный сустав в правильной позиции.
Таблица 1. Виды операций.
| Особенности проведения | Показания | |
| На мягких тканях | Во время операции врач работает только с мышцами, сухожилиями и суставной сумкой. | Hallux Valgus I степени без деформации головки плюсневой кости. |
| На костях | Суть таких хирургических вмешательств заключается в подпиливании костей и/или выполнении остеотомии. | Вальгусная деформация II-III степени. |
| Комбинированные | Подразумевают одновременное удаление костных наростов и пластику связок. | Выраженный Hallux Valgus с нарушением функций стопы. |
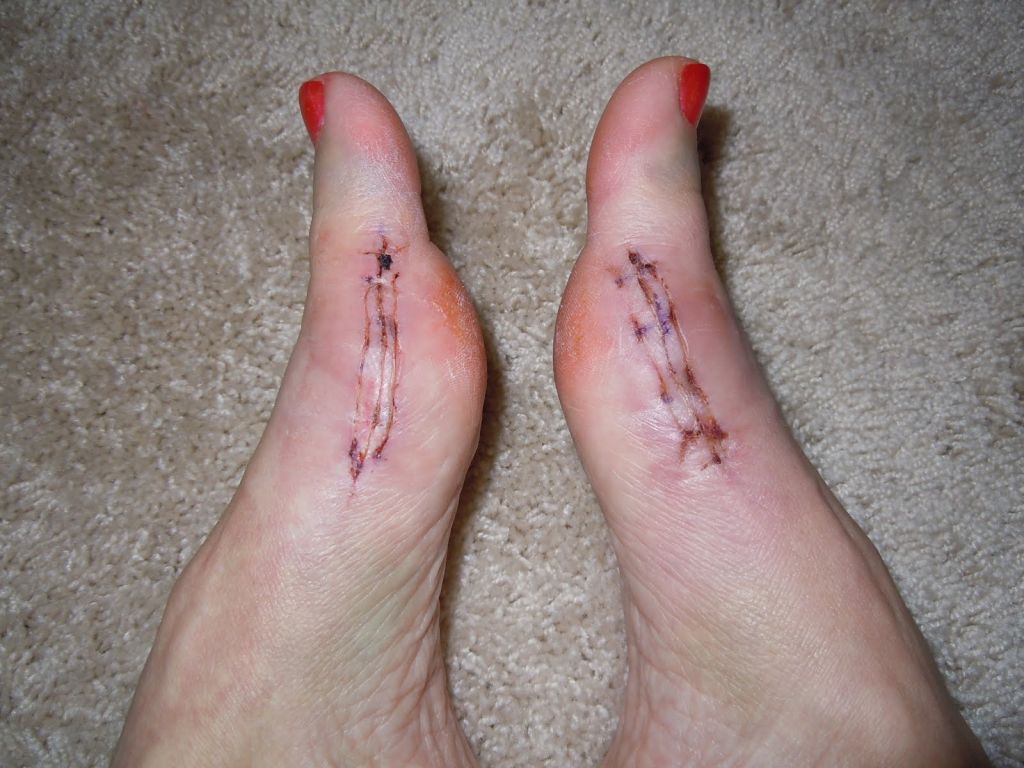
Во время малоинвазивных операций хирург использует микроинструменты, позволяющие выполнять сложные манипуляции со связками и суставной капсулой. При необходимости он подпиливает кости с помощью микрофрез, которые отдаленно напоминают стоматологический инструментарий.
Название хирургических техник
На начальных стадиях болезни врачи стараются делать малоинвазивные операции. После них пациент быстро восстанавливается и уже через 3-4 недели возвращается к привычному образу жизни. При запущенной вальгусной деформации возникает необходимость в более сложных хирургических вмешательствах.
Давайте посмотрим, какие из них чаще всего используют в современной ортопедии.
Наиболее популярна среди всех хирургических вмешательств на мягких тканях стопы. Ее суть заключается в перемещении сухожилия m. adductor halluces на головку I плюсневой кости. Это позволяет сблизить между собой кости плюсны и восстановить нормальный мышечно-сухожильный баланс стопы.
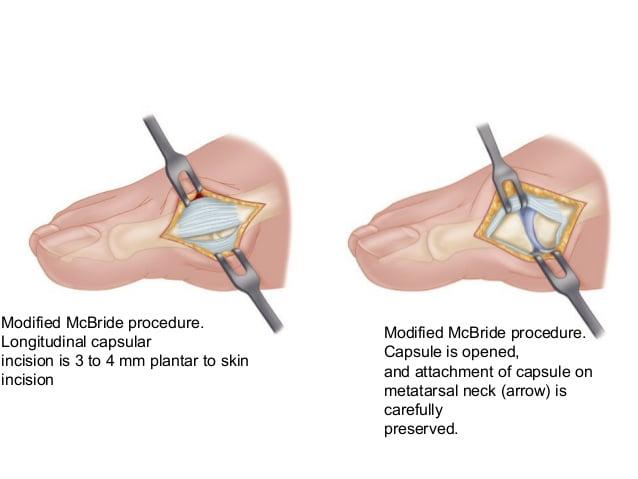
К сожалению, отводящая мышца первого пальца неспособна противодействовать постоянной нагрузке. Именно поэтому частота рецидивов после операции McBride довольно высока. Если человек не устраняет действие провоцирующих факторов – у него вскоре снова развивается Hallux Valgus. Избежать этого помогает ношение ортопедической обуви, отказ от каблуков и тяжелой физической работы.
При ярко выраженных деформациях операцию McBride дополняют остеотомией I плюсневой кости SCARF.
Относится к миниинвазивным операциям. Во время хирургического вмешательства больным выполняют поперечную остеотомию через кожный разрез длиной 1 см. После этого дистальный костный фрагмент смещают в латеральном направлении и фиксируют с помощью специальной спицы.
В ходе операции хирург выполняет V-образую остеотомию. Он перепиливает первую плюсневую кость в области головки, а костные фрагменты соединяет с помощью специальных титановых винтов. Поскольку фиксация очень прочная, в послеоперационном периоде пациент не нуждается в гипсовой иммобилизации.
Отметим, что Chevron-остеотомия эффективна только при незначительной деформации первого пальца стопы. В наше время в ортопедии ее используют все реже. Вместо нее большинство врачей делает Scarf-остеотомию.
Z-образная остеотомия Scarf – это золотой стандарт лечения вальгусной деформации. Она позволяет установить головку плюсневой кости под нужным углом. В ходе хирургического вмешательства врачи также убирают деформацию суставной капсулы и меняют направление некоторых сухожилий.
Когда операции Scarf недостаточно – хирурги делают проксимальную клиновидную остеотомию или артродез.
Важно! У большинства пациентов с вальгусной деформацией врачи выявляют костную мозоль (экзостоз). Нарост локализуется на медиальной поверхности головки I плюсневой кости. Как правило, его удаляют во время всех операций, в том числе и малоинвазивных.
Не путайте спиливание костного нароста с остеотомией. Это две совершенно разные манипуляции. Цель первой – убрать косметический дефект, второй – восстановить нормальное функциональное состояние стопы. Помните, что удаление костной мозоли (операция Шеде) не в состоянии излечить вас от Hallux Valgus.
Артродез при вальгусной деформации
Артродезирование – это полное обездвиживание плюсне-клиновидного сустава путем соединения формирующих его костей. Операцию делают лицам с поперечно-распластанной деформацией и Hallux Valgus с гипермобильностью I плюсне-клиновидного сустава.
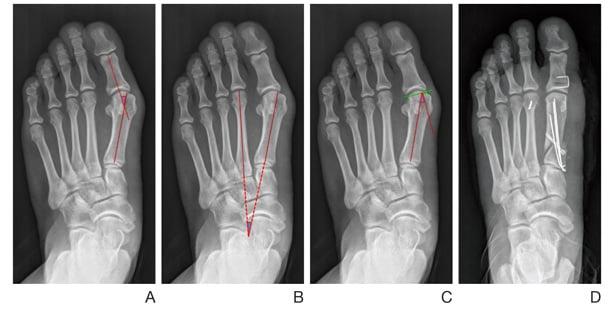
Тест для выявления патологической подвижности:
- пальцами одной руки удерживайте II-V плюсневые кости;
- второй рукой возьмите I плюсневую кость и попробуйте смещать ее в тыльно-подошвенном направлении;
- посмотрите, насколько сильно вам удалось сдвинуть ее с места;
- смещение кости более чем на один сагиттальный размер большого пальца указывает на наличие гипермобильности.
Артродез – это наиболее травматичная операция, подразумевающая полное удаление плюсне-клиновидного сустава. Ее делают только в крайнем случае, когда другие методы оказываются неэффективными.
Операция молоткообразной деформация пальцев ног
Как известно, на поздних стадиях Hallux Valgus сочетается с молоткообразной деформацией II-V пальцев. Она выглядит непривлекательно и негативно сказывается на функциях стопы. Для ее исправления используют целый ряд хирургических вмешательств.

К ним относятся:
- Закрытая редрессация. Суть методики заключается в насильственном исправлении дефекта нехирургическим путем. К сожалению, редрессация дает незначительный эффект, а после нее нередко возникают рецидивы.
- Тенотомия или транспозиция сухожилий. Операции выполняют на связках стопы. Их умелое пересечение или перемещение позволяет исправить молотообразную деформацию пальцев.
- Резекция костей. Во время хирургического вмешательства врачи иссекают основание средней или головку основной фаланги. Это позволяет избавиться от избыточной костной массы и устранить деформацию.
- Остеотомии Вейля или Уилсона. Напоминают операции Scarf и Chevron, однако выполняются на II-V плюсневых костях. Хирурги рассекают их, после чего фиксируют костные фрагменты титановыми винтами.
В лечении молоткообразной деформации наиболее эффективна остеотомия. Именно ее выполняют в самых тяжелых и запущенных случаях.
Восстановительный период
Вставать с постели пациентам разрешают уже на следующий день после операции. Первое время ходить им разрешают только в туфлях Барука.
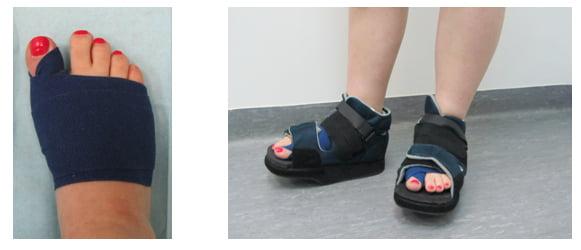
В первые дни после хирургического вмешательства больные находятся под наблюдением лечащего врача. Из стационара их выписывают на 2-3 сутки. Если во время операции человеку накладывали нерассасывающиеся швы – их снимают на 10-14 день.
Что касается обуви, пациентам требуется как минимум 3 месяца носить ортопедические стельки. Надевать каблуки можно лишь спустя полгода после хирургического вмешательства. При этом их высота не должна превышать 6 см.
Цена операции на стопе
Стоимость хирургического лечения зависит от степени деформации, вида и сложности операции, уровня медицинского учреждения и квалификации работающих там специалистов. Удаление экзостоза в Москве стоит от 40 000 до 50 000 рублей. Цены на реконструктивные операции начинаются с 70 000 рублей. Отметим, что в стоимость не входит предоперационное обследование, консультации специалистов, расходные материалы и реабилитация.
Если вы хотите прооперироваться за границей – обратите внимание на Чехию. Лечение там обойдется вам в евро включая реабилитацию. В Германии и Израиле такая же операция будет стоить гораздо дороже.
Современные методы лечения "косточек" на ногах
Современные методы лечения "косточек" на ногах
я уменьшила косточку на одной ноге компресами из голубой глины, но на вторую ногу это не подействовало
Современные методы лечения "косточек" на ногах
Моя мама в прошлом году весной и летом ходила утром по росе босой, после чего шишка уменьшилась.
Наиболее эффективным является ОПЕРАТИВНОЕ ЛЕЧЕНИЕ, которое позволяет произвести коррекцию имеющейся деформации и получить хороший эстетический результат.
Наименее травматичный, позволяющий исправить косметический дефект и избавиться от болевых ощущений способ коррекции вальгусной деформации - по методике Шеде.
Операции по методике Шеде отличаются от традиционных тем, что после операции нет необходимости использовать металлоконструкции, заковывать пациента в гипс и ставить на костыли.
И ничто не мешает оперировать сразу обе стопы.
Одним из достоинств метода является возможность ранней нагрузки на стопы (уже на 2-3-й день после операции можно передвигаться самостоятельно), и, как следствие, минимальный срок пребывания в стационаре.
Операция выполняется под местной анестезией и болезненным является только первый укол. Риск осложнений минимальный.
После операции пациент находится в стационаре 2-3 часа, далее следует амбулаторный период (без гипсовых повязок) в домашних условиях.
Операции выполняют хирурги высшей квалификации, имеющие уже достаточно большой опыт хирургического лечения вальгусной деформации стоп новым малотравматичным способом.
После операции по методике Шеде никогда не было осложнений, которые приводили бы к обездвиживанию или инвалидости. К тому же при этом достигается хороший косметический эффект.
Современные методы лечения "косточек" на ногах
Мне 28, а уже растет шишечка. Приносит огромный дискомфорт при этом. Чувствую, прийдется покупать обувь пошире. У моей мамы кость выросла где-то после 40. Подскажите, неужели только операция поможет?
При начальных признаках деформации возможно использование ортопедических приспособлений (стельки и супинаторы, силиконовые межпальцевые валики, пальцевые корректоры), массаж, лечебная гимнастика.
Наиболее эффективным является оперативное лечение.
Современные методы лечения "косточек" на ногах
У меня росла косточка на левой ноге.
после инсульта. именно этв нога была парализована, косточка полностью исчезла.
Теперь растет надругой ноге и никак с ней не справиться
Современные методы лечения "косточек" на ногах
Операция Шеде - это и есть то самое "отрубание" зачастую половины головки плюсневой кости, на которую падает половина всей нагрузки при ходьбе.
сустава-то нету уже по сути дела.
Судя по Вашему комментарию, можно сделать вывод, что Вы не только не владеете вышеназванной методикой, но даже плохо представляете себе её суть.
Суть операции по Шеде состоит в удалении избыточного разрастания костной ткани и восстановлении конгруэнтности суставных поверхностей плюстнофаланговых суставов с пластикой надкостницы и мягких тканей.
В результате адекватно проведенного оперативного лечения сустав не только остается в целости-сохранности, но и восстанавливается подвижность сустава, которая была нарушена за годы болезни.
Что касаемо принципиальной позиции, то позвольте Вам напомнить, что существует как минимум 300 основных методик коррекции вальгусной деформации без коррекции плоскостопия, которое является основной причиной проблемы.
Также я имею опыт наблюдения больных после коррекции по Шеде на протяжении 7 лет.
Преимущества очевидны – вышеперечисленные осложнения абсолютно исключены, безболезненный послеоперационный период, быстрый восстановительный период, прекрасные отдаленные результаты.
Когда люди приходят ко мне с половиной головки, уже ничего не остаётся
Уверяю Вас, что мои пациенты к Вам не придут, потому что незачем.
Результаты того, что было до операции и что стало после говорят сами за себя.
Или Вы думаете что ко мне приезжают со всех городов России те, кто стали инвалидами на одну ногу, чтобы искалечить вторую? Согласитесь, маловероятно.
В связи с вышеизложенным придется признать Ваш рекламный трюк (продемонстрировавший Вашу недостаточную компетентность в данном вопросе) не удачным и в свою очередь посоветовать Вам не морочить людям голову.
Современные методы лечения "косточек" на ногах
Согласен целиком и полностью, для адекватной хирургии стопы знаний общего хирурга недостаточно, необходимо знать особенности и иметь опыт проведения ортопедических операций.
Поэтому настоятельно рекомендую перед операцией не стесняться поинтересоваться у доктора, есть ли у него соответствующий сертификат и разрешение на этот вид деятельности.
Что касается очереди на март, так знаете ли, в районную поликлинику очередь за талончиками занимают с 5 утра, но это не свидетельство высочайшего качества лечения, а свидетельство того, что там БЕСПЛАТНО.
Именно поэтому я и разместил здесь информацию о НОРМАЛЬНОЙ хирургии стопы по методике Шеде.
Для того, чтобы соотечественники могли узнать о том, что существуют не только методики, предлагаемые бесплатно в бесплатных учреждениях, с массой послеоперационных осложнений и длительным и болезненным послеоперационным периодом. но и другие, менее травматичные и с более быстрым и безболезненным восстановительным периодом.
И что теперь подобные операции, которые делаются во всем цивилизованном мире давным-давно, делаются уже и в России, теперь для такой операции не обязательно ехать за границу.
Только, к сожалению, в России еще очень не многие ортопеды владеют данной методикой.
И для меня гораздо важнее не чье-то единичное субъективное мнение (не понятно на чем основанное), а многочисленные слова благодарности и счастливые лица вылеченных пациентов, которых за 7 лет ортопедической практики было не менее 800.
Кстати, в плане общего развития, очень хочется узнать, на чем основано Ваше такое яростное неприятие этого метода?
Сколько модификаций коррекции по Шеде Вы знаете и сколькими владеете (ну хотя-бы 1 раз оперировали самостоятельно и вели в послеоперационном периоде)?
Я знаю шесть, начиная от Шеде-Каплана.
Коллега, давайте отбросим в сторону тщеславие и тому подобные мелочи, мешающие поступательному движению вперёд. В конце концов наша работа направлена на улучшение здоровья пациентов с неукоснительным соблюдением принципа Nolinocere.
Я всегда готов к конструктивному диалогу, обмену мнениями, опытом и т.д.
Так что если захотите – приезжайте, все расскажу и покажу, хотя бы будете иметь представление о методике Шеде, чтобы в следующий раз не демонстрировать публично своё невежество в данном вопросе и не вводить в заблуждение пациентов.
Современные методы лечения "косточек" на ногах
Сама страдаю этим недугом, купила мазь, "Стоп-боль" называеться восполение снимает в основе: пчелинный яд - но ногу не разогревает, в аптеке не продаеться если интирестно где взять пишите [email protected] Так вот избавилась от боли быстро и кость начила уходить - когда сверху смотришь уже не видно, а с боку заметно. Надеюсь на полное востонавление.
Современные методы лечения "косточек" на ногах
Просто нет слов! Сколько эмоций! Но полное ощущение непонимания того, о чём я писал. Именно так и происходит с хирургией стопы в стране: всё, что делаю Я - идеально, остальное - отстой! Именно поэтому так много неудач в лечении деформаций переднего отдела. Об остальном вообще промолчу, нет смысла говорить тому, кто даже понимать не хочет. Ради интереса - ссылка (http://www.plastic-surgeon.ru/operations/others/1274/2878/). Кому надо, тот сам всё поймёт. А книжку всё же прочитайте, она небольшая. На Фрунзенской еще есть. Искренне желаю удачи в непростом деле хирургии стопы.
Re: Современные методы лечения "косточек" на ногах
а скажите пожалуйста, у меня экзостоз в области колена, врачи говорят, что нужно резать, вскрывать коленную капсулу, после чего две недели в больнице и месяц в гипсе, а можно ли мне сделать операцию в этом месте по этой методике Шеде? за ранее Спасибо
Re: Современные методы лечения "косточек" на ногах
А можно поинтересоваться, у меня экзостоз на ноге в области колена, врачи говорят что надо резать, вскрывать коленную капсулу, после чего две недели лежать в больнице под наблюдением и месяц еще в гипсе ходить, а можно как-нибудь обойтись без этого? и возможно ли в этом месте проаперировать по методике Шеде?
Текущее время: 03:06. Часовой пояс GMT +4.
Читайте также:


