О и х образные деформации коленных суставов
Момент выполнения ребенком первых шагов – радостное и волнительное время для родителей и близких малыша. Но именно в этот период важно проявлять особое внимание к развитию нижних конечностей детей. Приобретённая деформация нижних конечностей появляется через 1 – 1,5 месяца после начала хождения.
Момент выполнения ребенком первых шагов – радостное и волнительное время для родителей и близких малыша. Но именно в этот период важно проявлять особое внимание к развитию нижних конечностей детей. Приобретённая деформация нижних конечностей появляется через 1 – 1,5 месяца после начала хождения.
Причинами данного нарушения могут быть:
• рахит
• наследственная патология мышечной и костной систем
• нарушения осанки
• плоскостопие
• поражение нервной системы (параличи, парезы).
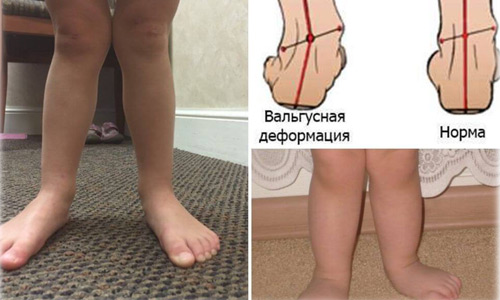
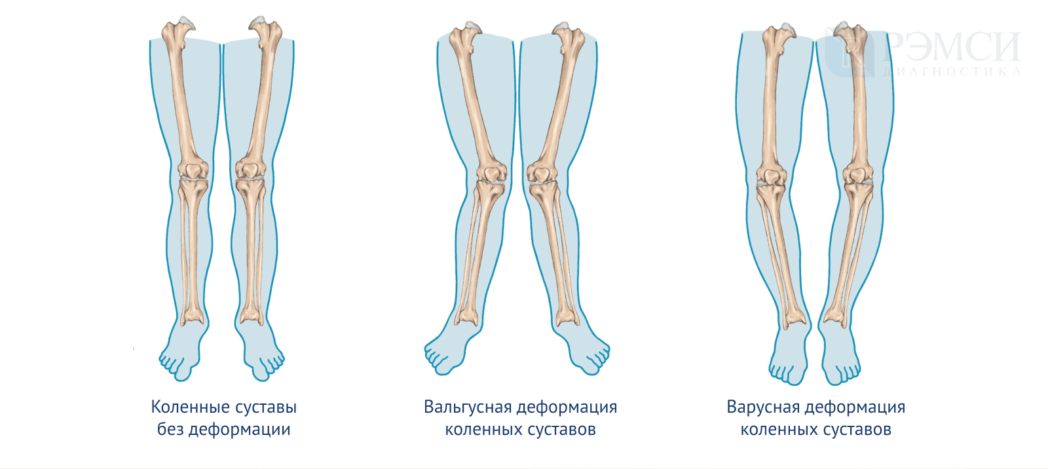
Х-образная (вальгусная) деформация визуально:
• В положении стоя, при плотно-сжатых коленях, расстояние между лодыжками превышает 4 см.
• Деформация коленных суставов. Связки растянуты с внутренней стороны, колено теряет стабильность. Возможно переразгибание в коленных суставах
• Стопы деформируются (плосковальгусная стопа – заваливается внутрь, плоскостопие). При большем искривлении одной конечности, возникает искривление позвоночника
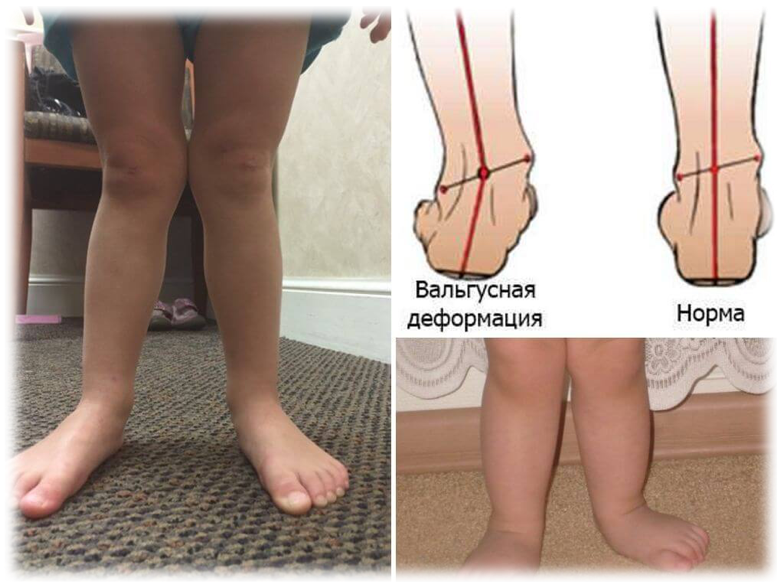
О-образная (варусная) деформация визуально:
• У стоящего ребёнка с плотно сжатыми стопами в норме нет промежутка между коленями
• Растягиваются наружные связки
• Происходит поворот бедра кнаружи, нижняя треть голени внутри.
• Развивается плосковарусная стопа – заваливается на наружный край.
• Колени не разгибаются в полном объёме
• При ассиметричной деформации – искривление позвоночника

До какого возраста можно исправить Х-образную (вальгусную) и О-образную (варусную) деформации конечностей у детей?
Исправить положение можно до 14 лет.
Как исправить? Читаем дальше. Уверенна, у вас все получится, ведь если вы читаете эти строки, значит на правильном пути.
Коррекция должна быть комплексной и включать в себя:
1. Массаж. При деформации нижних конечностей – один из самых главных пунктов коррекции. Сначала выполняется общий массаж с акцентом на поясничную зону и нижние конечности. На ногах выполняется дифференцированный массаж.
2. Лечебная физкультура. Упражнения проводятся ежедневно. Правильно подобранный комплекс позволяет улучшить гибкость связок, силу мышц, увеличить подвижность суставов, нормализовать тканевый обмен, кровообращение.
3. Коррекция основного заболевания
4. Ортопедические мероприятия (шины, укладки, специальная обувь)
5. Физиокоррекция
Отсутствие коррекции может вызвать:
1. Постоянные боли в ногах, спине
2. Нарушение осанки (сколиоз)
3. Остеохондроз
4. Артроз
5. Укорочение конечностей
6. Деформацию таза, голеностопных и коленных суставов.
Профилактика деформаций нижних конечностей
1. Не следует ставить ребёнка на ноги до 9 месяцев
2. Исключить развитие рахита
3. Покупать правильную обувь. Задник детских ботинок должен быть на 3-4 см. выше, чем пятка. Подошва должна хорошо гнуться. Обязательное условие – наличие супинатора
4. Делать массаж стоп
Также не следует игнорировать плановые осмотры ортопеда, хирурга, невролога.
Быстро выздороветь при деформации нижних конечностей невозможно. Только комплексная коррекция, работа квалифицированного специалиста по детскому массажу и лечебной физкультуре и выполнение всех рекомендаций дадут положительный эффект. Дорогу осилит идущий!
Понедельник-Пятница 12:00—20:00
Суббота, Воскресенье — выходные
Болезни костей и суставов широко распространены в мире. Они могут развиться в любом возрасте, чаще им подвержены пожилые люди. Однако существует группа заболеваний, которые являются врожденными или приобретенными в раннем детстве. Примером служит вальгусная деформация коленных суставов. Выраженное искривление ног видно невооруженным глазом, оно затрудняет передвижение и приводит к инвалидности. Деформация коленей в детском возрасте поддается лечению. Поэтому заболевание стоит диагностировать на ранних стадиях. Лечением данной болезни занимается хирург-ортопед.
Что такое вальгусная и варусная деформация коленных суставов
Варусная деформация – это О-образное искривление коленей. Причина его развития в слабости костной системы. Как и вальгусное искривление, варусная деформация может произойти в любом возрасте. При обеих патологиях требуется лечение у ортопеда.
Причины возникновения вальгусной деформации у детей
Вальгусная деформация коленных суставов – это не самостоятельное заболевание, а следствие какого-то патологического состояния. Искривление всегда возникает на фоне патологии костей. К причинам развития деформации колен относятся:
- Врожденные аномалии сустава.
- Нехватка витамина Д.
- Повышенные физические нагрузки в период роста костей.
- Травмы колена.
- Дефицит кальция в организме.
- Хронические болезни суставов.
- Лишний вес.
Вальгусная деформация коленных суставов у детей часто возникает на фоне рахита. Эта болезнь характеризуется недостаточным поступлением в организм холекальциферола – витамина Д. Из-за дефицита этого вещества костная ткань становится не до конца окрепшей. В результате любые физические нагрузки в детском возрасте приводят к искривлению крупных суставов, особенно – коленного сочленения. Чаще всего деформация становится заметной к 2-3 годам, когда походка малыша уже сформирована.
К врожденным аномалиям относят укорочение бедренных мышц, искривление костей голени и недоразвитие коленного сустава. При выявлении этих пороков развития необходимо своевременно начать лечение у ортопеда и контролировать физические нагрузки, чтобы деформация не прогрессировала.
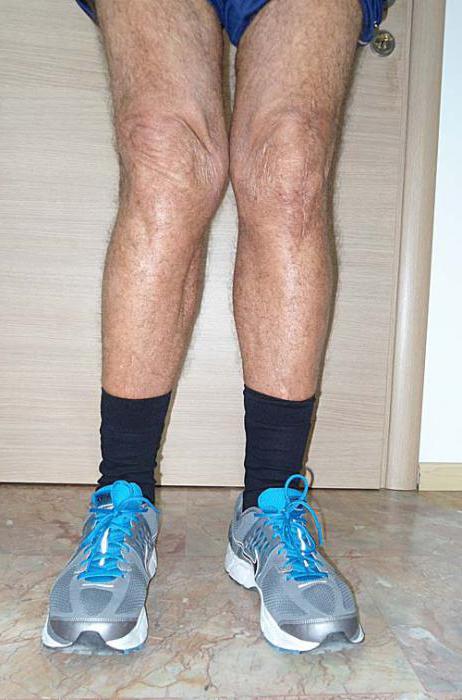
Из-за большого давления на коленные суставы искривление может возникнуть и у детей, не страдающих рахитом и аномалиями развития. Дело в том, что хрящевая и мышечная ткань растет медленнее, чем кости. Поэтому скелетная мускулатура и связочный аппарат оказываются слабее. Постоянные нагрузки приводят к постепенной деформации костей голени и бедра.
Искривление коленей у взрослых
В некоторых случаях может возникнуть вальгусная деформация коленных суставов у взрослых. Чаще это происходит у людей, страдающих гипотрофией мышц бедра. Слабость мускулатуры ног может возникнуть после перенесенных неврологических патологий, таких как инсульт.
Факторами риска развития вальгусного искривления коленей являются патологии суставов и костей. Среди них – хронические воспаления коленного сочленения (артриты). Чаще всего они возникают на фоне травм или инфекционных поражений. Еще одна распространенная патология, приводящая к деформации, это гонартроз. Она характеризуется изменением структуры хрящевой ткани. К специфическим патологиям, вызывающим деформацию коленей, относят подагру, болезни Бехтерева, ревматоидный артрит и другие системные поражения соединительной ткани.
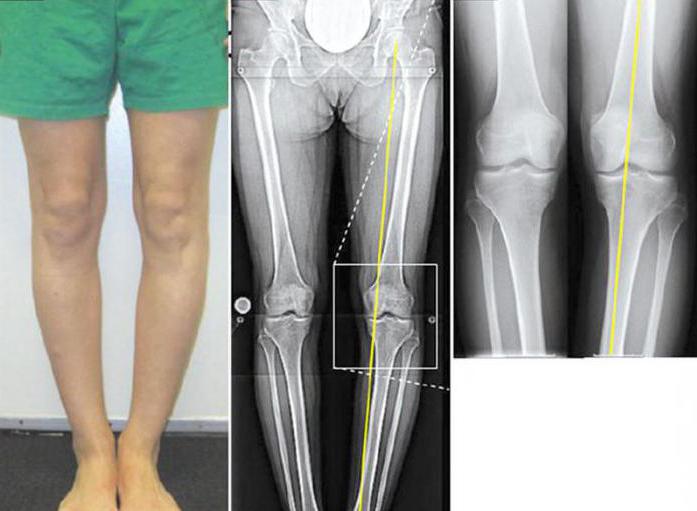
Стадии вальгусного искривления
Вальгусная деформация коленных суставов подразделяется на несколько стадий. Это зависит от расположения механической оси относительно латерального мыщелка. Установить степень искривления можно по рентгенологической картине. Кроме того, врач замеряет: на сколько градусов голень отклонена кнаружи. Выделяют следующие стадии деформации:
- Легкая степень. Характеризуется тем, что механическая ось, проведенная вдоль всей ноги, расположена вдоль центра латерального мыщелка бедренной кости. Голень при этом отклонена кнаружи на 10-15 градусов. Кроме того, механическая ось проходит через середину наружной половины мыщелка большой берцовой кости.
- Средняя степень. Механическая ось ноги затрагивает наружную часть латерального мыщелка бедра. Угол отклонения голени составляет 15-20 градусов. Кроме того, ось касается наружного мыщелка большеберцовой кости только с краю.
- Тяжелая степень. Характеризуется тем, что коленный сустав остается за пределами прохождения механической оси ноги. Голень отклонена кнаружи более чем на 20 градусов.
Установление стадии вальгусной деформации колена необходимо. От степени выраженности искривления зависит лечебная тактика.
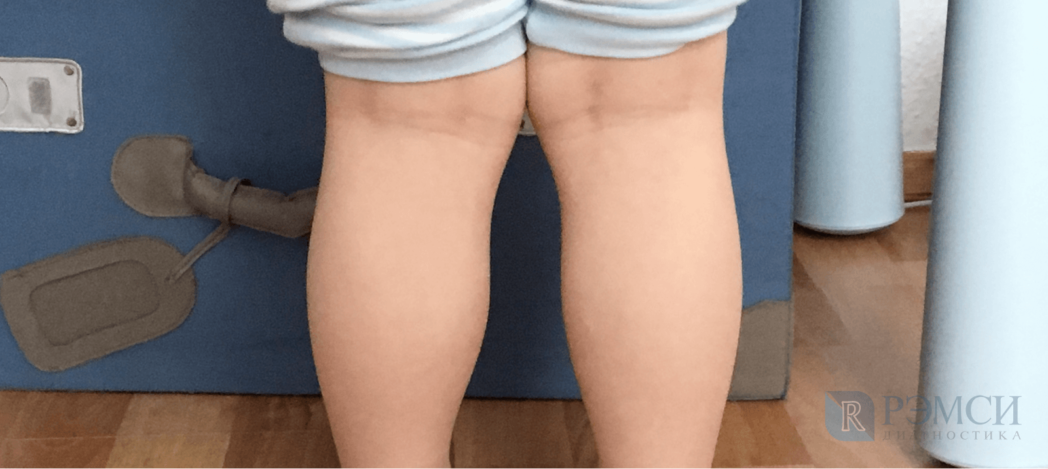
Симптомы деформации коленей у детей
Родители часто задают вопрос о том, когда начинает проявляться вальгусная деформация коленных суставов у детей? Возраст ребенка важно учитывать при постановке диагноза. Ведь у детей до 2 лет небольшая деформация коленей считается вариантом нормы. Это объясняется возрастными особенностями мышечной системы. К симптомам вальгусной деформации коленей относят:
Важно вовремя заметить, что у ребенка имеется вальгусная деформация коленных суставов. Фото подобного искривления можно увидеть на медицинских сайтах или в литературе по детской хирургии и ортопедии. Если изменение формы ног напоминают наблюдаемую на изображениях патологию, стоит обратиться к врачу.
Кроме перечисленных признаков, отмечаются симптомы основного заболевания. При рахите у детей раннего возраста наблюдается облысение затылочной области, уплощение живота и грудной клетки. Большой родничок на голове долгое время не зарастает. Рахит часто сочетается с анемией, проявляющейся побледнением кожного покрова, слабостью. Вальгусной деформации больше подвержены дети, имеющие повышенную массу тела.
Диагностика вальгусного искривления коленей
Каким образом выявляется вальгусная деформация коленных суставов? Рентген считается основным методом диагностики искривления ног. После получения снимков врач проводит механическую ось ноги и определяет ее положение. Если линия отклонена от середины коленного сустава, значит, имеется искривление. Чтобы заподозрить патологию, достаточно посмотреть на форму ног ребенка и измерить расстояние между щиколотками при сомкнутых голенях и стопах. По рентгенологической картине измеряется еще один показатель – угол отклонения костей. Если он составляет более 10 градусов, то искривление имеется.
Помимо выявления деформации следует установить ее причину. Для этого проводят лабораторную диагностику. Важно определить уровень кальция и фосфора. Для исключения суставных патологий выполняют биохимический анализ крови. Оценивают такие показатели, как наличие С-реактивного белка, ревматоидного фактора, уровень мочевой кислоты.

Вальгусная деформация коленного сустава: лечение патологии
Своевременная помощь врача при вальгусной деформации может привести к полному исправлению формы ног и остановить дальнейшее искривление. При выраженном отклонении коленей выполняют хирургическое вмешательство. К консервативным методам лечения относят:
- Массаж и ЛФК.
- Физиотерапевтические процедуры.
- Ношение ортопедической обуви и специальных фиксаторов коленного сустава.
Кроме того, важна этиотропная терапия. Дети до 3 лет должны получать витамин Д и проводить время на солнце. Взрослым, у которых отмечается дефицит кальция, назначают этот минерал в виде таблеток.
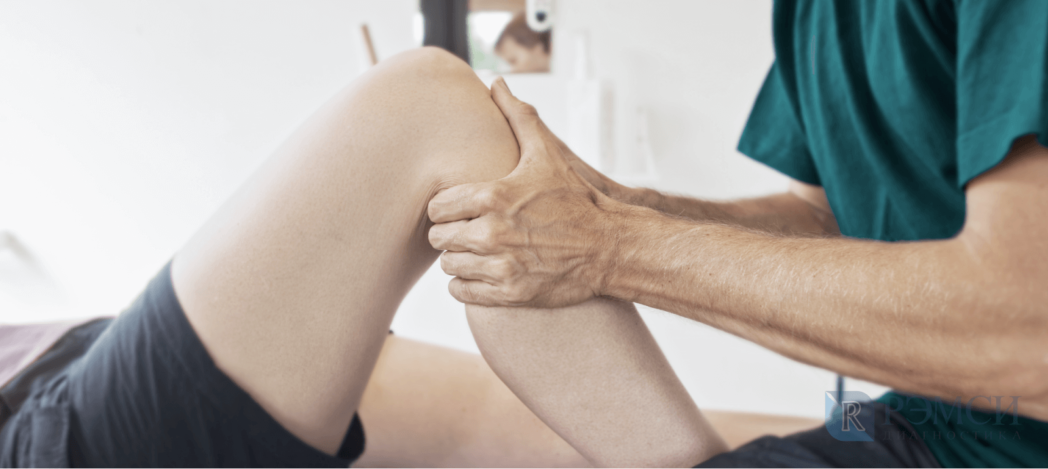
Массаж при искривлении коленей у детей
Одним из главных методов лечения является массаж. Вальгусная деформация коленных суставов на ранних стадиях у детей способна полностью исчезнуть благодаря механическому воздействию на мышцы и ЛФК. Курс массажа должен составлять 2-3 недели. Затем делают перерыв на 1-2 месяца. После чего курс процедур снова повторяют. Массаж заключается в поглаживании и растирании поясницы, крестцового отдела, задней поверхности голени и бедра. Затем выполняются различные пассивные движения в ноге, направленные на изменения положения сустава. Во время массажа необходимо особое внимание уделять внутреннему мыщелку. Следует стараться постепенно привести его в нормальное положение.
Лечебная физкультура при искривлении коленей
Физические упражнения играют важную роль при такой патологии, как вальгусная деформация коленных суставов у детей. Лечение дает положительный эффект. В комплекс упражнений входят: активные сгибательные и разгибательные движения в суставах, вращение ног. Рекомендуется ходить на носочках, приседать с разведенными коленями, сидеть по-турецки. Регулярные упражнения и массаж приводят к исправлению формы ног к 4-5 годам.
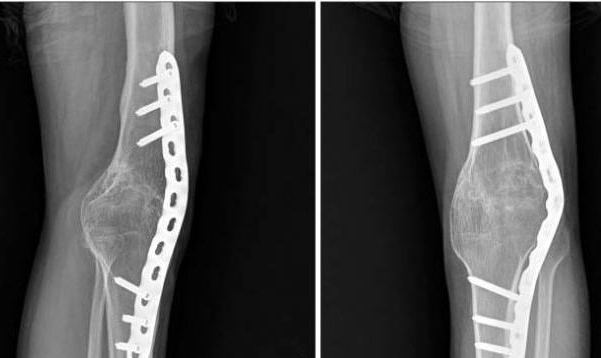
Хирургическое лечение деформации
Оперативное лечение показано при тяжелой степени деформации. Подобный метод выполняют, если другие способы не дали результата. Хирургическое лечение заключается в искусственном переломе кости и фиксации сустава в нужном положении. Однако подобные операции нельзя выполнять в период интенсивного роста.
Профилактика искривления коленных суставов
Чтобы вальгусная деформация коленных суставов не развилась, стоит соблюдать профилактические меры. К ним относятся:
- Употребление продуктов питания и витаминных комплексов, богатых кальцием.
- Введение профилактической дозы витамина Д с 1 месяца до 3 лет.
- Ежедневные прогулки с ребенком.
- Рациональные физические нагрузки.
Взрослым рекомендуется контролировать массу тела, при появлении болей в суставах обратиться к врачу.
Рассказываем о причинах, способах диагностики и методах лечения деформации коленных суставов.

У многих людей проблемы с суставами колена и бедра начинаются в пожилом возрасте. Это связано с разрушением костей и истончением хрящевой ткани. Но деформация коленного сустава, в отличие от артрита или старых травм, проявляется и в детском возрасте, и даже может быть заложена ещё в период беременности.
Что такое искривление коленного сустава?
Искривлённые колени — одно из самых распространённых ортопедических заболеваний. Из-за него меняется походка, появляется косолапость. Ощущается постоянная боль в коленях. Простые прогулки приносят дискомфорт и усталость. Лёгкая деформация не приносит боли при обычной жизни, и носит исключительно эстетический характер.
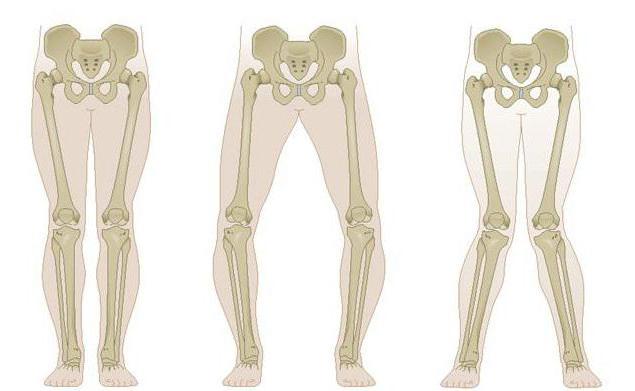
При деформации колено смещается внутрь или наружу, что приводит к разворачиванию бедра и голени, изменению угла опоры и искривлению костей ноги. Врачи различают два вида деформации:
- вальгусная — колени выворачиваются внутрь, силуэт ног похож на букву Х;
- варусная — колени смещаются наружу, ноги напоминают букву О.
Заболевание делится также по степени проявления:
- лёгкая, при которой отклонение ноги не превышает 15 градусов;
- средняя, которая характеризуется углом ноги в 15-20 градусов и смещением механической оси ноги к краю кости;
- тяжёлая, при которой угол голени превышает 20 градусов, а колено находится за пределами механической оси ноги.
Причины деформации коленного сустава
Заболевание может развиться в разные стадии жизни: до рождения, в детстве и у взрослого человека. Врождённая аномалия формы коленей проявляется, если у матери во время беременности:
- было отравление токсическими веществами,
- происходили частые стрессовые ситуации,
- присутствовало лечение антибиотиками,
- были проблемы с эндокринной системой.
Если же ребёнок родился здоровым, то у него есть шанс заболеть деформацией суставов в следующих случаях:
- при недостатке кальция и витамина D в пище,
- при избыточной массе тела,
- на фоне хронических или врождённых болезней хрящевой и костной ткани,
- при долгом ограничении движения,
- при слишком ранней попытке научиться ходить.
Из-за недостатка питательных веществ кости и хрящи становятся более мягкими и хрупкими. Если ребёнок рано встанет на ноги, которые ещё не будут приспособлены держать его вес, то суставы неизбежно искривятся.
У взрослого человека есть несколько путей приобретения этого заболевания:
- переломы ног со смещением,
- разрыв связок и вывих одного и того же колена несколько раз,
- повреждения и заболевания хрящевой ткани.
Конечно, при недостатке витаминов и минералов в питании проблемы с коленями появятся и у взрослого. Однако на уже развитых суставах риск получить серьёзное искривление куда ниже, чем во время роста.
Как диагностировать и лечить?
Врач увидит сильную деформацию коленного сустава при визуальном осмотре. Для этого он измерит расстояние между щиколотками (при вальгусной деформации) или коленями (при варусной) в расслабленном состоянии. Если у него появится подозрение на патологию, то он назначит полноценные обследования коленей и костей таза:
- рентген,
- ультразвуковая диагностика,
- МРТ суставов ноги,
- КТ таза и коленей.
В редких случаях, при запущенной стадии болезни нужно сделать снимки поясничного и крестцового отделов позвоночника.
Если болезнь проявилась после травмы или развития патологий суставов, врачам придётся поработать с первичным заболеванием. Здесь уже могут понадобиться снимки позвоночника, общий и биохимический анализы крови, а также исследования синовиальной жидкости.
Лечение деформации включает в себя физиотерапию и массаж, использование ортопедической обуви, лёгкую лечебную физкультуру, изменение диеты. Могут назначить хондропротекторы и противовоспалительные препараты. В тяжёлой стадии искривление исправляют хирургическим путём.
Избавиться от болезни-причины необходимо, так как кривизна ног приведёт к тяжёлым последствиям. Нарушается строение не только нижних конечностей, но и всего тела. Деформация коленного сустава имеет множество последствий: от плоскостопия до сколиоза и серьёзных искривлений позвоночника. Боль в коленях и пояснице будет усиливаться со временем, разовьётся быстрая усталость и утомляемость при ходьбе.
Профилактика искривления коленных суставов
Первую профилактику следует проводить ещё матери: она должна тщательно следить за своим питанием и приёмом лекарств во время беременности. При возможности, нужно провести это время в чистом районе, а не в центре города. Следует избегать любого взаимодействия с токсическими веществами: красками, растворителями, инсектицидами.
В первые годы ребёнок должен получать достаточное количество кальция и витамина D, регулярно бывать на свежем воздухе. Не следует ограничивать его движения или, наоборот, пытаться посадить или поставить на ноги раньше, чем он сам будет готов это сделать. Если у него есть врождённая склонность к слабым суставам, следует наблюдаться у специалиста. Возможно, он посоветует коррекцию питания или физической активности.
Взрослому человеку достаточно вести здоровый образ жизни, регулярно делать хотя бы лёгкую гимнастику, полноценно питаться и носить удобную обувь. Берегите себя от травм, вовремя лечите инфекционные заболевания.
Для предотвращения развития уже имеющейся деформации следуйте рекомендациям врача: принимайте назначенные препараты, используйте ортопедическую обувь, занимайтесь лечебной физкультурой. Обязательно следите за своим питанием, чтобы в нём присутствовало достаточное количество витаминов и минералов. Эти действия не только помогут при проблемах с суставами, но и избавят от множества других неприятных симптомов.
И не откладывайте визит к врачу, если вы или ваш ребёнок почувствовали боль в колене и изменение походки. Деформация коленного сустава намного проще лечится на начальной стадии, когда проблемы ещё почти незаметны.

В Первой части моей курсовой работы на тему "Хатха-йога для исправления вальгусной деформации коленных суставов (х-образных ног)" были рассмотрены анатомическое строение ноги, коленного сустава и стопы и установлено, что структурами, поддерживающими коленные суставы, являются мышцы, сухожилия и связки ног, как снаружи, так и внутри бедра. Был сделан вывод, что равномерно развивая и держа в правильном тонусе мышцы, отвечающие за колени и те, что крепятся к сводам стоп, возможно поддерживать в правильном структурном состоянии колени, стопы, и, в целом, ноги.
В статье "Х-образные ноги у ребенка" мы выяснили почему не стоит переживать если у вашего ребенка присутствуют дефекты ног, будь то х-образные ноги или о-образные ноги, а так же разобрались что основной причиной деформаций коленных суставов является несоответствие тонусов внутренних и внешних мышц, связок и сухожилий ног.
Как становится понятно из предыдущих частей, для исправления Х-образных ног (вальгусной деформации суставов) необходимо:
- Активировать и развивать своды стоп
- Пробуждать внутренние мышцы бедра
- Укреплять все тело полностью, а не только проблемную область.
Общую формулу исправление вальгусной деформации коленных суставов можно описать следующим образом:
Р + В + У = исправление вальгусной деформации
Где:
Р - растяжка и освобождение тканей вокруг костей,
В - выравнивание костно-мышечной системы,
У - укрепление новой оптимальной структуры опорно-двигательного аппарата с помощью функциональных упражнений хатха-йоги.
Все нижеописанные упражнения необходимо делать в зоне комфорта пациента, ему не должно быть больно.
Растяжка, выравнивание и устанавление оптимального фундамента для стоп и сводов стоп
1) Растяжка и укрепление стоп и пальцев ног (см. рис. 11). Сядьте на своды стоп как показано на фотографии, аккуратно отклоняйтесь назад продолжая сидеть на стопах и при этом поднимая как можно выше колени, хорошо потянитесь в этом положении. Затем приподнимаясь на носки, растягивая заднюю поверхность ступни, добавьте интенсивности вытяжению стопы, дотронувшись коленями пола.

2) Поднятие и опускание пяток (см. рис. 12). Это упражнение привносит новую оптимальную модель движения и положительно влияет на ткани передней и задней стороны ступни, укрепляя их. При выполнении этого упражнения необходимо следить чтобы своды стоп не падали, а лодыжки с внутренней стороны были подтянуты и выровнены с наружними лодыжками, умышленно поднимайте пальцы ног. Следовательно, когда вы выполняете упражнение, поднимая и опуская пятки, работа будет происходить уже с новой моделью движений, новой структурой тела.

Не допускайте переразгибания ступней в верхней точке подъема (см. рис. 13). Центральные линии стоп, идущие от центра щиколотки ко второму пальцу ноги должны оставаться параллельны друг другу.

ВЫРАВНИВАНИЕ
Выравнивание стоп
Для выравнивания стоп и ре-моделирования сводов стоп необходимо:
- Поставить ноги на ширину тазобедренных суставов. Центральная линия стопы должна находиться ровно под верхней передней повздошной остью (см. рис 14).
- Центральные линие стоп должны располагаться строго параллельно друг другу.
- Поднимите пальцы ног и разведите их как можно дальше. Опустите большие пальцы ног, затем внутреннюю часть пятки, потом опустите мизинцы на пол и, наконец, внешние части пяток.
- Обратите внимание, что на правой картинке (показано стрелкой на рис.15) левая лодыжка модели слегка завалена, в этом случае необходимо подкорректировать положение, слегка подтянуть арку стопы и больше надавить на внешнюю часть пятки.



На рисунке 16 слева показаны стопы без терапевтического воздействия, а справа с терапевтическим воздействием. Выполняя асаны во время своей практики пациент должен держать стопы в активном выровненном положении, описанном выше, а для усиления воздействия во время выполнения асан стоя стоит держать пальцы ног поднятыми вверх. Уже через несколько недель такой практики заметен тонус стоп и со временем исправление плоскостопия до абсолютно здоровых стоп.
Выравнивание лежа
Для выравнивания стоп у пациентов, которые не могут долго стоять по тем или иным причинам, хорошо работает поза лежа, со стопами расположенными на стене так же, как это было бы на полу. Для дополнительной активации мышц, между голенями, между брюшками мышц, помещается блок.
Для выравнивания следуйте всем вышеописанным принципам расположения стоп под повздошными косточками, параллельно друг другу. Подтяните пальцы ног на себя и прижмите к стене в последовательности: большие пальцы ног, затем внутренняя часть пятки, мизинцы и, в завершение, внешние части пяток.
Растяжка, выравнивание и укрепление икры, бедра и подколенных связок одновременно

- Растягивание четырехглавой мышцы бедра (см. рис 17). Встаньте прямо, центральная линия стопы под верхней передней подвздошной остью. Захватите лодыжку одноименной рукой и притяните ее к ягодице, но сделать это необходимо так, чтобы центральная линия стопы шла в одну линию с большеберцовой костью, являясь как бы ее продолжением, не перетягивайте стопу внутрь, как это часто ошибочно делают. Если стопа перетянута, свернута, это смещает связки и сухожилия с внешней и внутренней стороны стопы и лодыжки. Когда мы тянем таким образом четырехглавую мышцу, связки и сухожилия колена так же тянутся не равномерно, что может привести к травме и не способствует терапевтическому выравниванию, которое мы преследуем. При выполнении этого упражнения мы применяем все принципы выравнивания стоп описанные выше, активируйте пальцы, подняв их вверх. Между бедрами для дополнительного терапевтического воздействия и выравнивания необходимо удерживать и сжимать блок.
- Растяжка задних мышц ног (см. рис. 18) Встаньте прямо, пятки на полу, Центральные линии стоп под верхними передними подвздошными остями. В этом положении приподнимите и поставьте плюсны стоп на смотанный в рулон коврик или покрывало, что помогает лучше растянуть ткани подошв стоп. Тяните пальцы ног вверх к себе, следите за 4мя углами стоп, как это описано выше (большие пальцы ног, внутренняя часть пятки, мизинцы, внешние части пяток), подтягивайте своды стоп и выравнивайте лодыжки. Между голенями и коленями можно расположить блоки для дополнительной активации, как это будет описано ниже. Наклонитесь к прямым ногам так, как это делается в уттанасане. Здесь мы растягиваем, выравниваем и одновременно укрепляем новые оптимальные структурные модели тела.


Укрепление новой костно-мышечной системы
Создавая новую структуру ног, ее необходимо продолжать укреплять более сложными асанами. Данные упражнения укрепляют стопы колени и, в целом, тело.

Приседания с руками на бедрах (см. рис. 20)
- Оставайтесь в позиции описанной выше в разделе Тадасана. Поднимите пальчики ног на себя и, удерживая их в таком состоянии, но при этом равномерно распределяя вес тела и заземляя четыре точки стоп, начинайте медленные приседания.
- Медленно сгибайте колени до комфортного угла и разгибайте их, выпрямляясь до комфортной высоты. Движения плавные, спина в нейтральном положении, убрать по возможности прогибы и не сутулится, вытянуть позвоночник в одну ровную линиию, для этого разверните плечи и поставьте кисти рук на бедра, лопатки не зжимайте, опускайте их шире и вниз, убирайте плечи от ушей. Копчик подкрутите вниз и, приседая, тянитесь им по направлению к полу.
- Важное значение для всего тела имеют поднятые своды стоп (благодаря натянутым на себя пальцам), это постепенно меняет всю позицию тела в лучшую сторону. Следите за активными и выровненными стопами, подтянутыми лодыжками, сводимыми голенями и вращаемыми и разводимыми бедрами.
Вариация Джангха-шакти-викасака (укрепление бедер) Усиливаем тренировку за счет вытяжения рук вперед, применяя упражнение Сукшма-Вьяям.
- Оставайтесь в позиции описанной выше в разделе Тадасана. Между ногами для выравнивания зажаты кирпичи.
- Вытяните руки вперед, параллельно полу. Глубоко вдохните носом, задержите дыхание, и сгибайте медленно колени до тех пор, пока бедра не окажутся параллельно полу. Спина прямая. (см. рис. 21)
- На выдохе через нос медленно поднимитесь. Для начала упражнение выполняется 5 раз.

Другие асаны йоги для исправления вальгусной деформации ног
В соответствии с рекомендациями Б.К.С. Айенгара [8] для исправления дефо-рмации ног в ежедневную практику необходимо включить нижеследующие асаны. Перед тренировкой делайте растяжку и выравнивание описанные выше.
Асаны стоя
Все асаны стоя необходимо выполнять с натянутыми наверх пальцами ног для активации сводов стоп.
Триконасана.
Паривритта Триконасана
Уттхитта Паршваконасана
Паривритта Паршваконасана
Вирабхадрасана I
Вирабхадрасана I I
Вирабхадрасана I I I
Ардха Чандрасана
Уттхитта Хаста Падангуштхасана
Паршваттанасана
Прасарита Падоттанасана I
Прасарита Падоттанасана I I
Паригхасана
Уштрасана с кирпичами между ног
Уткатасана с кирпичами между ног
Падангуштхасана с кирпичами между ног
Падахастасана с кирпичами между ног
Уттанасана с кирпичами между ног
Асаны сидя:
Джану ширшасана
Ардха Баддха Падма Пашчимоттанасана
Трианг Мукхаикапада Пашчимоттанасана
Краунчасана
Упавиштха Конасана
Убхая Падангуштхасана с кирпичами между ног
Урхва Мукха Пашчимоттанасана с кирпичами между ног
Асаны лежа:
Джатхара Паривартанасана
Супта Падангуштхасана
Анантасана
Прогибы:
Шалабхасана с кирпичами между ног
Шпагаты:
Хануманасана
Самаконасана
Супта Тривикрамасана
Перевернутые асаны:
Халасана с кирпичами между ног
Адхо Мукха Шванасана с кирпичами между ног
Рекомендации от автора Лидии Саввиной:
Кинезеологи считают, что х-образные ноги напрямую связаны с проблемами в тонком кишечнике и печени, напряженные органы тянут на себя внешние мышцы бедра, поэтому помимо ежедневного выполнения асан пациенту необходимо:
- обязательно почистить свой организм от паразитов,
- избавиться от любых видов аллергий, поскольку именно они сигнализируют о том, что в жкт имеются проблемы
- правильно питаться согласно своей конституции (традиционная китайская, тибетская медицина или аюрведа), чтобы не провоцировать плохое пищеварение и опять же аллергию
Читайте также:


