Нимулид при артрозе коленного сустава
Своевременное лечение артроза — возможность избежать тяжелых осложнений в виде постоянных болевых синдромов в области колена или полной утраты подвижности сустава.
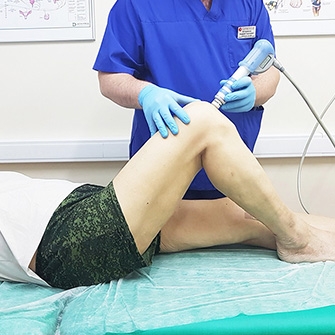
Процедуры ударно-волновой терапии призваны помочь разрушить солевые отложения, снять боль, повысить подвижность сустава, улучшить кровообращение в проблемной зоне.
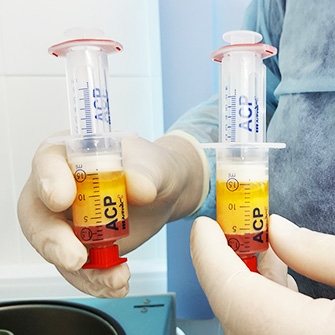
Внутрисуставное введение лекарственных препаратов может быть актуальным для восстановления разрушенного хряща сустава и его смазки, стимулирования регенерации тканей.
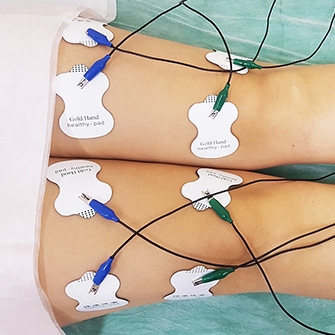
Электростимуляция дает возможность устранить болевые ощущения и восстановить мышечный тонус с помощью воздействия электрическими импульсами.
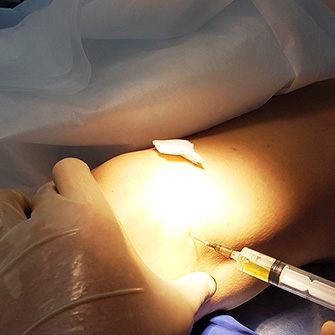
Внутрисуставное ведение лекарственных препаратов непосредственно в патологический очаг призвано помочь ускорить эффект лечения, устранить острые боли, снять отек и воспаление.
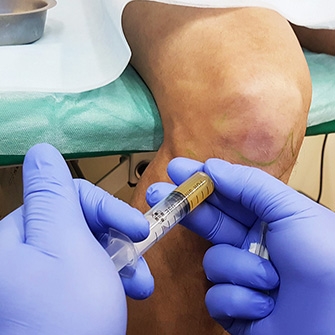
Как это может помочь и в каких случаях может применяться.
Здоровый человек воспринимает способность к ходьбе и бегу как нечто естественное и простое. Но те, кому доводилось сталкиваться с болезнями опорно-двигательного аппарата, знают, сколько жизненных сложностей несет временное или постоянное ограничение подвижности. Между тем каждый второй человек старше 50-ти лет страдает от воспаления суставов, а артроз коленного сустава — одна из главных причин потери трудоспособности у российских женщин и мужчин.
Причины артроза коленного сустава
Это крайне распространенная патология, которая чаще встречается у женщин преклонного возраста, страдающих избыточным весом. Однако порой деформирующий остеоартроз наблюдается и у молодых подтянутых мужчин: толчком к развитию заболевания становится спортивная травма, вызванная избыточными нагрузками в тренажерном зале.
Помимо этого, гонартроз возникает по следующим причинам:
- переломы ног и вывихи коленных суставов;
- травмы менисков;
- воспалительные заболевания суставов (ревматизм, подагра, болезнь Бехтерева и т.д.);
- нарушение обмена веществ;
- врожденная слабость связочного аппарата (гипермобильность суставов);
- наследственная предрасположенность к артрозу коленного сустава.
Гонартроз может развиться у любого из нас — эксперты отмечают, что это следствие (как ни парадоксально) увеличения средней продолжительности жизни населения: наши суставы выходят из строя раньше, чем мы ощущаем себя пожилыми людьми и отказываемся от активности.
Артроз никогда не возникает внезапно. Первый симптом, возникающий задолго до разгара болезни, — незначительные боли в колене при ходьбе, усиливающиеся при подъемах и спусках по лестнице. Неприятные ощущения, как правило, появляются в начале движения, исчезают после непродолжительной прогулки, а после длительной нагрузки на сустав — возвращаются вновь.
Со временем, если артроз не лечить, симптомы усугубляются — боль становится непрерывной, движения в коленном суставе все больше ограничиваются, а колено увеличивается в размерах. Врачи советуют не тянуть с визитом в больницу уже при появлении первых неприятных ощущений. Это позволит обойтись без длительного и дорогостоящего лечения: при развитии заболевания избавиться от него становится все сложнее.
Выделяют три степени артроза коленного сустава:
- 1 степень гонартроза — это промежуток от первых симптомов болезни до появления костных деформаций, которые заметны при осмотре или на рентгеновских снимках. При этом колено может изменить свою форму и в первые месяцы артроза, но за счет скопления жидкости в суставе (это явление называется синовитом). 1 степень гонартроза преимущественно характеризуется болью разной интенсивности, возникающей при движении.
- 2 степень артроза коленного сустава сопровождается неприятными ощущениями при малейших нагрузках, хрустом в колене при ходьбе и приседаниях и уменьшением подвижности сустава. На рентгене видны разрастания костной ткани по краям сустава и сужение суставной щели. Внешне колено при 2 степени гонартроза также выглядит деформированным и увеличенным в размерах.
- При 3 степени гонартроза хрящевой ткани внутри сустава почти не остается, а при тяжелой форме остеоартроза кости срастаются между собой, что приводит к полной обездвиженности больной ноги. Человеку с таким заболеванием сложно принять положение, в котором боль стихает — нарушается сон, а без костыля или палки передвигаться становится невозможно.
Установить степень артроза коленного сустава способен только врач после изучения рентгенограммы: известны случаи, когда слабовыраженные симптомы, характерные для первой степени, сопровождаются далеко зашедшим разрушением внутрисуставного хряща.
Если диагностика выявила гонартроз, необходимо ответственно подойти к предстоящему лечению. Не стоит рассчитывать, что компрессы или мази из ближайшей аптеки позволят решить проблему — эта болезнь требует комплексного подхода и соблюдения рекомендаций специалиста.
Лекарственные препараты важны в лечении гонартроза, особенно в ситуациях, когда требуется экстренно снять симптомы острой боли и уменьшить воспаление. С этой целью врачи назначают нестероидные противовоспалительные средства (НПВС): диклофенак, индометацин, нимесулид и другие. Для борьбы с тяжелым воспалительным процессом назначаются стероиды, а для улучшения состояния хрящевой ткани — хондропротекторы и сосудорасширяющие лекарства. Все эти препараты прописывают как в таблетированной форме, так и в виде кремов, мазей, инъекционных растворов (при любой степени тяжести артроза коленного сустава).
Отдельного упоминания заслуживает метод плазмолифтинга — введение обогащенной тромбоцитами плазмы крови пациента в пораженный артрозом коленный сустав. Эта методика успешно применяется в спортивной медицине, где особое внимание уделяется быстрому восстановлению опорно-двигательного аппарата.
Операционные вмешательства различной степени инвазивности призваны не только облегчить симптомы болезни, но и устранить ее причины.
- Пункция. Чтобы избавиться от лишней жидкости в полости сустава, хирурги прибегают к пункции — такое малоинвазивное вмешательство уменьшает воспаление и восстанавливает подвижность колена.
- Артроскопия. Если артроз требует проведения хирургической операции (обычно — при 2 степени тяжести), она может быть выполнена эндоскопически — эта методика не требует рассечения полости сустава, а все манипуляции осуществляются тонкими гибкими инструментами под контролем микровидеокамеры. Артроскопия подразумевает очистку суставных поверхностей от фрагментов разрушенной хрящевой ткани.
- Околосуставная остеотомия — более травматичное вмешательство. В ходе операции одна из костей, формирующих коленный сустав, распиливается, а затем фиксируется вновь, но уже под другим углом. Такой подход позволяет перераспределить нагрузку на колено, что снижает болевой синдром и повышает подвижность колена. Околосуставная остеотомия применяется обычно при 1 и 2 степени остеоартроза коленного сустава.
- Эндопротезирование подразумевает замену коленного сустава на биосовместимую конструкцию, обеспечивающую прежний объем движений. Это сложное хирургическое вмешательство требует продолжительной реабилитации, поэтому, как правило, на него решаются пациенты с 3 степенью гонартроза.
Но все же любая операция — серьезное испытание для организма, поэтому люди, страдающие артрозом коленного сустава, предпочитают консервативное лечение. Практика показывает, что физиотерапевтические и кинезиологические методы, а также изменение образа жизни приводят к ощутимому улучшению, с минимизацией использования фармацевтических препаратов.
- Ударно-волновая терапия (УВТ) применяется в российских клиниках уже 20 лет. В ходе процедуры врач воздействует на пораженную область аппаратом, генерирующим радиальные акустические волны (2000–4000 импульсов на одну процедуру). Терапевтический эффект достигается за счет активации кровоснабжения в области сустава и стимуляции процессов восстановления костной и хрящевой тканей.
- Миостимуляция подразумевает воздействие на окружающие сустав мышцы импульсами слабого тока, благодаря чему увеличивается подвижность в больной ноге, стихают боли, повышается выносливость к физическим нагрузкам.
- Фонофорез — комбинация ультразвуковой терапии и воздействия лекарственных средств, которая весьма эффективна при гонартрозе. Известно, что в норме через кожу всасывается всего 5–7% препарата в форме мази, геля или крема. При фонофорезе высокочастотные вибрации разогревают ткани коленного сустава и улучшают усваивание лекарства, что дает возможность сэкономить на дорогих медикаментах, получив при этом хороший результат.
- Озонотерапия. Воздействие активным кислородом на ткани обладает противовоспалительным и обезболивающим эффектом, посредством чего при артрозе коленного сустава можно отказаться от приема гормональных препаратов или снизить их дозировку.
Консультация с диетологом и последующее лечение избыточного веса и ожирения — эффективное дополнение основных методов борьбы с артрозами любой локализации. Похудение снимает нагрузку на суставы и облегчает занятия ЛФК у тучных людей. Нередко радикальное лечение ожирения — бариатрическая операция — позволяет снять диагноз у людей, долгие годы страдавших гонартрозом.
Врачи-ортопеды рекомендуют подумать о здоровье коленей еще до того, как вы впервые ощутите боль в этой области. Рекомендации просты: следить за весом, тщательно выбирать подходящую обувь, рационально подходить к физическим тренировкам, заниматься плаванием (оно снимает нагрузку со всех суставов одновременно), избегать переохлаждения ног и отказаться от курения.
Боли в суставах — повсеместная проблема пациентов и молодого, и зрелого возраста, поэтому многие московские клиники предлагают разнообразные услуги по лечению артроза коленного сустава и других заболеваний опорно-двигательного аппарата. Залог победы над гонартрозом — рациональный выбор медицинского учреждения, ведь без грамотного врача и современного оборудования вы рискуете бессмысленно потратить и деньги, и время, тогда как болезнь продолжит прогрессировать. Аргументами в пользу клиники являются приемлемые цены в прейскуранте, ее репутация и отзывы пациентов, месторасположение, арсенал предлагаемых методик и условия обслуживания.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-013822 от 27 января 2017 года, выдана Департаментом здравоохранения города Москвы.
Однажды научившись ходить, мы начинаем воспринимать эту способность как нечто обыденное. Однако заболевания опорно-двигательного аппарата заставляют нас пересматривать отношение к двигательной активности, а порой — прилагать колоссальные усилия, чтобы ее восстановить. Особенно часто объектом лечения становятся коленные суставы.
Как сохранить подвижность на долгие годы и что делать, если двигательная активность снизилась из-за артроза колена? Давайте разбираться по порядку.
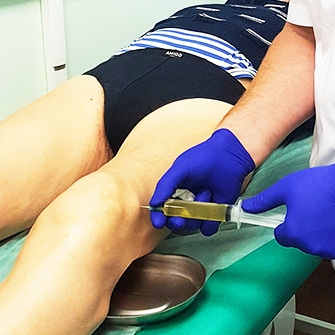
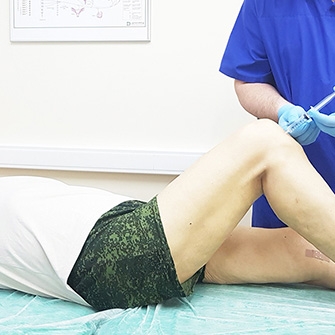
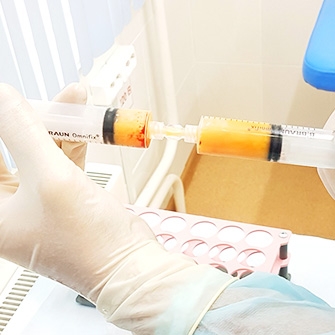
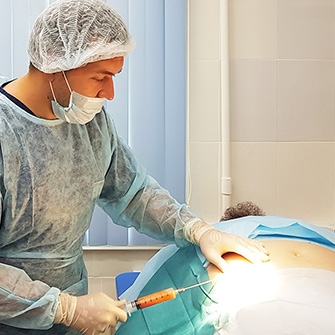
Причины остеоартроза коленного сустава
Остеоартроз колена, или гонартроз, — патология дегенеративно-дистрофического характера, поражающая и деформирующая все структуры сустава, в конечном итоге приводящая к утрате его подвижности. Гонартрозом страдает 15–30% населения планеты, но, несмотря на развитие медицины, статистика не улучшается. Артроз коленного сустава — это болезнь лишнего веса, наследственности, возраста и образа жизни. Заболевают им преимущественно пожилые люди, особенно часто — тучные женщины старше 40 лет. Болезнь провоцирует чрезмерная нагрузка на колени. После 65-ти лет, когда коленный хрящ сильно изнашивается, в том числе по причине гормональных изменений, гонартроз в той или иной степени наблюдается у 65–85% людей. Возможны и врожденные дефекты коленного сустава, ведущие к заболеванию в раннем возрасте, например, недостаточность внутрисуставной смазки. Любые травмирующие воздействия на колено, включая хирургические операции, повышают риск развития гонартроза. В группу риска также входят люди, занятые однообразным физическим трудом, и спортсмены.
Не следует путать артрит и артроз, это разные заболевания, хотя артрит может сопутствовать артрозу и даже помогать его выявить на ранней стадии. Артрит — это воспаление сустава, как правило, острое, а остеоартроз — медленное истощение и разрушение хрящевой и костной ткани, протекающее в хронической форме.
Выделяют три степени тяжести артроза коленного сустава. Чем раньше будет выявлено заболевание, тем проще его будет лечить.
Чаще всего пациенты обращаются за помощью при второй степени гонартроза, некоторые — уже ближе к третьей. Особенно это характерно для пожилых людей, привыкших к тем или иным недомоганиям, считающих происходящее возрастными издержками и склонных бессистемно применять народные средства.
Терапия должна быть комплексной и последовательной, с соблюдением всех рекомендаций врача. Первая попавшаяся мазь, на время снимающая боль, здесь в принципе помочь не в состоянии. Схема лечения подбирается индивидуально — в зависимости от клинической картины и набора методик, доступных в конкретном медицинском учреждении. Лучше, если это будет специализированная ортопедическая клиника или современный медицинский центр с опытными ортопедами.
Консервативное лечение артроза коленного сустава сводится к двум основным составляющим: медикаментозной и физиотерапевтической. Их обязательно дополняют диета, лечебная физкультура и ортопедическая поддержка.
Препараты для лечения артроза коленного сустава
Терапевтические методы
Огромное количество разнообразных методов свидетельствует о внимании современной медицины к патологиям коленного сустава и сложности их лечения.
- УВТ. Наиболее прогрессивный метод неинвазивного лечения заболеваний опорно-двигательного аппарата. Ударно-волновая терапия способствует рассасыванию фиброзной ткани и удалению солевых отложений, снимает воспаление, улучшает кровоток, повышает эластичность связок. Процедура почти безболезненна, напоминает аппаратный массаж, длится 10–40 минут. При гонартрозе необходим курс из 4–10 процедур в зависимости от степени тяжести заболевания. Воздействие ударными звуковыми волнами осуществляется локально, с помощью компактного излучателя.
- Плазмотерапия (плазмолифтинг сустава).Это инъекции в сустав собственной плазмы крови пациента, богатой тромбоцитами. Эффективно снимают воспаление, активизируют регенерацию суставных хрящей. Курс состоит из 4–6 процедур, которые проводятся 1–2 раза в неделю.
- Миостимуляция. Воздействие электрическими импульсами позволяет снять спазмы и предотвратить атрофию мышц вокруг пораженного сустава. Способствует восстановлению двигательной активности и снижению болевых ощущений.
- Фонофорез. Физиотерапевтический метод, использующий свойства ультразвука и лечебных мазей. При артрозе коленного сустава выполняется, например, с гидрокортизоном, оказывающим выраженное противовоспалительное и болеутоляющее действие. Ультразвук способствует лучшей проницаемости кожных покровов и быстрому всасыванию медикаментозных средств.
- Озонотерапия. Озон обеспечивает противовоспалительный и обезболивающий эффект. Этот вид терапии обычно назначается при противопоказаниях к приему медикаментозных средств.
- Массаж (в т.ч. лимфодренаж) и мануальная терапия. Курс массажа из 5–10 сеансов назначают при отсутствии воспалительных процессов. Полезен лимфодренажный массаж, предотвращающий скопление жидкости в суставе. Мануальная терапия сочетает поглаживания и растирания с движениями сустава. Наиболее эффективна после сеанса лечебной физкультуры.
- Сероводородные, радоновые и скипидарные ванны. Обладают обезболивающим и противовоспалительным действием, позитивно влияют на опорно-двигательный аппарат в целом. Сероводородные и радоновые ванны являются элементом санаторно-курортного лечения, скипидарные могут быть организованы в домашних условиях по назначению врача.
- Гирудотерапия. Медицинские пиявки, поставленные вокруг поврежденного сустава, снимают отечность и оказывают обезболивающее действие. В их слюне содержатся биоактивные вещества, стимулирующие процессы регенерации тканей. Эффективность лечения можно оценить после трех процедур. Лечение пиявками эффективно на начальной стадии артроза, эффект держится до одного года.
- ЛФК. Лечебная физкультура необходима для предотвращения атрофии мышц и застойных явлений в суставе. Первые упражнения делаются по утрам, часто в постели. Далее следует выполнять небольшой комплекс упражнений еще 3–4 раза в день. Полезно плавание.
- Иглорефлексотерапия. Если сустав еще не деформирован, иглоукалывание может восстановить его подвижность за счет снятия отека и боли.
- Механотерапия. Упражнения с применением тренажеров, позволяющих разрабатывать суставы эффективно, но без чрезмерных перегрузок. Самый популярный вид механотерапии — велотренажер. Рекомендуется в период реабилитации после лечения запущенного артроза, в качестве профилактики болезней суставов. Назначается индивидуально в зависимости от веса, возраста, истории болезни.
- Вытяжение суставов. Полость сустава и суставная щель могут быть увеличены методом механического вытяжения. Развитие артроза после курса этих процедур замедляется.
- Диетотерапия. Должна быть направлена на снижение веса, чтобы уменьшить нагрузку на колено, улучшить обмен веществ, предотвратить отложение солей, обеспечить питание хрящевой ткани.
- Ортопедическое лечение. Использование специальных стелек для обуви, наколенников и тростей позволяет снять излишнюю нагрузку с больного сустава и облегчить ходьбу.
Консервативное лечение способно затормозить развитие гонартроза коленного сустава на долгие годы, но иногда все же требуется хирургическое вмешательство.
Оперативное вмешательство направлено не столько на снятие симптомов заболевания, сколько на устранение его причин. Применяется при 2–3 степенях тяжести артроза.
- Пункция.Это откачивание жидкости из суставной полости с помощью шприца. В результате снижается давление на сустав, восстанавливается подвижность, уменьшается воспаление. Процедура проводится амбулаторно. Данный метод относится к малоинвазивному вмешательству.
- Артроскопия. Если требуется очистить сустав от элементов разрушенных хрящей, проводится эндоскопическая операция под контролем микровидеокамеры. Такое вмешательство переносится легче, чем традиционное хирургическое, и не требует длительной реабилитации.
- Околосуставная остеотомия. Метод классической хирургии. Деформированное колено распиливается для придания ему правильной формы и фиксируется при помощи аппарата Илизарова или металлических пластин. Остеотомия требует нескольких месяцев реабилитации.
- Эндопротезирование. Замена больного сустава биосовместимой (обычно титановой) конструкцией, позволяющей вернуть пациенту нормальную подвижность. Реабилитация может занять около года.
Врачи-ортопеды советуют бережно относиться к коленным суставам, если вы находитесь в группе риска. После 40 лет следует следить за своим весом, избегать физических перегрузок и травм, носить удобную обувь на небольшом устойчивом каблуке, заниматься плаванием.
Московские медицинские центры готовы предложить самый широкий спектр услуг по лечению опорно-двигательных заболеваний, в том числе и артроза коленного сустава. Залогом успеха будет сочетание квалификации врача и наличие современного оборудования, например аппарата ударно-волновой терапии. Конечно, выбирая место для длительного комплексного медицинского наблюдения, приходится учитывать цены на процедуры, а также отзывы пациентов. Месторасположение медицинского центра для больных с ограничениями двигательной активности тоже немаловажно.
Лицензия № ЛО-77-01-008730 от 06 августа 2014 г. выдана Департаментом здравоохранения города Москвы.

Что такое остеоартроз?
Какие суставы болят при остеоартрозе?
При остеоартрозе могут болеть и крупные и мелкие суставы.
Крупные суставы: чаще всего поражаются коленные и тазобедренные, реже поражаются локтевые, плечевые и голеностопные суставы.
Мелкие суставы: наиболее часто страдают суставы спины и шеи ( межпозвонковый остеохондроз), и пальцы на ногах и руках.
Остеоартроз может поражать только один сустав ( моноартроз), а может быть и одновременное поражение многих суставов – генерализованный остеоартроз, который наиболее часто развивается в пожилом возрасте ( особенно у женщин после менопаузы).
Как остеоартроз повреждает суставы?
Как проявляется остеоартроз?
Можно ли избежать остеопороза?
Как предупредить остеоартроз?
Первичная профилактика ( у здоровых людей) – начинается в детском возрасте. Необходимо следить за осанкой детей и правильной позой за столом. С возрастом – следить за весом тела и правильным чередованием нагрузки и разгрузки суставов. Вторичная профилактика ( для предупреждения обострений заболевания) – соблюдение оптимального режима физической активности, и периодическое, 1-2 курса в год, применение хондропротекторов ( препарат Кондронова).
Как ослабить боль без лекарств?
При острой боли -
1.Ограничить ( временно) движения, вызывающие нагрузку на суставные хрящи.
2.Избегать фиксированных поз ( периодически менять положение тела).
3.Чередовать периоды двигательно йактивности суставов (30 -60 минут на ногах) с периодами покоя (5 -10 минут отдыха), разгружая суставы ( лежа, сидя, в воде).
При уменьшении болей -
4.Вести активный образ жизни – не спеша ходить не менее 40 минут в день по ровной местности, и не менее 20-40 минут тренировать мышцы, окружающие сустав. Лечебная физкультура при остеоартрозе должна проводиться без статических и без продольных нагрузок, и не должна вызывать усиление болей в суставе.
Физиотерапия ( тепловые и водные процедуры, ультразвук, магнитотерапия, лазеротерапия и т.д.) применяется только при отсутствии противопоказаний, которые устанавливает врач. У некоторых больных эффективны иглорефлексотерапия, курортное лечение и массаж, но только вне обострения болезни.
Следует помнить о коварстве водных процедур при остеоартрозе – тело человека расслаблено и может произойти чрезмерная резкая нагрузка на сустав, которая вызовет резкую боль.
Какие лекарства быстро облегчают боль?
Как лечить остеоартроз?
Лечение остеоартроза направлено на восстановление суставных хрящей, на уменьшение или устранение боли, и на улучшение функции суставов ( подвижности).
Несвоевременное лечение остеоартроза приводит к их полной неподвижности, и потребности в хирургическом протезировании суставов.
Что делать при болях в суставах?
Что такое НИМУЛИД?
Как лекарственный препарат НИМУЛИД борется с болью, воспалением и лихорадкой?
НИМУЛИД является ненаркотическим анальгетиком-антипиретиком и селективным нестероидным противовоспалительным средством последнего поколения ( преимущественный ингибитор циклооксигеназы 2-го типа). Циклооксигеназа 2-го типа — это фермен
т, который во время болезни вырабатывает простагландины. Простагландины – это вещества, участвующие в развитии чувства боли, воспаления и повышения температуры тела. НИМУЛИД уменьшает выработку простагландинов и оказывает лечебное действие.
Обладает ли НИМУЛИД какими-либо другими видами действия на организм?
НИМУЛИД является также ингибитором РАПП-рецепторов, фосфодиэстеразы 4-го типа и металлопротеаз.
РАПП-рецепторы ( рецепторы активации пролиферации пероксисом) — это регуляторы воспалительного процесса.
Фосфодиэстераза 4-го типа – это фермент, который разрушает цАМФ ( вещество-регулятор), предупреждающий развитие спазмов гладкой мускулатуры ( кровеносных сосудов головного мозга и полых органов – мочеполовой системы, дыхательных и желчевыводящих путей). Также цАМФ способствует развитию противовоспалительного и противоаллергического действия за счет увеличения образования кортизола в надпочечниках и ограничения выброса гистамина – фактора развития аллергии. НИМУЛИД сохраняет цАМФ, устраняет спазмы, препятствует развитию аллергии и приступов бронхиальной астмы.
Металлопротеазы – это ферменты, содержащие различные металлы, и разрушающие межклеточное вещество ( соединительную ткань стенок кровеносных сосудов и суставных хрящей).
НИМУЛИД укрепляет стенки капилляров ( при гриппе и других простудных заболеваниях и интоксикациях), и защищает хрящи.
При каких видах боли целесообразно использовать препарат НИМУЛИД?
НИМУЛИД целесообразно использовать при таких болях, причиной которых является повышение образования простагландинов и снижение уровня цАМФ. Это – боль в суставах, головная боль, мигрень, боль в горле, боль в ухе, зубная боль, мышечные боли ( в том числе при простудных заболеваниях), болезненные месячные, боли при гинекологических воспалительных заболеваниях, боль в животе, боль при переломах костей, послеоперационная боль, боль при ревматических заболеваниях, боль при травме мягких тканей ( ушибы, растяжения), боль в шее и в спине при остеохондрозе, боль при невралгиях и невритах.
Как долго длится обезболивающее действие препарата НИМУЛИД?
Эффект НИМУЛИДА развивается через 5-10 минут, достигает максимума через 1,5 — 2,5 часа и длится до 12 часов.
Поэтому НИМУЛИД обычно принимают два раза в день.
Как долго можно принимать препарат НИМУЛИД с целью уменьшения боли? Препарат НИМУЛИД может использоваться сколь угодно долго ( дни, недели, месяцы и даже годы). Однако, если боль сохраняется в течение нескольких дней, Вам обязательно нужно обратиться к врачу для выяснения причины боли и получения квалифицированных рекомендаций по их лечению.
Существуют ли какие-то другие показания для использования препарата НИМУЛИД?
НИМУЛИД можно применять при заболеваниях, сопровождающихся повышением температуры тела свыше 38,50С ( или при менее высокой, но тяжело переносимой температуре). Жаропонижающее действие начинает развиваться спустя 5-10 минут после приема препарата НИМУЛИД и длится 8-12 часов. Прием 1 таблетки препарата предупреждает приступ подагры.
Как правильно принимать препарат НИМУЛИД?
НИМУЛИД можно принять однократно ( при острой боли, или при повышении температуры тела) или принимать длительно.
При необходимости – НИМУЛИД можно принимать неограниченно долго ( пожизненно). Привыкания к нему не возникает.
Гель НИМУЛИД наносят на участок тела с максимальной болезненностью тонким слоем ( не втирая).
При необходимости приема препарата внутрь — за один раз принимают одну таблетку ( при массе тела свыше 60-70 кг – две таблетки). При необходимости прием препарата можно повторить в такой же дозе через 12 часов. Максимальная доза – 4 таблетки в сутки. Для ускорения и усиления эффекта целесообразно измельчить таблетку перед приемом внутрь и запить ее стаканом воды.
При длительном приеме препарат принимают по 1-2 таблетки утром и по 1 таблетке вечером ( не более 4 таблеток в сутки).
Возможны ли нежелательные явления при применении препарата НИМУЛИД?
Обычно препарат НИМУЛИД не вызывает побочных эффектов даже при длительном приеме по 4 таблетки в сутки. В крайне редких случаях может быть чувство дискомфорта в верхней части живота, кожный зуд, повышение артериального давления, отеки, головокружение и сонливость. В этой ситуации нужно уменьшить в два раза дозу препарата, а если указанные явления не пройдут в течение 12-24 часов, то следует прекратить дальнейший прием препарата и обратиться к провизору в аптеку где был приобретен препарат или к врачу. Обязательно сохраняйте упаковку препарата до окончания использования всего препарата из этой упаковки.
Что может произойти при передозировке препарата НИМУЛИД?
Случаи передозировки препаратом НИМУЛИД не описаны. Для прекращения его действия необходимо смыть остатки геля с кожи или промыть желудок ( выпить два-три стакана прохладной воды и вызвать рвоту нажатием на основание языка) не позднее, чем через 15-20 минут после приема препарата внутрь и обязательно вызвать врача.
При каких ситуациях следует проконсультироваться у врача до начала лечения препаратом НИМУЛИД?
Следует соблюдать осторожность и обратиться за консультацией к лечащему врачу ( с целью коррекции дозы) при приеме следующих препаратов – дигоксин, фенитоин, циклоспорин, метотрексат, пероральные противозачаточные средства, диуретики и другие средства, снижающие артериальное давление, препараты лития.
Какие существуют противопоказания для приема препарата НИМУЛИД таблетки по 100 мг для приема внутрь?
Индивидуальная непереносимость, возраст до 12 лет ( при этом следует использовать детскую суспензию НИМУЛИД), язвенная болезнь желудка или 12-перстной кишки в фазе обострения, тяжелые заболевания печени, беременность, кормление грудью.
Как определить годность препарата?
НИМУЛИД изготовлен по международным стандартам качества (GMP ) и стандартам Британской Фармакопеи, обеспечивающим максимальный среди других препаратов срок годности ( из-зи минимального содержания примесей).
Срок годности препарата указан на упаковке. Не используйте просроченный препарат.
Как хранить препарат НИМУЛИД?
Препарат НИМУЛИД следует хранить в прохладном, сухом, недоступном для детей месте.
Читайте также:


