Немеет нога щелкает сустав
Синдром щелкающего бедра
Щелкающий тазобедренный сустав — это состояние, при котором вы ощущаете щелчки в области тазобедренного сустава при ходьбе, вставании с кресла или движениях ногой в разные стороны.
Ощущение щелчка возникает в момент движения мышцы или сухожилия над костным выступом в области тазобедренного сустава.
Обычно это не сопровождается никакими болевыми ощущениями и фактически безвредно, однако может в конце концов надоедать пациенту. В некоторых случаях это приводит к развитию бурсита — воспаления заполненного жидкостью мешотчатого образования (бурсы), которое в норме выполняет роль амортизатора.
Тазобедренный сустав — это шаровидный сустав, образованный вертлужной впадиной таза и головкой бедренной кости. По периферии вертлужная впадина окружена прочным фиброзно-хрящевым кольцом, называемым суставной губой. Суставная губа увеличивает глубину вертлужной впадины и стабильность сустава.
Снаружи сустав окружен связками, которые удерживают образующие сустав кости друг рядом с другом. Над связками расположены сухожилия, посредством которых мышц ягодицы, бедра и таза прикрепляются к костям. Эти мышцы контролируют движения в тазобедренном сустав.
В области тазобедренного сустава располагаются несколько бурс — заполненных жидкостью полостных образований, выполняющих роль амортизаторов и обеспечивающих более легкое скольжение мышц над костными образованиями.
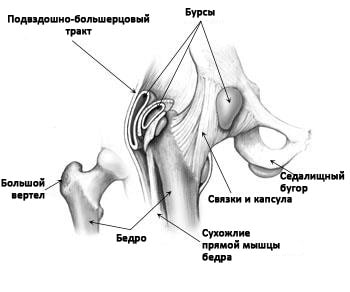
Связки, сухожилия и бурсы в области тазобедренного сустава.
Ощущения щелчков могут возникать в различных частях тазобедренного сустава, где сухожилия и мышцы расположены непосредственно над костными образованиями.
- Наружная поверхность тазобедренного сустава. Наиболее часто щелчки возникают в области наружной поверхности тазобедренного сустава, где подвздошно-большеберцовый тракт располагается над т.н. большим вертелом бедра.
В выпрямленном положении подвздошно-большеберцовый тракт располагается позади вертела. При сгибании тракт перемещается вперед. Подвздошно-большеберцовый тракт всегда находится в состоянии натяжения наподобие резинового жгута. Поскольку вертел несколько выстоит кнаружи, в момент перемещения подвздошно-большеберцового тракта может возникать слышимый ухом щелчок.
Постепенно такое щелкание может приводить к развитию бурсита. Бурсит — это утолщение и воспаление бурсы — заполненного жидкостью мешотчатого образования, обеспечивающего беспрепятственное скольжение мышц относительно костей.
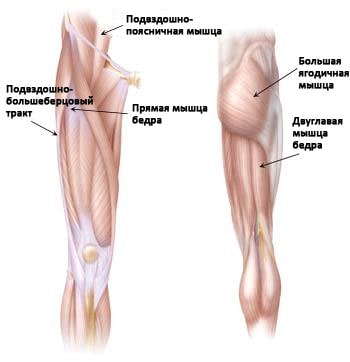
(Слева) Наиболее частыми источниками щелчков по передней поверхности тазобедренного сустава являются подвздошно-большеберцовый тракт, сухожилие прямой мышцы бедра и подвздошно-поясничная мышца. (Справа) Сзади щелчки могут возникать при движениях двуглавой мышцы бедра над седалищным бугром.
- Передняя поверхность тазобедренного сустава. Еще одним сухожилием, которое может быть источником щелчков, является сухожилие прямой мышцы бедра, расположенное на передней поверхности тазобедренного сустава. При сгибании бедра это сухожилие смещается относительно головки бедра, а при выпрямлении — перемещается обратно. Это движение может сопровождаться щелчками.
Кроме этого, источником щелчков может быть сухожилие подвздошно-поясничной мышцы на передней поверхности таза.
- Задняя поверхность бедра. Источником щелчков в этой области может быть сухожилие двуглавой мышцы бедра. Оно прикрепляется к седалищной кости в области, называемой седалищным бугром. При движениях оно может вызывать щелчки в ягодичной области.
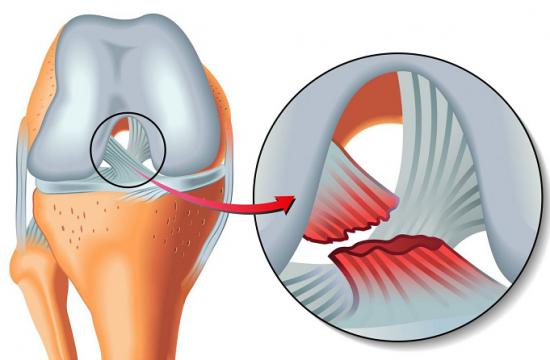
- Проблемы с суставным хрящом. Причиной щелчков в области тазобедренного сустава может быть повреждение суставной губы вертлужной впадины. Поврежденный участок хряща может становится свободным внутрисуставным телом и вызывать щелчки или блокирование сустава. Обычно это сопровождается болью в суставе и может значительно ограничивать его функцию.
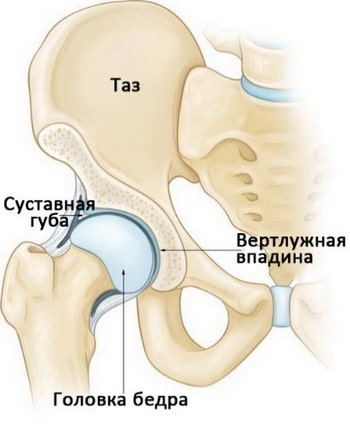
Щелчки в тазобедренном суставе могут быть вызваны разрывами суставной губы или повреждением суставного хряща.
Щелчки в тазобедренном суставе обычно являются результатом избыточного натяжения мышц и сухожилий в области сустава. Чаще всего подобные ощущения возникают при занятиях спортом или видах деятельности, связанных с повторяющимися сгибаниями ноги в тазобедренном суставе. Чаще всего это бывает у танцоров.
Также несколько чаще подобные состояния наблюдаются у молодых спортсменов, что связывают с избыточным натяжением мышц во время периодов быстрого роста ребенка.
Большинство пациентов не обращаются за помощью по поводу щелчков, если не испытывают при этом болевых ощущений. Если щелчки беспокоят вас, однако не до такой степени, чтобы вы обратились к доктору, можете попробовать следующее:
- Снизить уровень физических нагрузок и использовать лед.
- Использовать нестероидные противовоспалительные препараты, например, аспирин или ибупрофен, для уменьшения выраженности дискомфортных ощущений.
- Видоизменить вашу физическую активность с тем, чтобы ограничить повторяющиеся движения в тазобедренном суставе, например, уменьшить длительность езды на велосипеде или плавать с использованием только рук.
Если вы все еще продолжаете испытывать дискомфортные ощущения, проконсультируйтесь с врачом.
Обсудив с вами жалобы и детали анамнеза, доктор постарается выяснить точную причину вашей проблемы, для чего проведет физикальное обследование. Доктор поинтересуется, сопровождаются ли ваши ощущения болью, при каких типах активности они возникают, могла ли какая-либо травма послужить причиной их появления, и попросит вас продемонстрировать вашу проблему.
Для этого доктор попросит вас встать и сделать несколько движений в тазобедренном суставе в различных направлениях. Доктор даже может почувствовать этот момент, когда возникает щелчок в тазобедренном суставе.
Рентгенография позволяет визуализировать плотные анатомические структуры, которым являются наши кости. У пациентов со щелчками в тазобедренном суставе патологии на рентгенограммах обычно не выявляется, однако доктор может назначить этот и другие методы исследования для исключения других возможных проблем с костями или суставом.
Первоначальные лечебные мероприятия обычно включают период покоя и модификацию физической активности. В зависимости от причины вашей проблемы доктор может порекомендовать и другие консервативные варианты лечения.
Доктор может рекомендовать упражнения, направленные на растяжение и укрепление мышц, окружающих тазобедренный сустав, или направить вас к физиотерапевту.
При наличии бурсита доктор может предложить вам ввести в полость бурсы кортикостероид, который позволит купировать боль и воспаление.
В редких случаях консервативное лечение оказывается неэффективным и доктор может порекомендовать операцию. Вариант хирургического лечения будет зависеть от причины щелчков.
- Артроскопия тазобедренного сустава. При артроскопии хирург вводит в сустав небольшую камеру, называемую артроскопом. Изображение с камеры транслируется на телевизионный экран, на котором хирург следит за всеми своими манипуляциями внутри сустава.
Артроскоп и используемые в ходе артроскопии инструменты очень тонкие, поэтому и разрезы очень небольшие, в отличие от более значительных разрезов, используемых при стандартных открытых вмешательствах.
Артроскопия тазобедренного сустава чаще всего выполняется для восстановления разрыва суставной губы.
- Открытая операция. Для устранения некоторых причин щелчков в тазобедренном суставе может понадобиться открытое вмешательство. Открытый доступ позволяет хирургу лучше увидеть и устранить имеющуюся в таких случаях проблему.
Ваш хирург подробно обсудит с вами, какая именно операция лучше всего подходит в вашем конкретном случае.
Онемение коленей – достаточно тревожное состояние, для которого характерно постепенное снижение чувствительности. При появлении первых неприятных симптомов необходимо сразу же обратиться к доктору.
Опытные специалисты смогут разобраться, почему немеет колено – причина для такого состояния может быть разной. Своевременность обращения значительно повышает возможность установления правильного диагноза, а также успешного лечения болезни.
Главные симптомы
Онемение ноги от колена невозможно перепутать ни с чем. Для такого состояния характерна такая симптоматика:
![]()
Неприятное жжение, которое со временем может только нарастать;- Покалывание в нижних конечностях;
- Появляется ощущение холодка в нижних конечностях;
- Отсутствует выраженная реакция на температурные изменения, а иногда и на боль;
- Появляется боль и зуд в конечностях.
Диагностика
![]()
Анализ крови – исследования могут касаться изучения состава, а также количества лейкоцитов, эритроцитов, что позволит обнаружить инфекционный процесс. Общие биологические показатели определяет общий анализ крови. В некоторых вариантах могут потребоваться и исследования гормонального состояния пациента.- Анализ мочи – исследование, которое позволит обнаружить или исключить нефрологические недуги.
- УЗИ – проводится тщательная оценка проходимости всех сосудов ног.
- Рентгенография – потребуется снимок коленного сустава. Это особенно актуально, если колено немеет и болитвследствие наличия межпозвоночной грыжи. Актуальная диагностическая процедура и при любых других патологиях органа.
- КТ и МРТ – компьютерные технологии позволяют получить множественные снимки ноги с разных углов и ракурсов.
Последний метод стал наиболее информативным, хотя и не исключает необходимости в проведении других анализов.
Возможные причины онемения коленей
После получения результатов исследований можно будет определить, почему немеют колени – причины могут быть различными:
![]()
Заболевания сердечно-сосудистой системы;- Проблемы опорно-двигательного аппарата;
- Нарушение функциональности нервной системы;
- Передавливание нерва при серьезных физических нагрузках или при сидячем образе жизни;
- Недостаток витамина В12;
- Ношение на протяжении длительного времени очень неудобной и узкой обуви;
- Различные опухоли;
- Нарушение гормонального фона.
Возможные диагнозы при онемении колена
Этот недуг также называют болезнью Осгуда-Шлаттера. Это патология, которая поражает коленный сустав, после чего могут появиться режущие боли. Часто развивается такой недуг после получения серьезной травмы. Если вовремя оказать медпомощь, то онемение колена можно устранить после месяца приема специальных противовоспалительных препаратов и анальгетиков.


При сильном отеке и характерном хрусте во время движения следует сразу обратиться к доктору. Это может быть артрит, при котором достаточно часто довольно часто немеют колени. Самочувствие при прогрессировании заболевания серьезно ухудшается с каждым днем, а после болезнь может обездвижить коленный сустав.
Если онемело колено, правое или левое, это может быть показателем болезни хрящевой ткани, а потому обращение к лечащему врачу должно быть незамедлительным.
Этот недуг часто сопровождается сильнейшими болями. Возникает болезнь в процессе защемления нерва, который расположен под коленной чашечкой. Обнаружить причину заболевания, а тем более назначить адекватное лечение самостоятельно не удастся, а потому не стоит затягивать с посещением больницы.
Особенности лечения
Заниматься самолечением недопустимо. При обнаружении определенной болезни нужно будет назначать адекватную терапию, а она в каждом отдельном случае будет индивидуальной. Только после проведения обследования можно будет выявить причину онемения, после чего доктор чаще всего назначает:
![]()
Определенную диету. Обязательно включить в рацион птицу, рыбу, кашу, творог. Особое внимание направить на продукты, богатые железом.- Медикаменты. Их состав, дозировку и способ приема определяет врач в каждом отдельном случае.
- Физиотерапию.
- Лечебную физкультуру. Таким больным рекомендовано плавание, что позволяет обеспечить должный уровень нагрузки и исключить перенапряжение. Могут быть назначены и другие виды физических нагрузок.

- Как образуется звук?
- Причины
- Локализация щелчков
- Заболевания
- Сопутствующая симптоматика
- Диагностика
- Лечение
- Профилактика
Здоровый сустав работает слаженно и беззвучно. Заметив, что щелкают суставы, человеку следует задуматься о визите к врачу, так как только медицинский специалист сможет определить причину появления постороннего звука. Щелчки во время движения не всегда свидетельствуют о патологии, звуки могут быть следствием физиологического процесса. Тем не менее, своевременное выявление этиологического фактора может предотвратить начинающееся деструктивное заболевание и сохранить здоровье сустава.

Как образуется звук?
Сустав представляет собой подвижное соединение костей, окруженное суставной капсулой. На суставных поверхностях костей расположен слой упругой хрящевой ткани, предназначенной для защиты во время движения. Внутренняя поверхность капсулы вырабатывает синовиальную жидкость, которая в умеренных количествах скапливается в суставной сумке и обеспечивает мягкое скольжение головок костей.
Характерный треск может появляться, когда в суставной щели формируются маленькие пузырьки, заполненные воздухом. Такое явления чаще наблюдается при малоподвижном образе жизни, когда не адсорбированный воздух собирается и лопается, издавая громкий щелчок. Происходит это в момент движения сустава, когда суставная щель сжимается, а потом расправляется.
Другим механизмом звукообразования является незначительные деструктивные изменения на поверхности хрящевой или костной ткани. Формирование неровностей или небольших наростов на костях во время движения нарушают процесс беспрепятственного скольжения и издают щелкающий звук. Слабость связочного аппарата также нарушает слаженный процесс движения. Щелчки в суставах, могут появляться когда связки не способны удержать суставные поверхности костей в правильном положении.
Причины
Громкий звук при щелчке является сигналом организма о возможных отклонениях в физиологии или анатомии сустава. Выявление причины треска определит дальнейшие действия по устранению неприятного симптома. Условно причины можно разделить на физиологические и патологические факторы.
К первой группе можно отнести звуки в суставах после интенсивной физической активности, когда нагрузки значительно превышают привычные значения. Чаще всего происходит это во время спортивных тренировок, когда нетренированный человек неправильно дозирует нагрузку, а также при выполнении тяжелой физической работы.
В подростковом возрасте, когда идет интенсивный рост, щелкать суставы могут по физиологическим причинам в силу возрастных особенностей. Данная проблема появляется у женщин в период менопаузы, когда в организме идет гормональная перестройка. Также у представительниц слабого пола может наблюдаться гипермобильность суставов. Такое явление обусловлено генетическими особенностями, связанными с выработкой специфического коллагена.
К патологическим причинам относят морфологические изменения в суставе, которые появились в результате дегенерации.
Деструктивные процессы начинаются с разрушения хрящевой ткани, которая является природной защитой для суставных концов костей. Упругая хрящевая прослойка расслаивается, постепенно оголяя кости. В свою очередь поверхность костей утолщается, и на ней нарастают остеофиты, которые провоцируют звук.

Локализация щелчков
Множество заболеваний приводят к появлению щелчков патологического характера. Определить точный диагноз и степень дегенерации можно доктор после полного обследования.
Самостоятельно предположить заболевание можно, учитывая в каком суставе слышны щелчки:
- Коленный сустав – крупное сочленение, которое подвергается колоссальным нагрузкам. Большинство физиологических процессов, которые проявляются щелчками, локализуются в коленном суставе. Звуки могут возникать при гонартрозе, а также воспалительных заболеваниях.
- В тазобедренном суставе щелчки появляются реже, но почти в ста процентах случаев являются проявлением заболеваний или дефектов развития. К основным причинам можно отнести привычный вывих бедра, посттравматическое состояние, коксартроз, у маленьких детей – дисплазия тазобедренного сустава.
- Щелкать суставы могут верхних конечностей при подозрении на периартрит, эпикондилит, артроз плечевого или локтевого сустава. Щелчки в суставах пальцев рук – одно из самых распространенных явлений. Чаще всего данный признак не относится к патологии, но бывают случаи поражения суставов, когда появляются щелчки, но чаще на первых стадиях дегенеративного процесса.
- Звуки в области спины вызываются многочисленными суставами, которые соединяют между собой тела позвонков. Щелчки в позвоночнике появляются при остеохондрозе, протрузии или межпозвоночной грыже, анкилозирующем спондилоартрите и других болезнях.
Заболевания
У большинства пациентов, которые обращаются с жалобами на щелчки в суставах, диагностируют артроз. Дегенеративная патология может развиться в любом сочленении, кроме того патология может иметь множественный характер и поражать несколько суставов одновременно. В этом случае у больного щелкают несколько суставов. Звуки не появляются на начальном этапе артроза, к сожалению, симптом свидетельствует о второй стадии заболевания, когда дегенерация необратима.
Основные патологии, при которых суставы могут щелкать:
- Деформирующий артроз имеет дополнительное название по локализации процесса: гонартроз – в коленном суставе, коксартроз – в тазобедренном сочленении. Патология проявляется болью после нагрузки, которая сопровождается щелчками. Постепенно болевой синдром переходит в хроническую стадию, а треск в суставах фиксируется чаще. Причиной артроза может стать травма, воспалительные заболевания, инфекция или возрастные изменения.
- Артрит – заболевание воспалительного характера, развивается остро и сопровождается клинической картиной, характерной для любого воспаления. К числу таких проявлений относится боль, отечность, покраснение пораженного участка, локальное повышение температуры, нарушение двигательной функции. Появляется в результате механического повреждения в момент травмирования, перенесенных инфекций или нарушения обменных процессов.
- Синовит – вторичное воспаление внутренней оболочки сустава, возникающее, как осложнение после артрита. Повреждение синовиальной оболочки ведет к нарушению функций, в результате чего структура и количество суставной жидкости меняется. Образование щелчков появляется при наличии белка в суставном секрете, присутствие протеина приводит к повышенному образованию пузырьков.
- Бурсит – патология воспалительной этиологии, поражает околосуставные бурсы. Синовиальная сумка заполняется экссудатом, принимая продолговатую форму. Болезненное уплотнение видно невооруженным взглядом и доставляет немало неприятных моментов во время движения, особенно, если образование формируется на стопе.
- Подагра – неправильные обменные процессы приводят к выработке мочевой кислоты в большом количестве, с выведением которой почки не справляются. Мочевина преобразуется в кристаллы, которые откладывается сначала в суставе, а позднее и в окружающих тканях. Подагра всегда сопровождается артрозом, а значит и щелчками в суставе.
Сопутствующая симптоматика
Отметив появление щелчков, важно обратить внимание на признаки, которые могут сопровождать проявившиеся звуки. Если сустав не изменился в размере и форме, никаких дополнительных симптомов не наблюдается, скорее всего, это проявление физиологии. Появление болезненности – главный признак начинающихся патологических отклонений.
Болевая реакция, когда щелкают суставы, может различаться по характеру и интенсивности. Острая пронзительная боль может появляться при остром воспалении, а тупая и ноющая, как результат застарелого процесса. Имеет свои особенности подагрический приступ боли. По своей силе болевой приступ при подагре сравним с реакцией на укус собаки.
Небольшая припухлость сустава может стать признаком зарождающегося воспаления. Сильный отек на фоне покраснения кожи над больным участком – тревожный симптом, свидетельствующий о возможном присоединении гнойничковой инфекции. В этом случае стоит обратить внимание на общее состояние. Появление признаков общей интоксикации указывает на серьезность патологии.

Диагностика
Чтобы исключить развитие заболевания, человеку, у которого слышны щелчки в суставах, нужно обратиться к ортопеду для проведения полного обследования. После визуального осмотра и выяснения характера и давности появления щелчков, назначаются лабораторные исследования мочи и крови. По результатам анализов доктор может выявить скрытое воспаление, а также заподозрить наличие подагры при повышенном содержании мочевины.
Наличие травмы и дегенеративные изменения в костной ткани определяются с помощью рентгеновского снимка, который проводится в двух проекциях. На начальном этапе болезни важно оценить состояние хрящевой ткани, так как дистрофическое поражение первоначально затрагивает соединительную ткань. В этом случае более информативной будет магнитно-резонансная томография.
При подозрении на инфекционный фактор, дополнительно назначается бактериологическое исследование синовиальной жидкости, забор которой проводится во время диагностической пункции. При неэффективности предыдущих способов, сустав осматривается с помощью артроскопии.
Лечение
Для выявления патологии врачом должна быть назначена комплексная терапия. Не стоит самостоятельно избавиться от болезни с помощью советов знакомых или разрекламированных лекарственных средств. Самолечение может не только не улучшить состояние, но и привести к тяжелым последствиям, исправить которые бывает невозможно.
В комплекс традиционного лечения входят следующие терапевтические мероприятия:
- Лекарственная терапия для снятия симптомов и лечения воспаления назначается лечащим врачом. Для одновременного купирования боли и избавления от воспалительного процесса применяют НПВП (Кеторолак, Ибупрофен, Диклофенак). При сильной болевой реакции проводятся местные блокады с анальгетиками (Новокаином, Лидокаином). Воспаления, при которых НПВС не дают лечебного эффекта, снимаются стероидными гормонами (Гидрокортизон, Преднизолон), которые вводятся в сустав или синовиальную сумку. Особое значение придается хондропротекторам (Терафлекс, Дона, Структум), созданных для остановки разрушения и восстановления суставных тканей.
- Процедуры физиотерапии улучшает кровообращение, а, следовательно, и питание суставов, снимают отечность, улучшают обменные процессы, способствуя регенерации тканей. Магнитотерапия, электрофорез, УВЧ, лазеротерапия и воздействие ультразвуком рекомендуются в стадию ремиссии, когда щелкают суставы.
- Курсы массажа и ЛФК помогут максимально восстановить пораженный сустав и улучшить работу мышечной ткани. Упражнения составляются доктором после оценки функционального состояния больного. Первые занятия ЛФК проводятся под наблюдением инструктора, который научит технике выполнения лечебных движений и проконтролирует дозирование нагрузки, превышение которой может привести к ухудшению состояния.
Профилактика
Согласно статистике, в течение жизни щелкать суставы могут у каждого человека. Предотвратить физиологию появление звуков не всегда бывает возможно, но при соблюдении профилактических рекомендаций можно избежать дегенерации тканей и сохранить здоровье суставов. Начинать профилактику рекомендуется с юных лет, которая заключается в ведении активного образа жизни, грамотно составляя рацион питания и отказываясь от вредных привычек.
Заниматься посильными физическими упражнениями, избегать интенсивных нагрузок. Одеваться по погоде, чтобы не допускать переохлаждения, носить качественную обувь, использовать профилактические стельки для предупреждения плоскостопия. Своевременное лечение воспалительных и инфекционных заболеваний исключит инфекционный фактор поражения. При появлении дискомфорта или болезненности в суставах, обращаться за консультацией к врачу. Ранняя диагностика дает большие шансы на полное выздоровление.
Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Жалобы на то, что немеет колено всегда указывают на наличие проблем с иннервацией. Причем страдают так называемые задние дорзальные корешковые нервы, отвечающие за чувствительность. Двигательные аксоны находятся в передней вентральной плоскости и более защищены от различных компрессионных повреждений.
Если немеет нога в области колена, то необходимо искать патологию, которая нарушает проводимость пучка аксонов. Знание анатомии прохождения афферентных нейронов от спинного мозга до области голеностопного сустава позволяет предполагать потенциальные причины возникновения данного симптомокомплекса
В предлагаемой статье рассказано о том, отчего немеет колено и что можно предпринять для устранения подобного неприятного симптома. Представлена информация о потенциальных заболеваниях и способах их лечения с помощью методов мануальной терапии.
Основные причины: почему немеют колени
Причины, по которым немеют колени, весьма разнообразны и включают в себя не только патологии опорно-двигательного аппарата. Основные причины, конечно же, кроются в структурных изменениях тканей, в окружении которых проходит полностью иннервационный канал. Это могут быть:
- разрушения хрящевой ткани межпозвоночных дисков в пояснично-крестцовом отделе позвоночника, провоцирующие сдавливание корешкового нерва путем давления на него со стороны тела позвонков;
- нестабильность положения позвонков на фоне растяжения связочного и сухожильного аппарата;
- синдром грушевидной мышцы, при перенапряжении которой перекрывается путь прохождения седалищного нерва;
- нарушение положения фасций мышц бедренной группы;
- нарушение оттока лимфатической жидкости в области бедра, что ведет к отечности мягкой ткани и ущемлению нерва;
- туннельный синдром в месте расщепления седалищного нерва на малый и большой берцовый в области подколенной ямки.
Поимо этих причин того, почему немеет колено, могут встречаться и другие. Это заболевания мягких тканей и эндокринные нарушения, сосудистые патологии и последствия травм. Так, очень часто онемение колен является признаком нарушения кровоснабжения мягких тканей в области голени и ступней. Подобный симптом возникает при облитерирующем эндартериите и варикозном расширении вен нижних конечностей.
Диабетическая ангиопатия, подагра, деформирующий остеоартроз коленного сустава, туннельный синдром, дистрофия мышечного волокна, бурсит – это далеко не полный список тех заболеваний, которые могут сопровождаться чувством онемения в области коленей и расположенных ниже них частей ноги.
Почему немеет колено левой ноги после вывиха?
Очень часто немеет левое колено после различных травм. Это могут быть растяжения связочного аппарата. Это распространенная проблема лиц, увлекающихся подвижными и игровыми командными видами спорта. Растяжения и разрывы большой крестовидной коленной связки всегда приводят к появлению грубой рубцовой ткани. Она нарушает нормальный путь прохождения иннервационного волокна. В результате этого может нарушаться привычная чувствительностью. Пациент испытывает чувство онемения, похолодания в области колена или сзади него. Все это может сопровождаться достаточно интенсивным болевым синдромом.
Многие пациенты интересуются тем, почему немеет левое колено после перенесенной травмы, лечение которой было проведено своевременно и вполне успешною. Здесь есть несколько аспектов. Важно понимать следующие принципы:
- при любой травме в области связочного, сухожильного или мышечного аппарата в толще тканей возникают гематомы;
- скопившаяся кровь вызывает процесс асептического (не инфекционного) воспаления;
- в область травмы стягиваются факторы воспалительной реакции (специальные клетки иммунной системы);
- они вызывают усиление кровотока в мелких капиллярах, выделение жидкости и отёчности;
- при выпадении фибрина образуется прочные рубцовые соединения, которые призваны восстановить целостность поврежденной ткани.
Для восстановления нормальной структуры требуется проведения реабилитации после любой перенесенной травмы мягких тканей. Только с помощью методов мануальной терапии можно запустить процесс восстановления измененной рубцовой ткани. Для этого используются рефлексотерапия и лечебная гимнастика, остеопатия и массаж.
Если вы хотите узнать о том, почему немеет колено левой или правой ноги после травмы, то запишитесь на бесплатную консультацию в нашу клинику мануальной терапии. Выберите удобное для визита время. В ходе приема врач проведёт осмотр и мануальное исследование, поставит точный диагноз и расскажет о том, что можно сделать для восстановления нормальной чувствительности и предотвращения дальнейшего развития патологии.
Почему немеет правое колено и болит?
Самая распространенная патология, при которой немеет правое колено, кроется в воспалении специальных околосуставных сумок (бурс). Бурсит может развиваться абсолютно у любого взрослого человека, который в ходе выполнения профессиональных обязанностей вынужден подвергать избыточному напряжению и давлению разные плоскости коленного сустава.
Первый признак хронического бурсита заключается в том, что немеет колено и болит, причем все это может возникать внезапно и усиливаться после любой физической нагрузки.
Другие распространенные патологии, которые вызывают возникновение похожих симптомов – это следующие заболевания:
- деформирующий остеоартроз коленного сустава (гонартроз);
- подагра (отложение солей мочевой кислоты в полостях крупных суставов);
- нестабильность положения надколенника;
- повреждения крестообразной коленной связки;
- ревматоидный артрит;
- трещины костей, входящих в коленное сочленение;
- синовит и другие патологии, связанные с нарушением биохимических свойств синовиальной жидкости.
При появлении чувства онемения и боли в области правого или левого колена следует немедленно обратиться за медицинской помощью. Не занимайтесь самостоятельной диагностикой и лечением этих патологий. Все они требуют тщательной инструментальной диагностики и адекватного лечения. Многие процесс поддаются успешному консервативному лечению только на ранних стадиях. Когда драгоценное время упущено, помочь восстановить подвижность и чувствительность коленного сустава поможет только хирургия (операция по эндопротезированию).
Почему немеет нога под коленом сзади?
Почему немеет под коленом без видимых патологических изменений тканей? Это может быть следствием неправильного положения ног во время ночного сна или длительного сидения. Старайтесь выбирать стул или кресло таким образом, чтобы нижняя подушка не упиралась в подколенную область. Там проходят крупные нервные сплетения аксонов. И располагаются они достаточно близко к поверхности кожи. Поэтому привычка сидеть, сложив ногу на ногу может приводить к развитию туннельного синдрома и ощущению, что немеет нога под коленом.
Это состояние можно отнести к физиологическим и преходящим только в том случае, если симптом полностью исчезает без следа спустя 2-3 минуты после перемены положения ног. Если немеет нога под коленом сзади на протяжение 30-ти и более минут – это уже говорит о присутствии серьезной патологии и нужно обратиться к врачу для утонения диагноза.
Вот только несколько причин, почему немеет нога сзади колена:
- рубцовые изменения связочного аппарата;
- бурситы и тендовагиниты;
- ущемление седалищного нерва;
- трещины головок костей, входящих в полость коленного сустава;
- диабетическая ангиопатия;
- отечность голени.
Узнать точно, почему немеет под коленом сзади можно только в ходе очного мануального исследования. В случае затруднения при поставке диагноза врач может порекомендовать рентгенографический снимок или КТ исследование. В хирургической и травматологической практике для обследования используется артроскопия. Она позволяет также эндоскопически восстанавливать целостность связочного, сухожильного и мышечного аппарата.
Почему немеет кожа на колене и её колет ночью?
То, что немеет колено ночью, может говорить, как о неправильной организации места для ночного отдыха, так и о патологиях, связанных с проходимостью нервного волокна. Если колет и немеет колено, то нужно попытаться сменить положение ног. Если это не помогает, то нужно пройти обследование и обнаружить патологию, которая нарушает проводимость нервного волокна.
Нужно помнить, что иногда немеет кожа на колене при осложненном пояснично-крестцовом остеохондрозе. Поэтому, если есть боль в пояснице, то нужно сначала установить её причину, провести соответствующее лечение и затем (если симптом сохраниться), искать факторы, вызывающие онемение.
Что делать, если немеет колено: лечение методами мануальной терапии
Если немеет колено, то первое, что делать, это обращаться к опытному доктору, который сможет провести обследование и поставить точный диагноз. Очень часто в практике встречаются случаи, когда чувства онемения возникало на фоне протекающего деформирующего остеоартроза. Пациенты при этом активно используются мази на основе нестероидных противовоспалительных средств. Они хорошо обезболивают, но усиливают процесс разрушения хрящевой и костной ткани. В результате онемение остается чуть не единственным симптомом гонартроза. К нам на лечение такие пациенты приходят уже с запущенными случаями, в которых оказать помощь можно только с помощью хирургической операции.
Поэтому настоятельно рекомендуем при ощущении онемения своевременно обращаться за медицинской помощью. На первой и второй стадии практически любое заболевание коленных суставов отлично поддается лечению с помощью методов мануальной терапии. Если у вас немеет колено, лечение может быть проведено в самые сжатые сроки. Ждем вас на первичной бесплатной консультации. Звоните и записывайтесь на прием в любое удобное для вас время.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Читайте также:






