Не могу оторвать стопу от пола

Стопа не работает. Что делать?
Повисшая стопа - это скорее признак наличия серьезного заболевания, а не самостоятельная проблема. Стопа перестает работать из-за проблем с мышцами, повреждения нерва в ноге или травмы головного мозга или позвоночника.
При парезе стопы обычно поражается только одна нога, но, в зависимости от причины, могут поражаться и обе. Такое состояние может быть временным или необратимым.
Причины
Повисшая стопа - это результат слабости или паралича мышц, отвечающих за подъем передней части стопы. Это может быть вызвано рядом проблем, которые мы опишем ниже.
Миодистрофия - это группа наследственных генетических состояний, которые вызывают постепенное ослабление мышц и иногда могут привести к парезу стопы.
Плохо работающая стопа также может быть вызвана другими ослабляющими мышцы состояниями, например, спинальной мышечной атрофией или болезнью двигательного нейрона.
Повисшая стопа часто бывает вызвана компрессией (сдавлением) нерва, контролирующего мышцы, ответственные за поднятие стопы.
Иногда происходит защемление нервов колена или поясничного отдела позвоночника. Нервы ноги также могут быть повреждены во время операции по замене бедра или колена.
В некоторых случаях, висячая стопа вызвана повреждением нервов вследствие диабета (диабетическая нейропатия).
Наследственные состояния и заболевания, которые вызывают повреждение периферических нервов и мышечную слабость, например, болезнь Шарко-Мари-Тута (невральная амиотрофия Шарко-Мари, наследственная моторно-сенсорная невропатия (НМСН)) иногда также приводит к отвислой стопе.
Повисшая стопа может быть вызвана состояниями, поражающими головной или спинной мозг, к примеру:
- инсультом;
- церебральным параличом;
- рассеянным склерозом.
Кроме того, повисшая стопа является не редким осложнением ишиаса - состояния, вызванного защемлением корешков седалищного нерва в поясничном отделе позвоночника. Чаще всего, ишиас бывает вызван межпозвонковой грыжей и осложнение носит название синдрома конского хвоста. Менее распространенные причины ишиаса включают:
- стеноз позвоночного канала (сужение позвоночного канала и/или отверстий, через которые проходят нервные корешки (фораминальный стеноз));
- спондилолистез (смещение позвонка по отношению к соседнему нижнему);
- травму или инфекцию позвоночника;
- опухоль в позвоночнике;
- остеофиты (формирование костных разрастаний тел позвонков или дугоотросчатых суставов);
- синдром конского хвоста (редкое, но очень серьезное состояние, вызванное защемлением или повреждением нервов спинного мозга).
- боль в пояснице, бедре, ягодице, ноге, стопе;
- онемение в бедре, ягодице, ноге, стопе;
- покалывание, иррадиирующее из поясницы в ногу и далее в стопу и пальцы ноги;
- слабость в икроножных мышцах или мышцах, отвечающих за движение стопы и лодыжки.
Боль при ишиасе может быть как слабой, так и очень сильной, и может усугубляться при чихании, кашле или длительном пребывании в положении сидя. Боль в ноге, как правило, более выражена, чем боль в пояснице.
Диагностика
Проблемы со стопой зачастую диагностируется во время осмотра. Врач наблюдает за походкой пациента и проверяет мышцы ноги.
В некоторых случаях требуются радиографические тесты, такие как рентгенография, УЗИ или компьютерная томография (КТ). Если есть подозрение на ишиас, обычно назначается магнитно-резонансная томография (МРТ).
Исследования нервной проводимости могут быть рекомендованы в ситуациях, когда нужно понять, в каком месте произошло повреждение нерва.
Также может понадобиться проведение электромиографии, когда электроды вставляются в мышечные волокна и записывают активность мышц.
Лечение
Если у Вас свисающая стопа, Вам будет сложно поднимать переднюю часть стопы с земли. Это означает, что периодически стопа будет волочиться по земле (степпаж стопы) , что увеличит риск падения. Чтобы это предотвратить, можно при ходьбе поднимать ногу выше, чем обычно.
Восстановление зависит от причины отвислой стопы и того, насколько давно появилась эта проблема. В некоторых случаях это может быть необратимым.
Сделайте небольшие изменения в своем доме, например, уберите вещи, о которые можно споткнуться, используйте ковры и половики без скользящей поверхности. Это поможет предотвратить падение. Также существуют меры, которые помогут привести стопу в стабильное положение и улучшить процесс ходьбы.
Эти меры включают:
- физиотерапию (для укрепления мышц стопы, лодыжки и нижней части ноги);
- ношение голеностопного ортеза ( для фиксации стопы в нормальном положении);
- электрическую стимуляцию нервов (в некоторых случаях помогает поднять стопу);
- операцию (в тяжелых случаях ишиаса может потребоваться операция по удалению межпозвонковой грыжи или части кости, сдавливающих корешок седалищного нерва; в других ситуациях может быть проведена операция по сращению костей лодыжки и стопы).
Для лечения ишиаса могут использоваться следующие методы:
- лечебная гимнастика под контролем врача;
- безнагрузочное вытяжение позвоночника;
- медицинский массаж;
- оральный прием обезболивающих и противовоспалительных препаратов;
- инъекции обезболивающих и противовоспалительных препаратов в позвоночник;
- психотерапия и поддержка.
Вообще отвислая стопа при ишиасе является признаком достаточно серьезного повреждения нервной ткани, которое может стать необратимым. Поэтому не так редки случаи, при которых назначают хирургическое вмешательство.
Хирургическое вмешательство при ишиасе может рассматриваться в тех случаях, если:
- установлена причина отвислой стопы, к примеру, межпозвонковая грыжа;
- симптомы плохо поддаются консервативному лечению;
- наблюдается прогрессирующее усугубление симптомов.
Операция, проводимая при ишиасе, называется спинальной декомпрессией, и может включать в себя различные техники, например:
- дискэктомию (когда удаляется часть диска, оказывающая давление на нерв. Это самая частая операция);
- спинальную фузию (можно срастить позвонки вместе, например, при спондилолистезе, используя металлическую или пластиковую клетку, устанавливающуюся между позвонками и закрепляющуюся с помощью специальных металлических стержней и шурупов);
- ламинэктомию (процедуру, которая часто использующуюся при лечении стеноза позвоночного канала, при которой удаляется часть позвонка).
У многих людей результаты операции достаточно хорошие, но, как и при любом оперативном вмешательстве, существуют некоторые риски. Потенциальные осложнения варьируются от относительно легких, например, инфекции, развившейся на месте операции, до достаточно серьезных, например, необратимого поражения спинномозговых нервов. Рассматривая возможность хирургического лечения, врач обсудит с Вами возможные риски и преимущества данного метода. По нашей статистике лечение паретической стопы без операции при использовании нашей методики лечения приводит к выздоровлению в 86 % случаев. Если парез стопы возник, как осложнение операции на позвоночнике, то добиться улучшения ситуации удается не более чем в 35% случаев, так как проблемы со стопой после операции наиболее часто являются необратимыми. Именно поэтому лечение остеохондроза позвоночника необходимо начинать как можно раньше, так как осложнения трудно излечимы и приводят к стойкой инвалидизации пациента.
Голеностопный ортез носят на нижней части ноги, чтобы стабилизировать лодыжку и стопу. Ортез удерживает стопу и лодыжку в прямом положении, что улучшает ходьбу.
Если Ваш врач считает, что голеностопный ортез может Вам помочь, он отправит Вас к ортопеду для консультации.
Если Вы будете носить под ортез хорошо подходящий Вам по размеру носок, это обеспечит Вам комфортное ношение ортеза и предотвратит трение. Обувь также должна хорошо подходить под ортез, поэтому самым лучшим выбором станет обувь на липучках. Обувь на каблуке носить нельзя.
Важно потихоньку разнашивать ортез. Когда Вы его разносите, носите его при ходьбе настолько долго, насколько сможете, поскольку он поможет Вам лучше ходить и будет удерживать ногу в стабильном положении.
В ряде случаев можно использовать прибор для электрической стимуляции, чтобы улучшить способность пациента к хождению. Это поможет Вам ходить быстрее, с меньшими усилиями и большей уверенностью.
Стимулятор продуцирует электрические импульсы, которые стимулируют нервы на подачу сигнала по сокращению пораженных мышц. Работа стимулятора запускается с помощью сенсора в обуви, поэтому его можно активировать в любой момент.
Для постоянного использования возможно имплантировать электроды под кожу. Такая операция включает закрепление электродов над пораженным нервом и проводится под общим наркозом.
Операция может помочь в тяжелых или хронических случаях, при которых имеется необратимая потеря подвижности вследствие паралича мышц.
Процедура, как правило, состоит в переносе сухожилия со здоровой мышцы ноги к мышце, которая должна поднимать лодыжку вверх.
Другой тип операции включает сращение костей лодыжки и стопы для приобретения стабильности голеностопа.
Поговорите с Вашим лечащим врачом и хирургом, если Вы раздумываете над возможностью операции. Они снабдят Вас достаточной информацией об имеющихся методиках, их положительных и отрицательных сторонах.
Статья добавлена в Яндекс Вебмастер 2017-11-27 , 17:25.
Неправильное приседание, особенно со свободными весами, очень вредно для позвоночника и коленей. Лайфхакер приводит тесты для самостоятельной проверки техники приседаний, часто встречающиеся ошибки и способы их исправить.
Вы не сможете выполнять упражнение правильно, пока ваше тело не будет к этому готово. Например, если у вас есть ограничения в подвижности тазобедренного сустава, то вы просто физически не сможете выполнить приседание правильно. И уж тем более не стоит пытаться приседать с утяжелением: это может плохо сказаться на здоровье коленных суставов и позвоночника.
Поэтому, прежде чем выполнять приседания с отягощением, проверьте, можете ли вы делать их правильно.
Самостоятельное тестирование глубокого приседания
Исходное положение: ноги на ширине плеч, слегка разверните бёдра наружу.
Тест: присядьте так, чтобы бёдра были параллельны полу, сохраняя прямую спину. Остановитесь, а затем вернитесь в исходное положение.

Правильное приседание
Критерии для проверки:
- приседание должно выполняться плавно, без рывков;
- держите спину прямо на протяжении всего упражнения;
- колени находятся прямо над стопами;
- не теряйте равновесие;
- стопы полностью прижаты к полу на протяжении всего упражнения;
- удерживайте нейтральное положение головы.
Чтобы оценить выполнение по всем критериям, приседайте перед зеркалом: сначала лицом к нему, а затем боком.
Также вы можете попросить друга проследить за вашими движениями. Самому бывает трудно оценить положение тела, а кроме того, нам часто недостаёт самокритичности.
Хороший вариант — попросить заснять вас на видео. Вы сможете посмотреть ролик несколько раз, оценить свою технику и заметить все ошибки.
Итак, если у вас получилось выполнить тест идеально, соблюдая все критерии правильной техники, — поздравляю! Вы можете выполнять приседания со свободными весами, не опасаясь травм.
Если же ваша техника не соответствует правильной по какому-то из критериев, значит, слабые или, наоборот, зажатые мышцы не позволяют вам выполнить упражнение верно. В таком случае, прежде чем брать гантели или штангу, нужно исправить свои ошибки.
Основные ошибки при выполнении приседаний
Лайфхакер разберёт четыре распространённые ошибки в технике приседаний и поможет их исправить.

Эта общая ошибка, которая особенно часто проявляется при работе со свободными весами. Причина этой ошибки кроется в слабых мышцах, отводящих бедро, и мышцах, вращающих бедро.
Чтобы усилить эти мышцы и восстановить правильный двигательный паттерн, выполняйте упражнения с резиновой лентой-эспандером. Если такой ленты нет, подойдёт и петельный эспандер, сложенный вдвое. На фото ниже я выполняю упражнение именно с таким.
1. Приседания с эспандером

Медленно приседайте, следя за тем, чтобы колени были развёрнуты наружу, и так же медленно принимайте исходное положение. Задержитесь в нижней позиции на несколько секунд, постарайтесь почувствовать, какие мышцы сопротивляются давлению резинки.
Это упражнение хорошо тем, что вам практически не нужно сознательно разворачивать колени наружу, это происходит само собой: когда вы приседаете, резинка тянет колени внутрь, а тело автоматически реагирует на это, разворачивая бёдра наружу.
Если вы чувствуете себя комфортно с резинкой-эспандером, постепенно увеличивайте давление, пока не сможете правильно выполнить упражнение без резинки.
2. Разведение ног в приседе
Помимо обычных приседаний с резинкой, вы можете также выполнять сведение и разведение коленей в нижней точке. Выполните приседание, чуть ослабьте контроль, позволив резинке свернуть колени внутрь, а затем разведите ноги до правильного положения коленей. Повторите несколько раз, а затем вернитесь в исходное положение.
3. Шаги в сторону с эспандером
Наденьте эспандер на ноги под коленями или на лодыжки и выполняйте шаги в сторону.
В основном напряжение будет чувствоваться не в шагающей, а в опорной ноге. Следите за тем, чтобы во время шагов колени не заворачивались внутрь, иначе упражнение теряет смысл.

Если вы не можете присесть ниже, так, чтобы бёдра были параллельны полу, значит, вам не хватает подвижности тазобедренного сустава. Другими словами, жёсткие мышцы ограничивают диапазон движений.
Ваша задача — расслабить и растянуть мышцы, которые не дают присесть достаточно глубоко: бицепс бедра и ягодичные мышцы.
В ролике ниже есть упражнения на растяжку этих мышц, которые выполняются на полу, на возвышении и с помощью резиновой ленты-эспандера.

Если вы не можете присесть так, чтобы стопы оставались на полу, значит, у вас жёсткие мышцы голени.
Чтобы растянуть икроножные мышцы, используйте следующие упражнения:

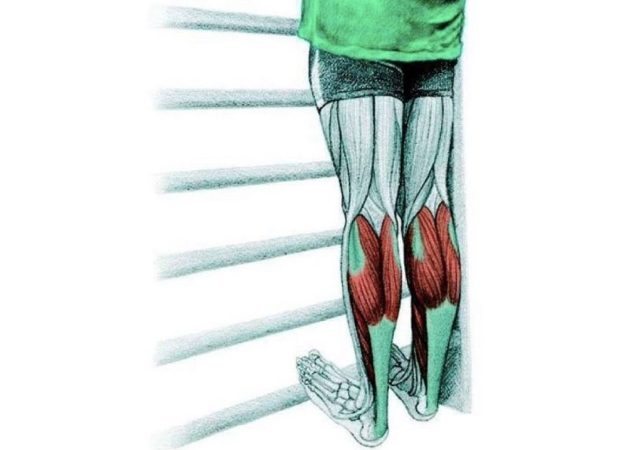

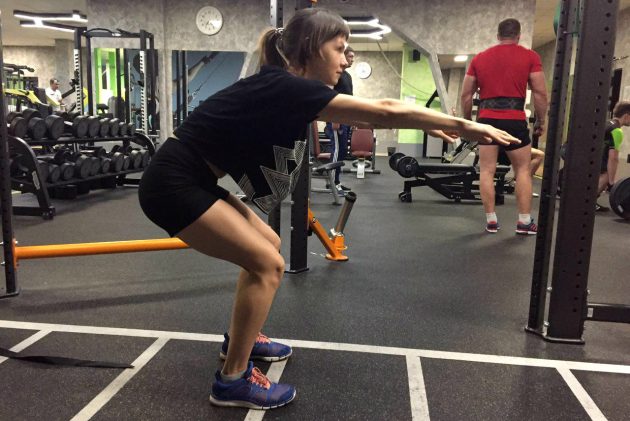
Возможно, дело снова в жёстких мышцах задней поверхности бедра и ягодиц. Во время приседания они ограничивают диапазон движения, не давая прогнуться вперёд.
Чтобы растянуть эти мышцы, используйте упражнения, показанные в ролике выше. Также можете выполнять приседание рядом со стеной, которое постепенно приучает тело к приседанию с прямой спиной.

Встаньте лицом к стене, ноги располагаются на расстоянии 15–45 сантиметров от неё, руки — на стене. Во время приседания сосредоточьтесь на положении спины: она должна оставаться прямой на протяжении всего упражнения.
Начните с более дальнего расстояния и постепенно укорачивайте его, держа руки поднятыми перед собой, но не опираясь на них для поддержки.
Выполняйте упражнения для исправления своих ошибок, а когда заметите прогресс, снова попробуйте пройти тест.
Если у вас получилось, можно повышать сложность упражнения: выполнять приседания со штангой на спине, а для смещения акцента на переднюю часть корпуса — со штангой на груди или с одной гирей.
Также можно усложнить глубокое приседание, добавив после него выпрыгивание или используя резиновые ленты-эспандеры, чтобы создать сопротивление.
Правильное глубокое приседание поможет вам избежать травм и в силовом спорте, и в бытовых ситуациях, например при подъёме с низкой поверхности с тяжёлым предметом в руках.
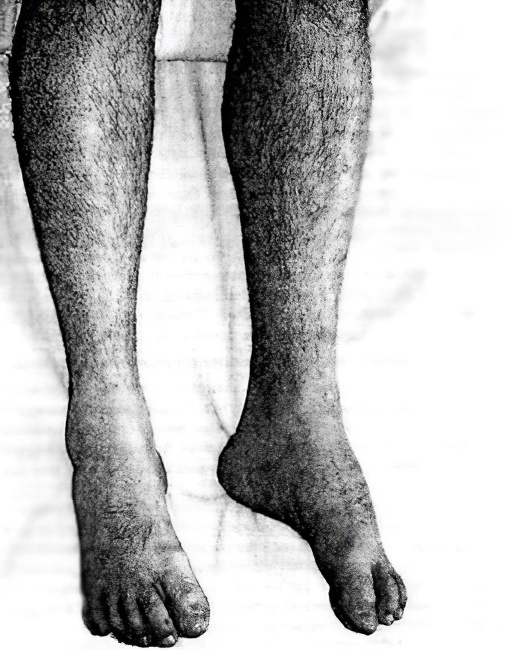
Вследствие патологических изменений в организме человека скелетная мышца начинает истончаться, деформироваться, затем происходит её замещение соединительной тканью, неспособной к сокращению, то есть происходит атрофия мышц. Как результат снижается двигательная способность пораженной мышцы, а при значительном её перерождении происходит полный паралич, больной теряет способность самостоятельно передвигаться.
Причин для развития атрофии мышц нижних конечностей может быть несколько:
- снижение метаболизма и старение организма с возрастом;
- как результат заболеваний эндокринной системы и гормонального сбоя в организме;
- хронические заболевания пищеварительного тракта, соединительной ткани;
- нарушение регуляции мышечного тонуса при поражении периферических нервов, полиневритах, как проявление осложнений некоторых инфекционных и паразитарных заболеваний, хронических отравлениях;
- плохая наследственность – врожденная ферментопатия или генетические нарушения;
- неполноценное, недостаточное питание;
- как посттравматические осложнения или при постоянной физической нагрузке.
Заболевания, связанные с атрофией мышц, как правило, относятся к редким врождённым генетическим заболеваниям, которые проявляться начинают уже в детстве.
В самом начале заболевания характерным симптомом является быстрая утомляемость в ногах, мышечная слабость при длительной физической нагрузке. Заметно увеличиваются икроножные мышцы. Атрофия обычно начинается с проксимальных (ближайших к телу) групп мышц нижних конечностей. Проявляется это в ограничении двигательной функции ног – больному тяжело подниматься по лестнице и вставать из горизонтального положения. Со временем изменяется походка.
Атрофия мышц развивается медленно и длится годами. Болезнь может распространяться как на одну, так и на обе стороны; процесс может быть как симметричным, так и ассиметричным. Все проявления зависят от причин и формы заболевания, возраста и состояния организма пациента. Клинические проявления заключаются в нарастающей слабости в нижних конечностях, появляется дрожание. Больные испытывают неприятные ощущения, чувство ползанья мурашек под кожей.
Самым характерным признаком развивающейся мышечной атрофии является уменьшение в объёме пораженной мышцы, что замечается даже самим больным на ранней стадии заболевания. Все труднее становится передвигаться без посторонней помощи, особенно тяжело подниматься и спускаться по лестнице. Заболевание протекает хронически, отмечаются периоды рецидивов (с сильными болями в пораженной мышце) и ремиссий с незначительным угасанием симптоматики.
Для первичной формы атрофии мышц характерно поражение самой мышцы, её двигательных нейронов, обусловленное неблагоприятной наследственностью или рядом других причин – травмами, ушибами, физическим перенапряжением. Больной очень быстро утомляется, мускулатура теряет тонус, характерны непроизвольные подергивания конечностей.
Вторичное поражение мышечной ткани нижних конечностей называется невральной амиотрофией, наиболее часто является последствием травм или перенесенных инфекционных заболеваний, как следствие генетической патологии. При этом страдают мышцы голеней и стоп, происходит их деформация. Стопа как будто бы висит, и чтобы не цепляться ею за пол человек начинает высоко поднимать колени при ходьбе. По мере прогрессирования и распространения процесса, атрофия мышц с ног переходит на кисти рук и предплечья.

Как правило, дети с данным врожденным генетическим заболеванием не доживают до 14 лет.
Патология сопровождается также изменениями со стороны сердечной мышцы, поражается головной мозг, ребенок отстает в развитии. Слабость дыхательных мышц становится причиной плохой вентиляции легких, что способствует развитию пневмонии. Течение пневмонии осложняется слабостью сердечной мышцы, что является самой распространенной причиной смерти пациентов. Для формы Дюшенна характерно плейотропное влияние патологического гена.
В середине ХХ века Беккером был описан доброкачественный вариант миопатии, сцепленной с полом, эта форма заболевания носит его имя. Первые симптомы патологии появляются после 20 лет. На начальном этапе заметна псевдогипертрофия икроножных мышц. Атрофия мышц ног развивается медленно, постепенно охватывая мышцы тазового пояса и бедер. Интеллект при этой форме сохраняется. Эти разновидности заболевания характеризуются повреждениями различных генов, располагающихся в двух локусах половой Х-хромосомы, являясь генокопиями. В одной семье сразу две формы заболевания не встречаются.
Для того, чтобы диагностировать атрофию мышц необходимо собрать тщательный анамнез, в том числе и узнать о наследственных и хронических заболеваниях. Назначается развернутый анализ крови с обязательным определением СОЭ, глюкозы, печеночных проб. Обязательна электромиография и иногда биопсия нервных клеток, а также исследование нервной проводимости. При наличии в анамнезе хронических заболеваний или перенесенных инфекционных, по показаниям проводится дополнительное обследование.
При выборе лечения основное внимание уделяют причинам, из-за которых развилось заболевание. Учитывается возраст пациента, распространенность и тяжесть патологического процесса. Медикаментозное лечение, проводимое курсами, способно приостановить процесс и даже приводит к некоторым улучшениям. Немаловажную роль играет назначение физиотерапевтического лечения, лечебного массажа, электролечения, лечебной гимнастики. Также при лечении атрофии мышц нередко практикуют переливание крови. Соблюдение всех рекомендаций позволяет больным вести практически нормальный образ жизни на протяжении длительного времени.

Эксперт-редактор: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность - "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".
Парез левой или правой стопы – симптом многих заболеваний нервной системы. В Юсуповской больнице созданы необходимые условия для лечения пациентов с провисающей стопой:
- используются современные методы, позволяюще определить причину пареза стопы;
- индивидуальный подход к выбору схемы лечения;
- применение современных лекарственных средств, оказывающих эффективное действие и обладающих минимальным спектром побочных эффектов;
- инновационные методики физической реабилитации.
Команда специалистов клиники реабилитации (инструктора ЛФК, физиотерапевты, массажисты, рефлексотерапевты) работает слажено, координирует свои действия. Профессора, врачи высшей категории на заседании экспертного совета обсуждают тяжёлые случаи заболевания, коллегиально принимают решение в отношении дальнейшей тактики ведения пациентов с парезом стопы. Психологи с помощью новейших психологических методик восстанавливают душевное равновесие пациента, помогают обрести уверенность в выздоровлении и активно участвовать в лечебном процессе.
Причины и симптомы
Парез стопы при поражении корешка первого крестцового спинномозгового нерва может проявляться несколько иначе. Пациенты не могут стоять на пальцах ног. Они ходят, налегая на больную ногу, им трудно нажимать на педали автомобиля.
Причиной таких состояний в большинстве случаев является грыжа межпозвонкового диска поясничного отдела, которая вызывает сжатие и частичное или даже полное отмирание корешков. В Юсуповской больнице причину пареза стопы выясняют с помощью магнитно-резонансной томографии. Исследование выполняют с помощью современных томографов ведущих мировых производителей.
Доброкачественный позиционный парез стопы развивается при сидении, заложив ногу на ногу. Он исчезает сразу же после изменения позы или при ходьбе. Сахарный диабет, являющийся причиной диабетической полинейропатии, может приводить к парезу стопы без предварительного болевого синдрома. Свисающая стопа развивается при наличии у пациента алкогольной нейропатии, травмы голени. Указанные причины пареза стопы врачи Юсуповской больницы легко устанавливают с помощью магнитно-резонансной томографии, которая не выявляет грыжи межпозвонкового диска и сжатие корешков спинного мозга.
Лечение
Рациональное время для выполнения операции ограничено. Оно не должно превышать 7-10 дней. Оперативные вмешательства, выполненные через месяц и более, не дают явного клинического улучшения. Можно ли вылечить парез стопы? Абсолютной ошибкой является назначение пациентам длительного консервативного лечения. Это категория больных, которыми должны заниматься специалисты в области нейрохирургии. Неврологи, невропатологи, вертебрологи, специалисты по нетрадиционным методам лечения Юсуповской больницы немедленно привлекают к консультации нейрохирургов. Восстановление функции стопы после операции длится 6-12 месяцев.
Вылечил ли кто парез стопы без операции? Парез стопы, причиной которого не является сдавление корешков спинномозговых нервов, можно вылечить консервативными методами. Неврологи Юсуповской больницы назначают пациентам индивидуальный курс лечения с учётом причины болезни, возраста, пола и особенностей организма. Курс состоит минимум из пяти процедур.
Как долго лечится парез стопы? Восстановление стопы происходит в течение 4-6 недель. Пациент проходит процедуры 2–3 раза в неделю. Курс лечения состоит из следующих процедур:
- резонансно-волновой дециметровой терапии;
- иглоукалывания;
- внутрисуставных уколов хондропротектора ферматрона;
- занятий на тренажёрах;
- блокады суставов и позвоночника местными анестетиками.
Физиотерапия при парезе стопы заключается в электростимуляции поражённых мышц и нервов. Лечение пареза стопы в Юсуповской больнице возвращает ступне правильное положение и подвижность, нормализует обмен веществ и кровообращение, укрепляет мышцы и связки ног. После окончания курса реабилитолог выдаёт пациенту методичку с упражнениями для самостоятельных занятий дома.
Гимнастика
Первое упражнение основано на рефлексах равновесия. Пациент, стоя на ногах, отклоняется как можно сильнее назад, или даже падает. Стоящий сзади инструктор-методист ЛФК страхует человека от падения на пол. При правильном выполнении упражнения разрабатывается сухожилие длинного разгибателя пальцев.
Второе упражнение – кручение педалей. При необходимости стопу фиксируют к самой педали. Это способствует пассивному сгибанию тыльной стороны обеих стоп.
Третье упражнение пациент выполняет на коленях. Он как можно сильнее отклоняется назад, но так, чтобы ягодицы не касались пяток. С помощью этого упражнения вырабатывается рефлекс реакции опоры.
Можно постараться удержать равновесие, стоя только на больной ноге и держась за поручень руками. Руку необходимо постепенно отрывать от поручня и на поражённой парезом ноге стоять самостоятельно без поддержки. Для тренировки реабилитологи советуют пользоваться лестницей. Поднявшись на одну степень, больную ногу нужно свесить вниз, но так, чтобы она не касалась пола. В таком положении следует оставаться некоторое время.
Одно из упражнений заключается в ходьбе в особой обуви, у которой пятка расположена ниже, чем носок. Для этого к передней части ботинка прикрепляют упор (деревянную пластинку), а пятку свешивают. Все занятия лечебной физкультурой при парезе стопы зависят от силы мышц. Прежде, чем начинать курс, реабилитологи Юсуповской больницы проводят обследование пациента и определяют мышечную силу с помощью специальной шкалы.
Специалисты клиники реабилитации индивидуально подходят к выбору метода восстановительной терапии каждому пациенту. При парезе стопы левой или правой ноги лечение проводят одинаковыми методами. Для того чтобы пройти эффективный курс реабилитации при парезе стопы, звоните по телефону Юсуповской больницы.
Читайте также:


