Наросты на ступнях плоскостопие
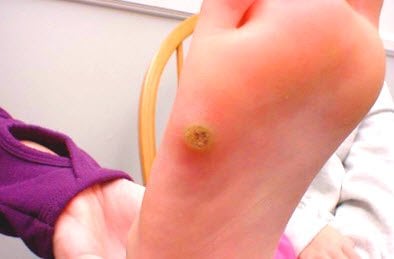
Само название подошвенная бородавка уже говорит о месте ее возникновения. Это кожный нарост, который появляется на стопе: на подушечке подошвы, на пятке, на пальце ноги, часто у его основания (см. фото ниже). В народе ее часто называют шипица или шип.
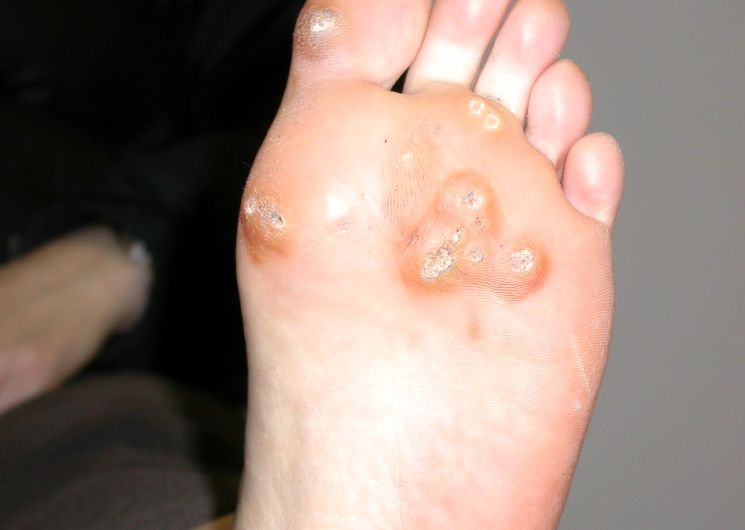
Такие образования можно встретить довольно часто. Это очень неприятное нарастание не только потому, что выглядит не эстетично, но еще и потому, что при ходьбе доставляет определённые проблемы и дискомфорт. И чем больше становится шип, тем сильнее неприятные ощущения.
- Причины возникновения
- Есть ли опасность?
- Как понять, что это не мозоль
- Каких размеров достигают шипы на подошве
- Когда надо лечить шипицу?
- Способы лечения
- Растительные и народные средства
- Профилактика появление шипов на подошвах
Причины возникновения
Такие бородавки появляются в результате наличия в организме папилломавирусной инфекции – довольно распространенного у человека вируса папилломы (ВПЧ).
В организм большинства людей эта инфекция попадает еще в детстве, когда малыши частенько бегают босиком. Она проникает через порезы, царапины и другие травмы стоп, а влажная и теплая среда является самой благоприятной для заражения – в ней бактерии чувствуют себя очень комфортно. Поэтому подхватить вирус часто можно там, где люди ходят босыми – бассейны, бани, спортзалы, сауны, общие душевые. А вот при хождении босиком на пляже заражение не грозит, так как под воздействием солнечных лучей вирус мгновенно погибает.
Период инкубации ВПЧ длится у всех по-разному, в зависимости от стойкости иммунитета. Это может быть два месяца, или несколько лет. А многие люди, имеющие хорошее здоровье, инфицируются этим вирусом, но не заболевают вовсе.
Итак, при наличии вируса папилломы у человека в организме шансы появления наростов на подошве ноги увеличиваются в следующих случаях:
- если уровень иммунитета снижается;
- если наблюдается сильная потливость ног или, наоборот, чрезмерно сухая кожа стоп;
- если ноги подолгу находятся в тесной обуви;
- если получены травмы или повреждения стоп;
- при наличии заболеваний, таких как варикоз, сахарный диабет, прочие заболевания сосудов, а также артрозов, артритов, плоскостопия.
Шипица в большинстве случаев безопасна для здоровья человека, и тем более для его жизни. Она относится к доброкачественным новообразованиям кожи.
Пожалуй, самая большая опасность от появления шипици – это неприятные ощущения при ходьбе. Если она увеличивается в размерах, то мелкая неприятность превращается в сущее испытание. Поэтому не стоит дожидаться подобного момента, к тому же от незначительного нароста гораздо проще избавиться.
Иногда бывает так, что шип растет на стопе не снаружи, а внутри. И тогда происходит образование костной мозоли. В этом случае все попытки самостоятельного избавления от нее становятся не просто бесполезными, но и опасными. Правильнее всего будет обратиться в клинику.
Как понять, что это не мозоль
Шипица не возникает спонтанно, а нарастает постепенно. Бывают случаи, что так же незаметно и исчезает. Поэтому некоторые люди живут в обычном ритме и даже не замечают этого процесса. Но так везет далеко не всем. Эволюция бородавки описана ниже.
На начальной стадии:
- На кожном покрове появляется лишь небольшое уплотнение, схожее с мозолью. На изображение ниже можно увидеть, как выглядит бородавка на подошве в самом начале своего появления.
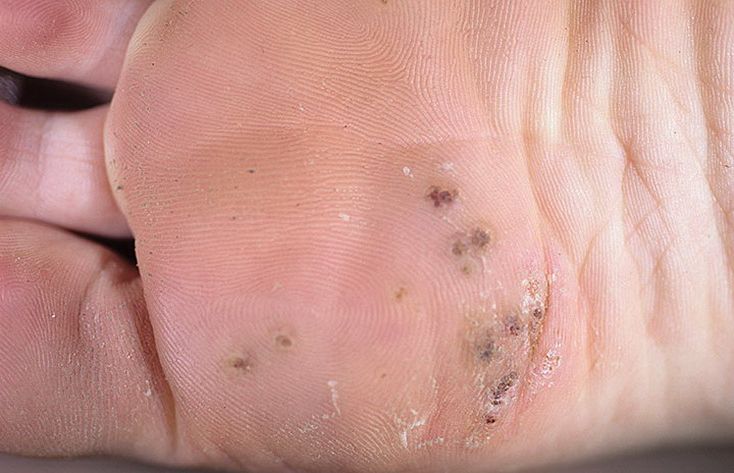
- Это уплотнение начинает чесаться и вызывать неприятные ощущения при ходьбе.
- В самом центре шипа начинает появляться шероховатость, которую можно нащупать подушечкой пальца.
- Часто в середине уплотнения проступают темные точки – это следствие закупоривания сосудиков.
- По краям нароста кожа приподнимается и по виду напоминает валик из ороговевших клеток.
- Цвет бородавки на ступне зачастую телесного или темно-коричневого оттенка.
Основное проявление: образование на подошве стопы округлого уплотнения.
Основной симптом: зуд в области нароста и неудобство при ходьбе.
Каких размеров достигают шипы на подошве
Размер подошвенной бородавки может быть разным – от 1 мм. до 2 см. При этом над поверхностью слоя кожи они выступают только на 1-2 мм, так как развиваются вширь и вглубь. Строение шипа можно рассмотреть на картинке ниже.
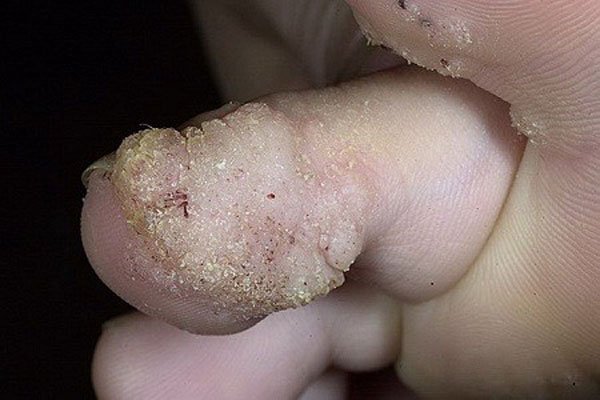
Из-за нарушений в иммунной системе рядом могут появиться и соседние, так называемые дочерние шипицы. Они могут сливаться с материнской, образовывая на стопе причудливые формы, которые к тому же очень болезненны. И зачастую подобное проявление требует медикаментозного лечения.
Когда надо лечить шипицу?
До тех пор, пока образования на ступне небольшие, к ним редко относятся серьезно, не говоря о банальной профилактике. Иногда шип исчезает сам, без какого-либо вмешательства. Но это происходит не так уж часто.
Подошвенные бородавки очень неподатливые, поэтому стоит запастись упорством и быть готовым к тому, что на избавление от них может потребоваться достаточное количество усилий.
Лечить бородавку нужно, когда организм сам не может справиться с болезнью, и ему следует помочь:
- если возникает болезненность,
- если шип мешает при ходьбе,
- если нарост увеличивается в размерах,
- если рядом с первой шипицей на стопе появляются дочерние.
Особенно внимание на вопрос лечения нужно обратить детям и подросткам, людям преклонного возраста, а также тем, кто страдает сахарным диабетом и имеет прочие заболевания сосудов. Этой группе людей необходимо лечить наросты на ногах непременно под контролем врача. Доктор будет наблюдать за течением процесса и сможет вовремя нейтрализовать непредсказуемую реакцию организма.
Для лечения таких новообразований можно применять как традиционные медикаментозные средства и методы, так и народные способы. Хотя одним из самых распространенных и эффективных способов борьбы с бородавками – это их удаление: физическое, химическое, хирургическое. Следующие способы показались успешным в 98% случаях:
- Удаление с помощью лазера – один из самых эффективных на сегодня способов избавиться от бородавки. Врач аккуратно вырежет образование при помощи лазерного луча, и на его месте остается лишь небольшое розовое пятнышко. Такая процедура для пациента безболезненна, после нее не остаются рубцы и шрамы.
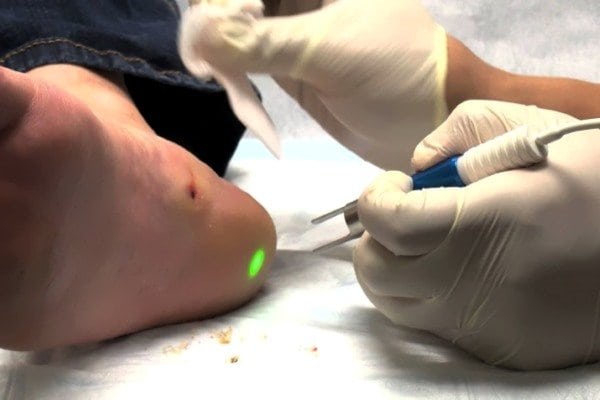
- Хирургическое удаление скальпелем. Нарост вырезается, и на это место накладываются швы. Этот способ сейчас не популярен среди медиков по нескольким причинам. Во-первых, это больно. Во-вторых, остаются грубые рубцы, которые долго заживают. В-третьих – достаточно высок риск заражения полученной ранки.
- Удаление электрическим током. Суть такого метода заключается в том, что на бородавку подается ток. Под его воздействием шипица остается без питания и поэтому очень быстро отмирает. Метод вполне годится для удаления небольших шипов. После удаления этим способом больших образований скорее всего останутся шрамы. Также электрокоагуляция не подходит для наростов, которые ушли глубоко под кожу.
- Удаление радиоволнами. Такая методика признана наиболее щадящей. Образуется тепловая энергия, которая бесконтактно вырезает ткань шипицы с кожи стопы. Затем врач прижигает капилляры, блокируя тем самым питание бородавки.
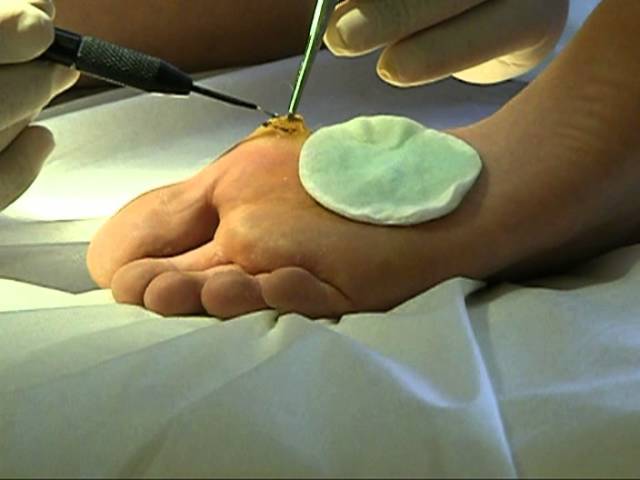
- Выжигание. Для этих целей используются средства, в состав которых входят кислоты или щелочи. Удаление шипиц происходит посредством разрушения химическим компонентом. Нарост отмирает. А на этом месте остается малозаметный рубчик.
- Замораживание жидким азотом. По-научному – криотерапия. Температура этого вещества 196 градусов, поэтому, когда азот попадает на поражённые ткани кожного покрова, он их попросту морозит, и клетки отмирают. На месте погибших клеток через некоторое время начнет образовываться новые, здоровые.
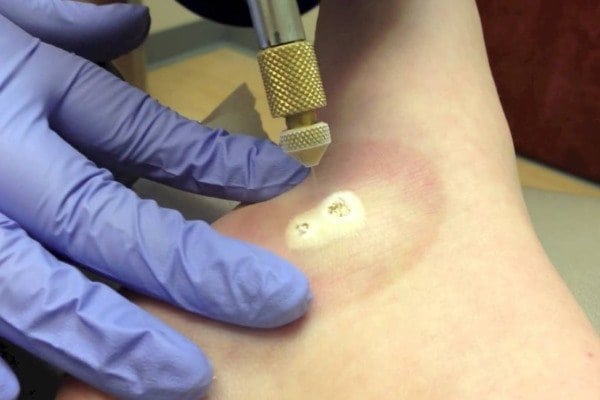
Время лечения и заживления составляет от одной до пяти (в среднем 12-20 дней).
Заранее, примерно за 2 дня до планируемого удаления, на шипицу можно наклеить мозольный пластырь типа Салипод, или аккуратно срезать образование маникюрными ножничками.
После процесса удаления бородавки обычно доктор назначает специальную противовирусную терапию. Она нацелена на то, чтобы устранить причину самой проблемы — присутствующий в организме вирус папилломы человека. В случае, если пациент — это лечение не получит, то велика вероятность появления нарост вновь.
Кроме удаления, в настоящее время в медицине имеется в наличии несколько разновидностей лечения иммунологическими препаратами. Так наиболее известными средствами для такого лечения являются крема имиквимод и фторурацил .

Во многих случаях народные методы лечения или вывода бородавок оказываются очень эффективными. Не зря наши бабушки активно ими пользовались и собрали множество рецептов. Поэтому не стоит ими пренебрегать, и перед походом к врачу можно попробовать один или несколько народных способов.
Чеснок, лук, сок алоэ, чистотел, можжевельник – растения, которые обладают антисептическим, противовоспалительным действием. Отлично борются с микробами. На основе этих растений и готовится большинство мазей, ванночек, припарок и компрессов. Кожура от банана тоже имеет анти воспалительный эффект, прикладывать ее к болезненным местам нужно желтой стороной.
Также популярны в рецептах эфирные масла – касторовое, масло сосны, эвкалиптовое масло, масло чабреца.
Лечение растительными средствами потребует более длительного времени, чем медикаментозное. Это старые проверенные экологические методы. Что применять, какие средства использовать – выбор всегда остается за человеком.
- Масло чайного дерева также спасает от подобных неприятностей. Утром и вечером нужно нанести на участок кожи с бородавкой несколько капель этого масла. Также эффективно делать ванночки. Для этого необходимо смешать одну чайную ложку соли и две-три капли масла чайного дерева. Развести эту смесь в пяти литрах теплой воды. Делать ванночки перед сном каждый день. Держать ноги в воде желательно около 15-20 минут в течение недели.

- Популярный народный метод – нанесение на нарост сока чистотела. Для этого нужно взять свежие листья и стебли, размять в руках, выдавить сок. И этот свежеотжатый сок растения следует наносить на нарост несколько раз в день до полного его исчезновения.
- Также самостоятельно можно приготовить мазь. Готовится она так: нужно взять две столовые ложки сока водяного кресса (это название растения). Смешать сок с коровьим маслом (примерно 50 грамм). Полученную мазь следует втирать ежедневно пораженный участок кожи до полного отмирания.
- Картофель среднего размера натереть на самой мелкой терке, затем соединить полученную массу с одинаковыми частями сока лука и сока алоэ, примерно по одной ложке того и другого. Эту смесь нанести на пораженную кожу, закрыть пленкой и наложить теплу повязку. Оставить на 2-3 часа.
- Взять свежие листья растения круглолистной росянки, помять в руках или немного отбить. Можно также залить кипятком, небольшим количеством. Затем эту массу прикладывать на подошву стопы под марлевую повязку на 1-2 часа.
- Эффективное бабушкино средство – можжевелово-ягодная настойка. Взять 20 грамм ягод можжевельника, залить 100 мл. водки. Настой выдержать 20 дней, затем смазывать им шип.
Профилактика появление шипов на подошвах
Любую неприятность лучше предотвратить, чем потом бороться с ней и ее последствиями. И предмет данной темы не является исключением. Чтобы организм оставался здоровым, а все кожные покровы – чистыми и гладкими, необходимо следовать простым правилам.
- Обязательно проверить свой организм на наличие вируса ВПЧ. И в случае его присутствия в организме принять меры для избавления.
- Выбирать свободную и удобную обувь.
- Не допускать хождения босиком в местах общего пользования – бассейнах, саунах, душевых.
- Вести здоровый образ жизни, укреплять иммунитет.
- Соблюдать гигиену, менять носки каждый день
- При получении травмы стопы, даже небольшой, обязательно проводить обработку.

Поперечное плоскостопие – это вид уплощенной стопы, при котором она имеет полное соприкосновение с полом из-за ее опущенного поперечного свода. Длина стопы уменьшается по причине разошедшихся в форме веера плюсневых костей, а также смещенного наружу большого пальца ноги. Нормальное анатомическое строение стопы - с изгибами (сводами), что позволяет амортизировать любые нагрузки и не испытывать ортопедических проблем.
Заболевание свойственно людям, передвигающимся или стоящим на ногах в течение длительного времени. Первые испытывают большую нагрузку на нижние конечности, что не под силу выдержать связкам. Вторые, наоборот, не имеют нагрузки, оттого связки ослабевают. Такие примеры встречаются в более чем 80% случаев. Редко плоскостопие возникает вследствие перенесенной травмы – перелома костей стоп. Иногда на развитие патологии влияет рахит, характеризующийся ослабленным состоянием костной ткани.
Женщины чаще мужчин имеют поперечное плоскостопие, встречающееся в половине всех случаев обратившихся за медицинской помощью. Бывает, что поперечное плоскостопие регистрируется у подростков и маленьких детей. Плоскостопие поперечного вида имеет обыкновение проявляться к 37-40 годам. Симптоматическая картина, способы лечения доподлинно известны, поэтому ранняя диагностика заболевания способствует полному выздоровлению.
Разновидности плоскостопия
Согласно расположению продольного и поперечного сводов, различают три типа патологии:
- Плоскостопие поперечное. Для него характерен пониженный поперечный свод: укороченная эта часть стопы и ее увеличенный передний отдел.
- Плоскостопие продольное. В данном случае понижен продольный изгиб, длина стопы, наоборот, увеличена. Такой вид заболевания часто проявляется у молодых людей 15-26 лет.
- Плоскостопие комбинированное (продольно-поперечное). Этот вид патологии имеет серьезные последствия по причине ускоренного износа опорно-двигательного аппарата, провоцирует процесс деформации осанки, развитие патологий позвоночного столба:
- остеохондроза;
- радикулита;
- межпозвоночной грыжи.

Суставы также испытывают дегенеративные изменения, воспаления: артроз, остеоартрит, коксартроз.
Возможные осложнения
Негативные последствия плоскостопия имеют связь с:
- нарушенной координацией движения;
- хромотой, возникшей в результате неспособности венозных сосудов в мышцах икр нижних конечностей полноценно функционировать;
- развитием варикозного заболевания;
- формированием так называемой пяточной шпоры;
- дисфункцией сердца и его системы.
Причины развития заболевания
Среди причин, провоцирующих развитие плоскостопия, называются следующие:
Внешние признаки развивающегося плоскостопия
- боли и усталости ног (к вечеру ощущения усиливаются);
- отеках нижних конечностей;
- ощущении тесной обуви;
- более сильном износе внутренней стороны подошв любой обуви;
- боли в поясничной области;
- меняющихся осанке, походке;
- развитии косолапости;
- появлении пяточных шпор;
- сильной боли в суставах колен (в случае запущенной формы недуга);
- искривленном позвоночнике;
- невозможности держать равновесие, приседать;
- увеличении длины и ширины стопы на последней стадии патологии;
- багрово-синем цвете стопы (из-за затрудненного кровообращения).
| Косолапость при поперечном плоскостопии |
 |
Основные симптомы патологии касаются:
- процесса сглаживания поперечного изгиба стопы, ведущего к деформированию пальцев ног;
- кожных огрубелостей, появляющихся на ступнях;
- молоткообразных пальцев стопы;
- болей, возникающих в верхней части стопы.
| Характерные натоптыши при развивающемся плоскостопии |
 |
Плоскостопие поперечное имеет также один из главных симптомов – деформацию большого пальца стопы, называемую вальгусной. Медицина определяет этот вид патологии бурситом. Его вызывает постоянное механическое раздражение.
| Вальгусная деформация |
 |
Степени заболевания
Патология различается по врожденному и приобретенному типам, а также по следующим степеням:
- Слабовыраженной. При ней большой палец отклоняется максимально на 19 градусов. У пациента наблюдается незначительный отек, сам он ощущает слабость в ногах.
- Умеренно-выраженной. Угол отклонения пальца может равняться 40 градусам. Больной с трудом передвигается, а боли в ногах становятся интенсивнее.
- Сильно выраженной. Палец отклоняется более чем на 35 градусов. Стопы деформированы, пациентом ощущаются боли в поясничной области, нижних конечностях. Передвижение осуществляется с большим трудом.

Дети и взрослые не имеют различий в симптоматике заболевания, но постановка диагноза – точного и окончательного – дело специалиста. Коррекционная терапия, ее методы зависят от причин, процесса развития плоскостопия. Их определит только врач, поэтому ставить самому себе диагнозы, осуществлять лечебные мероприятия чревато отягощением течения болезни.
Диагностика
Первым этапом диагностики является осмотр больного. Врач-ортопед обращает внимание на сглаженную выемку в области подошвы, измененное расположение пальцев, отечность. Собирая анамнез, расспрашивает пациента об ощущениях боли в ногах, наследственных факторах, заболеваний сердца, ревматических патологиях. Далее специалист назначает ряд диагностических мероприятий, заключающихся в:
- геометрическом и топографическом изучении подошвы (подометрии, плантографии);
- рентгенографическом снимке, помогающем определить степень тяжести заболевания, деформирования (вальгусного);
- проведении КТ, МРТ с целью оценки пораженной мягкой ткани.
Пациент направляется на дополнительное обследование к хирургу-флебологу, невропатологу, так как поперечное плоскостопие в своем развитии оказывает патологическое влияние на волокна нервной системы и сосуды, находящиеся в непосредственной близости.
Методики лечения поперечного плоскостопия
Она проводится на начальной стадии патологического процесса, использует специальные приспособления медицинского назначения. Например, коррекция с помощью валиков проводится для воспаленного плюснефалангового сустава. Приспособления кладутся между большим и вторым пальцами, закрепляются сбоку. Таким образом первому пальцу помогают вернуться в его анатомическое положение.
Применение специальных стелек для восстановления физиологического изгиба стопы снижает нагрузку на голеностопный сустав, позвоночный столб, остановить прогрессирование заболевания.
В постоперационный период, в совокупности с тяжелой формой протекания заболевания, с целью поддержания стопы назначается ношение ортопедической обуви.
| Приспособления для терапевтической коррекции |
 |
Эти методы выступают в качестве вспомогательных к основному лечению. Используются при первых двух степенях поперечного плоскостопия, реабилитационных мероприятий в период после проведенной операции.
Физиотерапию назначают при воспалительном процессе, используя процедуры:
- грязевых ванн;
- электрофореза;
- УВЧ.
Лечебная физкультура помогает укреплять мышцы, связочный аппарат для поддержки стоп в естественном состоянии, предотвратить прогрессирование патологии.
Анатомия стопы эффективно восстанавливается при помощи оперативного вмешательства. Операция осуществляется с целью перераспределения сухожилий и мышечных тяг, отвечающих за положения I и II пальцев стопы. В некоторых случаях, перед смещением их в нужное место, костный фрагмент частично удаляется.
| Хирургия при бурсите |
 |
Народная медицина
Средства нетрадиционной медицины не могут полностью избавить от плоскостопия, но способны успокаивать боль, облегчать состояние больного, приостановить прогрессирование патологии.
Используются компрессы с утеплением из толстой ткани, прикладываемые к ногам. Например, один из них использует листочки полыни.
С целью устранения болевых ощущений используют раствор, содержащий аспирин (в количестве двух таблеток), сок лимона, йод (3%-ный). Применяется в виде компрессионной повязки.
Хорошо помогают солевые ванночки (лучше - с морской солью). Готовится теплая вода, ноги следует держать в ней 30 минут, затем тщательно их вытереть и смазать кремом.
Контрастные ванночки, применяемые с настоями трав – шалфеем, мятой, дубовой корой – показали свою результативность и эффективность.
Действенную помощь оказывают упражнения, специально разработанные для страдающих плоскостопием. Они способны укрепить мышцы стопы и предупредить прогресс плоскостопия:
Профилактика
Поперечное плоскостопие – неприятное и опасное заболевание – возможно предупредить. Профилактикой надо заниматься с детства, правильно подбирая обувь для детей. Во взрослой жизни этому правилу надо также уделять пристальное внимание. Высокие каблуки, так любимые женщинами, не рекомендованы для постоянного ношения. Впрочем, как и обувь совсем без каблуков. Самая приемлемая их высота 3-3,5 см.
К профилактическим мерам также относятся:
- Коррекция лишнего веса.
- Избегание чрезмерной нагрузки на нижние конечности.
- Ходьба босыми ногами по специальному коврику для массажа стоп, траве, земле, речному песку, круглым камням и пр.
Приведенные примеры упражнений не должны стать основополагающими в лечении плоскостопия. Комплексный подход к терапевтическим мерам, консультация специалиста, следование правилам реабилитации помогут избавиться от плоскостопия и решить все проблемы, связанные с этим заболеванием.
Поперечное плоскостопие не является приговором. Оперативный способ избавляет от патологии навсегда, консервативный – приостанавливает развитие заболевания. Соблюдение рекомендаций врача позволяет вести обычный образ жизни, не испытывая дискомфорта.
На человеческие стопы приходится колоссальная нагрузка. Каждый день человек совершает в среднем от 6 до 20 тысяч шагов. Сводчатая форма стопы амортизирует ударную нагрузку. Кости и мышцы стоп образуют по два свода — продольный и поперечный. По разным причинам один либо оба свода уплощаются с возрастом, развивается плоскостопие. Встает вопрос — как лечить плоскостопие у взрослых?
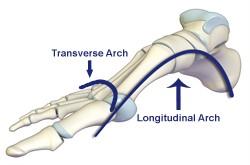
Можно ли вылечить плоскостопие у взрослых
Плоскостопие — это изменение стопы из-за деформаций, вызванных уплощением сводов и уменьшением амортизации. Человек узнает, что у него поперечное плоскостопие или продольное только при возникновении проблемы с ногами.
Например, искривляются пальцы, растет шишка у большого пальца, стопа делается более широкой, появляются натоптыши или стержневые мозоли. Стопы также могут болеть и отекать. Случается привычный вывих голени либо болят колени. Начиная заниматься одной из проблем с ногами, пациент узнает, что причина в поперечном или продольном плоскостопии.
◐ Поперечное плоскостопие проявляется распластанностью переднего отдела, искривлением пальцев. Последствием его также являются натоптыши. Поперечному плоскостопию подвержены в 20 раз больше женщины. Распластанность из-за поперечного плоскостопия приводит к проседанию поперечного свода.
◑ Далее образуются натоптыши на подошве и стержневые мозоли. Пальцы деформируются. Особенно это относится к большому пальцу (вальгусная косточка), второму и третьему пальцу.
◐ Второй и третий палец приподнимаюся и скрючиваются. Таким образом образуется молоткообразная или когтеобразная патология.
◑ Опорные точки стопы при поперечном плоскостопии изменяются. Поэтому стопа в передней части делается шире. Обувь подобрать становится не просто. Потому что пальцы искривлены.
◐ Помимо этой проблемы также начинаются боли у основания пальцев. Этот симптом также говорит о поперечном плоскостопии.
◑ Поперечное плоскостопие по отпечатку стопы диагностировать не возможно. Визуального осмотра стоп будет достаточно.
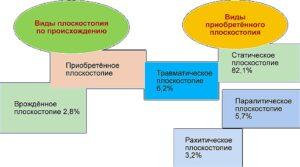
По схеме видно, что плоскостопие может образоваться по разным причинам. Плоскостопие помимо продольного и поперечного делится на фиксированное и нефиксированное.
Фиксированное плоскостопие — когда при нагрузке на ногу степень уплощения сводов не меняется.
Нефиксированное плоскостопие — с увеличением нагрузки на ногу высота сводов уменьшается.
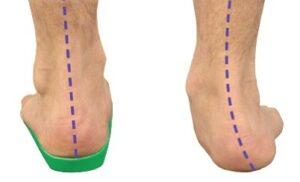
Отличие плоской стопы от здоровой выглядит по отпечаткам таким образом. Слева стопа с третьей степенью плоскостопия. В центре — первой, второй степенью. Последний отпечаток— здоровая стопа.

Плоскостопие продольное выражается уплощением внутреннего свода. Как раз отпечаток стопы с продольным плоскостопием мы видим выше.
Завал ноги вовнутрь имеет место лишь при сильной степени. Тогда у человека наблюдается Х-образная установка ног. При умеренном плоскостопии уже чувствуется и усталость, и боль в ногах. Возможны проблемы с коленным суставом и поясничным отделом.
Плоско-вальгусная стопа — это уплощение продольного свода с завалом вовнутрь. То есть отклонением от центральной оси.
Рискуют получить плоскостопие такие группы людей:
● Длительно стоящие на работе
● Любительницы высоких каблуков
● Ведущие сидячий образ жизни
● После травм ног
Последствия плоскостопия
Так как стопы является основной нижней нашей опорой, то патология стоп ведет к ряду проблем. Если стопа стоит физиологически не правильно, то нарушается по восходящей оси выше и установка голеностопного сустава. Далее страдает колено, позвоночник вплоть до шейного отдела.
Так казалось бы всего лишь плоскостопие приводит к неприятным последствиям. Поэтому не стоит игнорировать эту проблему у себя.
◍ Мозоли
◍ Неврома
◍ Шпора пяточная
◍ Натоптыши
◍ Боль
◍ Артроз
◍ Воспаление
◍ Повреждение менисков
◍ Бурсит
◍ Нестабильность сустава
◍ Боль поясницы
◍ Искривление позвоночника
◍ Грыжи
◍ Остеохондроз
◍ Радикулит
◍ Коксартроз
Ортезы и бандажи для стоп
В зависимости от патологии стоп стелек и полустелек бывает не достаточно для исправления деформаций. Тогда врач советует воспользоваться бандажом средней фиксации. Ортез с более выраженной поддержкой рекомендуется уже при переломах, разрывах связок.
Бандажи для стопы нужны для:
◐ Компенсации недостающей опоры
◐ Снижения давления на отдельные участки
Какие изделия выполняют функцию ортезирования для стоп? То есть направлены на компенсацию недостаточности любого отдела стопы. К ним относятся:
◉ Пелоты, супинаторы, подпяточники
◉ Защитные и корригирующие приспособления
Каркасные стельки
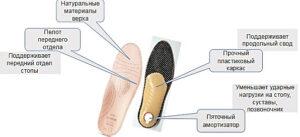
Лечебные каркасные стельки подходят при ряде проблем и заболеваний:
◑ Поперечном и продольном нефиксированном плоскостопии
◑ Хроническом заболевании вен
◑ Проблемы с позвоночником
Подходит в обувь с каблуком ниже 4-х сантиметров. Вариантом каркасных стелек являются полустельки. Функции выполняют аналогичные. Но удобнее в открытой обуви и надо их приклеивать к обуви.
Бескаркасные стельки
Ортопедические бескаркасные стельки подойдут пожилым людям и тем, у кого сильно изменены пальцы. Имеют выраженный поперечный супинатор. Который правильно распределяет нагрузку.
Подходят к использованию в обуви с любой высотой каблука. Потому что основа стельки гибкая. Единственный минус бескаркасных стелек — это отсутствие пяточного амортизатора.
К мягким стелькам относятся и силиконовые стельки. Они рекомендуются для диабетиков и людям с чувствительными стопами. Стельки имеют два супинатора. При артрите также показаны к ношению.
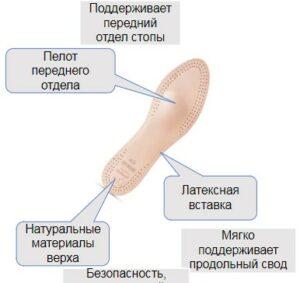
Ортопедическая обувь при плоскостопии
В отдельных случаях ортопедических стелек недостаточно. Например, когда требуется удобство для деформированных ног. При выросшей косточки у большого пальца, деформированных пальцах. Человеку приходится подбирать широкую обувь или на пару размеров больше собственного.
В таком случае с проблемой справиться ортопедическая обувь. В которой имеется расширенный мыс и эластичные вставки в области пальцев. Помимо этого ортопедическая обувь имеет другие удобные элементы.
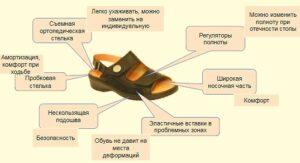
Людям с плоскостопием 1-2 степени рекомендуется ортопедическая обувь для комплексного решения проблемы. Также и здоровым людям, кто ведет активный образ жизни и имеющим высокие нагрузки на ноги.
Приспособления при плоскостопии
Ортопедические вкладыши-пелоты предназначены для лечения поперечного плоскостопия у взрослых. Если пациент с проблемной ногой отказывается носить стельки, полустельки, обувь целесообразно рекомендовать пелоты.
Обувь на высоких каблуках будет более удобной, если использовать вкладыши под передний отдел стопы.
Кроме пелотов используют корригирующие приспособления для лечения вальгусной косточки ночные и дневные. На ночь надевается ортез, оказывающий жесткое давление на большой палец. Который отводит палец и постепенно исправляет деформацию. Днем дополняет эффект ночного лечения межпальцевая вставка.
Вставка из силикона подойдет при перекрещивании пальцев, потертостях кожи, мозолях. Мягкий материал комфортен для кожи.
Комплексный подход в лечении плоскостопия состоит из ношения бурсопротекторов, пелотов, стелек, обуви. У взрослых людей можно приостановить развитие патологии стоп практически всегда. У 60 % из них деформации можно исправить. Поэтому пользоваться ортопедическими изделиями нужно обязательно.
Читайте также:



