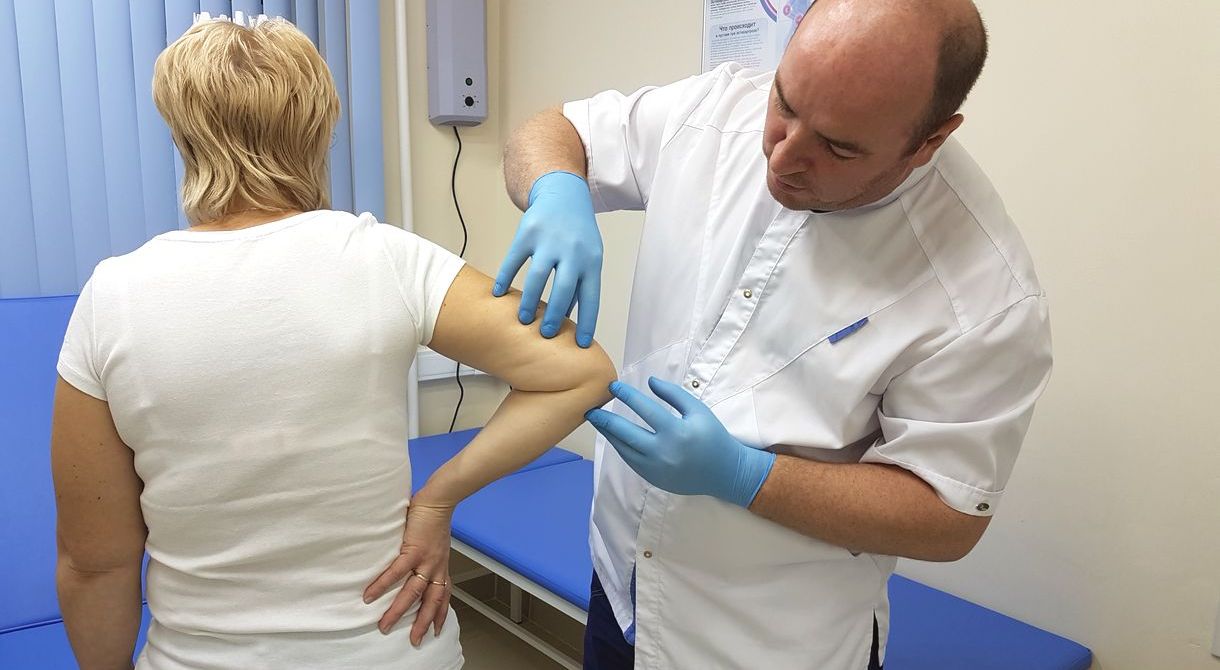
Мышечный тонус коленного сустава
В норме мышечная ткань человеческого тела постоянно находится в рабочем состоянии. Сначала одни волокна пребывают в тонусе, но потом они расслабляются, а напряжение переходит на отдохнувший до этого участок. Гипертонус мышц у взрослого человека возникает в результате нарушений неврологического профиля. Выпускаемый мозгом сигнал не доходит до нервных окончаний, расположенных в мышечной массе. Обычно такое нарушение обусловлено сбоем в работе центральной и периферической нервной системы.
Обязательно ли обращение к врачу при мышечном гипертонусе
В младенчестве гипертонус мышц не вызывает опасений у врачей. Это нормальное явление, которое проходит через несколько месяцев после возникновения. За это время организм малыша адаптируется к новым для него условиям жизни, и мышечное напряжение проходит.
Гипертонус мышц у взрослого человека ― не вариант нормы. Патология требует обращения к врачу. В клинике доктора Длина пациенты проходят бесплатную первичную диагностику, на основании которой выстраивается индивидуальный план лечения. В ходе обследования важно исключить органические нарушения в структуре мозговых центров.
Раннее обнаружение новообразования в тканях позволяет начать соответствующее лечение и предотвратить ухудшение ситуации. В большинстве случаев речь идет о спасении жизни пациента. Это еще раз подтверждает истину ― самолечение недопустимо, болезнь необходимо держать под контролем врачей. При выявлении симптомов патологии следует записаться на прием к специалисту. Определить нарушения помогут врач-ортопед или невролог.
По какой причине развивается гипертонус мышц
Около 50% случаев гипертонуса мышц у взрослых пациентов связано с осложнениями остеохондроза. Это не единственная причина, по которой мышечный корсет претерпевает подобные изменения.
Чтобы понять схему диагностики, следует вспомнить, как мы совершаем движения:
- Мозговой центр, ответственный за двигательную активность, отправляет импульс о сокращении определенной группы мышц.
- Мышечные волокна получают сигнал и сокращаются в соответствии с ним, что приводит тело к выполнению движения.
- Находившиеся в тонусе мышцы расслабляются, теряя внутреннее напряжение.
Если по каким-то причинам импульс не достигает своей цели, то мышца расслабляется частично или остается напряженной. Такое состояние и называется гипертонусом мышц у взрослого человека. Причинами нарушений становятся:
- Сбой в работе пирамидальной и экстрапирамидальной структурах мозга, что вызвано ростом опухоли, инсультом или инфекционным поражением.
- Дисбаланс биохимических показателей ликвора (СМЖ, спинномозговой жидкости), по которому к мышцам идет продуцируемый мозгом сигнал.
- Структурные поражения корешковых нервов, ответственных за иннервацию мышц.
- Повреждения ответвления нерва, отвечающего за двигательную активность.
Причинами гипертонуса мышц у взрослого человека являются воспаления, травмы, опухоли, запуск компенсаторных систем в организме. Это может быть вызвано мышечным растяжением, повреждением сухожилий и связок, переломами, ударами, ушибами и вывихами.

Успех лечения на 90% зависит от опыта и квалификации врача.
Бесплатная консультация и диагностика врача
- Мануальный терапевт
- Вертебролог
- Остеопат
- Невролог
На консультации мы проводим тщательную диагностику всего позвоночника и каждого сегмента. Мы точно определяем какие сегменты и нервные корешки вовлечены и вызывают симптомы боли. По итогам консультации даем подробные рекомендации по лечению и если необходимо назначаем дополнительную диагностику.
Проведем функциональную диагностику позвоночника
Выполним манипуляцию, существенно облегчающую боль
Составим индивидуальную программу лечения
Какие симптомы свидетельствуют о гипертонусе мышц
Первые вестники гипертонуса ― повторяющиеся судороги на определенных участках тела. Спастические проявления появляются после мышечного перенапряжения (быстрой ходьбы, продолжительного бега). Когда судороги заканчиваются, напряжение остается. Чтобы гипертонус прошел, требуется длительный отдых, состояние покоя и обездвиженности.
Отсутствие мер по предотвращению появления этих симптомов приводит к их усугублению:
- Появляется скованность мышц, становится сложно двигать руками или ногами, однако многократное повторение этих движений позволяет ненадолго устранить дискомфорт.
- На участках скованности возникают болезненные ощущения разной степени интенсивности.
- Мышцы быстро устают, для этого даже не требуется предельная нагрузка или чрезмерная физическая активность.
- Мускульная сила снижается, кажется, что мышцы постоянно напряжены.
Повторяющиеся эпизоды из этого списка требуют тщательной диагностики. Это необходимо для исключения опасных состояний и назначения эффективного лечения под контролем специалиста.
Во время обследования врач задает пациенту вопросы о самочувствии, о времени появления неприятных симптомов, о характере развития патологии. Уточняет информацию о наследственных заболеваниях. Проводит физикальный осмотр с пальпацией болезненных участков тела. Вслед за консультацией назначаются рентгенологическое исследование, МРТ и лабораторные анализы. В каждом случае набор диагностических процедур отличается. Также могут потребоваться консультации смежных специалистов (кардиолога, эндокринолога и пр.).
Гипертонус мышц спины у взрослых пациентов
Натяжение мышечной ткани в области спины чаще всего происходит по причине обострения остеохондроза. Нарушается высота межпозвоночных хрящевых соединений. Протрузия дисков напрямую влияет на корешковые нервы. Чтобы не допустить их повреждения, образующие спинной каркас мышцы увеличивают тонус, создавая защитный панцирь. Они остаются в напряжении даже в те моменты, когда человек расслабляет спину.
Такое несоответствие провоцирует боль и сильнейший дискомфорт. При возникновении схожей симптоматики следует обратиться к вертебрологу. При наличии заболевания, вызвавшего осложнения в виде гипертонуса, следует сначала лечить первопричину (остеохондроз, спондилез, сколиоз и другие).
Перенапряжение мышц на нижних конечностях бывает связано с пережитым пациентом инсультом (ишемического или геморрагического характера). Иногда причиной развития гипертонуса становится корешковый синдром, протекающий на фоне остеохондроза в области пояснично-крестцового отдела.
К нарушениям мышечного тонуса в руках обычно приводит шейный остеохондроз, дающий осложнения в виде сбоя иннервации. При обследовании врач должен исключить такие состояния, как защемление бедренного нерва в паху, синдром грушевидной мышцы, органические поражения мозговых структур.
Роль массажа при гипертонусе мышц шеи
Мышечный гипертонус в основном возникает после длительного статического перенапряжения. Особенно сильно такие проявления затрагивают тех, чья работа предполагает сидячий труд. Продолжительное пребывание в одном и том же положении провоцирует напряжение воротниковой зоны и плечевого пояса.
При постоянном гипертонусе со временем развиваются сильнейшие приступы головной боли. Самочувствие таких пациентов без адекватной терапии с каждым днем ухудшается, их позвоночник претерпевает разрушительные изменения. Хороший результат дает профессиональный массаж шейно-воротниковой зоны.
Точно просчитанные движения мастера позволяют пациенту расслабиться. Сеансы приводят к улучшению кровообращения, обмена веществ, лимфотока. Улучшается микроцеркуляция крови, питание мозговых структур. Курс массажа способствует нормализации проводимости нервной ткани, восстановлению нейронных связей. Результатом становится улучшение самочувствия, снятие спазмов и признаков мигрени.
Лечение гипертонуса мышц
В клинике доктора Длина работают опытные специалисты в сфере вертебрологии неврологии и ортопедии. В лечении пациентов с синдромом мышечного гипертонуса применяются авторские методы и традиционные способы терапии. Акцент ставится на устранении первопричин болезни. Наши доктора находят триггеры, провоцирующие нарушения в организме. Точная постановка диагноза позволяет прицельно использовать лучшие терапевтические практики.
Во время лечения применяются приемы остеопатии, мануальной терапии, лечебного массажа. Врач восстанавливает баланс внутренних органов и структур, нормализует положение позвонков, тракционно вытягивая позвоночник. В результате стабилизируется диффузное питание хрящевых тканей. Рефлексотерапия и кинезиотерапия позволяют купировать приступ гипертонуса.
Нас рекомендуют 94% пациентов.
Спасибо за доверие и ваш выбор.
Видео-отзывы пациентов


В клинику доктора Длина я пришел с проблемами позвоночника. С двумя межпозвонковыми нижними грыжами и две межпозвонковые грыжи в шее. Мне была назначена комплексная программа из 10 шагов. За 4 месяца у меня полностью прошли нижние позвонки и исчезли хрусты в шее.






Яковлева Наталья Михайловна
Заведующий отделением, врач хирург высшей категории, врач онколог-маммолог
Хочу высказать огромную благодарность за то, что меня поставили на ноги в прямом смысле этого слова. Пришла я в клинику полтора месяца назад с выраженными болями в пояснице и ноге. Достаточно длительного характера были эти жалобы и малоэффективным лечение, которое я применяла в прошлом. К счастью я оказалась в клинике доктора Длина и его команды супер профессионалов!






Я обратилась в клинику с сильной болью в плече. У меня не поднималась рука, я не могла спать по ночам, просыпалась от боли. После первого сеанса процедур мне стало значительно легче. Где-то в середине курса у меня стала подниматься рука, я стала спать по ночам.


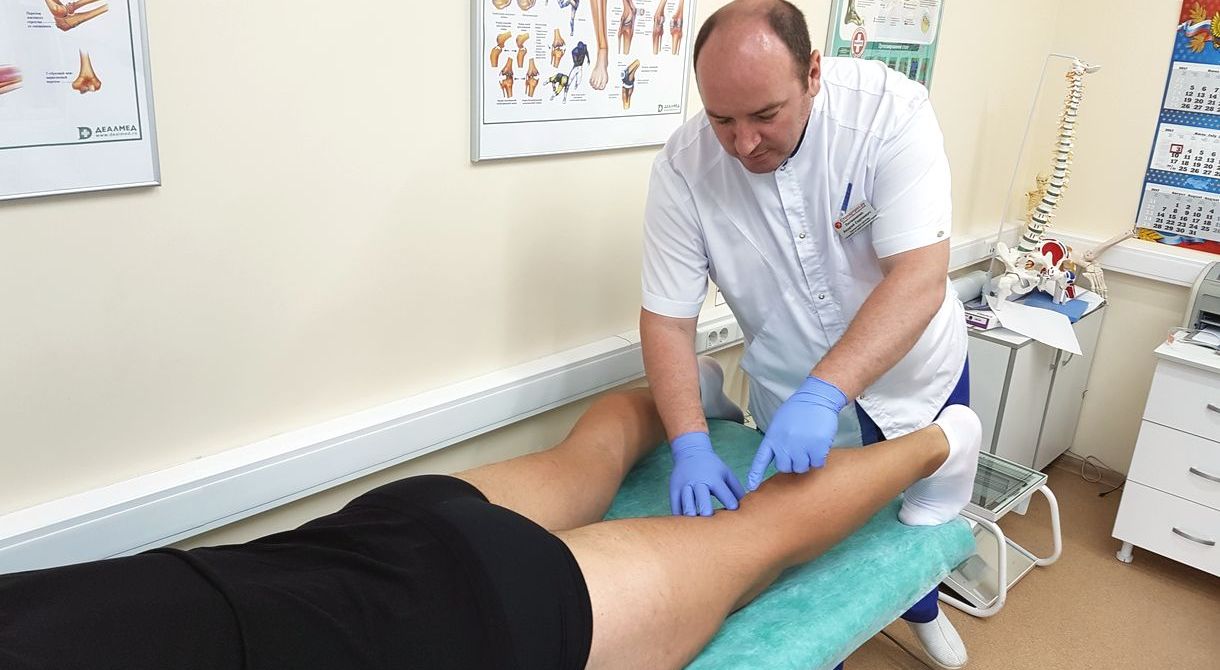
Обратилась с очень серьезным заболеванием. Я не могла ходить, у меня артроз 2 степени коленного сустава. Прошла в Клинике курс лечения и сейчас я иду на полностью 100%.


















Процедуры очень эффектны оказались. Раньше обращалась в другие клиники и стопроцентно у меня боли не снимались, беспокоили меня. После этого специалиста у меня через три-четыре сеанса функции восстановились, в суставах боль прошла.
Обращение сегодня поможет
избежать операции завтра!
После 2-3 лечебных процедур изматывающая боль уходит, вам становится легче.
Комплексное оздоровление позвоночника улучшает самочувствие: вы ощущаете прилив сил и энергии.
Начинается процесс восстановления поврежденных тканей, грыжи и протрузии уменьшаются.
Сильные мышцы спины поддерживают позвоночный столб, препятствуя повторному возникновению заболевания.
Сделайте первый шаг – запишитесь на бесплатную консультацию.
Сложное костно-хрящевое образование, которое состоит из большого количества разных элементов, представляет собой коленный сустав. Именно благодаря данным составляющим сустав становится многофункциональным и маневренным, но, к сожалению, подвластным разному травмированию. Строение, особенности и травмы – далее в нашей статье.
Характеристика
Коленный сустав является одним из крупных. Он входит в состав пояса нижних конечностей и гарантирует динамику и статику. Если у человека ограничена нормальная работоспособность, происходит резкое сокращение двигательной активности и снижение трудоспособности.
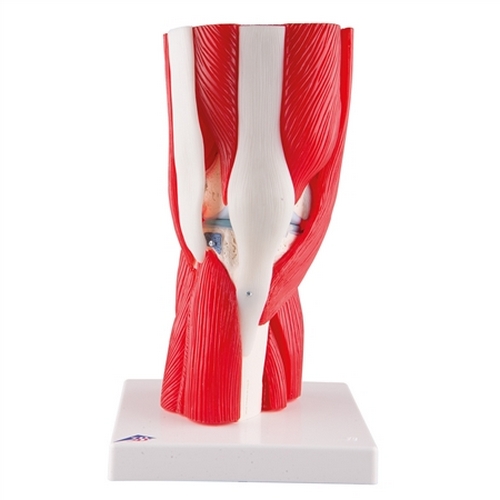
Анатомия
Если опираться на данные, полученные из анатомических источников, то можно сделать вывод, что коленный сустав имеет блоковидно-шаровидную форму. Образуется он из последующих эпифизов:
- нижнего бедренной кости;
- верхнего большеберцовой кости;
- надколенника – округленного отдела трубчатой кости.
Анатомия колена очень интересна и познавательна. В нем нет ничего лишнего, а каждая часть выполняет определенное и важное предназначение. Далее подробней рассмотрим этот момент.
Окружающие мышцы
Правильную работу гарантируют окружающие коленный сустав мышцы. Они размещены вокруг него и бывают:
- приводящие;
- сгибающие;
- разгибающие.
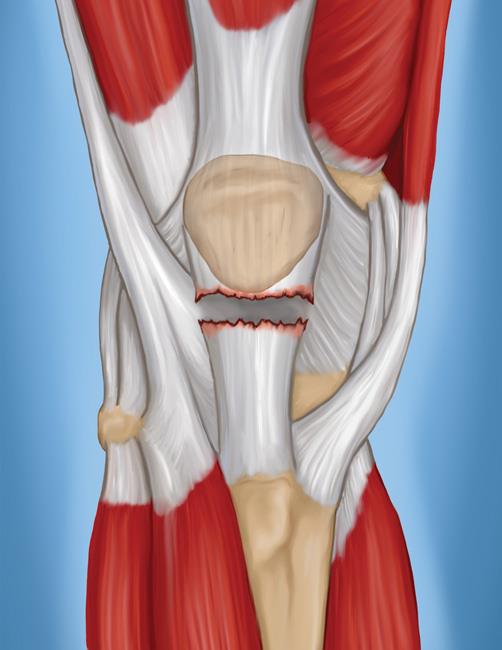
Именно они фиксируют колено. Отметим, что в суставе есть несколько типов мышц. Каждая из них имеет свою задачу и строение. Выделяют следующие мышцы:
- На фронтальной части бедра у человека находится четырехглавая мышца. Она является самой значительной в человеческом организме. Эта мышца крепится к поверхности большеберцовой кости и коленной чашечке.
- Мышца коленного сустава. Она отвечает за движение голени и бедра.
- Портняжная мышца. Помогает голени двигаться в разном направлении. Она через поверхность бедренной кости огибает коленную чашечку. Крепится к большеберцовой кости.
- У лобковой кости берет начало двусуставная тонкая мышца. Она крепится к большеберцовой кости. Классифицируется как мышца, сгибающая коленный сустав.
- Оказывают содействие сгибанию голени и вращению колена подколенные мышцы.
- Полусухожильные. Они дают возможность выполнять разгибательные и вращательные движения голени и бедра.
- За сгибание голени в голеностопе и колене ответствуют икроножные мышцы.
- Подколенные. Они гарантируют вращение и перегибание голени. Находятся с задней стороны колена.
Связки
Для чего они нужны? Каждый коленный сустав удерживается ими. Связки бывают внекапсульными и внутрикапсульными. Первые находятся вне полости. Вторые расположены внутри полости сустава.
К внекапсульным и внутренним связкам относится:
- Большеберцовая коллатеральная связка. Берет собственное начало от медиального мыщелка и опускается вниз.
- Малоберцовая. Начинается от латерального надмыщелка и опускается ниже.
- Связка надколенника. Это продолжение сухожилия четырехглавой мышцы.
- Медиальная и латеральная. Представляет собой пролонгирование четырехглавой мышцы.
- Поддерживающая связки надколенника косая и дугообразная подколенная связка.
- Крестообразные связки.
- Поперечная.
- Передняя и задняя менискобедренные.
Все перечисленные связки колена осуществляют свои предопределенные функции. Поэтому очень важно следить за их состоянием. При появлении отклонений или болевых ощущений, необходимо незамедлительно обращаться за квалифицированной врачебной помощью. В противном случае возможны серьезные осложнения и подавление двигательной активности.
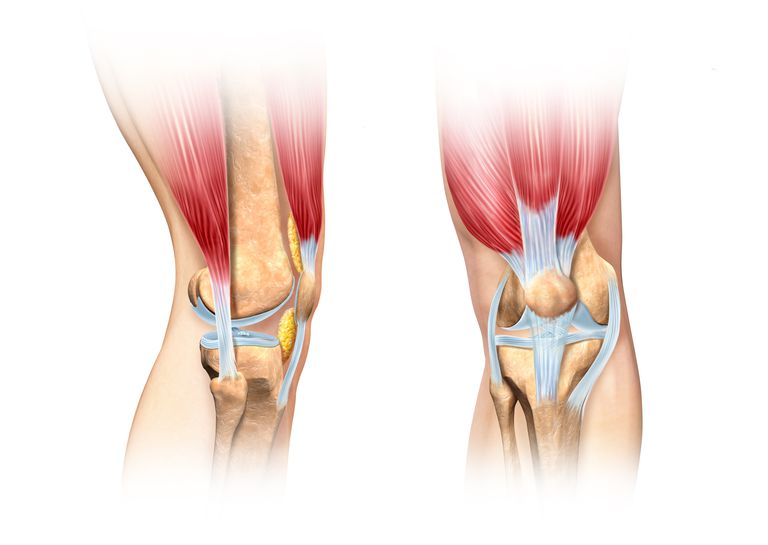
Мышцы коленного сустава
В чем их функция? Мышцы, действующие на коленный сустав человека, отвечают за его работу. Именно благодаря этому каждый располагает возможностью передвигаться.
Гарантируется сгибание и разгибание, супинация и пронация, движение назад-вперед.
Все перечисленные выше функции поддерживаются следующими мышцами коленного сустава:
- двуглавой;
- полусухожильной;
- полуперепончатой;
- тонкой;
- портняжной;
- икроножной;
- подошвенной;
- прямой;
- медиальной;
- латеральной;
- промежуточной;
- подколенной.
Мениски
Что это такое? Это хрящевые образования трехгранной формы, которые служат специальной эластичной прокладкой и помогают перераспределять вес. Если бы их не было, вся тяжесть была бы сконцентрирована в единственном месте. Повреждение мениска влечет за собой истончение и деформацию хрящей, нарушение стабильности коленного сустава.
В человеческом организме существует два вида менисков, которые объединены между собой специальной поперечной связкой. Выделяют следующие виды:
- Латеральный. Это обращенный наружу мениск. Он реже подвержен повреждениям вследствие своей значительной подвижности.
- Внутренний. Расположен поблизости к внутренней боковой связке. Он отличается частой травматизацией, так как располагает меньшей лабильностью.
Коленный сустав имеет очень непростое устройство. Он принимает на себя огромную нагрузку, обеспечивая самые сложные действия.
Функциональные нагрузки
Нижние конечности чаще всего подвергаются различным травмам и патологиям. Основными его функциями считается сгибание, разгибание и предоставление опоры. Все эти функции гарантируют связки, кости, хрящи и мышцы коленного сустава.
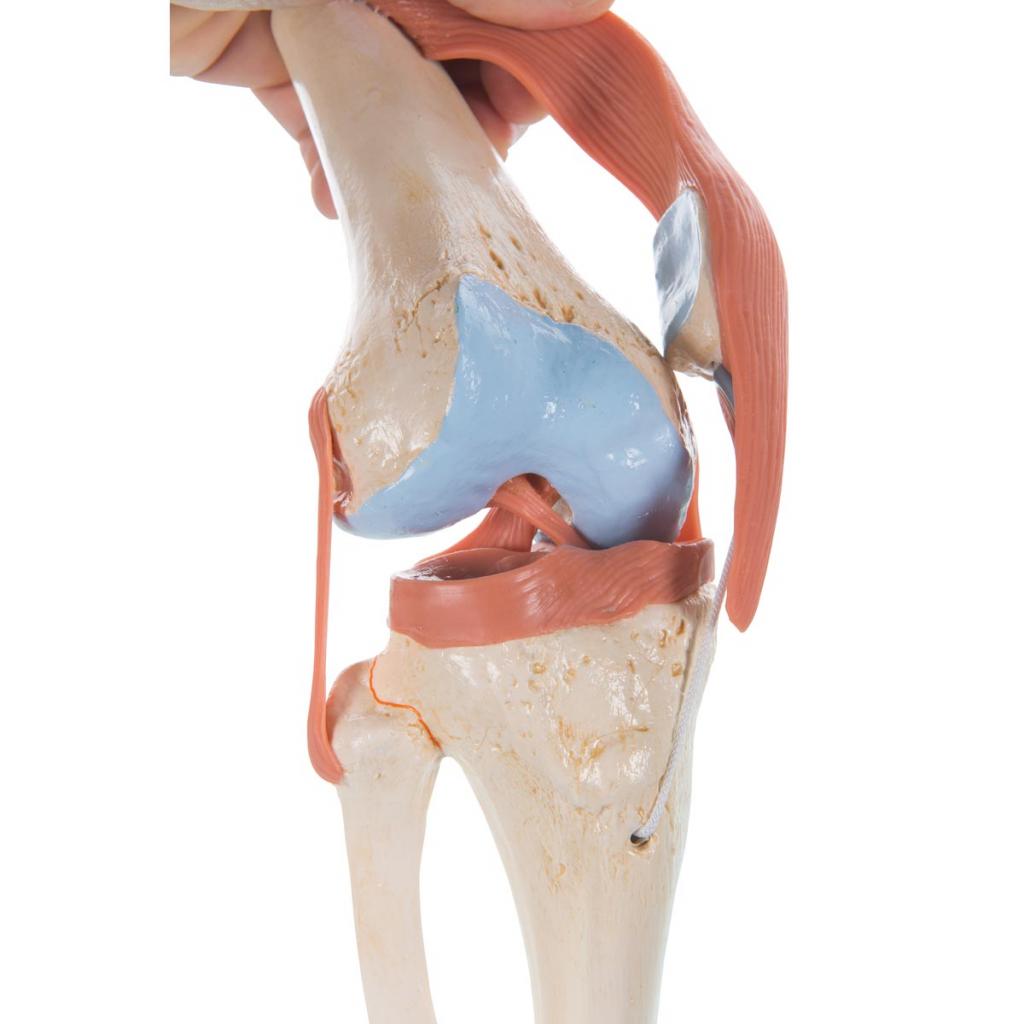
Сухожилия ежедневно испытывают максимальные нагрузки. Сам коленный сустав считается шарнирным и имеет довольно непростую биомеханику. В результате этого обеспечивается большое количество различных движений.
Даже незначительные негативные признаки не должны оставаться без внимания, так как они могут свидетельствовать о формирующемся серьезном заболевании. Для того, чтобы не допустить серьезных осложнений, важно в положенное время начать лечение. Заботиться о конечностях и иметь представление об их анатомии необходимо каждому человеку.
Какие травмы бывают?
Как уже говорилось ранее, колено имеет непростое строение. Ежедневно мышцы, разгибающие коленный сустав и сгибающие его, подвергаются огромным нагрузкам. В результате этого случаются непредвиденные ситуации. Происходит травмирование.
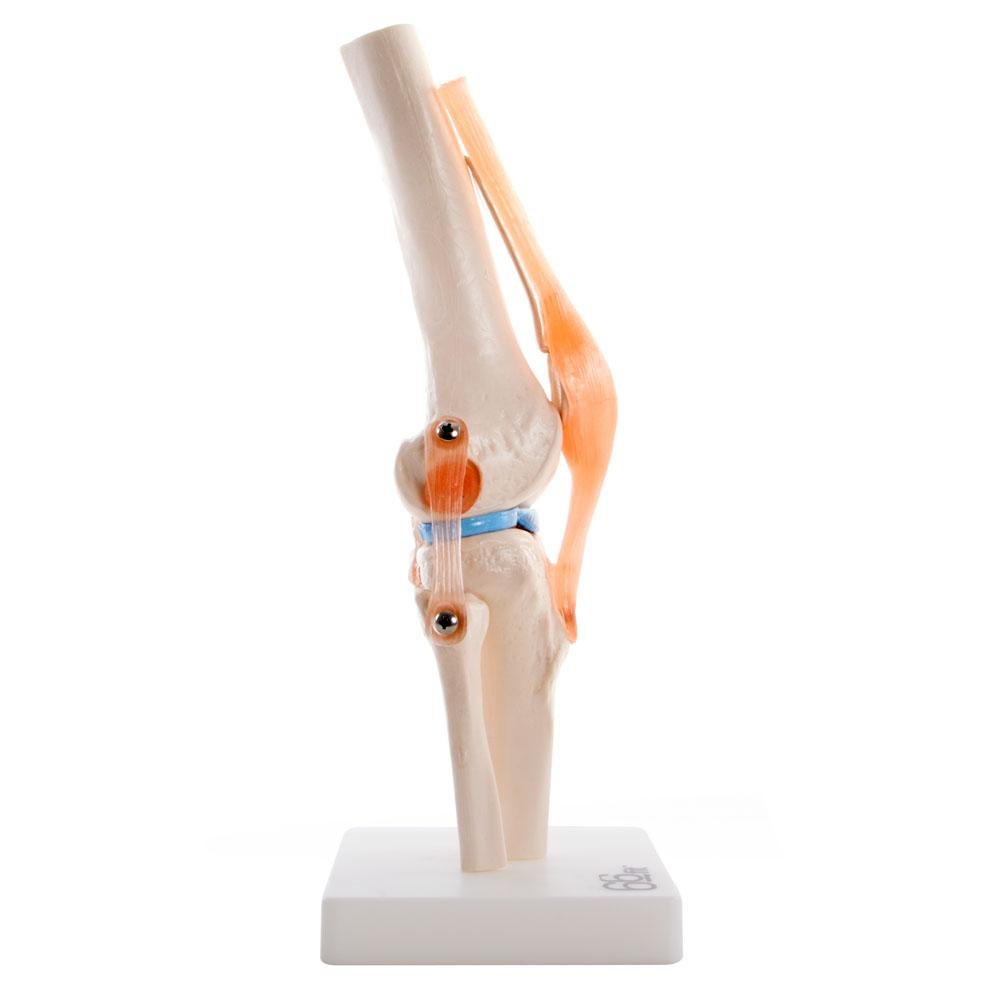
Самыми распространенными травмами значатся разрывы связок и менисков. Причиной разрыва в основном являются удары, падения, а также занятия спортом. Часто такие травмы сопровождаются переломами. О том, что произошло повреждение коленного сустава, независимо от причины свидетельствуют фактически одинаковые признаки. К ним относится:
- возникновение резкой боли;
- припухлость в области повреждения;
- краснота и сосредоточение жидкости.
В отдельных случаях во время травмирования человек может вообще не замечать ни одного из перечисленных выше признаков. Они начинают проявляться только через несколько часов.
Причиной дискомфорта в коленном суставе могут являться различные заболевания, такие как артрит, бурсит, подагра, гонартоз или менинскопатия. Каждое заболевание оказывает негативное воздействие и может провоцировать серьезные последствия. Лечение в каждом отдельном случае назначается индивидуально, в зависимости от поставленного диагноза и запущенности патологии. Заболевания должны своевременно и профессионально диагностироваться. Во время лечения очень важно следовать всем назначениям врача. В этот период требуется обеспечить человеку полный покой и не нагружать конечности, так как это может значительно усугубить ситуацию.
Научно доказано, что при повреждении коленного сустава или развитии заболеваний, связанных с ним, негативное воздействие распространяется на всю костную систему нижних конечностей. Именно поэтому очень важно своевременно обратиться за грамотной врачебной помощью. Категорически воспрещается заниматься самолечением, так как это может послужить причиной развития серьезных осложнений.
Заключение
Итак, мы рассмотрели, как устроены мышцы коленного сустава человека. Как видите, это очень важная часть опорно-двигательного аппарата, которая имеет сложное строение и напрямую влияет на его работоспособность.
- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все в 1 день - осмотр врача, диагностика и лечение
- Прием врача 0 руб! до 30 июня! при лечении у нас
- Причины
- Симптомы
- Диагностика
- Лечение
- Цены
- Отзывы
Содержание
- Причины и факторы риска
- Симптомы заболевания
- Стадии развития болезни
- Методы диагностики
- Методы лечения
- Мнение эксперта
- Кто проводит лечение?
- Почему обращаются к нам?
- Отзывы наших пациентов
- Запись на лечение
Заболевание известно также как гонартроз (от лат. genu - колено), остеоартроз и остеоартрит (отражает механизм развития и современное представление о болезни). Деформирующий остеоартроз коленного сустава имеет хроническое течение и развивается на протяжении нескольких лет. Преобладают пациенты в возрасте старше 50 лет. В 2\3 случаев обращений преобладают женщины.
Механизм развития
Под воздействием внешних и внутренних факторов происходит нарушение кровоснабжения и питания тканей, развивается дегенеративно-дистрофическое поражение суставного хряща, с последующим вовлечением в воспалительный процесс подлежащей кости. Разрушение суставных поверхностей ведет к утрате функции сустава, ограничивает движения и нарушает качество жизни пациента.
Причины и факторы риска
Основные причины развития остеоартрита:
Тяжелый физический труд. Постоянные нагрузки на ноги приводят к микротравмам хряща, развитию воспалительного процесса. В группе риска находятся грузчики, монтажники, шахтеры, работники карьеров. Часто деформирующий остеоартроз поражает профессиональных спортсменов (штангисты, велогонщики, теннисисты, футболисты, баскетболисты, хоккеисты и др.).
Травмы. Повреждение связок, сухожилий, менисков, ушибы и переломы приводят к нарушению биомеханики сустава. При неправильном лечении это ведет к развитию посттравматического артроза.
Операции. Хирургические вмешательства на колене, тяжело переносятся организмом, поэтому следует соблюдать все рекомендации (принимать лекарства, обеспечивать покой, выполнять назначенные процедуры) иначе это приведет к развитию патологии.
Избыточный вес. Ожирение связано с постоянными нагрузками на ноги. До 80% всех остеоартритов вызвано этой причиной.
Пожилой возраст. У людей старше 50-60 лет замедляются регенеративные процессы, уменьшается выработка коллагена, страдает гормональный фон. Что приводит к развитию патологии.
Гормональные изменения у женщин. В период менопаузы уменьшается выработка эстрогенов, что нарушает процесс усвоения кальция, ведет к ослаблению опорно-двигательного аппарата, делает кости хрупкими. Возрастает риск развития остеопороза.
Проблемы с щитовидной железой. Гормоны щитовидной железы участвуют в обменных процессах кальция и фосфора в организме. Их недостаток или избыток может спровоцировать артроз коленки.
Генетическая предрасположенность. Мутация коллагена может вызвать нарушения в элементах соединительной ткани, что приводит к ухудшению амортизационной функции суставного хряща.
Наследственность. Высокая вероятность развития болезни, если в семье пациента имеются родственники с диагнозом гонартроз, преимущественно по женской линии.
Воспалительные заболевания. При прогрессировании инфекционных артритов, бурситов, синовитов вызванных бактериальным или вирусным поражением, всегда есть риски осложнения и перехода в гонартроз.
Заболевания сосудов.Ткани не получают должного питания, кровоснабжение нарушено, что приводит к развитию ишемии и дегенеративно-дистрофическим изменениям суставного хряща.
Неправильное питание и нарушения обмена веществ. Употребление еды с большим содержанием пуринов (белков) способствует отложению солей в колене, например - подагрический артрит.
Специфические болезни гонорея, туберкулез, сифилис, хламидиоз, грипп способны вызывать серьезные поражения сустава.
Интоксикация организма различными химическими веществами, в том числе и некоторыми лекарственными препаратами.
Аутоиммунные нарушения связаны с нарушением иммунной защиты организма, когда антитела вырабатываются против своих же клеток.
Симптомы
Основные симптомы гонартроза:
Боль в суставе, ноющего характера, иногда ночная, в случае обострения сильная колющая;
Хруст и щелчки при движении вызваны нарушением конгруэнтности суставных поверхностей, наличием остеофитов и дефектов хряща;
Отечность и припухлость связаны с развитием воспалительного процесса в суставе и окружающих мягких тканях;
Деформация суставной щели и оси конечности свидетельствует о прогрессировании заболевания;
Атрофия и слабость мышц бедра, в первую очередь в объеме теряет четырехглавая и двуглавая мышцы;
Ограничение подвижности в суставе вызвано болью, развитием спаечного процесса, появлению остеофитов (костных шипов).
Первые признаки остеоартрита, на которые следует обратить внимание - боли при нагрузке или после нее. Боли проходит после отдыха и не требуют приема лекарств. Утренняя скованность в колене, стартовые боли, прежде чем встать и пойти после сна, требуется некоторое время для разработки сустава.
Признаки обострения
С развитием патологии симптомы артроза становятся ярче: колени болят в покое и в ночное время, во время сгибания и разгибания сустава появляются посторонние звуки – треск, хруст, щелчки. Развивается хромота, скованность движений, появляется отек мягких тканей.
О прогрессировании болезни говорят следующие факты:
появление деформации оси конечности в виде О-образных ног,
постоянный характер боли, ночные боли и при смене погоды (метеочувствительность)
дальнейшее ухудшение подвижности сустава, с развитием сгибательной контрактуры
слабость и атрофия мышц бедра.
Виды и формы заболевания
Первичный. Развивается как самостоятельная болезнь. Чаще такой гонартроз колена связывают с возрастными изменениями и наследственностью.
Вторичный. Возникает на фоне некоторых заболеваний или травм, например постравматический остеоартрит.
В зависимости от причин, различают следующие виды артроза:
Ишемический, связан с проблемами кровоснабжения тканей и сосудистыми нарушениями;
Постинфекционный обусловлен инфекциями, вирусами, аутоиммунными процессами;
Идиопатический природа развития патологии остается невыясненной;
Метаболический связан с нарушением обмена веществ - подагра, гемохроматоз, хондрокальциноз;
Инволюционный, как результат возрастных изменений организма;
Посттравматический, перенесенные травмы в анамнезе;
Дисгормональный - следствие гормональных сбоев в организме.
Стадии развития
I. Артроз 1 степени , начальная стадия связана с ухудшением качества и количества синовиальной жидкости (суставная жидкость, обеспечивает питание хрящей, обладает амортизирующими свойствами, способствует скольжению суставных поверхностей). Нарушение питания ведет к износу и деградации хрящевой ткани, появлению первых признаков воспаления. На начальной стадии движения не нарушены. Пациенты испытывают небольшую боль, покалывание, иногда суставы могут хрустеть при движении. Симптомы беспокоят при физической нагрузке и после нее. Внешне колено выглядит вполне здоровым.
II. Остеоартроз 2 степени приводит к истончению хряща до 1,5 -2,0 мм (норма 2,5-3,0 мм), наблюдается сужение суставной щели, появляются небольшие единичные костные наросты (остеофиты). Воспалительный процесс носит волнообразный характер, чередуется фазами ремиссии и обострения. Гонартроз 1-2 степени сопровождается отеком и слабостью мышц бедра. Боль беспокоит в покое, при смене погоды, после ходьбы чувствуется усталость. Движения становятся более жесткими, появляется утренняя скованность, хруст в суставе. Именно на этой стадии пациенты чаще всего обращаются к врачу.
III. Гонартроз 3 степени проявляется внешней деформацией сустава, искривлением оси конечности. Хрящевая ткань сильно повреждена, истончена до 1-1,5 мм, в некоторых местах видна обнаженная кость. Костные наросты легко прощупываются под кожей, амплитуда движения существенно снижена. На 2-3 степени остеоартроза происходит сужение суставной щели, суставы не могут сгибаться и разгибаться, все движения сопровождаются болью и хрустом, утренняя скованность усиливается. Развивается характерная контрактура сустава. Беспокоят резкие боли в колене, даже в состоянии покоя. Пациенты часто страдают бессонницей из-за того, что не могут принять удобную позу, которая бы не вызывала боли, чувствуют погодные изменения.
IV. 4 степень гонартроза характеризуется полным разрушением суставных поверхностей, видна обнаженная кость, хрящ представлен редкими "островками". Суставная щель почти не прослеживается. Заметна выраженная О-образная деформация нижних конечностей, отечность. Подвижность практически полностью утрачена. Лечение безоперационными методами на этой стадии малоэффективно, показана замена сустава эндопротезом.
Диагностика
- УЗИ-диагностика
Поможет определить заболевание на ранней стадии. Позволяет измерить толщину хрящевого слоя, рельеф сустава, наличие суставной жидкости, размер остеофитов и оссификатов.
Рентгенография
Проводят для оценки степени поражения, состояния костной и хрящевой ткани. Покажет наличие остеофитов, сужение суставной щели, деформацию сустава. На начальных стадиях болезни обследование не информативно.
Анализы
Общие анализы крови и мочи, биохимия крови показывают признаки воспаления, наличие инфекции, нарушения в костной и хрящевой тканях. Позволяют оценить общее состояние организма, определить причины вызвавшие заболевание гонартроз, исключить патологию со схожей симптоматикой.
МРТ
Магнитно-резонансная томография Высокоточный метод диагностики, помогает визуализировать самые незначительные изменения. Поможет в постановке диагноза как на ранней стадии, так и в сложных случаях перед хирургическим лечением.
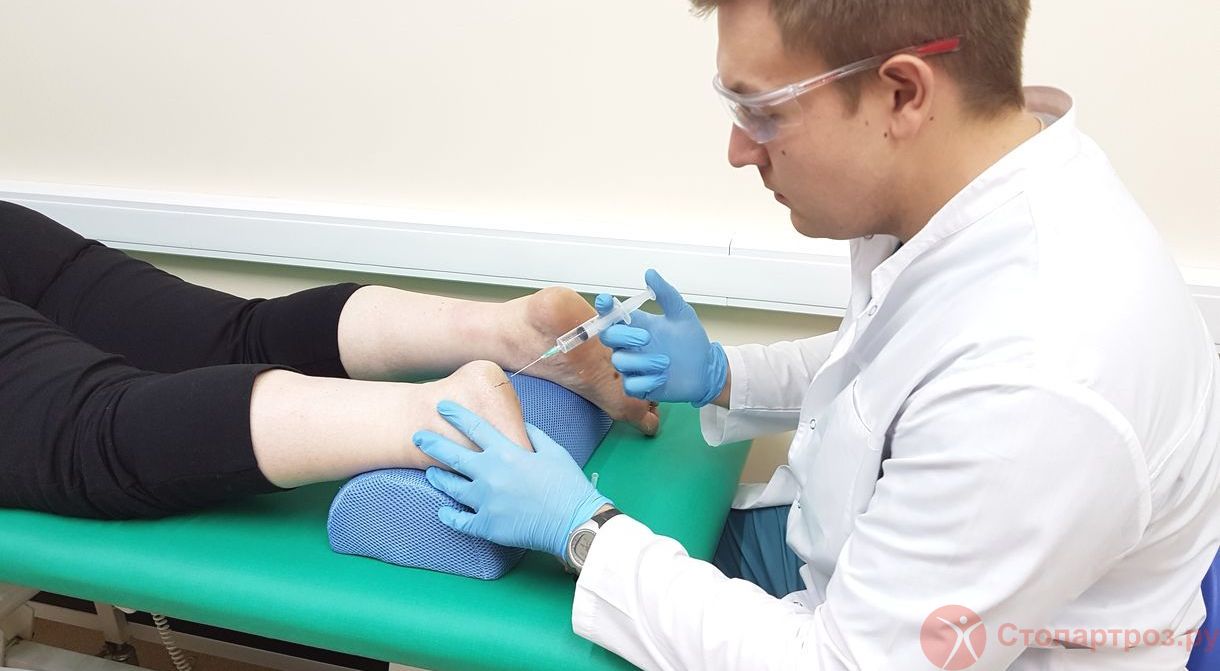
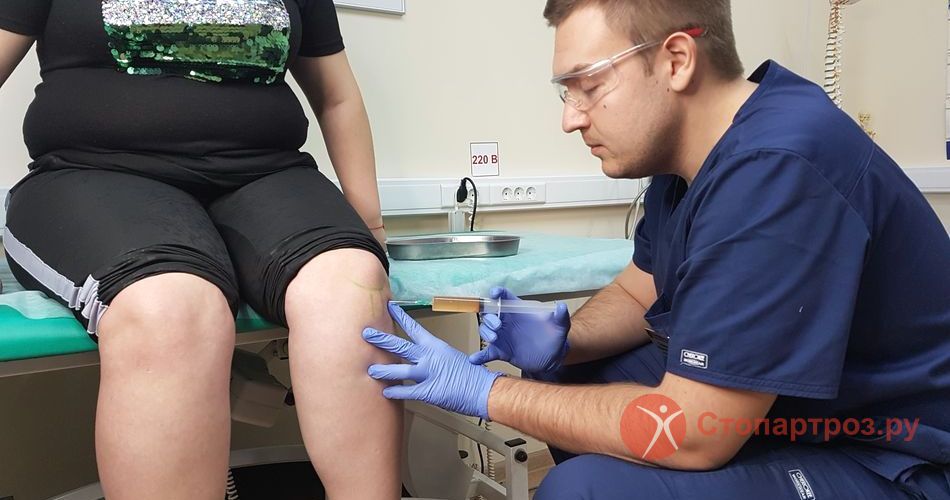 |
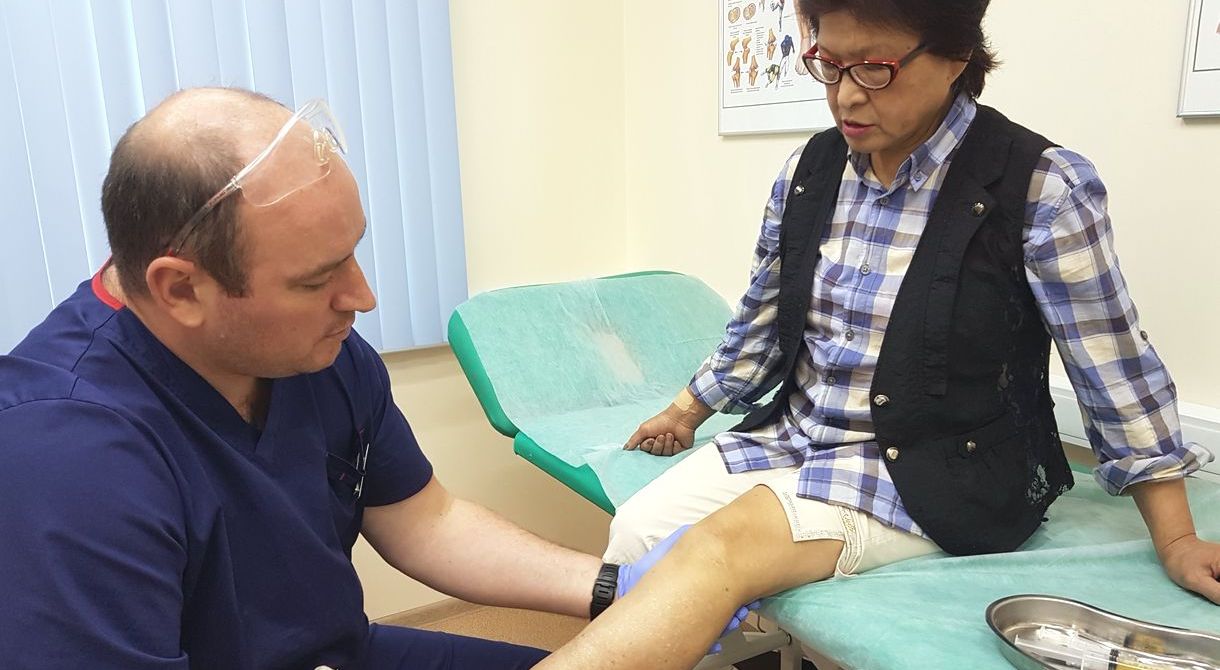
| Врач ортопед делает внутрисуставной укол в коленный сустав при остеоартрите |
Какой врач лечит?
Лечением гонартроза колена занимается следующие специалисты:
Врач ортопед - проводит диагностику заболевания, внутрисуставные уколы, плазмотерапию , оказывает высокотехнологичную помощь, хирургическое лечение.
Физиотерапевт - отвечает за аппаратное физиотерапевтическое лечение.
Ревматолог - поможет если болезнь связана с аутоиммунными нарушениями.
Спортивный врач - потребуется в случае спортивного анамнеза болезни.
Диетолог - нужен при наличии избыточного веса у пациента.
На восстановительном этапе, лечащий врач может привлекать и других специалистов:
Массажист - проводит массаж нижних конечностей, восстанавливает мышечный тонус, тем самым стимулирует кровоснабжение и помогает вернуть подвижность сустава.
Врач лечебной физкультуры - занимается подбором специальных упражнений, контролирует их выполнение.
Реабилитолог - помогает с социальной адаптацией пациента, особенно специалист востребован после тяжелых реконструктивных операция на колене.
Какое лечение артроза коленей назначают?
Чем раньше выявлено заболевание и начато лечение симптомов остеоартроза тем больше шансов на восстановление. В противном случае болезнь может привести к необратимым последствиям и существенно ухудшить качество жизни.
Так лечение артроза коленного сустава 1-2 степени имеет хорошие шансы на полное восстановление функции коленного сустава. К сожалению, не всегда пациенты обращаются за медицинской помощью на начальных стадиях.

Забор жировой ткани для SVF-терапии остеоартрита коленного сустава
Чем снять боль и чем лечить?
В первую очередь необходимо устранить боль и воспаление. Назначают:
Нестероидные противовоспалительные средства (НПВС) и обезболивающие. Препараты позволяют достаточно оперативно убрать воспаление при артрозе, способствуют уменьшению болей и отека.
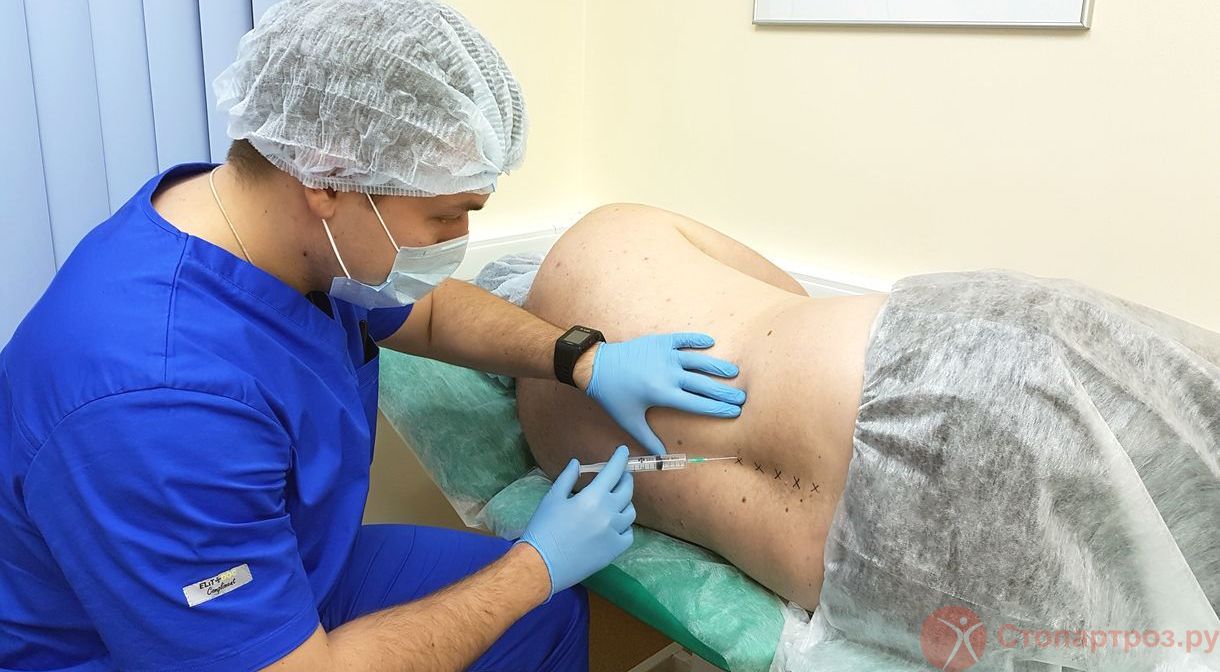
Кортикостероиды используют, когда НПВС и анальгетики не помогают, например при лечении артроза коленного сустава 3-4 степени. Пациенту делают медикаментозную блокаду - препараты вводят непосредственно в полость сустава. это помогает снять боль и добиться облегчения уже через несколько минут после укола.
Специальные мази и обезболивающие пластыри.
Препараты укрепляющие костную и хрящевую ткань:
Хондропротекторы на основе хондроитина и глюкозамина, являются питательной основой хондроцитов.
Производные гиалуроновой кислоты, служат аналогами синовиальной жидкости.
Препараты улучшающие микроциркуляцию и кровоснабжение суставного хряща.
Препараты кальция и витамина Д укрепляют кости образующие коленный сустав.
Внутрисуставные инъекции препаратов гиалуроновой кислоты, представляет искусственный аналог синовиальной жидкости, помогает смазать суставные поверхности.
Лекарственные блокады помогают быстро снять отек, боль и воспаление. Как правило, эффект заметен уже на следующий день.
Лечение остеоартроза коленного сустава также включает физиопроцедуры:
Электрофорез. С помощью электрического тока лекарство проникает к пораженному участку. Электрофорез используют для лечения боли в колене при гонартрозе.
Фонофорез. Лекарство поступает в зону воспаления под воздействием звуковых волн. Дополнительное преимущество метода при лечении деформирующего гонартроза, это тепловой эффект.
Ударно-волновая терапия. Процедура позволяет улучшить кровообращение, стимулирует питание тканей, используют для разрушения остеофитов и рубцовой ткани.
Тракционная терапия (вытяжение сустава) - помогает разгрузить суставную щель, растянуть ее на несколько миллиметров, тем самым уменьшить взаимодавление суставных поверхностей.
Электромиостимуляция - стимулирует кровоток и работу мышц с помощью электрического тока, восстанавливает мышечный тонус.
Механотерапия - помогает разрабатывать движения в суставе, бороться с контрактурой на специальных роботизированных тренажерах.
Лазеротерапия, создает глубокий нагрев тканей, уменьшает воспалительную реакцию.
Магнитотерапия. Лечебный эффект основан на свойствах магнитного поля уменьшать болевой синдром, воспалительный процесс, отечность тканей.
Методы ортобиологии направлены на стимулирование регенерации и замещение дефектов хрящевой ткани:
Плазмолифтинг - препарат на основе плазмы, изготавливают из собственной крови пациента, запускает процессы регенерации, содержит факторы роста.
PRP-терапия - в качестве препарата используют плазму получаемую из крови пациента. Обогащенная тромбоцитами плазма стимулирует регенерацию хондроцитов, увешает воспалительный процесс.
SVF-терапия - основана на применении клеток стромально-васкулярной фракции, получаемых из собственной жировой ткани пациента.
SVF-терапия + PRP-терапия - одновременное применение концентрированной плазмы и клеток-предшественников позволяет достичь наилучших результатов.
Лечение стволовыми клетками. Метод основан на применении клеток костного мозга, в настоящее время находится в разработке.
Каждый случай индивидуален и требует разработки отдельной реабилитационной программы лечения заболевания артроза коленного сустава.
Читайте также: