Можно ли применять дипроспан при подагре
- КЛЮЧЕВЫЕ СЛОВА: подагра, диагностика, лечение, внутрисуставные инъекции пролонгированных глюкокортикостероидов, Дипроспан
Подагра – заболевание, связанное с нарушением пуринового обмена, характеризующееся повышением содержания мочевой кислоты в крови (гиперурикемией) и отложением уратов в суставных и/или околосуставных тканях, почках и других органах [1–3].
Подагрой страдают около 0,1% населения. Это преимущественно лица среднего или старшего возраста (80–90%) с предшествующей в течение 20–30 лет бессимптомной гиперурикемией. Установлено, что мужчины болеют подагрой в 20 раз чаще.
Европейская лига по борьбе с ревматизмом (European League Against Rheumatism – EULAR) рекомендует считать гиперурикемией уровень мочевой кислоты (МК) выше 360 мкмоль/л (6 мг/дл). Причинами гиперурикемии могут быть ожирение, артериальная гипертензия, прием лекарственных препаратов (диуретиков, малых доз ацетилсалициловой кислоты, аминофиллина, диазепама, дифенгидрамина, допамина, препаратов, содержащих кофеин, витаминов В12 и С, свинца), генетические дефекты, употребление алкоголя.
Накопление МК в крови может быть обусловлено либо ее высокой продукцией (повышен синтез эндогенных пуринов), либо низкой экскрецией, либо сочетанием этих механизмов. Первичная гиперпродукция связана с дефектами ферментативной системы синтеза МК (недостаточность гипоксантин-гуанинфосфорибозилтрансферазы и повышение активности рибозофосфатпирофосфокиназы). Вторичная гиперпродукция – с повышенным распадом клеток при гемобластозах, парапротеинемиях, хроническом гемолизе, проведении химиотерапии. Гиперурикемия часто сопутствует псориазу [4].
В результате кристаллизации МК формируются микротофусы (скопления кристаллов) в синовиальной оболочке и хряще. Из-за травмы, повышения температуры в суставе или изменения концентрации МК в крови или синовиальной жидкости микротофусы разрушаются и кристаллы попадают в суставную полость. Синовиальные клетки продуцируют цитокины (интерлейкины 1, 6, 8 и фактор некроза опухоли альфа), выполняющие роль хемоаттрактантов для нейтрофилов. Иммуноглобулины и компоненты комплемента опсонизируют ураты, стимулируя фагоцитарную активность нейтрофилов.
Снижение экскреции МК может быть индуцировано кристаллизацией уратов в почках на фоне повышения их выделения (больше 800 мг/сут) при первичной гиперпродукции МК. В результате развивается уратный тубулоинтерстициальный нефрит [5].
Клиническая картина подагры – наличие тофусов, поражение суставов и почек (интерстициального нефрита и нефролитиаза). Известно, что подагра оказывает существенное влияние на развитие атеросклеротического процесса и, следовательно, сердечно-сосудистых заболеваний, что определяет прогноз данного заболевания [6, 7].
Дебютом подагры считают первый приступ острого подагрического артрита, хотя нередко до его развития длительное время может наблюдаться гиперурикемия, способствующая развитию нефролитиаза [8, 9].
Острый подагрический артрит провоцируется травмой, физической нагрузкой, посещением сауны, эмоциональным стрессом, изменением диеты (как перееданием, так и голоданием), употреблением алкогольных напитков, инфекцией, хирургическими вмешательствами, применением лекарств (наиболее часто тиазидных диуретиков, химиотерапевтических противоопухолевых средств). В дебюте заболевания нередко наблюдается поражение одного сустава нижних конечностей, причем у 50% больных поражен первый плюснефаланговый сустав (ПФС).
Подагрические атаки чаще возникают ночью и протекают с быстрым нарастанием эритемы и температуры в области сустава, отека и боли. Воспаление может перейти на мягкие ткани, формируя клиническую картину воспаления подкожной клетчатки или флебита. Отмечается повышение температуры тела до фебрильных цифр. Обычная продолжительность приступа – от нескольких дней до нескольких недель. При этом сустав не деформируется.
В клиническом анализе крови во время острых приступов подагры у больных определяют лейкоцитоз с нейтрофильным сдвигом влево и увеличение СОЭ. В сыворотке крови – повышенное содержание МК (у мужчин более 7 мг% (0,42 ммоль/л), у женщин более 6 мг% (0,36 ммоль/л)).
Исследование экскреции МК должно проводиться после трехдневной диеты, исключающей пурины (мясо, бульоны, рыбу, птицу, бобовые, чай, кофе, какао, алкоголь, пиво). Определяют объем суточной мочи, pH, концентрацию МК и креатинина в моче и сыворотке крови. В норме за сутки экскретируется 300–600 мг (1,8–3,6 ммоль/л) МК.
При анализе синовиальной жидкости, полученной из пораженного сустава, обнаруживают повышенное содержание лейкоцитов (до 10–60 × 109/л) с преобладанием нейтрофилов. Диагностическое значение имеет наличие игольчатых кристаллов уратов, расположенных внутриклеточно и двоякопреломляющих свет при исследовании с помощью поляризационного микроскопа.
При рентгенологическом исследовании суставов стоп в случае хронического подагрического артрита наблюдаются краевые костные или кистовидные образования правильной формы с четкими, иногда склерозированными контурами (симптом пробойника). С течением времени выраженная деструкция отмечается не только на субхондральном участке кости, но и в эпифизе и даже в диафизе, развивается внутрисуставной остеолиз. Обычно данные изменения наиболее выражены в суставах стоп (в первую очередь в суставах большого пальца) [10].
В настоящее время наиболее широко используются критерии подагрического артрита, предложенные S. Wallace и соавт. и одобренные Всемирной организацией здравоохранения (2000) [11]:
А. Наличие характерных мононатриевых уратных кристаллов в синовиальной жидкости.
B. Подтвержденный тофус (химический анализ или поляризационная микроскопия).
С. Наличие 6 из 12 клинических, лабораторных и рентгенологических признаков:
- максимальное воспаление сустава в первый день;
- наличие более чем одной атаки артрита;
- моноартрит;
- покраснение суставов;
- боль и воспаление первого ПФС;
- асимметричное воспаление ПФС;
- одностороннее поражение тарзальных суставов;
- подозрение на тофусы;
- гиперурикемия;
- асимметричное воспаление суставов;
- субкортикальные кисты без эрозий при рентгенологическом исследовании;
- отсутствие микроорганизмов в культуре синовиальной жидкости.
Необходимо отметить, что у 95,5% больных подагрой пять и более признаков отмечаются уже на ранней стадии заболевания.
Лечение подагры предусматривает комплекс немедикаментозных и медикаментозных методов, направленных на снижение уровня МК в крови и профилактику поражения различных органов и систем. При подагрическом артрите назначается лечебное питание (стол № 6): исключаются продукты, содержащие большое количество пуринов, ограничивается потребление натрия, жиров, добавляются щелочные минеральные воды и цитрусовые (для повышения выведения из организма уратов). Общее количество свободной жидкости увеличивается до 2,5 л, если нет противопоказаний со стороны сердечно-сосудистой системы.
При отсутствии противопоказаний средствами выбора являются нестероидные противовоспалительные препараты (НПВП) в полных терапевтических дозах: индометацин (25–50 мг четыре раза в день), напроксен (500 мг два раза в день), диклофенак (25–50 мг четыре раза в день), нимесулид (100 мг два раза в день), эторикоксиб (Аркоксиа) (120 мг в день). При неэффективности НПВП или наличии противопоказаний (например, лечение варфарином) применяют колхицин (0,5–0,6 мг внутрь каждый час до купирования острого артрита). Этот препарат не следует назначать пациентам с тяжелым поражением почек, при заболеваниях ЖКТ, сердечно-сосудистой системы, поскольку увеличивается риск тяжелых побочных эффектов. Абсолютным противопоказанием для назначения колхицина является сочетание почечной и печеночной недостаточности, выраженное снижение скорости клубочковой фильтрации и внепеченочная билиарная обструкция.
В случае невозможности применения НПВП или колхицина назначают глюкокортикостероиды (ГКС) в следующих вариантах: преднизолон в дозе 40–60 мг в первые сутки (таблетированная форма) с последующим снижением дозы по 5 мг через день; триамцинолон – 60 мг в/м, при необходимости введение можно повторить через 24 часа; метилпреднизолон – 50–150 мг в/в капельно, в тяжелых случаях применяют малую пульс-терапию: однократно 250–500 мг, при необходимости введение можно повторить через 24 часа.
Необходимо отметить, что применение ГКС (в/в или в/м) при подагре может вызвать синдром рикошета и побочные эффекты, что требует пребывания больного в стационаре. Именно поэтому считается оправданным одновременный прием небольших доз колхицина (1–2 мг/сут) [9].
Для локальной инъекционной терапии острого подагрического артрита используют периартикулярное или внутрисуставное (при обязательном исключении септического артрита) введение ГКС.
Характеристика ГКС, применяемых для локальной инъекционной терапии острого подагрического артрита, представлена в табл. 1. Гидрокортизона ацетат (ГКС короткого действия) выпускается в виде микрокристаллической суспензии во флаконах по 5 мл, содержащих 125 мг препарата. По выраженности и длительности действия значительно уступает пролонгированным ГКС, в связи с чем в последние годы его применяют все реже – в основном для инфильтрации периартикулярных тканей или при слабо выраженных признаках синовита.
Кеналог 40 – водная кристал-
лическая суспензия синтетического фторированного ГКС (триамцинолона ацетонида). Выпускается в ампулах по 1 и 5 мл в концентрации 40 мг/мл. Противовоспалительное действие наступает через один – три дня после внутрисуставной инъекции и продолжается в среднем до одного месяца. Следует отметить, что препарат чаще других ГКС вызывает атрофию кожи и подкожной жировой клетчатки, некроз сухожилий, связок, мышц.
Дипроспан® является пролонгированной лекарственной формой бетаметазона – фторированного производного метилпреднизолона. Выпускается в ампулах по 1 мл, в которых содержится 2 мг бетаметазона динатрия фосфата и 5 мг бетаметазона дипропионата. Первая составляющая (хорошо растворимый, быстро всасывающийся эфир) обеспечивает быстрое наступление эффекта, а вторая (слабо растворимая, медленно абсорбирующаяся депо-фракция) – пролонгированное действие. Благодаря такой комбинации действие Дипроспана начинается уже через 2–4 часа после внутрисуставной инъекции и сохраняется до трех недель. Еще одно достоинство препарата заключается в том, что кристаллы суспензии микронизированы. Так, концентрация кристаллов в 1 мл Дипроспана равна 6,4 мг/мл, в то время как в 1 мл Кеналога –
40 мг/мл. Кроме того, средний размер кристаллов Дипроспана составляет от 2 до 6 мкм, тогда как величина кристаллов Кеналога
40 – около 12 мкм. Как следствие, внесуставные инъекции практически безболезненны и не сопровождаются осложнениями. Это позволяет применять Дипроспан без анестетика.
Собственный опыт применения Дипроспана и Кеналога 40 у больных с подагрическим артритом показал более высокую эффективность первого. Использование Дипроспана позволило сократить дозу принимаемых НПВП и тем самым уменьшить риск развития НПВП-гастропатии [9].
Следовательно, местное применение Дипроспана имеет большие преимущества перед другими ГКС.
Согласно рекомендациям EULAR по диагностике и лечению подагры наиболее безопасны и эффективны именно внутрисуставные инъекции пролонгированных ГКС. Дозирование и кратность их введения в крупные, средние и мелкие суставы представлены в табл. 2.
Перспективным методом купирования острого приступа подагры считается применение средств биологической терапии. Изучение действия анакинры и канакинумаба, рекомбинантных растворимых антагонистов интерлейкина 1 человека, позволило предположить, что блокирование интерлейкина 1 может иметь клиническое значение при указанной патологии [9, 10]. В частности, при подкожном введении препарата по 300 мг в сутки (инъекции повторяли три раза) отмечалось быстрое купирование подагрической атаки. Негативных явлений при этом не наблюдалось. Следовательно, в случае неэффективности традиционно используемых препаратов (НПВП, колхицина, ГКС) представляется возможным применение биологических препаратов.
Таким образом, раннее распознавание подагрического артрита и правильная медикаментозная тактика помогут сохранить трудоспособность пациентов на долгие годы и улучшить прогноз заболевания.
Медикаментозное лечение при подагре занимает основное место. Препараты от подагры воздействуют на патогенез и симптомы патологии, используются для купирования острого приступа и лечения хронической формы. Лекарства назначают для приема внутрь, внутрисуставного введения, наружного использования.
Принципы лечения
Основная задача медикаментозного лечения подагры – устранить симптомы болезни и предотвратить обострение. Лечение осуществляется по разным схемам в зависимости от формы заболевания:
- При остром подагрическом приступе необходимо устранить боль и воспаление,
- Лечение хронической формы заключается в нормализации обмена мочевой кислоты.
На каждом этапе используются разные лекарства от подагры на ногах. Лечение острого приступа проводится коротким курсом. Хроническая форма лечится пожизненно.
Используемые лекарственные препараты
Лекарства при подагре используются по разному. Основная часть – это таблетки. Инъекции и наружные средства применяют реже.
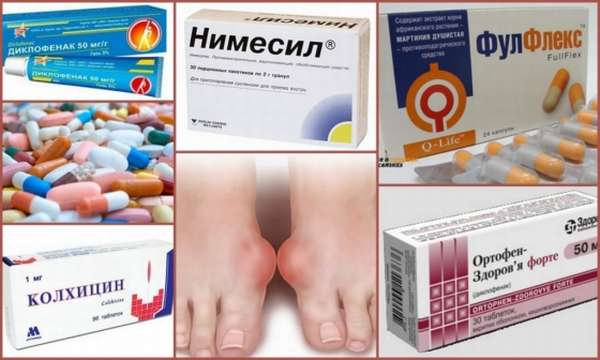
Для лечения острого подагрического приступа используют три группы лекарственных средств:
- Колхицин,
- НПВС,
- Кортикостероиды.
Антибиотики для купирования приступа не показаны.
Колхицин – это специфическое лекарство от подагры, используемое только с целью купирования обострения. Это растительный препарат – экстракт безвременика. Выпускается таблетками дозировкой 1 мг. Механизм действия заключается в подавлении воспалительного процесса в суставе и увеличении выделения мочевой кислоты из организма.
Таблетки от подагры Колхицин назначают по нескольким схемам:
- По половине таблетки каждый час. Суммарная доза не должна превышать 6 мг,
- По таблетке каждые три часа, не превышая в общей сложности 10 мг,
- В первый день по таблетке трёхкратно, во второй день – двукратного.
Наиболее безопасной является третья схема лечения.
Побочные эффекты Колхицина возникают чаще со стороны ЖКТ:
- Тошнота вплоть до рвоты,
- Диарея,
- Абдоминальные боли.
При большой выраженности побочных действий препарат следует отменить.
Для снижение риска развития диареи одновременно с Колхицином назначают препараты висмута.
Противопоказаниями к лечению подагры препаратом Колхицином являются:
- Печеночная и почечная недостаточность,
- Билиарная обструкция,
- Патология почек.
Стоимость упаковки из 100 штук – около 1600 рублей.
Эффективные недорогие лекарства при подагре в таблетках – это лекарства из группы НПВС (нестероидные противовоспалительные средства). Они используются также для купирования острого приступа. Среди НПВС при подагре используют Индометацин, Диклофенак, Нимику, Найз. Нестероидные противовоспалительные средства переносятся пациентами значительно легче, чем Колхицин.
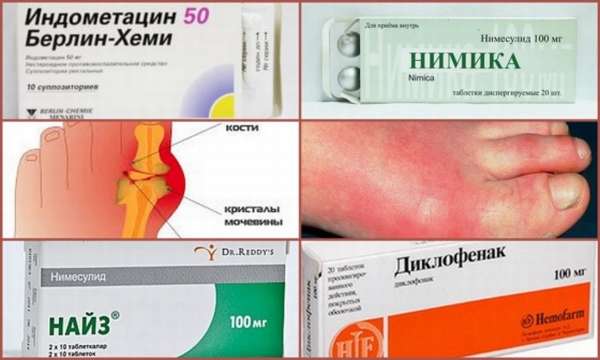
Медикаменты обладают противовоспалительным и обезболивающим действием. Из побочных эффектов отмечают возникновение аллергических реакций и раздражение слизистой желудка. Длительный прием НПВС может спровоцировать язву желудка. Противопоказаны эти лекарства при хроническом гастрите и язве, индивидуальной непереносимости. Стоимость препаратов варьирует от 50 до 300 рублей за упаковку.
Эффективными лекарствами от подагры во время приступа считают глюкокортикоиды. Их применяют чаще при невозможности назначить Колхицин или НПВС. Таблетки при подагре Преднизолон назначают в дозе 40-60 мг, затем постепенно снижают дозу на 5 мг в сутки.
Преднизолон выпускается дозировкой по 5 мг. Упаковка из 50 таблеток стоит около 120 рублей. Побочными эффектами глюкокортикоидов являются расстройство пищеварения, головные боли. Лекарство назначается коротким курсом, так как длительное применение способствует развитию стероидного диабета.
Терапия подагры проводится и между приступами. На этом этапе необходимо добиться снижения уровня мочевой кислоты. С этой целью используют две группы лекарств:
- Урикозурические препараты для лечения подагры, которые способствуют выведению уратов,
- Урикодепрессивные препараты, которые подавляют образование мочевой кислоты.
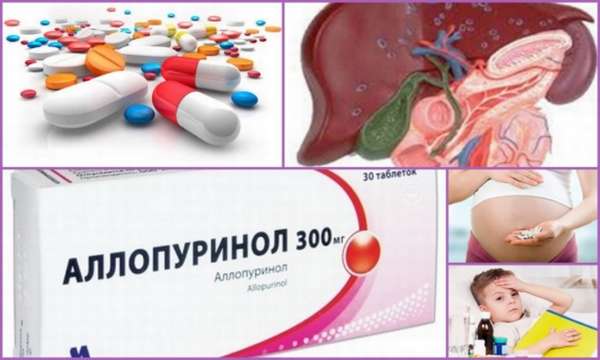
Основным урикодепрессивным лекарством является Аллопуринол. Эти таблетки для лечения хронической формы подагры нарушают процесс образования мочевой кислоты. Таблетки помогают снизить её уровень и предотвратить образование уратных камней почечными канальцами. Аллопуринол назначают при:
- Установленном диагнозе хронической подагры,
- Повышенном выделении мочевой кислоты,
- Наличии патологии почек,
- Образовании тофусов,
- Наличии противопоказаний к назначению урикозурических препаратов,
- Плохо поддающейся терапии подагре.

Лекарство выпускают в таблетках дозировкой 100 и 300 мг. Упаковка из 50 штук стоит около 300 рублей. Принимать медикамент нужно пожизненно. При лечении Аллопуринолом необходимо соблюдать некоторые принципы:
- Применяется только при хронической форме, вне обострения,
- Профилактически принимают дозировку 100 мг,
- Не отменять лечение резко во избежание повышения уровня мочевой кислоты.
При легких формах болезни терапию осуществляют суточной дозировкой 200-300 мг, при тяжелом течении суточная доза лекарства может составлять 600 мг. Эффект появляется на 3 день приема, а стойкое снижение уровня мочевой кислоты наблюдается к десятому дню. Это одно из самых эффективных средств от подагры – после шести месяцев терапии практически полностью исчезают суставные проявления.
Данные таблетки от подагры на ногах переносятся обычно хорошо, но возможны некоторые побочные эффекты:
- Аллергия,
- Расстройство пищеварения,
- Незначительное повышение температуры тела,
- Острое нарушение функции почек.
Лечение Аллопуринолом предполагает обеспечение суточного диуреза не менее 2 литров, ощелачивание мочи. Это достигается соблюдением диеты и употреблением достаточного количества жидкости.
Лекарство от подагры на ногах Аллопуринол не назначают при:
- Выраженном нарушении функции печени,
- Беременности,
- В детском возрасте.
Более новое лекарство, являющееся производным аллопуринола – Тиопуринол. Оказывает тот же лечебный эффект, но переносится пациентами значительно лучше.
Урикозурические средства назначают при:
- Низком выделении мочевой кислоты,
- Отсутствии патологии почек.
Для усиления эффекта этих медикаментов необходимо принимать не менее 2 литров жидкости в сутки.
Пробенецид, или Бенемид. Это производное бензойной кислоты. Назначают по 0,5 грамма дважды за день. При необходимости дозировку можно увеличить, не более чем 2 грамма в сутки. Препарат переносится относительно хорошо. Наиболее частым побочным действием является аллергия. Противопоказано лекарство беременным женщинам и людям с хронической почечной недостаточностью. Упаковка из 30 таблеток стоит 2800 рублей.
Антуран – лекарство дозировкой по 0,1 грамму. Назначают до 3 таблеток за сутки. Желательно запивать лекарство молоком. Переносимость хорошая, однако, длительное применение может вызывать обострение заболеваний желудка. Противопоказаниями к приему являются язвенная болезнь желудка и повышенная чувствительность к производным пиразолона. Стоимость лекарства около 100 рублей.
Лозартан – антагонист рецепторов ангиотензина II. Это гипотензивный препарат, но в последние годы появились отзывы врачей о том, что лекарство усиливает выведение мочевой кислоты, поэтому оно стало применяться для лечения подагры. Назначают препарат по 50 мг за сутки. Упаковка стоит около 250 рублей.
Комбинированное лекарство Алломарон содержит аллопуринол дозировкой 100 мг и бензобромарон дозировкой 20 мг. Такое сочетание позволяет снизить побочные эффекты аллопуринола и риск образования камней в почках. Назначают по 3-4 таблетки в сутки. Противопоказаниями к приему препарата являются беременность, возраст младше 14 лет и хроническая почечная недостаточность.
Дополнительными средствами для лечения патологии являются гомеопатия и хондропротекторы. Среди гомеопатических препаратов используются в основном растительные:
- Уртика уренс. Это экстракт крапивы, который способствует выведению уратов. Средство назначают по 5 капель в стакане воды,
- Бензоикум ацидум. Помогает при наличии тофусов, обладает противовоспалительным эффектом,
- Сарсапарилла. Лечит тофусы и подагрические узлы,
- Безвременник. Используется для купирования приступов.
Использование гомеопатических препаратов не может заменить основную терапию.
Так как имеется поражение суставов, обязательно назначают прием хондропротекторов. Эти препараты оказывают защитное и восстанавливающее действие на суставной хрящ. Применяют такие препараты, как Артра, Протекта, Терафлекс. Стоимость их варьирует от 1000 до 2000 за упаковку. Курс терапии – три месяца и более.
Лучшим лекарством от подагры во время приступа считают гормональный препарат бетаметазон в инъекциях. Его вводят внутримышечно, для лечения приступа достаточно 1-2 укола. Также бетаметазон применяется для внутрисуставного введения —, лекарство называется Дипроспан.
Дипроспан используют для введения только в крупные суставы – коленные или голеностопные. При введении в мелкие суставы стоп артрит обостряется.
Стоимость одной инъекции Дипроспана – около 300 рублей. Инъекцию в сустав вводят раз в неделю, курс лечения 2 месяца.
Местное лечение используется при обострении заболевания. Применяют следующие мази от подагры:
- Диклоран,
- Фулфлекс,
- Вольтарен.
Мази оказывают противовоспалительное и обезболивающее действие. Их наносят на пораженные суставы дважды в сутки. При нанесении возможно слегка массировать больной сустав. Продолжительность использования – пока длится обострение. В межприступном периоде мази специфического эффекта не оказывают. Стоимость варьирует от 100 до 300 рублей.
Также при обострении используют компрессы с Димексидом. Это лекарство производит противовоспалительный эффект. Кусок ткани смачивают в растворе Димексида и прикладывают к пораженному суставу на 2-3 часа.
Лекарства, противопоказанные при подагре
Некоторые лекарственные вещества могут провоцировать подагру. Поэтом их прием запрещен у людей, уже страдающих этим заболеванием или имеющих предрасположенность к нему. Вот список таких лекарств:
- Аспирин и его производные,
- Никотиновая кислота,
- Противотуберкулезные средства,
- Циклоспорин,
- Рибоксин,
- Изопринозин,
- Цитофлавин.
При необходимости назначения данных медикаментов следует подобрать наиболее оптимальную замену или скорректировать дозировки противоподагрического лечения.
Препаратов для лечения подагры много. Терапевтическая схема должна назначаться только врачом в зависимости от формы заболевания и наличия сопутствующей патологии. Многие лекарства входят в спецсписок, поэтому отпускаются по льготным рецептам.
Подагра является заболеванием, при котором поражаются мелкие суставы из-за неправильного обмена пуриновых оснований. Обострение болезни чаще бывает сезонным. Лечение включает использование нестероидных противовоспалительных и гормональных средств. Дипроспан при подагре используют, когда больной плохо переносит нестероидные противовоспалительные лекарственные препараты. Дипроспан вводят в область мелких суставов.
- Фармакологические свойства, формы Дипроспана
- Понятие подагры
- Лечение подагры
- Заключение
Фармакологические свойства, формы Дипроспана
Дипроспан относится к глюкокортикостероидным лекарственным препаратам. Медикамент хорошо помогает уменьшить воспаление. При аутоиммунных болезнях лекарственное средство позволяет снизить работу иммунной системы, что предупреждает отторжение и разрушение собственных тканей. Клетки иммунной системы (Т-лимфоциты, киллеры) становятся менее активными.

При болезнях суставов лекарство снижает воспаление в ткани сустава, уменьшает утреннюю скованность, предупреждает возникновение контрактур. При аллергических патологиях воспалительная реакция быстрее уходит, уменьшается отек. Все эти эффекты объясняются глюкокортикоидным воздействием.
Активными составляющими Дипроспана (1 мл) являются:
- бетаметазона дипропионат 6,43 мг (5 мг бетаметазона);
- бетаметазона натрия фосфат 2,63 мг (2 мг бетаметазона).
Лекарство можно вводить внутримышечно, внутрь и около сустава, внутрикожно, внутрь тканей. Внутривенное и подкожное введение лекарственного средства противопоказано. Аналогом Дипроспана является Кеналог. Цена на Дипроспан (1 мл) в Санкт-Петербурге равна 192-225 рублям.
Понятие подагры
Подагра – это патология, которая характеризуется накоплением солей мочевой кислоты в суставах и в почечной ткани. Частота встречаемости подагры составляет 0,1%. Заболевание регистрируется повсеместно. Патология чаще обнаруживается у пациентов среднего и старшего возраста. У мужского населения болезнь встречается в 20 раз чаще.
Клинические проявления подагры характеризуются тяжелым артритом с выраженным болевым синдромом. У больных отмечается отечность мелких суставов. Обострение сменяется бессимптомным периодом. Характерным признаком хронической формы являются узелки (тофусы), хронический артрит, артроз, а также повреждение почек.
Первый приступ начинается обычно ночью. Заболевание могут вызвать переломы, употребление алкоголя, жирных продуктов, переохлаждение. Первым поражается плюснефаланговый сустав большого пальца. У больного повышается температура. Сустав сильно отекает, кожа над пораженной областью становится красной. Во время движения возникают очень сильные боли. По прошествии 3-10 суток симптоматика угасает, сустав начинает снова работать.
Лечение подагры
Для терапии подагры используют нестероидные противовоспалительные лекарственные средства (НПВС). Пациенту обязательно назначают диету, не содержащую пуринов. Если у больного имеются противопоказания к назначению НПВС, то лечение осуществляется при помощи глюкокортикостероидных гормонов. К основным из них относятся Преднизолон, Метилпреднизолон. После купирования приступа подагры ГКС постепенно отменяют.

Системные ГКС часто вызывают синдром рикошета, а также побочные проявления. Из-за этого во время лечения больного наблюдают в стационаре. Чтобы предупредить синдром рикошета допустимо использовать Колхицин в небольших дозах (1-2 мг).
Помимо системных ГКС допустимо применение местных ГКС. Отличными препаратами для местного использования считается Кеналог и Дипроспан. Оба имеют форму суспензии. Лечение подагры Дипроспаном подразумевает его введение внутримышечно или в полость сустава.
При подагре Дипроспан внутримышечно вводить можно, но чаще используют местное введение. Дипроспан является лекарством с длительным действием. Лекарство имеет очень мелкие кристаллы, поэтому при внутрисуставном введении Дипроспана пациент практически не ощущает боли. Препарат вводят внутрь полости сустава. После введения эффект от укола начинается уже через 3-4 часа. Продолжается лечебное воздействие на протяжении 3 недель. От подагры на ногах уколы Дипроспана позволяют надолго сохранить трудоспособность пациента, а также снизить частоту обострений заболевания.
Заключение
Инъекции Дипроспана при подагре помогают улучшить качество жизни. Помимо лекарственной терапии для пациента очень важно соблюдать диету. Это позволит снизить накопление мочевой кислоты в тканях суставов и почек. Не следует самостоятельно лечить заболевание. При появлении симптомов подагру нужно сразу обратиться к врачу.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Дипроспан от подагры
Подагра является заболеванием, при котором поражаются мелкие суставы из-за неправильного обмена пуриновых оснований. Обострение болезни чаще бывает сезонным. Лечение включает использование нестероидных противовоспалительных и гормональных средств. Дипроспан при подагре используют, когда больной плохо переносит нестероидные противовоспалительные лекарственные препараты. Дипроспан вводят в область мелких суставов.
Фармакологические свойства, формы Дипроспана
Дипроспан относится к глюкокортикостероидным лекарственным препаратам. Медикамент хорошо помогает уменьшить воспаление. При аутоиммунных болезнях лекарственное средство позволяет снизить работу иммунной системы, что предупреждает отторжение и разрушение собственных тканей. Клетки иммунной системы (Т-лимфоциты, киллеры) становятся менее активными.

При болезнях суставов лекарство снижает воспаление в ткани сустава, уменьшает утреннюю скованность, предупреждает возникновение контрактур. При аллергических патологиях воспалительная реакция быстрее уходит, уменьшается отек. Все эти эффекты объясняются глюкокортикоидным воздействием.
Активными составляющими Дипроспана (1 мл) являются:
- бетаметазона дипропионат 6,43 мг (5 мг бетаметазона);
- бетаметазона натрия фосфат 2,63 мг (2 мг бетаметазона).
Лекарство можно вводить внутримышечно, внутрь и около сустава, внутрикожно, внутрь тканей. Внутривенное и подкожное введение лекарственного средства противопоказано. Аналогом Дипроспана является Кеналог. Цена на Дипроспан (1 мл) в Санкт-Петербурге равна 192-225 рублям.
Понятие подагры
Подагра – это патология, которая характеризуется накоплением солей мочевой кислоты в суставах и в почечной ткани. Частота встречаемости подагры составляет 0,1%. Заболевание регистрируется повсеместно. Патология чаще обнаруживается у пациентов среднего и старшего возраста. У мужского населения болезнь встречается в 20 раз чаще.
Клинические проявления подагры характеризуются тяжелым артритом с выраженным болевым синдромом. У больных отмечается отечность мелких суставов. Обострение сменяется бессимптомным периодом. Характерным признаком хронической формы являются узелки (тофусы), хронический артрит, артроз, а также повреждение почек.
Первый приступ начинается обычно ночью. Заболевание могут вызвать переломы, употребление алкоголя, жирных продуктов, переохлаждение. Первым поражается плюснефаланговый сустав большого пальца. У больного повышается температура. Сустав сильно отекает, кожа над пораженной областью становится красной. Во время движения возникают очень сильные боли. По прошествии 3-10 суток симптоматика угасает, сустав начинает снова работать.
Лечение подагры
Для терапии подагры используют нестероидные противовоспалительные лекарственные средства (НПВС). Пациенту обязательно назначают диету, не содержащую пуринов. Если у больного имеются противопоказания к назначению НПВС, то лечение осуществляется при помощи глюкокортикостероидных гормонов. К основным из них относятся Преднизолон, Метилпреднизолон. После купирования приступа подагры ГКС постепенно отменяют.

Системные ГКС часто вызывают синдром рикошета, а также побочные проявления. Из-за этого во время лечения больного наблюдают в стационаре. Чтобы предупредить синдром рикошета допустимо использовать Колхицин в небольших дозах (1-2 мг).
Помимо системных ГКС допустимо применение местных ГКС. Отличными препаратами для местного использования считается Кеналог и Дипроспан. Оба имеют форму суспензии. Лечение подагры Дипроспаном подразумевает его введение внутримышечно или в полость сустава.
При подагре Дипроспан внутримышечно вводить можно, но чаще используют местное введение. Дипроспан является лекарством с длительным действием. Лекарство имеет очень мелкие кристаллы, поэтому при внутрисуставном введении Дипроспана пациент практически не ощущает боли. Препарат вводят внутрь полости сустава. После введения эффект от укола начинается уже через 3-4 часа. Продолжается лечебное воздействие на протяжении 3 недель. От подагры на ногах уколы Дипроспана позволяют надолго сохранить трудоспособность пациента, а также снизить частоту обострений заболевания.
Заключение
Инъекции Дипроспана при подагре помогают улучшить качество жизни. Помимо лекарственной терапии для пациента очень важно соблюдать диету. Это позволит снизить накопление мочевой кислоты в тканях суставов и почек. Не следует самостоятельно лечить заболевание. При появлении симптомов подагру нужно сразу обратиться к врачу.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Уколы от подагры
Врачи назначают уколы при подагре для купирования негативной симптоматики и устранения первопричины заболевания. Инъекционное введение лекарств показано людям с сопутствующими заболеваниями пищеварительной системы и внутренними кровотечениями. Препараты должны назначаться исключительно лечащим врачом с указанием точных дозировок и предварительным изучением анамнеза больного. Самолечение может привести к негативным последствиям и ухудшению состояния.
Уколы при подагрическом артрите
Внутримышечные уколы можно делать самостоятельно, прослушав рекомендации лечащего врача. Однако введение лекарств в воспаленный сустав противопоказано, так как требует особых навыков. Больному следует обратиться в медицинское учреждение.
Инъекции делают в мышечную ткань или в пораженные суставы при подагре для оперативного купирования болезненных ощущений и снятия воспаления. Преимуществом уколов выступает быстрота воздействия, так как активные компоненты лекарств минуют пищевой тракт и сразу попадают в очаг патологии. Больной может ощутить облегчение уже через 15—20 минут после инъекции.
Для эффективного лечения обменного заболевания суставов врачом назначается комплексное лечение, которое достигается за счет парентерального воздействия препаратов. Лучшие препараты представлены в таблице:
Вернуться к оглавлению
Глюкокортикоиды при подагре
Уколы делаются в сустав квалифицированным специалистом. Не всегда при подагре показаны инъекции кортикостероидов. Обычно они назначаются, если терапия НПВС не дала результата, или у больного диагностировали воспаление синовиальной оболочки. Категорических противопоказаний гормональные препараты не имеют. Однако стоит осторожно подходить к инъекциям людям со следующими сопутствующими заболеваниями:
- сахарный диабет;
- тяжелые патологии сердца;
- эпилепсия;
- ярко выраженная гипертония.
Стероидные гормоны нельзя использовать для профилактики подагры, так как действие препаратов может ухудшить состояние организма.
Обезболивающие инъекции
- миастения;
- патологии печени;
- пониженное кровяное давление;
- нарушения синусового ритма.
Вернуться к оглавлению
Уколы от подагры на ногах эффективны при снятии болевого синдрома за счет состава лекарственного препарата, в который входит:
Введение высокой концентрации полезных веществ и витаминов в пораженный сустав или мышцу усиливает кровоток, убирает воспаление в очаге патологии, нормализует работу нейронов и снимает болевой синдром. Витамин B12 при попадании в область поражения восстанавливает энергетический обмен в клетках и тканях. Поэтому врачи рекомендуют использовать раствор при лечении, как вспомогательное средство.
Гиалуроновая кислота при подагре
При обменных заболеваниях суставов чаще всего назначаются уколы для улучшения регенерации. Особенно действенны инъекции в запущенных стадиях подагры, когда у больных проявляется симптоматика артроза, или наблюдается сильное повреждение суставов. После проведения курса внутрисуставных инъекций наблюдаются эффекты:

Гиалуроновая кислота при подагре восстанавливает функции суставов и купирует боли.
- восстановление хрящевой ткани;
- увеличение эластичности связок;
- ослабление спазмов в прилегающих мышцах.
Лечение будет действенным, только если у больного предварительного купировали боль и сняли отечность сустава. Введение лекарства в очаг патологии, если диагностирован воспалительный процесс, не даст результатов. Стоит воздержаться от приема гиалуроновой кислоты беременным и женщинам во время лактации. Также опасно делать инъекции при наличии аутоиммунных заболеваний, нарушений свертываемости крови и индивидуальной непереносимости компонентов.
Инъекции от подагры
Скопления мочевой кислоты в суставах причиняет немалую боль. Уколы от подагры облегчают приступы болезни. Они назначаются в комплексе со строгой диетой и ванночками, когда мази и таблетки не оказывают ожидаемого эффекта. Инъекции принято считать быстрым способом борьбы с болью, в некоторых тяжелых случаях препарат вводят непосредственно в суставную сумку.

Когда нужны уколы?
Самым явным признаком подагры является воспаленная косточка возле большого пальца ноги. Приступы начинаются, когда соли мочевой кислоты накапливаются в суставах и околосуставных тканях. Поврежденное место опухает, появляется краснота и боль. Возможно повышение температуры тела. Уколы назначаются в случаях, когда в лечении невозможно применение других средств. Выбор препарата зависит от степени заболевания и интенсивности приступа.
Разновидности уколов при подагре
Для облегчения приступов подагры на ногах существует множество средств. В зависимости от степени развития патологии и общего самочувствия пациента врач подбирает лучшие препараты. Инъекции для лечения подагры различаются по механизму действия:
- нестероидные препараты для снятия воспаления;
- медикаменты для снижения уровня мочевой кислоты;
- кортикостероиды;
- лекарства, предупреждающие образование кислоты и помогающие выведению ее из организма;
- антибиотики.
Вернуться к оглавлению
Кортикостероиды используют в комплексной терапии для лечения подагры. В целях профилактики их не применяют.
Их назначают при инфекционном поражении суставов. Они ускоряют наступление ремиссии, снимают воспаление. Принимают вместе с витаминами, для нормализации обменных процессов в организме. Могут применяться в форме внутримышечных или внутрисуставных инъекций. Выбор осуществляет врач на основе особенностей организма пациента.
Как делать укол в пораженный сустав?
Инъекции при подагре показаны внутримышечно или в больное сочленение. Если в первом случае терапию допустимо проводить дома, то уколы в сустав делают только в условиях стационара. При этом врач сначала удаляет лишнюю жидкость из пораженной области, обрабатывает место укола и вводит иглу в хрящ между костями. Дозировку доктор определяет персонально в каждом конкретном случае. При деформации кости инъекции проводят под контролем УЗИ. Это позволяет точно попасть в нужное место.
Дипроспан можно ли при подагре
- Что такое межпозвоночная грыжа?
- Симптомы грыжи поясничного отдела позвоночника
- Первая помощь в домашних условиях
- Лечебные мероприятия для устранения болевых ощущений
- Лекарственные препараты
- Физиотерапевтические процедуры и лечебные блокады
- Хирургическое вмешательство
Наш позвоночник состоит из костных позвонков, которые соединены между собой межпозвоночными суставами. Они представлены межпозвоночными дисками, в центре которых содержится, так называемое, студенистое ядро. Диски обеспечивают амортизацию позвоночника.

Если сустав разрушается, а промежутки между позвонками становятся очень маленькими, то студенистое ядро может выходить из позвоночного сустава и формировать протрузию, а затем и грыжу диска. Грыжа давит на лежащие рядом спинномозговые нервы и вызывает боли, воспаление и отек.
Поясничный отдел позвоночника испытывает большую нагрузку, чем другие отделы. Поэтому и грыжи здесь образуются чаще и достигают довольно больших размеров.
Часто, при небольшой грыже, никакого дискомфорта больной не ощущает. Иногда могут беспокоить боли при физической нагрузке. Когда грыжа достигает значительных размеров, она начинает давить на чувствительные и двигательные спинномозговые нервы, формируется отек. У пациента развивается сильный болевой синдром, напряжение мышц в поясничной области.

Может наблюдаться потеря чувствительности, онемение на определенном участке нижних конечностей, снижение или отсутствие рефлексов (пропадают коленный и подошвенный рефлексы). Иногда, при большой грыже, появляется слабость в ногах, развиваются парезы в стопе или пальцах ног.
Движения у больного сильно ограничены и приносят боль.
Если сразу обратиться к врачу возможности нет, то, следует соблюдать ниже перечисленные рекомендации:
- Принять лежачее положение, максимально ограничить любые движения.
- Обездвижить поясничную область, зафиксировав ее тугой повязкой (шарфом, полотенцем) или же надеть специальный пояс (корсет) для лечения болей в спине.
- Нельзя пользоваться согревающими мазями и делать горячие компрессы, это может только ухудшить ситуацию.
- Следует принять любое нестероидное противовоспалительное средство, оно должно быть в каждой аптечке, их сейчас великое множество: диклофенак, кеторолак, нимесулид, ибупрофен, кетопрофен и другие. НПВС противопоказаны при язве желудка и кишечника).
- Можно натереть спину гелем или мазью, содержащей НПВС, они обладают не только обезболивающим, но еще и противовоспалительным действием.
- Для уменьшения отека в области грыжи можно однократно принять любой мочегонный препарат: фуросемид или гидрохлоротиазид.
- если состояние ухудшается, то нужно вызвать врача или записаться на прием в поликлинику.
После осмотра врач назначит необходимое лечение, которое будет зависеть от выраженности болевого синдрома и наличия других симптомов.
- НПВС являются золотым стандартом при лечении болей в спине, как правило, более эффективны в виде инъекций (вольтарен, кеторол, дексалгин, диклоберл, мелоксикам).
- При напряжении мышц помогут миорелаксанты (тизалуд и толперизон).
- Для снятия отека внутривенно может быть назначен лизин эсцинат.
- Для укрепления и питания спинномозговых нервов полезен курс витаминов В группы внутрь или в виде инъекций (мильгамма, витагамма, боривит, неуробекс).
- Пентоксифиллин, трентал, вазонит – препараты для улучшения кровообращения (прописываются при онемении для улучшения питания сосудов и нервов).

В острый период любые физиотерапевтические процедуры и массаж противопоказаны, необходим покой. Физиотерапевтическое лечение начинают не раньше, чем через три дня после появления выраженного болевого синдрома, когда состояние больного улучшается. Целью физиотерапии является улучшить кровообращение, нормализовать мышечный тонус, уменьшить отек и воспаление.
Можно применять такие лечебные процедуры как:
- СМТ (электромассаж).
- Дарсонвализация.
- Магнитотерапия поясничной области.
- Ультрафонофорез эуфиллина.
- Грязевые аппликации.
- Массаж.
- ЛФК.
- Плавание.
Лечебная блокада подразумевает инъекцию гормонального препарата в область поясничных позвонков. Бывает, что достаточно одной манипуляции, чтобы снять болевой синдром. Чаще всего используется дипроспан для поясничной блокады.
Данная манипуляция проводится врачом неврологом, травматологом или нейрохирургом в стационарных условиях. Если такой возможности нет, то дипроспан можно уколоть внутримышечно. Его следует предварительно развести с лидокаином или новокаином в соотношении 1:1.

Если после проведения консервативного лечения нет результата, и выраженный болевой синдром сохраняется, то показано оперативное лечение.
Хирург удаляет части межпозвоночного диска, которые вызывают сдавление нерва. Процесс восстановления, при отсутствии осложнений, занимает около двух месяцев.
Грыжа межпозвоночного диска заболевание очень серьезное. Но при своевременном лечении и соблюдении всех рекомендаций своего врача, можно надеяться на благоприятный исход.
Читайте также:


