Можно ли бегать при хондромаляции надколенника
Будь вы начинающий бегун или опытный ветеран, ежедневно пробегающий 5 километров перед завтраком, вы наверняка слышали, что бег обязательно навредит вашим коленным суставам.
Что такое колено бегуна?
Постепенно, если не обращать внимания на дискомфорт, начнет развиваться серьезный воспалительный процесс, который при отсутствии лечения меняет структуру коленного сустава. Если воспаление затрагивает хрящевую ткань, может возникнуть разрыв связок, либо хондромаляция надколенника (потеря эластичности). В результате колено теряет подвижность.
Как лечить колено бегуна?
У "колена бегуна" есть четыре стадии:
-
Боль и дискомфорт только при физических нагрузках (беге, приседаниях и т.д.);
Боль существенно увеличивается при каждом движении;
Необратимые изменения в структуре сустава, дегенеративные процессы в связках и хрящах, высокий риск разрыва крестообразных связок.
Лечение подбирается индивидуально в зависимости от тяжести болезни и чаще всего это комплексная терапия.
В первую очередь колену потребуется покой, перемещаться можно только с поддержкой – с тростью или на костылях. Связки при этом нужно обязательно держать в холоде и фиксировать плотной повязкой (бандажом). Больным с умеренным болевым синдромом рекомендован комплекс ЛФК под присмотром специалиста, однако, больное колено нельзя нагружать.
Медикаментозное лечение может быть разным, главным образом – это нестероидные противовоспалительные препараты внутреннего/местного применения (гели, мази и т.д.).
В запущенном случае, когда есть угроза разрыва связок, потребуется хирургическое вмешательство – артроскопия с иссечением мягких тканей, которые были поражены дегенеративными процессами. После этого потребуется длительный курс реабилитации, так что настоятельно рекомендуем не доводить свои колени до вмешательства хирурга.
Можно ли предотвратить синдром колена бегуна?
Бег – это действительно весьма травматичный вид спорта, который сопровождается ударными нагрузками на суставы. Поэтому всегда есть риск травмы или развития артрита в старости.
Но большинство проблем начинающих бегунов в том, что они просто бегают неправильно, говорит Минди Солкин (Mindy Solkin), персональный тренер и владелица The Running Center в Нью-Йорке.
Это может показаться смелым утверждением, однако, есть клинические исследования, которые его подтверждают. В США в июле 2013 года были опубликованы данные многолетнего исследования, которое проводилось среди 75 тысяч непрофессиональных бегунов разного возраста. Вопреки распространенному мнению у легкоатлетов-любителей были в гораздо меньшей степени выражены проявления артрита и остеоартроза коленных суставов, чем у их физически неактивных ровесников.
В результатах другого исследования, опубликованных в сентябре 2013 года, были получены аналогичные данные. Выводы ученых показали, что хоть негативное воздействие бега на суставы высоко, бегуны касаются земли реже, чем при ходьбе. По сути и простая прогулка неспешным шагом, и интенсивный бег создают одинаковую нагрузку на колени.
Как правильно бегать, чтобы не повредить колени
По статистике 80% людей, которые только-только начали выходить на пробежки, испытывают:
дискомфорт в суставах (коленном и голеностопном).
неподходящий (избыточный) вес;
недостаточно хорошая разминка, разогрев мышц, суставов и связок;
неудобная/некачественная беговая обувь;
плохое покрытие беговой трассы.
Первое, что рекомендует эксперт бегунам-любителям, у которых начинают побаливать колени, пройти исследование биомеханики бега. Это специальный тест, который выявляет:
асимметрии в теле;
учитывает перенесенные травмы;
особенности индивидуальной техники.
В конечном итоге специалисты формируют специальный отчет, в котором указывают на недочеты и ошибки в технике бега, дают рекомендации по выбору обуви, или могут посоветовать хорошего врача, если есть серьезные противопоказания.
людям с ожирением;
перенесшим серьезные травмы конечностей и позвоночника (разрыв связок, переломы, повреждения суставов и т.д.).
Начинайте с ходьбы и долгих прогулок в сочетании с диетой, пока не сбросите лишний вес, а затем постепенно переходите на умеренный бег трусцой. При этом тренируйтесь не чаще трех-четырех раз в неделю, чередуя дни бега с днями отдыха. И постоянно следите за ощущениями в ногах.
Как правильно выбрать кроссовки для бега
При подборе обуви для бега важно руководствоваться тремя критериями:
толщина подошвы и её эластичность;
перепад между пяткой и носком;
толщина кроссовок в передней части.
Для начинающих определенно подойдут высокие кроссовки на 10-мм подошве. Затем её можно постепенно уменьшать по мере того как мышцы и связки адаптируются к нагрузкам.
Разумеется, можно соблюдать все меры предосторожности и все равно страдать от боли в коленях. Главное – сразу же прекратите пробежку, идите домой и приложите лёд. Если боль в коленях случилась один раз, это ещё можно списать на недостаточную растяжку или неудобные кроссовки. Однако, если она повторяется два-три раза подряд, это повод записаться на прием к травматологу.
Тейпирование колена бегуна
Если вы решили вернуться к тренировкам после травмы и реабилитации, то рекомендуется пользоваться специальными клейкими лентами для тейпирования.
Кинезиотейпирование – весьма распространенный вид профилактики травм. Эластичные ленты помогают:
-
исключить повторные повреждения, особенно при диагностированном колене бегуна;
достичь лечебного эффекта во время реабилитации, особенно если колено бегуна сопровождалось вывихом или растяжением связок.

Хондромаляция — изменение ткани хряща с утратой эластичности и размягчением.
Сегодня нарушение считается одной из самых распространенных причин появления боли в коленях у молодежи.
В нормальных условиях хрящ ровный, гладкий, это дает возможность ему обеспечивать безболезненное трение поверхностей. Когда появляется хондромаляция, эластичность хряща уменьшается. Затем зависимо от выраженности отклонения происходит разволокнение, вызывающее утрату амортизации.
Хондромаляция хряща надколенника так же именуется: коленом бегуна, т.к. это частый диагноз среди спортсменов;
артрозом бедренно-надколенникового соединения, т.к. процесс из надколенника может переходить на хрящ бедра;
пателло-феморальным болевым синдромом — по месту сосредоточения боли.
Термин хондропатия колена также применяется для обозначения хондромаляции коленного сустава. Но это определение неверно, т.к. хондропатия — это болезнь, появляющаяся в хрящевых участках роста кости из-за нарушения кровотока этих зон.
Хрящ колена повреждается из-за большой нагрузки на него или особенностей крепления связок и сухожилий ноги.
Причины и группы риска.
Хондромаляция надколенника появляется из-за увеличения трения надколенника о кость бедра при движении в колене.
Это может спровоцировать:
- постоянная перегрузка колена при занятиях спортом, которая может быть вызвана упражнениям;
особенности развития надколенника или кости бедра, с которой он соприкасается, что вызывает нестабильность надколенника; нарушение эластичности мышц задней и передней части бедра и ахиллова сухожилия, стабилизирующих колено;
неправильное выполнение упражнений.
Факторы риска: Возраст.
Хондромаляция суставных поверхностей наблюдается в основном у подростков и молодежи. У пожилых проблемы с коленом обычно спровоцированы артритом.
Пол.
У женщин риск развития поражения в два раза выше, чем у сильного пола. Скорее всего, это связано со строением тазовой кости.
Отдельные виды спорта.
Бег и прыжки повышают нагрузку на колени, в результате чего возрастает вероятность развития хондромаляции. Особенно рискуют люди, резко увеличивающие интенсивность тренировок. Беспокоит поражение зачастую спортсменов, предпосылкой являются травмы, большие нагрузки, неправильное распределение тяжести. Страдают от этого женщины, занимающиеся бегом, это связано со строением колена.
Симптомы и диагностика.
Симптомы, которые указывают на повреждение:
периодически появляющаяся боль в колене, усиливающаяся после физических нагрузок;
в отдельных случаях отек колена;
хруст при ходьбе или иных движениях.
Если поставлен диагноз хондромаляция надколенника, лечением болезни занимается ортопед.
Больной поможет доктору, если укажет, какие конкретно симптомы тревожат, когда они возникли, связывает ли он свое состояние с какими-либо видами деятельности. Наличие снимков поможет увидеть динамику разрушения надколенника. При осмотре врач прощупывает колено в разных местах, перемещает ногу в разные положения. Такой осмотр помогает исключить иные подобные отклонения.
Для диагностики применяют рентген и компьютерную томографию.
Первый показывает состояние костной ткани, вторая – помогает сведениями о мягких тканях колена.
Также используется магнитная терапия.
Стадии заболевания.
По системе Аутербриджа выделяется хондромаляция надколенника 1,2,3 и 4 степени:
первая — мягкие уплотнения, вздутия хряща; вторая – щели и углубления до 1 см;
третья – трещины диаметром более1 см, достигающие кости;
четвертая – оголение субхондральной кости.
Лечение повреждения.
Главной целью лечения является создание прямого положения коленной чашечки. В большинстве своем поражение излечивается консервативным способом. Действие которого нацелено на уменьшение боли и воспаления, восстановление силы мышц и подвижности сустава.
Основные действия при консервативном методе лечения:
на какое-то время исключают физические нагрузки, которые вызывают боль;
для стабилизации колена назначают ношение наколенника;
физиотерапия;
для укрепления мышц бедра используют лечебную физкультуру;
прием лекарственных средств;
введение внутрь сустава средств гиалуроната натрия.
Хирургия.
Если консервативные мероприятия не дают результатов, может потребоваться операция: Артроскопия — в ходе процедуры доктор через небольшой разрез вводит в колено больного артроскоп. Инструменты вводят через него и иссекают участки нарушенного хряща.
Реконструкция — в более сложных случаях операция может понадобиться для изменения угла наклона надколенника или устранения давления на хрящ.
Реабилитация и восстановление коленного сустава.
Целью реабилитации является контроль проявлений и восстановление работы. Реабилитация колена будет зависеть от основной причины давления на нижнюю часть надколенника. В целом, восстановление нацелено на укрепление мышц колена. Если подвижность колена ограничена болью, специалист может сначала использовать электростимуляцию для нейтрализации боли. Как только боль уменьшится, человек может продолжать упражнения. Укрепляющие упражнения после хондромаляции надколенника также должны быть включены в программу восстановления. Больной должны получить разработанную программу упражнений для выполнения дома.
Осложнения.
Заболевание может затруднить выполнение каждодневных задач;
больным бывает тяжело передвигаться по лестнице, заниматься спортом.
Профилактические меры.
Поддерживайте силу мышц. Крепкие мышцы помогают равномерно распределять нагрузку на колено. Попросите тренера помочь улучшить технику бега, прыжков. Если у вас есть излишек вес, похудейте — это снимет нагрузку с коленей.
Разогревайтесь. Прежде, чем начинать тренировку, уделите 5 минут выполнению простых упражнений для разогрева. Включайте в занятия упражнения на растяжку. Повышайте интенсивность тренировок со временем — резко увеличившиеся нагрузки вредны для сустава. Подберите обувь, которая поглощает силу удара.
Продолжаем рассказывать о самых распространенных беговых травмах. По статистике, около 40% из них связаны с коленями.
Задача Гида по травмам — не в том, чтобы диагностировать по юзерпику, что у вас болит, и дать руководство по самолечению. А в том, чтобы помочь вам разобраться, что могло вызвать травму, какие ее основные признаки, и что полезно делать для профилактики.
Конечно же, точно определить проблему и назначить лечение может только врач, а не статья в интернете.
Содержание:
— А теперь, больной, согните колено.
— В какую сторону, док?
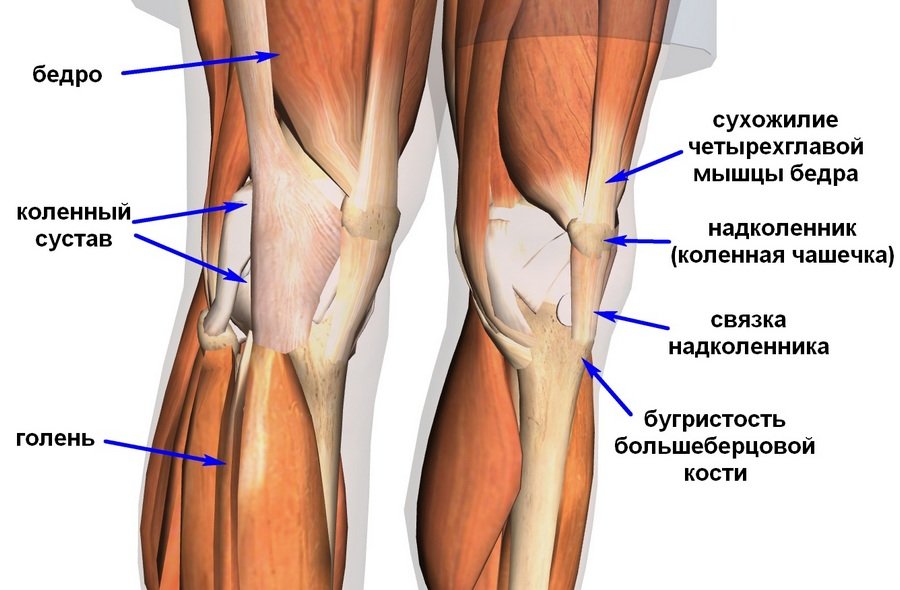
Коленный сустав — самый крупный сустав человека, способный производить движения вокруг двух осей. Он соединяет бедренную кость с большеберцовой и надколенником и состоит из множества элементов (связок, мышц, сети сосудов, хрящей).
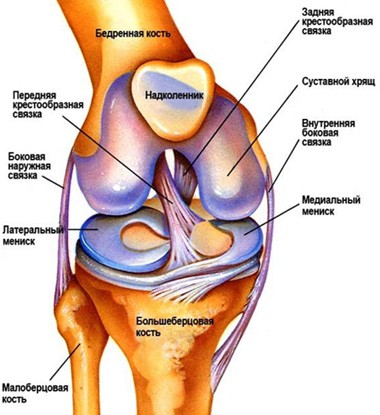
Связки
- боковые — предотвращают чрезмерное смещение голени внутрь и наружу
- задние — фиксируют мениски и удерживают структуру коленного сустава
- внутрисуставные — стабилизируют сустав при вращении большеберцовой кости и предотвращают её смещение вперед-назад.
Мениски
Синовиальные сумки
Это полости небольших размеров, выстланные специальной оболочкой, заполненные синовиальной жидкостью и отделенные от окружающих тканей капсулой. В области коленного сустава располагается несколько синовиальных сумок, которые отвечают за уменьшение трения сухожилий.
Хрящевое покрытие
Поверхности бедренной и большеберцовой костей в месте образования сустава, а также около 75% задней поверхности надколенника, покрывает хрящ толщиной 5–6 мм, что обеспечивает свободное движение в колене.
За работу коленного сустава отвечают группы мышц:
- четырёхглавая — расположенная на передней поверхности бедра
- двуглавая, полусухожильная, полуперепончатая — задняя часть бедра
- группа приводящих мышц (большая, тонкая, длинная, короткая) и гребенчатая мышца — внутренняя часть бедра.
Благодаря мышцам задней поверхности бедра происходит сгибание ноги в колене, а за счёт сокращения четырехглавой мышцы бедра — разгибание. Приводящие мышцы вместе с гребенчатой задействованы в движениях бедра и в его ротации.
Как показывает статистика, около 40% травм у бегунов связаны с коленями. Во многом это обусловлено достаточно сложным устройством коленного сустава — ведь повреждение одного из элементов (мениск, связки, хрящевое покрытие) приводит к нарушению работы всего сустава.
Пателлофеморальный болевой синдром (далее — ПФБС) — клиническое проявление хондромаляции — повреждения хряща надколенника. Для него характерна боль в передней части колена, часто в области коленной чашечки.
Слово хондромаляция происходит от греческих слов chondros- хрящ и malacia — что означает смягчение. Хондромаляция надколенника — это дегенеративные изменения в хряще на задней поверхности надколенника, которые могут в конечном итоге привести к фибрилляции, трещинам и эрозии.
Чаще всего хондромаляция встречается у тех, кто занимается видами спорта, где есть прыжки, приседания и приземление: бег, футбол, велоспорт, гребля, теннис, балет, гимнастика, волейбол, тяжёлая атлетика, лыжный спорт и др. Но она может возникать и у людей, далёких от спорта и ведущих малоактивный образ жизни.
Самый распространённый симптом хондромаляции — тупая ноющая боль в области коленной чашечки. Она возникает или усиливается во время или после приседаний, подъёмов/спусков с лестницы и других нагрузок, связанных с работой коленного сустава. Другие общие симптомы:
- боль при активной работе коленного сустава (во время бега, приседаний, прыжков)
- боль в согнутых коленях при нахождении в сидячем положении долгое время (за столом, в транспорте)
- ограничение подвижности и нормального диапазона движения сустава
- хруст (треск) в области колена при разгибании во время вставания или подъёма по лестнице.
Боли в колене при ПФБС могут распространяться на бедренную кость. Иногда ощущается сначала острая боль в бёдрах или в спине, а только после этого — боль в коленном суставе.
Одна из теорий связывает возникновение хондромаляции с раздражением иннервированных структур сустава (надколенник, а также воспалённые синовиальные и жировые ткани) в результате чрезмерной нагрузки. Согласно этой теории, к увеличению нагрузки на коленный сустав и развитию патологии могут привести такие факторы:
- изменения биомеханики при беге
- уменьшение силы мышц
- дефекты структуры сустава
- снижение гибкости.
Клинические симптомы хондромаляции коленной чашечки развиваются из-за смещения траектории движения надколенника, который в норме двигается вверх и вниз по желобку между округлыми выступами бедренной кости. Это происходит при травмах, нарушении пронации либо по другим причинам.
При этом сильно изнашивается хрящевая поверхность надколенника о мыщелки кости, а также перенапрягаются структуры, поддерживающие надколенник, что вызывает боль.
Постоянные микротравмы, воспаление снижают эластичность связок, которые стабилизируют надколенник. Это приводит к нарушению биомеханики движений и постепенному разрушению самого коленного сустава.
Часто ПФБС возникает из-за плохого развития мышц: четырёхглавой, задней части бедра и/или голени. Предположительно, из-за этого и появляется синдром у людей с малоспортивным образом жизни.
К хондромаляции могут привести:
- большая нагрузка на коленный сустав
- травмы колена: от вывихов до переломов надколенника
- недостаток синовиальной жидкости в суставе
- слишком слабые или, наоборот, слишком жёсткие мышца бедра
- плоскостопие
- пренебрежение разминкой перед бегом
- артрозное воспаление сустава
- сильная ударная нагрузка во время бега.
Во многих случаях ПФБС можно лечить в домашних условиях. Но! Во-первых, нужно разобраться с причиной его возникновения и устранить все влияющие факторы. А во-вторых — грамотно спланировать программу реабилитации, чтобы постепенно привести работу колена в норму. Поэтому обращение к ортопеду-травматологу, физиотерапевту, реабилитологу — очень рекомендуется.
Нужно учитывать, что лечение общепринятыми методами без учета индивидуальных особенностей появления синдрома часто не дают долгосрочный эффект и надёжное устранение болевых симптомов. При этом риск рецидивов составляет от 15% до 44%.
Острая фаза
В острой фазе нужно в первую очередь исключить лишнюю нагрузку на травмированный сустав, дать ему отдых. Для уменьшения боли и отёка, рекомендуется прикладывать лёд (обязательно через ткань!) на 20–30 минут.
Кроме того, полезно дополнительно зафиксировать коленный сустав эластичным бинтом, чтобы обеспечить ему внешнюю поддержку. При сильной боли рекомендуют прием нестероидных противовоспалительных препаратов (аспирин, ибупрофен и др.) — разумеется, после консультации с доктором.
Консервативные методы лечения
Изменения активности
Часто бывает достаточно внести изменения в тренировочную программу и на некоторое время переключиться на упражнения с низким уровнем воздействия на коленный сустав. Плавание, ходьба, орбитрек — хорошие варианты аэробной нагрузки, альтернативной беговой. Если у вас избыточный вес, такие нагрузки тоже помогут снизить давление на колено.
Следование принципу RICE (отдых, лёд, давящая повязка и приподнятое положение ноги)
Отдых
На некоторое время прекратить бегать, прыгать и совершать другие нагружающие колено активности. Точный срок сможет определить лечащий врач, физиотерапевт, и, конечно, стоит прислушиваться к собственным ощущениям.
Лёд
Для уменьшения воспаления и отёка используются ледяные компрессы: не дольше 20–30 минут несколько раз в день. Перед применением лёд нужно обязательно заворачивать в полотенце или ткань.
Компрессия
Наложение эластичной повязки с небольшой компрессией поможет в лучшей фиксации колена и предотвращении дополнительного отека. Повязка должна плотно прилегать и не вызывать дополнительной боли.
Приподнятое положение ноги
Как можно чаще стоит отдыхать, держа ногу приподнятой (например, подложив под неё подушку). Это также способствует уменьшению отека и снятию воспаления.
Медикаментозное лечение
Как мы уже писали, нестероидные противовоспалительные препараты, например, ибупрофен, помогают уменьшить боль и отеки.
Лечебно-физкультурные комплексы (ЛФК)
Когда боль в колене пройдет, а опухоль спадет, для восстановления силы и полного диапазона движения сустава применяются специальные упражнения.
Ортезы, бандажи, ортопедические стельки
На период восстановления часто рекомендуют обзавестись фиксирующей колено повязкой или ортезом.
Если причиной травмы была гиперпронация стопы, стоит подобрать специальную обувь или корректирующие ортопедические стельки.
Хирургическое вмешательство проводится в случаях серьёзных повреждений хрящевой ткани либо в связи со значительным смещением коленной чашечки.
Двигательные активности, которые можно использовать при реабилитации
В процессе реабилитации важно поддерживать работу сердечно-сосудистой системы, минимально или дозировано нагружая колени. При этом нагрузку на колени нужно наращивать очень постепенно, прислушиваясь к ощущениям и чередуя разные виды нагрузок — чтобы избежать мышечного дисбаланса. Лучше всего проконсультироваться с опытным врачем-реабилитологом или физиотерапевтом.
При езде на велотренажёре и, тем более, на велосипеде, нужно установить сиденья в достаточно высокой позиции, а также использовать настройки низкого сопротивления. Обычный велосипед может оказывать довольно сильное воздействие на колени.
При силовых тренировках можно использовать неглубокие приседания (менее чем на 90 градусов).
Категорически нельзя выполнять:
- выпады
- глубокие приседания
- жим ногами на тренажёре.
Стоит избегать активностей, которые включают в себя много бега и прыжков и создают большое напряжение в коленных суставах: волейбол, футбол, баскетбол, бег, тренажеры-лестницы.
Важно!
- не начинать какие-либо упражнения/терапию коленной хондромаляции до тех пор, пока боль и отёчность не уменьшатся
- хорошо разогреваться перед выполнением упражнений
- повышать нагрузку постепенно
- включить некоторое разнообразие в тренировки.
Тейпирование
Метаанализ ряда клинических исследований показал эффективность использования тейпирования для уменьшения симптомов ПМБС.
Видео как тейпировать: раз, два.
Важно проанализировать весь тренировочный процесс, нагрузки, чтобы избежать повторной травмы.
Рекомендуют также уделять особое внимание разминке и заминке, выполнять упражнения, укрепляющие сухожилия и мышцы ног.
Американская академия хирургов-ортопедов рекомендует следующие профилактические меры:
- поддерживать хорошую физическую форму и следить за своим весом
- проводить разминку перед тренировкой, не менее 10 минут
- увеличивать нагрузки постепенно
- использовать хорошие кроссовки с достаточной амортизацией
- применять ортопедические стельки при плоскостопии
- работать над техникой бега
- избегать тренировок на слишком жёстких поверхностях.
Поддерживать хорошую физическую форму
Регулярная физическая активность, упражнения для укрепления мышц ягодиц и бедер, дополненные грамотной растяжкой, позволяют предотвратить преждевременный износ суставных поверхностей.
Убедитесь, что ваше общее самочувствие и состояние здоровья в порядке. Если у вас избыточный вес, поговорите с врачом о создании плана по снижению веса.
Проводить разминку перед тренировкой
Перед бегом важно сделать небольшую разминку для разогрева мышц, связок и суставов, в том числе — коленного. Возможно, вам необходимы специальные упражнения для повышения гибкости колена и предотвращения раздражения — проконсультируйтесь с физиотерапевтом.
Увеличивать нагрузки постепенно
Интенсивность и продолжительность тренировок нужно повышать постепенно. Перенапряжение от неготовности к большим нагрузкам опорно-двигательного аппарата, недовосстановление — одна из частых причин травм колена.
Использовать подходящие кроссовки
Покупайте качественную обувь с хорошим поглощением ударов и следите за тем, чтобы она подходила именно вашему типу стопы. Не бегайте в обуви, которая слишком изношена.
При необходимости применять ортопедические стельки
В некоторых случаях стоит посоветоваться с ортопедом и использовать специальную обувь либо ортопедические стельки, особенно если у вас — плоскостопие.
Работать над техникой бега
Хотя все мы разные, и техника бега даже у профессионалов может значительно отличаться, есть ряд моментов, которые нужно учитывать всем бегунам. Лучше всего проконсультироваться с опытным тренером.
Избегать тренировок на слишком жёстких поверхностях
Старайтесь бегать по мягкой, гладкой поверхности, безопасной для коленей: упругий грунт, земля, трава, гаревые дорожки стадиона. Стоит избегать бега по бетону, плитке и асфальту, которые существенно повышают ударную нагрузку на коленные суставы.
Упражнения направлены на укрепление мышц ног и бедер без увеличения давления между надколенником и бороздкой бедренной кости.
Прямые подъёмы ноги
Исходное положение: лёжа на спине, одна нога согнута под углом 90 градусов, ступня на полу, другая нога полностью вытянута.
Напрягите четырёхглавую мышцу (мышцу бедра) и поднимите прямую ногу под углом 45 градусов. Держите ногу в поднятом положении в течение секунды или двух, прежде чем медленно опускать ее обратно на пол.
Выполните 20 повторений, поменяйте ноги. Сделайте 2–3 подхода в день.
Боковые подъёмы ноги
Исходное положение: лёжа на боку, ноги вместе, травмированная нога сверху; нижнюю руку можно положить под голову.
Напрягите мышцы ноги и поднимите выпрямленную ногу под углом 45 градусов. Зафиксируйте ногу в этом положении в течение нескольких секунд, медленно опустите ее, не касаясь здоровой ноги.
Выполните 20 повторений, поменяйте ноги. Сделайте 2–3 подхода в день.
Со временем для усиления эффекта от упражнений 1–2 можно использовать небольшие утяжелители.
Внешнее вращение бедра
Исходное положение: лёжа на боку, ноги согнуты в коленях под углом 90 градусов, бедра согните под углом около 60 градусов к телу.
Держа пятки сложенными вместе, а таз прижатым к земле, поднимите колено верхней ноги как можно выше, подержите секунду или две, затем опустите его.
Повторите упражнение 10–15 раз на сторону в течение двух или трех подходов.
Исходное положение: пятки должны находиться на расстоянии около 15 см от стены, а ноги — на ширине 30-40 см. Спина должна быть прижата к стене.
Медленно скользите поясницей вниз по стене, пока колени не окажутся согнутыми примерно под углом 45 градусов. Задержитесь в этом положении около пяти секунд, а затем медленно вернитесь в исходное положение. Важно не делать приседания слишком быстро или слишком глубоко, так как это может раздражать колено.
Повторите упражнение 10–15 раз, сделайте 2–3 подхода.
Сокращение четырехглавой мышцы
Исходное положение: лёжа, ноги вытянуты, расслаблены. Под коленом одной ноги — валик (свёрнутое полотенце или одеяло).
Напрягите мышцы ноги, под которой валик, так, чтобы колено полностью выпрямилось. Удерживайте ногу в течение пяти секунд, затем расслабьте четырехглавую мышцу и медленно опустите ногу в исходное положение.
Выполните 20 повторений, поменяйте ноги. Сделайте 2–3 подхода в день.
Ягодичный мостик
Исходное положение: лёжа на спине, руки по бокам слегка расставлены, колени согнуты, стопы на полу.
Выпрямите правую ногу, поднимите ягодицы так, чтобы от лопаток до носочка поднятой ноги, получилась прямая линия. Выполните 10–15 повторений. Сделайте упражнение на другую ногу.
Становая тяга с гантелями
Становая тяга также может быть эффективным упражнением для коленной чашечки при хондромаляции, но только если вы тренируетесь с правильной техникой.
Исходное положение: ноги на ширине плеч, руки опущены с гантелями. Медленно присядьте с гантелями (угол меньше 90 градусов). Корпус держите прямо, голова поднята, гантели близко к телу. Задержитесь в таком положении на несколько секунд. Сделайте обратное движение, напрягите мышцы ног, спины, пресса и вернитесь в исходное положение.
Выполните 3–6 повторений, сделайте 3–5 подходов, если вы используете тяжёлые гантели. Можно делать больше повторений, если используете более лёгкие веса.
Комплекс для реабилитации можно использовать и для общего укрепления мышц, которые участвуют в работе коленного сустава. Упражнения нужно выполнять несколько раз в неделю после основной тренировки.
Не пренебрегайте также качественной разминкой перед тренировкой и общим рекомендациям для профилактики ПФБС независимо от вашего пола, возраста и бегового стажа. Профилактика травмы всегда обходится дешевле лечения.
Фотографировал Дима Коваленко, показывала упражнения тренер Диляра Букатар.
Почему болит колено при беге
Илиотибиальный синдром особенно часто диагностируется у бегунов, велосипедистов и людей, которые предпочитают частые пешие прогулки на большие дистанции.
Делаете первые шаги в беге? Присоединяйтесь к 2-месячному онлайн-курсу
"Как начать бегать и не бросить"
При высоких и продолжительных нагрузках у спортсмена могут развиваться патологические состояния – воспалительный процесс в илиотибиальном или подвздошно-большеберцовом тракте и хондромаляция надколенника. Последнее – патологические изменения хряща, при которых происходит потеря упругости. При таком процессе суставные образования деформируются. Сразу стоит отметить, что патология чаще всего не требует хирургического вмешательства.
Причины возникновения болей в коленях
- частый бег по наклонной плоскости;
- длительный бег по извилистым маршрутам;
- жёсткая, неправильно подобранная спортивная обувь, которая ограничивает подвижность сустава;
- неграмотно составленный тренировочный план, где имеет место резкое увеличение нагрузки;
- слабые мышцы голени и бедер;
- неправильная техника бега;
- травмы в области коленного сустава;
- плоскостопие;
- врожденная Х-образная деформация нижних конечностей.
Как болит колено
Итак, клиническая картина:
- Боль четко локализована над наружным мыщелком бедра. Эта область чаще всего болезненна.
- Незначительный отек в этой области.
- Пациенты иногда отмечают небольшие слабые звуки в этом месте или ощущения типа хруста в колене.
Затем, если не обращать внимания и продолжать бегать, не посещая врача, могут начаться уже выраженные симптомы: серьёзные болевые ощущения, локализованные в наружной поверхности коленного сустава. Это сильный дискомфорт, из-за которого спортсмен вынужден прерывать тренировочный процесс. Во время отсутствия нагрузок воспалительный процесс может временно не давать о себе знать, но возобновление бега приводит к возвращению дискомфорта. Помимо боли, бегун может ощущать жжение.
Как диагностировать воспаления в коленном суставе
Чтобы определить, действительно ли у вас развивается серьёзный синдром, внимательно наблюдайте за собой на тренировках и после них.
Диагностировать колено бегуна можно и с помощью рентгена, МРТ или УЗИ сустава, а также на консультации у травматолога-ортопеда.
Как лечить колено бегуна
- Мази
- Таблетки
- Уколы в сустав
- Массаж
- Физио
- Кинезиологическое тейпирование
- Ударно-волновая терапия
- Лечебная физкультура
Уменьшить выраженность локальных болей при синдроме помогают различные мази. Они должны содержать НПВС – нестероидные противовоспалительные средства. Такие мази снижают болевые ощущения и уменьшают воспалительный процесс. Лечащий врач может подобрать для пациента соответствующие препараты для приема внутрь, чтобы достигнуть скорейшего восстановления.
Также это могут быть усиливающие микроциркуляцию, табулированные нестероидные противовоспалительные препараты и препараты на основе гиалуроновой кислоты для введения внутрь сустава. Оперативное лечение применяется для хондромаляции надколенника в случаях неэффективности консервативного лечения.
Для лечения синдрома трения используют также массаж, кинезиотейпирование и физиотерапевтические методы.
Медицинский массаж помогает справиться с отечностью и плотностями в сухожилии. В лечебный комплекс обязательно включают упражнения лечебной физкультуры на растяжение илиотибиального тракта. Кинезиологическое тейпирование ограничивает воспалительную реакцию и уменьшает напряжение илиотибиального тракта посредством мышечной и фасциальной коррекции.
Одним из самых прогрессивных способов является ударно-волновая терапия (УВТ), которая способна обеспечить физиотерапевтическое лечение суставов. Прицельное воздействие аппаратом УВТ улучшает кровообращение и питание тканей, стимулируя их регенерацию (восстановление).
Каковы меры профилактики
При правильном подходе спортсмен может избежать повторения синдрома в дальнейшем. Но не нужно пытаться лечить синдром самостоятельно, иначе можно лишь усугубить процесс. Консультация врача позволит определить эффективную стратегию реабилитации.
После восстановления от травмы бегуну стоит начать работать над укреплением мышц голени и бедер. Упражнения на время реабилитации:
- Ходьба пешком по ровной поверхности, допускается использование беговой дорожки, НО не бег.
- Велотренажер (с высокой постановкой сиденья для уменьшения нагрузки на коленный сустав).
- Эллипс – универсальный тренажер на все группы мышц (устанавливается низкое сопротивление).
- Плавание, включая занятия аквааэробикой.
Обязательно выполнять упражнения на растяжку всех групп мышц.
На время реабилитации необходимо исключить физические упражнения с осевой нагрузкой на коленный сустав. Следует позаботиться об освоении грамотной техники бега, чтобы оптимизировать нагрузку на суставы, сухожилия. Особенно если в ближайшем будущем спортсмену предстоит активно тренироваться, готовиться к соревнованиям.
Во время тренировок врач может посоветовать использовать наколенники (ортезы) для профилактики появления травм или специальные стельки, уменьшающие нагрузку на коленный сустав.
Читайте также:


