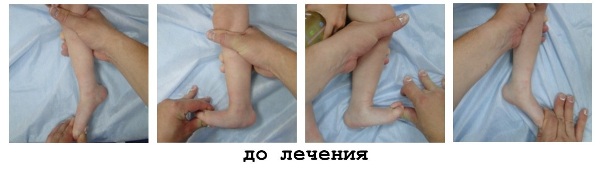
Метод понсети при плоскостопии
Лечение включает 3 этапа. Первый этап — исправление деформации гипсовыми повязками. Лечение по методу Понсети заключается в еженедельной смене гипсовых повязок, при этом производится поэтапная гипсовая коррекция с выведением стопы из положения деформации в положение коррекции по 10-15 градусов за раз, за неделю. Как правило, полная коррекция деформированной стопы, даже в тяжёлых ситуациях, достигается за 5-6 смен гипсовых повязок.

При первом гипсовании корригируется кавус и приведение. Стопа остается в прежнем подошвенном сгибании. При втором, третьем и четвертом гипсовании корректируется приведение и варус. Первый элемент метода — коррекция кавуса стопы соответствующим выравниванием её передней части по отношению к задней части.

Кавус стопы (высокий свод ( см. рис. С , желтая дуга) образуется вследствие пронации переднего отдела стопы по отношению к заднему. У новорожденных кавус стопы всегда эластичен и для нормализации продольного свода требует только супинирования переднего отдела ( см. рис. D и E ).То есть передний отдел стопы супинируется так, что при визуальном осмотре подошвенной поверхности стопы наблюдается нормализация свода. Исправление передней части стопы по отношению к задней нужно для эффективного отведения стопы, для коррекции приведения переднего отдела стопы и варуса.
Дальнейшая коррекция будет состоять в отведении стопы под фиксированной головкой таранной кости. Заметим, что коррекция всех компонентов косолапости, кроме эквинуса, осуществляется одновременно. Для коррекции сначала нужно правильно определить расположение головки таранной кости, она будет точкой опоры при коррекции. Произведите пальпацию лодыжек большим и указательным пальцами руки - рис. А, а другой рукой – рис. В – фиксируйте плюсну и пальцы стопы. Сдвиньте большой и указательный пальцы руки – рис. А – вперед для пальпации головки таранной кости (обозначено красным цветом), которая расположена кпереди от вилки голеностопного сустава. Так как ладьевидная кость (желтый цвет) смещена медиально, и бугристость этой кости практически соприкасается с медиальной лодыжкой, можно пропальпировать выпуклую боковую часть головки таранной кости (красный цвет), покрытую только кожей и расположенную перед наружной лодыжкой. А передняя часть пяточной кости (обозначено голубым цветом) будет пальпироваться ниже головки таранной кости. Когда будете перемещать переднюю часть стопы кнаружи в положении супинации рукой – рис. В, вы ощутите движение ладьевидной кости перед головкой таранной кости и движения пяточной кости кнаружи под головкой таранной кости.


Далее стабилизируется таранная кость. Большой палец расположите на головке таранной кости (см. рис. А, это обозначено желтыми стрелками). Стабилизация таранной кости обеспечивает опорную точку, вокруг неё стопа поворачивается кнаружи. Указательный палец руки, удерживающей головку таранной кости, должен располагаться за наружной лодыжкой. В дальнейшем это стабилизирует голеностопный сустав при максимальном отведении стопы и поможет избежать тенденции задней пяточно-малоберцовой связки сместить кзади малоберцовую кость.
Дальнейшее отведение супинированной стопы ( см. рис. А ) со стабилизацией давлением большого пальца на головку таранной кости (как это обозначено желтой стрелкой) продолжается, пока это не начнёт доставлять неудобство ребенку.
С лёгким нажимом удерживайте коррекцию примерно 60 секунд, затем отпустите. По мере коррекции косолапости возрастает латеральная подвижность ладьевидной и передней части пяточной кости ( см. рис. B ). После 4-го или 5-го наложения гипса становится возможной полная коррекция. Для особенно ригидных стоп необходимо большее количество гипсовых повязок.
При втором, третьем и четвёртом гипсовани полностью корректируются варус и приведение стопы. Определяемое пальпацией расстояние между бугристостью ладьевидной кости и медиальной лодыжкой говорит нам о степени коррекции. Когда косолапость исправлена, данное расстояние составляет около 1,5–2 см, при этом ладьевидная кость покрывает переднюю поверхность головки таранной кости. При каждом гипсовании наблюдаются улучшения.
Эквинус, или подошвенное сгибание, постепенно исправляется с коррекцией варуса и приведения. Такая частичная коррекция обусловлена тыльным сгибанием пяточной кости по мере её отведения под таранную кость. Пока не будет откорректирован варус пятки, нельзя прикладывать непосредственные усилия для коррекции подошвенного сгибания стопы.
Полной коррекции кавуса, приведения стопы и варуса пятки, частичного исправления эквинуса недостаточно, необходима тенотомия ахиллового сухожилия. При очень гибких стопах эквинус может исправляться дополнительным наложением гипсовой повязки без ахиллотомии. Однако при сомнениях показана операция.
Второй этап: ахиллотомия
Вторая, очень важная часть лечения – это ахиллотомия. При косолапости ахиллово сухожилие всегда укорочено, поэтому большинство детей нуждаются в его удлинении. Методе Понсети предполагает использование самого щадящего метода его удлинения – закрытую ахиллотомию. В большинстве случаев подкожное пересечение ахиллового сухожилия выполняется для завершения коррекции эквинуса – подошвенного сгибания стопы. После операции накладывается последний гипс сроком на 3-4 недели. Этого периода достаточно для того, чтобы ахиллово сухожилие срослось с необходимой для коррекции длиной.
В среднем общий срок лечения в гипсе составляет 1,5-2 месяца.

Третий этап: закрепление результата
Третья часть лечения - закрепление полученного результата. Для этого используются специально разработанные шины (брейсы), позволяющие избежать возврата деформации. Чтобы избежать рецидива, нужно носить брейсы строго по предписанному врачом режиму. Вылеченный ребенок должен проходить регулярные обследования до 2-5 лет.
Эффективность лечения тяжелой косолапости по методу Понсети у детей достигает 95%. Но рецидивы встречаются и после лечения по этому методу. Наиболее частой причиной рецидива является несоблюдение режима нахождения в брейсах и неудовлетворительное качество фиксации в брейсах после ахиллотомии. По данным ортопедов Университета Айовы - рецидивы случаются только среди 6% семей, внимательно следующим предписаниям лечашего доктора, и более чем среди 80 % семей, невнимательно относящимся к рекомендациям врача. Среди причин, вызывающей рецидив, может быть дисбаланс мышц голени, в частности особенности прикрепления сухожилия передней большеберцовой мышцы. Поэтому, чтобы избежать рецидива, родителям необходимо следовать рекомендациям лечащего врача.
Метод Понсети — это нехирургический способ коррекции врожденной формы заболевания. Отклонение стоп от нормального положения приносит боли, трудности при передвижении, сказывается на состоянии коленных и тазобедренных суставов.

Эффективность лечения косолапости методом Понсети
Косолапость бывает врожденной и приобретенной. Применяя метод в раннем возрасте для коррекции положения, стоп можно исправить ошибку природы и оградить ребенка от проблем в будущем.
Лечение косолапости по методу ортопеда Понсети было разработано и введено в медицинскую практику в 50 г. прошлого столетия. Наблюдения за пациентами, перенесшими гипсование, доказали эффективность и надежность способа лечения.
Гипсование Понсети имеет ряд преимуществ:
- неинвазивная методика;
- коррекция начинается в возрасте – 7–14 дней от роду;
- ребенок не испытывает боли;
- не нарушается порядок между сухожилиями стопы;
- не нарушается подвижность нижней конечности;
- длительность лечения составляет от 1 до 2 месяцев в зависимости от индивидуальных особенностей ребенка;
- эффективность – коррекция в 90% случаев;
- исправление нарушений, вызванных косолапостью – эквинус, супинацию и аддукцию;
- рецидивы косолапости наблюдаются всего у 6% пациентов.

Техника проведения методики
Методика гипсования по Понсети требует скрупулезности и внимательности, соблюдения сроков фиксации. В реабилитационном периоде – длительное использование брейсов для закрепления достигнутых результатов. Способ лечения является стандартом консервативного лечения в странах Европы, США.
Эффективность терапии зависит от качества взаимодействия врача и родителей. Ножка в гипсе хоть и вызывает жалость, но если поддаться этому чувству, можно усугубить состояние ребенка вплоть до инвалидизации. Ортопед должен четко соблюдать график растяжения связок стопы и информировать родителей об изменении режима гипсования и ношения брейсов.
На этом этапе проводится исправление деформации стопы при помощи гипсовых повязок. Потребуется 6–7 эпизодов гипсования каждые 5–7 дней. Стопа выводится из состояния искривления в нормальное положение. Угол изменения конечности составляет 10–15 градусов за 1 сеанс гипсования. Повязка должна фиксировать коленный сустав и закрывать верхнюю треть бедра.
Процедуру проводит врач и его ассистент. Медсестра удерживает конечность, а ортопед производит гипсование.
- Первое наложение гипса – исправление кавуса – внутреннего поворота передней части ступни. Тыльное сгибание в голеностопе ограничено.
- Второе-четвертое гипсование – исправление поворота стопы и пальцев внутрь, варуса. У малышей первого года жизни кавус отличается эластичностью и подвижностью. Требуется супинация – вращение части конечности наружу – переднего отдела для коррекции продольного свода стопы.
- Проводится исправление деформации. Головка таранной кости остается зафиксированной, а стопа отводится. Затем стабилизируется положение таранной кости.
- Для исправления нарушения положения стопы достаточно 4–5 эпизодов гипсования. Если стопа трудно поддается коррекции, количество процедур придется увеличить.
- При эпизоде смены гипсовой повязки наблюдается улучшение. Но полной нормализации кавуса, поворота стопы в физиологическом положении, варуса, частичной коррекции эквинуса недостаточно. В редких случаях, при избыточной гибкости сухожилий, эквинус возможно исправить путем гипсования. На втором этапе проводится оперативная коррекция или ахиллотомия.

Операция показана на втором этапе лечения. У малышей с врожденной косолапостью длина ахиллового сухожилия недостаточна для деятельности стопы. Требуется хирургическое удлинение структуры.
По методике Понсети операция проводится через небольшой – не более 0,5 см – разрез. Связки подсекаются, затем производится фиксация концов сухожилия. Накладывается гипсовая повязка.
Длительность заживления составляет 3 недели. Этого периода достаточно для нормализации длины сухожилия и заживления. Процедура проводится под местным обезболиванием, в редких случаях показан ингаляционный наркоз.
Ношение брейсов по Понсети – ботиночек с жесткой подошвой и разделительной планкой – заключительная стадия лечения врожденной формы косолапости. Это позволяет закрепить результаты и минимизировать риск развития рецидива.
Ширина планки и угол, под которым будут находиться ножки малыша, определяет врач. Ортопед должен провести инструктаж по срокам ношения специализированных конструкций.
Система применения брейсов для детей различного возраста:
Дети от новорожденности до 9 месяцев:
- 3 месяца – круглосуточно – снимать во время купания;
- 4-й месяц терапии – 20–22 часа;
- 5-й месяц – 18–20 часов;
- 6-й месяц – 16–18 часов в сутки;
- до начала самостоятельной ходьбы – 14–16 часов – во время дневного и ночного сна;
- до 5 лет – во время ночного сна.
При начале ношения лечебной обуви после 9 месяцев:
- 2 месяца – 18–20 часов в сутки;
- 4 месяца – 16 часов;
- До 5 лет – ночной сон в брейсах.
Терапия начата после года. В это время ребенок уже начал ходить:
- 4 месяца – 16–18 часов;
- до 5 лет – ночной сон в ботиночках.
Коррекция проводится по достижению 4 лет – ночной сон в брейсах в течение 1 года.
Прогноз лечения
Рецидивы заболевания возникают у 1–2 пациентов из 10. Это связано с несоблюдением правил ношения ортопедических конструкций или режима гипсования. В 90% случаев после лечения по методике Понсети ребенок начинает ходить в положенные природой сроки, а впоследствии – заниматься спортом наравне с другими детьми.
При односторонней косолапости после коррекции одна стопа может быть немного меньше другой. Это не мешает двигательной активности малыша, но он может уставать быстрее сверстников.
Доктор Е.О. Комаровский не комментирует эту методику лечения косолапости. Терапией врожденной патологии должен заниматься ортопед, а педиатр – оказывает родителям помощь в поиске клиники, работающей по методике Понсети.
В разных странах существует Ассоциации ортопедов, которые должны предоставить список врачей и медицинских учреждений по запросу детского врача, родителей.
Коррекция косолапости – длительная и пошаговая, ежедневная работа малыша, родственников и врачей. И оттого насколько хорошо все справляются с задачами, зависит, будет ли ребенок ходить и станет полноценным членом общества.
Одна из частых врожденных аномалий развития стоп – вертикальный таран. Патология, передающаяся по наследству, встречается у одного новорожденного из 10 тысяч. В России на 2 миллиона рождений в год приходится около 200 случаев с вертикальным тараном. Эту аномалию характеризует выраженная плоско-вальгусная деформация стопы, нередко сопровождаемая другими нервно-мышечными пороками развития и синдромами.
 |
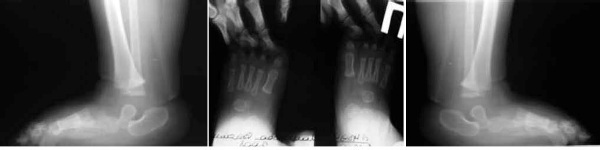 |
| Рентгенограммы стоп в прямой и боковой проекциях с максимальной тыльной флексией: определяется ригидный вывих головки таранной кости |
Проявления и диагностика аномалии
Место дислокации патологии – таранно-ладьевидный сустав. Наблюдается смещение ладьевидной кости в тыльную сторону и наклон в сторону подошвы головки таранной кости. Рентгеном стоп в боковой или прямой проекции определяется вывих головки, обусловленный напряжением мышц. Для клинической картины вертикального тарана также характерны:
При наличии этих признаков необходима консультация ортопеда для подтверждения диагноза и начала лечения. Визуальный осмотр специалистом выявляет выпуклость подошвенной поверхности, неправильное положение заднего отдела, ограниченность выворота пятки (может быть положение пятки), натянутость ахиллова сухожилия. При несильной выраженности деформаций подтвердить или снять диагноз вертикального тарана позволяет рентгенограмма, выполненная в двух проекциях (прямо и сбоку) с максимально возможным сгибанием стопы (к тылу и подошве как показано на примерах с рентгенами).
Метод Доббса для исправления вертикального тарана
Эластичность мягких тканей у маленьких детей дает возможность восстановить анатомически правильное положение таранно-ладьевидного сустава без серьезного хирургического вмешательства. Щадящему исправлению деформаций способствует лечение этапным гипсованием. Этот метод, разработанный американским ортопедом Игнасио Понсети для коррекции косолапости, его ученик Мэтью Доббс адаптировал для лечения врожденных плоско-вальгусных патологий стоп.
При раннем диагностировании вертикального тарана ребенок проходит лечение, включающее:
- этапное гипсование (5-6 повязок) для растяжения мягких тканей и нормализации анатомии суставов;
- хирургическое вмешательство под контролем электронной оптики для закрепления (фикасации) в анатомически правильном положении таранно-ладьевидного сустава посредством специальных спиц Киршнера (чрезкожно);
- полную чрескожную ахиллотомию;
- наложение послеоперационной гипсовой повязки на срок до 8 недель;
- удаление фиксирующих спиц и ношение брейсов по установленному регламенту после снятия финального гипса.
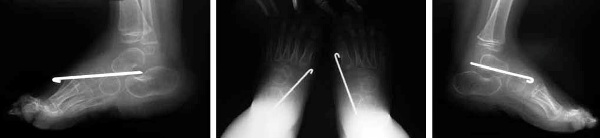 |
| Рентгенография стоп после операции в двух проекциях: определяется вправление таранно-ладьевидного сустава, который фиксирован спицей Киршнера с двух сторон |
Продолжительность лечения и реабилитации
Рентгенография в двух проекциях демонстрирует вправление после операции таранно-ладьевидного сустава. После снятия повязки и удаления спиц накладывают специальные сапожки из гипса. Они не ограничивают движений коленей и дают возможность полноценно опираться на ноги. Во избежание деформаций стоп после снятия финального гипса ребенок носит до возраста 4 лет специальную ортопедическую обувь – брейсы, первые 3-4 месяца 23 часа в сутки с последующим сокращением до надевания только на время сна. В дальнейшем рекомендовано ношение ортопедической обуви с выполнением продольного свода.
Если возникли вопросы, то Вы можете всегда их отправить по электронной почте deti@solovevka.ru.
Специалисты направления

Менеджер проекта "Навстречу жизни".
Получить бесплатную консультацию

Травматолог-ортопед, кистевой хирург
Получить бесплатную консультацию

Доктор медицинских наук, травматолог-ортопед, Президент Русской Ассоциации Понсети, сотрудник кафедры детской хирургии ЯГМА.
Получить бесплатную консультацию
Наши пациенты



Возраст: 8 месяцев
Диагноз: врожденная двухсторонняя тяжелая атипичная косолапость
Лечащий врач: Вавилов Максим Александрович



Возраст: 5 недель
Диагноз: врожденная двухсторонняя тяжелая косолапость
Лечащий врач: Вавилов Максим Александрович



Возраст: 1 год 4 месяца
Диагноз: врожденная правосторонняя тяжелая косолапость
Лечащий врач: Вавилов Максим Александрович



Возраст: 3,5 года
Диагноз: врожденная двусторонняя косолапость
Лечащий врач: Вавилов Максим Александрович


Возраст: 2 года
Диагноз: врожденная двусторонняя косолапость
Лечащий врач: Вавилов Максим Александрович
![]()
Представленный фрагмент произведения размещен по согласованию с распространителем легального контента ООО "ЛитРес" (не более 20% исходного текста). Если вы считаете, что размещение материала нарушает чьи-либо права, то сообщите нам об этом.
Оплатили, но не знаете что делать дальше?
Автор книги: Александра Васильева
Возрастные ограничения: +12
Текущая страница: 8 (всего у книги 9 страниц) [доступный отрывок для чтения: 7 страниц]
Лекарственные препараты помогут вам избавиться от сильных болей в стопах и голенях. Спектр обезболивающих средств достаточно широк.
Аспирин, диклофенак, индометацин снимут боль, но при частом приеме могут вызвать язву желудка.
Более безопасны в этом отношении ибупрофен или парацетамол.
Для гипертоников больше подойдет флугалин.
Но все эти лекарства необходимо принимать под контролем врача.
Для снятия болевого синдрома в поликлиниках применяют специальные лечебные процедуры: фонофорез с гидрокортизоном, электрофорез новокаина, парафинозокеритовые аппликации.
К хирургическому вмешательству вынуждены прибегать в тех случаях, когда консервативные методы лечения оказываются неэффективными или не могут помочь конкретному больному.
К сожалению, значительное число пациентов, которым показана операция, воздерживается от нее. Это обусловлено большим количеством неудачных операций, после которых деформация возникает вновь.
Учитывая количество реконструктивных операций, предоперационное планирование должно быть обязательным. Оно необходимо для выбора наиболее оптимального оперативного вмешательства – с учетом степени деформации и типа стопы. Планирование операции сводит к минимуму вероятность возникновения повторных деформаций.
В настоящее время существует более 400 оперативных методик по коррекции деформаций стопы. Условно их можно разделить на следующие виды.
• Операции на мягкотканых структурах (кожа, мышцы, сухожилия, связки, нервы, сосуды).
• Операции на костях и костных структурах.
Операции эти достаточно сложные и проводятся после тщательного обследования пациента.
Операции на мягких тканях
Отсечение сухожилия приводящей мышцы первого пальца (операция Сильвера) либо отсечение с последующей транспозицией и капсулопластикой (операция Мак-Брайда).
Эти операции, как правило, дополняются удалением воспаленной подкожной слизистой сумки и костно-хрящевого нароста, которые в совокупности и образуют уродливую и болезненную шишку (операция Шеде).
Данные операции гарантируют положительный косметический и функциональный эффект у молодых пациентов с мягкими стопами. Условием для проведения этих операций является нормальный либо незначительно увеличенный первый межплюсневый угол.
Операции на костях
Значительно увеличенный первый межплюсневый угол, ригидные стопы, длинная первая плюсневая кость являются показанием для комбинированных операций. Если при таких деформациях стопы применять только мягкотканые операции, деформация в послеоперационном периоде может повториться.
![]()
Операций на костях великое множество, все они преследуют цель уменьшить первый межплюсневый угол до нормальных величин. Чаще всего используют остеотомию Scarf. Она позволяет легко скорректировать деформацию и сохранить кровоснабжение головки первой плюсневой кости, что способствует быстрому сращению кости в физиологически и биомеханически правильном положении.
Наличие искусственного перелома не означает необходимости гипсовой иммобилизации и костылей в послеоперационном периоде. После остеотомии перелом фиксируется двумя специальными компрессирующими винтами.
![]()
Благодаря стабильному остеосинтезу перелом срастается за 3,5 – 4 недели. Необходимости в удалении винтов, сделанных из биологически инертного сплава, титана, нет.
Комбинированные операции
Совмещают первый и второй оперативные методы, приведенные выше.
Существует еще один метод исправления плоскостопия – это операции достаточно щадящие, делаются они под местным обезболиванием.
Во время операции уплощенную арку стопы исправляют, вставляя в нужное место титановый имплант, который повторяет форму арки и в дальнейшем берет на себя усилия по приданию стопе нужной формы.
Пациент активизируется на 2-е сутки после операции, без дополнительной опоры и гипсовой иммобилизации. Нагрузка приходится на пятки и наружные отделы стоп. Для облегчения ходьбы в раннем послеоперационном периоде существует специальная обувь, которая полностью разгружает передние отделы стоп и делает ходьбу комфортной и безболезненной.
Остеопатия – это мягкая, щадящая техника, которая направлена прежде всего на восстановление нормальной механики опорно-двигательного аппарата, а также на снятие патологического напряжения, которому подвергаются при плоскостопии мышцы и связки.
Электрофорез – этот безболезненный метод заключается во введении нестероидных противовоспалительных препаратов в хрящевую ткань при помощи постоянного магнитного поля небольшой интенсивности.
Грязевые аппликации – благодаря применению знаменитых лечебных грязей озера Тамбукан и Сакского озера, наши медики добиваются укрепления связочного аппарата и мышц стопы. В сочетании с остеопатией грязелечение позволяет добиться более глубокого проникновения в пораженные ткани лечебных веществ.
Рефлексотерапия, или иглоукалывание, – воздействие на биологически активные точки организма при помощи специальных акупунктурных игл, благодаря чему нормализуются физиологические процессы в пораженных мягких тканях, улучшается тонус мышц и лимфоотток.
Лечение пиявками (гирудотерапия) – это естественный и весьма эффективный метод лечения артрита и артроза, пиявки способны снять отек, устранить боли, улучшить микроциркуляцию в тканях и восстановить структуру мягких тканей.
В чем принцип лечения плоскостопия у детей? Он почти не отличается от лечения плоскостопия у взрослых, просто в детском возрасте, напомним, его можно вылечить, причем, как правило, консервативными методами, без вмешательства хирургического скальпеля, а вот во взрослом консервативные методы могут лишь облегчить страдания, а излечить радикально может только операция.
Для того чтобы связки и мышцы удерживали своды стоп, необходимо их укреплять. Это достигается упражнениями лечебной физкультуры и массажем. Лечебной гимнастикой с детьми надо заниматься ежедневно по 10 – 15 минут – регулярно в течение длительного времени. Чтобы вылечить плоскостопие, необходимы занятия в течение 1 – 1,5 года. За месяц плоскостопие не исправить.
Начинать занятия лучше с 4 лет, но еще и в 10 – 12 лет не будет поздно. Детям старше этого возраста и подросткам, когда у них заканчивается формирование скелета стоп, лечебная физкультура уже не поможет.
Самое правильное решение – обратиться к врачу-ортопеду в медицинском центре, где ребенку проведут осмотр и диагностику. И по результатам назначат правильное лечение, а если необходимо, то и детские стельки-супинаторы.
Немаловажный фактор – подбор правильной обуви, которая должна быть свободной, с каблучком до 1 сантиметра и плотным высоким задником (туфли, ботинки), а при необходимости, в некоторых случаях, – ношение ортопедической обуви.
Обязательно запасайте сменную обувь для ребенка: это дает возможность ноге отдохнуть от привычного положения, а обуви – хорошенько проветриться. Хождение во влажных туфельках или тапках – залог предстоящей встречи с грибковыми заболеваниями кожи стоп и ногтей.
Теперь обратим внимание на супинаторы – приспособление для коррекции и заботы о состоянии сводов стопы. Они бывают встроены в уже готовую обувь или специально изготавливаются и дополнительно вкладываются.
Помните, детские стельки-супинаторы должны быть изготовлены непосредственно со слепка стопы ребенка. Именно индивидуальные детские стельки-супинаторы дают положительные результаты в лечении детского плоскостопия.
Стелька-супинатор возвращает стопу ребенка в правильное положение и в течение дня работает как своеобразный тренажер мышц стопы – те мышцы, которые были до этого в гипертонусе, отдыхают, а те, которые не работали, начинают набирать форму. Правильный подбор ортопедических стелек приводит к выравниванию сводов стопы и нормализует положение пятки.
Если у вашего ребенка возникла необходимость в применении ортезов, проконсультируйтесь с врачом-ортопедом, непосредственно работающим в этом направлении. Опытный специалист обязательно обратит внимание родителей на необходимость регулярно корректировать форму и размер стелек-вкладышей у детей, учитывая темпы роста стопы, и даст массу иных профессиональных советов.
Отличный эффект – как профилактический, так и лечебный – достигается при ходьбе ребенка босиком по мелкой гальке, по песку или траве.
Но вот летний период закончился, и походить голыми ножками по морскому песочку или свежей травке малыш сможет, скорее всего, лишь следующим летом. Поэтому разберем гимнастические упражнения, которые удобно включать в общий комплекс гигиенической гимнастики в домашних условиях.
Кроме приведенных ранее в книге упражнений, рассчитанных на взрослых и детей, мы в этом разделе даем еще несколько гимнастических комплексов – для малышей.
Оборудование потребуется следующее: массажные мячи – жесткий маленький и мягкий размером побольше, а также массажный коврик и/или массажный валик. И гимнастический мяч диаметром 26 см.
Каждое упражнение повторяем по 8 – 10 раз, не спеша. Чтобы ребенок хорошо понял задание, сначала сами покажите ему технику и темп выполнения упражнений. Это привлечет его внимание и будет похоже на игру. Проследите, чтобы малыш не испытывал никаких неудобств (сквозняк или душное помещение, слишком теплая одежда, работающий рядом телевизор или неустойчивый стульчик и т. п.).
Упражнения с жестким массажным мячом
№ 1. И. п. сидя. Прокат мяча подошвенной поверхностью – от пятки до носка, попеременно правой-левой стопами, очень мягко касаясь поверхности мяча. Частой ошибкой при выполнении данного упражнения является сильное надавливание на опору – надо запомнить, что это не полезно. Упражнение можно выполнять на массажном коврике или с массажным валиком.
№ 1а. Одной стопой плавно, без нажима перекатываем мяч через стопу другой ноги (по подъему) туда-обратно.
№ 2. И. п. сидя на стуле. Внутренней поверхностью стоп, ближе к голеностопным суставам, зажат мяч. Опираясь пальцами о пол, поднимаем и опускаем пятки, удерживая мяч.
№ 3. И. п. сидя на полу. Обхватываем мяч с обеих сторон стопами, удерживаем 5 – 10 секунд, чередуем с расслаблением. Маленькие дети поначалу могут помогать себе ладошками.
№ За. И. п. сидя на полу. Мяч между стопами. Разведение носков в стороны, пятки удерживают мяч.
Упражнения с мягким массажным мячом
№ 4. И. п. сидя. Прокат мяча выполняется одновременно двумя ногами подошвенной поверхностью стопы – от пятки до пальчиков.
№ 5. И. п. то же. Стопы на мяче. Выполняем круговые вращения вправо-влево с легким надавливанием на мяч.
№ 6. И. п. то же. Пальчики на полу, своды стопы и пятки – на мяче. Пятками надавливаем на мяч. Можно поочередно каждой ногой или одновременно двумя.
№ 6а. Пятки на полу. Надавливаем на мяч подушечками пальцев.
№ 6б. Надавливаем на мяч подушечкой и основанием только большого пальца (одновременно правым и левым, и поочередно).
Упражнения с гимнастическим мячом (26 см)
№ 7. И. п. лежа на спине, руки за головой. Ноги лежат голенями на мяче. Выполняем движения только стопами: тянем носочек на себя, поочередно каждой ногой.
№ 8. И. п. лежа на спине. Стопы с опорой на мяч, ноги согнуты в коленях под углом 100 – 120 градусов. В медленном темпе выполняем подъем-опускание таза. Балансируя, стопы удерживаем на мяче.
Если плоскостопие у ребенка сопровождается болью, надо болезненные места натирать отвлекающими мазями и прогревать сухим теплом. Это поможет облегчить страдания.
Чтобы вырастить здоровыми своих детей, ни в коем случае не откладывайте лечение. А начав его, будьте настойчивы и последовательны. Только так можно одолеть плоскостопие.
Ортопедия – консервативная отрасль медицины, и поменять устоявшийся метод на новый, более эффективный, крайне непросто. Достаточно вспомнить, с какими муками внедрялись в нашей стране аппараты Илизарова и Блискунова. А детская ортопедия консервативна вдвойне. Ведь чтобы по-настоящему оценить результат, нужно подождать лет 15 – 20, пока ребенок вырастет, окончит школу, вуз, начнет трудиться. Мало убедиться в улучшении формы и функции стопы, необходимы годы наблюдений, чтобы получить ответы на важнейшие вопросы – есть ли у пациента боли и тугоподвижность стоп, каково состояние оперированных суставов и таранной кости? Отдаленные наблюдения приводят к однозначному выводу – большие хирургические вмешательства на стопе надо сводить к минимуму.
Американские исследователи в конце 40-х годов XX века идентифицировали плоскостопие у 23% взрослых и разделили их на три типа: гибкий (или гипермобильный), гибкий, но сопровождаемый контрактурой ахиллова сухожилия и твердый.
Гибким типом плоскостопия страдают большинство взрослых и еще больше детей. Исследователи пришли к заключению, что гибкое плоскостопие – это нормальная и распространенная форма стопы.
Гибкое плоскостопие с коротким ахилловым сухожилием может причинять боль подросткам и взрослым. Хирургическое вмешательство применяется, чтобы исправить контрактуру ахиллова сухожилия у этой небольшой группы людей, только в том случае, когда консервативное лечение по снятию боли оказывается неэффективным.
Метод был разработан американским ортопедом Игнасио Понсети (Айова, США) еще в середине XX века. Неудовлетворительные результаты лечения косолапости (фактически заболевание, обратное плоскостопию) у детей привели его к мысли о разработке новой техники гипсования, при которой используется эластичность мягких тканей новорожденного. Он показал, что связки ребенка могут быть максимально растянуты в необходимом направлении без причинения боли.
Доктор медицины, почетный профессор ортопедии в Университете Айовы, И. Понсети ввел метод, который значительно уменьшил потребность в хирургии и улучшил долгосрочные результаты лечения для больных косолапостью.
Патриархом этого метода является М. Доббс (Филадельфия, США), имеющий самый большой в мире опыт лечения вертикального тарана методом Понсети. Как он утверждает, до 4-летнего возраста любой вертикальный таран можно вылечить консервативно.
Мэтью Б. Доббс, доктор медицины, адъюнкт-профессор ортопедической хирургии и хирург детской больницы в Сент-Луисе, развил лечение плосковальгусной стопы, используя мягкую коррекцию стопы и прогулки широким шагом еженедельно в течение 4 – 6 недель, чтобы постепенно исправить отклонение. При этом основными точками опоры являются головка таранной кости и головка 1-й плюсневой кости. По мере восстановления стопа поворачивается кнаружи вокруг таранной кости и происходит вправление подвывиха в таранно-ладьевидном и подтаранном суставах. Коррекция варусного положения пяточной кости не требует специальных манипуляций и наступает самостоятельно – пятка становится в нормальное положение. После курса лечения Доббс и его коллеги делают рентген, чтобы определить успех исправления.
Гипсование по методу Понсети начинают сразу после заживления пупочной ранки ребенка. Начинают гипсование с исправления полой стопы. Затем исправляются одновременно варус, инверсия и аддукция (подтянутая кверху область пятки), потому что суставы предплюсны тесно взаимосвязаны и могут быть исправлены только в комплексе. Гипсовые повязки накладываются с фиксацией коленного сустава до верхней трети бедра, их смена с постепенным исправлением стопы происходит через 7 дней. Как правило, для полной коррекции стопы необходимо 4 – 6 смен гипсовых повязок с постепенным исправлением деформаций. Поэтапное гипсование занимает от 4 до 6 недель. По окончании гипсования ребенок должен носить фиксатор (брейс), предусматривающий определенное положение стоп. Брейсы должны применяться до 3 – 4 лет.
Сегодня ни один другой способ лечения косолапости и плосковальгусной стопы не дает такой впечатляющей эффективности за столь короткие сроки.
Традиционный подход, применяемый в российских клиниках в течение десятилетий, основан на массаже, физиотерапии, лечебной физкультуре, ношении ортопедической обуви, электростимуляции. Ребенка буквально залечивают, но при этом все эти методики в сумме дают не более 5% эффективности по сравнению с гипсованием. Однако, несмотря на выраженную консервативность отечественной медицины, в некоторых городах России, в частности во Владимире и Ярославле, с 2002 года врачи-ортопеды, пройдя курс обучения в США, первыми в стране начали применять метод Понсети. И сейчас в Интернете на родительских форумах размещены десятки восторженных откликов об эффективности этого метода, и в Ярославль везут детей с косолапостью и плоскостопием не только из разных регионов России, но и из Белоруссии, Казахстана, Украины. Впрочем, ортопеды, использующие метод Понсети, работают теперь во многих городах – Челябинске, Казани, Оренбурге, Волгограде, Уфе, Иркутске. Появились они в Москве и Санкт-Петербурге.
Читайте также:





