Мазь при остеохондрозе коленного сустава
- Формы
- Степени поражения
- Причины остеохондроза колена
- Симптомы
- Лечение
- Самое важное
- Видео по теме
Чаще всего дискомфорт и боль в колене связывают с такой распространенной болезнью, как артрит. Однако мало кто знает, что подобные симптомы может вызывать остеохондроз. Это заболевание чаще всего диагностируют у пациентов разного пола в возрасте от 15 до 30 лет. Причин, которые могут его спровоцировать, много: лишний вес, генетическая предрасположенность, травмы, чрезмерная физическая активность, нарушение обменных процессов и т. д.
Остеохондроз коленного сустава (ОКС) имеет доброкачественное течение и редко вызывает осложнения. Однако, чтобы ускорить выздоровление, нужно провести комплексную терапию. Чаще применяются консервативные методы, но в некоторых случаях не обойтись без хирургического вмешательства.
Формы
Различают 3 формы патологии, которые отличаются патологическими изменениями и симптоматикой:
- Болезнь Кенига – хрящевая прокладка колена воспаляется, а потом постепенно отдаляется от кости. Хрящ свободно перемещается в полости суставной сумки, тогда больному становится тяжело двигать коленом. Эта форма болезни может встречаться у подростков и пожилых пациентов. У молодых людей существует риск поражения хрящей на обоих коленях, однако после грамотной терапии проблема исчезнет. У стариков поражается одно колено, однако болезнь имеет более тяжелое течение.
- Заболевание Осгуд-Шляттера – поражается бугристость большеберцовой кости, тогда утолщается хрящевая прослойка колена, а в его нижней части формируется болезненная шишка. Кроме того, может ограничиваться подвижность больной ноги. Патологию чаще диагностируют у пациентов 13 лет, которые занимаются легкой, тяжелой атлетикой, фигурным катанием, футболом и т. д.
- Болезнь Ларенса-Юханссона – нарушается плотность и структура надколенника, что выражается в его окостенении. На поврежденном участке появляется отечность, так как скапливается жидкость в полости коленного сустава, при пальпации ощущается сильная боль. В группу риска входят подростки.
Как видите, остеохондроз колена может иметь разное течение. Если болезнь развивается в пубертатном периоде, то ближе к 25 годам она проходит даже без лечения. Это связано с тем, что в этом возрасте завершается формирование костной ткани.
Степени поражения
В зависимости от тяжести поражения выделяют 3 степени остеохондроза коленного сустава:
- 1 стадия – хондроз коленного сустава, то есть начало патологических процессов в хряще. На этом этапе больной ощущает дискомфорт, незначительную боль на пораженном участке. Мышцы вокруг пораженного колена становятся слабыми, нарушается двигательная активность, иногда при сгибании ноги слышится хруст. Может появится небольшая припухлость, при нажатии на нее болезненные ощущения усиливаются.
- 2 стадия проявляется такими же симптомами, как заболевание 1 степени. Разница лишь в том, что они становятся более выраженными. На пораженном участке появляется тупая или ноющая боль, которая становится более выраженной после физических нагрузок и продолжается длительное время. Ограничивается подвижность больной ноги, человек начинает хромать, отек увеличивается. Происходит разрушение хрящевой прокладки.
- 3 стадия сопровождается воспалением коленного сустава, дальнейшим разрушением хряща, уменьшением объема и постепенным перерождением мышечных волокон четырехглавой мышцы бедра. Появляется изнурительная боль, увеличивается отечность, больной не может передвигаться без трости. Этот этап характеризуется необратимой деформацией.
Точные причины ОКС (остеохондропатия) не известны, так как болезнь могут спровоцировать разные факторы. При составлении тактики лечения учитываются возможные причины патологии, степень ее тяжести и форма.

Причины остеохондроза колена
Остеохондропатию могут спровоцировать следующие факторы:
- Лишний вес. Если масса тела избыточная, то нагрузка на колени повышается, это может привести к разрушению хряща.
- Возрастные изменения организма. По статистике, ОКС выявляют у 85% пациентов старше 60 лет. Это связано с нарушениями обменных процессов, замедлением кровообращения, недостатком полезных веществ в организме. Тогда хрящевые структуры ощущают недостаток питательных веществ, и начинают изнашиваться. У пожилых пациентов поврежденные суставы не способны самостоятельно восстанавливаться.
- Генетическая предрасположенность. У молодых людей с нормальным весом остеохондропатию могут вызвать врожденные аномалии и плохая наследственность.
- Тяжелые физические нагрузки. ОКС часто диагностируют у людей, которые занимаются силовыми видами спорта или регулярно выполняют тяжелую физическую работу. Таким пациентам следует знать, что после 40 лет хрящ становится менее эластичным, поэтому высокие нагрузки могут вызвать его разрушение. Чтобы этого не случилось, нужно выбирать нагрузки в соответствии с возрастом.
- Травмы, операции на колене. После травмирования или хирургического вмешательства на колене его функциональность нарушается, тогда повышается риск остеохондроза.
Справка. Чаще всего остеохондроз колена диагностируют у женщин от 40 лет с лишним весом. Ситуация усугубляется при нарушении обменных процессов и гормональном дисбалансе.
Кроме того, вероятность ОКС повышается при гормональном дисбалансе, нарушении обменных процессов, сколиозе (боковое искривление позвоночника), опущении свода стопы, деформации ног.
Патология начинается с поражения субхондральной костной пластинки (отдел эпифиза под суставным хрящом). После этого на хряще появляются трещины, он фрагментируется и постепенно разрушается.
Симптомы
Симптомы остеохондроза коленного сустава на начальной стадии тяжело заметить. Сначала появляется дискомфорт на пораженном участке, потом добавляются легкие болезненные ощущения, которые проявляются периодически. Боль как будто разливается по передней поверхности колена, она усиливается после физических нагрузок, но быстро исчезает в состоянии покоя. Так проявляется первая стадия ОКС – хондроз.
При дальнейшем разрушении хряща проявления остеохондропатии становятся более выраженными:
- Тупая или ноющая боль в колене, которая усиливается после длительной ходьбы или подъема по лестнице. На 3 стадии болевой синдром становится более интенсивным и продолжительным.
- Хруст при сгибании/разгибании больной ноги.
- Ограничение двигательной активности, хромота как реакция на сильную боль.
- Появление отека на пораженном колене, при нажатии на него боль усиливается.
Появление хотя бы двух из вышеперечисленных симптомов – это веский повод показаться врачу. И чем раньше больной обратиться за помощью, тем больше у него шансов на быстрое излечение.
Лечение
Лечение остеохондроза коленного сустава должно быть комплексным. Основу терапии составляют лекарственные препараты. Они помогут купировать боль, воспаление, стимулировать кровообращение пораженного сустава, улучшить его трофику.
При ОКС применяют следующие группы медикаментов:
Кроме того, пациентам назначают витаминные препараты, которые насыщают организм полезными веществами и укрепляют иммунитет.
В отличие от остеохондроза позвоночника остеохондропатия не требует соблюдения постельного режима. Пациент должен продолжать привычную двигательную активность, а, чтобы разгрузить больную конечность, можно использовать трость или костыли. Эти приспособления рекомендуется применять на протяжении 3 – 6 недель, пока болевой синдром не исчезнет.
Лечить остеохондроз колена нужно с применением следующих консервативных методик:
- Лечебная гимнастика поможет укрепить мышцы и связки вокруг поврежденного колена, улучшить кровообращение, обменные процессы, трофику поврежденного хряща.
- Массаж поврежденной ноги используется для нормализации мышечного тонуса, улучшения кровоснабжения пораженной хрящевой прокладки.
- Физиотерапевтические процедуры помогают ослабить болезненные ощущения, повысить эффективность медикаментозной терапии. Для этой цели назначают УВЧ терапию, магнитотерапию, инфракрасную лазеротерапию, радоновые ванны и т. д.
- Мануальная терапия очень эффективна при ОКС. Иногда достаточно всего нескольких сеансов, чтобы больной почувствовал облегчение. Мануальную терапию рекомендуется сочетать с вытяжением коленного сустава.
- Диета направлена на улучшение обменных процессов, насыщение организма полезными веществами, нормализацию веса.
При остеохондрозе бег и прыжки лучше заменить на правильные упражнения. При регулярном выполнении лечебной физкультуры пациент сможет избежать осложнений.
Эффективные упражнения при ОКС с применением резинового амортизатора с манжетой для ноги:
- Зафиксируйте один конец амортизатора к стене, а манжету прикрепите к нижней части голени. Лягте на бок, сгибайте в колене ногу, преодолевая сопротивление, а потом выравнивайте. Повторите 20 раз, затем перевернитесь и выполните для другой конечности.
- Сядьте боком к стене, на которой прикреплен амортизатор (внизу), одну ногу согните в колене, а вторую вытяните вперед. Прямую конечность отводите в сторону (небольшая амплитуда), а потом возвращайте к центру. Повторите 20 раз, потом прикрепите манжету к другой конечности и повторите. Если пациент ослабленный, то он может прикрепить резинку повыше к стене, тогда выполнять упражнение будет легче.
- Исходная позиция та же, отводите ногу в сторону, как можно дальше, а потом возвращайте на место. Выполните по 20 повторений для каждой конечности. Если вам тяжело, то прикрепите амортизатор немного выше.
- Лягте на спину, повернитесь головой к стене, на которой закреплена резинка (высоко), манжета размещена на нижней трети голени. Одна нога поднята, выдохните и опустите ее вниз, пытаясь коснуться к полу пяткой. Повторите по 20 раз для каждой конечности.
Эти упражнения снимают осевую нагрузку с коленного и тазобедренного суставов, укрепляют мышцы, связки, улучшают кровообращение.
Недостаток витаминов и минералов – это одна из основных причин остеохондроза. Если после проведения биохимии крови дефицит полезных веществ подтвердился, то врач назначит больному витаминно-минеральный комплекс.
Кроме того, пациент должен пополнять запасы полезных веществ с помощью пищи. Важно корректировать рацион так, чтобы его основу составляли свежие овощи и кисломолочные продукты. В меню следует включить помидоры, огурцы, морковь. Зелень ускоряет вывод токсических веществ из организма. Молоко и продукты из него содержат железо, кальций, полезные жирные кислоты.
Кроме того, больному стоит отказаться от спиртных напитков, так как они не сочетаются с любыми медикаментами. Особенно важно соблюдать это условие, если пациент принимает психотропные средства для купирования сильной боли.
Если консервативные методики оказались малоэффективными, то врачи принимают решение о назначении операции. Без хирургического вмешательства не обойтись, если остеохондроз колена быстро прогрессирует. Операция необходима для фиксации костно-хрящевых фрагментов и сохранения функциональности коленного сочленения. Используемые методики зависят от того, насколько подвижные фрагменты и какие они имеют размеры.
При ОКС применяют следующие хирургические методы:
- Если фрагмент неподвижный, то проводится артроскопическая туннелизация очагов. Однако операция возможна только в том случае, если отсутствует воспалительный процесс.
- Если фрагмент полуподвижный, то его фиксируют разными методами, например, канюлированными винтами. Однако после вмешательства высок риск осложнений.
- Если фрагмент крупный, то назначается мозаичная артропластика, пересадка хряща из собственных хондроцитов или один из вышеописанных методов. Однако после проведения этих операций повышается вероятность нарушения согласованности поверхности сустава или патологических изменений в трансплантате. По статистике, выздоровление наступает у 92% пациентов молодого возраста.
Решение о выборе подходящей методики принимает хирург после диагностики.
Дополнить основное лечение можно народными средствами:
- Смешайте 1 ст. л. скипидара с щепоткой молотой паприки, добавьте ½ ч. л. муравьиного спирта, 5 капель пихтового масла, 1 ст. л. медицинской желчи. Обработайте смесью колено, подождите, пока она впитается и образуется тонкая пленка. Через час ополосните колено.
- Натирайте пораженный участок кусочком лимона. Повторяйте процедуру на протяжении 4 недель.
- Перемешайте 100 меда, 4 г мумие, смажьте руки растительным маслом (чтобы не прилипала смесь). Втирайте состав в колено на ночь, а сверху обмотайте пищевой пленкой. Повторяйте процедуру ежедневно в течение недели.
- Разотрите 3 ст. л. листьев чистотела (свежий), залейте оливковым маслом, чтобы покрыло. Оставьте смесь в стеклянной таре на 2 – 3 недели. Потом процедите жидкость и применяйте ее для массажа больного колена. Курс длится 4 недели.
- Используйте прополис для компрессов. Для этой цели к колену можно прикладывать пластинки прополиса или марлю, смоченную в настойке. При использовании продукта пчеловодства в твердом виде, приклеивайте пластинки на пораженный участок лейкопластырем и не снимайте несколько дней. Компресс с настойкой можно делать на ночь, а утром снять.
- Отбейте свежий лист белой капусты, приложите к колену, зафиксируйте пленкой, а потом обмотайте теплым платком. Оставляйте компресс на всю ночь.
- Измельчите в равных пропорциях цветки зверобоя, донника, шишки хмеля, смешайте с вазелином. Полученную кашицу втирайте в колено.
- Перемешайте масло пихты и донника (1:1), подогрейте на пару, используйте для массажа больного колена.
- Растопите на паровой бане жир барсука или козы, смешайте с медом. Используйте смесь для растирания колена.
Народное лечение можно проводить только после одобрения врача, так как многие средства могут вызывать побочные эффекты.
Самое важное
Остеохондроз коленного сустава чаще поражает молодых людей. В большинстве случаев патология имеет благоприятный прогноз. Выделяют 3 формы заболевания: Осгуд-Шляттера, Кенига, Ларенса-Юханссона. Проще всего вылечить ОКС на 1 стадии, однако большинство пациентов попросту не замечают симптомов. Терапия остеохондроза должна быть комплексной: лекарственные средства, ЛФК, физиотерапия, массаж и т. д. Операцию назначают, если консервативные методы оказались неэффективными или болезнь быстро прогрессирует. Дополнить основное лечение можно народными средствами. Однако любые методы терапии можно использовать только после одобрения лечащего врача.
Мазь от остеохондроза шейного отдела подбирается врачом с учетом первичной локализации болевого синдрома, ее длительности, наличия хронизации, вида и качественных характеристик. Значение имеет биодоступность и время, в течение которого в системном кровотоке накапливается максимальная терапевтическая концентрация активного ингредиента. Препаратами первого выбора становятся мази с противовоспалительными нестероидными средствами.
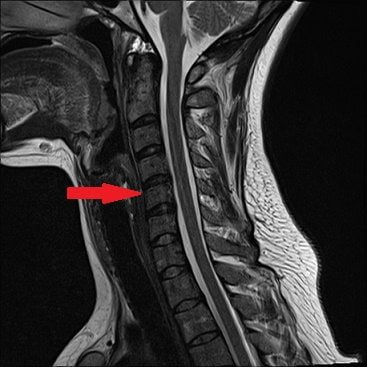
В терапии шейного остеохондроза практикуется их комбинация с хондропротекторами, гелями и кремами с разогревающим, отвлекающим действием. Лечение дополняется препаратами в таблетированных формах и в виде инъекционных растворов в зависимости от степени диагностируемых болей и их патогенетического разделения на ноцицептивные, невропатические и дисфункциональные.
Основные критерии выбора эффективного средства
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Мазь при остеохондрозе шейного отдела позвоночника назначается невропатологом или вертебрологом после тщательного обследования пациента. Патология характеризуется изменением хрящей в межпозвоночных дисках, которое обусловлено нарушениями их химического состава. Студенистые ядра утрачивают упругость, что проявляется в их секвестрации, снижается высота диска, утрачивается целостность фиброзного кольца. Результатом дегенеративно-деструктивных изменений становится дисковая протрузия и пролапс (грыжа).
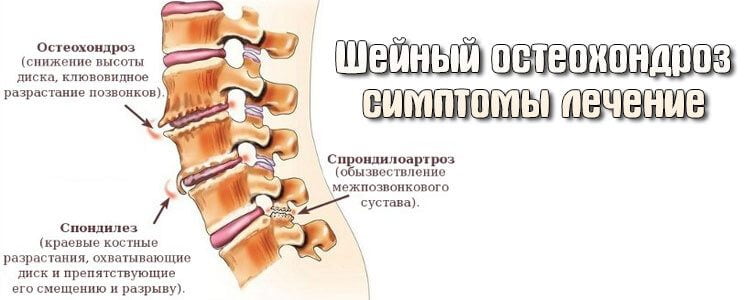
Вертебрологи отмечают снижение возраста пациентов с остеохондрозом. Если ранее патология выявлялась у людей старше 50 лет, то сейчас она нередко диагностируется и 25-летних.
В терапии заболевания практикуется комплексный подход, заключающийся в ограничении воздействия на организм факторов, которые потенцируют нарушения, и влиянии на патофизиологические процессы. Мазь от остеохондроза назначается пациентам на любой стадии течения воспалительного процесса, причиной которого становится разрушение хрящевых, суставных и костных структур. Остановить его и обратить вспять невозможно, а замедлить — реально. Для этого и применяются наружные средства, активные ингредиенты которых должны оказывать на организм человека следующие фармакологические действия:
- купировать воспалительный процесс;
- снижать выраженность болевого синдрома;
- нормализовать кровообращение в поврежденных тканях;
- ускорять регенерацию;
- предупреждать дальнейшие деструктивно-дегенеративные изменения.
Наружные лекарственные средства часто включаются в терапевтические схемы пациентов, так как для них характерна относительная безопасность, избирательность действия, простота применения. Отсутствие широкого перечня противопоказаний и побочных эффектов объясняется низкой абсорбцией в кровеносное русло, значения которой составляют 5-6%.
Противовоспалительные и обезболивающие мази нельзя наносить на кожу, если на ней есть открытые раневые поверхности или микротравмы (трещины, царапины). В состав некоторых мазей входят экстракт красного перца, змеиный яд, камфора, которые спровоцируют сильнейшую боль.
Суточные и разовые дозировки, длительность лечения определяются только невропатологом и вертебрологом:
| Группа наружных средств для лечения остеохондроза шейного отдела позвоночника | Режим дозирования и длительность терапевтического курса |
| Нестероидные противовоспалительные препараты | 1-2 раза в сутки наносить на область воспаления столбик мази длиной 2-3 см до исчезновения болевого синдрома (продолжительность терапии может занимать от одной недели до месяца) |
| Хондропротекторы в виде мазей, гелей и кремов | 2-4 раза в день втирать в область воспаления столбик мази длиной 1-2 см (длительность лечения — от 1 месяца до нескольких лет) |
| Разогревающие средства, содержащие пчелиный или змеиный яд, камфору, экстракт жгучего красного перца | По 1 г один раз в день до полного исчезновения болей (при возникновении сильного нестерпимого жжения снять мазь с помощью салфетки, пропитанной любым растительным маслом) |
Нестероидные противовоспалительные средства
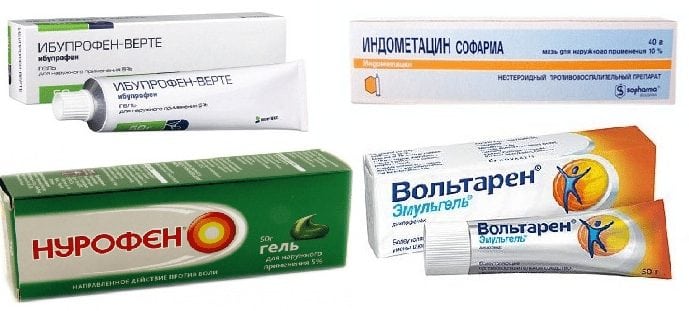
Лучшая мазь при остеохондрозе — это наружные препараты, содержащее нестероидное противовоспалительное средство (кетопрофен, ибупрофен, нимесулид, диклофенак). После ее нанесения на область шеи активные ингредиенты абсорбируются кожными покровами и быстро проникают в воспалительные очаги, где начинают блокировать фермент циклооксигеназу. Результат — снижение или полное прекращение продуцирования гормоноподобных медиаторов боли и отечности простагландинов и брадикининов. Наибольшей терапевтической эффективностью отличаются такие обезболивающие мази при остеохондрозе:
- с ибупрофеном — Нурофен (от 200 руб.), Долгит (от 180 руб.), Ибупрофен (от 25 руб.);
- с кетопрофеном — Фастум гель (от 195 руб.), Феброфид (от 185 руб.), Артрозилен (от 220 руб.), Быструм гель (от 160 руб.), Кетонал мазь и крем (от 200 руб.);
- с диклофенаком — Ортофен (от 20 руб.), Диклак (от 190 руб.), Диклофенак — мазь и гель (от 25 руб.), Вольтарен (от 190 руб.), Диклоген (от 105 руб.), Дикловит (от 150 руб.);
- с нимесулидом — Немулекс (от 220 руб.), Найз гель(от 170 руб.), Нимулид (от 275 руб.).
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Нестероидные противовоспалительные средства накапливаются в системном кровотоке в незначительной концентрации, что становится причиной редкого проявления побочных эффектов, среди которых преобладают кожные высыпания.
Даже после однократного применения мази от остеохондроза шейного отдела позвоночника с НПВС улучшается кровообращение в пораженных воспалением суставных и хрящевых тканях. К ним начинает поступать молекулярный кислород, питательные и биологически активные вещества, необходимые для регенерации. Спазмированные мышцы позвоночного столба постепенно расслабляются и уже не служат источником боли и ограничения объема движений.
Разогревающие средства
Мази при остеохондрозе шейного отдела позвоночника с разогревающим эффектом используются, когда патологию не сопровождает острый воспалительный процесс и (или) бактериальная инфекция. Фармакологическое действие препаратов базируется на улучшении кровообращения в поврежденных тканях и ускорения метаболизма. В хрящах, суставах, костных структурах постепенно устраняется дефицит питательных и биологически активных веществ, молекулярного кислорода. Улучшение микроциркуляции способствует выведению из тканей шлаков, токсинов, конечных и промежуточных продуктов воспалительного процесса. Наибольшей терапевтической эффективностью отличаются следующие мази для лечения остеохондроза шейного отдела:
- Финалгон (от 280 руб.). Мазь содержит два активных ингредиента, на действии которых основана ее терапевтическая эффективность. Производное капсаицина — нонивамид — обладает местнораздражающим свойством, а никобоксил — сосудорасширяющим. Применение мази приводит к возбуждению висцеральных рецепторов и усилению микроциркуляции;
- Капсикам (от 250 руб.). Комбинированный препарат с раздражающим и анальгетическим действием эффективно устраняет мышечные и суставные боли. Для Капсикама также характерна противовоспалительная и сосудорасширяющая активность за счет улучшения теплообмена. Ощущение покалывания и жжения возникает спустя несколько минут после нанесения мази на кожу;
- Апизартрон (от 250 руб.). Наружный препарат содержит пчелиный яд, экстракт из масла семян горчицы и нестероидное противовоспалительное средство метилсалицилат. Благодаря такой комбинации Апизартрон оказывает разноплановое лечебное воздействие на поврежденные ткани: укрепляет лизосомальные мембраны, стимулируя местный иммунитет, блокирует синтез медиаторов боли простагландинов;
- Випросал (от 260 руб.). В состав препарата входит яд гадюки, живичный скипидар, камфора. После нанесения на кожу шеи мазь оказывает выраженное анальгетическое и противовоспалительное воздействие. За счет расширения кровеносных сосудов заметно улучшается трофика тканей, ускоряется заживление, снижается интенсивность болевых ощущений;
- Никофлекс (от 260 руб.). При использовании наружного средства с экстрактом жгучего перца ощущается тепло за счет незначительного повышения температуры в воспалительных очагах. Никофлекс быстро абсорбируется кожей и сохраняет максимальную терапевтическую эффективность в хрящевых и суставных тканях в течение 1-1,5 часов.

Согревающие мази при остеохондрозе вертебрологи рекомендуют наносить 1 раз в день. Они способствуют улучшению теплообмена, снимают мышечное напряжение. Благодаря стимуляции метаболизма ускоряется регенерация не только хрящевых и костных тканей, но и расположенных рядом мелких кровеносных сосудов и нервов.
Спортсмены используют этот вид обезболивающих препаратов для разогревания мышц перед интенсивными тренировками. Это служит отличной профилактикой травм — ушибов и растяжений.
Хондропротекторы
Органические соединения глюкозамин и хондроитин являются структурными единицами костей, хрящей, связок и сухожилий. На их основе синтезированы разнообразные мази от шейного остеохондроза, механизм действия которых заключается в постепенном устранении деструктивно-дегенеративных изменений. Сухожильно-связочный аппарат упрочняется, купируются хронические воспалительные процессы, исчезают болезненные ощущения, отечность. Чем больше полезных веществ проникает в разрушенные ткани позвоночного столба, тем быстрее идет регенерация. Вертебрологи при выборе мази учитывают их состав, наличие хондропротектора, необходимого для конкретного пациента:
- сульфат хондроитина формирует гиалиновый хрящ, предотвращает его распад, восстанавливает водно-электролитный баланс, насыщает ткани питательными, биологически активными веществами;
- производное углеводов — глюкозамин — содержится во всех клеточных мембранах, участвует в выработке синовиальной жидкости, повышает эластичность, упругость хрящевых и суставных тканей.
Одним из недостатков хондропротекторов считается длительный терапевтический курс и относительно высокая стоимость лекарственных средств. Например, при диагностировании повреждений шейного отдела позвоночника средней тяжести пациентам потребуется использовать мази и гели 2-4 раза в сутки в течение 12-24 месяцев без перерыва. Не считая проведения хирургического вмешательства, хондропротекторы — единственные препараты, способные восстанавливать пораженные структуры позвонков.
Невропатологи нередко включают в терапевтические схемы пациентов для лечения шейного остеохондроза мазь Хондроксид (от 390 руб.), активный ингредиент которой участвует в регуляции процессов метаболизма в хрящевых тканях. В 1 г средства содержится 50 мг хондроитина. Этого количества достаточно для обеспечения регенерации, хондростимуляции, купирования воспалительного процесса, улучшения обмена веществ в гиалиновом и волокнистом хрящах. Для Хондроксида характерно одно интересное свойство — его действующее вещество эффективно угнетает ферменты, которые провоцируют разрушение шейных позвонков.

Длительное курсовое использование крема Терафлекс М (от 350 руб.) приводит к ускорению синтеза протеогликанов, восстановлению поверхности суставной сумки, стимуляции продуцирования синовиальной жидкости. В состав препарата входят глюкозамин, хондроитин и камфора, оказывающая местноанестезирующее действие. А эфирное мятное масло проявляет антисептическую, дезинфицирующую, умеренно обезболивающую активность.
Производители нередко добавляют в состав мазей-хондропротекторов гиалуроновую кислоту, принадлежащую по своей химической структуре к классу полисахаридов. Проникнув в пораженный сустав, органическое соединение препятствует дальнейшим дегенеративным изменениям за счет предупреждения избыточного трения.
Предлагаем вашему вниманию статью на тему: "Мазь от остеохондроза коленного сустава" написанную понятным языком с предоставлением подробных инструкций.
Остеохондроз коленей
Чаще всего дискомфорт и боль в колене связывают с такой распространенной болезнью, как артрит. Однако мало кто знает, что подобные симптомы может вызывать остеохондроз. Это заболевание чаще всего диагностируют у пациентов разного пола в возрасте от 15 до 30 лет. Причин, которые могут его спровоцировать, много: лишний вес, генетическая предрасположенность, травмы, чрезмерная физическая активность, нарушение обменных процессов и т. д.
Остеохондроз коленного сустава (ОКС) имеет доброкачественное течение и редко вызывает осложнения. Однако, чтобы ускорить выздоровление, нужно провести комплексную терапию. Чаще применяются консервативные методы, но в некоторых случаях не обойтись без хирургического вмешательства.
Различают 3 формы патологии, которые отличаются патологическими изменениями и симптоматикой:
- Болезнь Кенига – хрящевая прокладка колена воспаляется, а потом постепенно отдаляется от кости. Хрящ свободно перемещается в полости суставной сумки, тогда больному становится тяжело двигать коленом. Эта форма болезни может встречаться у подростков и пожилых пациентов. У молодых людей существует риск поражения хрящей на обоих коленях, однако после грамотной терапии проблема исчезнет. У стариков поражается одно колено, однако болезнь имеет более тяжелое течение.
- Заболевание Осгуд-Шляттера – поражается бугристость большеберцовой кости, тогда утолщается хрящевая прослойка колена, а в его нижней части формируется болезненная шишка. Кроме того, может ограничиваться подвижность больной ноги. Патологию чаще диагностируют у пациентов 13 лет, которые занимаются легкой, тяжелой атлетикой, фигурным катанием, футболом и т. д.
- Болезнь Ларенса-Юханссона – нарушается плотность и структура надколенника, что выражается в его окостенении. На поврежденном участке появляется отечность, так как скапливается жидкость в полости коленного сустава, при пальпации ощущается сильная боль. В группу риска входят подростки.
Как видите, остеохондроз колена может иметь разное течение. Если болезнь развивается в пубертатном периоде, то ближе к 25 годам она проходит даже без лечения. Это связано с тем, что в этом возрасте завершается формирование костной ткани.
В зависимости от тяжести поражения выделяют 3 степени остеохондроза коленного сустава:
- 1 стадия – хондроз коленного сустава, то есть начало патологических процессов в хряще. На этом этапе больной ощущает дискомфорт, незначительную боль на пораженном участке. Мышцы вокруг пораженного колена становятся слабыми, нарушается двигательная активность, иногда при сгибании ноги слышится хруст. Может появится небольшая припухлость, при нажатии на нее болезненные ощущения усиливаются.
- 2 стадия проявляется такими же симптомами, как заболевание 1 степени. Разница лишь в том, что они становятся более выраженными. На пораженном участке появляется тупая или ноющая боль, которая становится более выраженной после физических нагрузок и продолжается длительное время. Ограничивается подвижность больной ноги, человек начинает хромать, отек увеличивается. Происходит разрушение хрящевой прокладки.
- 3 стадия сопровождается воспалением коленного сустава, дальнейшим разрушением хряща, уменьшением объема и постепенным перерождением мышечных волокон четырехглавой мышцы бедра. Появляется изнурительная боль, увеличивается отечность, больной не может передвигаться без трости. Этот этап характеризуется необратимой деформацией.
Точные причины ОКС (остеохондропатия) не известны, так как болезнь могут спровоцировать разные факторы. При составлении тактики лечения учитываются возможные причины патологии, степень ее тяжести и форма.
Остеохондропатию могут спровоцировать следующие факторы:
- Лишний вес. Если масса тела избыточная, то нагрузка на колени повышается, это может привести к разрушению хряща.
- Возрастные изменения организма. По статистике, ОКС выявляют у 85% пациентов старше 60 лет. Это связано с нарушениями обменных процессов, замедлением кровообращения, недостатком полезных веществ в организме. Тогда хрящевые структуры ощущают недостаток питательных веществ, и начинают изнашиваться. У пожилых пациентов поврежденные суставы не способны самостоятельно восстанавливаться.
- Генетическая предрасположенность. У молодых людей с нормальным весом остеохондропатию могут вызвать врожденные аномалии и плохая наследственность.
- Тяжелые физические нагрузки. ОКС часто диагностируют у людей, которые занимаются силовыми видами спорта или регулярно выполняют тяжелую физическую работу. Таким пациентам следует знать, что после 40 лет хрящ становится менее эластичным, поэтому высокие нагрузки могут вызвать его разрушение. Чтобы этого не случилось, нужно выбирать нагрузки в соответствии с возрастом.
- Травмы, операции на колене. После травмирования или хирургического вмешательства на колене его функциональность нарушается, тогда повышается риск остеохондроза.
Справка. Чаще всего остеохондроз колена диагностируют у женщин от 40 лет с лишним весом. Ситуация усугубляется при нарушении обменных процессов и гормональном дисбалансе.
Кроме того, вероятность ОКС повышается при гормональном дисбалансе, нарушении обменных процессов, сколиозе (боковое искривление позвоночника), опущении свода стопы, деформации ног.
Патология начинается с поражения субхондральной костной пластинки (отдел эпифиза под суставным хрящом). После этого на хряще появляются трещины, он фрагментируется и постепенно разрушается.
Симптомы остеохондроза коленного сустава на начальной стадии тяжело заметить. Сначала появляется дискомфорт на пораженном участке, потом добавляются легкие болезненные ощущения, которые проявляются периодически. Боль как будто разливается по передней поверхности колена, она усиливается после физических нагрузок, но быстро исчезает в состоянии покоя. Так проявляется первая стадия ОКС – хондроз.
При дальнейшем разрушении хряща проявления остеохондропатии становятся более выраженными:
- Тупая или ноющая боль в колене, которая усиливается после длительной ходьбы или подъема по лестнице. На 3 стадии болевой синдром становится более интенсивным и продолжительным.
- Хруст при сгибании/разгибании больной ноги.
- Ограничение двигательной активности, хромота как реакция на сильную боль.
- Появление отека на пораженном колене, при нажатии на него боль усиливается.
Появление хотя бы двух из вышеперечисленных симптомов – это веский повод показаться врачу. И чем раньше больной обратиться за помощью, тем больше у него шансов на быстрое излечение.
Лечение остеохондроза коленного сустава должно быть комплексным. Основу терапии составляют лекарственные препараты. Они помогут купировать боль, воспаление, стимулировать кровообращение пораженного сустава, улучшить его трофику.
При ОКС применяют следующие группы медикаментов:
Кроме того, пациентам назначают витаминные препараты, которые насыщают организм полезными веществами и укрепляют иммунитет.
Читайте также:


