Коленный сустав большого пальца
| Суставы ног | Что болит |

Иногда вы можете чувствовать боль в одной части тела, но при этом проблема где-то в другой. Примером этого является радикулит, при котором оказывается травмированным нерв в спине, но часто боль ощущается в ноге. Врач или терапевт выяснит причину проблемы и поможет вам ее решить. Он подскажет, какие виды лечения помогут облегчить ваши симптомы и / или контролировать состояние.
Помимо лечебных процедур, есть еще много вещей, которые вы можете сделать, чтобы уменьшить боль и нагрузку на суставы и улучшить мышечную выносливость.
Причины сильной боли костей, суставов в коленях и ступнях ног

Очень сильная, тянущая или отдающая боль в коленях, внизу и других соединениях ног не редкость. Тому есть достаточно много причин. Обратив внимание на то, как и когда это началось, вы получите сведения, которые помогут разобраться почему это происходит. Если через несколько недель болезненность не пройдет сама собой, обратитесь к врачу.
Первое, что нужно проверить, это ваша обувь. Может быть, вы носите такую, которая плохо сидит на ваших ногах, со временем потеряла амортизацию и поддержку ступни или не предназначена для действий, которые вы практикуете.
Почти каждый бегун испытывал боль в одной точке в колене. Также к этому могут привести такие виды спорта, как боевые искусства, футбол и волейбол. Если та или иная деятельность для вас является чем-то новым или если сила ног пока развита недостаточно, побочным эффектом этого может стать болезненность. Также причиной проблемы могут быть чрезмерно продолжительные походы или прогулки под гору.
Для здоровья костей и мышечных сокращений важен кальций. Витамин D также имеет важное значение для плотности костной ткани и стабильности суставов. Недостаток этих веществ может вызвать болезненные ощущения. На самом деле, низкий уровень витамина D приводит конкретно к слабости голени.
Проблема возникает из-за растяжения или напряжения в колене, травмы связок, тендинита, коленной дислокации и бурсита. Повредить сустав также можно при падении, автомобильной аварии или при его структурных травмах.
Боль может быть вызвана хроническими заболеваниями, такими как ревматоидный артрит или остеоартрит, волчанка, рассеянный склероз и фибромиалгия. Дополнительное давление на коленные суставы создает лишний вес. К боли в икроножных мышцах при отсутствии лечения приводит подошвенный фасциит и Ахиллес тендинит.
Почему обездвиживается и болит сустав большого пальца ноги

Сустав большого пальца (1-й плюснефаланговый) очень важен в цикле походки. Большой палец стабилизирует подъем стопы и это имеет решающее значение для нормальной походки и функционирования ступни. Когда кости позади большого пальца возводятся и свод стопы опускается, как при плоскостопие, его диапазон движения уменьшается. Аномальный длина первой плюсневой кости также может вызвать ограничение движений сустава большого пальца. Клиническое название этого заболевания Hallux Limitus.
Как лечить суставы пальцев ног
Что для этого делать, зависит от тяжести состояния. Консервативное лечение может включать применение противовоспалительных препаратов и народных средств, ортопедию, инъекции стероидов в сустав, ношение обуви с жесткой подошвой. В легких случаях заболевания такой подход эффективен для снижения боли и даже улучшения подвижности в случае протезирования. Когда сустав находится на более продвинутой стадии дегенерации, более подходящими являются хирургические методы лечения. Иссечение представляет собой процедуру, при которой удаляют шпоры (о них шла речь ранее) и, так сказать, прочищают шов. Это очень эффективная процедура, часто приводящая к снижению боли и повышению диапазона движения. Пациенты после операции, как правило, прибывают в течение 2-3 недель в специальном медицинском ботинке, а затем возвращаются к ношению обычной обуви.
Воспалением сустава на большом пальце ноги организм отвечает на воздействие внешних или внутренних неблагоприятных факторов. Причиной патологического процесса может стать как грозное заболевание остеоартроз, так и довольно банальное грибковое поражение ногтевой пластинки. Воспаленный палец выглядит отекшим, покрасневшим, а при ходьбе возникает острая боль.
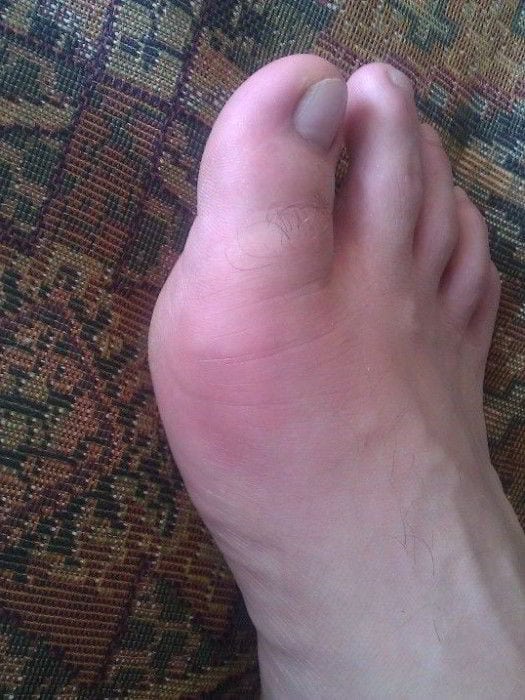
Ортопеды настоятельно не рекомендуют заниматься самолечением. Проведение адекватной терапии возможно только после обследования пациента и установления причины воспаления сустава. А они очень разнообразны. Если травматический синовит требует только непродолжительного применения антибиотиков, то после диагностирования подагры пациенту показан пожизненный прием медикаментов.
Почему воспаляются суставы большого пальца стопы
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
| Фармакологические препараты для купирования воспалительного процесса в суставе большого пальца ноги | Наименование лекарственных средств и режим дозирования |
| Нестероидные противовоспалительные препараты в таблетках | Найз, Кеторол, Целекоксиб, Диклофенак, Ортофен, Вольтарен, Кеторолак, Нурофен, Ибупрофен, Мелоксикам — принимать по таблетке при болях 1-3 раза в день |
| Глюкокортикостероиды | Преднизолон, Кеналог, Триамцинолон, Дексаметазон, Гидрокортизон используются для перорального приема или внутрисуставного введения только по назначению лечащего врача |
| Нестероидные противовоспалительные средства для локального нанесения | Индометацин, Кеторол, Долобене, Финалгель, Долгит, Диклак, Артрозилен, Ибупрофен, Нурофен, Ортофен — смазывать воспалившийся палец 2-3 раза в день |
| Мази с разогревающим эффектом | Капсикам, Финалгон, Випросал, Эфкамон, Апизартрон, Ревмалгон из серии 911, Наятокс, Артро-Актив из красной линии — наносить на кожу и слегка втирать 2-3 раза в день |
- частые боли после ходьбы или статических нагрузок, особенно при ношении неправильно подобранной обуви;
- изменение походки в результате уплощения костей стопы, из-за упора на поверхность всей подошвой;
- боли в мышцах, ночные судороги.
Выступающие косточки подвергаются постоянному сдавливанию, истиранию и болят. Воспалительный процесс может развиться из-за нарушения целостности кожи и проникновения в суставную полость болезнетворных бактерий. Инфицирование синовиальной сумки и находящейся в ней жидкости приводит к возникновению синовитов, бурситов, реактивных артритов.
Лечение воспаления суставов пальцев ног начинается с купирования процесса патологии. Больной принимает антибиотики, нестероидные противовоспалительные препараты (НПВП), при необходимости — глюкокортикостероиды. Для усиления действия системных средств назначаются мази, гели и кремы с НПВП.
После выздоровления проводится терапия вальгусной деформации. Детям показана коррекция стоп с помощью ношения ортопедической обуви, взрослым — только хирургическая артропластическая операция.
При диагностировании воспаления сустава большого пальца на ноге врачи чаще всего предполагают, что его причиной стал артрит. Это заболевание развивается из-за нарушения обмена веществ, травмирования сочленения, проникновения в него инфекционных возбудителей. Самая опасная разновидность патологии — ревматоидный артрит. В основе его патогенеза лежит неправильная реакция иммунной системы на собственные клетки организма. К довольно редким формам заболевания относится псориатический артрит. Его обнаружение обычно не вызывает трудностей — боли в большом пальце ноги сопровождаются формированием на коже характерных папул и бляшек. Какие симптомы указывают на развитие артрита:
- боль в пальце при ходьбе, усиливающаяся при подъеме или спуске по лестнице;
- постепенное нарастание интенсивности болей, их появление в ночные часы;
- припухлость большого пальца, покраснение кожи, сильная болезненность при пальпации.
Артрит нередко возникает после перенесенных респираторных, кишечных и венерических инфекций. Его причины — плохо залеченные переломы, вывихи, разрывы связок.
При обнаружении воспаления большого пальца из-за развития артрита врачи назначают пациенту антибиотики, противомикробные препараты, антигистаминные средства, НПВП.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
После купирования патологии проводится лечение основного заболевания. Больным ревматоидным артритом рекомендован прием базисных препаратов, биологических средств, при обострениях — глюкокортикостероидов.
При всех формах патологии в терапевтическую схему включаются хондропротекторы. Длительное применение этих препаратов с глюкозамином и хондроитином помогает затормозить разрушение суставов в результате острого или вялотекущего воспалительного процесса.
Эта патология дегенеративно-дистрофического характера протекает на фоне постепенного разрушения сустава. Часто затрагивает самые крупные сочленения (тазобедренное, локтевое), но по мере прогрессирования поражает и мелкие суставы. Артроз, в отличие от артрита, не относится к воспалительным заболеваниям. Патология может развиться в результате повреждения синовиальной сумки или инфицирования синовиальной жидкости. На то, что воспалились суставы на пальцах ног, указывают следующие признаки:
- увеличение размера большого пальца из-за сильной отечности;
- разглаживание поверхности кожи над суставом;
- боли при движении и в состоянии покоя.
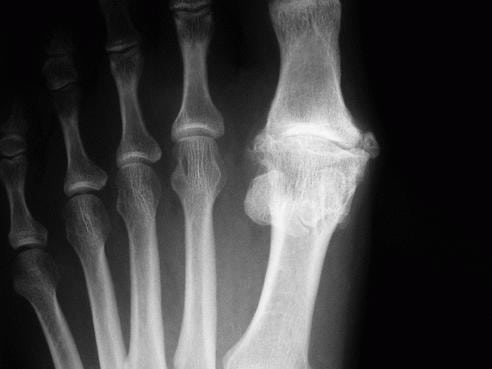
На поражение сустава артрозом указывает утренняя припухлость большого пальца, скованность движений, предшествующие воспалению. Остро протекающий синовит провоцирует появление симптомов общей интоксикации организма. У человека в течение дня несколько раз может повышаться температура тела, расстраивается пищеварение, возникают головные боли, слабость, апатия. Лечение воспаления сустава большого пальца ноги направлено на купирование процесса патологии. При обнаружении в экссудате болезнетворных бактерий проводится антибиотикотерапия пенициллинами, макролидами или цефалоспоринами. В лечении синовита любой этиологии применяются НПВП в виде мазей и таблеток, при необходимости — глюкокортикостероиды. Врач обязательно извлекает при помощи пункции накопившийся в полости сустава гнойный экссудат.
Терапия артроза заключается в предупреждении распространения заболевания на здоровые ткани. Для этого используются физиотерапевтические методики (УВЧ-терапия, лазеротерапия, электрофорез, магнитотерапия), занятия лечебной физкультурой и гимнастикой, длительный курсовой прием хондропротекторов.
- нестероидными противовоспалительными средствами — Диклофенаком, Нимесулидом, Кеторолаком;
- мазями с НПВП — Финалгелем, Артрозиленом, Индометацином, Фастумом, Вольтареном;
- растительным алкалоидом колхицином, снимающим приступы подагры;
- глюкокортикостероидами — Дексаметазоном, Гидрокортизоном, Триамциналоном.
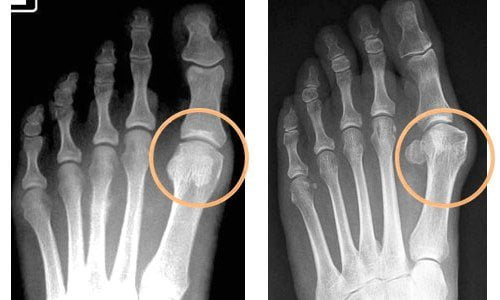
Препараты предназначены для купирования воспаления, но предотвратить его новые рецидивы поможет только длительное курсовое применение антиподагрических препаратов. Предупредить обострение патологии позволяет прием колхицина в малых дозах и антигиперурикемических средств. Пациентам назначаются Пробенецид, Сульфинпиразон, Азапропазон для усиленного выведения мочевой кислоты из организма. А замедлить ее синтезирование помогает прием Аллопуринола.
В терапии подагры не менее важным, чем применение фармпрепаратов, становится правильное питание. Избежать воспаления суставов позволяет исключение из рациона супов из рыбы и мяса, кофе, чая, алкогольных напитков. Диетологи рекомендуют больным подагрой есть много свежих овощей, фруктов, ягод.
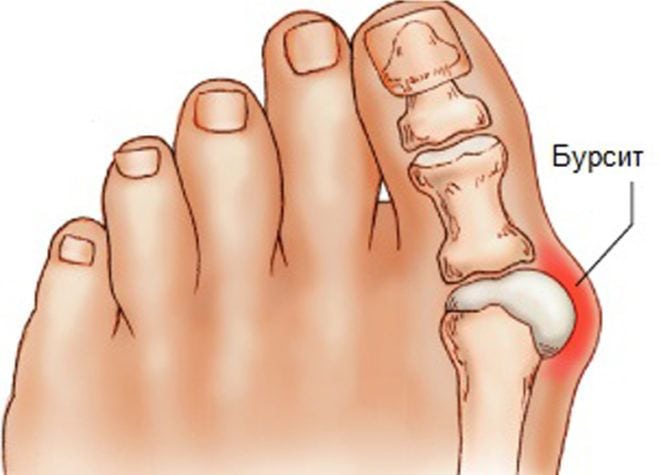
Если суставы на пальцах ног воспалились, то врач при пальпации нередко обнаруживает плотное компактное уплотнение. Оно немного смещается при нажатии, а пациент при этом жалуется на болезненные ощущения. Такое уплотнение — характерный признак бурсита, или воспаления синовиальной сумки, не распространяющегося на рядом расположенные структуры. Причинами заболевания могут стать избыточные нагрузки, вальгусная деформация стопы, артриты, травмирование, инфекции и даже переохлаждение. Палец немного отекает, увеличивается в размерах по сравнению со здоровым, а кожа над уплотнением становится гладкой, ровной. В начале лечения врач делает пункцию, удаляя из синовиальной сумки скопившийся экссудат. Биологический образец направляется в лабораторию для исследования. При выявлении инфекционной природы бурсита пациенту проводится антибиотикотерапия. В лечении используются НПВП в таблетках и мазях. После купирования воспаления могут быть назначены наружные средства с разогревающим действием:
- Финалгон;
- Капсикам;
- Випросал;
- Апизартрон.

Они улучшают кровообращение в пальце, способствуют быстрому рассасыванию отека. Хронический бурсит часто сопровождает артриты, а иногда и остеоартрозы, тендиниты, тендовагиниты. В этом случае требуется лечение основного заболевания, предупреждение его рецидивов.
При диагностировании гнойного бурсита не практикуется проведение консервативного лечения. Воспалившаяся синовиальная сумка полностью или частично иссекается. В период реабилитации пациентам назначается прием антибиотиков и НПВП.
Лечение воспаления сустава большого пальца ноги народными средствами не только нецелесообразно, но и очень опасно. В домашних условиях установить причину патологии невозможно. Более того, человек не способен отличить, где расположен источник боли — в суставе или мягкотканных структурах. Диагностировать и лечить воспаление должен только врач. Сначала нужно записаться на прием к ортопеду. При исключении профильного заболевания он выпишет направление к врачу другой специализации.


Все дело в коллагене
В некоторых семьях необыкновенная растяжка передается по наследству. Но несмотря на то, что далеко не во всех случаях люди, обладающие змеиной гибкостью, нуждаются в лечении, все же иногда чрезмерная растяжимость связок может приводить к проблемам.
При грубой генетической мутации, нарушающей в организме синтез коллагена, у человека могут возникать тяжелые, но, к счастью, редкие наследственные заболевания, при которых у больных отмечается избыточная гибкость суставов, а также в первом случае еще и множественные переломы костей, а во втором – очень растяжимая кожа и возможность спонтанного разрыва сосудов.
При синдроме гипермобильности суставов ситуация менее печальная, но неприятные последствия при этом тоже существуют. Измененный белок ухудшает упругость и эластичность связочного аппарата, вследствие чего связка в процессе движения сустава перерастягивается и становится вялой. К сожалению, изменения в молекулярном строении коллагена у людей с синдромом гипермобильности суставов передаются по наследству и сохраняются на всю жизнь.
Поскольку без участия коллагена не обходится практически ни одна система организма, то заболеваний, связанных со слабостью соединительно-тканных структур, может быть множество. Это и раннее появление морщин, и пролапс клапанов сердца (избыточное прогибание створок), и опущение внутренних органов, и варикозная болезнь. Но чаще всего у пациентов с гипермобильностью суставов встречаются проблемы с суставами и позвоночником. В частности, эту патологию можно считать фактором риска развития артроза.
Тянем-потянем
Определить, есть ли у подростка синдром гипермобильности суставов, врачу помогает простое скрининговое исследование по методу Бейтона. Врач просит юного пациента сделать 5 различных видов движений и оценивает их выполнение. Но всего упражнений – 9 (поскольку конечности у нас – парные).
За каждое движение, которое демонстрирует повышенную гибкость, насчитывается 1 балл. Говорить о наличии синдрома можно, если помимо боли в суставах у молодых людей набирается 4 балла и выше, а у тех, кому за 50, – от 1 до 3 баллов. А вот и упражнения теста (все, кроме последнего, выполняются и для правых, и для левых конечностей):
1. Отогнуть мизинец назад (1 балл – если угол отклонения более 90°).
2. Отогнуть большой палец кисти (1 балл – если тот легко касается внутренней стороны предплечья).
3. Выпрямить руку (1 балл – за переразгибание в локтевом суставе более чем на 10°).
4. Выпрямить ногу (1 балл – за переразгибание в коленном суставе более чем на 10°).
5. Наклон туловища вперед при прямых ногах (1 балл – за касание ладонями пола).
Однако при отсутствии жалоб со стороны опорно-двигательного аппарата избыточная подвижность суставов в сравнении со средним показателем может рассматриваться как конституциональная особенность и даже возрастная норма. Прежде чем назначить лечение, требуется провести дифференциальную диагностику, ее цель – исключить другие заболевания, при которых также могут страдать суставы (деформирующий артроз, ревматоидный артрит и др.). Пациенту придется сделать рентгенографию суставов (обязательно симметричных, на обеих руках или ногах), КТ или МРТ и сдать общий клинический анализ крови.
Физкультура, но не любая
Лечить болевой синдром при гипермобильности суставов нестероидными противовоспалительными препаратами (НПВП), как это делается, например, при артрозе, – бессмысленно, поскольку болевые ощущения в этом случае вызваны не воспалением, а другой причиной. Предпочтительнее использовать анальгетики, хотя медикаментозное лечение в этом случае – далеко не главное. Рационально при стойких болях использовать эластичные ортезы (наколенники) и бинты.
Также больному придется исключить нагрузки, вызывающие боли и дискомфорт в суставах, особенно это касается игровых видов спорта. Под запретом прыжки, гимнастика и борьба. Зато очень полезно плавание – оно гармонично развивает мускулатуру, но главное – не вызывает перегрузки суставов, так как в воде масса тела меньше.
Необходима и специальная ЛФК (изометрическая гимнастика). Хотя с ее помощью, к сожалению, нельзя убрать чрезмерную растяжимость связок, но зато можно укрепить мышцы, окружающие болезненный сустав или участок позвоночника. Крепкий мышечный каркас возьмет на себя функцию связок, помогая стабилизировать сустав. В зависимости от того участка тела, который болит, следует выбирать распределение нагрузки: либо укреплять мышцы бедер, либо заняться мышцами плечевого пояса, спины и т. д.
При синдроме гипермобильности может помочь йога, а именно: статические фиксации формы тела (асаны), которые улучшают кровообращение суставной сумки и укрепляют соединительную ткань сустава, устраняя его излишнюю разболтанность, но не ограничивая нормальной подвижности.
При обнаружении каких-либо ортопедических отклонений больному назначаются специальная гимнастика, ортопедические стельки, в запущенных ситуациях – оперативное лечение.
Если же к боли присоединилось воспаление в околосуставных тканях, понадобятся мази и гели с НПВП, а также местное или инъекционное введение препаратов, подавляющих воспаление.
Кстати

Все эти симптомы могут являться признаками совершенно разных заболеваний: кальциноза, подагры и других. И каждое из них имеет свои причины развития.
Основные причины ↑

Причины отложения солей в суставах разные, поэтому и методы лечения тоже должны отличаться.
Прежде чем начать лечение с применением народных методов для очищения суставов, нужно выяснить истинную причину нарушения их функций.
Кальциноз — это процесс выпадения из растворенного состояния солей кальция и их отложение в тканях и органах.
Различают метаболический кальциноз, проявляющийся как следствие местного нарушения обменных реакций в клетках тканей, и метастатический, связанный с высокой концентрацией солей кальция в крови — гиперкальцемии.
В первом случае соли кальция откладываются в мышцах, подкожно-жировой клетчатке и в коже, во втором — кальцинируются сосуды и внутренние органы.
В нормальных концентрациях все соли находятся в растворенном виде и участвуют в различных реакциях обмена.
Когда происходит перенасыщение, они начинают осаждаться в клетках органов или тканей, в сосудах, на зубах, образуя выросты различной формы и размеров.
Это могут быть небольшие, округлой или неправильной формы горошины и образования, размером с грецкий орех. Они на ощупь плотные, подвижные, их пальпация не сопровождается болевыми ощущениями. Кожа над этими узлами вытягивается и приобретает синюшный цвет, без признаков воспаления.
Поражаются чаще всего кисти рук, локти, ушные раковины, нижние конечности, ягодицы, спина, все крупные суставы.
Отложение солей в плечевом суставе приводит к возникновению боли и ограничению подвижности плеча. Боль усиливается приступами ночью и постоянно во время движения.

Фото: кальциноз на снимке
Причины данного заболевания кроются в нарушении работы паращитовидных желез, а могут быть связаны с различными заболеваниями костей, почек, щитовидной железы, онкозаболеваниями и гипервитаминозом D.
Подагра — это заболевание, при котором действительно происходит отложение солей в тканях, в том числе и суставных.
Нарушение обмена уратов — солей мочевой кислоты, увеличение их концентрации в крови приводит к их осаждению и накоплению в почках и тканях суставов.
Различают первичную и вторичную подагру.

Фото: подагра суставов рук
В первом случае это заболевание связано с генетически неправильным строением ферментов, отвечающих за обмен уратов и мочевой кислоты в организме.
Во втором случае данная болезнь развивается на фоне определенных заболеваний. К ним относятся:
- почечная недостаточность хронического характера;
- псориаз;
- повышенное содержание эритроцитов в крови в сочетании с врожденными пороками сердца;
- миелолейкозы;
- наследственные нарушения в строении гемглобина — гемоглобинопатии;
- последствие приема мочегонных препаратов, рибоксина и других лекарственных средств.
Кроме этого, подагра развивается у людей ведущих малоподвижный образ жизни, употребляющих в избытке мясную пищу и алкоголь.
В результате всех вышеперечисленных причин повышается концентрация мочевой кислоты в крови и микрокристаллы уратов осаждаются в полостях суставов. Со временем они провоцируют появление воспалительных процессов.
Поражение почек уратами является вторичным признаком подагры.
Проявляется болезнь внезапными, чаще ночными, приступами. Обычно появляется боль в области плюснефалангового сустава большого пальца стопы. В этом месте кожа краснеет, потом приобретает синюшный оттенок, температура сустава поднимается до 39º С.

Фото: тофус при подагре
Спустя несколько дней, воспалительный процесс останавливается, боль проходит, а через какое-то время все симптомы повторяются.
При легком течении болезни проявляется незначительная боль и легкое покраснение кожи в области сустава. Могут поражаться и другие суставы стоп, кистей, лучезапястные и локтевые.
Длительное течение заболевания приводит к возникновению полиартритов — поражению нескольких суставов одновременно, могут появляться желтые узелки — тофусы, содержащие ураты.
Место их локализации — локти, пальцы кистей, носовая перегородка, ушные раковины.
Причин поражения и отложения солей в суставах и тканях организма очень много:
- неправильное питание;
- злоупотребление алкогольными напитками;
- курение;
- малоподвижный образ жизни;
- избыточный вес;
- генетические нарушения водно-солевого обмена;
- физиологические нарушения обмена веществ;
- различные заболевания почек;
- заболевания кровеносной системы;
- кожные заболевания;
- эндокринные нарушения;
- переохлаждения;
- травмы (часто отложение солей в суставах колен возникает после травмы и последующего за ней воспалительного процесса);
- ношение неудобной обуви, приводящее к микротравмам поверхности суставов.

Ищете эффективный препарат для снятия болей в суставах? Читайте статью про вольтарен в уколах.
Хотите узнать о подагре больше? Много полезной информации вы сможете найти здесь.
Признаки и симптомы ↑

Чтобы вовремя определить у себя нарушение работы суставов, необходимо подмечать и обращать внимание на проявление различных симптомов, которые могут указать на начало и развитие того или иного заболевания.
Коленный сустав
Главный симптом отложения солей в суставных тканях и начала их разрушения — это боль и характерный хруст при движении.
Эти признаки часто помогают определить отложение солей в коленном суставе, так как именно этот сустав испытывает наибольшую нагрузку.
Суставы пальцев
На хруст и ломоту в суставах пальцев рук и ног многие даже не обращают внимания, а это самый характерный симптом подагры.
Об отложении солей в суставах пальцев рук говорят щелчки при их сгибании и разгибании, а также приступы сильной ночной боли.
Плечевые и локтевые суставы
Процесс отложения в солей проявляется по-своему.
Боль может появиться внезапно даже в статичном положении и постепенно нарастает, возникает ощущение присутствия инородного тела.

Характерным признаком являются:
- неприятные щелчки;
- периодическое появление резких приступов боли, усиливающейся при движении, ходьбе по лестнице.
Больному может быть тяжело лежать на одном боку.
Хруст и щелчки во время движения нижней челюсти, сопровождаемого болевыми ощущениями, говорит о начале процесса отложения солей и повреждении суставной ткани в области височно-челюстного сустава.
Можно выделить и наиболее общие признаки:
- Возникновение воспалительного процесса. Он характеризуется покраснением кожных покровов над пораженным суставом и местным повышением температуры.
- Повреждение нервных окончаний и мышц. Происходит при более глубоком поражении тканей и сопровождается чувством онемения в области сустава и большим ограничением в движении конечностей. Часто боль в суставах стопы и рук сопровождается онемением из-за зажатия нервных окончаний разросшимися наростами суставной ткани или солей.
- Появление болевых ощущений. При отсутствии адекватного лечения, боль возникает при интенсивных нагрузках, приобретает постоянный характер и тревожит даже в состоянии покоя. Заболевания суставов могут привести к последующей их деформации.
Методы диагностики ↑
Для диагностики отложения солей в суставах при наличии определенных симптомов применяют специальные методы обследования:
С помощью рентгенографического исследования подагру можно определить только через 5–10 лет после начала заболевания.
Исследование проводится с помощью артроскопа, который вводится в сустав через микроразрез.
Это позволяет увидеть процесс заболевания сустава изнутри.

Таким способом можно найти, например, причину образования солей в локтевом суставе или коленном.
Компьютерная томография
Методом компьютерной томографии можно определить:
- размеры различных суставов;
- качество их поверхностей;
- различные изменения и нарушения в строении;
- отеки;
- хрящевые разрастания и остеофиты.
Магнитно-резонансная томография
Магнитно-резонансная диагностика позволяет:
- получить послойные изображения суставных тканей, костных структур;
- увидеть структуру мягких тканей, окружающих сустав;
- выявить различные патологии;
- исследовать болезненные изменения, физико-химические и физиологические процессы в этих тканях.
Термография
Термография используется в качестве вспомогательного метода диагностики. Она может показать:
- термоассиметрию;
- гипо- или гипертермию суставов;
- изменения температурного градиента;
- определить термографический индекс.

Фото: снимок, полученный при термоскопии
Для диагностики и лечения болезней суставов, важное значение имеют различные лабораторные исследования:
- содержание мочевой кислоты в суточной моче и сыворотке крови;
- скорость оседания эритроцитов крови (СОЭ);
- количество лейкоцитов в крови;
- плотность мочи;
- пробы Зимницкого;
- исследование синовиальной жидкости, взятой из коленного сустава при пункции;
- исследование подкожного тофуса и другие.

Болит шея? Возможно, это проявления остеохондроза. Узнайте, по каким признакам можно распознать заболевание из статьи про остеохондроз шейного отдела.
О самом точном методе диагностики шейного остеохондроза читайте здесь.
А узнать о симптомах и лечении грудного остеохондроза вы сможете из этой статьи.
Лечение отложения солей в суставах ↑
Когда пройдено обследование и установлен точный диагноз заболевания суставов, можно приниматься за их лечение, а это очень длительный и сложный процесс.
Для положительного результата необходимо:
- соблюдение целого комплекса процедур;
- тщательное следование диете;
- правильное сочетание медикаментозного лечения данного заболевания с народными методами.

Важно организовать правильное питание для предотвращения отложения солей и их выведения из организма:
- больным показана растительно-молочная диета;
- из рациона исключаются острые, жирные, жареные блюда и наваристые мясные бульоны;
- в ограниченном количестве следует потреблять такие продукты, как шпинат, щавель, виноград, рыбу и мясо;
- регулярное употребление в пищу петрушки, укропа, арбузов, дыни, хурмы и слив способствует очищению организма от избыточного накопления солей.
Больной обязан также отказаться от курения и употребления крепких спиртных и слабоалкогольных напитков.
Неплохие результаты приносит комплексный подход в лечении отложения солей.
Применение нестероидных противовоспалительных препаратов в виде таблеток или мазей, гормональных и урикозурических средств, в сочетании с методами народной медицины увеличивают шансы на выздоровление и избавление от неприятных болевых симптомов.
Необходимо заняться простыми и легкими видами спорта, плаваньем, пройти курс массажа для улучшения кровоснабжения тканей и скорейшего выведения солей из суставов. Можно также пройти курс иглоукалывания, лечебных ванн, физиопроцедур.

Народные способы лечения относятся к нетрадиционным методам терапии, но пользуются огромной популярностью.
Они не причиняют вреда здоровью и зачастую способствуют улучшению общего состояния организма.
Для очищения всех суставов от накопления солей и в качестве профилактики народная медицина рекомендует различные способы и рецепты с использованием всевозможных продуктов, отваров растений, фруктов и овощей. Среди них: яблоки, баклажаны, лук, чеснок, лимон, брусника, мед, рис, йод; отвары из крапивы, березы, ромашки, липы, сосны, ели, лаврового листа; ванночки из овсяной соломы, шалфея и многие другие.
Лечение отложения солей в суставах рекомендуется проводить двумя способами: приемом отваров и принятием ванн.
Такое внутреннее и наружное лечение порой гораздо эффективнее медикаментозного.
Наибольшей эффективностью обладают ванны с морской солью, водорослями и грязями, а также солевыводящими травами и растениями — к примеру, листьями топинамбура.
Так, для приготовления отвара измельчают 2 кг листьев растения, заливают водой и кипятят в течение 30 минут, затем выливают в ванну и разбавляют водой в соотношении 1:7. Принимать ванну необходимо в течение 15-20 минут, а после нее необходимо отдохнуть в теплой постели. Курс лечения — 20 дней.
Еще одно эффективное средство — рисовый отвар на воде без добавления соли, прием которого натощак способствует вытягиванию лишних солевых отложений.
Для его приготовления необходимо немного риса залить водой и поставить в холодильник, затем ежедневно утром одну столовую ложку замоченного риса отваривать 5 минут и съедать натощак за 3 часа до приема пищи и питья жидкости.
Отвар из лавровых листов также является не только способом избавления от лишних солевых отложений, но и полезным средством для очищения всего организма.
Профилактика ↑
Известно, что болезнь легче предупредить, чем вылечить.
А идеальными средствами профилактики любого заболевания всегда были и остаются активный и здоровый образ жизни и правильное питание.
Соблюдение таких простых мер способно уберечь многих от раннего проявления такого заболевания, как отложение солей в суставах, которое имеет различную природу и причины появления, и очень схожие методы предупреждения, профилактики и лечения.
Читайте также:


