Мануальная терапия икроножной мышцы
Комплексный подход к лечению включает в себя: индивидуальные занятия с реабилитологом; индивидуальные занятия с висцеральным терапевтом; иглорефлексотерапию; мануальную терапию; фитотерапию; физиотерапевтические процедуры; индивидуальные занятия с инструктором ЛФК; гирудотерапию (по назначению).
За каждую методику отвечает специалист высшей категории, имеющий практический опыт лечения данного рода заболеваний. Не стоит откладывать проблему на потом и глушить боль таблетками и мазями, очень важно определить источник боли как можно скорей, чтобы не запустить здоровье. Наши специалисты не борются с симптомами, а лечат первопричину.

В данной статье мы рассмотрим поэтапно все симптомы, их проявления и доберемся до первопричины возникновения судорог и патологического сокращения икроножных мышц. В организме все взаимосвязано, поэтому если лечить симптом заболевания, а не его причину, то процесс восстановления и оздоровления может затянуться на долгое время.

- Недостаток микроэлементов (кальция, магния) приводит к спазмам, появляется хроническая усталость в мышцах. Причина кроется в нарушении электролитного баланса мышечных клеток: из организма выводятся вода и микроэлементы, нарушается нервная проводимость и мышца начинает неадекватно сокращаться, что может привести к патологическому тонусу. Из-за спазмов нарушается кровоснабжение мышцы, страдает питание (трофика) мягких тканей, развивается мышечная дистрофия.
- Водно-солевой баланс — это система взаимосвязей процессов поступления в организм воды и солей, их усваивание и распределение во внутренних органах и тканях, а также способы их выведения.
За водно-солевой баланс в организме отвечает мочевыделительная система. Органы мочевыделительной системы: почки, мочеточники, мочевой пузырь, уретра.
Нарушается кровоснабжение почки! Причины:
- Опущение почки.
- Травма почки.
- Сосуды, питающие почку, пережаты смежными органами.
- Бактериальные, вирусные, грибковые поражения, паренхимы почки.
- Паренхиматозные заболевания почек (гламерулонефриты, хронические пиелонефриты).
Если функция почки нарушена, то мочеточники могут тоже страдать.
Нарушается кровоснабжение мочеточников! Причины:
- Воспаление (бактериальные, вирусные, грибковые поражения).
- Сосуды, питающие мочеточник, пережаты смежными органами: чаще всего левый мочеточник пережимается сигмовидной кишкой, правый мочеточник пережимается илиоцекальным углом.
- Спазм (сужение просвета).
- Мелкий песок — следствие мочекаменной болезни. (Так называются соли, образующиеся в почках, которые сгущаются и превращаются в мелкие камушки — конкременты).
Анатомически взаимосвязанные рефлекторные зоны мочеточников проектируются как раз на икроножные мышцы. Если есть в мочеточниках вышеперечисленные симптомы – у пациента обязательно будут болезненные икроножные мышцы, будет нарушена их сократительная функция, мышцы будут патологически спазмироваться.
ЛЕЧЕНИЕ
- Занятия с висцеральным терапевтом, лечение заболеваний внутренних органов техниками мануальной терапии. Врач на приеме определит, есть ли патология внутренних органов. Присутствует ли связь болевого синдрома, анатомически обусловленного рефлескогенными зонами. С помощью мануальной терапии внутренних органов по методу Огулова можно вылечить хронические заболевания внутренних органов, восстановить правильное кровообращение, вследствие чего проходит воспаление, органы начинают правильно функционировать, восстанавливается водно-солевой баланс.
- Индивидуальные занятия с врачом реабилитологом .
- Осмотр, назначение лечебной гимнастики.
- На приеме врач работает с фасциями, мышцами, связками, нервами по современным методикам. Восстанавливается правильная функция и работа икроножной мышцы. Проходят боли и спазмы.
- Техники мягкой мануальной терапии по концепции Brian Mulligan являются визитной карточкой Их действие — немедленный эффект обезболивания движения.
- PNF терапия. PNF терапия основана на непосредственном контакте рук врача с телом пациента. При этом пациент во время сеанса следует инструкциям врача. Все упражнения совершенно безболезненны, а тесный контакт между врачом и пациентом позволяет правильно корректировать степень нагрузки и определять наиболее актуальные задачи терапии.С помощью мануального воздействия терапевт может инициировать, корректировать, стимулировать или облегчить выполнение того или иного движения всем телом, рукой, ногой или другими мышцами.
- Кинезиотейпирование. Самый выраженный эффект – обезболивающий и противовоспалительный. Уже через несколько минут после правильного наклеивания тейпа больной чувствует уменьшение боли и увеличение объема движений. Применение кинезиотейпирования в комплексной реабилитации пациента значительно повышает её эффективность.
- Консультация врача невропатолога: назначение курса иглорефлексотерапии. Акупунктура стимулирует нервную систему, при этом высвобождаются эндорфины, которые облегчают боль. После иглотерапии у людей повышается иммунитет, улучшается кровообращение, уменьшается воспаление и отек, снижаются болевые ощущения.
- Лечебный массаж. Несомненно, должен являться важнейшей составной частью лечебного процесса. Во время массажа в больной зоне улучшается кровообращение, улучшается обмен веществ, уменьшается воспаление и уходит боль. Длительность одного сеанса 30–40 минут. Курс лечения – 10 дней.
- Занятия с остеопатом. Уже после первого сеанса у больного уменьшится боль. Врач воздействует на ткани человека с помощью рук (нажатия и другие движения) и за счет этого происходит расслабление мышц.
- Фитотерапия.Подбор травяных сборов, прохождение курса фитобочки, втирания травяных бальзамов. Активизируются обменные процессы, иммунные процессы. Курс Фитобочки обладает мощным лечебным эффектом при самых различных заболеваниях внутренних органов, мышц, суставов, нервов. Воздействие высокой температуры помогает образованию новых капилляров, а новые капилляры интенсифицируют обменные процессы.
- Индивидуальные занятия с инструктором ЛФК. Физические упражнения необходимы для того, чтобы восстановить нормальную двигательную функцию мышц. Разумная тренажерная тренировка, упражнения с гантелями и со штангой ведут к укреплению сухожилий, мышц, связок, для закрепления лечебного процесса.
- Гирудотерапия назначается в индивидуальном порядке, по назначению врача.
- Капельницы. Назначаются капельницы с содой и реамберином для нормализации PH крови (если PH кислая). Раствор бикарбоната натрия 5% 200 мл, курс №5.
Наш центр предлагает Вам первый прием с диагностикой вашего организма, выявления первопричины недуга и разработкой индивидуальной программы оздоровления по акции всего за 1950 рублей . Для записи необходимо позвонить по номеру:
+7 (499) 583-07-47
Растяжение икроножной мышцы – травматическое повреждение скелетной мускулатуры, которое возникает под воздействием нагрузок, превышающих порог эластичности связок и мышечных волокон. Травма чаще встречается у профессиональных спортсменов, людей, ведущих активный образ жизни и занимающихся тяжелым физическим трудом. Растяжение сопровождается умеренными или сильными болями, отеком тканей, ограничением подвижности конечности и гематомами.
Анатомическое строение
Икроножная мышца расположена на задней поверхности голени. Она прикрепляется к ступне ахилловым сухожилием и содержит в себе две мощные мясистые головки: латеральную и медиальную. Функциональная деятельность мышцы заключается в стабилизации тела во время ходьбы или бега, а также движении ступни в сагиттальной плоскости.
Перенапряжение волокон мускулатуры приводит к спазмам и нарушению кровообращения в нижних конечностях. Растяжение происходит при нагрузках, превышающих физические возможности мышцы. Травматическое повреждение чаще возникает вследствие удара или монотонного повторения одних и тех же движений.

Виды травм икроножной мышцы
Выраженность симптомов патологии и ее последствия определяются степенью разрушения мышечно-связочных структур. В травматологии принята следующая классификация травм мышцы:
- Ушиб – поверхностное повреждение мышечных тканей закрытого типа, не приводящее к изменению структуры связочных или мышечных волокон. Возникает вследствие удара, падения или давления на ногу тяжелыми грузами.
- Растяжение – разрыв отдельных волокон без нарушения целостности коллагеновых нитей. Травмы на микроскопическом уровне не приводят к ограничению функций голени.
- Надрыв – частичное разрушение сухожилий и мышц, приводящее к сильным болям и ограничению сократительной активности мышечных волокон. При получении травмы пострадавший не может полностью опереться на ногу и прихрамывает во время ходьбы.
- Разрыв – полное разрушение мышцы, сопровождающееся хлопком во время повреждения мягких структур. Человек утрачивает способность шевелить стопой и сгибать ногу в колене. В месте разрыва мышечных волокон наблюдается участок западения.
Попытки движения через боль влекут за собой еще большее растяжение связок и мышц, в связи с чем состояние тканей может ухудшиться.
Причины и факторы риска травмы
Разрыв мышц голени чаще возникает в результате избыточных физических нагрузок на нижние конечности. Травматизму больше подвержены туристы, спортсмены и лица, которые занимаются физическим трудом. К самым распространенным причинам получения травмы относят:
- напряжение мускулатуры при постановке ноги в неестественное положение;
- сильный удар, приходящийся на область икры;
- резкое сокращение мышцы под действием больших нагрузок;
- длительные тренировки нижних конечностей;
- падение с большой высоты на ноги или набок.
Очень часто растяжение голени возникает в результате переохлаждения мышечных структур и одновременного повышения нагрузки на ноги. Под действием низких температур кровообращение в мягких тканях ухудшается, что приводит к снижению эластичности волокон. В таком случае даже резкое движение может привести к повреждению икроножной мышцы и ахиллова сухожилия.
Симптомы растяжения

Нестерпимые боли в области икры, невозможность движения стопой и опоры на травмированную конечность – явные признаки растяжения голени. Выраженность симптомов определяется степенью травмирования мускулатуры и связок.
При появлении травмы могут возникать следующие клинические проявления:
- режущие боли при пальпации;
- отек мягких тканей;
- гематомы в районе поврежденных волокон;
- области западения в месте отрыва связок;
- потеря двигательной активности конечности;
- отек голени и стопы.
К симптомам разрыва икроножной мышцы можно отнести характерный щелчок, который возникает в момент получения травмы. В случае полного отрыва мышечных тканей от кости у пациентов может развиваться болевой шок и обильные подкожные кровоизлияния.
Степени тяжести
Методы лечения пациентов и продолжительность реабилитации определяются серьезностью повреждения мышечно-связочного аппарата. В травматологии принято выделять три степени тяжести растяжения икроножной мышцы:
- Первая – микроразрыв небольшого количества мышечных волокон, при котором сохраняется двигательная способность конечности. Сопровождается умеренными болями и незначительным отеком голени.
- Вторая – надрыв мышц, приводящий к сильным болям и ограничению амплитуды движения стопой. Во время ходьбы человек прихрамывает и не может преодолевать слишком большие дистанции.
- Третья – разрыв мышц, сопровождающийся повреждением связок или сухожилий. Это наиболее опасный вид травмы, приводящий к потере двигательной активности конечности.
При получении травмы следует избегать нагрузок на травмированную конечность, так как это может привести к еще большему разрыву мышечных или связочных волокон.
В случае растяжения связок икроножной мышцы необходимо обратиться к травматологу для прохождения полноценного обследования. Запоздалое лечение травм 2 и 3 степени тяжести может привести к осложнениям.
Диагностика
Если пациент потянул мышцы голени, на это указывает множество специфических симптомов и местных признаков, поэтому для постановки диагноза часто хватает физикального и пальпаторного обследования.
При травмах, полученных во время сильного удара, может потребоваться дополнительная диагностика. Оценить состояние костных и мышечно-связочных структур в случае их растяжения можно с помощью МРТ, ультразвукового и рентгенологического исследования. УЗИ позволяет обнаружить внутритканевые гематомы и локализацию повреждений.
Лечение растяжения икроножной мышцы

Терапевтические мероприятия для восстановления функциональной активности голени определяются степенью растяжения мышц. Травмы 1 и 2 степени поддаются консервативному лечению. В случае полного разрыва мышечной ткани может потребоваться хирургическое вмешательство.
Сразу после получения травмы рекомендуется приложить к поврежденному участку ноги лед. Таким образом можно уменьшить выраженность болей и предотвратить обильные кровоизлияния в мягкие ткани. Лечение растяжения икроножной мышцы сопровождается приемом анальгезирующих средств и препаратов, стимулирующих регенерацию поврежденных волокон.
В схему терапии обычно включаются такие группы медикаментов:
Чтобы не повредить еще больше травмированные ткани, на голень накладывается эластичный бинт. Он уменьшает нагрузку на мышечные и связочные волокна, что препятствует их растяжению.
Через неделю после исчезновения в мышце болей рекомендуется прибегать к лечебному массажу. Мануальная терапия способствует скорейшему устранению симптомов растяжения скелетной мускулатуры за счет нормализации в конечностях кровообращения и улучшения питания поврежденных волокон.
Лечение травмы икроножной мышцы с помощью массажа должно осуществляться под наблюдением врача. Для достижения максимального эффекта рекомендуется использовать во время терапии согревающие мази. Делать массаж следует ежедневно в течение 2-4 недель.

Реабилитация после растяжения мышцы включает в себя ряд физиотерапевтических процедур, благодаря которым мягкие ткани становятся более эластичными и выносливыми к нагрузкам. К наиболее результативным аппаратным методикам можно отнести:
- диадинамотерапию;
- миостимуляцию;
- электрофорез;
- УВЧ-терапию;
- теплолечение;
- магнитотерапию.
Нежелательно прибегать к ЛФК при дистрофических изменениях в мышечно-связочном аппарате или воспалении мышцы после растяжения.
Не менее эффективной является лечебная физкультура, которая предполагает выполнение комплекса упражнений, нацеленных на укрепление мускулатуры после растяжения. Чтобы сократить сроки реабилитации, рекомендуется совершать ежедневные тренировки в течение 15-20 минут.
Лечить растяжения голени можно в домашних условиях с помощью средств альтернативной медицины. Для уменьшения болей и отечности в ноге используют компрессы с тертым сырым картофелем и луком, аппликации с голубой глиной или медом. Чтобы улучить микроциркуляцию крови в конечностях, можно сделать ножную ванночку с отваром крапивы, зверобоя, календулы или аптечной ромашки.
Профилактика
Предотвратить растяжение икроножной мышцы можно в случае соблюдения таких правил:
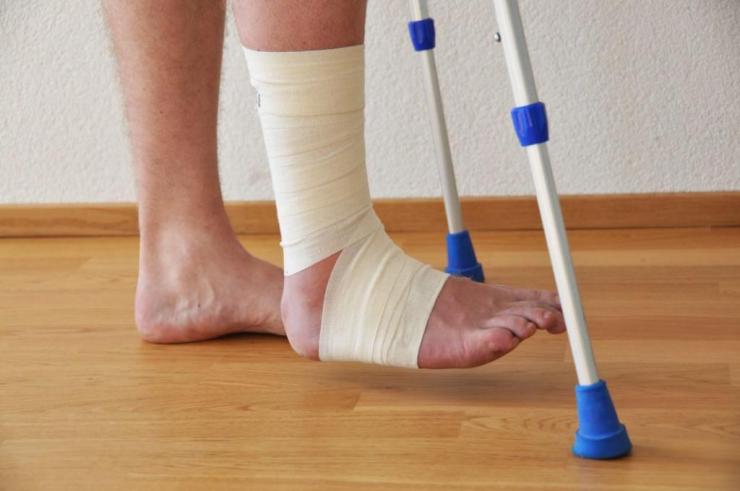
Растяжение мышц – травма, сопровождающаяся частичным или полным разрывом мышечных или связочных волокон. Серьезность патологии определяется степенью повреждения тканевых структур и сопутствующими осложнениями. Лечение предусматривает использование анальгезирующих, противовоспалительных и согревающих мазей, а также прохождение физиотерапевтических процедур.

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Икроножные мышцы отвечают за большой спектр движений в проекции голеностопного сустава – это приседания, поднятие на носочки, сгибание и разгибание стопы и т.д. Сложное строение данной мускулатуры зачастую становятся причиной различных заболеваний и повышенного риска травматического поражения. Очень часто пациентов беспокоят судороги икроножных мышц - их причины и лечение рассмотрены подробно в предлагаемой статье.
Здесь можно узнать о том, какие заболевания поражают данную группу мышц нижних
конечностей и при каких патологиях возникает спазм, тяжесть и судороги в области голеней. Проводить лечение икроножной мышцы можно только под контролем со стороны врача.
примерно в половине всех случаев развития судорог и спазмов эти проблемы сопряжены с нарушением процесса иннервации мышечного волокна. Для полноценного функционирования мышцы необходимо полноценное кровоснабжение и иннервация.
С помощью капиллярной кровеносной сети происходит полноценное снабжение миоцитов кровью, обогащенной кислородом, глюкозой и питательными веществами. После того, как кровь попала в миоциты, она поступает обратно в венозную сеть. В ней содержится углекислый газ. важно, чтобы она своевременно транспортировалась в легочные альвеолы, где происходит её очищение от углекислого газа (затем он выводится с помощью выдоха) и обогащение кислородом (поступает этот газ при вдохе).
Для нижних конечностей характерны некоторые проблемы с кровоснабжением. Уже в молодом возрасте могут развиваться первичные нарушения движения крови по артериальному и венозному руслу. К 30-ти годам у многих женщин развивается варикозное расширение вен нижних конечностей. У мужчин, злоупотребляющих курением, к этому возрасту возникает риск развития облитерирующего эндартериита.
Нельзя исключать дефицит витаминов и микроэлементов, анемию, глистные инвазии, сахарный диабет и ряд других крайне неприятных патологий. Поэтому для постановки точного диагноза нужно всегда своевременно обращаться на прием к доктору.
В нашей клинике мануальной терапии прием ведет опытный врач ортопед и невролог. Эти специалисты смогут поставить точный диагноз, дать индивидуальные рекомендации по проведению дополнительных обследований. Они расскажут о том, как можно вылечить основное заболевание, сопровождающееся судорогами, спазмами, тяжестью и болями в икроножных мышцах. Первая консультация каждому пациенту предоставляется бесплатно.
Судороги икроножных мышц: причины и лечение
Как уже говорилось выше, для нормальной работы любой мускулатуре необходимы два важнейших условия: кровоснабжение и иннервация. Любые патологические проявления указывают на то, что:
происходит ущемление нервного волокна и развивается туннельный синдром, при котором появляются типичные гиперестезии, судороги и боли;
возникает компрессионное давление на нервные окончания за счет местного воспаления, что влечет за собой нарушение проводимости нервного импульса;
нервное волокно поражается на уровне корешкового нерва, что может повлечь за собой снижение мышечной силы, уменьшение чувствительности и выраженные судороги;
наблюдается нарушение артериального кровоснабжения;
в артериальной крови недостаточное количество эритроцитов (красных кровяных телец, отвечающих за транспортировку кислорода к тканям);
в плазме крови нет достаточного количества магния, калия, кальция и других микроэлементов, нужных для мышечного сокращения и передачи нервного и электрического импульса;
происходит застой венозной крови и её выпот в межклеточное пространство (обычно это состояние сопровождается массивными отеками голени).
Существуют различные причины судорог икроножных мышц ночью, а лечение всегда стоит начинать с их выявления и устранения. самостоятельная диагностика в домашних условиях редко дает положительный результат. Как следует из нашей повседневной практике, советы, звучащие с экранов телевизоров о том, что всем нужно принимать при судорогах магний, крайне вредны. З
нельзя принимать абсолютно никакие лекарственные препараты (а витаминные и минеральные комплексы к ним относятся) без назначения врача. Для того, чтобы принимать дополнительно магний, калий и другие микроэлементы, сначала нужно сделать анализ крови. Если он покажет дефицит микроэлементов, то их стоит принимать в дозировке, рассчитанной лечащим врачом. Во всех остальных случаях вы напрасно тратите деньги – это в лучшем случае, или наносите непоправимый вред своему здоровью – это в худшем случае.
Начинать лечение судорог икроножных мышц нужно с обращения к неврологу. Это доктор сможет уже при первичном осмотре выявить следующие патологии:
остеохондроз пояснично-крестцового отдела позвоночника;
протрузия и грыжа диска;
компрессия седалищного нерва;
защемление бедренного нерва;
туннельный синдром большеберцового и малоберцового нерва;
фибромиалгия и другие нарушения иннервации мышечной ткани.
Именно эти состояния в 70 % - 80% случаев обращения являются истинной причиной возникновения судорог крупных мышц нижних конечностей. Дефицит магния и калия – это всего лишь 3 % случаев обращений с подобными жалобами. Еще 12 % случаев – это следствие анемии (дефицита красных кровяных телец) и гиперкапнии (повышенного содержания углекислого газа в крови на фоне курения и отравления солями тяжелых металлов).
В том случае, если возникают судороги икроножных мышц ночью, лечение начинать стоит только после исключения патологии тазобедренного сустава. Это может быть начальная стадия деформирующего остеоартроза. На 1-ой стадии происходит уменьшение высоты синовиального хрящевого слоя. Сужается просвет суставной щели. Начинается процесс спазмирования и компенсаторной воспалительной реакцию. На фоне этого могут возникать процессы, препятствующие нормальной иннервации мышц голени и бедра. Первый клинический симптом данного заболевания – это судороги икроножным мышц.
Вылечить это состояние без восстановления целостности тканей тазобедренного сустава и пояснично-крестцового отдела позвоночника невозможно. Чем больше будет прогрессировать остеохондроз и коксартроз, тем сильнее будут приступы судорог в икроножных мышцах.
Правильная тактика при появлении судорог икроножных мышц – это следующий алгоритм действий:
посещение врача ортопеда и консультация невролога с целью исключения патологий хрящевой и костной ткани нижних конечностей и позвоночника;
проведение рентгенографического (а по мере необходимости и МРТ) обследования позвоночника в области пояснично-крестцового отдела, тазобедренного и коленного сустава на стороне той конечности, в которой возникает судорога;
проведение общего клинического и биохимического анализа крови;
определение уровня сахара в крови (для исключения риска развития сахарного диабета и диабетической ангиопатии);
УЗИ мягких тканей нижних конечностей;
доплеровское сканирование вен и артерий;
ангиографию нижних конечностей с целью выявления варикозного расширения вен, атеросклероза, облитерирующего эндартериита.
Все эти обследования помогут установить точную причину появления судорог. Только лечение основного заболевания поможет избавиться от данного неприятного симптома. Лечить сами судороги невозможно, поскольку они являются всего лишь клиническим признаком болезни.
Причины боли в икроножных мышцах и лечение
Если возникают боли в икроножных мышцах, лечение следует начинать с поиска причины – диагностики заболевания, которое проявляется подобными симптомами.
В зависимости от причины боли в икроножных мышцах, лечение может заключаться в соблюдении специальной диеты, использовании компрессионного белья или применении методов мануальной терапии. Диета назначается при выявлении нарушения толерантности к глюкозе (риск развития сахарного диабета), высоком уровне холестерина (риск развития атеросклероза кровеносных сосудов нижних конечностей). Компрессионные чулки рекомендуется носить при появлении первых признаков развития варикозного расширения вен нижних конечностей.
Боль в икроножных мышцах может быть следствием компрессии корешкового нерва в нижней части поясничного отдела позвоночника. Также болезненность может быть связана с туннельным синдромом большеберцового и малоберцового нерва, защемлением седалищного нерва.
Очень важно своевременно исключать такое распространенное заболевание, как фибромиалгия. оно проявляется сильными болями в икроножных мышцах при умеренных физических нагрузках. Еще одно патологическое состояние, связанное с нарушением иннервации миоцитов – миофасциальный болевой синдром.
При нем возникают очаги эктопического нервного возбуждения в толще мышцы. При прохождении нервного импульса, несущего в себе команду на сокращение в этих очагах начинается расслабление и наоборот. При подобной реакции и несогласованной работе в очагах эктопического возбуждения возникает резкая боль. Миофасциальный болевой синдром диагностируется по наличию триггерных точек, повышенной судорожной готовности икроножных мышц и т.д.. Успешно и быстро лечится с помощью остеопатии, массажа и лечебной гимнастики.
Причины и лечение спазма икроножной мышцы
При спазме икроножной мышцы лечение может быть местное и общее. В качестве меры экстренной помощи можно назвать остеопатию. Опытный специалист может с помощью манулаьного воздействия устранить нарушение проведения инновационного импульса. также специалист восстанавливает отток венозной крови, усиливает приток артериальной, нормализует микроциркуляцию лимфатической жидкости.
При выявлении потенциальной причины спазма икроножных мышц лечение можно проводить комплексное. Оно включает в себя:
терапию основной патологии;
восстановление их капиллярного кровоснабжения;
улучшение процесса иннервации.
Все эти цели можно достигнуть с помощью методик мануальной терапии. Так, врач остеопат за несколько сеансов устранит спазм основных кровеносных сосудов, что улучшит значительно трофику тканей. Массажист поможет нормализовать процессы сократительной активности миоцитов и их расслабления.
Если спазм икроножных мышц связан с нарушением иннервации или кровоснабжения, то на начальной стадии лечения купируются эти причины. затем предпринимаются меры для регенерации (восстановления) повреждённых тканей.
Лечение тяжести в икроножных мышцах
Тяжесть в икроножных мышца х – это симптом сосудистой и иннервационной патологии. В обоих ситуациях для эффективного лечения тяжести в икроножных мышцах требуется восстановление проходимости кровеносных сосудов или иннервационных путей. Этому может способствовать остеопатия, массаж или рефлексотерапия.
Физиотерапия, лазерное лечение, кинезиотерапия, лечебная гимнастика и многие другие методики позволяют эффективно восстанавливать микроциркуляцию крови и лимфатической жидкости, улучшают процессы регенерации на клеточном уровне.
Прежде чем начинать лечение тяжести в икроножных мышцах, необходимо провести диагностику. После установления точного диагноза можно разработать индивидуальный курс терапии, при котором в первую очередь усилия врача и пациента будут направлены на устранение причины. Так, если тяжесть в икроножных мышцах сопряжена с сосудистой патологией, то необходимо предпринимать меры для улучшения тонуса кровеносных сосудов. Если это следствие нарушения иннервации на фоне остеохондроза пояснично-крестцового отдела позвоночника, то необходимо в первую очередь проводить терапию, направленную на восстановление проходимости корешковых нервов. Обычно для этого назначается несколько сеансов тракционного вытяжения позвоночного столба.
Если вам требуется лечение спазма, судорог, тяжести и боли в икроножных мышцах, то рекомендуем обратиться на прием к нашим специалистам. Врач ортопед или невролог готовы предоставить вам возможность получения первичной бесплатной консультации. В ходе приема после осмотра и изучения медицинской документации будет поставлен точный диагноз и назначено индивидуальное лечение.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Спазм икроножных мышц знаком почти каждому человеку, большинство называет это состояние, как судороги икроножных мышц или говорят "ногу свело". Это очень болезненное и неприятное состояние, которое представляет собой произвольное сокращение икроножных мышц или отдельных их волокон при различных заболеваниях. Предлагаю разобраться в причинах спазма икроножных мышц и его лечения.
Какие причины спазма икроножных мышц?

Основная причина, которая вызывает спазм, основана на повышенной возбудимости нервной ткани, причины которой, в свою очередь, очень различные.
Причины, вызывающие спазм:
- перегрузка и переутомление икроножных мышц – при сильной нагрузке или при обычной ходьбе на непривычное расстояние могут возникать судороги или спазм в покое, обычно в ночное время;
- электролитный дисбаланс – нарушение концентрации и соотношения калия, кальция, натрия и магния также провоцирует спазм; это может происходить при потере жидкости и электролитов при рвоте, поносе, повышенном потоотделении и прочее;
- воспалительный процесс (миозит);
- травма икроножных мышц;
- ахиллобурсит, а также воспаление ахиллового сухожилия достаточно частые причины спазма;
- разрыв ахиллового сухожилия – вызывает резкий спазм икроножных мышц и выраженный болевой синдром;
- спазм грушевидной мышцы – это состояние вызывает защемление седалищного нерва, что свою очередь приводит к нарушению иннервации нижней конечности и повышенной возбудимости нервной и мышечной ткани;
- резкие перепады температур – также частые причины, вызывающие спазм, например, быстрое погружение в холодную воду без предварительной подготовки;
- заболевания центральной нервной системы;
- отравления медикаментами и ядами;
- миопатии;
- сахарный диабет и другие оклюзионные заболевания сосудов – при этих заболеваниях нарушается кровоснабжение икроножных мышц, что провоцирует их спазм;
- воспаление седалищного нерва – возникает при таких болезнях позвоночника, как протрузия и межпозвоночная грыжа, остеохондроз и спондилез позвоночника, а также смещение позвонков. Они приводят к ущемлению корешков, которые формируют седалищный нерв, вызывают воспаление и как один из симптомов – спазм икроножных мышц; эти причины часто вызывают спазм или отдельные подергивания икроножных мышц с нарушением чувствительности, онемением пальцев ног и ослаблением рефлексов.
Также спазм икроножных мышц может появляться без причины, во время сна, при смене положения тела.
Лечение спазма икроножных мышц
Лечение должно проводиться только после того, как будут выяснены основные причины, ведь спазм может быть сигналом развития серьезных болезней. Для диагностики проводятся различные исследования, в том числе биохимические и инструментальные.
Проводится лечение заболеваний, которые привели к потере жидкости, а также проводится коррекция электролитов крови. В таких ситуациях этих мероприятий достаточно для того, чтобы устранить спазм, ведь убирается основная причина.
Проводится противовоспалительная терапия при миозите и воспалении ахиллового сухожилия, часто показано применение миорелаксантов. Проводится массаж икроножных мышц, используются физиотерапевтические процедуры. Электротерапия с помощью расслабляющих токов позволяет отлично снимать спазм и обезболивать. Высокотоновая терапия не только устраняет спазм, но и имеет благоприятное влияние на общий метаболизм.
В медицинском центре "Меднеан" проводится лечение межпозвонковой грыжи и других заболеваний позвоночника, когда они являются причинами спазма, а также симптоматическое лечение, направленное на расслабление мышц, усиление кровоснабжения и обезболивания. Для этого проводится ударно-волновая терапия в области голени, используются расслабляющие токи, лазеротерапия, магнитотерапия, ультразвуковая терапия. Мануальная терапия является методикой, позволяющей устранить спазм икроножных мышц сразу после применения за счет освобождения нервных корешков в поясничном отделе, а также после определенных манипуляций на мышцах голени.
Стоит сказать, что вовремя начатое лечение является залогом быстрого выздоровления и предупреждения осложнений. В случаях, когда лечение проводится самостоятельно без квалифицированной помощи, болезнь прогрессирует с развитием атрофии мышц, мышечной слабости, вплоть до возникновения парезов и параличей.
Всем известно, что профилактика всегда лучше, чем лечение, поэтому активный образ жизни, рациональный режим нагрузок и своевременное лечение заболеваний позвоночника являются факторами, предупреждающими возникновение спазма, то есть, одной из причин, при которой болят ноги.
Читайте также:


