Лигаментит дельтовидной связки голеностопного сустава лечение
Лигаментит — воспаление связок — плотных образований из соединительной ткани, скрепляющих между собой кости скелета. В зависимости от локализации различают лигаментит:
- коленного сустава;
- голеностопного сустава;
- межостистый;
- стенозирующий лигаментит.

Заболевание сопровождается болезненными ощущениями, которые заметно снижают качество жизни и работоспособность.
Основная причина лигаментита — травмы различной степени тяжести. Травмирование может быть связано с чрезмерной физической нагрузкой на сустав, малой подвижностью или усиленными спортивными тренировками, излишней массой тела.
Кроме того, болезнь может являться осложнением инфекций, поражающих суставы, таких как бруцеллез, лептоспироз и другие. Причиной повторяющихся воспалений могут быть генетически обусловленные анатомические особенности строения связочного аппарата или возрастные изменения в нем.
Лигаментит может трансформироваться в лигаментоз — дистрофический процесс в точке крепления связок к кости, который сопровождается замещением волокон соединительной ткани хрящевыми с их последующим окостенением.

Основные методы диагностики лигаментита — узи и МРТ. Для дифференциальной диагностики применяют рентгенографию.
В зависимости от того, какие суставы повреждены, различают разновидности заболевания. Чаще всего страдают колени, стопы, позвоночник, кисти рук.
Лигаментиты колена
Коленный сустав формируют бедренная, большеберцовая кость и надколенник. Кости соединяет между собой и фиксирует связочный аппарат, который включает в себя такие элементы:
- коллатеральные (боковые) связки — большеберцовая и малоберцовая;
- задние связки — подколенная, дугообразная, медиальная, латеральная и собственная связка надколенника;
- внутрисуставные — крестообразные, а также поперечная связка колена, соединяющая мениски.
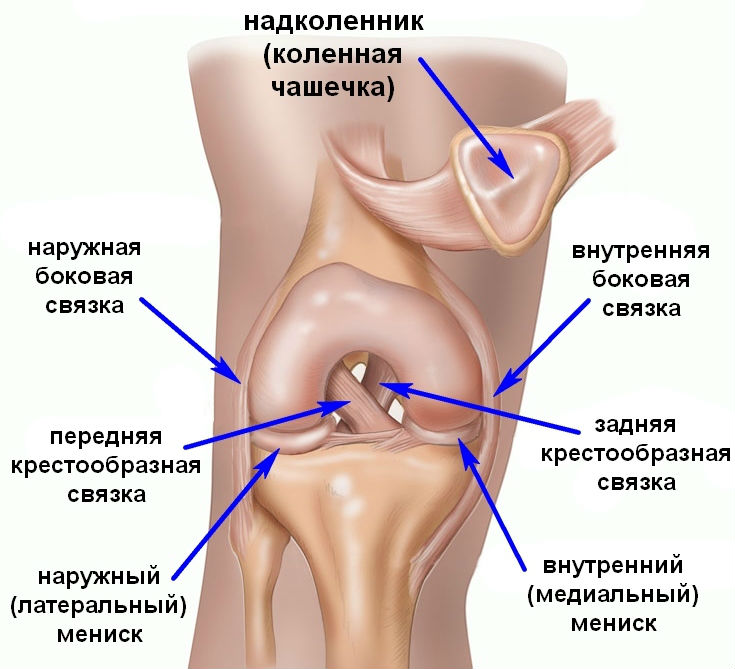
Любой из элементов коленного сустава может быть поражен лигаментитом. Заболевание часто сопровождается подкожными кровоизлияниями с образованием гематом. Посттравматический лигаментит нередко развивается в результате скопления крови в области связочного аппарата. Воспаление коленных соединяющих элементов часто носит хронический характер. Случаи острой формы регистрируют значительно реже и обычно они связаны с определенными инфекционными заболеваниями.
Воспаление боковых связок коленного сустава часто регистрируется у молодых людей, ведущих активный образ жизни, профессиональных спортсменов. Самый распространенный — лигаментит внутренней боковой связки коленного сустава. Травмы становятся причиной частичного разрыва соединительных волокон, из которых состоят связки. Случается и полный разрыв. Повреждение одной из боковых связок коленного сустава часто сопровождается воспалением второй, так как нагрузка на нее возрастает.

Диагноз ставится на основании результатов узи. Если в норме эти элементы связочного аппарата имеют однородную и гладкую структуру, тонкие и ровные, то в случае повреждения они утолщаются, отекают, можно наблюдать участки надрывов. При сильных повреждениях волокна в проекции воспаленной боковой связки теряют четкие контуры, эхогенность их снижена, структура неоднородная, четко видна только одна точка крепления к кости, удаленная от участка надрыва.
При хроническом лигаментите толщина соединительных волокон может оставаться нормальной, они уплотняются, вокруг может собираться экссудат. Чаще всего повреждение локализуется у мыщелка головки бедренной кости. По истечении 2 недель волокна боковых связок коленного сустава просматриваются лучше.
Нередко регистрируют случаи лигаментита крестообразных и коллатеральных связок колена — малоберцовой и большеберцовой. Чаще страдает медиальная малоберцовая связка, расположенная на внутренней поверхности коленного сустава, где и локализуется боль. В результате воспаления крестообразных и коллатеральных связок в области повреждения наблюдаются такие симптомы, как отечность и нарушение стабильности коленного сустава.

Лигаментит собственной связки надколенника, который часто ошибочно называют тендинитом, — частая проблема спортсменов, чей вид спорта предполагает большую нагрузку на коленную чашечку. Это велогонки, командные виды спорта с мячом, теннис и другие. Прыжки, бег с ускорением и другие виды эксцентрической нагрузки часто становятся причиной микротравм и перегрузки сустава.
С возрастом риск развития воспаления собственной связки надколенника, в том числе и хронического, увеличивается, так как в результате продолжительных тренировок появляется синдром перегруженности, увеличивается количество растяжений и других повреждений, развиваются дистрофические процессы в хрящевой ткани сустава, ухудшается микроциркуляция крови.

Повреждение собственной связки надколенника сопровождают следующие симптомы:
- Боль, локализованная в области вершины коленной чашечки или бугристой поверхности большеберцовой кости, которая возникает как в покое, так и во время физической активности, а также при пальпации этой области.
- Скованность движения, напряжение или расслабление мышц-разгибателей.
- На узи можно увидеть изменения, подобные тем, что наблюдаются при поражении боковых связок коленного сустава.
Лечение воспаления коленных связок начинается с обеспечения полного покоя для больной ноги. Особенно это касается острой формы заболевания.
Воспаление связок стопы и голеностопного сустава
Голеностоп — это блоковидное, одноосное сочленение дистальных концов берцовых костей и блока таранной кости. Его фиксацию обеспечивают коллатеральные (боковые) связки голеностопного сустава, которые формируют группы:
- Латеральная (наружная) группа состоит из передней и задней таранно-малоберцовой связки и пяточной малоберцовой связки. В большинстве случаев травмируются именно они.
- Внутренняя (медиальная) группа состоит из дельтовидной связки голеностопного сустава треугольной формы, переднего и заднего таранно-большеберцовых пучков.

Кроме того, в связочный аппарат голеностопа входят элементы, соединяющие между собой берцовые кости. Воспалиться может любой элемент связочного аппарата, высокая частота его повреждений обусловлена прямохождением. В зависимости от того, какая именно группа сочленений воспалена, боли могут быть локализованы сбоку стопы, в подъеме, подошве или в области голеностопа. Латеральные боли сопровождают воспаление передней или задней таранно-малоберцовой связки, медиальные — дельтовидной связки голеностопного сустава.
Болевые ощущения могут сопровождать движение или проявляться в подвешенном состоянии. Какой именно элемент поражен, можно обнаружить на узи: поврежденные соединительные волокна будут отечными, утолщенными и неоднородными по своей структуре.
Подошвенный лигаментит, который называют плантарным, — это воспаление сочленения, проходящего посередине, от пяточной кости до фаланг пальцев.
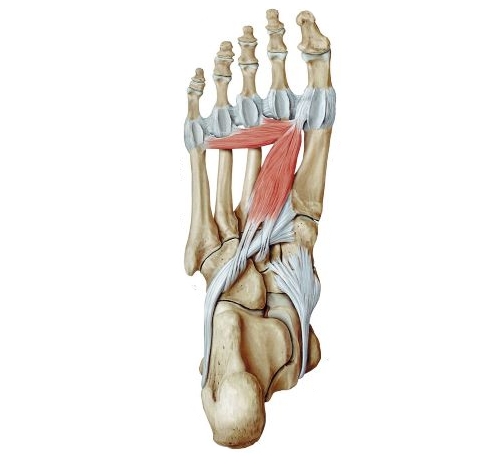
Подошвенный лигаментит сопровождается болью в своде стопы при ходьбе и стоянии, отечностью, иногда — онемением нижней части ноги. Болезнь часто беспокоит тех, кто много времени проводит на ногах: спортсменов, продавцов. Причиной воспаления может стать неудобная обувь и анатомические особенности строения свода стопы.
Подошвенный лигаментит часто путают с плантарным фасциитом, при котором воспаляется подошвенная фасция и формируется пяточная шпора. Симптомы у этих заболеваний схожи, а дифференциальный диагноз ставят на основании наличия пяточной шпоры, которую можно увидеть на рентгеновском снимке.

Межостистый лигаментит
Межостистые связки позвоночника соединяют остистые отростки 2 соседних позвонков. Самые объемные соединительные образования находятся в поясничном отделе, наименее развитые — в шейном отделе позвоночника. Чаще всего регистрируют воспаление связок поясничных позвонков.

Стенозирующий лигаментит
Различают такие виды этого заболевания:
- воспаление кольцевидного сочленения пальца (болезнь Нотта, щелкающий палец);
- воспаление ладонных и поперечных связок запястья (синдром запястного канала).
При стенозирующем лигаментите кольцевой связки кисти один из пальцев руки (чаще это большой или указательный палец) на ранней стадии при сгибании издает щелкающий звук, а затем фиксируется в согнутом положении. Обычно воспаление связки сопровождает тендинит сухожилия одного из пальцевых сгибателей. Болезнь сопровождается болью в области поражения, а со временем распространяется на всю кисть. В процесс часто вовлекаются межфаланговые соединения.

При стенозирующем лигаментите ладонных и поперечных связок происходит отек и утолщение волокон. Это становится причиной сдавливания срединного нерва под поперечной связкой — развивается синдром запястного канала (тоннельный синдром). Заболевание сопровождается сильной болью и онемением пальцев рук. Тоннельным синдромом чаще страдают женщины, кроме того, люди определенных профессий, чья работа связана с функциональной перегрузкой пальцев и кисти рук.
Могут воспаляться и другие элементы связочного аппарата кисти.
Необходимая терапия
Лечение заболевания начинается с устранения причины его появления и направлено на устранение симптомов, снятие воспаления и восстановление утраченных функций.

Консервативное лечение включает в себя иммобилизацию на срок не менее 2 недель и инъекции в область поражения гидрокортизона или других глюкокортикостероидов, способствующих снятию болевого синдрома, затуханию воспалительного процесса и ускорению регенерации тканей. В настоящее время для лечения лигаментита применяют тканевые препараты, в частности обогащенную тромбоцитами плазму крови человека.
После снятия воспаления назначают физиопроцедуры:
- озокеритотерапию;
- парафиновые и грязевые аппликации.
Массаж в этом случае противопоказан.
Для наружного применения назначают мази, содержащие нестероидные противовоспалительные препараты.
Применяется для лечения лигаментитов и остеопатия. Остеопатия — одно из направлений мануальной терапии, которое занимается устранением такой причины болезни, как нарушение структурно-анатомического отношения между частями тела — остеопатической дисфункции.
В редких случаях возникает необходимость в лигаментотомии — хирургическом рассечении связки. После процедуры в большинстве случаев возможно полное восстановление функций сустава.
Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Лигаментит голеностопного сустава – заболевание, связанное с поражением связок и сухожилий. Эти ткани испытывают серьезные перегрузки в процессе ходьбы и бега. Они обеспечивают стабильность положения всех костей в суставной капсуле. Поэтому при нарушении целостности сухожильного и связочного волокна высока вероятность быстрого разрушения сустава.
Чаще всего лигаментит голеностопа развивается у женщин, в возрасте старше 35 лет, имеющих избыточную массу тела, но при этом не отказывающихся от ношения обуви на высоком каблуке. Сочетание лишнего веса и неправильного положения стопы приводит к тому, что связки голеностопа постоянно подвергаются травматическому воздействию. В их толще происходит разрыв микроскопических волокон. В этих точках начинается процесс воспаления и образования рубцовых деформацией. Постепенно площадь деформации увеличивается, что ухудшает физиологические свойства связочной ткани и провоцирует частые воспаления. Появляются клинические симптомы хронического лигаментита.
Лигаментит связок голеностопного сустава опасен тем, что постепенно происходит полное разрушение связочной и сухожильной ткани. Могут возникнуть серьезные осложнения, такие как расхождение головок большеберцовой и малоберцовой костей, смещение таранной и пяточной кости, растяжение суставной капсулы голеностопа, деформирующий остеоартроз, разрыв связочного и сухожильного аппарата.
Лечение целесообразно проводить на ранних стадиях. В запущенных случаях показана хирургическая операция, в ходе которой выполняется реконструкция поврежденного связочного или сухожильного волокна. Поэтому обратите внимание на описанные в данной статье клинические признаки. Если они присутствуют у вас или у ваших близких людей, то срочно обратитесь на прием к ортопеду. Доктор проведет осмотр, поставит диагноз и назначит эффективное консервативное лечение.
В Москве можно записаться на бесплатный прием к ортопеду в нашей клинике мануальной терапии прямо сейчас. Заполните форму записи к врачу, расположенную внизу страницы. С вами свяжется администратор и согласует удобное для визита время. Первичная консультация для всех пациентов предоставляется совершенно бесплатно.
Основные причины лигаментита голеностопа
В молодом и пожилом возрасте одинаково часто диагностируется посттравматический лигаментита голеностопного сустава, который может быть спровоцирован:
- переломами большеберцовой и малоберцовой костей;
- трещинами таранной и пяточной кости;
- растяжениями и разрывами связочного и сухожильного аппарата;
- проникающими ранениями окружающих сустав мягких тканей;
- рубцовыми посттравматическими деформациями;
- анкилозом и контрактурой, развившимися на фоне длительной иммобилизации конечности.
В среднем возрасте на первый план выходят дегенеративные дистрофические изменения в суставных тканях. Они могут быть спровоцированы негативным действием следующих причин:
- патологии сосудистого русла, такие как варикозное расширение вен нижних конечностей, атеросклероз, диабетическая ангиопатия, облитерирующий эндартериит и т.д.;
- нарушения процесса иннервации тканей на фоне туннельных синдромов, пояснично-крестцового остеохондроза, отягощенного радикулитом и корешковым синдромом, поражение дуральных оболочек спинного мозга и т.д.;
- нарушение микроциркуляции крови и лимфатической жидкости в очаге поражения;
- замедление процесса диффузного питания хрящевой, связочной и сухожильной ткани;
- ревматоидные патологии, такие как суставная форма болезни Бехтерева, системная красная волчанка, ревматический полиартрит и т.д.;
- подагра и подагрический артрит голеностопного сустава.
Помимо этого у женщин часто спусковым механизм начала развития хронического лигаментита голеностопа становится период вынашивания беременности. В это время в организме происходят многочисленные изменения. В том числе меняется гормональный фон, который способен подготовить родовые пути за счет размягчения хрящевых тканей. Соответственно, на все синовиальные хрящевые оболочки в суставах также оказывается негативное размягчающее воздействие. Именно по этой причине врачи советуют беременным женщинам носить только удобную обувь на низком каблуке. Это позволяет хотя бы немного защищать хрящевые, связочные и сухожильные ткани от разрушения. Если женщина не прислушивается к рекомендациям врачей, то она рискует получить серьезные патологии всех крупных суставов нижних конечностей.
Предрасполагающие факторы риска развития лигаментита голеностопного сустава включают в себя:
- избыточную массу тела, которая усиливает амортизационную и механическую нагрузку на все суставы;
- ведение малоподвижного сидячего образа жизни без регулярных и достаточных физических нагрузок, оказываемых на нижние конечности;
- курение и употребление алкогольных напитков – негативно влияет на состояние мелких кровеносных сосудов и ухудшает трофику тканей дистальных частей тела;
- нерациональное питание, в котором могут отсутствовать важные нутриенты, микроэлементы и витамины;
- тяжелый физический труд, связанный с длительным нахождением на ногах, подъемом и переносом тяжестей;
- эндокринные патологии, такие как сахарный диабет, гипотиреоз, гипертиреоз и т.д.;
- неправильный выбор обуви для занятий спортом и повседневной носки.
Не исключено нарушение внутриутробного развития связочной, хрящевой и сухожильной ткани. Первые признаки дисплазии возникают в течение первых 3-х лет жизни. Полноценное заболевание может сформироваться к достижению возраста 18 – 25 лет.
Клинические признаки лигаментита голеностопа
Лигаментит голеностопа клинически проявляется только в периоды обострений. Чаще всего заболевание протекает в хронической рецидивирующей и медленно прогрессирующей форме. Первые признаки неблагополучия появляются внезапно. Область голеностопа опухает. Кожные покровы краснеют. Пальпация затруднена и болезненна. Наступать на ногу становится больно. Все эти признаки указывают на острое воспаление мягких тканей в области голеностопного сустава. В ряде случаев может страдать общее самочувствие, повышаться температура тела.
Постепенно эти симптомы стихают даже без проведения лечения. Заболевание переходит в подострую, а затем в хроническую фазу своего течения. Постепенно происходит рубцовая поствоспалительная деформация связочного и сухожильного волокна. На фоне этого возникают характерные клинические симптомы хронического лигаментита голеностопа:
- боль тупого или разламывающего характера, значительно усиливающаяся после любой физической нагрузки;
- посторонние звуки во время ходьбы, это может быть хруст, щелчки, трение, крепитация и т.д.;
- нарушение постановки стопы (стараясь разгрузить пораженные связки и сухожилия, пациент начинает ставить ногу при ходьбе на внутренний или наружный край стопы, тем самым провоцируя развитие плоскостопия или косолапости);
- снижением амплитуды подвижности в суставе, постепенное развитие анкилоза и контрактуры;
- изменение походки, легкая хромота;
- повышенная утомляемость икроножных мышц;
- ощущение скованности в пораженном суставе после длительного периода покоя (ночной сон, работа в статичном положении и т.д.).
Для диагностики лигаментита голеностопного сустава необходимо обратиться на прием к ортопеду. Доктор уже в ходе первичного осмотра сможет поставить предварительный диагноз. При пальпации он сможет определить, какие связки и сухожилия подвергаются постоянному воспалению и последующему рубцеванию. Для постановки точного диагноза потребуется сделать ряд лабораторных исследований:
- рентгенографический снимок голеностопного сустава позволяет исключить вероятность нарушения целостности костной ткани (пяточная шпора, деформирующий остеоартроз голеностопного сустава, развитие остеофитов, переломы и трещины);
- УЗИ мягких тканей для исключения новообразований в очаге поражения;
- УЗДГ кровеносных и лимфатических сосудов нижних конечностей для исключения соответствующих патологий;
- МРТ для визуализации состояния связочного и сухожильного аппарата;
- артроскопия показана в том случае, если при пункции голеностопного сустава получена кровь и предположительно потребуется проведение операции для восстановления целостности поврежденных суставных тканей;
- биохимический анализ крови с целью исключения ревматоидных поражений, подагры и ряда других системных патологий;
- общий клинический анализ крови.
После проведения всех обследований врач ставит точный диагноз и разрабатывает индивидуальный курс лечения. Он будет направлен на то, чтобы полностью восстановить целостность поврежденных связок и сухожилий.
Лечение лигаментита голеностопного сустава
На начальных стадиях лечение лигаментита голеностопного сустава проводится в домашних условиях консервативными методами. Применяется физиотерапия, нестероидные противовоспалительные препараты, сосудорасширяющие лекарства, массаж и т.д. Пациенту в острой стадии назначается физический покой для поражённой конечности. Но спустя 5-7 дней необходимо начинать активную реабилитацию с помощью индивидуально разработанного комплекса лечебной гимнастики или кинезиотерапии.
Оптимальные результаты дает применение мануальной терапии в сочетании с аппаратным воздействием. В нашей клинике для лечения лигаментита голеностопа используются следующие виды воздействия:
- остеопатия – позволяет восстановить нарушенную микроциркуляцию крови и лимфатической жидкости в очаге поражения, усилить клеточное питание тканей;
- массаж – обеспечивает эластичность мягких тканей, запускает обменные процессы в них, способствует выведению накопленных метаболитов и токсинов;
- кинезиотерапия и лечебная гимнастика улучшают состояние мышц, связок и сухожилий, регенерируют их, улучшают диффузное питание;
- физиотерапия ускоряет все обменные процессы на клеточном уровне;
- рефлексотерапия запускает процессы регенерации тканей за счет задействования скрытых резервов человеческого тела;
- лазерное воздействия ускоряет процесс восстановления физиологического состояния всех поврежденных тканей.
Курс лечения лигаментита голеностопного сустава всегда разрабатывается индивидуально для каждого пациента. Врач учитывает общее состояние больного, наличие сопутствующих ортопедических патологий. В ходе первичной бесплатной консультации даются исчерпывающие индивидуальные рекомендации по устранению дальнейшего действия патогенных факторов влияния. Если воплотить в жизнь все рекомендации врача, то можно остановить дальнейшее разрушение связочного и сухожильного аппарата голеностопа.
Если вам требуется безопасное и эффективное лечение лигаментита голеностопа, то рекомендуем не терять времени. Запишитесь на бесплатный прием к ортопеду в нашей клинике мануальной терапии прямо сейчас. Заполните форму записи, расположенную далее на странице.
Лигаментит стопы и голеностопного сустава – это патологическое состояние, при котором возникает воспаление связок и сухожилий нижних конечностей указанных отделов ноги. Среди причин наибольшее значение имеют травмы этих отделов опорно-двигательного аппарата. Данная патология одинаково часто возникает как у мужчин, так и у женщин. По возрастному составу среди пациентов с лигаментитом преобладают люди старше 40 лет.
Опасность заболевания связана с тем, что, если пациент не получает необходимого лечения, происходит постепенное замещение соединительной ткани связок хрящом. Это необратимый дегенеративный процесс, который приводит к снижению функциональных возможностей связочного аппарата и уменьшению подвижности суставов нижних конечностей. В данной статье мы рассмотрим основные причины, симптомы и методы лечения лигаментита стопы.
Причины заболевания
В настоящее время не установлена точная причина развития данной патологии. У взрослых пациентов она чаще возникает как следствие длительных статичных нагрузок. Поэтому лигаментит часто диагностируют у пациентов, которые в течение жизни занимались преимущественно физическими трудом. У подростков и детей заболевание чаще связано с травмой, патологией эндокринной системы, хроническим воспалением.
Кроме факторов, которые могут стать непосредственныхой причин (травматизация стопы в той или иной форме),ой лигаментита, развитию лигаментита болезни способствуют и другие состояния, например:
- сахарный диабет, развивающийся в молодом и пожилом возрасте. Он приводит к нарушению деятельности организма в целом, в том числе изменяется метаболизм в соединительной ткани. Поэтому коррекцию этого состояния необходимо проводить своевременно и достаточно эффективными препаратами;
- ревматоидный артрит и подагра – при тяжелом течении этих патологий воспалительный процесс может переходить на окружающие сустав ткани, в том числе и на связки, сухожилия;
- беременность – само по себе это состояние не способствует развитию воспаления связок. Привести к этому может повышенная нагрузка на нижние конечности в третьем триместре;
- другие заболевания – нарушение функции щитовидной железы, патология сердечно-сосудистой системы.
Среди всех названных причин развитию поражения связок стопы у мужчин способствует подагра. Это воспалительное заболевание, связанное с нарушением обмена веществ. Характерным его проявлением является воспаление первого плюснефалангового сустава, который расположен в большом пальце стопы. Если пациент не получает должного лечения, или воспалительный процесс отличается высокой активностью, высока вероятность поражения сухожилий мышц и связок стопы.
Симптомы лигаментита
Как правило, проявления воспаления связок и сухожилий неспецифичны, они могут быть связаны и схожи с симптомами других заболеваний опорно-двигательного аппарата.
Пациенты с лигаментитом обычно предъявляют следующие жалобы на:
При длительном течении болезни, когда начинается дегенерация соединительной ткани, велика вероятность развития контрактуры. Это состояние напоминает стойкий спазм мышц и проявляется невозможностью согнуть или разогнуть конечность стопу или палец ви пораженном суставе.
В течении патологического процесса выделяют три стадии, которые определяют выраженность клинических проявлений:
- острая;
- подострая;
- хроническая.
При несвоевременном начале леченияи процесс может стихнуть самостоятельно, но перейти в хроническую стадию. В этом случае пациент будет отмечать чередование периодов полного здоровья (ремиссии) с обострениями, когда снова появляются все симптомы болезни. При этом происходит постепенное ухудшение состояния больного, так как каждое обострение усиливает дегенеративные явления в соединительной ткани. Такую форму патологии вылечить практически невозможно. Терапия обычно направлена на предотвращение рецидивов болезни, замедление разрушения связок и сухожилий.
Диагностика
Заподозрить наличие лигаментита можно по наличию перечисленных выше клинических проявлений заболевания в сочетании с присутствием факторовами риска.
Для подтверждения патологии необходимо провести ряд диагностических процедур:
- Рентгенографию пораженного участка. Она дает возможность визуально оценить состояние суставов, костей, определить их деформацию и наличие деформаций и различных отложений в них солей.
- Другие визуализирующие методы исследования, например, МРТ или УЗИ,. Они используются для того, чтобы определить состояние мягких тканей, окружающих сустав. По данным этих методов можно достоверно определить наличие отека и воспаления в связках и сухожилиях. Этого достаточно для постановки диагноза. Более точным является МРТ, однако ультразвуковое исследование играет важную роль благодаря низкой стоимости и скорости выполнения.
- Методы лабораторной диагностики. Их назначают для того, чтобы определить причину воспаления связок. Благодаря таким диагностическим процедурам анализам можно выявить наличие инфекционного процесса в организме, эндокринологические нарушения (диабет) и другие состояния, которые могут стать причиной лигаментита стопы (подагры, ревматоидного артрита и др.).
Диагностикой данной патологии занимается врач-ортопед или травматолог. Однако большинство пациентов сначала обращаются за помощью к терапевтам. Эти специалисты могут выявить наличие сопутствующих заболеваний, которые привели к развитию лигаментита, а также направить пациента к узким специалистам.
Лечение
Терапия лигаментита может проводиться с использованием различных методик. Они подбираются каждому пациенту индивидуально в зависимости от его состояния, возраста, стадии болезни и др. Немаловажную роль в лечении заболевания играет борьба с его причиной. Например, если у человека развился лигаментит на фоне сахарного диабета, необходимо сначала уменьшить уровень глюкозы в крови. Только после этого можно начинать лечение воспаления связок.
Независимо от локализации и причины болезни все терапевтические лечебные мероприятия можно разделить на три группы:
- консервативные – основаны на использовании медикаментозных средств. Они наиболее эффективны на ранних стадиях болезни, когда нет стойких нарушений структуры соединительной ткани в суставах стопы. Для этого применяются препараты группы нестероидных противовоспалительных средств, например, Ибупрофен, Кеторолак и др. При их неэффективности используются глюкокортикостероиды, которые обладают большей противовоспалительной активностью, но могут привести к развитию тяжелых нежелательных эффектов. Схема приема лекарств определяется стадией болезни и выраженностью симптомов, лечение проводится в стационаре или на дому;
- физиотерапевтические – обычно эти методы используют как дополнение к основной медикаментозной терапии. Они включают в себя К ним относятся прием ванн с лечебными средствами, компрессы, грязевые аппликации, электро- и фонофорез, лечение ультразвуком. При выраженном болевом синдроме возможно применение лазерных методовотерапии. При этом нельзя ограничивать подвижность больного сустава. , при достаточной Двигательная активность и улучшается кровоток в этой области, что способствует более быстрому восстановлению;
- хирургические методы. В настоящее время данные способы лечения лигаментита применяются, когда предыдущие не дали положительного результата., Развилистые стойкие изменения в строении связок и сухожилий стопы, имеются постоянно беспокоящие пациента симптомы требует оперативного вмешательства. Восстановительный период после оперативного вмешательства длится месяц. По прошествии этого времени человек считается полностью выздоровевшим. Лигаментит стопы можно лечить при помощи хирургических методов амбулаторно, то есть без необходимости госпитализации и нахождения в стационаре.
Если пациент не обращается своевременно за медицинской помощью, возможно развитие осложнений заболевания. Заключаются они в снижении подвижности в суставах стопы, что приводит к затруднениям при ходьбе. Лечение таких состояний более сложное, оно всегда требует применения хирургических методов.
Из физиотерапевтических способов лечения лигаментита стопы больным противопоказан массаж пораженной области. Это связано с тем, что излишнее раздражение тканей может привести к усилению воспалительных процессов, а также стать причиной нарушения строения связок и сухожилий.
Лечение в домашних условиях
Самостоятельно данную патологию лечить не рекомендуется, так как это может спровоцировать дальнейшее ухудшение состояния и нарушение функционирования опорно-двигательного аппарата. В домашних условиях можно по рекомендации доктора применять медикаментозные средства, народные методы и лечебную гимнастику.
Что касается народных средств, то при лигаментите левого или правого голеностопного сустава их можно применять только на ранних стадиях, сочетая с приемом медикаментов. При этом сначала необходимо проконсультироваться с лечащим врачом, который сможет оценить безопасность и целесообразность такой схемы лечения.
Профилактика
Строение стоп отличается большой сложностью. При этом в течение жизни они испытывают немалые физические нагрузки. При нарушении функционирования этой части опорно-двигательного аппарата значительно ухудшается качество жизни, возникает дискомфорт при ходьбе. Поэтому необходимо уделять достаточно внимания профилактике лигаментита и других воспалительных заболеваний.
Для предотвращения развития таких состояний нужно:
- придерживаться активного образа жизни;
- внимательно относиться к своему здоровью. При наличии тяжелых патологий своевременно начинать лечение, соблюдать все рекомендации специалистов;
- избегать повреждения суставов и сухожилий стопы, соблюдать правила безопасности при занятиях спортом;
- если травмы избежать не удалось, то нужно как можно быстрее обратиться в травмпункт и провести лечебные мероприятия.
Лигаментит – это заболевание, которое может привести к существенному нарушению функционирования стопы. Но благодаря своевременному выявлению и началу лечения можно легко предотвратить развитие осложнения и утрату подвижности суставов.
Читайте также:


