Лфк при миопатии нижних конечностей

Мышцы позволяют нам двигаться, стоять и совершать объем движений, необходимый нам для повседневной жизни. Каждая мышца состоит из волокон, но тип и количествоволокон варьируется в зависимости от работы, которую совершает мышца. Например, мышцы, которые мы используем когда стоим, отличаются от тех, которые задействованы при быстрой работе пальцев. Мышцы прикреплены к костям посредствомспециально приспособленных частей мышц, называемых сухожилиями. Мышцы и сухожилия обычно очень эластичны, позволяя совершать действия через сокращение и удлинение. Обычно, когда одна мышца сокращается (или укорачивается), противоположная мышца удлиняется. При мышечной дистрофии Дюшенна, мышечные волокна повреждены и заменены фиброзной и/или жировой тканью, заставляющей мышцу слабеть. Скорость, с которой это происходит, может варьироваться между детьми с одинаковым состоянием. Некоторые мышцы могут быть поражены раньше других и, если одна мышца слабеет раньше другой, это может нарушить нормальный мышечный баланс и привести к контрактурам.
КОНТРАКТУРЫ
Когда мышцы не работают или становятся слабыми, они теряют свою эластичность, а следом за ними сухожилия и связки (ткани вокруг сустава, соединяющие кости и управляющие объемом движений). Сустав становится жестким и напряженным, обычно в одномположении больше, чем в другом. Когда сустав фиксируется в одном положении, это называется контрактурой, что впоследствии может привести к деформации.
Как можно скорее после установления диагноза, посоветуйтесь с физиотерапевтом о возможном лечении по предотвращению контрактур. Примите меры прежде, чем возникнет уплотнение или очевидная деформация в суставе.
Наиболее распространенные контрактуры на ранних стадиях дистрофии Дюшенна возникают в области голеностопных и тазобедренных суставов.
Частично это вызвано хождением ребенка на носочках.
На более поздних стадиях дети больше времени проводят в положении сидя, что увеличивает тенденцию к развитию голеностопных, коленных и тазобедренных контрактур.
ПРИСПОСАБЛИВАЯСЬ К ИЗМЕНЕНИЯМ
Поскольку ребенок с дистрофией Дюшенна проходит разные стадии развития болезни, физиотерапия также должна претерпевать изменения в соответствии с этими стадиями.
На ранних стадиях ребенок будет наслаждаться приобретением моторных навыков (движения, при которых задействованы большие мышцы тела), таких как ползанье, езда на велосипеде, ходьба, возможно бег и прыжки. Все эти действия положительно влияют на развитие ребенка, но некоторые из них должны быть приспособлены для ребенка, поскольку он быстро утомляется и теряет силу. Со временем навыки ребенка и силовые возможности сбалансируются. На этой стадии развития важно поощрять те действия ребенка, которые не приводят его к излишней утомляемости.
Родители и сиделки могут рассмотреть программу физиотерапии, включающую в себя:
- регулярные растяжки – самостоятельные и /или под руководством также полезны, как и пассивные, для групп мышц, которые напряжены (ахиллово сухожильные, бицепсы бедра и подвздошно-берцового тракта);
- плавание и гидротерапия;
- ношение отрезов ночью для замедления контрактур голеностопных суставов.
На более поздних стадиях наблюдается утрата некоторых функций.Хотя ребенок и продолжает ходить, но для прогулок (особенно на длинные дистанции) может потребоваться использование инвалидной коляски. Также это может быть электрическая коляска или ходунки. Любое оборудование должно быть оценено профессионалом перед показанием для использования ребенку.
Руки также будут слабеть, но любая ежедневная подвижность для них должна быть поощрена.
Программа физиотерапии на этом этапе может включать в себя:
- пассивные растяжки (ахиллово сухожильные, бицепсы бедра и подвздошно-берцового тракта, мышцы сгибатели бедра), также могут быть рекомендованы некоторые самостоятельные растяжки;
- растяжки для мышц верхних конечностей;
- ношение отрезов ночью;
- правильное положение лежа и другие удобные позиции
![]()
ЛЕЧЕБНАЯ ФИЗКУЛЬТУРА ПРИ ПРОГРЕССИРУЮЩЕЙ МЫШЕЧНОЙ ДИСТРОФИИ: АКТИВНЫЕ УПРАЖНЕНИЯ

Упражнения с сопротивлением (толкание неподвижного объекта) полезны для поддержания силы и подвижности. При мышечной дистрофии особенно ранимы мышцы, контролирующие бедра, коленные суставы, плечи и туловище, поэтому здесь описаны только простые упражнения на эти группы мышц.
Нет необходимости делать все данные упражнения сразу, некоторые из них могут оказаться слишком трудными для части пациентов. В выборе упражнения решающим критерием является общее самочувствие больного, но в целом лучше, если нагрузки будут максимальными.
1. И.п.—сидя на жестком стуле или краю кровати, держась за край. Поднять стопы вверх, одновременно выпрямляя коленные суставы (как при ударе ногой). Внимание! Очень важно выпрямлять ноги в коленных суставах как можно прямее, при этом пациент не должен падать на спину. Для усложнения этого упражнения можно удерживать ногу в выпрямленном положении, считая до 10. Повторить 20 раз с отдыхом 30 с между каждой попыткой. После усвоения этого упражнения можно повторить то же с сопротивлением. Сопротивление оказывается инструктором мануально или небольшим мешочком песка, постепенно увеличивая вес от 0,3 до 2 кг. Нельзя использовать вес или сопротивление, если нога в коленном суставе не может быть произвольно выпрямлена.
2. И.п.—лежа на боку (можно подложить жесткий валик под спину). Поднять ногу вверх и немного кзади. Повторить 10 раз. Для усложнения упражнения можно удерживать ногу в приподнятом положении в течение 5 с. Затем больной переворачивается и повторяет упражнение 10 раз для другой ноги. Дыхание произвольное.
3. И.п.— лежа на животе: а) поочередное поднимание ног, выпрямленных в коленных суставах. Повторить 10 раз для каждой ноги. Дыхание произвольное, б) поочередное поднимание рук назад за спину вдоль тела. Повторить 10 раз каждой рукой. Дыхание произвольное.
4. И.п.— лежа на спине. Попытаться сесть без помощи рук (они должны быть скрещены на груди). Подбородок прижать к груди. Повторять до 5 раз. При попытке подъема — вдох, и.п. — выдох. Это трудное упражнение, можно применять модификации: а) инструктор поддерживает руки и ноги, не поднимая пациента; б) упражнение можно начинать из и.п. — полулежа, подложив валики под плечи и голову.
5. И.п.—сидя на полу или на жесткой поверхности. Можно подложить под руки валики. Отталкиваясь от пола на выпрямленных руках, пытаться приподнять таз над полом, 3-5 раз, дыхание произвольное.
Основные растягивающие упражнения
Упражнения, описанные ранее, способствуют пассивному растяжению групп мышц, выполняющих движения в нижних конечностях. Однако при различных двигательных действиях (вставание с койки, со стула, ходьба и др.) происходит содружественное включение в работу мышц, сокращающихся одновременно. Эти движения часто включают вращающий, скручивающий момент, следовательно, эти упражнения должны быть включены в комплекс лечебной гимнастики.
Упражнения для нижних и верхних конечностей должны выполняться с таким сопротивлением, чтобы пациент мог выполнить данный двигательный акт полностью.
1. И.п.—лежа на спине. Поочередно поднять ноги к противоположному плечу — выдох, опустить ногу вниз и в сторону — вдох. Инструктор создает сопротивление мануально. Повторить 8-10 раз каждой ногой.
2. И.п.—то же. Инструктор ведет руку пациента к противоположному уху при легком сопротивлении пациента выполнению этого движения. Дыхание произвольное. Повторить 8-10 раз для каждой руки
Комплекс упражнений должен выполняться несколько раз в день по 5—10 мин. Пациент не должен утомляться. Важно соблюдать равновесие между мягким поощрением пациента к занятиям и жестким требованием. Проведение занятий в виде игр может помочь добиться отношений взаимопонимания и сотрудничества с больным. Рекомендуются спортивно-прикладные упражнения, занятия на тренажерных установках.
1. И.п.—лежа на спине, под голову и плечи подложить валики. Ноги согнуты в коленных суставах. Руки инструктора располагаются на нижней части грудной клетки (пальцы направлены к спине), оказывая осторожное давление. Затем пациента просят глубоко вдохнуть, при этом грудная клетка должна двигаться против давления пальцев. Вдох длится несколько секунд (70—80% от максимально возможного вдоха), выдох удлиненный. В конце выдоха легкая вибрация (сотрясение) грудной клетки. Повторить 3—4 раза.
2. Обучение грудному и диафрагмальному типу дыхания.
4. Постуральный дренаж. Некоторые больные испытывают трудности освобождения дыхательных путей от слизи, особенно при простуде. Из валиков различного объема делается возвышение. Пациент ложится лицом вниз на это возвышение под углом 30—45° к горизонтали так, чтобы бедра находились по одну сторону от возвышения, а грудная клетка — по другую. Желательно оставаться в этом положении 5—20 мин и пытаться производить несколько глубоких вдохов. Необходимо следить, чтобы за каждыми двумя или тремя вдохами следовала пауза для предотвращения головокружения. В конце выдоха сделать искусственные кашлевые толчки (покашливать).
Миопатия — группа наследственных заболеваний мышц, основными клиническими проявлениями которых являются мышечная слабость, атрофия, снижение мышечного тонуса, снижение или отсутствие сухожильных рефлексов, изменение биоэлектрической активности мышц.
Патология встречается во всех странах мира. Частота различных форм составляет 2—6 случаев на 100 тыс. населения. В зависимости от времени проявления первых симптомов и характера течения миопатию подразделяют на врожденную непрогрессирующую и прогрессирующую мышечную дистрофию (ранняя детская, детская, юношеская и поздняя формы). Прогрессирующая мышечная дистрофия также разделяется на формы в зависимости от преимущественной локализации миодистрофического процесса (например: плече-лопаточно-лицевая миодистрофия, тазоплечевая мио дистрофия).
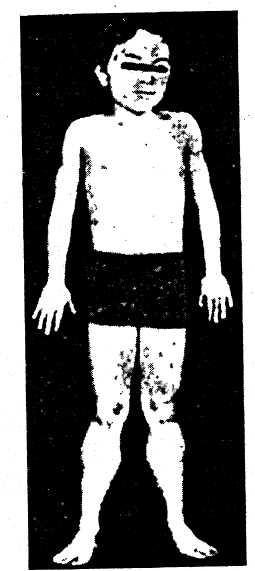
Больной миопатией с выраженной псевдогипертрофией икроножных мышц

Больной миопатией с синдромом крыловидных лопаток


Лечение и реабилитация детей комплексные, сочетающие медикаментозное, физиотерапевтическое лечение (гальванический воротник, гальванические трусики с кальцием, соляно-хвойные ванны), массаж и лечебная физкультура. Общая цель комплексного лечения детей с миопатией — замедление патологических процессов.
Задачи ЛФК: улучшение трофических процессов в мышцах, предотвращение развития атрофии мышц и контрактур суставов, поддержание и увеличение мышечного тонуса, профилактика или коррекция нарушений осанки и походки ребенка, повышение психоэмоционального состояния. Начинать занятия ЛГ необходимо как можно раньше. Для детей, посещающих ДДУ, разрабатывается программа физической реабилитации, состоящая из курсового лечения основными средствами ЛФК (периодические упражнения, массаж, упражнения в бассейне). Курс лечебной физкультуры составляет 1,5—2 месяца с перерывом в месяц! В этот период занятия продолжаются с родителями. В год ребенок проходит 3-4 курса. Занятия проводятся ежедневно или через день (3 раза в неделю) по 15—20 мин, постепенно увеличиваясь до 25—30 мин.
Занятия проводятся из различных исходных положений со следующей последовательностью их смены: лежа на спине, на боку, на животе, стоя на четвереньках и стоя. Особое внимание уделяется поддержанию мышечного тонуса голеностопного сустава, состояние которого во многом определяет качество ходьбы. С этой целью используются как активные, так и пассивно активные упражнения в данном суставе.
Общеразвивающие упражнения применяются с минимальной дозировкой. В начале курса ЛФК повторение каждого упражнения составляет 2-4 раза, во второй половине основной части курса лечения - 4-6 раз, при завершении курса ЛФК дозировка уменьшается до 2—4. Упражнения подбираются с предметами и без предметов.
Систематически применяют легкий общий массаж курсами 1—1,5 месяца ежедневно или через день. В некоторых случаях приемы массажа используются в вводной и заключительной частях Занятия. Используется и точечный массаж. Дети с миопатией, посещающие детские учреждения, занимаются в бассейне 2 раза в неделю. В воде используются специальные упражнения для верхних и нижних конечностей туловища, скольжение, дыхательные упражнения с выдохом в воду. Длительность занятия 15—20 мин, круглогодично. Введение в занятие современного реабилитационного оборудования позволяет повысить эмоциональное состояние детей и поддержать выработанные двигательные навыки. Участие детей в спартианских играх со сверстниками в доступных видах двигательной активности и интеллектуальных заданиях укрепляет их духовно и физически.
Миопатия — группа наследственных заболеваний мышц, основными клиническими проявлениями которых являются мышечная слабость, атрофия, снижение мышечного тонуса, снижение или отсутствие сухожильных рефлексов, изменение биоэлектрической активности мышц.
Патология встречается во всех странах мира. Частота различных форм составляет 2—6 случаев на 100 тыс. населения. В зависимости от времени проявления первых симптомов и характера течения миопатию подразделяют на врожденную непрогрессирующую и прогрессирующую мышечную дистрофию (ранняя детская, детская, юношеская и поздняя формы). Прогрессирующая мышечная дистрофия также разделяется на формы в зависимости от преимущественной локализации миодистрофического процесса (например: плече-лопаточно-лицевая миодистрофия, тазоплечевая мио дистрофия).

Больной миопатией с выраженной псевдогипертрофией икроножных мышц

Больной миопатией с синдромом крыловидных лопаток

 |
Лечение и реабилитация детей комплексные, сочетающие медикаментозное, физиотерапевтическое лечение (гальванический воротник, гальванические трусики с кальцием, соляно-хвойные ванны), массаж и лечебная физкультура. Общая цель комплексного лечения детей с миопатией — замедление патологических процессов.
Задачи ЛФК: улучшение трофических процессов в мышцах, предотвращение развития атрофии мышц и контрактур суставов, поддержание и увеличение мышечного тонуса, профилактика или коррекция нарушений осанки и походки ребенка, повышение психоэмоционального состояния. Начинать занятия ЛГ необходимо как можно раньше. Для детей, посещающих ДДУ, разрабатывается программа физической реабилитации, состоящая из курсового лечения основными средствами ЛФК (периодические упражнения, массаж, упражнения в бассейне). Курс лечебной физкультуры составляет 1,5—2 месяца с перерывом в месяц! В этот период занятия продолжаются с родителями. В год ребенок проходит 3-4 курса. Занятия проводятся ежедневно или через день (3 раза в неделю) по 15—20 мин, постепенно увеличиваясь до 25—30 мин.
Занятия проводятся из различных исходных положений со следующей последовательностью их смены: лежа на спине, на боку, на животе, стоя на четвереньках и стоя. Особое внимание уделяется поддержанию мышечного тонуса голеностопного сустава, состояние которого во многом определяет качество ходьбы. С этой целью используются как активные, так и пассивно активные упражнения в данном суставе.
Общеразвивающие упражнения применяются с минимальной дозировкой. В начале курса ЛФК повторение каждого упражнения составляет 2-4 раза, во второй половине основной части курса лечения - 4-6 раз, при завершении курса ЛФК дозировка уменьшается до 2—4. Упражнения подбираются с предметами и без предметов.
Систематически применяют легкий общий массаж курсами 1—1,5 месяца ежедневно или через день. В некоторых случаях приемы массажа используются в вводной и заключительной частях Занятия. Используется и точечный массаж. Дети с миопатией, посещающие детские учреждения, занимаются в бассейне 2 раза в неделю. В воде используются специальные упражнения для верхних и нижних конечностей туловища, скольжение, дыхательные упражнения с выдохом в воду. Длительность занятия 15—20 мин, круглогодично. Введение в занятие современного реабилитационного оборудования позволяет повысить эмоциональное состояние детей и поддержать выработанные двигательные навыки. Участие детей в спартианских играх со сверстниками в доступных видах двигательной активности и интеллектуальных заданиях укрепляет их духовно и физически.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Существуют врожденные патологии, возникающие вследствие мутаций в генах. К одной из таких относится миопатия мышц. Заболевание отличается не до конца выясненными причинами развития, а также характерными проявлениями. Лечение патологии зависит от ее формы и выраженности признаков.
Что такое миопатический синдром
Миопатический синдром —, это поражение мышц человека. Для данной патологии свойственно хроническое течение с постоянным прогрессированием симптомов. При миопатическом синдроме происходит сбой в обмене веществ и самой структуре ткани мышц.
Итогом становится серьезная ограниченность в движениях человека, а также уменьшение силы в его мышцах.
Под миопатическим синдромом подразумеваются различные патологии, связанные с поражением мышц. Они характеризуются дистрофическими явлениями в тканях. При этом чаще поражается скелетная мускулатура.
При синдроме возникает выборочная атрофия, затрагивающая некоторые волокна. Сама анимальная нервная система продолжает сохранять свою функциональность.
Причины
Основным провоцирующим фактором развития патологии выступает наследственная предрасположенность. Часто миопатия возникает у детей и подростков. Чем раньше проявился синдром, тем тяжелее он будет протекать у ребенка по мере взросления.
Возможные причины миопатии мышц ног и других частей тела также могут быть связаны с:
- осложнениями при хроническом тонзиллите,
- постоянными ОРВИ,
- перенесенным пиелонефритом,
- пневмонией бактериального типа,
- эндокринными заболеваниями (гипертиреоз и гипотиреоз),
- хроническим алкоголизмом,
- наркоманией,
- почечной и печеночной недостаточностью в хроническом проявлении,
- различными опухолями,
- сердечной недостаточностью,
- черепно-мозговыми травмами,
- повреждениями тазовых костей,
- сальмонеллезом.
Узнайте, как лечить слабость в мышцах рук и ног.
Болезнь может развиться из-за особенностей профессиональной деятельности на тяжелых и токсичных производствах. Возможным провоцирующим фактором для развития патологии также выступает постоянное перенапряжение.
Разновидности миопатий
Принято выделять следующие виды данной патологии:
- наследственные,
- метаболические,
- паранеопластические,
- воспалительные,
- токсические,
- мембранные.
Чаще встречаются наследственные миопатии. Они подразделяются на типы:
- Ювенильная, или миопатия Эрба. Ей подвержены молодые люди не старше 30 лет. Болезнь развивается в юношеском возрасте. Выражается атрофией бедренных мышц. Также при заболевании страдают мышцы в области тазового пояса. Характерными признаками патологии выступают «,утиная», походка и прекращение функционирования ротовых мышц.
- Миопатия Дюшенна. При ней значительно увеличивается мышечная масса, но сами мышцы остаются очень слабыми. По этой причине болезнь именуется псевдогипертрофической. Ей более подвержены мальчики. Патология отличается агрессивным течением, приводящим к инвалидности и гибели человека из-за осложнений на сердце и органах дыхания.
- Плече-лопаточно-лицевая миопатия. Заболеванию подвержены дети, начиная с 10 лет. В группе риска также юноши и девушки до 20 лет. Проявляется слабостью лицевых мышц. В дальнейшем атрофия наблюдается в области плечевого пояса и лопаток. Развивается гипертрофия глазных и ротовых мышц. Болезнь прогрессирует медленно и не всегда становится причиной инвалидности.
Миопатии воспалительного типа развиваются на фоне различных заболеваний. Это могут быть бактериальные (стрептококки), вирусные (грипп, ВИЧ, краснуха), паразитарные (токсоплазмоз) инфекции с поражением тканей мышц.

Метаболические миопатии развиваются из-за сбоя в липидном обмене. Данная разновидность мышечной атрофии также возникает на фоне нарушения обмена пуринов и гликогена.
Справка. Встречается также миопатия глаз. Болезнь протекает с единственным признаком —, близорукостью. Прочих нарушений у человека при патологии может не наблюдаться. В легкой форме у больного обычно протекает миопатия Беккера. При ней у молодых людей отмечается значительное увеличение объема икроножных мышц.
Характерные проявления болезни
Основным симптомом является слабость мышц при дистрофической миопатии. Она дополняется прогрессирующей утратой ими своих функций. К общим признакам патологии причисляются:
- частая утомляемость,
- боли в конкретных пораженных мышцах,
- нарушение суставной подвижности (ее снижение или повышение),
- ломота в мышцах,
- слабость в них и отсутствие силы.
Отдельные разновидности миопатии проявляются следующими признаками.
| Тип миопатии | Миопатия Эрба | Миопатия Дюшенна | Миопатия Беккера |
| Характерные симптомы | Дистрофия бедер, искривление в области позвоночника, атрофия спинных мышц, «,утиная», походка, утрата мышцами, расположенными возле рта, их прежней функциональности | Увеличение мышц на икрах, полная дистрофия большинства мышц тела, суставная деформация, проявления сердечной и дыхательной недостаточности | Усталость в ногах, мышечная атрофия в области таза |
При плече-лопаточно-лицевой миопатии симптомы выражаются в виде увеличения размера губ, нарушения произношения, невозможности закрыть глаза. У больного также наблюдается изменение мимики.
Диагностические мероприятия
Выявить заболевание можно только в ходе комплексного обследования пациента. Диагностика миопатии включает в себя:
- электронейрографию,
- электромиографию,
- изучение биохимического состава крови (исследование уровня креатинина),
- биопсию с забором мышечного лоскута.
Дополнительно пациент может проходить рентген-исследование легких. Также при наличии проявлений сердечной недостаточности ему требуется проведение ЭКГ и УЗИ сердца. Обязательна консультация у кардиолога. Эффективным диагностическим методом для выявления миопатии также является МРТ.
Что делать, если потянул мышцу на шее?
Узнайте, что такое ригидность мышц.
Терапия
Полноценного лечения миопатии на данный момент еще не разработано. Терапия при различных формах патологии разрабатывается в рамках генной инженерии. Специалист изучает симптомы, и лечение миопатического синдрома у детей назначается с учетом их проявления.
В рамках симптоматической терапии показан прием витаминов. Основу лечения составляют витамины группы В и Е. Для улучшения обмена веществ в тканях мышц также назначаются аминокислоты. К ним относится глютаминовая кислота. Также рекомендован гидролизат, получаемый из свиного мозга.
Для нормализации метаболизма показаны аденозинтрифосфат, анаболические стероиды (деканоат нандролона), тиаминпирофосфат. Также при лечении используются неостигмин, галантамин, калиевые и кальциевые препараты. Назначаемые средства принимаются в комбинации. Курс терапии длится от 30 до 45 дней трижды в год.
Обязательно дополнение медикаментозного лечения физиотерапевтическими процедурами. Больной проходит следующие из них:
- лечение ультразвуком,
- электрофорез с использованием неостигмина,
- ионофорез с применением кальция.
Больным также показан легкий массаж. Им подбираются индивидуальные упражнения в рамках лечебной физкультуры. При этом упражнения рекомендуется делать в воде. Также пациентам требуется носить корректирующие корсеты. После консультации с ортопедом подбирается специальная обувь.
Важно! Для лечения миопатии Дюшенна разработан препарат «,Трансларна», (другое название —, «,Аталурен»,). Его регистрация разрешена в Европе в 2014 году.
Прогноз при болезни и ее профилактика
Поскольку для лечения патологии до сих пор не разработано радикальных средств, то прогноз для нее в целом неблагоприятен. Многое зависит от типа миопатии. Легкие формы заболевания прогрессируют медленно, поддерживающая терапия способствует улучшению качества жизни больного.
Тяжелее протекают миопатии, развившиеся в раннем детстве. Они в большинстве случаев приводят к инвалидности. Неблагоприятный прогноз и для миопатии Дюшенна. При ней поражаются сердечная мышца и органы дыхания. Заболевание прогрессирует быстрее, чем другие его разновидности, и нередко приводит к летальному исходу от сердечной или дыхательной недостаточности.
Прогноз при миопатии вторичного типа оценивается как благоприятный. При этом важно, чтобы было успешно вылечено основное заболевание.

Главным способом профилактики является полное лечение любых инфекционных болезней. Также обязательна своевременная терапия эндокринных нарушений. Необходимо избегать воздействия на организм токсических веществ и стараться корректировать сбои в обмене веществ.
Внимание! Семейным парам, которые планируют зачатие ребенка, рекомендуется проходить консультацию у генетика на предмет возможной предрасположенности к развитию заболевания.
Заключение
Миопатия представляет собой группу хронических патологий разной степени прогрессирования, при которых развивается мышечная атрофия. Болезнь может быть как первичной, так и вторичной. Основной ее причиной появления считается генетическая предрасположенность. Тяжесть протекания патологии зависит от ее вида.
Наиболее тяжелые последствия для организма имеет миопатия сердечной мышцы. Заболевание провоцирует развитие ее недостаточности, что чревато смертельным исходом для больного. Из-за хронического статуса миопатии и отсутствия радикальных препаратов для ее лечения данная патология по факту является неизлечимой.
Существуют врожденные патологии, возникающие вследствие мутаций в генах. К одной из таких относится миопатия мышц. Заболевание отличается не до конца выясненными причинами развития, а также характерными проявлениями. Лечение патологии зависит от ее формы и выраженности признаков.
Что такое миопатический синдром
Миопатический синдром —, это поражение мышц человека. Для данной патологии свойственно хроническое течение с постоянным прогрессированием симптомов. При миопатическом синдроме происходит сбой в обмене веществ и самой структуре ткани мышц.
Итогом становится серьезная ограниченность в движениях человека, а также уменьшение силы в его мышцах.

Под миопатическим синдромом подразумеваются различные патологии, связанные с поражением мышц. Они характеризуются дистрофическими явлениями в тканях. При этом чаще поражается скелетная мускулатура.
При синдроме возникает выборочная атрофия, затрагивающая некоторые волокна. Сама анимальная нервная система продолжает сохранять свою функциональность.
Причины
Основным провоцирующим фактором развития патологии выступает наследственная предрасположенность. Часто миопатия возникает у детей и подростков. Чем раньше проявился синдром, тем тяжелее он будет протекать у ребенка по мере взросления.
Возможные причины миопатии мышц ног и других частей тела также могут быть связаны с:
- осложнениями при хроническом тонзиллите,
- постоянными ОРВИ,
- перенесенным пиелонефритом,
- пневмонией бактериального типа,
- эндокринными заболеваниями (гипертиреоз и гипотиреоз),
- хроническим алкоголизмом,
- наркоманией,
- почечной и печеночной недостаточностью в хроническом проявлении,
- различными опухолями,
- сердечной недостаточностью,
- черепно-мозговыми травмами,
- повреждениями тазовых костей,
- сальмонеллезом.
Узнайте, как лечить слабость в мышцах рук и ног.
Болезнь может развиться из-за особенностей профессиональной деятельности на тяжелых и токсичных производствах. Возможным провоцирующим фактором для развития патологии также выступает постоянное перенапряжение.
Разновидности миопатий
Принято выделять следующие виды данной патологии:
- наследственные,
- метаболические,
- паранеопластические,
- воспалительные,
- токсические,
- мембранные.
Чаще встречаются наследственные миопатии. Они подразделяются на типы:
- Ювенильная, или миопатия Эрба. Ей подвержены молодые люди не старше 30 лет. Болезнь развивается в юношеском возрасте. Выражается атрофией бедренных мышц. Также при заболевании страдают мышцы в области тазового пояса. Характерными признаками патологии выступают «,утиная», походка и прекращение функционирования ротовых мышц.
- Миопатия Дюшенна. При ней значительно увеличивается мышечная масса, но сами мышцы остаются очень слабыми. По этой причине болезнь именуется псевдогипертрофической. Ей более подвержены мальчики. Патология отличается агрессивным течением, приводящим к инвалидности и гибели человека из-за осложнений на сердце и органах дыхания.
- Плече-лопаточно-лицевая миопатия. Заболеванию подвержены дети, начиная с 10 лет. В группе риска также юноши и девушки до 20 лет. Проявляется слабостью лицевых мышц. В дальнейшем атрофия наблюдается в области плечевого пояса и лопаток. Развивается гипертрофия глазных и ротовых мышц. Болезнь прогрессирует медленно и не всегда становится причиной инвалидности.
Миопатии воспалительного типа развиваются на фоне различных заболеваний. Это могут быть бактериальные (стрептококки), вирусные (грипп, ВИЧ, краснуха), паразитарные (токсоплазмоз) инфекции с поражением тканей мышц.

Метаболические миопатии развиваются из-за сбоя в липидном обмене. Данная разновидность мышечной атрофии также возникает на фоне нарушения обмена пуринов и гликогена.
Справка. Встречается также миопатия глаз. Болезнь протекает с единственным признаком —, близорукостью. Прочих нарушений у человека при патологии может не наблюдаться. В легкой форме у больного обычно протекает миопатия Беккера. При ней у молодых людей отмечается значительное увеличение объема икроножных мышц.
Характерные проявления болезни
Основным симптомом является слабость мышц при дистрофической миопатии. Она дополняется прогрессирующей утратой ими своих функций. К общим признакам патологии причисляются:
- частая утомляемость,
- боли в конкретных пораженных мышцах,
- нарушение суставной подвижности (ее снижение или повышение),
- ломота в мышцах,
- слабость в них и отсутствие силы.
Отдельные разновидности миопатии проявляются следующими признаками.
| Тип миопатии | Миопатия Эрба | Миопатия Дюшенна | Миопатия Беккера |
| Характерные симптомы | Дистрофия бедер, искривление в области позвоночника, атрофия спинных мышц, «,утиная», походка, утрата мышцами, расположенными возле рта, их прежней функциональности | Увеличение мышц на икрах, полная дистрофия большинства мышц тела, суставная деформация, проявления сердечной и дыхательной недостаточности | Усталость в ногах, мышечная атрофия в области таза |
При плече-лопаточно-лицевой миопатии симптомы выражаются в виде увеличения размера губ, нарушения произношения, невозможности закрыть глаза. У больного также наблюдается изменение мимики.
Диагностические мероприятия
Выявить заболевание можно только в ходе комплексного обследования пациента. Диагностика миопатии включает в себя:
- электронейрографию,
- электромиографию,
- изучение биохимического состава крови (исследование уровня креатинина),
- биопсию с забором мышечного лоскута.

Дополнительно пациент может проходить рентген-исследование легких. Также при наличии проявлений сердечной недостаточности ему требуется проведение ЭКГ и УЗИ сердца. Обязательна консультация у кардиолога. Эффективным диагностическим методом для выявления миопатии также является МРТ.
Что делать, если потянул мышцу на шее?
Узнайте, что такое ригидность мышц.
Терапия
Полноценного лечения миопатии на данный момент еще не разработано. Терапия при различных формах патологии разрабатывается в рамках генной инженерии. Специалист изучает симптомы, и лечение миопатического синдрома у детей назначается с учетом их проявления.
В рамках симптоматической терапии показан прием витаминов. Основу лечения составляют витамины группы В и Е. Для улучшения обмена веществ в тканях мышц также назначаются аминокислоты. К ним относится глютаминовая кислота. Также рекомендован гидролизат, получаемый из свиного мозга.
Для нормализации метаболизма показаны аденозинтрифосфат, анаболические стероиды (деканоат нандролона), тиаминпирофосфат. Также при лечении используются неостигмин, галантамин, калиевые и кальциевые препараты. Назначаемые средства принимаются в комбинации. Курс терапии длится от 30 до 45 дней трижды в год.
Обязательно дополнение медикаментозного лечения физиотерапевтическими процедурами. Больной проходит следующие из них:
- лечение ультразвуком,
- электрофорез с использованием неостигмина,
- ионофорез с применением кальция.
Больным также показан легкий массаж. Им подбираются индивидуальные упражнения в рамках лечебной физкультуры. При этом упражнения рекомендуется делать в воде. Также пациентам требуется носить корректирующие корсеты. После консультации с ортопедом подбирается специальная обувь.
Важно! Для лечения миопатии Дюшенна разработан препарат «,Трансларна», (другое название —, «,Аталурен»,). Его регистрация разрешена в Европе в 2014 году.
Прогноз при болезни и ее профилактика
Поскольку для лечения патологии до сих пор не разработано радикальных средств, то прогноз для нее в целом неблагоприятен. Многое зависит от типа миопатии. Легкие формы заболевания прогрессируют медленно, поддерживающая терапия способствует улучшению качества жизни больного.
Тяжелее протекают миопатии, развившиеся в раннем детстве. Они в большинстве случаев приводят к инвалидности. Неблагоприятный прогноз и для миопатии Дюшенна. При ней поражаются сердечная мышца и органы дыхания. Заболевание прогрессирует быстрее, чем другие его разновидности, и нередко приводит к летальному исходу от сердечной или дыхательной недостаточности.
Прогноз при миопатии вторичного типа оценивается как благоприятный. При этом важно, чтобы было успешно вылечено основное заболевание.

Главным способом профилактики является полное лечение любых инфекционных болезней. Также обязательна своевременная терапия эндокринных нарушений. Необходимо избегать воздействия на организм токсических веществ и стараться корректировать сбои в обмене веществ.
Внимание! Семейным парам, которые планируют зачатие ребенка, рекомендуется проходить консультацию у генетика на предмет возможной предрасположенности к развитию заболевания.
Заключение
Миопатия представляет собой группу хронических патологий разной степени прогрессирования, при которых развивается мышечная атрофия. Болезнь может быть как первичной, так и вторичной. Основной ее причиной появления считается генетическая предрасположенность. Тяжесть протекания патологии зависит от ее вида.
Наиболее тяжелые последствия для организма имеет миопатия сердечной мышцы. Заболевание провоцирует развитие ее недостаточности, что чревато смертельным исходом для больного. Из-за хронического статуса миопатии и отсутствия радикальных препаратов для ее лечения данная патология по факту является неизлечимой.
Читайте также:


