Лечение трофической язвы нижних конечностей солкосерил
Настоящий рынок фармакологии включает в себя огромное количество препаратов, осуществляющих заживляющее действие при трофических язвах любой степени тяжести, поражений большой поверхности кожи на ногах, возникновении инфицирования бактериями.
Мазь, помогающая от трофических язв, способствует:
- заживлению ран открытого характера;
- уменьшению проявлений варикозного расширения вен;
- препятствию образования тромбов в кровеносных сосудах нижних конечностей.
Важно! Все средства должны подбираться индивидуально, в зависимости от реакции организма на основные составные вещества препарата, проявления аллергических симптомов, проявлений положительного эффекта на восстановление пораженных клеток.
В данной статье мы опишем разновидности заболеваний эпидермиса на ногах, в частности трофических язвах, и медикаментах, помогающих для лечения.
Данный вид заболевания нельзя отнести к отдельному виду. Это является осложнением, при:
- атеросклерозе;
- лимфодерме;
- варикозе нижних конечностей;
- сахарном диабете;
- ожогов и обморожений.
Образующаяся язва способствует отмиранию тканей и клеток, что может привести к инвалидности.
Виды язв и их этиология
Процесс образования язвенных дефектов может быть спровоцирован различными хроническими заболеваниями. По этой причине очень важно распознать, что за сбой произошел в организме. Следует установить, какая болезнь стала толчком для развития трофической язвы нижних конечностей и направить все силы на ее лечение. В зависимости от того, что именно оказало пагубное влияние, виды язв подразделяются на:
- Лимфогенные-образуются в результате затруднения лимооттока и при лимфостазе;
- Гипертонические-связаны с ишемической болезнью на фоне гиалиноза артериол;
- Нейрогенные-возникают при нарушении иннервации тканей и питающих сосудов;
- Диабетические-спровоцированные диабетической ангиопатией;
- Артериальные-вызваны значительным уменьшением поступления крови в результате сужения просвета артериальных сосудов;
- Венозные-появляются в следствии застоя крови, который имеет связь с хроническим расширением вен, посттромбофлебитической болезнью;
Когда применять
Каждая стадия заболевания требует особенного лечения. Любые мази, применяемые при трофической язве на ноге, должны назначаться специалистом и подбираться в соответствии с этапом развития заболевания.
- І стадия. Требует использования средств с очищающим и антисептическим эффектом, препаратов стимулирующих кровообращение, а также улучшение локального обмена веществ и питания кожи.
- ІІ стадия. Скорость развития этой фазы находится в прямой зависимости от верно подобранной терапии на предыдущем этапе и от присоединения инфекции. Для очищения язвы от геморрагического, слизистого, гнойного, фиброзного экссудата требуются специальные составы, чтобы осуществить промывание, повязки с препаратами, которые обладают свойствами регенерации
- ІІІ стадия. Пациенту для обработки язвенных дефектов необходимо применять мази с обеззараживающим эффектом, способствующие усилению грануляции. Рекомендуются также противовоспалительные, анестезирующие и антибактериальные линименты.
- IV стадия. Для этой фазы характерно уменьшение раны в размерах и появление рубцов. Для того, чтобы ускорить выздоровление необходимы, противовоспалительные и регенерирующие мази.
Стадии язв
- Предъязвенная стадия. На данном этапе развития заболевания происходят первые изменения в тканях: в следствии длительной ишемии возникает отечность, парестезия кожи, пигментация, боль, хромота и судороги;
- 1 стадия, при которой происходит очаговое отмирание тканей;
- 2 стадия, для которой характерно очищение от язвенного детрита протеолитическими ферментами.
- 3 стадия, когда осуществляется развитие грануляционной ткани, которая состоит из множества молодых сосудов, поставляющих кислород и питательные вещества.
- 4 стадия, в результате которой возникают рубцы, происходит эпителизация раневой поверхности.
По представленной схеме протекает патология, для которой характерен классический вариант развития. В случае неверного лечения или при несвоевременно начатой терапии возможно осложнение в качестве присоединением грибковой инфекции, рожистого воспаления, гнойного воспалений костей и суставов, а также прочих патологий.
Рекомендуемые мази
Рассмотрим, какие мази рекомендованы к приему при трофических язвах нижних конечностей:
- Ихтиоловая мазь. Средство эффективно борется с воспалительным процессом, снимает болевые ощущения, улучшает кровоснабжение пораженных участков;
- Мазь Вишневского. Популярный медикамент, способствующий избавлению от скоплений гноя и стимулирующий процесс заживления язвенных дефектов;
- Солкосерил — мазь, рекомендуемая для лечения трофических язв на ногах, достигших второй стадии развития. Лекарство при курсовом лечении улучшает состояние кровеносных сосудов, расположенных в нижних конечностях человека. Способствует заживлению ран, избавлению от отеков. Также Солкосерил ускоряет регенерацию клеток и стимулирует обменные процессы на начальном этапе заболевания;
- Актовегин. Используется для промывания очагов поражения, избавления от инфекций, питания тканей, улучшения кровоснабжения. Кроме того, препарат улучшает клеточный и энергетический метаболизм, способствует восстановлению областей поражения;
- Альгофин. Показан на 1-2 стадии заболевания. Медикамент подавляет патогенную микрофлору, борется с воспалениями, обеспечивает быстрое восстановление;
- Аргосульфан. Средство с серебром, назначаемое для стимуляции заживления трофических язв, применяют на 1-2 стадии развития болезни;
- Левомеколь. Мазь, рекомендуемая на ранних этапах заболевания. Это медикамент с ранозаживляющим, антимикробным и болеутоляющим свойством;
- Бетадин. Может использоваться со второй фазы болезни при возникновении грануляции. Препарат уничтожает вирусы и способствует избавлению от грибка;
- Вундехил. Средство является иммуномодулятором и назначается на 3 стадии болезни, обладает противовоспалительным и ранозаживляющим свойством, борется с некротическими и гнойными образованиями;
- Бепантен. Главным компонентом препарата является пантенол. Лекарство эффективно на 1-2 стадии;
- Мазь окопника. Медикамент восстанавливает кожный покров, блокирует воспаление;
- Мазь облепихи. Препарат является наиболее эффективным средством, которое препятствует дальнейшему развитию воспалительного процесса, заживляет раны и ускоряет выздоровление;
- Стелланин. Мазь от трофических язв, поражающих нижние конечности. При регулярном применении она восстанавливает в нарушенных капиллярах кровоток, способствует заживлению кожи, очищает раны от скопившегося гноя;
- Линимент. Лекарство, созданное на основе алоэ. Оно улучшает обмен веществ, питает клетки, и применяется, обычно, на первой стадии болезни;
- Диклофенак. Препарат помогает избавиться от боли, судорог, тяжелых проявлений венозной недостаточности. Мазь диклофенак для заживления ран с осторожностью применяют при сахарном диабете;
- Второкорт. Используют для избавления от язвенных поражений и осложнений венозной экземы;
- Дермазин. Среди компонентов лекарства имеются ионы серебра, которые устраняют воспаления и помогают значительно ускорить выздоровление;
- Ируксол. Ранозаживляющая мазь, назначаемая на любой стадии сахарного диабета. Препарат отлично справляется с патогенной микрофлорой и способствует избавлению от гнойных скоплений.

Какая мазь для какой стадии
Данные ранозаживляющие мази, применяемые при трофических язвах, способствуют проникновению инфекции в местах открытых повреждений, а также помогают заживлению патологий на стопах ног. Для каждой стадии развития болезни лучше использовать средства, имеющие определенные свойства:
- стадия экссудации, при которой применяют препараты против грибков, антигистаминные, а также нестероидные, если хорошо выражены жидкостные выделения гноя при процессе воспаления;
- подхватывание бактериальных инфекций должно лечиться мазями, содержащими антибиотик, чтобы уменьшить воспаление и очистить раны от загрязнений;
- стадия репарации, предполагающая конечное рубцевание тканей, когда уже формируются гранулы в ранах, при которой воздействуют антиоксидантами и ветониками, включающими в состав гиалуроновую кислоту.
Внимание! Трофические язвы сами быстро не заживут. Поэтому, чтобы не запустить процесс разрушения тканей, не допустить развитие гангрены, либо развития ракового новообразования, нужно вовремя начать применение специальных препаратов.
Чтобы получить максимальный положительный результат, необходимо четко следить за состоянием поражений, уметь выделять степень язв и их стадию.
Не рекомендуют использовать народную медицину для лечения трофических язв, чтобы не усугубить ситуацию. Лучше доверить эту миссию знающему специалисту, который подберет подходящий медикамент, подходящий данному конкретному человеку.

Противопоказания
Мази при трофической язве на ногах можно применять не всегда. Существуют некоторые ограничения, при выявлении которых не рекомендуют использовать этот вид медикамента. Это происходит при:
- беременности;
- лактации;
- индивидуальной восприимчивости к компонентам мази;
- нарушении работы в эндокринной системе;
- болезнях, связанных с кровотоком.
Побочные действия
К побочным негативным действиям можно отнести:
- аллергию;
- покраснение, жжение и зуд в местах применения препарата;
- осложнение при развитии гипертонии и сахарном диабете, а также при варикозном расширении вен, при котором образуются язвочки.
Профилактика
Меры профилактики, касающиеся образования трофических язв, заключаются в коррекции питания, правильном образе жизни, соблюдении режима труда и отдыха, а также регулярной физической нагрузке.
Заключение
Если оставить мелкие начинающиеся язвы на ногах без внимания, то они, скорее всего, образуют одну рану с гноем и кровью. Поэтому без применения специальных мазей не обойтись. Они помогут быстрее восстановить, стимулировать, обеспечивать питание поврежденных тканей, замедлить процесс воспаления.
Настоящая работа посвящена исследованию возможности повышения эффективности комплексной терапии трофических язв и послеоперационных ран нижних конечностей с помощью топического иммуномодулятора. В исследовании приняли участие 44 больных
Настоящая работа посвящена исследованию возможности повышения эффективности комплексной терапии трофических язв и послеоперационных ран нижних конечностей с помощью топического иммуномодулятора.
У подавляющего большинства исследованных больных имелась 1 трофическая язва и лишь у двоих больных были 2 язвы. В большинстве случаев язвы располагались на передней, внутренней или внешней поверхности голени, у 2 больных диабетической ангиопатией язвенный процесс локализовался на стопе. Размеры трофических язв варьировали от 0,5х0,5 см до 3х4,5 см. Кратер язвы был заполнен фибринозными массами у 30 больных, фибринозно-гнойными — у 6 больных, гнойно-некротическими фрагментами ткани — у 5 пациентов. В трех случаях на момент поступления больного язва выглядела чистой, без фибринозных, гнойных или некротических масс.
У 5 больных некротически-буллезной формой рожи на коже голени были признаки острого воспаления, пузыри с серозно-гнойным содержимым. У 2 других больных отмечались признаки начинающейся гангрены: соответственно I и III пальцы правой стопы были синюшно-черного цвета.
При лечении всех 44 больных соблюдались следующие принципы лечения:
- постельный режим с приподнятым положением больной конечности для устранения застоя крови и лимфы;
- тщательный туалет кожи вокруг язвы;
- создание тока тканевой жидкости из язвы в повязку в начале лечения. Для этой цели использовали повязки с гипертоническим раствором NaCl в сочетании со спиртовым раствором хлорофиллипта, что обеспечивало очищение язвы, улучшение питания живых тканей дна и стенок язвы;
- активация регенеративных способностей организма после очищения кратера язвы.
Все больные ПТФС получали общее и местное лечение. Общими составляющими лечения были инфузионная (реополиглюкин 200 мл + трентал 5 мл + аскорбиновая кислота 5 мл в/в капельно, через день № 5), эскузан по 15 капель 3 раза в сутки, аспирин 0,5 г — 1 раз в сутки, троксевазин по 2 капсулы 3 раза в сутки в течение 15 дней или диовенор 600 мг по 1 табл. 1 раз в сутки в течение 30 дней. В дополнение к вышеописанному лечению пациенты с признаками острого тромбофлебита получали инъекции раствора гепарина 5000 ЕД п/к 4 раза в сутки в течение 6 дней.
Местное лечение в первые дни (от 1 до 4 дней) — хлорофиллипт спиртовой в сочетании с гипертоническим раствором, перевязки делались каждый день. После очищения язвы накладывались повязки с мазью гепона или солкосерил (контрольная группа, 10 человек). Как отмечалось выше, у 3 больных язва не содержала фибринозных, гнойных или некротических элементов. У этих больных сразу начинали лечение мазью гепона — иммуномодулятора, обладающего способностью повышать эффективность иммунной защиты, а также прямым противовирусным действием.
Мазь изготавливалась непосредственно в аптеке ГКБ №1 и имела следующий состав: гепона 0,006; ланолина 10,0; масла оливкового 10,0; воды для инъекций 10,0. Готовую мазь хранили при +4°С, использовали в течение 10 дней.
Мазь наносили тонким слоем на поверхность трофической язвы, повязки с мазью гепона меняли через день. Лечение проводилось в течение 10 дней (5 перевязок).
У всех больных уже на 3-й день лечения гепоном наблюдался бурный рост грануляционной ткани в кратере язвы. Через 8-10 дней лечения гепоном происходило формирование рубца из соединительной ткани.
В контрольной группе 10 больных получали такую же общую терапию, но местное лечение после очищения язвы проводили мазью солкосерил. Заживление язв у больных этой группы происходило на 5–15 дней дольше, чем при применении мази гепона. У 1 больной контрольной группы в ходе лечения мазью солкосерил произошло ухудшение, развилось рожистое воспаление кожи (некротически-буллезная форма). Этой пациентке было назначено адекватное хирургическое лечение, в дополнение к общему лечению применялись антибиотик и бисептол, для местного лечения вместо солкосерила использовалась мазь гепона.
Больные с некротически-буллезной формой рожи в дополнение к инфузионной терапии получали инъекции цефазолина по 1 г в/м 3 раза в сутки в течение 7 дней, а также бисептол 480 мг по 1 табл. 3 раза в сутки в течение 10 дней. На фоне консервативного лечения проводили оперативное вмешательство — некрэктомию. Пузыри вскрывались, некротизированные ткани удалялись, открытая рана обрабатывалась раствором перманганата калия. Далее открывшиеся после некрэктомии большие дефекты кожи лечили гепоном, как трофические язвы. У всех больных отмечались хорошие результаты лечения. Через 3–4 дня после начала применения мази гепона наблюдался выраженный рост грануляционной ткани с последующим формированием соединительнотканного рубца в кратчайшие сроки.
При лечении больных диабетической ангиопатией консервативное лечение дополняли адекватными дозами инсулина (п/к). В качестве антибиотика использовали линкомицин по 600 мг в/м 2 раза в сутки в течение 14 дней. При начинающейся гангрене пальца на фоне консервативного лечения проводили адекватное оперативное вмешательство — ампутацию или ограниченное иссечение некротизированных элементов. В послеоперационном периоде промывали рану и свищевые ходы раствором гепона (0,002 г в 10 мл физиологического раствора), а также накладывали повязки с мазью гепона, как описано выше. Результаты лечения свидетельствуют о значительной активации роста грануляционной ткани и ускоренном заживлении послеоперационной раны под влиянием гепона.
Очевидно, что применение гепона в описанных выше клинических случаях стимулировало активный рост грануляционной ткани. Обычно у больных диабетической ангиопатией проходимость капиллярного русла оказывается минимальной, во время хирургических манипуляций кровь выделяется, как правило, только из подкожных сосудов, внутренние ткани практически обескровлены, имеют бледно-розовый цвет. Рост грануляционной ткани у таких больных либо не отмечается вовсе, либо протекает очень вяло, послеоперационные раны хронически не заживают, остаются трофические язвы. Применение гепона позволило добиться ускоренного заживления послеоперационных ран и незаживающих язв у больных диабетической ангиопатией.
- Атауллаханов Р. И., Холмс Р. Д., Наровлянский А. Н., Катлинский А. В., Мезенцева М. В., Щербенко В. Э., Фарфаровский В. С., Ершов Ф. И. Механизмы противовирусного действия препарата "гепон": изменение транскрипции генов цитокинов в перевиваемых клетках человека // Иммунология. 2002.
- Бибичева Т. В., Силина Л. В. Иммуномодулятор гепон для местной терапии герпес-вирусной инфекции. В кн.: Тезисы докладов IX Российского национального конгресса "Человек и лекарство". М., 2002. 55 с.
- Бибичева Т. В., Силина Л. В. Лечение рецидивирующего генитального герпеса иммуномодулятором гепон. В кн.: Тезисы докладов IX Российского национального конгресса "Человек и лекарство". М., 2002, с. 56.
- Дудченко М. А., Парасоцкий В. И., Лысенко Б. Ф. Эффективное лечение язвенной болезни желудка и двенадцатиперстной кишки иммуномодулятором "гепон". В кн.: Тезисы докладов IX Российского национального конгресса "Человек и лекарство". М., 2002, с. 141.
- Кладова О. В., Харламова Ф.С., Щербакова А. А., Легкова Т. П., Фильдфикс Л. И., Знаменская А. А., Овчинникова Г. С., Учайкин В. Ф. Первый опыт интраназального применения гепона у детей с респираторными заболеваниями // Педиатрия. 2002. № 2. С. 86-88.
- Кладова О. В., Харламова Ф. С., Щербакова А. А., Легкова Т. П., Фильдфикс Л. И., Учайкин В. Ф. Эффективное лечение синдрома крупа с помощью иммуномодулятора гепон // Русский медицинский журнал. 2002. Т. 10. № 3. С. 138-141.
- Полякова Т. С., Магомедов М. М., Артемьев М. Е., Суриков Е. В., Пальчун В. Т. Новый подход к лечению хронических заболеваний глотки // Лечащий Врач. 2002. № 4. С. 64-65.
- Тищенко А. Л. Новый подход к лечению рецидивирующего урогенитального кандидоза // Гинекология. 2001. Т. 3. № 6. С. 210-212.
- Хаитов Р. М., Атауллаханов Р. И., Холмс Р. Д., Катлинский А. В., Пичугин А. В., Папуашвили М. Н., Шишкова Н. М. Повышение эффективности иммунного контроля оппортунистических инфекций при лечении больных ВИЧ-инфекцией иммуномодулятором "гепон" // Иммунология. 2002.
- Хаитов Р. М., Холмс Р. Д., Атауллаханов Р. И., Катлинский А. В., Папуашвили М. Н., Пичугин А. В. Активация образования антител к антигенам ВИЧ при лечении больных ВИЧ-инфекцией иммуномодулятором "гепон" // Иммунология. 2002.
Больная О. Л. О., 52 года (ИБ № 5039).
Диагноз при поступлении: варикозная болезнь, посттромбофлебитический синдром, трофическая язва правой голени.
Диагноз окончательный: варикозная болезнь, посттромбофлебитический синдром, трофическая язва правой голени. Рожистое воспаление правой голени (некротически-буллезная форма).
Жалобы при поступлении: боли в области правой голени, усиливающиеся при ходьбе, наличие трофической язвы на передней поверхности нижней трети правой голени.
Anamnesis morbi: считает себя больной в течение 20 лет, когда впервые появились варикозные расширения вен правой голени. Неоднократно лечилась по поводу данного заболевания у ангиохирурга по месту жительства, от оперативного лечения отказывалась. Трофическая язва появилась около месяца назад, попытки самостоятельно лечиться облегчения не принесли, обратилась в хирургическое отделение 1-й ГКБ.
Anamnesis vitae: детских болезней не помнит, болезнь Боткина, туберкулез, наличие венерических заболеваний у себя и ближайших родственников отрицает. Аллергологический анамнез не отягощен.
Locus morbi: правая нижняя конечность отечна, голень синюшного цвета, болезненна при пальпации. На передней поверхности нижней трети голени трофическая язва 2х2 см, края гиперемированы, в кратере фибринозное отделяемое.
Анализы: кровь на RW — отрицательная; биохимический анализ крови — белок 54 г/л, креатинин 76 мкмоль/л, мочевина 5,5 ммоль/л, остаточный азот 25 ммоль/л, диастаза 20 г/(ч/л), билирубин 16 — 4 — 12 мкмоль/л, глюкоза 3,2 ммоль/л; коагулограмма — протромбин 85%, фибриноген 3,2 мкмоль/л, время рекальцификации 90 с; общий анализ крови: Э — 5,5 млрд./мл, Л — 6,4 млн./мл, Hb — 115 г/л, цветной показатель — 0,92, СОЭ — 25 мм/ч; общий анализ мочи — норма.
Лечение: раствор гепарина по 5000 ЕД п/к каждые 6 ч, аспирин 0,25 г по 1 табл. 1 раз в день; местно трофическую язву обрабатывали спиртовым раствором хлорофиллипта, поверхность язвы 2 раза в день смазывали мазью троксевазин, на ночь — мазью солкосерил. Через 5 дней лечения общее состояние пациентки значительно ухудшилось, температура тела повысилась до 39,5°С. Кожные покровы правой нижней конечности резко гиперемированы, гипертрофированы, болезненны. Установлен диагноз: рожистое воспаление правой нижней конечности.
Коррекция лечения: цефазолин по 1 г 2 раза в сутки, бисептол 480 мг по 1 табл. 3 раза в сутки. Через двое суток в области пораженной конечности появились пузыри с серозной жидкостью, под которыми впоследствии образовались участки некроза дермы (некротически-буллезная форма рожи).
Ввиду отсутствия положительного эффекта от предшествующей терапии, у больной проведено лечение с применением гепона.
Местно — произведено рассечение пузырей, удаление некротических элементов тканей. Были назначены ванны с перманганатом калия, инфузионная терапия (реополиглюкин 200 мл + трентал 5 мл + аскорбиновая кислота 5 мл в/в капельно, через день № 5), эскузан по 15 капель 3 раза в сутки, аспирин 0,5 г — по 1 табл. 1 раз в сутки, троксевазин по 2 капсулы 3 раза в сутки в течение 15 дней или диовенор 600 мг по 1 табл. 1 раз в сутки в течение 30 дней.
Больная К. Л. Н. , 78 лет (ИБ № 6784).
Диагноз при поступлении: облитерирующий атеросклероз сосудов нижних конечностей. Сахарный диабет.
Диагноз окончательный: сахарный диабет III степени. Диабетическая ангиопатия нижних конечностей. Начинающаяся гангрена III пальца (ногтевая фаланга) правой стопы.
Жалобы при поступлении на постоянные боли в нижних конечностях, особенно в области III пальца правой стопы, общую слабость, недомогание.
Anamnesis morbi: считает себя больной около 20 лет, когда впервые был обнаружен сахарный диабет. Неоднократно лечилась в эндокринологическом и хирургическом стационарах. Последнее обострение началось 3 недели назад, когда появились перечисленные выше жалобы. Попытки самостоятельного лечения оказались безрезультатными, обратилась в хирургическое отделение 1-й ГКБ.
Anamnesis vitae: аппендэктомия в 1950 году. Болезнь Боткина, туберкулез, венерические заболевания у себя и ближайших родственников отрицает. Аллергологический анамнез не отягощен. Отмечает длительно протекающие гнойные процессы при любых незначительных травмах.
Locus morbi: кожные покровы обеих нижних конечностей бледные, сухие. На стопах кожа прохладная на ощупь. Кожа III пальца правой стопы в области ногтевой фаланги синюшно-черного цвета. Движения в пальце сохранены.
Анализы: RW — отрицательная. Общий анализ крови: Э — 4,2 млрд./мл, Л — 9,2 млн./мл, Hb — 105 г/л, цветной показатель — 0,95, СОЭ — 17 мм/ч. Биохимия крови: глюкоза (при поступлении) 18,5 ммоль/л, глюкоза (после коррекции) 5,4 ммоль/л; билирубин 20,3–5,8–14,5 мкмоль/л, АЛТ — 0,43 ммоль/(ч/л), АСТ — 0,3 ммоль/(ч/л). Общий анализ мочи — норма. Коагулограмма: протромбиновый индекс 90%, фибриноген 8,8 мкмоль/л, время рекальцификации 100 с.
Лечение: инъекции инсулина (п/к) 28 ЕД утром, 16 ЕД вечером, раствора линкомицина 600 мг в/м 3 раза в сутки в течение 14 дней. Инфузионная терапия (реополиглюкин 200 мл + трентал 5 мл + актовегин 5 мл в/в капельно, через день № 5).
Больная Б. Л. А., 65 лет (ИБ № 4571).
Диагноз при поступлении: диабетическая ангиопатия сосудов нижних конечностей, начинающаяся гангрена I пальца правой стопы.
Диагноз окончательный: сахарный диабет II типа средней тяжести в стадии декомпенсации. Диабетическая ангиопатия нижних конечностей. Начинающаяся гангрена I пальца правой стопы. Диабетическая нефропатия I степени.
Жалобы при поступлении: постоянные боли в области правой стопы, черный цвет кожных покровов I пальца правой стопы, общая слабость и недомогание.
Anamnesis morbi: считает себя больной около 20 лет, когда впервые был выявлен сахарный диабет. Неоднократно лечилась в эндокринологическом отделении. Перечисленные выше жалобы появились около 2 недель назад. Пыталась лечиться самостоятельно — без результата. Обратилась за помощью в хирургическое отделение 1-й ГКБ.
Anamnesis vitae: детских болезней не помнит. Болезнь Боткина, туберкулез, венерические заболевания у себя и ближайших родственников отрицает. Аллергологический анамнез не отягощен. Периодически отмечает боли в области сердца, повышения АД.
Locus morbi: обе голени и стопы прохладные на ощупь. Пульсация на A.dorsalis pedis значительно ослаблена. I палец правой стопы в области ногтевой и средней фаланг синюшно-черного цвета, движения в пальце сохранены.
Анализы: RW — отрицательная; Э — 3,2 млрд./мл, Л — 13,5 млн./мл; Hb — 104 г/л, цветной показатель — 0,97; СОЭ — 56 мм/ч; протромбин — 100%, фибриноген 4,8 мкмоль/л, время рекальцификации 90 с: глюкоза крови 12,5 ммоль/л; общий анализ мочи — Л на все поле зрения.
Реовазография — общий кровоток правой голени снижен, левой голени достаточный. Тонус сосудов повышен. Затруднен венозный отток, больше справа.
Лечение: операция — ампутация I пальца правой стопы с головкой I плюсневой кости.
Режим II, диета 9. Инъекции инсулина (п/к) 26 ЕД утром, 16 ЕД вечером. Инъекции раствора линкомицина 600 мг в/м 3 раза в сутки в течение 14 дней. Местно — перевязки со спиртовым раствором хлорофиллипта, затем мазью левомиколь.
Locus morbi на момент начала лечения гепоном: послеоперационная рана в области I пальца правой стопы до 3 см в диаметре, имеется свищевой ход к культе плюсневой кости с гнойным отделяемым. Лечение препаратом гепон включало промывания свищевого хода и послеоперационной раны раствором гепона (0,002 г в 10 мл физиологического раствора). Процедуры с использованием гепона повторяли через день, всего 5 процедур в течение 10 дней. На 6-й день лечения гепоном из свищевого хода был извлечен секвестр. На 10-е сутки рана очистилась и уменьшилась в диаметре до 1,5 см. Края раны сцеплены лейкопластырем по типу наводящих швов. Продолжено лечение мазью гепона. К 14-му дню появилась грануляционная ткань, но из свищевого хода продолжали выделяться секвестры культи плюсневой кости. К 30-му дню рана зажила вторичным натяжением.
Трофические язвы на ногах сложно поддаются лечению, и после полного заживления периодически могут давать о себе знать. Вылечиться от кожного заболевания без применения лекарств невозможно, и часто все заканчивается инвалидностью.
Характеристика болезни
Трофическими язвами называют повреждение слизистых, кожи и подкожных тканей. Причиной патологии является нарушенный лимфоток, кровоток, неполноценное снабжение кислородом и полезными веществами. При длительном течении язвенные поражения могут не заживать более 3 месяцев.
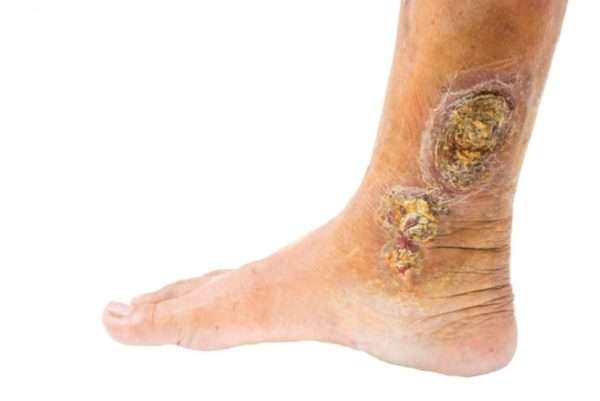
Появление язв на ногах зависит от основного заболевания, ставшего причиной развития патологии. На щиколотке и голени раны локализуются при тромбофлебите и варикозе, а на стопах – у людей с сахарным диабетом.
Трофические язвы образуются по следующим причинам:
- недостаточное питание тканей нижних конечностей,
- застойные явления в венах,
- неполноценный отток лимфы,
- отечности, появившиеся в результате задержки жидкости.
На развитие трофических поражений ног влияют также основные заболевания, диагностируемые у больного человека:
- Тромбофлебит и варикоз – провоцируют нарушение циркуляции крови в венозной системе нижних конечностей. В результате трофика тканей ухудшается и разрушается. Язвы при таких диагнозах обычно поражают нижнюю часть голени.
- Воспаленные стенки сосудов негативно отражаются на обмене веществ в клетках тканей, приводя к их распаду. Явление характерно для пациентов с сахарным диабетом. Трофические язвы возникают на пальцах и пятках.
- При атеросклерозе наблюдается оседание холестерина на стенки сосудов, в результате чего их просвет сужается. Питание сосудов кислородом и полезными веществами нарушается. Появляются симптомы тканевого некроза. Трофические поражения располагаются на передней и задней части голени.
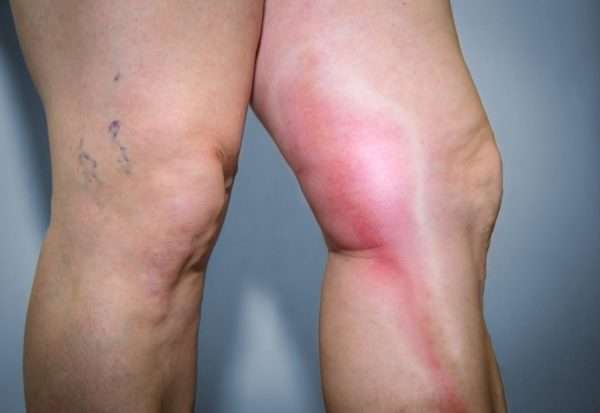
Другие возможные причины заболевания
Трофические язвы образуются и по другим, не менее серьезным причинам. Среди факторов риска выделяют следующие:
- гипертония,
- тромбангиит,
- аллергия,
- ожоги и обморожения,
- травмы ног,
- посттромбофлебит,
- нарушенная иннервация,
- тесная и некомфортная обувь.
Если кожное поражение не заживает более 1,5 месяца, то такие очаги считаются трофическими язвами.

Симптоматика заболевания
Перед появлением язв на ногах у человека наблюдается комплекс признаков, которые свидетельствуют о серьезном нарушении венозного кровотока в нижних конечностях. Пациент жалуется на сильные отеки, чувство тяжести в икрах, частые мышечные судороги в ногах, жжение и зуд.
В нижней области голени небольшие синюшные вены увеличивают свою локализацию. На коже проявляются пигментные пятна фиолетового цвета, которые впоследствии сливаются и становятся одной большой зоной гиперпигментации.
Некоторые язвы могут сливаться друг с другом, образуя обширные раны. Запущенная болезнь может распространяться по всей голени не только вширь, но и вглубь мягких тканей.
Лечение трофического поражения
Терапевтические меры, направленные на излечение от трофических язв, являются индивидуальными для каждого пациента. Это обусловлено тем, что причины развития болезни могут быть разными, соответственно, и лечение должно быть правильно подобранным под конкретный случай.
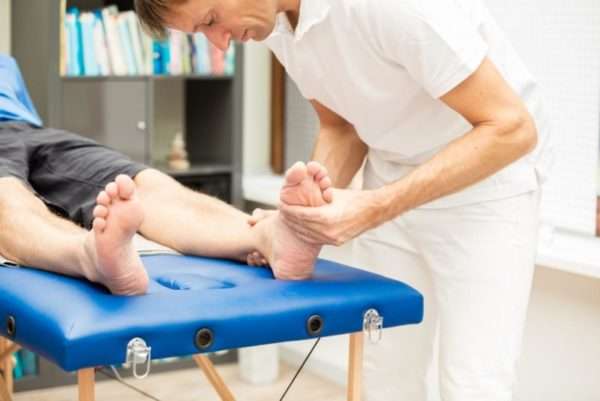
Для назначения адекватной терапии важна диагностика вида язвы. При определении характера заболевания проводят разные исследования:
- цитологическое,
- бактериологическое,
- гистологическое и другие.
К основным методам лечения относится хирургическое вмешательство, медикаментозная терапия, местная обработка ран антисептическими средствами, физиотерапевтические процедуры, рецепты народной медицины.
Хирургическим путем происходит устранение отмерших тканей, купирование воспалительного очага.
- Катетеризация – показана для лечения язвенных образований, которые не заживают при долгом лечении.
- Вакуумный – применяется для очищения раны от гнойной жидкости, устранения отечности и уменьшения размеров язвы. При вакуумном лечении улучшается кровообращение, восстанавливается регенеративный процесс в тканях. Также снижается вероятность образования осложнений после болезни. Вакуумная терапия способствует формированию защитной среды, которая предотвращает проникновение патогенных бактерий и вирусов.
- Виртуальная ампутация – часто используется для устранения нейротрофических язв.
- Лечение гипертрофических язв методом прошивки венозно-артериальных фистул, в результате которого происходит разделение ранок.
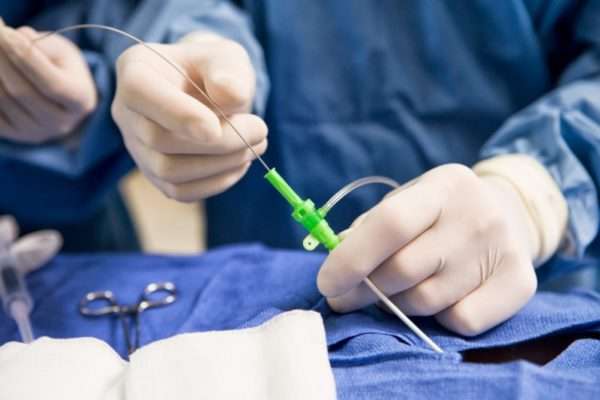
Применение препаратов при трофических язвах показано в случае оперативного лечения заболевания. На начальной стадии некоторых форм болезни медикаментозная терапия назначается без хирургического удаления язв.
Применение препаратов происходит в несколько этапов. На первой мокнущей стадии врач прописывает пациенту:
- антибиотические средства широкого спектра воздействия,
- противовоспалительные лекарства,
- антигистамины,
- антиагреганты.
Комплексно также назначают процедуры для очищения трофических язв от гнойного и некротического содержимого. К таким мероприятиям относятся:
- обработка язвенных очагов антисептическими средствами – раствором марганцовки, отваром лечебных трав, хлоргексидином,
- применение повязок, пропитанных мазью, которые предназначены для лечения трофических язв,
- в случае острой необходимости больному могут прописать процедуру очистки крови – гемосорбцию.
На стадии рубцевания и заживления ран используют специальные мази, к примеру, Эбермин или Солкосерил. Также применяют антиоксиданты. При местном лечении эффективны покрытия для язв – Гешиспон, Аллевин и другие.
После описанного лечения приступают к устранению причины развития трофических язв.
Группы используемых препаратов
В первую очередь назначают средства, которые восстанавливают сосудистую систему пациента:
- Флеботоники – применяются для укрепления стенок сосудов, повышения их эластичности и стабилизации кровотока. Популярными флеботониками являются Троксевазин, Флебодиа, Детралекс и другие.
- Антикоагулянты – предназначены для разжижения крови, снижения вероятности формирования тромбов. Эффективные антикоагулянты Декумарин и Гепарин.
- Фибринолитики – подавляют процесс образования тромбов. Препараты назначают при стационарном лечении, поскольку могут вызвать кровотечения. Наиболее действенными являются Стрептокиназа, Урокиназа.
- Спазмолитики – устраняют болевой синдром, спазмы, расширяют сосуды. Применяют Но-шпу и Папаверин.
- Системные энзимы – стабилизируют обмен веществ.
- Средства для восстановления жирового метаболизма – способствуют выводу токсинов, регулируют количество холестерина и уровень ферментов поджелудочной железы. Используют энтеросорбент ФИШант-С, который содержит натуральные компоненты.
Нормализация кровотока, купирование воспалительного процесса и восстановление нормального метаболизма приводят к скорому заживлению ран.
При лечении трофических язв важно применять препараты для наружного нанесения. Для этого используют лечебные гели и мази, которые убивают инфекцию и заживляют раны. К средствам местного применения относят:
- Мази на основе растительных компонентов – используются для полного устранения инфекции. Наиболее эффективным препаратом считается Вульностимулин. Мазь заживляет язвы, снимает воспаление. Применяется на мокнущей стадии.
- Антибактериальные средства – предназначены для лечения ранних стадий заболевания, когда рана небольшого размера. Лекарства дезинфицируют рану, предотвращают повторное инфицирование. Среди препаратов этой группы эффективны Солкосерил, Левомеколь.
- Регенерирующие медикаменты – применяются после всех остальных групп лекарств, когда на ране сформировался тонкий эпителиальный слой. В таком случае для полноценного клеточного обмена и заживления язвы используют мази с регенеративным воздействием: Мефенат, Бепантен.
Восстанавливающие средства также устраняют боль и воспалительный процесс, ускоряют проникновение лекарственных компонентов в слои кожного покрова, ускоряя регенерацию тканей.
При лечении язвенного поражения популярным и эффективным остается метод эластической компрессии. В этих целях применяют эластичные бинты, которые ежедневно меняют. Этот способ лучше всего подходит для борьбы с венозными язвами.
Физиотерапию назначают при комплексном лечении. К физиолечению прибегают уже на стадии регенерации. В список возможных процедур входят:
- лазерное лечение – применяется для устранения болезненных симптомов, воспалительного процесса, способствует быстрому восстановлению тканей,
- УФО – укрепляет защитные функции организма,
- магнитно-резонансное лечение – снимает отечности, расширяет сосуды, оказывает анальгезирующее действие,
- озонотерапия – благоприятно влияет на рост соединительной ткани, снабжает клетки кислородом,
- бальнео- и грязетерапия.
В случае развития тяжелой формы трофических язв прибегают к пересадке кожи. Кожные покровы берут с ягодиц или бедер.
Лечение трофических язв народными средствами
При использовании рецептов народной медицины для лечения заболевания можно применять целебные ванночки, повязки, мази на основе природных ингредиентов.
- Главным и популярным средством, которое применяют много веков для избавления от трофических язв любых форм, является чеснок. Для приготовления лечебной смеси берут четыре зубчика, раздавливают и смешивают их с 3 стаканами яблочного уксуса. Смесь должна настояться две недели. Обрабатывают раны с помощью салфеток, которые следует промокнуть настоем и приложить к пораженному участку. Компрессы можно делать на ночь. Подобная обработка высушивает раны и обезболивает их.
- При язвах помогают листья земляники. Их моют, распаривают и прикладывают в виде компрессов два-три раза в день.
- Трофические поражения ног лечат с помощью календулы. Цветки растения измельчают и смешивают с вазелином. Смесью смазывают поврежденную поверхность при выделении гноя. Рану предварительно просушивают, затем накладывают средство.
- При открытых язвах используют чайный гриб. Его прикладывают к ране и покрывают стерильным бинтом. Чайный гриб вытягивает гной, очищает рану. Процедуру делают на ночь.
- В качестве лечебного средства также применяют смесь меда и яичного желтка в равных количествах. Состав взбивают и наносят на пораженную кожу. Эта смесь также эффективна и при варикозе.
Трофические язвы нижних конечностей – заболевание серьезное, требующее длительного и комплексного лечения. Патология не возникает сама по себе. Ей предшествуют множественные сопутствующие болезни, симптомы. Для предотвращения появления язвенных поражений следует придерживаться правильного рациона, ограничить вредные привычки, носить удобную обувь и соблюдать гигиену. Только полноценная профилактика предотвратит развитие сложного заболевания.
Читайте также:


