Статистика заболеваемости подагра

Подагра (Podagra), дословный перевод с греческого — ловушка для ног или капкан для ног. Данное заболевание вызвано нарушением пуринового обмена в организме и отложением мочекислых соединений в тканях, с преимущественно поражением суставов и почек. Большинство форм подагры – наследственные, врожденные нарушения обмена веществ (“семейная” Подагра) — это означает, что в возникновении данного заболевания отчасти виноват наш геном, а остальное зависит от нашего образа жизни, проявит себя подагра или же останется на уровне клеточной информации.
Вторичная форма встречается значимо реже, возникает как следствие воздействия внешних факторов — при отравлении свинцом, в результате длительного применения лекарственных средств (рибоксин, цитостатики, салуретики). Кроме того, вторичная Подагра может являться проявлением других заболеваний — миелолейкозов, псориаза, гемоглобинопатии, ХПН, врожденных пороков сердца с эритроцитозом.
Заболевание преимущественно присуще мужчинам среднего возраста, после 35-40 лет. Протекает в виде рецидивирующих острых приступов подагрического артрита, характеризующегося внезапными болями, чаще в области большого пальца стопы, которые быстро нарастают, сопровождающихся припухлостью и покраснением сустава. Приступ может быть спровоцирован травмой, переохлаждением, приёмом алкоголя или пищи, богатой пуриновыми основаниями, и длиться от нескольких часов до нескольких дней. После приступа все болезненные явления исчезают, функция сустава восстанавливается. С каждой новой атакой продолжительность и интенсивность приступа нарастают. В большинстве случаев подагра со временем переходит в хроническую форму, проявляющуюся деформацией сустава за счет узелковых отложений, костных разрастаний, подвывихов пальцев. В результате увеличения содержания мочевой кислоты в сыворотке крови происходит отложение мочекислых соединений в тканях, чаще в области наружной части ушной раковины, далее тофусы, около суставов, с ограничением движений в них. Нередко поражаются почки.
В средневековье активно изучал подагру знаменитый врач и алхимик Парацельс, который также считал основными причинами проявления заболевания чрезмерное употребление алкоголя и переедание.
В 1814 году Джон Вонт успешно применил Колхицин на сорока больных подагрой.
В 1857 году Альфред Гаррод посредством эксперимента с ниткой, опущенной в кровь больного, которая покрылась кристаллами уратов, доказал наличие урикемии при подагре. В конце 19-го века кристаллы уратов были обнаружены в суставной жидкости во время приступа подагры. Но только в 1961 году Даниэль МакКарти и Джозеф Холландер смогли определить роль уратов в развитии острого подагрического артрита.
В 1964 году Майкл Леш под руководством Уильяма Найхена описал случай полного отсутствия гипоксантин-гуанинфосфорибозилтрансферазы – фермента, катализирующего реакции утилизации пуринов.
Исследования подагры не закончены до настоящего времени. Остается спорным стоит ли производить лечение бессимптомной гиперурикемии до развития симптомов заболевания, и многие другие вопросы.
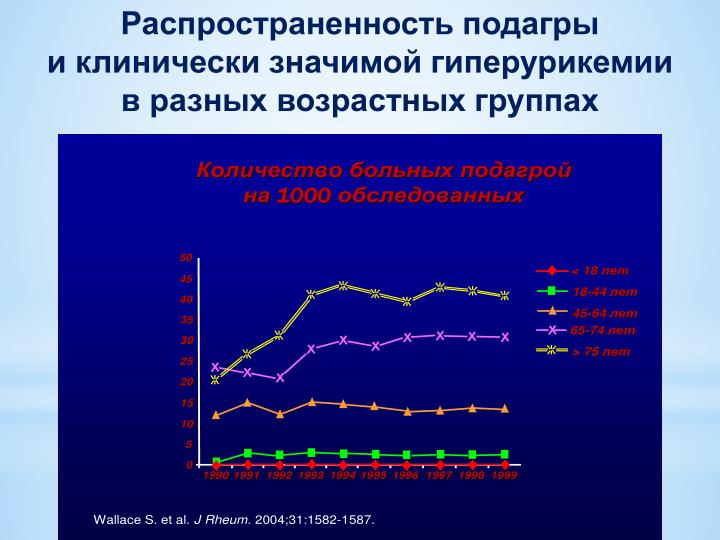
Подагра не является уникальным заболеванием и ее распространенность в человеческой популяции довольно высока. По данным из разных источников в странах с развитой экономикой подагрой страдает от 1 до 2 % населения, например в США, по данным статистики диагностировано заболевание у 2,5 миллионов человек, в странах западной Европы процентные показатели несколько выше. На территории Российской Федерации процент выявленных случаев подагры значимо ниже и составляет около 0,1% от общего населения, что обусловлено менталитетом наших сограждан и низкой культурой заботы о собственном здоровье, не обращением к врачу и занятием самолечением.
В то же время повышенный уровень в крови мочевой кислоты или гиперурикемия, указывающая на повышенный риск развития подагры, присуща большему проценту населения, по данным статистики 12-14% от общего числа населения. В настоящее время связь между гиперурикемией и подагрой до конца не ясна, так как у многих пациентов с гиперурикемией не развивается подагра, в то же время как некоторые пациенты с повторяющимися приступами острого подагрического артрита имеют нормальный или низкий уровень мочевой кислоты в крови.
Мужчины болеют подагрой в 20 раз чаще, чем женщины. Пик заболеваемости приходится на 40-50 лет у мужчин, 60 лет и старше у женщин. До менопаузы подагра у женщин практически не проявляется, что обусловлено воздействием эстрогенов на выведение мочевой кислоты. Острые приступы подагрического артрита у подростков и молодых людей также наблюдают крайне редко.
Возникновение заболевания тесно связано с количеством мочевой кислоты, которая возникает в результате переработки в организме определенных продуктов питания, богатых пуринами.
В норме мочевая кислота выводится почками с мочой. Однако у пациентов с подагрой мочевой кислоты или слишком много образуется, или она плохо выводится почками, в результате в организме накапливаются ее излишки. Когда мочевой кислоты слишком много в организме, она начинает откладываться в суставах в виде крошечных кристаллов, что и приводит к воспалению и боли. Следует иметь в виду, что четкой связи между уровнем мочевой кислоты в крови и развитием подагры нет – в некоторых случаях приступы подагры развиваются у людей, у которых уровень мочевой кислоты находится в пределах нормы.
Повышение уровня мочевой кислоты в организме может быть связано с нарушением функции почек, а также с приемом некоторых лекарственных препаратов.
Также бострение может быть вызвано следующими причинами:
- злоупотребление алкоголем;
- переедание;
- физические нагрузки;
- травма;
- некоторые лекарственные препараты;
- некоторые заболевания, в том числе инфекции;
- кровотечения;
- операционное вмешательство.
Наиболее распространены так называемые римские критерии диагноза подагры, принятые в 1961 г. Они включают:
- гиперурикемию — мочевая кислота в крови более 0,42 ммоль/л (7 мг%) у мужчин и более 0,36 ммоль/л (6 мг%) у женщин;
- наличие подагрических узелков (тофусов);
- обнаружение кристаллов уратов в синовиальной жидкости или тканях;
- наличие в анамнезе острого артрита, сопровождавшегося сильной болью, начавшегося внезапно и стихнувшего за 1— 2 дня.
Диагноз считается определенным, если положительны 2 критерия.
Диагностические критерии Американской ревматологической ассоциации
I. Наличие характерных кристаллических уратов в суставной жидкости и/или
II. Наличие тофусов (доказанных), содержащих кристаллические ураты, подтвержденные химически или поляризационной микроскопией, и/или
III. Наличие 6 из 12 ниже представленных признаков:
- более чем одна острая атака артрита в анамнезе;
- максимум воспаления сустава уже в первые сутки;
- моноартикулярный характер артрита;
- гиперемия кожи над пораженным суставом;
- припухание или боль, локализованные в I плюснефаланговом суставе;
- одностороннее поражение суставов свода стопы;
- узелковые образования, напоминающие тофусы;
- гиперурикемия;
- одностороннее поражение I плюснефалангового сустава;
- асимметричное припухание пораженного сустава;
- обнаружение на рентгенограммах субкортикальных кист без эрозий;
- отсутствие флоры в суставной жидкости.
Комбинаций из 6 и более признаков подтверждает диагноз.
Приведенные диагностические критерии, естественно, не охватывают всех вариантов заболевания и не учитывают всех сложностей в проведении дифференциального диагноза.
Благоприятный прогноз
Учитывая степень развития медицины за последний век и обилие пищевых продуктов в нашем рационе,больным не придется испытывать мучений древних императоров и средневековой знати, имевших на своих столах бобово-мясное меню и пытавшихся облегчить свои мучения травяными сборами. Все что требуется – задуматься о своем здоровье, избавится от переедания, победить лень и гиподинамию. Интересно жить и идти по жизни легко, тяжело жить не интересно во всех отношениях. Прогноз, при условии адекватного лечения и здорового образа жизни благоприятный.
Неблагоприятный прогноз
Основным признаком перехода твоего заболевания в хроническую форму является образование узелковых отложений, как правило, на внутренней поверхности ушных раковин, реже в области локтевых суставов, стоп и кистей рук, еще реже в области коленных суставов и ахиллова сухожилия. Размер данных отложений, тофусов, может варьировать от 1 мм до 10-15 см в диаметре. Период, предшествующий образованиям тофусов составляет 5-10 лет от первого приступа острого подагрического артрита. То, что мы видим – это лишь поверхность айсберга, так как подобные тканевые скопления уратов могут образовываться практически в любых участках тела и во внутренних органах.
Наиболее частым внесуставным проявлением подагры является поражение почек, до 75% больных. Риск поражения почек прямо пропорционален степени гиперурикемии и длительности болезни. Изменения появляются при снижении рН
Подагра – это болезнь обмена веществ. Основные причины подагры связаны с нарушением пуринового обмена и накоплением в организме, в особенности в суставах, мочевой кислоты (уратов). Симптоматически недуг выражается повторяющимся артритом, формированием тофусов (узлов) и поражением внутренних органов.
Статистика распространения заболевания по полу и возрасту
Подагра — достаточно распространенная болезнь в современном мире. Она принимает на себя 5% из всех форм заболеваемости артритом. По статистике, например, в США патология развивается у 2% населения, это около 2,5 миллионов человек. В России процент выявленных случаев недуга существенно ниже — 0,1%. Вместе с тем гиперурикемия, указывающая на повышенную вероятность образования подагры, присуща примерно 12% от общего числа населения.
Патология формируется у мужчин в 9 раз чаще, чем у женщин. Подъем заболеваемости приходится на 40-60 лет. У прекрасной половины человечества первые симптомы болезни наблюдаются в период постменопаузы.
Этиология патологии
По МКБ-10 классификация подагры:
- лекарственная;
- идиопатическая (первичная, бурсит, тофусы в сердце);
- обусловленная нарушением работы почек;
- вторичная (на фоне других патологий);
- свинцовая.
Этиология подагры состоит из целого ряда факторов, способствующих появлению патологии:
- Причины, провоцирующие уменьшение выведения мочевой кислоты (90%)
- обезвоживание, склонность к кетоацидозу;
- генетически обусловленная гипофункция ферментных систем почек, регулирующих экскрецию уратов;
- хроническая почечная недостаточность;
- артериальная гипертензия;
- гипотиреоидизм (дефицит тиреоидных гормонов);
- прием некоторых лекарственных средств (цитостатики, бета-блокаторы, салуретики).
- Причины, приводящие к чрезмерной выработке мочевой кислоты (10%):
- генетически обусловленный дисбаланс определенных ферментов;
- ожирение;
- псориаз;
- преобладание в рационе однообразной мясной пищи, рыбных продуктов;
- миелопролиферативные патологии (тромбоцитемия, лейкоз);
- употребление спиртного (особенно сухих вин, пива).
Подагра не относится к наследственным патологиям, но передаваться по наследству может предрасположенность к такому заболеванию. Повышается вероятность развития подагрического артрита у потомков, если у кого-то из родителей выявлена ферментопатия, иначе говоря, нехватка веществ, помогающих расщепить пурины. Эта патология передается от отца или матери к ребенку с определенной хромосомой.
При выявлении этого генетического нарушения определяют уровень ферментов:
- аденин-фосфорибозилпирофосфат-синтетазы;
- гипоксантин-гуанинфосфорибозилтрансферазы;
- 5-фосфорибозил-1-синтетазы.
Именно эти вещества позволяют пуриновым основаниям трансформироваться в мочевую кислоту и при этом выводить ее из организма.
Обычно точно сказать, что провоцирует подагру невозможно. Как правило, это комплекс внешних и внутренних причин. Патология развивается со временем и носит накопительный характер. Приступы болезни у молодых людей отмечаются довольно редко. Подагрический артрит зачастую называют индикатором неправильного образа жизни, поскольку он образуется на фоне чрезмерного употребления алкоголя, курения, ожирения, малоподвижного образа жизни, неправильного питания, насыщенного кислыми и жирными продуктами (копчености, мясо, маринады, рыба).
Также развитие подагры провоцируют следующие факторы:
- стрессы;
- повышение уровня холестерина и сахара в крови;
- изменения гормонального фона во время менопаузы у женщин;
- переохлаждение;
- микротравмирование суставов (ношение неудобной, тесной обуви, давление и повышенные нагрузки);
- атопия — аллергическая настроенность иммунной системы.
В основе патогенеза болезни находится увеличение концентрации мочевой кислоты в крови. Но при этом такой показатель встречается и при повышенных нагрузках, употреблении жирной пищи и некоторых патологиях (болезни почек, крови, опухоли).
Если проследить, от чего бывает заболевание, можно выделить три основных элемента:
- накопление в организме мочекислых соединений;
- их отложение в органах и тканях;
- образование острых приступов воспаления в области поражения, формирования тофусов и гранулем, обычно вокруг суставов.
Основной этиопатогенез в подагрическом артрите заключается в формировании уратов натрия. При этом определяющим в организме человека фактором к их образованию являются концентрация, локальная температура и отсутствие веществ, сохраняющих ураты в жидкости. Кристаллизация приводит к травматизации тканей и воспалению, что вызывает активность нейтрофилов и снижение pH. Это в свою очередь провоцирует еще большее высвобождение уратов.
Факторы риска, ведущие к обострению

Повторное обострение подагры возникает у 60% людей в течение одного года после первого приступа. Оно возникает по тем же причинам, которые провоцируют развитие самого заболевания изначально. Источниками обострения чаще всего являются:
- продолжительный прием некоторых лекарственных средств (аспирина, никотиновой кислоты, мочегонные препараты);
- употребление алкогольных напитков и переедание;
- хирургические вмешательства и пересадка донорских органов;
- травмы;
- переохлаждение;
- обострение псориаза и других сопутствующих патологий;
- острые инфекции;
- злокачественные новообразования с применением химиотерапии и лучевой терапии;
- быстрая потеря веса, обезвоживание;
- массивные кровотечения.
Чтобы избежать обострений, следует контролировать питание, образ жизни и принимать прописанные врачом препараты.
В процессе прогрессирования болезни, приступы становятся более частыми и продолжительными, причем боль, отечность и гиперемия сохраняются до нескольких недель, а иногда и месяцев. Типичная для недуга деформация сустава большого пальца на ногах нередко сопровождается появлением костной шишки. Для лечения последней используют специальные стельки, ортопедическую обувь, хирургическую коррекцию, физиотерапевтические процедуры и лечебную физкультуру.
Психосоматика заболевания
Психосоматика – направление медицины и психологии, направленное на изучение влияния разных психологических факторов на развитие соматических заболеваний. То есть люди, занимающиеся изучением этой науки, утверждают, что формированию подагры способствует психологическое расстройство и духовная нестабильность.
Согласно теории гомеопата Синельникова, психофизиологическими причинами подагры являются отсутствие терпения, преобладание в характере гнева, агрессии и потребности во власти.
Аффирмация (фраза, дающая установку в подсознании) при этом заболевании:
Я смотрю вокруг с любовью и пониманием. Весь мой опыт, все мои переживания я выставляю на свет любви. (В. Жикаренцев)
Я в полной безопасности. Я живу в мире и согласии с собой и с другими. (Луиза Хей)
То есть, главные мысли в учениях по эзотерике при подагре говорят, что человек должен довольствоваться малым, не злиться по пустякам, поверить в приязнь окружающих.
К нетрадиционным методам лечения относят не только психосоматику, например, доктор медицинских наук И. П. Неумывакин предлагает ограничить лечение заболеваний только использованием перекиси водорода в форме внутривенных вливаний, раствора для питья, ванночек и компрессов.
Также существует медицинская и оздоровительная практика – биохакинг. При этом человеку обещают полное излечение при изменении качества жизни путем глубокого анализа своих привычек, жизненных показателей и состояния организма.
Диета при подагре

Смягчить клинику заболевания и избавиться от частых обострений можно благодаря строгому ограничению продуктов, богатых солевой кислотой и пуриновыми основаниями.
Рекомендуется проводить разгрузочные дни, подключить обильное питье и придерживаться дробного питания. При этом вводятся продукты, имеющие ощелачивающее воздействие (овощи, молоко). Жестких требований к приготовлению блюд нет, за исключением мяса, которое можно есть только после варки на вторичном бульоне.
Придерживаясь диеты, из рациона надо исключить:
- мясные бульоны;
- газированные напитки, кофе и крепкий чай;
- острые сыры;
- приправы и соусы;
- сухофрукты;
- копчености и консервы, колбасу;
- субпродукты (печень, почки, легкие, мозги);
- малину, инжир, бруснику, клюкву;
- спиртные напитки;
- жирные сорта мяса и рыбы;
- бобовые, ревень, щавель, цветную капусту, шпинат;
- какао, шоколад и кремовые изделия;
- консервированные овощи и грибы.
Профилактика и прогноз
Подагра появляется на фоне факторов, повышающих концентрацию мочевой кислоты в организме. Их по возможности для профилактики заболевания необходимо избегать. Также избежать недуга можно при помощи:
- правильного питания;
- предупреждения травм суставов;
- отказа от вредных привычек;
- подвижного образа жизни;
- контроля веса;
- водных процедур и пребывания на свежем воздухе;
- достаточного потребления жидкости (не менее 2 литров).
Прогноз при условии правильной терапии и здорового образа жизни благоприятный. В противном же случае тофусы образуются не только в области суставов, но и на внутренних органах (сердце, почки). Кристаллические образования могут расти, достигая от 1 мм до 10-15 см в диаметре.
Болезнь может вызывать различные осложнения: почечнокаменная болезнь, уролитиаз, пиелонефрит, нефросклероз, почечная недостаточность, ишемическая болезнь сердца, которые в случае тяжелого течения приводят к смерти больного.
Ответы на вопросы
Какой врач лечит подагру?
Диагностикой и лечение подагры занимается ревматолог.
Можно ли планировать беременность, если у мужа обострение подагры?
В острой фазе заболевания пациент обязательно принимает определенные лекарства, при которых не рекомендуется обзаводиться ребенком. Лучше подождать месяц после отмены препаратов. Хотя на качественный состав спермы они не влияют.
Как унять подагрическую боль в домашних условиях?
Лечить болевой синдром при подагрической атаке обычными анальгетиками бесполезно. Временно купировать его можно прикладыванием холода к суставу и приемом нестероидных противовоспалительных средств (Найз, Вольтарен). Также обязателен полный покой, пораженную конечность лучше держать в приподнятом состоянии. Бороться с обострением можно с помощью народного средства – обильное питье щелочных вод (Боржоми, Нарзан, Ессентуки).
Можно ли при подагре купаться в морской воде?
Морское купание не просто не противопоказано, но даже рекомендуется при подагрическом артрите. Но не стоит забывать, что переохлаждение в воде, может вызвать обострение недуга.
Подагра является полиэтиологическим заболеванием, то есть формируется под действием сразу нескольких неблагоприятных факторов. В развитии недуга огромное значение имеют внутренние и внешние условия, психосоматика и наследственность. Для ранней диагностики заболевания необходимо раз в году сдать общий анализ мочи, крови и биохимию.

Под редакцией: Лила А.М., Каратеева А.Е.
Подагра — хроническое системное заболевание из группы микрокристаллических артритов, возникающее у лиц с гиперурикемией, характеризующееся отложением кристаллов моноурата натрия (МУН) в различных органах и тканях и развивающимся в связи с этим воспалением.
Код по МКБ-10:
- М 10.0 Идиопатическая подагра
- М 10.4 Вторичная подагра
Распространенность в развитых странах составляет 0,5–6% взрослого населения.
- Чаще всего поражаются 1-е плюснефаланговые суставы (1-ПФС) и предплюсна.
- Боль в суставе очень интенсивная (любое движение, прикосновение, давление усиливают боль).
- Часто область над суставом горячая на ощупь, гиперемированная.
- Максимальная боль развивается в течение нескольких часов (до суток).
- Может повышаться температура тела до фебрильных значений.
- В течение нескольких дней (до 2 нед.) симптомы артрита полностью регрессируют.
- Вне приступа симптомы отсутствуют.
Требуется консультация ревматолога!
Единственная причина подагры – высокий уровень мочевой кислоты (МК) (>360 мкмоль/л) из-за нарушения выведения (90–95%) или повышенного образования

| Критерий | Категории | Баллы | |
|---|---|---|---|
| Клинические | Локализация | Голеностопный/ предплюсна | 1 |
| 1-ПФС | 2 | ||
| Характеристика эпизодов | Одна | 1 | |
| Две | 2 | ||
| Три | 3 | ||
| Число эпизодов | Один | 1 | |
| Повторные | 2 | ||
| Тофусы | Есть | 4 | |
| Лабораторные | Уровень МК в сыворотке | 6- 10 мг/дл (>600 мкмоль/л) | 4 |
| Лучевые | УЗИ или КТ | Есть депозиты уратов | 4 |
| Рентген | Подагрические эрозии | 4 | |
МК ≤ 4 мг/дл (240 мкмоль/л) – снять 4 балла; не выявлены кристаллы МУН – снять 2 балла
Этап 1. Купирование острого приступа
- НПВП в максимально допустимых дозах
- Колхицин 1–1,5 мг/сут
- Глюкокортикоиды внутрь в дозе 30–35 мг/сут, внутрисуставно, внутримышечно, внутривенно
- Ингибиторы интерлейкина 1 (канакинумаб 150 мг п/к)
Этап 2. Уратснижающая терапия *
(цель терапии: уровень мочевой кислоты * NB! Уратснижающая терапия продолжается пожизненно, с учетом переносимости лечения, с периодическим контролем уровня МК
Другие главы из книги:

Распространенность подагры в мире колеблется от 0,1% до 10% в зависимости от региона: в развитых странах это заболевание сегодня более распространено, чем в развивающихся. Так, в странах Европы подагра встречается у 0,9–2,5% населения, в США — у 4%, в России официальная статистика говорит о 0,3% больных.

В 400-е годы до нашей эры Гиппократ впервые описал клинические симптомы подагры. В конце ХVII века английский врач Томас Сиденгам дал точное описание болезни и приступов подагрического артрита.
Подагра — метаболическое заболевание. Это наиболее распространенная форма воспалительного артрита, ее вызывает отложение кристаллов урата в суставах и вокруг них. Оно возникает из-за хронического повышения уровня мочевой кислоты в организме человека.
Развитию подагры способствует сочетание генетических и экологических факторов. При этом основные факторы риска — гиперурикемия (повышенное содержание мочевой кислоты в крови), генетика, диетические факторы, медикаменты, сопутствующие заболевания и воздействие свинца.
Болезнь проявляется в болевых приступах, локализованных в периферическом суставе, но в конечном итоге может привести к повреждению, деформации суставов и к образованию тофуса (патологического уплотнения подкожной клетчатки).
Однако французские врачи, бывшие законодателями медицинской моды в Европе до середины ХХ века, не стали защищать подагру как признак одаренности. Они считали, что болезнь связана с излишним употреблением мяса и алкогольных напитков.
Причина заболевания — в нарушении метаболизма
На развитие подагры может повлиять чрезмерное употребление пищи, которая содержит много пуринов (мяса, рыбы и продуктов из них) и фруктозы, а также некоторые гематологические факторы, заболевание почек, прием лекарственных средств, ожирение и псориаз.

В последнее время ученые проследили у молодых женщин взаимосвязь между развитием болезни и пластическими операциями (грудные импланты, пересадка жировой ткани). И пришли к заключению, что после проведенных косметологических процедур может возникнуть риск появления подагры, так как в ряде случаев у пациентов начинают отказывать почки. Это иммунный ответ организма на присутствие чужеродных тел.
Болезнь проявляется острым приступом артрита
Наиболее типичным признаком подагры являются приступы острого подагрического артрита. Кроме того, у страдающих болезнью появляются тофусы (подагрические узлы) — скопление кристаллов уратов в мягких тканях, чаще всего на краях ушных раковин, пальцах рук и ног, преднадколенниковой сумке и у локтевого сустава. У большинства больных начало болезни совпадает с острым приступом артрита, который может возникнуть внезапно. Он выражается в сильной жгучей и давящей боли в одном или нескольких суставах.
При первых признаках заболевания необходимо пройти обследование, которое включает в себя:
- общий анализ крови и мочи;
- биохимический анализ — общий белок, мочевая кислота, креатинин;
- проба Реберга и Зимницкого;
- пункция суставов для получения синовиальной жидкости для исследования;
- рентген пораженных суставов;
- УЗИ суставов и почек;
- МРТ и компьютерная томография..
Подагру можно вылечить
При приступах подагры применяются обезболивающие, противовоспалительные и целенаправленные препараты. Среди традиционных методов лечения подагры — режим, нормализация массы тела, лечебное питание и исключение алкоголя, физиотерапия.
Для профилактики болезни важна диета
Если в вашей семье выявлены случаи заболевания подагрой, то вы находитесь в группе риска. В таком случае необходимо контролировать уровень мочевой кислоты в крови и регулярно сдавать анализы, а также придерживаться здорового образа жизни. Подагрой часто страдают люди с повышенной массой тела и, как следствие, высоким артериальным давлением. Основную роль в профилактике подагры играет здоровое питание с ограничением таких продуктов, как мясо, морепродукты (креветки, мидии), соя, чечевица, горох и бобы.

Важно соблюдать питьевой режим и ежедневно выпивать не менее 1,5 л жидкости, она выводит из организма мочевую кислоту. Нужно ограничить потребление соли и алкоголя, так как они препятствует выведению мочевой кислоты. Для профилактики подагры врачи людям из группы риска рекомендуют раз в неделю устраивать разгрузочный день, в течение которого исключить мясные и рыбные блюда. Кроме того, нужно съедать хотя бы один апельсин в день и избегать значительных физических нагрузок.
Читайте также:


