Лечение синовита коленного сустава лазером
- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все за 1 день - осмотр врача, диагностика и лечение
- Прием 0 руб! при лечении у нас до 30 июня!
- Причины
- Симптомы
- Диагностика
- Лечение
- Цены
- Отзывы
Содержание
- Причины и факторы риска
- Симптомы заболевания
- Методы диагностики
- Методы лечения
- Мнение эксперта
- Кто проводит лечение?
- Почему обращаются к нам?
- Отзывы наших пациентов
- Запись на лечение
Описание заболевания
Эпителиальные клетки оболочки синтезируют синовию, содержащую белки и гиалуроновую кислоту. Она выполняет метаболическую, барьерную, лакоматорную функции, отвечает за морфофункциональное состояние хрящей. В придачу образует в суставной щели протекторную пленку, защищающую костную ткань от истирания.
При отсутствии заболевания синовита в коленном суставе количество смазки соответствует норме - 1-2 мл, содержит 15-200 клеток крови, макрофагальных синовиоцитов и гистиоцитов из оболочки. Этого хватает для питания гиалиновых хрящей, плавного скольжения головок. При воспалении объем возрастает больше 100 мл, число клеток увеличивается в десятки тысяч раз. Избыточное продуцирование секрета называют выпотом. Утолщение фиброзного слоя в сумке приводит к накоплению жидкости и появлению боли.
При физических перегрузках, ревматоидном, псориатическом, инфекционном артрите, синовите коленного сустава с артрозом смазка теряет биологические свойства, мутнеет и становится вязкой. В зависимости от состава и качества выпота выделяют:
серозно-геморрагический с включением эритроцитов;
геморрагический - полностью окрашенный кровью;
гнойный серо-зеленого цвета
Консистенцию и цвет экссудата определяет первичная проблема. После травмы, при гемофилии в нем всегда присутствует красные следы. При асептической форме он имеет желтоватый оттенок, затем приобретает соломенный.
Причины синовита коленного сустава
Длительная избыточная секреция экссудата - повод для развития катарального процесса. Спровоцировать могут приобретенные патологии, механические повреждения:
дегенеративные изменения костей и тканей,
чувствительность к аллергенам;
подъем тяжестей, физические перегрузки;
расстройство кроветворения связанное с коагуляцией (гемофилия);
вирусные и бактериальные агенты;
При синовите коленного сустава врач выявляет системные патологии, в том числе аутоиммунного генеза – артриты разных видов, ревматизм, псевдоподагру, гонартроз, иногда болезнь Кенига. К факторам риска относят: ожирение, пожилой возраст, силовые тренировки, тяжелые нагрузки.
Проблему не классифицируют как самостоятельное заболевание и считают следствием. Развитие первичной патологии провоцирует основное заболевание. Вторичный синовит коленного сустава случается в результате деструктивных изменений в мягкотканых структурах. Однако воспаление усугубляет течение, становится причиной утолщения, склерозирования оболочки, истончения костной ткани.
Формы
Исходя из характера заболевания, выделяют асептическую и инфекционную. В первом случае диагностируют невыраженный синовит коленного сустава. Патогенез неинфекционного заболевания обусловлен потерей гладкости хряща, раздражением поврежденным мениском или сухожилием. При системном механическом воздействии, частых травмах параллельно формируется хронический менисцит коленного сустава.
Самой опасной формой считают воспаление синовиальной оболочки коленного сустава, вызванное возбудителем. Такое случается при нарушении целостности кожного покрова, попадании микробов в капсулу из ран. Бактерии также попадают из катальных очагов, расположенных в дыхательной либо мочеполовой системе. В редких случаях возбудителем выступает бледная трепонема или микобактерия. Патогенные микроорганизмы быстро воспроизводятся, оставляют после себя токсичные продукты, вызывают острое воспаление и интоксикацию организма.
Синовит коленного сустава: симптомы и лечение
Различают клиническую и субклиническую формы. Первая протекает с острыми ощущениями, вторая бессимптомно. Ее выявляют исключительно аппаратными методами. В каждом случае признаки различаются, поскольку течение болезни определяет количество смазки в капсуле, степень поражения структур.
Жидкость усиленно вырабатывается спустя несколько часов после воспаления. При остром двустороннем синовите коленного сустава сочленения увеличиваются, беспокоят умеренные боли, нарастающие при ходьбе. Меняется форма надколенника, контуры сглаживаются. С обеих сторон заметны выбухания и отеки.
Признаки синовита коленного сустава с гнойным содержимым
Клинические проявления более выражены и схожи с симптомами интоксикации:
температура достигает 40 °C;
появляется лихорадка и неврологические расстройства;/
усиленно выделяется пот;
набухают лимфатические узлы;
формируется обширный отек.
Малейшее движение ногой вызывает нестерпимую пульсирующую боль. У многих срабатывают защитно-компенсаторные механизмы, ограничивающие сгибания и разгибания ноги. Симптомы умеренного синовита коленного сустава при хроническом течении не такие сильные. В периоды обострения происходит умеренное скопление жидкости. Она вызывает ноющие боли, возникающие из-за дегенеративных процессов в капсуле.
Диагностика
Первоочередная задача специалиста – определение причины избыточного секрета. Врач проводит баллотирование надколенника, затем составляет анамнез с целью выявления природы патологии. Затем пациента направляют на инструментальные обследования. Рентген показывает области затемнения. При недостаточной информативности проводят пневмоартграфию. В сочленение вводят углекислый газ, затем снимают серию снимков в разных проекциях.
В первом случае наблюдают утолщение оболочки до 4 мм и небольшой объем выпота.
Во втором фиброзный слой достигает 5 мм. Отмечают деструктивное изменение мениска, истончение гиалинового хряща, образование мелких наростов.
В третьем толщина отдельных участков достигает 7 см, хрящ предельно истончен, видны кисты и наросты по 3- 5 мм.
Пункция
Принцип малоинвазивной манипуляции состоит в проколе капсулы под новокаиновой анестезией. Жидкость в колене врач удаляет шприцом и проводит лаваж. Процедура обусловлена промыванием полости антибактериальными растворами, введением препарата или контрастного вещества. Классическое лечение остеоартроза коленного сустава с синовитом основано именно на проколе и сливе выпота иглой, введении глюкокортикоидов для снятия боль и купирования катарального очага.
Секрет исследуют под микроскопом, делают бакпосев на питательные среды. При необходимости проводят биопсию оболочки, забирая на исследование эпителиальную ткань, выстилающую внутреннюю поверхность сумки.
Морфологический электронно-микроскопический анализ достоверно:
определяет характер поражения сочленения;
диффузные аномалии соединительных тканей.
При прогрессирующем воспалении пациента консультируют профильные специалисты.
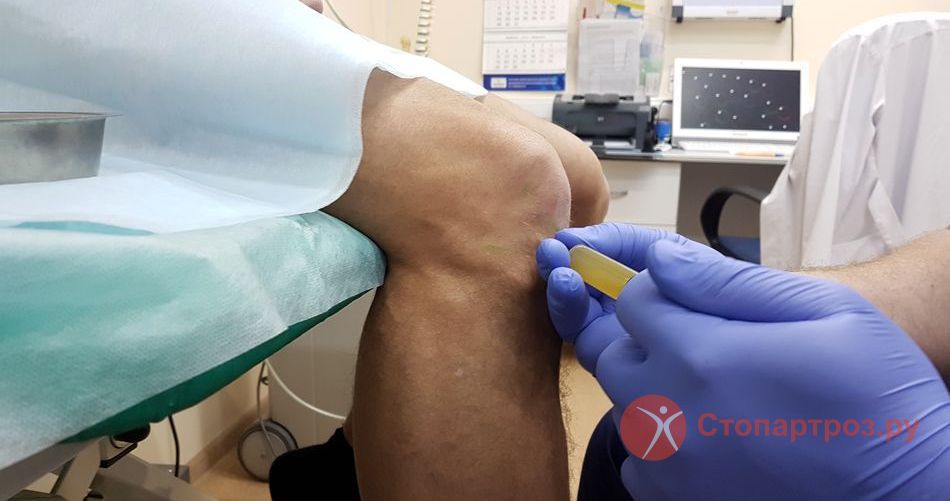 |
| Укол в коленный сустав при синовите |
Диагностика
- УЗИ-диагностика
Неинвазивное исследование показано при воспалении и повреждении мягких тканей, мышц, связок, сухожилий, капсулы суставов с помощью ультразвуковых волн.
Рентгенография
Обследование не информативно при воспалении мягких тканей.
Анализы
Общие анализы крови и мочи, биохимия крови показывают признаки воспаления, наличие инфекции, нарушения в костной и хрящевой тканях.
МРТ
Магнитно-резонансная томография Высокоточный метод диагностики суставов с информативностью до 99%. Позволяет получить срезы тканей на любом уровне.
Лечение умеренного синовита коленного сустава
При асептической форме пациенту иммобилизуют конечности повязкой, ортезом, лонгетой на 5-7 дней, проводят амбулаторную терапию. Вид бандажа выбирает врач исходя из формы заболевания. Продолжительное обездвиживание при умеренно выраженном синовите коленного сустава не допустимо - это приводит к тугодвижности сочленений.
Патогенетическая терапия направлена снятие воспаления и восстановление структуры.
НПВС мягко обезболивают, приостанавливают продуцирование экссудата – диклофенак, кетопрофен.
Лиофилизаты - блокаторы ферментов защищают клетки от разрушения - контрикал, гордокс.
Антибиотики подавляют активность патогенных микробов - метрогил.
Кортикостероиды быстро обезболивают - дексамектазон.
Ингибиторы ферментов используют для снижения инфильтрации и продуцирования секрета. Трасилол и гордокс вводят в сочленение сразу после очищения полости.
Регуляторы микроциркуляции - АТФ, трентал расширяют капилляры.
Для восстановлению после синовита коленного сустава предусмотрены хондропротекторы на основе хрящей животных – гордокс, апротинин.
Блокада
Инъекции в ткани и непосредственно в полость – лучшее средство обезболивания, особенно при реактивном синовите колена. Выбор способа определяет этиология заболевания. При двухстороннем купировании ногу обкалывают анестетиками с обеих сторон. Иногда к ним добавляют адреналин, препараты кортикостероидной группы. Дипроспан при синовите коленного сустава оказывает противоотечный и анальнезирующий эффект.
Для противовоспалительных блокад эффективны стероидные гормоны. При дегенеративных поражениях структур и недостатке синовильной жидкости используют трофостимулирующие препараты. Они насыщают смазку питательными компонентами, контролируют выработку секрета.
Физиолечение
Процедуры устраняют воспаление, улучшают крово - и лимфообращение в оболочке, укоряют рассасывание выпота, восстановление соединительнотканных структур. Для обезболивания назначают:
лекарственные электрофорез и фонофорез с апротинином и гепарином;
Хирургические методы
При неэффективности медикаментозной терапии проводят артроскопию – малоинвазивную хирургическую процедуру. Врач с помощью артроскопа сканирует ткани суставной сумки, уточняет причину поражения тканей. Метод позволяет уменьшить отек, обработать полость, ввести лекарство. Важно, чтобы процедуру проводил опытный врач, иначе возможно появление синовита после артроскопии коленного сустава.
Хроническая форма с частыми рецидивами, органические изменения оболочки, образования - показания к синовэктомии. Операция предполагает полное или фрагментарное иссечение паталогически измененных участков. После оперативного вмешательства конечность иммобилизуют, повторяют курс с обезболивающими и противомикробными препаратами, на вторые сутки назначают физиопроцедуры. Для восстановления подвижности и укрепления мышц составляют комплекс ЛФК.
Прогноз
Современные методики помогают быстро убрать воспаление и вернуть свободу движениям. При адекватном лечение на ранних стадиях врачи гарантируют полное выздоровление. В случае осложненной инфекционной формы не исключено появление контрактуры.
Как возникла лазеротерапия
![]()
Лазеротерапия применяется при лечении многих проблем опорно-двигательного аппарата.
Это один из видов физиотерапии, который основан на применении лазерного излучения. Лазер создает энергию определенного диапазона, оказывающую специфическое воздействие на организм.
Впервые лазеротерапию применили в 1965 году для врачевания ортопедических заболеваний. Тогда ученые изучали влияние лазерного света на кровь человека. Большую роль в лечении лазером играет длина волны, от которой зависит эффективность терапии.
Лечение лазерным излучением низкой интенсивности оказывает противовоспалительное действие на коленные суставы. При этом исчезает скованность, уменьшается болевой синдром и облегчаются движения при ходьбе, беге.
Преимущества лазерного лечения
Физиотерапевты при лазеротерапии используют аппараты в инфракрасном и красном диапазонах.
![]()
Ускорению метаболизма в клетках организма;
Терапия лазером может использоваться как основной, так и дополнительный метод лечения при ортопедических и травматологических заболеваниях.
Под воздействием низкоинтенсивного излучения на суставной хрящ отмечается противовоспалительный эффект. Положительное влияние лазеротерапии на артроз коленных суставов выражается в устранении или уменьшении боли, нормализации движений при ходьбе.
Преимущества лазерной терапии перед традиционными методами лечения:
- Когда наши органы оказываются под воздействием низкочастотного лазерного излучения, запускается каскадный процесс:
- Снимается спазм с капилляров, сосудов и мышц коленного сустава;
- Клеточные мембраны становятся более открытыми. Благодаря этому улучшается доставка питательных веществ и кислорода к проблемным зонам;
- В зоне воздействия образуются новые капилляры (чего не происходит при обычном нагревании тканей), а значит питание клеток становится еще более качественным;
- Улучшается обмен веществ, организм быстрее освобождается от токсинов, накопленных годами;
- Увеличивается рост митохондрий. Митохондрии выполняют роль миниэлектростанций в клетках организма, а значит вы заметите прилив сил во всем теле;
- Многократно увеличивается выработка аденозинтрифосфата (по сути, бензина, топливо для организма).
— отсутствие побочных эффектов после применения. Благодаря регулируемому диапазону волн можно подобрать оптимальное для каждого пациента лазерное излучение и сделать процедуру безболезненной и безвредной;
— длительный положительный результат.
Терапия лазером эффективна долгое время за счет тканевой памяти, которая запоминает действие лазера, в результате чего достигается сильный и продолжительный эффект после прохождения курса.
Показания к лазерной терапии
Используя терапию лазером можно лечить заболевания опорно-двигательного аппарата, нервной системы, сердечно-сосудистые патологии, болезни суставов, травмы и повреждения, воспаления ЛОР-органов, заболевания пищеварительной системы.
При каких патологиях назначают лазеротерапию:
- Периартрит;
- Артроз;
- Артрит;
- Остеохондроз;
- Нарушение функций конечностей;
- Болевой синдром после травм;
- Медленно заживающие раны;
- Пяточные шпоры.
Такой метод лечения эффективен при артрозе и безопасен для пациента. Терапию можно начинать только после консультации с врачом.
Механизм действия лазера при артрозе
![]()
При артрозе коленного сустава лазерная терапия действует как анальгетик. Снимает воспаление, стимулирует восстановление тканей и клеток, снижает отечность и риск проведения хирургических операции на поздних стадиях.
Данный вид лечения рекомендуется, как дополнительное лечение при артрозе. Лазеротерапия затрагивает только поврежденный участок, не попадая на соседние ткани.
Для более успешного лечения необходимо обратиться к врачу сразу после проявления первых симптомах заболевания. Тогда велика вероятность полного избавления от артроза. Если патологические процессы зашли далеко, то можно будет только замедлить дальнейшее развитие заболевания, но не вылечить его.
Классификация методов лазеротерапии основана на месте воздействия очага заболевания. Действие лазера делится на 4 вида:
- Внешнее;
- Внутриполостное;
- Внутрисосудистое;
- Смешанное.
Внешнее воздействие лазера происходит с помощью дистанционной, контактной и зеркальной техники. Часто используется стабильный процесс, в котором лазерная головка расположена в одной точке. Различают локальное действие лазера на различные повреждения и на рефлекторные части тела, на проекции сосудов, внутренних органов.
Действие лазера на внутренние органы (внутриполостной метод) имеет свои особенности. При нем используется небольшая зона воздействия (до 4 мм в диаметре), а также необходимо соблюдать правила асептики.
Внутрисосудистый метод лазеротерапии – один из самых популярных. Наиболее точный и постоянный эффект достигается за счет использования матричного лазера. Из-за рассеивания источников лазерного излучения поток воздействует на большее количество тканей, чем точечные лазеры.
Как проводится лечение лазером
Метод лечения основан на обработке пораженного участка коленного сустава проникающим инфракрасным излучением. В лечебных целях используются устройства с длиной волны 0,9 мкм. Глазу человека такие волны не видны, а яркий красный луч идет от светодиода, который помогает правильно направлять устройство к больному органу.
![]()
Луч лазера проникает через ткани в коленный сустав, активируя биохимические процессы, в результате чего клеточный метаболизм ускоряется в несколько раз. В итоге происходит улучшение питания тканей, очищаются и обновляются клетки. Вместо пораженных артрозом образуются новые, уже здоровые клетки, которые восстанавливают ткани.
Врач назначает режим проведения лечения. Типовой сеанс продолжается около 30 минут, время обработки поврежденного участка составляет 7 минут. Необходимо провести не менее 10 процедур, после чего необходимо сделать перерыв.
Лучший способ лазеротерапии при лечении коленного сустава – это проводить процедуру каждый день, в одно время. Повторный курс разрешен через 3 недели. Первые улучшения состояния заметны уже после 8 сеансов. Все зависит от состояния пациента, и наличия у него других заболеваний.
Лечебное воздействие на коленный сустав проводят лазером низкоинтенсивного излучения. Аппарат действует непосредственно на причину появления воспаления. В результате положительное действие лекарственных препаратов повышается, снижается болевой синдром.
Лазерные излучения способствуют:
- улучшению микроциркуляции, лимфотока, питания в клетках организма;
- уменьшению болевых ощущений;
- ускорению восстановительных процессов в клетках и тканях;
- сокращению воспаления.
Воздействовать на артроза коленного сустава лазером можно, как амбулаторно, так и на дому. Но при этом необходима консультация врача. Для лечения коленных суставов используют такие аппараты:
![]()
- Витязь;
- Орион;
- Милта;
- Рикта Эсмил.
Лазерные массажеры работают по технологии вибрации в нескольких плоскостях. В сочетании с традиционной лазерной техникой данные устройства оказывают более защищенное, безболезненное и плодотворное излечение коленных суставов.
Для умножения действия световых лучей рекомендуется сочетать лазеротерапию с физическими упражнениями и массажем.
Для того, чтобы использовать лазерное устройство дома, необходимо следовать инструкции конкретной модели аппарата. Основное правило по технике безопасности лазера запрещает заглядывать внутрь аппарата, когда устройство включено. Категорически запрещается направлять луч на предметы, которые дают зеркальное отражение. Нельзя оставлять включенное устройство без присмотра.
Кому запрещена лазеротерапия
Лечение лазером, как и любая другая терапия, имеет ряд противопоказаний. Запрещена при:
- Онкологических заболеваниях;
- Эндокринных нарушения;
- Туберкулезе;
- Беременности;
- Анемических состояниях;
- Нарушениях мозгового кровообращения;
- Печеночной и почечной недостаточности;
- Циррозе печени;
- Гипертоническом кризе;
- Сердечно-сосудистых заболеваниях.
Назначение терапии лазером на коленный сустав проводится только после полного обследования. Лазеротерапия избавляет от боли, воспаления и снимает спазмы. Плюсом применения лазерных аппаратов является безоперационное воздействие на коленный сустав и быстрое улучшение.
Синовит – это воспаление синовиальной оболочки, сопровождающееся появлением выпота(жидкости) внутри сустава. Подвергаются этому заболеванию коленный и локтевой суставы, а также голеностопный и лучезапястный. Чаще болезнь поражает одиночный сустав, но иногда встречается и в нескольких, к примеру, при полиартрите.
Причины синовита
Существуют различные причины для поражения синовитом суставов. Они делятся на:
• Инфекционные причины подразумевают размножение в организме человека стрептококков или стафилококков, туберкулезных или сифилитических микроорганизмов;
• Асептические причины таковы: травмы, аллергия, наследственность или нарушение обменных процессов.
Виды и симптомы синовита
Специалисты создали несколько классификаций синовита. Эта болезнь может быть хронической или острой по своему клиническому течению. Если за основу брать характер скопившейся жидкости, то синовит бывает гнойный и геморрагический, слипчивый и серозный.Также выделяют травматический синовит и хронический.
Когда травматический синовит приобретает острый характер, сустав может разбухнуть за пару часов. При этом не наблюдается повышение температуры кожных покровов и отсутствует напряжение в колене, болевые ощущения. Сам больной чувствует слабость и быстро утомляется.
Гнойный синовит характеризуется более серьезными симптомами. Поднимается температура, появляется озноб или даже бред. Кожа вокруг колена краснеет, возникает сильная боль и ограниченность в подвижности. Может появиться и местный лимфоденит. Также гной может скапливаться не только внутри сустава, но начинают гноиться и соседние ткани: связки, хрящи, мышцы.
Хронический синовит на ранних стадиях протекает практически бессимптомно. Больной ощущает легкое недомогание и редкие ноющие боли, которые списывает на переутомление. Постепенно в суставе начинает собираться жидкость (выпот), которая растягивает связки и может произойти вывих.
Лечение синовита коленного сустава
Лечение синовита колена эффективно только при условии комплексного подхода. Изначально устраняют анатомическую проблему, а затем исправляют нарушения в обменных процессах внутри сустава. Какой способ лечения выбрать (медикаментозный или оперативный) определяет специалист индивидуально в каждом конкретном случае. Если все-таки рекомендовано хирургическое вмешательство, то оно будет лишь первым этапом, так как за ним последует длительный курс реабилитации с использованием лекарств, ЛФК и физиотерапии.
Если еще не запущен синовит коленного сустава, лечение начинают с пункции и обездвиживания колена. Для этого используют специальные повязки, шины, ортезы, бандажи или наколенники. Но не стоит проводить длительную самостоятельную иммобилизацию, так как может возникнуть в суставе тугоподвижность.
Из лекарственных препаратов назначают гепарин, румалон, индометацин и глюкокортикоиды. Но нельзя использовать гепарин сразу после травмы во избежание кровоизлияний. При хроническом синовите используют протеолитические ферменты (гиалуроновая кислота и протеины), а также препараты, способные восстановить хрящевые мембраны (контрикал). Эти лекарства вводят внутрисуставно по 5 инъекций с перерывами на 3 дня.
В малых дозах используют кортикостероиды (гидрокортизон, дексазон). Они имеют противовоспалительный эффект и помогают нормализовать состояние околосуставной (синовиальной) жидкости. Но любые внутрисуставные инъекции не удобны в использовании из-за того, что вводятся непосредственно в сустав и неправильная методика введения может иметь плачевные последствия.
Для восстановления кровоснабжения назначаются Тренатал и Никотиновая кислота. Чтобы предотвратить появление инфекционных или бактериальных осложнений используются антибиотики широкого спектра действия. Дополнительно выписывают витамины и минералы.
Часто в аптеках больные самостоятельно покупают мази для лечения синовита.Это могут быть Вольтарен или Диклофенак. Но не стоит забывать, что они всего лишь облегчают боль снимают воспаление, но никаким образом не влияют на причину заболевания, тем самым отстрочив поход к врачу.
Народные средства для лечения синовита
Чтобы усилить эффект, который оказывают препараты для лечения синовита, рекомендовано использование народных рецептов.
Полезен будет травяной настой на основе омелы белой, чабреца, березы, эвкалипта, эхинацеи и пижмы. В банке смешивают травы в равных частях, затем заваривают по ложке на стакан горячей воды, выдерживают час в термосе и принимают по 1/3 стакана трижды в день.
Лекарственный окропник будет одинаково эффективен как виде настойки или отвара, так и виде мази.
Чтобы приготовить мазь из окропника, разогревают на паровой бане 100 граммов смальца и смешивают с 0,5 стакана измельченного окропника. Смесь охлаждают и перекладывают в герметичную посуду, хранят в холодильнике.
Для настойки используют стружку корня окопника, которую заливают водкой или самогоном с расчетом 1:10. Настаивают 2-3 недели и принимают по 5 мл за 20 минут до еды.
Для отвара берут столовую ложку травы и заваривают в 200 мл кипятка в течении двух часо в термосе. Принимают дважды в день по половине стакана перед едой около месяца.
В качестве растирки используют смесь лаврового листа с оливковым маслом. Измельченные до порошка сухие листья лавра заливают оливковым или другим растительным маслом и настаивают пару недель в темном месте. Затем используют для разогревающего массажа колена перед сном.
При правильном подходе и скрупулезном выполнении всех предписаний врача возможно полное выздоровление при диагнозе синовит коленного сустава. Но если болезнь запустить, то есть шанс потерять подвижность сустава навсегда. Поэтому не стоит затягивать визит к врачу при первых признаках заболевания.
Этиология (причины) синовита

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Синовит – это воспалительный процесс, который образуется в области синовиальной оболочки – биологического материала, служащего своеобразной амортизацией. Эта оболочка синтезирует специальную жидкость, предохраняющую кости сустава от трения и травматизма. Общее количество жидкости составляет около 2 мм, чего вполне достаточно для нормального функционирования органа.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При каком либо повреждении синовиальной оболочки возникает воспалительный процесс, способствующий увеличению жидкости. При этом в составе выпота, кроме воды, гиалурона и белков, могут появляться бактерии, гной и эритроциты.
Патологический процесс возникает по разным причинам, к наиболее частым относятся:
- Механическая травма или усиленные физические нагрузки.
- Аллергические проявления после употребления экзотических продуктов или медикаментов.
- Инфекционные заболевания: сифилис, туберкулез.
- Возрастные изменения, спровоцированные малоподвижным образом жизни.
- Ревматические осложнения.
- Воспаления мочевыделительной системы, кишечные инфекции, простудные заболевания.
- Аутоиммунные и кожные заболевания: васкулиты, дерматополимиозит, сахарный диабет, псориаз, саркоидоз легких.
Любая из этих причин может поспособствовать осложнению в виде воспаления коленного сустава. Зачастую это происходит на фоне снижения иммунитета и малоподвижного образа жизни.
Что такое синовит коленного сустава
Это воспаление внутренней оболочки коленного сустава, которая выстилает суставное пространство. Болезнь сопровождается накоплением в полости экссудата – образованием синовиальной кисты.
При отсутствии патологии жидкость выделяется умеренно, однако когда функции органа нарушаются, объем серозного экссудата значительно увеличивается. Виллонодулярный синовит характеризуется не накоплением жидкости, а увеличением объема тканей синовиальной оболочки с образованием ворсинок, узлов.
Код заболевания по МКБ 10 (Международная классификация болезней) – М65.
Что это такое?
Синовит коленного сустава – это процесс воспаления синовиальной оболочки сустава, которое сопровождается увеличением выработки синовиальной жидкости. Воспаление может быть различным по своим причинам, течению, осложнениям и способам течения. Иногда синовит приходит бесследно, но в некоторых случаях требуется длительное лечение, операция и следующая за ней реабилитация.
Этиология
Как правило, выраженный синовит коленного сустава может развиться из-за:
- приобретённых или перенесённых болезней;
- инфицирования тканей;
- раздражения синовиальной оболочки.
Кроме этого, синовит коленного сустава может развиться на фоне таких заболеваний:
- артрит;
- гемофилия;
- аллергия.
Если синовит развился на фоне перенесённой травмы, то в медицине данное заболевание именуют посттравматический синовит коленного сустава.
Синовит – это воспалительный процесс, который образуется в области синовиальной оболочки – биологического материала, служащего своеобразной амортизацией. Эта оболочка синтезирует специальную жидкость, предохраняющую кости сустава от трения и травматизма. Общее количество жидкости составляет около 2 мм, чего вполне достаточно для нормального функционирования органа.
При каком либо повреждении синовиальной оболочки возникает воспалительный процесс, способствующий увеличению жидкости. При этом в составе выпота, кроме воды, гиалурона и белков, могут появляться бактерии, гной и эритроциты.
Патологический процесс возникает по разным причинам, к наиболее частым относятся:
- Механическая травма или усиленные физические нагрузки.
- Аллергические проявления после употребления экзотических продуктов или медикаментов.
- Инфекционные заболевания: сифилис, туберкулез.
- Возрастные изменения, спровоцированные малоподвижным образом жизни.
- Ревматические осложнения.
- Воспаления мочевыделительной системы, кишечные инфекции, простудные заболевания.
- Аутоиммунные и кожные заболевания: васкулиты, дерматополимиозит, сахарный диабет, псориаз, саркоидоз легких.
Любая из этих причин может поспособствовать осложнению в виде воспаления коленного сустава. Зачастую это происходит на фоне снижения иммунитета и малоподвижного образа жизни.
Причины возникновения синовита
Чаще всего синовиальная оболочка воспаляется при занесении внутрь сустава током крови или лимфы инфекции из других органов.
Другие причины болезни синовит коленного сустава:
(если таблица видна не полностью – листайте ее вправо)
Что такое синовит коленного сустава
Синовит коленного сустава — это воспаление внутренней синовиальной оболочки с накоплением избыточной жидкости в колене. В дальнейшем она может перерасти в гнойное состояние.
Что такое синовит коленного сустава
Вообще синовит поражает коленные, локтевые, голеностопные и лучезапястные суставы. Но как показывает практика, чаще всего возникает именно коленный.
Он образуется в результате совмещения определенных костей ноги. Они соединяются парой специальных связок. Спереди их закрывает надколенник, который крепится крупной связкой к бугру большеберцовой кости.
Внутри колена есть две прокладки, предназначенные для амортизации, называемыми менисками. Также сустав окружают две оболочки. Одна из которых, наружная плотная. По-другому ее называются суставная сумка. Другая, тонкая внутренняя, которую называют синовиальной.
Коленный сустав (вид сбоку)
Анатомия и физиология развития заболевания напрямую зависит от уровня смазки поверхности коленного сустава. Если она отсутствует, то неприятных факторов со здоровьем вам точно не избежать.
Анатомия заболевания такова, что при развитии гнойной инфекции в полости сустава, болезнь может перейти в септическую форму. А это очень опасно!
Читайте также:


