Лечение полусухожильной мышц ног
Боль в мышцах ног выше и ниже колена может быть вызвана не только усталостью, но и различными заболеваниями. Иногда проблема имеет непосредственное отношение к мышцам и сосудам нижних конечностей, но такие реакции могут возникать и из-за болезней позвоночника или суставов. Установить точный диагноз может только врач. Он же назначит необходимые препараты и порекомендует пациенту курс специальных упражнений.
- 1. Сосудистые патологии
- 2. Варикозное расширение вен
- 3. Эндартериит
- 4. Атеросклероз и тромбофлебит
- 5. Заболевания позвоночника и суставов
Очень часто мышечные боли в ногах вызваны сосудистыми заболеваниями. Это происходит из-за того, что нарушается отток венозной крови, одновременно повышается давление в сосудах. Ухудшается питание мышц, из-за венозного застоя происходит раздражение нервных окончаний, в итоге развивается болевой синдром. Чаще заболевания сосудов вызывают тупые боли и ощущение тяжести в ногах.

Зачастую причины сосудистых заболеваний связаны с венозным застоем, который происходит из-за сидячей или стоячей работы. В таких случаях нарушается нормальное венозное и артериальное кровообращение, возникает кислородное голодание. Иногда боли носят ноющий или колющий характер, возникают судороги.

Лечение варикоза предполагает как консервативные, так и хирургические методы. Последние применяются только при сильном прогрессировании заболевания. На начальном этапе достаточно использования препаратов-венотоников. Их выпускают как для местного применения в виде мазей и гелей, так и для внутреннего - в виде капсул и таблеток. Из местных препаратов хорошо зарекомендовала себя гепариновая мазь и различные ее производные. Применяются и домашние средства, например, настаивают цветы конского каштана (1 ст. л. на стакан спирта). На основе этой настойки делаются компрессы.
Рекомендуется носить компрессионные колготки с поддерживающей функцией, которые равномерно распределяют давление по ноге. Благодаря им кровь свободно поднимается вверх, вены не испытывают дополнительной нагрузки. Степень компрессии подбирается на основе индивидуальных показателей. При лечении заболевания важны правильные физические нагрузки. На начальной стадии можно заниматься практически всеми видами спорта, кроме аэробных тренировок на беговой дорожке. Рекомендуется уделить больше времени растяжке и разминке, чтобы разогреть мышцы и снизить нагрузки на вены. Если варикоз прогрессирует, придется отказаться от велотренажеров, беговой дорожки и силовых видов спорта. А вот плавание и водная аэробика остаются лучшими видами нагрузок. Очень полезна йога, поскольку большинство упражнений в ней рассчитано на работу внутренних мышц и выполняется медленно, что снижает нагрузку на сосуды.

Мышечные боли вызывает и эндартериит. Это воспаление внутренних оболочек артерий. Кроме боли при ходьбе, которая возникает буквально после первых 50-100 шагов, есть и другие симптомы – онемение. За короткий отдых эти ощущения могут пройти, но через какое-то время они возвращаются. Иногда боль беспокоит, когда человек просто лежит, а если опустить ногу вниз, интенсивность ощущений уменьшается.
Это заболевание диагностирует сосудистый хирург по результату целого комплекса исследований, включая МРТ, УЗИ сосудов и ангиографию. Проводятся различные анализы крови. Но при внезапной сильной боли нужно вызывать "неотложку", поскольку проблема заключается в закупорке крупной артерии. Лечение эндартериита может быть как хирургическим (пластика сосудов), так и консервативным.


Атеросклероз сосудов нижних конечностей – еще одна причина мышечных болей в ногах. Эти ощущения носят сжимающий характер. Часто возникают судороги. Боли беспокоят при ходьбе, при беге, при подъеме вверх. Для этой болезни характерны холодные стопы, причем как зимой, так и летом. В этом случае тоже необходимо обратиться к сосудистому хирургу. Лечение будет таким же, как при атеросклерозе других сосудов, включая прием препаратов для снижения уровня холестерина. Хирургическое лечение проводят только в крайних случаях.
Еще одно сосудистое заболевание – тромбофлебит. При нем наблюдается боль пульсирующего характера. Часто возникает чувство жжения под кожей. Болевые ощущения становятся постоянными. От них страдают икроножные мышцы.
Патологии межпозвонковых дисков никак не связаны с появлением мышечных болей в нижних конечностях. Но это распространенная причина болевых ощущений. При сдвиге межпозвонковых дисков появляются иррадиирующие боли. То есть они отдают в нижние конечности, а сама зона поражения может и не болеть.
Боли в ногах характерны для ишиаса, то есть воспаления седалищного нерва. Последний зажимается в районе позвоночника, но боли по ходу самого нерва передаются в ноги. Чаще такие ощущения возникают выше колена. Они могут сопровождаться онемением или покалыванием.
Такое воспаление может быть вызвано остеохондрозом поясничного отдела, грыжей или протрузией межпозвонкового диска. При подобных симптомах нужно обратиться к неврологу. Диагноз ставят обычно на основании данных МРТ. Боль в таких случаях снимают с помощью нестероидных противовоспалительных препаратов (Ибупрофена или Диклофенака). Применяются миорелаксанты, чтобы снять напряжение мышц. В период обострения других мер не принимают. После того как приступ пройдет, нужно делать специальную гимнастику.
Боли в ногах могут быть вызваны заболеваниями суставов. Возникает ощущение, что ноги "выкручивает". В основании стопы около десятка суставов. Под воздействием инфекций или других причин начинается их разрушение и воспаление. Это заболевание называется артритом. Постепенно боли при нем становятся постоянными. Они возникают при ходьбе, а их характер меняется. При движении – это сильные, острые боли. При длительном стоянии – стопы словно выкручивает. Сам сустав опухает, кожа в этом месте краснеет, становится горячей. У женщин артрит возникает чаще, чем у мужчин.

В таких случаях нужно обратиться к ревматологу. Он направит на дополнительные обследования – нужно сделать рентген и сдать общий анализ крови. Информативным диагностическим методом является артроскопия. Лечение артрита может быть только комплексным. Помимо приема нестероидных противовоспалительных препаратов, а также Хондроитина и Глюкозамина используются методы физиотерапии и ЛФК. Нужно соблюдать определенную диету и какое-то время рекомендуется носить специальные ортопедические приспособления. Хирургическое вмешательство требуется только при существенной деформации стопы.
Подагра – еще одно заболевание суставов, при котором боли в ногах могут быть сильными. В таком случае, помимо уже перечисленных средств, важно исключить из рациона продукты, богатые пуринами. В основном это касается жирных сортов мяса. Но есть и другие продукты, которые содержат пурины или способствуют накоплению этих веществ в организме. Составить примерную схему диеты поможет лечащий врач на основе конкретной клинической картины заболевания.
Часто мышцы ног болят при плоскостопии. Боль дополняется такими симптомами, как быстрая утомляемость при ходьбе (поскольку мускулы напряжены) и ощущение сильной тяжести в ногах. При плоскостопии нужно делать специальную гимнастику. Этот комплекс упражнений разрабатывается врачом, и выполнять его можно только под контролем медработника. А вот некоторые другие виды физической нагрузки запрещены (различные прыжки полностью противопоказаны). Облегчить боли при плоскостопии помогут специальные ортопедические стельки.
У людей с лишним весом мышечные боли могут быть вызваны повышенными нагрузками. Этот симптом характерен и для сахарного диабета. В таком случае боли в ногах часто сопровождаются судорогами. Снижение веса, соблюдение специальной диеты будут важным шагом в решении проблемы и в том и в другом случае.
Еще одна причина – это миозит, воспалительное заболевание скелетных мышц. Оно часто возникает как осложнение после вирусных инфекций (при гриппе). Но иногда миозит развивается после перенапряжения мышц из-за слишком большой физической нагрузки или в результате травмы. При заболевании у пациента болят мышцы ног, ощущение усиливается при движении. В самих мышцах могут прощупываться плотные узелки. Если травма сопровождается открытой раной, то туда может попасть инфекция. В таком случае заболевание характеризуется и другими симптомами – температурой, ознобом, признаками интоксикации организма. Это называется гнойным миозитом, при нем область поражения припухает, кожа краснеет. Бывает и паразитарный миозит, который возникает при поражении мышц некоторыми видами паразитов (цистицерками). В таком случае, помимо уже описанных симптомов, возникает лихорадка, боли в жевательных мышцах. Иногда болит язык.
Стратегия лечения миозита зависит от его формы. Применяют:
- нестероидные противовоспалительные препараты (обычно мази на основе Ибупрофена и Диклофенака);
- лекарства для снятия мышечного спазма, содержащие змеиный яд (Випросал и его аналоги).

Иногда прописывают электростимуляцию мышц и иглоукалывание.
Еще одна причина боли – миоэнтезит, результат хронического перенапряжения мышц, которое часто сочетается с какими-либо хроническими заболеваниями и другими неблагоприятными факторами. Его лечение проводится в условиях стационара. Применяются такие методы, как новокаиновые блокады, наложение масляно-бальзамических повязок. Широкое распространение получили методы физиотерапии. УВЧ помогает снять воспаление тканей. Важна витаминотерапия.
Мышцы – составляющие опорно-двигательного аппарата, благодаря которым человек способен двигаться. В организме их огромное количество. Одной из тканей ног является полусухожильная мышца бедра. Где она располагается и какую функцию выполняет?
Анатомия
У бедра имеется несколько мышечных тканей, благодаря которым происходит разгибание, сгибание, вращение суставов.
К ним относятся двуглавая и четырехглавая мышцы бедра. Первая состоит из короткой и длинной головки, а вторая включает в себя прямую и три широкие мышцы бедра. Также бедренными являются гребенчатая, большая приводящая, полусухожильная и полуперепончатая мышца.

Полусухожильная мышца относится к группе мускулов бедра, а точнее – его задней поверхности. Она начинается с седалищного бугра, фиксируется к большеберцовой кости, которая находится около медиального мыщелка задней части бедра. Внешняя сторона располагается на границе с двуглавой мышцей, а внутренняя – с полуперепончатой. Ближе к центру покрывается большой ягодичной мышцей.
Срединная часть мышечной ткани перекрывается сухожильной перемычкой. От седалищной кости направляется вниз, входит в длинное сухожилие, затем идет к бугристости большеберцовой кости, фиксируясь в ней. В конце соединяется с сухожилием, называемым гусиной лапкой.
Функциональность
Полусухожильная мышца разгибает бедро и сгибает голень, а также производит отведение и поворачивание бедренной кости кнаружи. При согнутом коленном суставе и приподнятой ноге она способствует вращению голени во внутреннюю часть.
Заболевания полусухожильной мышечной ткани
Частая проблема сгибателей и разгибателей мышц бедра – растяжение. Такое явление связано с чрезмерной физической нагрузкой. Происходит это во время спортивных тренировок, когда человек делает резкие движения, начинает выполнять сложные упражнения без предварительной разминки или рано приступает к тяжелым занятиям.
Растяжение приводит к частичному либо полному разрыву мышцы. У пострадавшего возникает болезненность, отек пораженного места, ограничение движения конечности.
При повреждении важно обеспечить покой ноге, приложить к больному участку холод на полчаса. Для устранения боли применяют анальгетики в виде мазей или таблеток.

Если произошел частичный разрыв мышцы, то делают иммобилизацию с помощью шины. Для этого человека укладывают так, чтобы мышечные ткани смогли максимально расслабиться. Идеальное положение для этой цели – полулежа с подложенным под колено валиком.
Пострадавшему накладывают гипс на бедро, который снимают спустя 2-3 недели. В процессе лечения врачи назначают обезболивающие мази. При выраженной болезненности делают уколы с 1% новокаином.
Если у человека выявлен полный разрыв мускула, то назначается хирургическое вмешательство. Во время него производят сшивание порванных участков, после чего накладывают гипсовую повязку на 1,5 месяца.
Нередко люди сталкиваются с воспалительным мышечным процессом. В медицине его называют миозитом. Виновниками патологии считаются проникновение инфекции, чрезмерные нагрузки или травмы бедра. Есть несколько разновидностей недуга, клиническая картина которых различается.
Симптомы – болевой синдром, отечность, повышение местной температуры, покраснение кожного покрова над пораженным участком ноги. Тактика лечения заболевания зависит от его типа и подбирается лечащим доктором.
Функциональные мышечные тесты
Проводятся перед разработкой комплекса упражнений для укрепления мышц тазобедренного сустава. Диагностические мероприятия позволяют выяснить, обладают ли ткани зажатостью, слабостью, ограниченностью в движении, асимметрией и прочие важные моменты.

Для исследования полусухожильной мышцы применяют такой тест: человек ложится на живот, выпрямляет одну конечность, а вторую сгибает в колене. Затем поднимает голень вверх и делает вращательные движения во внутреннюю часть.
Доктор стоит возле ног с боковой стороны, держит голень пациента, чтобы создать препятствие для вращения, и производит пальпацию бедренной поверхности для проверки силы сокращения.
Упражнения для разработки полусухожильной ткани
Разгибатели бедра нуждаются в ежедневной физической нагрузке. Без нее они становятся слабыми и подвергаются различным патологиям. Чтобы разработать полусухожильный мускул, проводят гимнастику. Ее комплекс бывает разнообразным.
Эффективными считают такие упражнения для бедер:
- Приседать. Тактика выполнения знакома всем. Выполняют на обеих ногах или на одной. Эффективности прибавят утяжелители.
- Встать на одну ногу, а вторую оттянуть назад насколько это возможно. В максимальном сгибе задержаться на несколько секунд и вернуть в исходное положение.
- Лечь на спину, ноги согнуть в коленном суставе и поднимать тазовую часть вверх. При максимальном подъеме немного задержаться и вернуться в исходное положение.
- Встать на четвереньки и поднимать поочередно ноги, согнув их в коленном суставе на 90 градусов.
- Встать, сделать выпад одной конечностью, зафиксироваться в этом положении на несколько секунд, затем подпрыгнуть и приземлиться с выпадом другой ноги.
Кроме гимнастики для укрепления мышцы бедра следует заниматься на велотренажере или отдавать предпочтение бегу. Такие занятия позволяют улучшить состояние не только полусухожильной, но и всей задней группы мышц.
Для достижения положительного результата тренировки должны быть регулярными. Тогда мышцы станут крепче, кровообращение в них нормализуется, а также улучшится состояние организма.
Профилактические мероприятия
Для предотвращения растяжения и разрыва мышц надо заниматься спортом. Каждый день уделять немного времени выполнению простых упражнений, которые помогут держать ткани в тонусе. Перед тренировкой или физическим трудом всегда требуется разминать мышцы.

Чтобы не развился воспалительный процесс, следует своевременно лечить инфекционные патологии, избегать переохлаждения и повреждений нижних конечностей.
Если предупредить возникновение мышечных патологий не удалось, требуется срочно обратиться к доктору. Запрещается пытаться вылечить ногу самостоятельно: это чревато серьезными осложнениями.
Полусухожильная и полуперепончатая мышцы представляют собой вторую половину подколенных мышц. Они дополняют и уравновешивают силу двуглавых мышц бедра. Их названия отражают тот факт, что половину длины обеих мышц составляет очень крепкая, похожая на сухожилия ткань. Они действуют как одна и будут описаны как единая мышца; для краткости назовем их . 
Боль от пусковых точек в полумышцах чувствуется главным образом высоко в задней части бедер, у ягодичной борозды (рис. 9.4 7). Иногда она распространяется вниз и ощущается в икрах (не показано). В этих случаях вся задняя поверхность бедра чувствительна к прикосновению. Когда боль от полумышц доходит до колена, она имеет более острый характер, чем боль от двуглавой мышцы, и чувствуется ближе к внутренней стороне колена.
Боль и скованность, вызванные пусковыми точками в полумышцах, нередко ошибочно принимают за тендинит, а широкое распространение боли наводит также на мысль об ишиалгии. Бывает, что прибегают к операции на позвоночнике, чтобы выявить причину предполагаемого защемления седалищного нерва. Между тем прежде всего надо искать пусковые точки.
Даже если действительно имеет место физическая травма подколенных мышц, боль частично наступает под влиянием пусковых точек. Они могут быть исходной причиной травмы, поскольку из-за них мышца теряет эластичность и становится более уязвимой.
Полумышцы прикрепляются к седалищной и к верхушке большеберцовой кости с её внутренней стороны. Они выпрямляют бедро и сгибают колено. Эти мышцы повреждаются при максимальном сгибании бедра и выпрямлении колена, т.е. в положении, когда эти две мышцы максимально вытягиваются. Таково, например, положение ноги сразу после броска мяча в футболе. Если вы занимаетесь барьерным бегом или садитесь на шпагат, ваши подколенные мышцы в передней ноге в опасности. 
Перерастяжение способствует образованию пусковых точек в полумышцах, как и бездействие. Их длина уменьшается, если человек целыми днями и вечерами сидит на работе, в машине и дома. Постоянное давление на нижнюю часть бедер· со стороны края сиденья нарушает кровообращение и опять же способствует образованию пусковых точек.
Нередко скованность подколенных мышц является исходной причиной хронической боли внизу спины. Они дестабилизируют таз, сглаживают естественный изгиб в нижней части спины и нарушают механику мышц в спине и ягодицах. Осанка меняется, соответ
ственно голова подается вперед и верхняя часть спины и шея испытывают дополнительное напряжение. Таким образом, скованность подколенных мышц создает эффект домино, который становится причиной боли в отдаленных участках тела, включая челюсти, лицо и голову. Другими словами, ваши подколенные мышцы могут оказаться причиной даже единственной вашей жалобы- на головную боль.
Определите положение полумышц в задней части бедра с внутренней стороны. Исследуйте всю эту область с помощью теннисного мячика, подложив его под бедро на сиденье деревянного стула, как вы это делали с двуглавыми мышцами бедра (см. рис. 9.46). Двигайте ногой по мячику из стороны в сторону по всей ширине бедра. Большинство пусковых точек находятся в середине и нижней части бедра, хотя нередко они возникают под седалищной костью. На рисунке 9.4 7 каждая черная точка в нижней половине обеих мышц обозначает место возможных множественных пусковых точек в полуперепончатой мышце, которая скрыта под полусухожильной. Вы можете не узнать о наличии пусковых точек в своих подколенных мышцах, если не позаботитесь о том, чтобы поискать их. Важнее всего помнить тот факт обо всех подколенных мышцах, что они не смогут полноцен но растягиваться, если не устранить в них пусковые точки, которые интенсивно препятствуют удлинению мышечных волокон. Обычное растягивание перед занятиями спортом может создать у вас ощущение, что вы все делаете правильно в отношении своих мышц, однако им грозит опасность повреждения, если в них имеются пусковые точки.
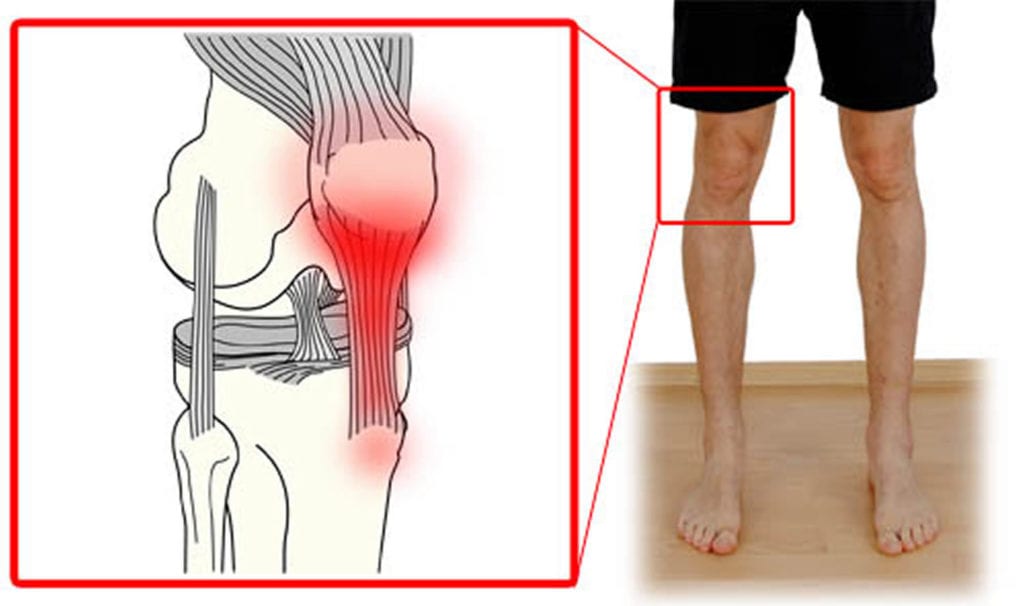
Волокна сухожилия, как и другие ткани в организме, способны разрушаться. Причины происходящего различны, а болезнь необходимо вылечить. Наиболее распространенные – воспаление и дистрофия сухожилия.
Это заболевание называется тендинит. Такова реакция организма человека на раздражитель. Детей подобное затрагивает редко. В основном от нее страдают взрослые люди. Зачастую эпицентр проблемы находится на стыке костей и связок. Иногда такое воспаление сухожилий называют первичной стадией тендиноза – более серьезного процесса разрушения. От этого не умирают, но человек ощущает дискомфорт при элементарных действиях.
Описание патологии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Осложнения могут быть разные. Одно из них — тендовагинит, поражающий, например, предплечье, голеностоп, лучезапястный сустав, отличающийся разными формами. К примеру, асептический крепитирующий тендовагинит протекает совершенно иначе, нежели похожие болезни инфекционного характера. Крепитирующий вид подтверждается треском, издаваемым даже в ходе пальпации.
Наиболее распространен тендинит:
- тазобедренного сустава;
- запястного;
- бицепса;
- плечевого;
- коленного;
- ахиллова сухожилия;
- локтевого сустава.
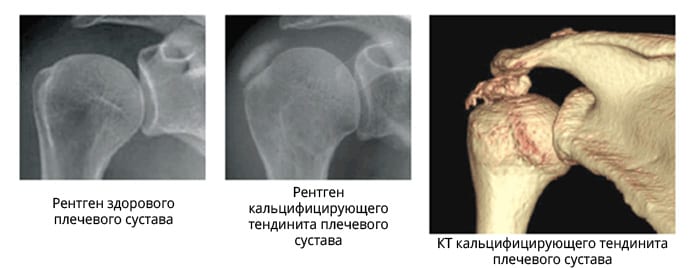
Самыми распространенными из перечня являются коленный и плечевой тендиниты. В первом случае, в области коленной чашечки человек испытывает острую боль, схожую с дискомфортом при растяжении связок. Во втором случае возникают припухлость и сильные боли при движении.
Существует такое понятие, как медиальный тендинит, когда от болезни страдают суставы, задействованные в сгибании предплечья. Зачастую от подобного мучаются спортсмены: бейсболисты, гимнасты. Тендинит может стать причиной образования так называемых шпор на пятках. Это происходит при повреждении (разрыве, растяжении) ахиллова сухожилия. Остеофиты растут от кости пятки, создают дискомфорт во время ходьбы.
При проблемах с задней большеберцовой мышцей возникает посттибиальный тендинит – явление, приводящее к плоскостопию. Когда же страдает надостная мышца, истончаются ткани и рвутся. Тендинит плеча настигает человека в основном после разрыва мышечной капсулы. Частые причины – травмы, лечение обязательно.
Как проводится диагностика и лечение тендинита плеча, смотрите на этом видео:
Контрактуру, что значит ограничение движения в плече вызывают капсулиты, синовиты и прочее. Когда воспаление переходит на оболочку сухожилия, возникает перитендинит. Пианисты и компьютерщики чаще всего страдают от тендинита запястья. А проблемы тазобедренного сустава проявляются болью, когда человек пытается отвести ногу в сторону. Таково воспаление сухожилий околобедренного соединения.
Коленный тендинит и голени, провоцируют занятия прыжками. Первые болевые синдромы возникают при передвижении по лестнице. Диагностика данной болезни сложна. Иногда ее путают с типичным воспалением связок колена или артритом из-за сходства симптомов. При своевременном обращении к врачу можно быстро вылечить тендинит сухожилия.
Причины возникновения тендинита
Часто тендинит сухожилий становится последствием патологических процессов. Развитие болезни провоцируется несколькими факторами.
В числе основных:
- Инфекционные. Распространение по кровотоку.
- Эндокринные заболевания. Сбой в работе щитовидной железы.
- Физические. Бывают посттравматическими.
- Химические.
Возможных причин развития заболевания значительно больше:
- иммунная неустойчивость;
- аллергия на медицинские препараты;
- инфекции, вызываемые бактериями;
- частая, непомерная нагрузка на мышцу;
- анатомические особенности;
- суставные болезни;
- ревматические заболевания;
- травмы;
- проблемы с осанкой;
- нарушение метаболизма.
Заболевание может настигнуть в любом возрасте. Но чаще диагноз ставят людям старше сорока лет. Как правило, это те, кто регулярно испытывает большие физические нагрузки. Чем старше человек, тем менее эластичными становятся ткани, тем больше вероятность развития заболевания. С годами меняются и процессы метаболизма, что может привести к ожирению, диабету, другим болезням.
Симптомы тендинита
Это заболевание можно диагностировать по ряду симптомов.
- краснота на кожном покрове;
- боли (от слабых до серьезных);
- скрипящий звук;
- скованность по утрам;
- отечность тканей;
- гипертермия поврежденного участка;
- повышение температуры тела.
Как распознать тендинит в обычной боли запястья, узнайте от доктора Карпинского:
Чем значительнее повреждения, тем заметнее симптомы. При слабом развитии тендинита неприятные ощущения появляются при движении. Если пренебречь диагностикой и лечением, то воспаление спровоцирует появление рубцов. Далее – суставная неподвижность.
При болезни Рейтера – ревматическом отклонении – наблюдается яркая симптоматическая картина тендинита ахиллова сухожилия. Боль появляется неожиданно, длительна и интенсивна. При прикосновении в воспаленному участку усиливается. Неприятные ощущения нарастают к ночи.
Диагностика
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Прежде чем убедиться в истинности диагноза и ошибочно не принять тендинит за другие заболевания, предстоит осмотр врача. Специалист определит асимметрию поврежденного участка, характер болевых ощущений. Следующий этап – сдача анализов. Они покажут, если в организме развивается ревматоидный процесс либо присутствует инфекция.

Придется сделать и рентген. Это необходимо, чтобы исключить возможность перелома, отложения солей, что указывает на кальцифицирующий тендинит. Оседание кальциевых солей возникает в зонах с плохим кровоснабжением. У кальцинирующего тендинита есть два распространенных типа. Первый – дегенеративный, появляется с возрастом при изнашивании организма; второй – реактивный, когда происходят изменения и в тканях, способствующие возникновению в них кальцинатов.
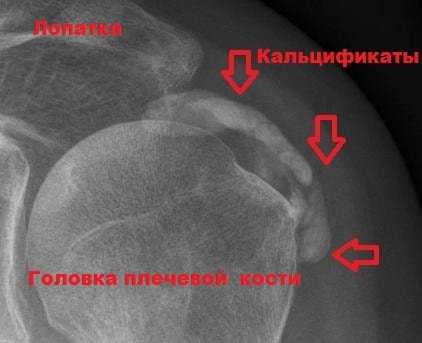
В ряде случаев назначается магнитно-резонансная томография, помогающая узнать, есть ли разрывы.
Формы тендинита
Тендинит сухожилия может протекать в четырех формах:
- Фиброзный. На поврежденных участках возникает фиброзная ткань, которая создает дискомфорт, давит на волокна. Результатом становится их атрофия. Фиброзный тендинит можно победить. Для этого требуется консервативное лечение.
- Асептический. Травма становится причиной разрывов сосудов, нервов и прочего. Справиться с такой формой заболевания можно при грамотном консервативном лечении.
- Оссифицирующий. Ткань подвергается изменениям, начинается отложение солей. Развитие болезни необратимо.
- Гнойный тендинит. Клетки сухожилия распадаются, отмирают. Процесс охватывает и другие, рядом расположенные ткани. Необходимо оперативное лечение тендинита. Прогноз осторожный.
Лечение тендинита
Оперативность выздоровления зависит от того, как лечить тендинит. Важно не запустить болезнь и не довести до хронической формы. Дегенеративный всплеск может появиться в разных частях организма человека, где есть сухожилия. Метод лечения воспаления сухожилий и выбор препаратов должен выбираться, исходя от формы, характера и места возникновения проблемы.
В первую очередь, воспаленной части тела необходимо создать покой, зафиксировать в неподвижном состоянии. При усилении дискомфорта разрешено пить таблетки и применять обезболивающие мази.
Широко распространены компрессы с димексидом, способным снять воспаление и уменьшить боль. Химическое лекарство быстро всасывается в кожу. Димексид действует только в очаге проблемы. Результативны уколы кортикостероидов. Инъекции вводятся прямо в пораженную ткань. Параллельно проводят ЛФК.
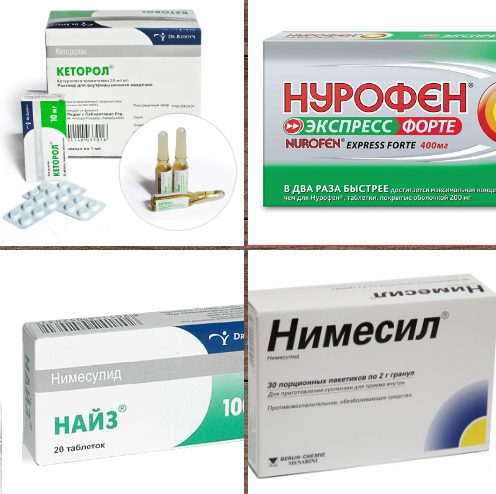
Пациенты принимают для лечения обезболивающие и нестероидные противовоспалительные лекарства. В их число входят таблетки, растворы и гели:
- Кеторол;
- Нурофен;
- Найз;
- Нимесил.
Если медикаментозное лечение воспаления сухожилий не оказалось результативным, проблему решают оперативным путем. Сухожилие ушивают, сшивают или удлиняют. Вмешательство может быть открытым или с применением артроскопии. Эта инвазивная манипуляция представляет собой два прокола. Удаляется весь гной, воспалительный процесс прекращается. На неделю сустав лишают возможности шевелиться – это необходимое требование при лечении тендинита. Позже гипсовая повязка снимается. Пациент принимает таблетки, витаминные комплексы, выполняет и другие медицинские рекомендации.
Быстрота избавления от тендинита зависит от ответственности больного, корректности лечения, качества используемых препаратов. Чтобы повторно не столкнуться с воспалением сухожилий, необходима профилактика. Перегружаться противопоказано.
Как вылечить тендинит без медикаментов и боли, узнайте из видео ниже:
Посоветовавшись с врачом, можно попробовать лечение тендинита народными средствами. Самый простой и распространенный метод – лечение холодом, предполагает растирание льдом больного места. Длительность процедуры не более 20 минут.
Рекомендуется ввести в ежедневный рацион приправу куркумин. Нехитрая добавка славится болеутоляющими свойствами и помогает в лечении. Некоторым помогает ореховая настойка. Для ее приготовления используется пол-литра водки и один стакан перегородок грецкого ореха. Настаивается 18 дней.
Можно сделать гипс в домашних условиях. Взбить белок свежего яйца. Залить одной столовой ложкой водки. В смесь ввести немного муки. Массу нанести на эластичный бинт, которым сразу замотать пораженный участок тела. Дать застыть. Менять повязку необходимо каждый день. Этот прием позволит хорошо зафиксировать больное место, сократить отек и снизить болезненность.

Популярностью при лечении воспалений сухожилий пользуются и солевые повязки. В одном стакане воды необходимо развести чайную ложку соли. Пропитать раствором марлю, отжать лишнюю влагу и положить на 2 минуты в морозильную камеру холодильника в целлофановом пакете. Перебинтовать подготовленным бинтом больной участок и дождаться полного высыхания материи.
Известны и целебные свойства полыни. Из нее делают мази. 50 граммов измельченного растения смешать со свиным жиром. Охлажденным бальзамом смазать больное место.
Еще одну мазь можно приготовить из календулы. Смешать детский крем с цветками растения, купленными в аптеке или собранными и высушенными самостоятельно. Для облегчения проявлений заболевания мазь нужно использовать ежедневно.
Если вы вынуждены часто давать большую нагрузку суставам, необходимо делать регулярный массаж. Важно научиться расслаблять мышцы. Перед занятиями необходимо приучить себя тщательно разминаться. При первом же болевом ощущении прекратить все нагрузки. При возникновении симптомов тендинита надо сразу обратиться к врачу и приступить к лечению.
Кроме того, часто требуется при тендините фиксирование сухожилия тейпом. Как это сделать, смотрите в видео:
Читайте также:


