Костная пластика коленный сустав
Артропластика коленного сустава (АКС) – это техника имплантации искусственного сустава колена на место поврежденного сочленения. Главная цель операции — восстановление функций подвижности коленного отдела конечности. Процедура замены пораженного сустава, соединяющего бедренную, большеберцовую кость и коленную чашечку, чаще рекомендуется при гонартрозах запущенных форм.
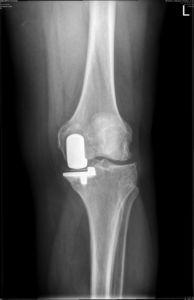
Результат частичной замены коленного сустава на рентгене.
История развития артропластики насчитывает уже более 40 лет. За этот отрезок времени специалисты добились прорыва в совершенствовании отрасли ортопедии – от уникализации конструкций коленных эндопротезов до оптимизации хирургических тактик.
Компоненты имплантов производят из износостойких биосовместимых металлических сплавов (чаще на основе титана), керамики, композитных материалов. При технически правильно проведенной операции, качественно организованной реабилитации и полном соблюдении пациентом пожизненных правил срок службы искусственного сустава в среднем составляет 15 лет.
В каких случаях применяют артропластику
Артропластика применяется при тяжелых заболеваниях и травмах коленного сустава как единственное продуктивное средство, способное избавить человека от инвалидности и невыносимой симптоматики. Применяется методика при дегенеративно-дистрофических патологиях с сильными поражениями хряща. Когда консервативные методы или другие операции не смогут обеспечить нормальную двигательную активность проблемной ноги, врачом может быть рекомендована замена сустава на имплантат. Симптомами необходимости операции являются:
- выраженная ограниченность амплитуды сгибания/разгибания колена;
- сильный болевой синдром в состоянии движения или покоя;
- прогрессирование хромоты;
- искривления костей голени и бедра;
- мышечная слабость ноги, атрофия, контрактура;
- неспособность к самостоятельному передвижению без посторонней помощи или поддерживающих приспособлений (трости, костылей и др.).
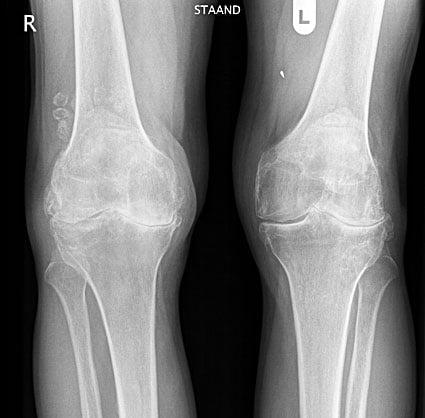
Гонартроз обоих коленных суставов.
Как показывает статистика, пациенты, которые чаще нуждаются в артропластике, находятся в возрастной категории от 60 лет и старше. В пожилом возрасте односторонний или двусторонний артроз коленей диагностируется у 85% людей в силу старения организма. Конечно, не всем нужна такая операция. В категорию риска по предрасположенности к появлению, ускоренной дистрофии и деформации коленного сочленения входят женщины, перешагнувшие 40-летний рубеж. Объясняется этот факт происходящими в женском организме гормональными изменениями, дефицитом половых гормонов, нехваткой эластина и коллагена, что неблагоприятно сказывается на тканях сустава. Основной процент людей, поступающих в клиники на прохождение артропластики, – это женщины.

Показания к операции
Поводом для артропластической реконструкции служат следующие диагнозы в стадии тяжелого патологического процесса:
- первичный и вторичный деформирующий артроз (гонартроз) – необратимое дегенеративно-дистрофическое заболевание, характеризующееся износом и разрушением хряща суставных поверхностей;
- спонтанный и вторичный аваскулярный (асептический) некроз – некротизация тканей циркумферентной зоны кости вместе с покровным хрящевым элементом как следствие критического нарушения кровообращения;
- ревматоидный артрит – серьезное системное заболевание неизвестной этиологии, когда иммунные клетки на воспаление соединительной ткани реагируют уничтожением не патогенной среды, а структурообразующих компонентов сустава;
- травматические поражения и локальные опухоли.
Противопоказаниями к АКС служат тяжелые заболевания крови; диабет в декомпенсированном состоянии; онкология последних стадий; сильно выраженный местно остеопороз; локальные гнойные и воспалительные процессы; почечная недостаточность.
Виды и процесс артропластики
Артропластика коленного сустава выполняется в зависимости от характера патологии одним из двух методов.
- Одномыщелковое протезирование – сочленение меняется на имплантат только частично. Замене подлежит или наружный, или внутренний бедренно-большеберцовый компонент. Такая тактика целесообразна лишь при условии, что структуры противоположной половины сустава, ПКС, ЗКС целые. Процедура малотравматичная, реабилитация после нее проходит относительно легко и быстро.
- Тотальная артропластика – операция предполагает полное замещение всех суставных поверхностей на искусственные аналоги. Вмешательство делается при обширной деструкции хрящевой материи, диагностируемой одновременно и в медиальном, и латеральном отделах.
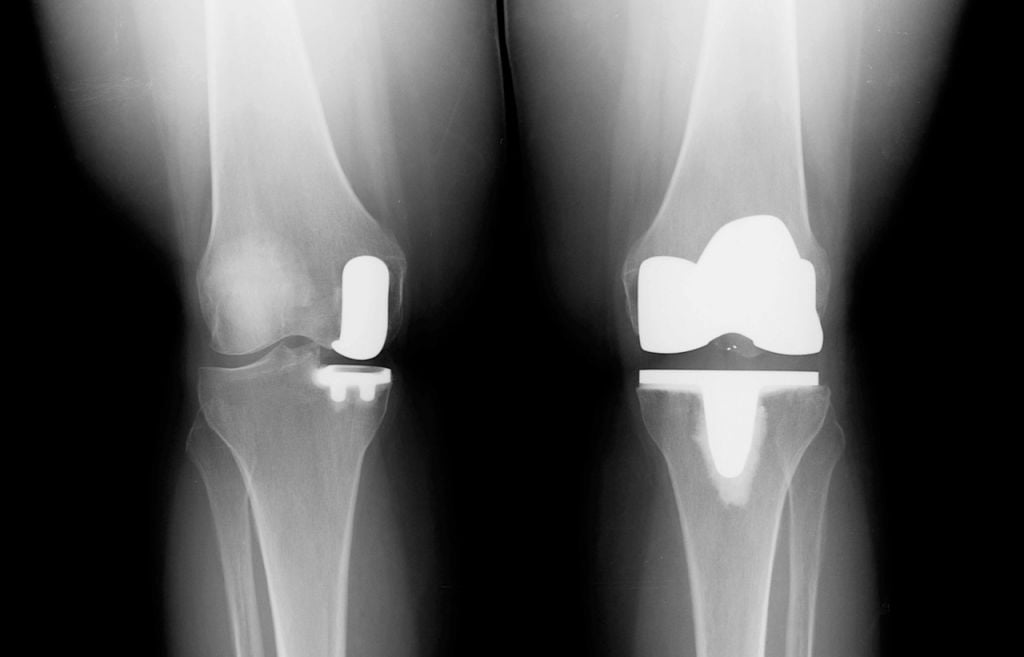
Частичный и тотальный способ.
Наркоз применяется общего типа. При частичной замене, как в случае с одномыщелковой артропластикой, возможно, пациенту проведут сеанс под спинальной анестезией. Спинальный наркоз (регионарный, син. местный) вводится в эпидуральное пространство позвоночника, и нижняя часть туловища на время вмешательства становится совершенно нечувствительной. Местная анестезия не нарушает сознания.
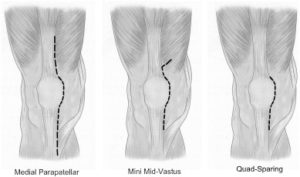
Подступ к суставу осуществляется через серединный парапателлярный разрез (традиционный доступ). Имплантация может быть произведена и через другой доступ, на котором специализируется хирург, например:
- чрезмышечный (midvastus);
- латеральный парапателлярный;
- Quad-Sparing (Q-S – щадящий способ без нарушения четырехглавой мышцы бедра).
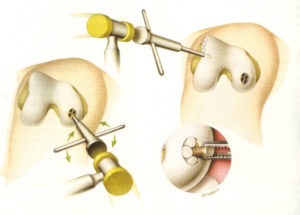
Искусственный сустав колена устанавливается на подготовленные площадки бедренной и большеберцовой кости. Краевые участки костей опиливаются, очищаются от деструктурированных тканей, шлифуются. Затем производится соединение металлических элементов протеза с костными окончаниями, используя метод бесцементной посадки (пресс-фит) или технологию цементной фиксации. Далее между двумя металлическими плато, которыми специалист покрыл берцовый и бедренный эпифизы, устанавливается эластичная прокладка из полимера.
Операционное поле промывается, обрабатывается дезинфекторами, на рану ставится дренаж для контроля оттока жидкости, разрез послойно ушивается. На всю процедуру затрачивается от 60 минут до 3 часов. Разрез после операции обычно проходит вдоль посередине колена. Его длина при традиционном вмешательстве равна примерно 18 см, при использовании самого экономного доступа – 10 см.
Если состояние пациента удовлетворительное, ему разрешат на 2-3 сутки подниматься и начинать ходить с опорой на ходунки или костыли. Выписку из стационара оформляют на 7-10 сутки.
Сколько стоит артропластика и где пройти?
Стоимость артропластики с тотальным замещением костного соединения колена эндопротезом начинается в среднем с 200 тыс. рублей. Высокотехнологичное вмешательство в медучреждениях Украины стоит примерно так же, с перерасчетом в гривны – это от 100 тыс. грн.
Отечественные клиники оказывают подобную медицинскую помощь, увы, не на таком же блистательном уровне, как за границей, но по более приемлемым ценам. Например, в Германии такая операция обойдется пациенту в 15-20 тыс. евро, а в Израиле – 18-25 тыс. долларов. Заметим, в эти расценки не включена реабилитация, ее, по сути, нигде не вносят в программу лечения, что снижает шансы на благополучный исход. Исключение – Чехия.
Особенности реабилитации
На следующий день после оперативного вмешательства физиоинструктор поможет подняться с кровати, пациент сделает свои первые шаги с новым суставом, опираясь на костыли или ходунки. На предоперационных этапах обучают технике передвижения с опорно-поддерживающими приспособлениями, поэтому человек будет подготовлен к этому моменту. Нагружать на ранних порах ногу нельзя, разрешено только слегка касаться ею пола. Обязательно прописываются интенсивный курс антибиотикотерапии и противотромбозного лечения. Прописываются сильнодействующие обезболивающие и противоотечные средства, так как болевой синдром и отек после операции – стандартное явление.
Начиная с первого дня, приступают к разносторонним занятиям ЛФК с упором на укрепление мышц бедра. В раннем периоде – это изометрические сокращения бедренно-мышечного комплекса. Постепенно вводятся упражнения на сгибание-разгибание колена. При необходимости конечность тренируют на специальном тренажере, который будет помогать производить в нужном ритме, диапазоне соответствующие движения. Параллельно с лечебной физкультурой назначается посещение физиотерапевтических процедур.
С каждым вновь наступившим днем самочувствие будет улучшаться, если четко следовать квалифицированным рекомендациям реабилитолога и хирурга, физиотерапевта, методиста по ЛФК. Окончательная внутренняя адаптация вживленного устройства, восстановление подвижности колена, наконец, возвращение пациента в нормальное жизненное русло можно ожидать по истечении 2,5-4 месяцев упорной работы над реабилитацией.
Хондропластика коленного сустава – хирургическое вмешательство, направленное на устранение поврежденных участков хряща. Операция проводится с помощью специального прибора – эндоскопа, который вводят через небольшой надрез. Существует несколько видов хондропластики, специалист выбирает тип вмешательства в зависимости от состояния сустава.
Виды операции
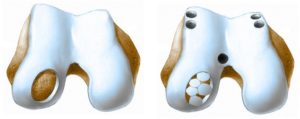
Мозаичная хондропластика коленного сустава. Используются участки хряща с других участков тела пациента, как правило, с бедренной кости. Частицы хрящей в шахматном порядке размещаются на пораженной области, со временем ткань сустава восстанавливается. Такая методика подходит при небольших участках поражения – не более 5 см².
После операции в пораженной области остаются кровяные сгустки, которые трансформируются в фибрин, затем – в соединительную ткань, а после – в хрящ. Он восстанавливается постепенно, пациенту стоит настроиться на долгую реабилитацию.
Нормальная нагрузка становится возможной спустя 2,5 месяца после операции. Результат хирургического вмешательства зависит от своевременности обращения к врачу и точности выполнения его рекомендаций.
Стоимость мозаичной хондропластики колеблется в среднем от 50 до 300 тысяч рублей.
Недостаток такого способа – после процедуры хрящ будет более волокнистым и менее прочным. Пациенту придется всю жизнь беречь сустав и избегать серьезных физических нагрузок.
Абразивная пластика. Показана при обширных поражениях: артрозах, хронических артритах. Через небольшие отверстия с помощью лазера или механического воздействия удаляется пораженная ткань. Затем в оставшейся хрящевой прослойке делаются небольшие отверстия, которые вскоре заполнятся стволовыми клетками. Так организм естественным образом стремится регенерировать пораженный участок. Со временем в этом месте появится новая хрящевая прослойка.
Недостатки есть и у этой методики. Новые ткани будут волокнистыми и менее прочными, чем естественные, поэтому иногда процедуру приходится повторять.
При серьезных поражениях абразивная хондропластика позволяет лишь отсрочить протезирование сустава, не заменяя его.
Стоимость такой операции колеблется примерно от 19 000–220 000 рублей.
Коблационная пластика. Методика предусматривает иссечение поврежденной ткани электрическим током. Пластика бывает холодной и горячей. Первая проводится при температуре 45–60°, вторая – при 300°. Пораженный хрящ удается, после чего образуется рубец и заболевание прекращает развитие.
Оба типа вмешательства используются при поверхностных повреждениях коленных хрящей, глубокие патологии таким способом не лечат. Средняя цена такой хондропластика коленных суставов составляет 8 500 – 120 000 рублей.
Сравнение преимуществ и недостатков
| Вид процедуры | Преимущества | Недостатки |
| Мозаичная | Позволяет отказаться от использования имплантата. Основная задача – запуск восстановительных процессов для получения хрящевой ткани. | После процедуры требуется продолжительный комплексный реабилитационный процесс. Эффект зависит от состояния колена, поэтому требуется тщательная диагностика. Отмечается высокий риск развития осложнений. |
| Абразивная | Методика основана на удалении пораженной ткани и активизации собственных стволовых клеток. Процедура эффективна при обширных патологических изменениях хрящевой ткани. | Новый хрящ будет менее прочным и функциональным. Может потребоваться курс похожих операций. Вылечить серьезные поражения таким способом проблематично. |
| Коблационная | Блокирует развитие заболевания и дальнейшее разрушение ткани сустава, исключаются риски для здоровых хрящей. | Процедура недостаточна эффективна при обширных патологических изменениях. |
Прежде чем выбрать тип вмешательства, врач направит пациента на комплексное обследование: рентген, МРТ, анализ крови и т.д. Это позволит точно определить масштаб проблемы, локализацию и избежать осложнений.
Возможные осложнения и противопоказания
Несмотря на то, что описаные типы вмешательства считаются малотравматичными, возможны следующие осложнения:
- инфицирование и развитие воспалительного процесса;
- тромбоз;
- скопление кровяных сгустков в коленных суставах.
Именно поэтому перед операцией важно оценить не только состояние колена, но и общее состояние здоровья пациента. При необходимости врач назначит курс антибактериальной терапии или гепаринов, уменьшающих риск развития тромбов. Для устранения воспаления и болевых ощущений может потребоваться краткосрочный прием НПВС по назначению медика.
Операция противопоказана при обострении инфекционных и воспалительных заболеваний, повреждениях кожного покрова в зоне вмешательства, вальгусной и варусной деформациях.
Реабилитация
Длительность и способы реабилитации определяются сложностью и типом хирургического вмешательства. Обязательно ограничить активность и нагрузки, фиксировать сустав повязками и ортезами. Первое время придется передвигаться на костылях. После операции назначается курс обезболивающих препаратов, затем в зависимости от состояния больного:
- физиотерапия: электрофорез, фонофорез;
- лечебный массаж;
- иглоукалывание;
- лечебная физкультура.
Реабилитация после хондропластики может растянуться на 4-6 месяцев.

КЛИНИЧЕСКАЯ ОЦЕНКА ПРИМЕНЕНИЯ КОСТНОЙ И ЦЕМЕНТНОЙ ПЛАСТИК ДЕФЕКТОВ МЫЩЕЛКОВ ТИБИАЛЬНОГО ПЛАТО ПРИ ЭНДОПРОТЕЗИРОВАНИИ КОЛЕННОГО СУСТАВА
М.Ж. Азизов1, А.П. Алимов2, А.М. Азизов3
1 доктор медицинских наук, профессор, директор,
2 кандидат медицинских наук, старший научный сотрудник,
3 младший научный сотрудник
Научно-исследовательский институт травматологии и ортопедии МЗ Республики Узбекистан (Ташкент), Узбекистан
При дефектах мыщелков тибиального плато наиболее часто применяется аутокостная пластика или полное цементирование зоны дефекта, при этом нет определенной ясности в каких случаях приемлем тот или иной метод восполнения при тотальном эндопротезировании коленного сустава.
Целью настоящего исследования является изучение исходов оперативного лечения больных с дефектами мыщелков тибиального плато после эндопротезирования коленного сустава.
У 34 больных с дефектами мыщелков большеберцовой кости было произведено эндопротезирование коленного сустава; с аутокостной пластикой у- 15 и цементным заполнением у-19. Клиническое обследование больных проводилось по оценочной шкале для коленного сустава Bristol Knee Score.
На месте остеоимпакции имелось сращении аутокости с плато большеберцовой кости, а в зоне остеосклероза наблюдали явления лизиса со смещением бедренного компонента в передне-заднем и боковом направлениях до 2,0 мм, большеберцового компонента в переднезаднем направлении также до 2,0 мм над зоной цементной мантии.
При эндопротезировании коленного сустава с дефектами мыщелков тибиального плато возможно применение обоих видов замещения, у лиц пожилого возраста предпочтительнее цементное замещение, в более в молодом возрасте костная аутопластика.
Ключевые слова: дефекты тибиального плато, цементная и костная пластика, эндопротезирование коленного сустава.
Наличие дефектов мыщелков пораженного сустава представляют особые сложности при тотальном эндопротезировании коленного сустава.
При значительных некрозах и дефектах мыщелков коленного сустава А.В. Каземирский и соавтор. [1] с целью создания надежной опоры большеберцовых компонентов предложили следующее в тактических решениях:
- резекцию проксимального отдела большеберцовой кости на уровне дна дефекта;
- заполнение дефекта костным цементом;
- костная аутопластика;
- армирование цемента в зоне дефекта;
- смещение большеберцового компонента в сторону непораженного мыщелка от дефекта;
- металлические тибиальные модульные блоки [1].
Дефекты мыщелков большеберцовой кости приводят к осевым деформациям коленного сустава. Выравнивание варусного угла деформации с устранением дефекта внутреннего мыщелка большеберцовой кости возможно с применением резецированных костных пластин тибиального плато и фиксацией спонгиозными винтами, затем проводится имплантация эндопротеза. При длительном сроке наблюдения отмечаются положительные функциональные исходы без резорбции костного трансплантата [4].
Несложный и эффективный метод реконструкции костного дефекта медиального края тибиального плато аутокостью с фиксацией винтом способствует восстановлению механической оси и стабильности в коленном суставе при эндопротезировании, но с осторожностью необходимо применять при склерозе тибиального плато, так как могут быть осложнения в виде латерального смещения компонента эндопротеза с увеличением линии суставной щели и разламывание костного трансплантата [5].
Экспериментальное ремоделирование биомеханического стресса при поверхностном и полном цементировании компонентов эндопротеза коленного сустава в сравнении выявляет положительные стороны полного цементирования, так как тибиальное плато более резистентной к стрессовой нагрузке при большей толщине цементного слоя, чем при поверхностном, когда происходит резорбция окружающей костной ткани, способствующая асептической нестабильности [3].
Эндопротезирование коленного сустава при наличии значительных некротических дефектов мыщелков большеберцовой кости требует их коррекции для обеспечения полноценной фиксации компонентов. Применение костного трансплантата позволяет выполнить экономную резекцию суставных поверхностей мыщелков, значительно уменьшить количество костного цемента, используемого при трансплантации эндопротеза, обеспечить надежную опору для компонентов эндопротеза [1].
При дефектах мыщелков тибиального плато наиболее часто применяется аутокостная пластика или полное цементирование зоны дефекта, при этом нет определенной ясности в каких случаях приемлем тот или иной метод восполнения при тотальном эндопротезировании коленного сустава. В клинике выработана тактика, при которой замещение дефектов мыщелков проводится в зависимости от размера и глубины недостающей зоны мыщелка.
Целью настоящего исследования является изучение исходов оперативного лечения больных с дефектами мыщелков тибиального плато после эндопротезирования коленного сустава.
МАТЕРИАЛ И МЕТОДЫ
В отделении взрослой ортопедии клиники НИИТО МЗ РУз у 34 больных (19 женщин, 15 мужчин; средний возраст 67 лет) с дефектами мыщелков большеберцовой кости было произведено эндопротезирование коленного сустава; с аутокостной пластикой у- 15 и цементным заполнением у-19.
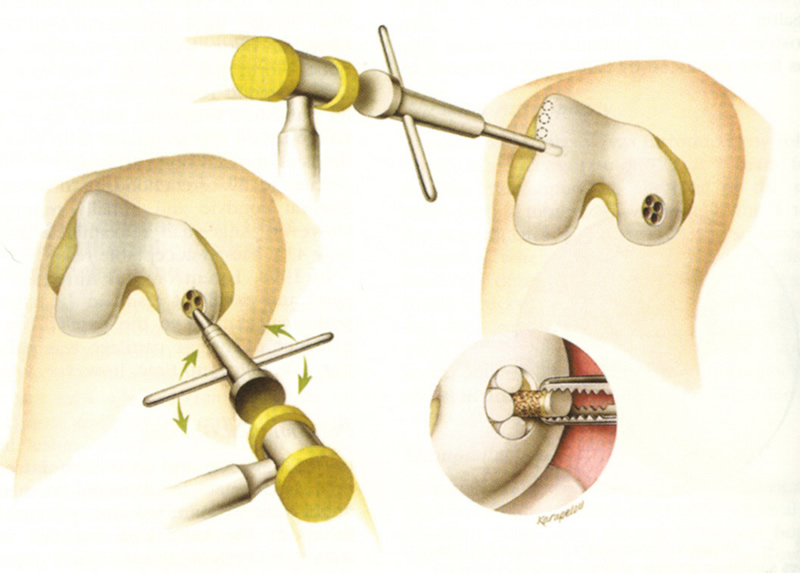
Оперативное вмешательство проводилось стандартным образом. Парапателярным доступом вскрывался сустав, удалялись патологически измененные ткани. После проксимальной резекции большеберцового плато, если определялся значительный дефект, то для аутокостной пластики во время фигурной остеотомии дистального отдела бедренной кости из межмыщелковой зоны выкраивался аутотрансплантат, который после придания формы соответствующей ложу дефекта был имплантирован и фиксирован винтом, после чего проводилось эндопротезирование сустава с цементной фиксацией.
Всем больным до и после оперативного вмешательства были проведены клинико-рентгенологические, лабораторные и инструментальные методы исследования (денситометрия, допплерография). Клиническое обследование больных проводилось по оценочной шкале для коленного сустава Bristol Knee Score (по J.MacKinnon и соавт., 1988).
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЯ
Данные клинического обследования больных через 6 месяцев после операции, проводимое по оценочной шкале для коленного сустава Bristol Knee Score, в зависимости от вида замещения дефекта были распределены следующим образом. При аутокостной пластики у 9 больных был отмечен хороший исход (от 36 до 40 баллов), удовлетворительный результат (30-35 баллов) был получен у 6 больных. При цементном замещении у 10 больных был отмечен хороший исход, удовлетворительный был получен у 9 больных, неудовлетворительных результатов мы не отмечали.
При наблюдении за всеми больными через 1 год после операции клинические результаты были оценены как хорошие и удовлетворительные. Выраженный мышечный дисбаланс имелся у одного больного, который проявлялся дискомфортом в суставе. После принятия физиотерапевтических процедур и комплекса упражнений для укрепления и расслабления мышечных групп, данное чувство уменьшилось. На рентгенограмме определялся остеосклероз вокруг цементной мантии эндопротеза. На месте остеоимпакции имелось сращении аутокости с плато большеберцовой кости у больных более молодого возраста (от 50 до 58 лет), а в зоне остеосклероза наблюдали явления лизиса со смещением бедренного компонента в переднезаднем и боковом направлениях до 2,0 мм, большеберцового компонента в переднезаднем направлении также до 2,0 мм над зоной цементной мантии у лиц старшей возрастной категории (от 64 до 76 лет).
Денситометрические показатели позволили выявить остеопению в периферических сегментах скелета. Доплерографическое исследование - снижение кровотока по венам обоих голеней.
В качестве иллюстраций приводим случаи успешного тотального эндопротезирования коленных суставов.

Рис. 1 (а, б). Фотоснимки больной АХ. 52 года до и после лечения

Рис. 2. Фотоснимки коленного сустава больной А.Х. 52 года во время операции

Рис. 3 (а, б). Рентгенограммы правого коленного сустава больной АХ. 52 года до и после лечения

Рис. 4. Рентгенограммы левого коленного сустава больного М.Р. 56 лет до лечения

Рис. 5 (а, б). Фотоснимки коленного сустава больного М.Р. 56 лет во время операции

Рис. 6 (а, б). Рентгенограммы левого коленного сустава больного М.Р. 56 после лечения
По мнению Liu J, несложный и эффективный метод реконструкции костного дефекта медиального края тибиального плато аутокостью с фиксацией винтом способствует восстановлению механической оси и стабильности в коленном суставе при эндопротезировании. Эту методику с осторожностью необходимо применять при склерозе тибиального плато, так как могут быть осложнения в виде латерального смещения компонента эндопротеза с увеличением линии суставной щели и разламыванием костного трансплантата [5].
Мы применили данную методику у одного больного с внутренним дефектом мыщелка большеберцовой кости и отметили консолидирование аутотрансплантата

Рис. 7 (а, б). МСКТ картина и интраоперационный фотоснимок больного А.Н. 46 лет

Рис. 8 (а, б). Интраоперационные снимки фиксации костного аутотрансплантата больного А.Н. 46 лет

При эндопротезировании коленного сустава с дефектами мыщелков тибиального плато возможно применение обоих видов замещения, у лиц пожилого возраста предпочтительнее цементное замещение, в более в молодом возрасте костная аутопластика.
Цементное замещение незначительных дефектных зон мыщелков обеспечивают достаточную стабильную фиксацию имплантата.
Остеоимпакция аутокостью из резецированных пластин большеберцового плато приводило к её сращению с плато большеберцовой кости, а в зоне остеосклероза происходил лизис костной ткани вокруг цементной мантии тотального эндопротеза коленного сустава.
Материал поступил в редакцию 20.10.15.
CLINICAL EVALUATION OF USING AUTOLOGOUS BONE GRAFTING AND CEMENTED FILLING OF CONDYLE DEFECT OF THE TIBIAL PLATEAU AT TOTAL KNEE ARTHROPLASTY
M.Zh. Azizov1, A.P. Alimov2, A.M. Azizov3
1 Doctor of Medicine, Professor, Head,
2 Candidate of Medicine, Senior Researcher,
3 Junior Researcher
Abstract. At condyle defect of the tibial plateau, autologous bone grafting or full cemented filling of the defect is mostly used, herewith no determined clarity in what events one or another method of the filling at total knee arthroplasty is acceptable.
The aim of this research is studying outcomes of operative treatment ofpatients with tibial condyle defect after total knee arthroplasty.
Methods. 34 patients with tibial condyle defect had total knee arthroplasty; 15 with autologous bone grafting and 19 with cement filling. The Clinical examination sick was conducted scale for knee joint Bristol Knee Score.
Results. On osteoimpaction place hadjoining of the tibial plateau, but in osteosclerosis area observed the osteolysis offset of the hip component in front-back and lateral directions to 2,0 mms, tibial component in front-back direction also to 2,0 mms above of the cement mantle.
Conclusion. At total knee arthroplasty with tibial condyle defect, using both types is possible, cement filling is preferable at elderly patients, autologous bone grafting - at younger patients.
Keywords: condyle defect of the tibial plateau, autologous bone grafting and full cemented filling, total knee arthroplasty.
Как известно, движение - это жизнь. В опорно-двигательном аппарате человека за движения отвечают суставы, а гиалиновые и фиброзно-волокнистые хрящи служат для смягчения ударов и обеспечения стабильности суставов. Их клетки регулируют естественный синтез и распад коллагена. Травмы, повышенные нагрузки на сустав и естественные процессы старения могут привести к повреждению и истиранию хрящей. В этом случае сустав не может правильно работать.
Причины и симптомы повреждения хряща
Повреждения и заболевания хрящевых покровов сустава весьма распространены в наши дни. Причина болезни – спортивные или другие виды травм, а также возрастные недуги, повлекшие за собой постепенную дегенерацию ткани, которая в свою очередь приводит к повреждению хрящей. Симптомы заболевания:
- резкая боль;
- отечность;
- ригидность;
- тугоподвижность;
- блокада сустава.
Недостаточное внимание к этим симптомам может привести к контрактурам и деформации опорно-двигательного аппарата.
Артроскопия – современная методика по восстановлению поверхности хряща сустава. Уникальность заключается в том, что она позволяет поставить пациента на ноги в считанные недели. При нереконструктивных хирургических операциях больной уже на следующий день может не только двигать, но и нагружать прооперированную конечность. После них показана пассивная тренировка мышц, двигающих сустав.
Этот малоинвазивный метод вмешательства также проводится с целью диагностики внутрисуставной патологии. С его помощью можно оценить состояние коленного сустава, выявить повреждения и точную причину болевого синдрома, чтобы определиться с дальнейшей тактикой лечения. Операция проводится без значительных разрезов и травматизации здоровых тканей.
Технология была разработана и впервые применена в Швейцарии. Сейчас такие операции выполняются во многих странах Европы и в России. С ее помощью можно лечить практически каждый крупный сустав. Наиболее распространены артроскопические вмешательства на плечевом, локтевом, коленном, тазобедренном и голеностопном суставах.
Эффективность артроскопического лечения очень высока и составляет 90-95%. Большинство пациентов выписываются из клиники через 1-2 дня после проведения хондропластики.
Показания к применению артроскопии
Показаниями к проведению артроскопии сустава являются:
- повреждения хрящевой поверхности травматического генеза;
- дегенеративные изменения суставного хряща;
- начальные стадии артрозов.
Данный вид вмешательства назначается пациентам моложе 55 лет с повреждением хряща в нагружаемой зоне до 1.5-2 см.
Диагностика с помощью артроскопии
Диагностическая ценность артроскопии при внутрисуставной патологии достаточно велика. Хирург может осмотреть каждый участок и структуру сустава, оценить его состояние и выявить патологию.
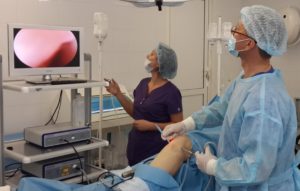
Во время артроскопии делается несколько проколов, в один из которых вводится небольшой инструмент с набором линз и осветительных систем. Свет проводится через оптическое волокно. Изображение сустава с миниатюрной цифровой камеры передается на монитор. Во второй прокол необходим для хирургического инструмента, с помощью которого врач проводит необходимые манипуляции.
Порядок проведения артроскопии при повреждении хряща:
- поврежденная поверхность хряща зачищается;
- делаются отверстия в костной ткани;
- выполняется хондропластика;
- промывается сустав.
- накладывается повязка.
При проведении операции с использованием артроскопического метода снижается кровопотеря и риск возникновения послеоперационной инфекции. Благодаря минимальной инвазивности пациенты практически не испытывают послеоперационных болей и быстро встают на ноги.
Перевязки проводятся до 10 дней после операции.
Артроскопия обеспечивает высокую точность манипуляций в суставе и исключительную аккуратность действий хирурга.
При артроскопии восстановление поврежденного хряща осуществляется методом остеоперфорации или пересадки хряща.
- Амбразивная хондропластика. В этом случае в рамках артроскопической операции удаляются патологические участки хрящевой ткани, стабилизируются ее края, что позволяет предотвратить дальнейшее разрушение хряща.
- Коллагеновая мембрана . Поврежденная поверхность хряща зачищается, в костной ткани делаются микроотверстия и затем накладывается коллагеновая мембрана, которая обеспечивает идеальные условия для создания стволовых клеток и последующего восстановления хряща.
- Мозаичная хондропластика . Трансплантация собственного хрящевого конгломерата является наиболее прогрессивным методом лечения поврежденного хряща. При этом хирург вынимает через минимально инвазивный разрез небольшой участок здоровой хрящевой ткани из ненагружаемой области сустава и пересаживает его в проблемную зону. В лаборатории проводится стимуляция клеток хрящевого биоптата, который потом наносится на подготовленную основу. Полученная ткань в виде мозаики пересаживается в поврежденную область. В результате восстанавливаются суставные поверхности, пациент избавляется от болевого синдрома.
Новейшие методы оперативного лечения через артротомический доступ – приоритетное направление в работе нашего центра. Воспользоваться данным видом услуг могут не только жители Москвы, но и любого региона России. Качество медицинских услуг и цены на артропластику поврежденного хрящевого сустава в нашем центре еще никого не заставили жалеть о своем выборе.
Мы восстановим поврежденный суставной хрящ и поможем вернуть свободу движений с помощью артроскопии – щадящей хирургической процедуры. В большинстве случаев своевременно выполненная артропластика поврежденного хряща позволяет восстановить функцию сустава до прежнего уровня. Не откладывайте диагностику и лечение суставов, запишитесь на прием в наш центр.
Читайте также:


