Комбинированное плоскостопие с вальгусной установкой
Комбинированное плоскостопие – это патологическая деформация поперечного и продольного сводов стопы одновременно. Уплощение ступни происходит полностью, значительно снижаются амортизационные свойства, нарушается весь опорно-двигательный аппарат: развивается воспаление суставов, нарушение осанки (сколиоз, кифоз, лордоз), деформация пальцев ног со смещением плюсневых костей. Неблагоприятное воздействие в детском возрасте — несформированный скелетный каркас более подвержен деформации, нежели у взрослых.

Что такое и код по МКБ-10
Смешанное плоскостопие возникает при соединении сразу двух деформаций ступни, сочетание уплощения продольного свода и присоединения поперечного уплощения. Такие изменения влекут за собой удлинение, расширение подошвы — формируется полностью плоская стопа, что чревато значительным дискомфортом, болью при ходьбе, нарушением осанки. При плоской ступне призывник не годен к службе в армии.
Патогенез развития патологии состоит в нарушении анатомического расположения плантарной фасции, соединительнотканных структур, мышц ноги, сосудисто-нервных окончаний. Под действием давления массы тела, смещения точек опоры, деформация вызывает компенсаторное уплощение сводов подошвы. Нарушается нормальная работа мышц сгибателей-разгибателей пальцев, идет смещение плюсневых косточек пальцев ног, большой палец стопы смещается наиболее выражено с формированием костного нароста. Перераспределяется нагрузка между подошвенным апоневрозом и связками нижних конечностей, нарушая амортизационные свойства, возникает перерастяжение связочного аппарата.
Патологические изменения затрагивают межфаланговые суставы, голеностоп, колени, человек не может свободно передвигаться, вращать ступней, заниматься спортом, долго гулять пешком, что значительно снижает качество жизни.

Симптомы и причины появления
Этиология появления комбинированного вида плоскостопия может быть врожденной и приобретенной. В то время как механизм наследования патологии до конца не изучен, приобретенные признаки деформации могут проявиться у ребенка и у взрослого.
Причины возникновения приобретенной формы уплощения стоп:
- Травма в анамнезе. У детей наблюдается намного реже, поскольку регенераторные способности растущего организма значительно выше.
- При повышенных физических нагрузках, профессиональном занятии спортом и отсутствии поддержки стоп при помощи супинаторов или неправильно подобранная обувь (тесная, узкая, без амортизаторов для бега).
- При ежедневной нагрузке на работе, которая связана с постоянным нахождением на ногах (парикмахеры, консультанты в магазине, продавцы). Статическая нагрузка, особенно при большой массе тела, отсутствии режима работа-отдых, расплющивает стопу.
- Метаболические нарушения в организме, при отсутствии минералов, витаминов, нутриентов для восстановления костно-мышечного каркаса после нагрузки, травм, в период роста у подростков.
- Гормональные перестройки в организме. Набор массы тела во время климакса, беременности, патологии щитовидки или сахарном диабете, ожирении провоцирует уплощение подошв путем постепенного увеличением давления.
- Постоянное ношение неудобной обуви, особенно у женщин, которые предпочитают высокие каблуки, шпильки (спазм подошвенной фасции с деформацией плюсневых костей, так при использовании каблука высотой 5-7 см одновременное напряжение поперечной и продольной связки).
- Сопутствующие патологические состояния: паралич ног, язвенные процессы на ступнях (диабетическая стопа), деформации суставов.
Клиническая картина заболевания сочетает симптомы двух видов плоскостопия одновременно, симптоматика будет более выраженной за счет комбинации патологии:
- сильная боль при ходьбе, которая распространяется по всем отделам стопы. Иррадиация в коленные суставы, тазобедренную область, поясницу;
- быстрая усталость ног даже при недлительной пешей прогулке;
- отечность в области ступней, щиколоток, характерна после нагрузки на ноги. Бывает двусторонней или проявляется только на одной стопе;
- дискомфорт при обувании. Требуются специальные ортопедические ботинки с супинаторами, корректорами;
- изменение походки: человек может прихрамывать, шаги становятся более грузные;
- жжение в ступнях, которое усиливается после физической нагрузки;
- деформируются пальцы, утолщается кожа ступни, что провоцирует повышенное трение, появление мозолей, натоптышей, врастание ногтя в кожный валик;
- синюшность или покраснение кожного покрова ног вследствие сдавливания большого пальца, образования тромбов.
Диагностика двустороннего плоскостопия
Диагностический комплекс мероприятий проводит врач-ортопед: определяет уровень уплощения, проводит плантографию с отпечатком стопы. Для детей, взрослых со значительными нарушениями строения ступни проводят более прицельные обследования, чтобы определить тяжесть патологии, назначить рациональную схему лечения:
- метод Фринлянда с расчетом подометрического индекса. Определяется разница плоскости сводов;
- рентген-снимок в прямой, боковой проекции для определения отличия деформации костных структур двух стоп;
- компьютерная плантография позволяет быстро определить степень патологии, смещение точек давления на ступни.

Методы лечения деформации
Своевременная коррекция искривления, уплощения стоп позволяет избежать нарушений опорно-двигательного аппарата, вернуть свободу передвижения, активной деятельности, устранить дискомфортные ощущения у пациента.
Различают следующие методы терапии:
| Наименование метода | Цель применения | Курс лечения и противопоказания |
| Медикаментозный, консервативный метод | Применяют при среднетяжелом, тяжелом течении болезни с целью снять воспаление, боль. Внутримышечные инъекции и пероральные препараты с обезболивающим действием и НПВП устраняют отечность, восстанавливают мышечный тонус, улучшают микроциркуляцию нижних конечностей. | Курс лечения индивидуальный, но не более 14 дней. Редко применяют в младшей возрастной группе и только при наличии осложнений. Среди применяемых препаратов наиболее часто используют такие лекарства: Диклоберл, Вольтарен, Кетанов, витамины группы В. |
| Ортопедические коррекционные ортезы, фиксаторы, стельки и обувь | При начальных проявлениях деформации наиболее эффективны, устраняют провоцирующий фактор – давления на ступню с ее уплощением. Помогают правильно распределить нагрузку, фиксируют правильный угол ступни, восстанавливают кровообращение стоп, протектируют суставы и оказывают амортизационное воздействие. | Курс лечения определяется врачом. Воздействие необходимо ежедневное, длительное постоянное применение ортопедической обуви. |
| Лечебные гимнастические упражнения | Схема занятий разрабатывается индивидуально для каждого пациента, упражнения помогают нормализовать тонус мускулатуры, восстановить физиологическое положение костно-мышечных структур нижних конечностей, укрепить связочный аппарат, развить выносливость. Гимнастика очень эффективна на начальной стадии, может полностью исправить начальные уплощения подошвы. | Курс лечения от полугода до нескольких лет, ежедневно выполняют упражнения с тренером или самостоятельно, малыши под присмотром родителей. Хорошо влияет плавание, езда на велосипеде с правильной установкой стоп, хождение босиком по различным поверхностям (галька, песок, трава), занятия на специальных тренажерах-балансирах. |
| Физиотерапевтические процедуры | Помогают снять спазм, отечность, воспалительные реакции, нервные защемления, нормализовать местный метаболизм и улучшить микроциркуляторные процессы. Применяют фонофорез, бальнеотерапию, парафиновые аппликации, ванночки с морской солью, электрофорез, магнитотерапия, иглоукалывание. | Курс лечения от 10 до 20 сеансов. Затем делают перерыв до 2х месяцев, при необходимости повторяют. |
| Лечебный массаж | Эффективный метод коррекции, особенно в комплексной терапии. Очень действенен для младшей возрастной группы. Нормализует обменные процессы, стимулирует кровоток, восстанавливает регенерацию костно-мышечных структур ног, снимает напряжение и усталость. | Применяют самомассаж или профессиональный медицинский курс терапии. Специалист проводит курс процедур длительностью до 21 дня, самомассаж можно выполнять ежедневно перед сном легкими расслабляющими движениями. Курс гидромассажа составляет 10-14 сеансов. |
| Народная медицина | Помогает избавиться от проявлений усталости, снять отечность и воспаление. Применяют компрессы, домашние рецепты примочек, мазей и настоек для втирания. | Курс лечения составляет от 14 до 30 дней. Предварительно необходимо проконсультироваться с врачом. |
| Хирургическое вмешательство | Операция применяется при тяжелых деформациях, проводится в отделении травматологии и ортопедии. Производится репозиция костей и суставных частей с возвращением стопе исходного анатомического положения. Среди разновидностей вмешательства можно выделить: остеотомия, синовэктомия, вырезание деформированной кости, направленное на исправление патологии вальгусного свода, артродез и коррекция пораженных связок. | Операция занимает по времени от получаса до 2 часов, зависимо от тяжести поражения. Восстановительный период длится 14-20 дней. |
Возможные осложнения и прогноз лечения
При прогрессии болезни, тяжелом течении, несвоевременно проведенной коррекции могут возникать осложнения:
- боль сопровождает каждый шаг, иррадиируя в голеностоп, колени, поясничный отдел, тазобедренный сустав, дорсальную область. Полноценное, свободное передвижение становится невозможным;
- развитие хромоты, косолапости при патологии двустороннее плоскостопие, а укорочения конечности — при односторонней деформации стопы;
- искривление позвоночного столба с нарушением осанки (сколиоз, лордоз, кифоз), развитие грыжевых выпячиваний, протрузий межпозвонковых дисков и остеохондроза;
- мозоли и натоптыши на ступнях.
При грамотном подходе к терапии, продольно-поперечное плоскостопие возможно полностью излечить. Необходимо постоянно проводить профилактические меры: носить ортопедическую обувь, стельки-супинаторы, лечить сопутствующие заболевания опорно-двигательной системы, заниматься физкультурой. При выполнении таких условий человек может полностью избавиться от дискомфорта при передвижении, дальнейший прогноз будет благоприятным.
Вальгусное плоскостопие развивается медленно, первые признаки заболевания можно заметить самостоятельно. Что делать, когда возникает вальгусное плоскостопие у детей и взрослых, как лечить и распознать недуг, расскажет статья.
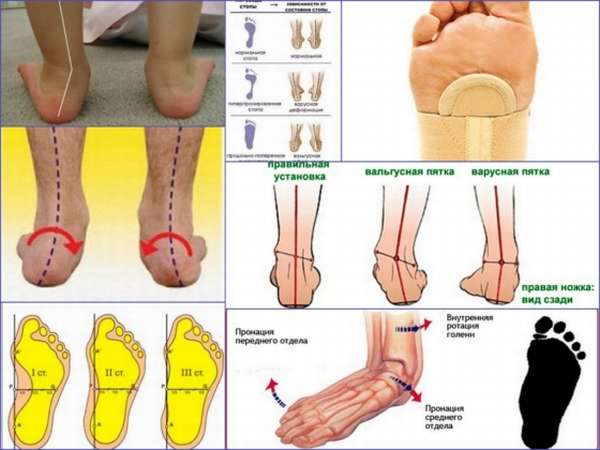
Деформация стопы у взрослых
Плоскостопию подвержены многие люди от 20 лет. Патология проявляется в уплощении одного из сводов стопы, и делится на продольное и поперечное плоскостопие. При нарушении возникает деформация, которая нередко сопровождается неправильной физиологической постановкой ступней – вальгусом. Вальгусное плоскостопие – это уплощение поперечного свода стопы.
Изменяется внешняя форма ноги. В первую очередь следует обратить внимание на суставы. При вальгусном плоскостопии будут выделяться кости в пяточной области, ноги в зоне лодыжки, колен имеют Х-образную форму.
Простой тест в домашних условиях поможет распознать недуг в начале его развития. Необходимо хорошо накрасить ноги обычной краской, лучше акварельной. Поставить стопы на белый лист бумаги, проанализировать рисунок. На фото вальгусного плоскостопия видно, что у здорового человека отпечаток ноги будет иметь специфическую пустоту в области свода. Чрезмерное пространство говорит о варусном плоскостопии (продольном), отсутствие – о вальгусном (поперечном).
К сопутствующим симптомам заболевания у взрослого можно отнести:
- Ступня имеет неправильную форму, чем тяжелее стадия поражения, тем более заметно Х-образное искривление,
- После физической нагрузки болят ноги,
- Наблюдается отечность стопы,
- В икроножных мышцах часто возникают покалывания, судороги,
- Боли в спине и ступне.
Развитие вальгусного плоскостопия у взрослого происходит поэтапно. Если с подросткового возраста родители позволяли ребенку носить туфли на высоком каблуке, во взрослой жизни у него в 80% будет наблюдаться патология ног и позвоночника.
Основные причины развития патологии:
- Ношение ортопедической обуви без показания,
- Наследственность,
- Ношение неудобной обуви,
- Избыточный вес,
- Дисплазия соединительной ткани,
- Рахит в раннем возрасте,
- Различные травмы,
- Аномалии стопы врожденного генеза,
- Слабость мышц в виду сопутствующих патологий.
В 80% случаев ортопеды имеют дело со статическим вальгусным плоскостопием. 20-30% —, травматический вид, связанный с травмой костей, суставов, связок. Меньший процент приходится на паралитическое вальгусное плоскостопие. Оно развивается ввиду неправильной работы мышц, из-за перенесенного в детстве заболевания.
Терапия зависит от стадии развития болезни. Плоскостопие и вальгус имеют несколько степеней, связанных с деформацией ноги. Первая говорит о слабовыраженной патологии, угол отклонения первого пальца составляет 20-29 градусов. Вторая степень характеризуется умеренно выраженной симптоматикой, при которой угол отклонения первого пальца колеблется в районе 30-39 градусов. К явно-выраженной форме относится 3 степень заболевания. Она проявляется в угловом отклонении в 40 и выше градусов.
На первой и второй степени вальгусного плоскостопия у взрослых возможна коррекции стопы без хирургического вмешательства. В комплекс лечения входят:
- ЛФК (лечебно-физическая культура),
- Лечебный массаж,
- Специальные упражнения,
- Физиотерапия,
- Ортопедические корректоры.
К оперативному лечению прибегают в большинстве случаев при вальгусном плоскостопии 3 степени, когда консервативные методики не помогают справиться с болезнью.
Деформация стопы у детей
Детское плоскостопие вальгусного типа свидетельствует об опущении поперечного свода стопы. Обнаруживают в большинстве случаев болезнь на плановом приеме у ортопеда в возрасте одного года.
Нет большого отличия в вальгусном плоскостопии у взрослого и у ребенка. Происходит аналогичное искривление ноги во внутреннюю сторону, на отпечатке ножек можно заметить плоскую стопу, немного расширенную в середине.
Нельзя ставить диагноз ребенку самостоятельно только по отпечатку ноги, особенно, если ему не исполнилось 5 лет. До данного возраста у малышей имеется физиологическое плоскостопие, которое проходит со временем без специального лечения.
Родители должны обратить внимание на:
- Походку ребенка, если он косолапит, ноги при ходьбе ввернуты во внутреннюю сторону, носки смотрят друг на друга,
- Подошву обуви ребенка, если стопа деформирована, она будет стоптана неравномерно (при вальгусном плоскостопии больше стерта внутренняя часть),
- Возможность малыша самостоятельно поставить ноги ровно, параллельно друг другу (без помощи взрослого сделать это будет крайне сложно, если болезнь присутствует).
К основным факторам, вызывающим вальгусное плоскостопие, относят:
- Редкую форму врожденного типа, когда болезнь возникает еще в перинатальном периоде,
- Травмы, полученные малышом в детстве (растяжение связок часто встречается у ребенка до 14 лет),
- Пониженная активность ребенка, когда стопа не получает адекватной нагрузки, мышцы ослабевают, перестают выполнять основную функцию,
- Раннее становление на ножки (нельзя ставить ребенка на полную стопу ранее 7-8 месяцев),
- Недостаточно сбалансированное питание, игнорирование приема витамина D в грудном и детском возрасте (до 2-3 лет по показаниям педиатра),
- Инфекционные заболевания, связанные с изменением костной ткани у ребенка,
- Привычку донашивать чужую обувь, перешедшую по наследству от кого-либо (неправильно стоптанная стопа будет влиять на правильность походки, приведет к деформации стопы),
- Ношение неправильной обуви.
Родители должны помнить, что малышам следует покупать обувь с мягким супинатором, жестким задником. Каблучок не должен в детской обуви превышать 0,5 см. Отдавать предпочтение стоит натуральным материалам.
Исправление вальгусного плоскостопия у детей до 5 лет возможно, если родители вовремя обратят внимание на неправильное положение стопы. На первой и второй стадии достаточно массажа и выполнения специальных упражнений. Затруднительным может стать терапия при запущенной форме недуга, когда малышу приходится от 3 до 6 месяцев находиться в гипсе.
В комплекс лечения вальгусного плоскостопия у детей входят:
- Массаж,
- Ношение специальной ортопедической обуви,
- Выполнение лечебных упражнений,
- Физиотерапия,
- Прием витаминов,
- Ванночки для ног.

Большую роль играет массаж и выполнение специальной лечебной гимнастики. Родители должны понимать, что излечение – результат каждодневной работы. Массаж следует выполнять ежедневно, утром и вечером, завершать процедуру упражнениями. Дети старшего возраста могут выполнять упражнения самостоятельно. Отлично помогает в борьбе с деформацией стопы специальные ортопедические коврики. Они имитируют ходьбу по искривленной поверхности, мягкой и жесткой. Оперативное вмешательство проводят в случае, если исправить патологию при помощи консервативного лечения не удается.
Своевременное диагностирование и лечение вальгусного плоскостопия является гарантией полного излечения и отсутствия проблем в дальнейшем.
Существует два вида плоскостопия – поперечное и продольное. Но имеется еще один тип заболевания – комбинированный.
Комбинированное плоскостопие – это заболевание, которое сопровождается одновременно продольным и поперечным поражением. При этом формируется абсолютно плоская стопа, которая теряет амортизационную функцию и в продольном, и в поперечном своде. Итогом становится нарушение формирования осанки у ребенка и возникновение патологических явлений в этой области у взрослого человека.

Причины возникновения
Комбинированный тип плоскостопия может быть врожденным и приобретенным. Но передача болезни по наследству еще не до конца изучена, поэтому с точностью говорить об этом возникновении пока рано. Комбинированное приобретенное плоскостопие может появиться в любом возрасте.
Комбинированная форма болезни имеет свои подвиды, которые возникают по разным причинам.
Посттравматическое плоскостопие, которое сопровождается изменением формы продольного и поперечного сводов. В детском возрасте такой вид плоскостопия встречается в несколько раз реже, так как организм детей имеет высокую регенерирующую способность.
Статическое плоскостопие, которое является следствием повышенных систематических нагрузок на стопы. Иными словами, оно может возникнуть при ношении тесной и неудобной обуви. Наиболее подвержены статическому плоскостопию пожилые люди и те, у которых профессия требует длительного стояния на ногах.
Паралитическое плоскостопие — следствие такой патологии, как паралич кожных мышц. Даже несложное течение этого вида болезни требует корректировки специальными ортопедическими средствами.
Метаболическое плоскостопие вызвано дефицитом пополнения костной ткани питательными веществами. В итоге костная система развивается неправильно, причем, она не способна выдерживать обычные нагрузки.

Симптомы
Комбинированное или, иными словами, смешанное плоскостопие, сопровождается одновременно симптомами и продольного, и поперечного заболевания, только проявление их будет более явное. Так, стоит рассмотреть симптомы обоих типов болезни подробнее.
Симптомами продольного плоскостопия выступают:
Плоскостопие 1 степени сопровождается усталостью стоп, дискомфортом при обувании, надавливании на стопу. Более редко возникает двухсторонний отек стоп.
При плоскостопии 2 степени отмечается интенсивный синдром боли, возникающий после непродолжительных прогулок и стояния на одном месте. Имеется и явно выраженный признак болезни второй степени – изменение походки. При этом уплощается продольный свод в вечернее время суток, к утру возвращаясь в естественную форму.
Плоскостопие 3 степени характеризуется постоянным синдромом боли, который локализуется не только в области стоп, но и охватывает всю голень, вплоть до коленной чашечки. Также дискомфорт может возникать в отделе поясницы. Параллельно наблюдается отечность стоп, что влияет на передвижение человека.
Симптомами поперечного плоскостопия выступают:
Патология 1 степени сопровождается усталостью ног, болью в зоне пальцев, утолщением кожного покрова свода стопы.

Патология 2 степени характеризуется более сильным синдромом боли, который усиливается при нагрузках. Также возникает чувство жжения в области стоп.
Патология 3 степени отмечается выраженными симптомами: отклонением угла наклона большого пальца более, чем на 40 градусов; изменение формы стопы; сильная боль; возникновение мозолей и натоптышей.
Могут возникать болезни суставов конечностей и позвоночника.
Наблюдается более быстрое снашивание обуви, в особенности внутренней стороны каблука.
Диагностика
Дома определить плоскостопие можно так: смазать всю стопу кремом и поставить ее на чистый лист бумаги. Если на бумаге остался отпечаток всей стопы, без выемки, это свидетельствует о наличии патологии.
Но стоит отметить, что для диагностики болезни у ребенка этот метод не подходит, так как у ребенка до 4 лет стопа еще не сформирована. Заподозрить болезнь у ребенка можно по такому признаку, как косолапие при ходьбе. В этом случае лучше посетить врача, ведь в раннем возрасте плоскостопие еще можно устранить.
Диагностика врача заключается в следующем:
Метод плантографии, который был описан выше (с применением жирного крема). Крем в этом случае можно заменить водой.

Метод Фринлянда. В этом случае измеряют подометрический индекс. Для этого высоту стопы необходимо умножить на 100 и разделить на длину стопы. Нормой считается полученное число в пределе 29-31. Если числе менее 29, это указывает на плоскостопие.
Метод рентгенографии. Рентген проводят в двух проекциях (боковая и прямая).
Методы лечения
После постановки диагноза рекомендовано незамедлительно начать лечение. Только своевременное лечение сможет увеличить шансы для предотвращения деформации и создания условий для корректирования осанки. Как правило, применяют такие виды лечения, как снятие синдрома боли путем использования лекарств и физиотерапии. К последнему методу относят фонофорез, элекрофорез, массаж и магнитотерапию. Не менее важны гимнастические упражнения, которые назначаются ортопедом в индивидуальном порядке. Гимнастику рекомендовано проводить каждый день для усиления тонуса мышц и укрепления связок. Третий метод лечения заключается в необходимости применения ванночек для стоп, используя гидромассаж. Такое лечение также производит укрепление тонуса мышц и нормализует кровообращение.
При лечении плоскостопия важно носить специальные стельки. Наибольшая их эффективность наблюдается на первой стадии болезни. Функции стелек: распределение нагрузки на стопы, амортизация.
Каждый из вышеперечисленных методов способствует предотвращению деформирования стопы, но увидеть эффект от такого лечения можно лишь на первых стадиях болезни. Запущенные случаи требуют вмешательства хирурга.
Массаж – самый эффективный метод устранения плоскостопия, особенно у детей. Наибольшей эффективности можно достичь, соблюдая все рекомендации специалиста и правила выполнения. К последним можно отнести то, что массажировать необходимо не только стопы, но и позвоночник, так как большая нагрузка при заболевании приходится и на него. При массаже только стоп положительного результата не будет. Массажные движения необходимо начать со спинного отдела, переходя на область бедер, голеней и стоп.
Массаж можно проводить и с помощью таких средств, как коврики и ролики, выравнивающие свод стопы. Не менее полезны массажеры для стоп.
Операцию по лечению плоскостопия назначают лишь в том случае, если иные методы лечения, то есть консервативные, не принесли желаемого выздоровления. Благодаря вмешательству хирурга, можно устранить синдром боли и вернуть стопе исходное положение.

Врач может назначить какой — либо вид операции из следующих:
- метод остеотомии — рассекают связки и устраняют деформацию;
- метод иссечения деформированной кости или шпоры;
- метод синовэктомии. В том случае удаляют оболочку сустава;
- метод артродеза. При этом фиксируют кость к мышцам и связкам. В послеоперационный период рекомендовано ношение специальных стелек, которые способствуют фиксации стопы;
- метод транспозиции сухожилия.
Профилактика плоскостопия
Существуют общепризнанные правила профилактики, к которым относят ходьбу босиком. Полезной будет ходьба по гальке, земле и траве. Необходимо давать отдыхать ногам. Особенно это касается взрослых людей, стопы которых устают на работе и просто в течение дня. Рекомендовано потратить всего 5 минут, чтобы стопы отдохнули от нагрузок.
Правильная обувь. Особенно важно это для детей раннего возраста, чьи стопы еще формируются. Так, рекомендовано приобретать те модели для ребенка, которые хорошо удерживают стопу, не слетают и не давят. На пятке должен быть высокий задник, а стелька должна быть ортопедической.

Гимнастика для стоп, на которую можно потратить не более нескольких минут за день.
Осложнения
Такое заболевание, как смешанное плоскостопие, может сопровождаться некоторыми осложнениями, что объясняется тяжелым течением болезни, поздней стадией и несвоевременным лечением. Боль может усиливаться с течением развития болезни, что приносит дискомфорт человеку. Боль может возникать не только в области стоп, но и распространяться на бедра, колени, отдел спины, а это влияет на способность передвижения человека. Часто возникают и головные боли. Может развиться косолапость.
Наблюдаются нарушение формирования осанки, включая сколиоз,искривление позвоночника, остеохондроз, грыжа, вросший ноготь. Также могут появляться мозоли и натоптыши или неврит пальцев.
В любом случае, лучше предотвратить заболевание, чем в дальнейшем бороться с его последствиями.
Плоскостопие – это деформация, которая приводит к уплощению стопы и потере ее физиологических функций. При плоскостопии костные структуры заднего и среднего отделов стопы постепенно устанавливаются таким образом, что приводит к опущению сводов.
Анатомически стопа имеет два основных свода – поперечный (между основаниями пальцев) и продольный (по внутреннему краю), которые предназначены амортизировать нагрузку и поддерживать вес тела. В зависимости от того, какой свод спадает, выделяют три вида плоскостопия – продольное, поперечное и комбинированное (продольно-поперечное плоскостопие). В большинстве случаев преобладает именно комбинированный вид плоскостопия, потому что если началось развитие деформации, опускаются оба свода стопы. Следствием этой дисфункции, как правило, является плоско вальгусная деформация стоп.
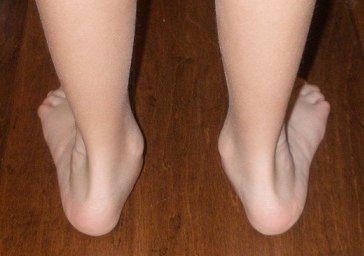
Развитие плоскостопия происходит за счет того, что со временем ослабевают связки стопы, пяточная кость начинает заваливаться кнаружи и вся стопа смещается внутрь, к центральной точке. При этом опускаются своды, и нередко бывает такое, что косточка, которую можно прощупать на внутреннем отделе стопы, практически соприкасается с поверхностью. Возникает перерастяжение определенных структур стопы, связок, что и вызывает боль при ходьбе. Когда человек двигается и много ходит, через некоторое время появляется усталость, дискомфорт и под вечер ноги начинают очень сильно уставать и болеть.

Плоскостопие развивается очень медленно и постепенно, как правило, с детского возраста. Но если в детстве диагноз плоскостопие не вызывает определенных клинических симптомов (боли, неудобства, усталости) то, к сожалению, через десятки лет, оно начинает проявляться и беспокоить очень сильно. Нередко боли бывают такие, что человек не всегда может пройти достаточно длительное расстояние.
К тому же, при развитии плоскостопия происходит определенное перераспределение нагрузки на кости стопы, меняется биомеханика движения и это вызывает перенапряжение в коленных и тазобедренных суставах, что приводит к пронации таза и, как следствие, к сколиозу позвоночника.
Иногда сколиоз диагностируется у ребенка только в момент, когда он стоит – когда он ложится, позвоночник выпрямляется. Это так называемый функциональный сколиоз, который проявляется только при нагрузке. И если ребенку делают стельки, которые возвращают стопу в нормальное физиологическое состояние и приподнимают свод стопы, нагрузка на проблемные области снижается и сколиоз пропадает.
Симптомы плоскостопия
Степени развития плоскостопия
1 степень. Слабо выраженная деформация стопы, усталость и болезненные ощущения возникают, как правило, после долгого нахождения на ногах.
Диагностика плоскостопия
Врачом-ортопедом проводится визуальный осмотр стопы и назначается проведение рентгенографии. На основании рентгеновских снимков ставится окончательный диагноз – определяется степень развития заболевания и вид плоскостопия. В зависимости от этого специалист выбирает метод лечения (консервативный или оперативный) и разрабатывает терапевтическую программу.
Как избавится от плоскостопия?
Избавиться от плоскостопия консервативными методами лечения достаточно сложно. Это возможно только на очень ранних этапах развития, если плоскостопие выявляется в возрасте, когда ребенок еще совсем маленький (3-5 лет). Если в этот момент получится внушить ребенку, что ему нужно заниматься определенными упражнениями, которые необходимо делать в течение длительного времени, то плоскостопия у него в будущем, скорее всего, не будет. Также, кроме упражнений, плоскостопие у детей можно корректировать стельками, ортопедическими приспособлениями, специальной обувью. К сожалению, чаще всего такого не происходит и плоскостопие, как правило, развивается.
Консервативных методов лечения, которые бы позволили вылечить плоскостопие у взрослых, по сути вещей, не существует. Мы можем применять индивидуальные ортопедические стельки, проводить различные физиотерапевтические процедуры, делать массаж, физиотерапию, иглорефлексотерапию, но все это будет направлено только на приостановку уже имеющейся деформации, для того, чтобы плоскостопие замедлило свое развитие. Но если плоскостопие уже есть и, особенно если оно достигло запущенных стадий, то вылечить его можно только оперативным путем.
Это небольшая операция имеет очень высокую эффективность и осуществляется при любой стадии развития плоскостопия. Для лечения плоскостопие у взрослых в запущенной стадии, кроме этого метода, могут быть также использованы дополнительные корригирующие техники.
Восстановление после малоинвазивных вмешательств происходит в течение 1-4-х нед. Если же приходится делать более серьезные операции, то восстановление может быть более длительным и зависит от объема проведенного хирургического вмешательства.
Эффективность этих операций настолько высока, что, как правило, если пациент делает операцию только на одной ноге, то он в 99% случаев придет снова, чтобы сделать операцию и на другой.
Читайте также:


