Коленный сустав клинические симптомы
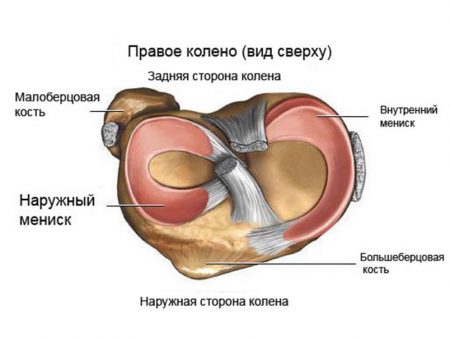
Коленный сустав формируется тремя костями – бедренной (та, что сверху), большеберцовой (снизу) и собственно коленной чашечкой, которую также называют надколенником – одной из самых необычных костей в организме: она имеет округлую форму и расположена в передней части сустава. Суставные концы костей покрывает плотная хрящевая ткань толщиной в пять-шесть миллиметров; она минимизирует трение костей друг о друга и обеспечивает амортизацию во время ходьбы. Имеются в коленом суставе и многочисленные связки, и мениски – внутренний и наружный. Такое сложное строение сустава делает сложной и диагностику связанных с ним заболеваний: зачастую, чтобы разобраться, в чем дело, мало одной рентгенографии – требуются и другие высокотехнологические исследования.
Гонартроз
С подобными симптомами следует обратиться к хирургу. При подозрении на артроз коленного сустава вас направят в рентгеновский кабинет, чтобы сделать снимок колена в прямой и боковой проекции. Лечение на ранних стадиях сводится к применению нестероидных противовоспалительных средств и хондопротекторов, ЛФК и физиотерапии; в сложных случаях препараты могут вводиться внутрь сустава. Если консервативная терапия не имеет успеха в течение длительного времени или болезнь уже сильно запущена, выходом может стать замена коленного сустава – эндопротезирование.
Снимает боль и восстанавливает суставы
Артрит коленного сустава
Если при артрозе поражается лишь сустав, то во время артрита воспалительные процессы затрагивают весь организм. Да и стартует это заболевание обычно до 40 лет.
Симптомы схожи с теми, что бывают при артрозе: болевые ощущения, хруст в суставе, нарушение подвижности, скованность в движениях. Однако есть нюансы: так, боль при артрите коленного сустава возникает не во время движений, а по ночам – чаще всего между тремя ночи и пятью утра. Скованность во время артрита может возникать как в одном суставе, так и во всем теле. Коленный сустав не просто увеличен в размерах из-за скопления серозной жидкости – он может быть горячим на ощупь. Помимо болей в суставе при артритах различного генеза могут наблюдаться повышение температуры тела, озноб, повышенное потоотделение, слабость, потеря веса – а также воспаление глаз, псориаз и необычные выделения из половых органов.
Если врач – терапевт или хирург – подозревает у вас артрит, вам выпишут направление на посещение кабинета УЗИ. Ультразвуковое исследование покажет скопление жидкости внутри сустава. Также вам нужно будет сдать кровь на анализы, чтобы выявить причину болезни.
Кто будет заниматься лечением артрита, зависит от природы заболевания. Если артрит инфекционный, то есть вызван бактериями, то вами вплотную займется хирург. В случае аутоиммунного заболевания – ревматоидного артрита – ваш путь лежит к кабинету ревматолога.
Вне зависимости от причины артритных явлений вам назначат нестероидные противовоспалительные средства – это могут быть как мази, так и средства для внутримышечного, внутривенного и внутрисуставного введения. Также широко применяются глюкокортикостероиды (гормональные противовоспалительные средства) и хондопротекторы, ЛФК и мануальная терапия.
Повреждение менисков
Одна из наиболее частых спортивных травм, приводящих к сильным болевым ощущениям в области колена – повреждение хрящевых прокладок, выполняющих функции амортизаторов внутри коленного сустава: менисков. Если в момент травмы раздался резкий щелчок, сопровождаемый сильной болью, а затем колено сильно отекло, и при этом сустав словно бы заклинило – ни согнуть ни разогнуть – пора обращаться к травматологу.

Разрыв мениска – распространенная травма спорсменов
Врач непременно назначит рентгенографию – чтобы исключить переломы костей, УЗИ – чтобы не проглядеть другие повреждения сустава. Но окончательную картину повреждения мениска дает лишь МРТ – магнитно-резонансная томография.
Выбор способа лечения зависит от вида повреждения мениска. При частичном надрыве (половина всех случаев) или защемлении возможно ручное вправление, аппаратное вытяжение, показана физиотерапия; хорошо работают противовоспалительные средства – как гормональные, так и нестероидные. Если имеет место отрыв фрагмента (или фрагментов) мениска, нужна операция. Современные врачи в таких случаях отдают предпочтение артроскопическому методу – щадящему оперативному вмешательству через проколы. Поврежденный мениск либо сшивают специальными нитями, которые потом сами рассасываются, либо – в крайних случаях, если нет другого выхода – удаляют. Период восстановления короткий: на оперированную ногу можно наступать уже в день операции. Правда, три-четыре недели сустав придется поберечь.
Хватит страдать от боли и бесконечного лечения симптомов! Биотрин воздействует на причину, восстанавливая работу суставов.
Киста Бейкера
Это заболевание предпочитает спортсменов, пожилых людей, а также тех, кто, будучи физически неподготовленным, принимается поднимать тяжести; порой приходит как осложнение гонартроза, ревматизма, ревматоидного артрита. Мало того – сейчас киста Бейкера нередко является расплатой за малоподвижный образ жизни – например, за слишком долгое сидение за компьютером. Ее коварство в том, что долгое время она дает о себе знать симптомами, казалось бы, малозначительными: под коленом появляется покалывание, при разгибании ноги могут начаться судороги, ногу порой трудно согнуть или разогнуть. Что-то похожее возникает, если просто отсидеть ногу. Если присоединяются повышенная температура, а сустав опухает и теряет подвижность, частенько грешат на грипп. Однако если вдобавок ко всему на задней поверхности коленного сустава прощупывается плотная круглая опухоль размером от двух сантиметров и более, имеет смысл обратиться к хирургу.
Киста Бейкера образуется из-за скопления излишков синовиальной жидкости, служащей смазкой для внутренней поверхности сустава. Разрастаясь, она начинает давить на нервы и сосуды, так что запущенное заболевание ведет к застою крови в ноге – а это чревато самыми разными осложнениями, от варикоза до остеомиелита и трофических язв. При разрыве кисты ее содержимое окажется в икроножной мышце, что приведет к воспалению мышечной ткани.
Диагноз ставится при помощь УЗИ и МРТ. Лечение часто сводится к дренированию – отсасыванию жидкости при помощи толстой иглы и введения противовоспалительных средств. Также назначается физиотерапия и ЛФК. При отсутствии результатов показана операция – проводится она при местном наркозе и длится около получаса.
Периартрит коленного сустава
Представляет собой воспаление коленных сухожилий и других околосуставных тканей; группа риска – женщины после сорока. Дать толчок развитию заболевания могут травмы или переохлаждение колена, чрезмерные нагрузки на сустав или, наоборот, малоподвижный образ жизни. Симптомы – болевые ощущения, проявляющиеся во время спуска по лестнице или подъема тяжестей. Боль концентрируется на внутренней поверхности колена; подвижность сустава не нарушается, но качество жизни ощутимо страдает. При запущенном периартрите появляется хроническая усталость, отечность и покраснение колена; может держаться повышенная температура. Отсутствие лечения может привести к атрофии и даже полной неподвижности сустава.
Идти с такими симптомами следует к ортопеду или хирургу. При подозрение на периартрит врач направит вас на рентген, а также на КТ или МРТ. Лечение консервативное: хондропротекторы, противовоспалительная терапия, физиотерапия – и иммобилизация сустава при помощи ортеза.
Самая полезная нагрузка для коленного сустава – та, что не подразумевает резких движений: плавание, велоспорт, лыжи (классический стиль), спортивная ходьба, йога. А вот футбол, волейбол и баскетбол – не лучшие варианты для людей с проблемными суставами.
Повреждение коленного сустава весьма распространено как среди профессиональных спортсменов (фигуристов, гимнастов, горнолыжников, футболистов, баскетболистов), так и среди людей, не занимающихся активным спортом. Травму колена можно получить при падении, ударе, столкновении с препятствием, автомобильной аварии.
Виды травм колена
На сегодняшний день единой классификации относительно травмы самого крупного сустава не существует. Повреждение может быть открытым и закрытым, острым и хроническим. Кроме того, выделяют следующие виды травм колена:
- Ушиб.
- Кровоизлияние в суставную полость (гемартроз).
- Повреждение менисков, надколенника, четырёхглавой мышцы бедра и его сухожилия, суставной капсулы, сухожильно-связочного аппарата.
- Внутрисуставные переломы костей.
Из-за особенности профессиональной деятельности у фигуристов и горнолыжников чаще всего встречается изолированная травма внутрисуставных структур колена.
В первые несколько дней после травмы коленного сустава доминируют симптомы реактивного воспаления (боль, отёчность, изменения цвета кожи и нарушение функции), что затрудняет диагностику и соответственно выбор правильного метода лечения. Огромное значение в плане постановки правильного диагноза имеют жалобы пострадавшего и сам механизм получения травмы.
Закрытое повреждение мягких тканей колена принято называть ушибом. Этот диагноз ставится, если есть травма, но при этом отсутствуют какие-либо серьёзные нарушения со стороны сустава или капсульно-связочного аппарата. Степень выраженности ушиба зависит от характера получения травмы, площади и непосредственно локализации повреждённой области.
Для ушиба будут характерны типичные признаки реактивного воспалительного процесса, развивающиеся практически сразу после травмирования. Какие именно симптомы будут преобладать в клинической картине при таком виде травмы колена? К ним относятся:
- Резко выраженная боль, постепенно сменяющаяся на неприятные локальные болезненные ощущения.
- Отёчность и изменения цвета кожных покровов повреждённой области.
- Затруднение выполнение движений травмированной нижней конечностью.
Несмотря на очевидность клинических проявлений, необходимо обязательно проводить рентгенологическое исследование, чтобы исключить более тяжёлую патологию (например, внутрисуставной перелом костей).
Сразу после ушиба рекомендуют приложить холод (лёд, спрей с хлорэтилом, орошение жидким азотом), создать покой повреждённой конечности и наложить давящую повязку или использовать суппорт. В дальнейшем назначают обезболивающие и противовоспалительные мази или гели (Долобене, Лиотон, Траумель).
Активно применяют физиотерапевтические процедуры (ультравысокочастотная терапия, электрофорез с новокаином, фонофорез).
Гемартроз
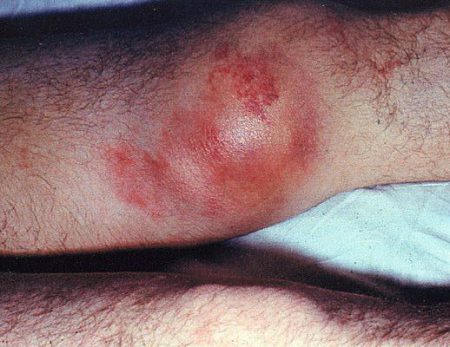
Появление крови в коленном суставе называется гемартрозом. Причиной развития подобного рода кровоизлияния считается повреждение любого суставного компонента колена. Кровь в полости провоцирует реактивное воспаление синовиальной оболочки (травматический синовиит).
Типичные признаки синовиита вследствие гемартроза развиваются достаточно быстро. В течение 1–2 часов наблюдается развёрнутая клиническая картина. К симптомам, указывающим на наличие жидкости в суставной полости, относят:
- Острейшая боль.
- Изменение формы сустава.
- Ограничение объёма активных движений.
- Локальное повышение температуры.
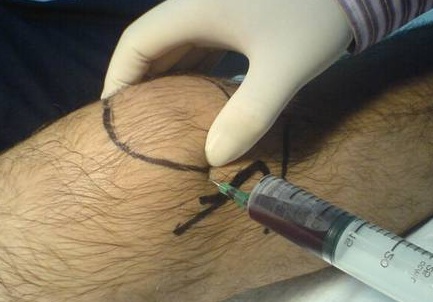
С помощью лабораторных и инструментальных методов диагностики необходимо не только подтвердить скопление жидкости в полости сустава и воспаление синовиальной оболочки, но и определить источник кровотечения и оценить характер повреждений. При подозрении на гемартроз выполняют следующие диагностические исследования и манипуляции :
- Рентгенография.
- Пункция коленного сустава.
- Ультразвуковое обследование.
- Магнитно-резонансная томография.
- Артроскопия.
При такой травме колена лечение начинают с удаления крови и жидкости из суставной полости. Для промывания сустава лучше всего применить артроскопию, которая в этом случае ещё играет и важнейшую диагностическую роль. Затем травмированную ногу фиксируют гипсовым лонгетом или ортезом сроком на 2 недели, но только при отсутствии симптомов, указывающих на другие виды повреждений сустава. Физиотерапевтические процедуры назначают с 5–6 дня:
- Ультравысокочастотная (УВЧ) и сверхвысокочастотная (СВЧ) терапии.
- Магнитотерапия.
- Электрофорез с калием.
- Фонофорез с гепарином.
При повторном скоплении жидкости в суставной полости снова проводят пункцию.
Травма менисков
Среди всех повреждений внутрисуставных компонентов колена травма менисков считается самой частой. В большинстве случаев страдает внутренний мениск. Тем не менее разрушение наружной хрящевой прокладки чаще в дальнейшем сказывается на функциональной стабильности коленного сустава.
Травматизация менисков – ахиллесова пята футболистов, лыжников, фигуристов, гимнастов и многих других профессиональных спортсменов, которым приходится выдерживать невероятные физические нагрузки на суставы.
В остром периоде преобладают симптомы реактивного воспаления. В то же время будет наблюдаться локальная боль, отёчность, выраженное ограничение движений, гемартроз или скопление синовиальной жидкости в суставной полости. При одномоментной травматизации наиболее часто возникают ушибы, надрывы, ущемление или раздавливание менисков.
Если обнаружен выпот в суставной полости, то в первую очередь осуществляют пункцию сустава для удаления скопившейся жидкости. Чтобы определиться с характером и степенью тяжести повреждений, проводят ультразвуковое обследование или магнитно-резонансную томографию, а также артроскопию.
После того как был подтверждён диагноз повреждение мениска, лечение исключительно оперативное, направленное на восстановление хрящевой пластинки и удаление нежизнеспособных её фрагментов. На 8–10 день после операции назначают сеансы массажа, электростимуляцию мышц, магнитотерапию и занятия ЛФК.
К трудовой деятельности возвращаются через 1–1,5 месяца, к спортивной – через 2–3 месяца.
Если вы решили приобщиться к когорте профессиональных горнолыжников или фигуристов, то должны уделять особое внимание и следить за состоянием коленных суставов.
Повреждение надколенника
Как правило, при переломах надколенника наблюдается травматизация разгибательного аппарата колена, и определяются внутрисуставные повреждения различного характера. Выделяют следующие виды переломов коленной чашечки:
- Поперечные.
- Краевые.
- Отрывные.
- Трансхондральные (повреждается только хрящевая часть).
Для перелома надколенника будут характерны острая боль, деформация и отёк колена, гемартроз. Травмированная нижняя конечность находится в положении разгибания. При выполнении сгибании возникает резкое усиление боли. Если происходит перелом со смещением, то под кожей можно прощупать фрагменты надколенника. Большинство пострадавших могут ходить, но при этом ощущают достаточно сильную боль.
Подход к диагностике различных видов переломов надколенника аналогичен, как и при травмировании менисков и гемартрозе. Выбор лечения при таких видах травм колена определяется характером повреждения надколенника и разгибательного аппарата сустава.
Консервативное лечение сводится к проведению пункции коленного сустава и наложении гипсовой повязки сроком на 4 недели. Затем после снятия гипса назначают ЛФК, массаж и физиотерапию. Восстановление трудоспособности ожидается через 1,5–2 месяца.
Суть хирургической операции при переломах коленной чашечки сводится не только к соединению отломков костей, но и к восстановлению всех других повреждённых структур сустава, включая капсулу, сухожилия, связки.
Травма капсульно-связочного аппарата колена
При травматизации суставной капсулы и сухожильно-связочного компонента коленного сустава особое значение имеют полные разрывы коллатеральных и крестообразных связок. Чаще всего повышенные физические нагрузки (особенно у фигуристов, гимнастов, лыжников) являются причиной развития подобных травм.
На острой стадии определить разрывы связок бывает достаточно сложно, поскольку резко выражен болевой синдром, наблюдается перенапряжение мышц (гипертонус), ограничение движении в колене, гемартроз. Нередко пациенты обращаются за медицинской помощью уже с застарелыми повреждениями связок и прогрессирующей нестабильностью в коленном суставе.
Чтобы не пропустить травму суставной капсулы и сухожильно-связочного аппарата колена, при наличии характерных клинических симптомов повреждения следует проводить рентгенографию и ультразвуковое исследование или магнитно-резонансную томографию, а при необходимости и артроскопию.
Если определяется жидкость в суставной полости, рекомендуется выполнить пункцию для удаления содержимого. Сшивание разрывов капсулы, сухожилий и связок можно сделать, применив артроскопический метод операции. После хирургического вмешательства используют шарнирный ортез в течение 1,5 месяца. Для скорейшего выздоровления и восстановления назначают занятия ЛФК, сеансы массажа и физиотерапевтические процедуры.
В дальнейшем ношение фиксирующей повязки (суппорт) должно сочетаться с активными занятиями физкультурой, что поможет избежать появления мышечной гипотрофии. Не стоит ограничивать себя в движениях, если на то нет соответствующей рекомендации от лечащего врача.
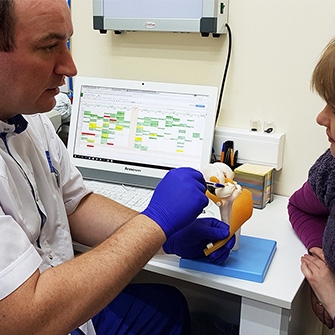
Своевременное лечение артроза — возможность избежать тяжелых осложнений в виде постоянных болевых синдромов в области колена или полной утраты подвижности сустава.
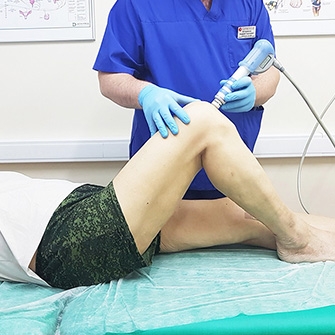
Процедуры ударно-волновой терапии призваны помочь разрушить солевые отложения, снять боль, повысить подвижность сустава, улучшить кровообращение в проблемной зоне.
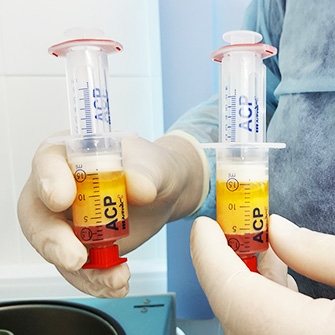
Внутрисуставное введение лекарственных препаратов может быть актуальным для восстановления разрушенного хряща сустава и его смазки, стимулирования регенерации тканей.
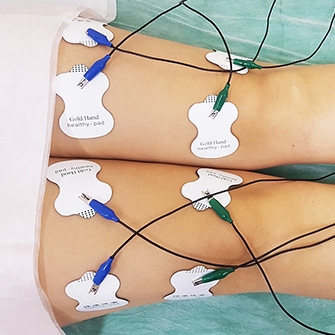
Электростимуляция дает возможность устранить болевые ощущения и восстановить мышечный тонус с помощью воздействия электрическими импульсами.
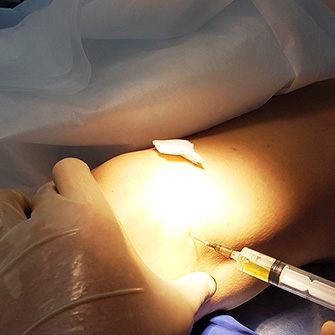
Внутрисуставное ведение лекарственных препаратов непосредственно в патологический очаг призвано помочь ускорить эффект лечения, устранить острые боли, снять отек и воспаление.
Как это может помочь и в каких случаях может применяться.
Здоровый человек воспринимает способность к ходьбе и бегу как нечто естественное и простое. Но те, кому доводилось сталкиваться с болезнями опорно-двигательного аппарата, знают, сколько жизненных сложностей несет временное или постоянное ограничение подвижности. Между тем каждый второй человек старше 50-ти лет страдает от воспаления суставов, а артроз коленного сустава — одна из главных причин потери трудоспособности у российских женщин и мужчин.
Причины артроза коленного сустава
Это крайне распространенная патология, которая чаще встречается у женщин преклонного возраста, страдающих избыточным весом. Однако порой деформирующий остеоартроз наблюдается и у молодых подтянутых мужчин: толчком к развитию заболевания становится спортивная травма, вызванная избыточными нагрузками в тренажерном зале.
Помимо этого, гонартроз возникает по следующим причинам:
- переломы ног и вывихи коленных суставов;
- травмы менисков;
- воспалительные заболевания суставов (ревматизм, подагра, болезнь Бехтерева и т.д.);
- нарушение обмена веществ;
- врожденная слабость связочного аппарата (гипермобильность суставов);
- наследственная предрасположенность к артрозу коленного сустава.
Гонартроз может развиться у любого из нас — эксперты отмечают, что это следствие (как ни парадоксально) увеличения средней продолжительности жизни населения: наши суставы выходят из строя раньше, чем мы ощущаем себя пожилыми людьми и отказываемся от активности.
Артроз никогда не возникает внезапно. Первый симптом, возникающий задолго до разгара болезни, — незначительные боли в колене при ходьбе, усиливающиеся при подъемах и спусках по лестнице. Неприятные ощущения, как правило, появляются в начале движения, исчезают после непродолжительной прогулки, а после длительной нагрузки на сустав — возвращаются вновь.
Со временем, если артроз не лечить, симптомы усугубляются — боль становится непрерывной, движения в коленном суставе все больше ограничиваются, а колено увеличивается в размерах. Врачи советуют не тянуть с визитом в больницу уже при появлении первых неприятных ощущений. Это позволит обойтись без длительного и дорогостоящего лечения: при развитии заболевания избавиться от него становится все сложнее.
Выделяют три степени артроза коленного сустава:
- 1 степень гонартроза — это промежуток от первых симптомов болезни до появления костных деформаций, которые заметны при осмотре или на рентгеновских снимках. При этом колено может изменить свою форму и в первые месяцы артроза, но за счет скопления жидкости в суставе (это явление называется синовитом). 1 степень гонартроза преимущественно характеризуется болью разной интенсивности, возникающей при движении.
- 2 степень артроза коленного сустава сопровождается неприятными ощущениями при малейших нагрузках, хрустом в колене при ходьбе и приседаниях и уменьшением подвижности сустава. На рентгене видны разрастания костной ткани по краям сустава и сужение суставной щели. Внешне колено при 2 степени гонартроза также выглядит деформированным и увеличенным в размерах.
- При 3 степени гонартроза хрящевой ткани внутри сустава почти не остается, а при тяжелой форме остеоартроза кости срастаются между собой, что приводит к полной обездвиженности больной ноги. Человеку с таким заболеванием сложно принять положение, в котором боль стихает — нарушается сон, а без костыля или палки передвигаться становится невозможно.
Установить степень артроза коленного сустава способен только врач после изучения рентгенограммы: известны случаи, когда слабовыраженные симптомы, характерные для первой степени, сопровождаются далеко зашедшим разрушением внутрисуставного хряща.
Если диагностика выявила гонартроз, необходимо ответственно подойти к предстоящему лечению. Не стоит рассчитывать, что компрессы или мази из ближайшей аптеки позволят решить проблему — эта болезнь требует комплексного подхода и соблюдения рекомендаций специалиста.
Лекарственные препараты важны в лечении гонартроза, особенно в ситуациях, когда требуется экстренно снять симптомы острой боли и уменьшить воспаление. С этой целью врачи назначают нестероидные противовоспалительные средства (НПВС): диклофенак, индометацин, нимесулид и другие. Для борьбы с тяжелым воспалительным процессом назначаются стероиды, а для улучшения состояния хрящевой ткани — хондропротекторы и сосудорасширяющие лекарства. Все эти препараты прописывают как в таблетированной форме, так и в виде кремов, мазей, инъекционных растворов (при любой степени тяжести артроза коленного сустава).
Отдельного упоминания заслуживает метод плазмолифтинга — введение обогащенной тромбоцитами плазмы крови пациента в пораженный артрозом коленный сустав. Эта методика успешно применяется в спортивной медицине, где особое внимание уделяется быстрому восстановлению опорно-двигательного аппарата.
Операционные вмешательства различной степени инвазивности призваны не только облегчить симптомы болезни, но и устранить ее причины.
- Пункция. Чтобы избавиться от лишней жидкости в полости сустава, хирурги прибегают к пункции — такое малоинвазивное вмешательство уменьшает воспаление и восстанавливает подвижность колена.
- Артроскопия. Если артроз требует проведения хирургической операции (обычно — при 2 степени тяжести), она может быть выполнена эндоскопически — эта методика не требует рассечения полости сустава, а все манипуляции осуществляются тонкими гибкими инструментами под контролем микровидеокамеры. Артроскопия подразумевает очистку суставных поверхностей от фрагментов разрушенной хрящевой ткани.
- Околосуставная остеотомия — более травматичное вмешательство. В ходе операции одна из костей, формирующих коленный сустав, распиливается, а затем фиксируется вновь, но уже под другим углом. Такой подход позволяет перераспределить нагрузку на колено, что снижает болевой синдром и повышает подвижность колена. Околосуставная остеотомия применяется обычно при 1 и 2 степени остеоартроза коленного сустава.
- Эндопротезирование подразумевает замену коленного сустава на биосовместимую конструкцию, обеспечивающую прежний объем движений. Это сложное хирургическое вмешательство требует продолжительной реабилитации, поэтому, как правило, на него решаются пациенты с 3 степенью гонартроза.
Но все же любая операция — серьезное испытание для организма, поэтому люди, страдающие артрозом коленного сустава, предпочитают консервативное лечение. Практика показывает, что физиотерапевтические и кинезиологические методы, а также изменение образа жизни приводят к ощутимому улучшению, с минимизацией использования фармацевтических препаратов.
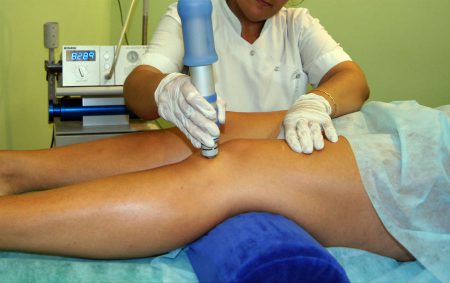
- Ударно-волновая терапия (УВТ) применяется в российских клиниках уже 20 лет. В ходе процедуры врач воздействует на пораженную область аппаратом, генерирующим радиальные акустические волны (2000–4000 импульсов на одну процедуру). Терапевтический эффект достигается за счет активации кровоснабжения в области сустава и стимуляции процессов восстановления костной и хрящевой тканей.
- Миостимуляция подразумевает воздействие на окружающие сустав мышцы импульсами слабого тока, благодаря чему увеличивается подвижность в больной ноге, стихают боли, повышается выносливость к физическим нагрузкам.
- Фонофорез — комбинация ультразвуковой терапии и воздействия лекарственных средств, которая весьма эффективна при гонартрозе. Известно, что в норме через кожу всасывается всего 5–7% препарата в форме мази, геля или крема. При фонофорезе высокочастотные вибрации разогревают ткани коленного сустава и улучшают усваивание лекарства, что дает возможность сэкономить на дорогих медикаментах, получив при этом хороший результат.
- Озонотерапия. Воздействие активным кислородом на ткани обладает противовоспалительным и обезболивающим эффектом, посредством чего при артрозе коленного сустава можно отказаться от приема гормональных препаратов или снизить их дозировку.
Консультация с диетологом и последующее лечение избыточного веса и ожирения — эффективное дополнение основных методов борьбы с артрозами любой локализации. Похудение снимает нагрузку на суставы и облегчает занятия ЛФК у тучных людей. Нередко радикальное лечение ожирения — бариатрическая операция — позволяет снять диагноз у людей, долгие годы страдавших гонартрозом.
Врачи-ортопеды рекомендуют подумать о здоровье коленей еще до того, как вы впервые ощутите боль в этой области. Рекомендации просты: следить за весом, тщательно выбирать подходящую обувь, рационально подходить к физическим тренировкам, заниматься плаванием (оно снимает нагрузку со всех суставов одновременно), избегать переохлаждения ног и отказаться от курения.
Боли в суставах — повсеместная проблема пациентов и молодого, и зрелого возраста, поэтому многие московские клиники предлагают разнообразные услуги по лечению артроза коленного сустава и других заболеваний опорно-двигательного аппарата. Залог победы над гонартрозом — рациональный выбор медицинского учреждения, ведь без грамотного врача и современного оборудования вы рискуете бессмысленно потратить и деньги, и время, тогда как болезнь продолжит прогрессировать. Аргументами в пользу клиники являются приемлемые цены в прейскуранте, ее репутация и отзывы пациентов, месторасположение, арсенал предлагаемых методик и условия обслуживания.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-013822 от 27 января 2017 года, выдана Департаментом здравоохранения города Москвы.
Коленный сустав в теле человека самый большой, он выдерживает сильные нагрузки. На фоне многочисленных факторов происходит его поражение, что приводит к развитию различных заболеваний. Установить диагноз поможет врач ортопед, артролог или ревматолог. Необходимо обратиться в больницу при появлении первых признаков, чтобы пройти обследование и начать лечение.
Заболевания коленного сустава: причины, симптомы, классификация
В результате постоянной нагрузки на нижние конечности, по причине механических воздействий, повреждений или внутренних изменений развиваются патологические процессы.
Они провоцируют воспаление и изменение структур коленного сустава, на фоне чего развиваются многочисленные заболевания. Патологические процессы сопровождаются характерными признаками и требуют своевременной медицинской помощи. В противном случае человека ждут серьезные последствия, вплоть до инвалидности.
Заболевание характеризуется скоплением патологической суставной жидкости. Воспаляется синовиальная оболочка.

Синовит коленного сустава
Патологическое состояние возникает по определенным причинам и сопровождается характерными клиническими симптомами:
Заболевание в легкой форме лечится медикаментами, физиотерапевтическими процедурами. В тяжелых ситуациях проводится оперативное вмешательство для удаления лишнего количества суставной жидкости.
Воспалительный процесс в области коленного сустава провоцируют многочисленные факторы, появляются характерные симптомы.

Поражение важно установить на ранней стадии, поскольку запущенные формы патологии тяжелее поддаются лечению.
Заболевание характеризуется воспалением тканей, которые расположены рядом с коленным сочленением (связки, мышцы, сухожилия).
Лечение проводится комплексно с применением лекарств, народных средств и физиотерапевтических процедур.
Гонартрит является воспалительным заболеванием коленного сустава. Патология негативно влияет на состояние хряща. Соединительная ткань костенеет, разрастается, чем вызывает болезненные ощущения и другие симптомы.
Своевременная терапия позволит предупредить серьезные осложнения, среди которых ухудшение подвижности сустава, вплоть до инвалидности.
Часто диагностируемое заболевание, которое характеризуется поражением сухожилия коленного сустава. По мере прогрессирования патологических процессов, развивается сильное воспаление.

Патология протекает по стадиям, диагностировать ее поможет врач ортопед, назначив пациенту комплексное обследование.
Деформирующий остеоартроз является хроническим заболеванием коленного сустава. Воспалительный процесс поражает сочленение. Хрящ стареет быстро, развиваются дегенеративные изменения.
Заболевание развивается медленно, прогрессирующие процессы сначала поражают один коленный сустава. Через время воспаление переходит на второе колено.
Редкая патология, которая еще называется рассекающий остеохондрит. Заболевание характеризуется свободным движением определенной части хряща в синовиальной сумке.
Болезнь Кенига опасна на поздних стадиях развития, когда в результате отсутствия своевременной терапии повышается риск возникновения деформирующего артроза. В этой ситуации сустав полностью теряет подвижность.
Болезнь Осгуда-Шляттера характеризуется образованием специфической шишки ниже коленной чашечки. Патология чаще диагностируется у детей или подростков в период переходного возраста.
Заболевание в большинстве случаев протекает без осложнений. С возрастом патология исчезает, остаются некоторые внешние изменения, которые не влияют на функционирование колена.
Заболевание характеризуется образованием шишки в области подколенной ямки. Опухоль наполнена синовиальной жидкостью. По мере увеличения ее размеров, у человека возникают характерные клинические симптомы.

По мере прогрессирования патологических процессов больного тревожит нестерпимая боль, меняется цвет кожных покровов в пораженной области нижней конечности, образуются трофические язвы.
Заболевания коленного сустава в группе, которые поражают мениски и способствуют развитию дегенеративных процессов, называют менископатией. Нарушается функционирование колена. Для постановки точного диагноза понадобится консультация травматолога.

Спровоцировать заболевание могут также неправильное формирование мениска и отделение его от капсулы коленного сустава.
Хондропатия характеризуется необратимым патологическим процессом, который поражает надколенник.
В группе риска находятся люди пожилого возраста, маленькие дети, также спортсмены и пациенты с ожирением.
Заболевания коленного сустава или его повреждение важно своевременно диагностировать, чтобы начать лечение и предупредить возможные осложнения.
| Название | Описание |
| Разрыв сосудов | Патологическое состояние провоцирует кровоизлияние в полость коленного сустава, на фоне чего нарушается его функционирование. |
| Разрыв связок | Последствие сильного ушиба колена, в результате которого человеку трудно поднять ногу или согнуть ее. |
| Хромота | Осложнение травмы коленного сустава, которая не была полностью долечена. |
| Инвалидность | При отсутствии своевременной терапии происходит необратимая деформация сустава. |
Самыми тяжелыми последствиями травм коленного сустава является полная потеря его подвижности (контрактура, анкилоз). То же самое касается перелома и смещения менисков, разрыва связок. Нарушается также амортизация движений, происходит отмирание мышечных тканей, развиваются деструктивные процессы в области хряща.
Коленный сустав в организме человека является важной составляющей опорно-двигательного аппарата. В результате большой нагрузки его поражают многочисленные воспалительные и дегенеративные процессы. При отсутствии своевременной терапии возникает высокая вероятность появления редких, но серьезных патологий.
| Название | Описание |
| Болезнь Гоффа | Патологическое заболевание характеризуется перерождением жировой ткани в области коленного сустава. Человека беспокоит сильная боль, отекают мягкие ткани. |
| Хронический менисцит | Патология возникает в результате длительного повреждения коленного сустава. Воспалительный процесс поражает мениски. Длительное травмирующее воздействие провоцирует микротрещины и эрозии. |
| Пателлярный синдром | Заболевание тяжело дифференцировать, поскольку оно сопровождается многочисленными симптомами. Наблюдается нестабильность надколенника, повреждение мениска. Развиваются тендиниты. |
| Изолированный гонартрит | Патология редкая и развивается после сильной травмы коленного сустава. Иногда является сопутствующим заболеванием других дегенеративно-воспалительных процессов (синовит, гемартроз, разрыв мениска, деформирующий остеоартроз). |
К редким заболеваниям коленного сустава также относится хронический бурсит надколенника, тендиноз, пигментно-ворсинчатый синовит. Только квалифицированный врач может провести дифференциальную диагностику, с глубокими познаниями и опытом установить точный диагноз.
Клинические рекомендации
Заболевания коленного сустава требуют прохождения больными полной комплексной диагностики. Пациенты обращаются к специалисту (ортопед, артролог, ревматолог, хирург), который проводит осмотр.

После постановки предварительного диагноза назначаются дополнительные тесты. Учитывая полученные результаты, врач ставить диагноз и подбирает специальные лекарства. Многие заболевания коленного сустава лечат народными средствами или при помощи физиотерапевтических процедур, но комплексно.
Установить точный диагноз поможет врач, назначив пациенту комплексное обследование. В первую очередь проводится осмотр больного. Специалист выявляет гиперемию и отечность мягких тканей, болезненность. По результатам предварительного осмотра врач устанавливает диагноз, но для его подтверждения назначает дополнительные тесты.
Диагностировать заболевание коленного сустава помогают следующие методы:
| Название | Описание |
| Рентгенография | Специалист осматривает структуры коленного сустава, определяет воспалительные очаги, переломы, хронические патологические процессы. Рентген назначается при артрите и остеоартрозе. |
| Компьютерная томография (КТ) | Максимально информативные диагностические методы, позволяющие визуально увидеть нарушения в области коленного сустава. Специалист выявляет любые патологические изменения в костях, связках, менисках или суставной капсуле. |
| Магнитно-резонансная томография (МРТ) | |
| Пункция | Процедура показана при увеличении объема синовиальной жидкости. Взятый материал исследуется в лабораторных условиях. Специалист определяет степень развития и происхождение воспалительного процесса. |
| Артроскопия | Обследуются внутрисуставные структуры. Часто в ходе операции врач не только обследует, но и лечит коленный сустав. Процедура малоинвазивная, поэтому повреждение мягких тканей минимальное. |

Полученные результаты после комплексной диагностики помогут врачу подобрать максимально эффективное лечение пациенту, учитывая также индивидуальные особенности его организма. Важно строго придерживаться назначений, чтобы предупредить возможные осложнения.
Диагностикой и лечением патологий коленного сустава занимается врач ортопед, артролог, ревматолог или хирург. Лекарства пациентам специалист назначает, учитывая результаты комплексной диагностики, состояние человека и индивидуальные особенности его организма.
| Группа препаратов | Название | Применение |
| Противовоспалительные средства | Нимесил, Нурофен | Препараты уменьшают болевой синдром и воспалительный процесс. Взрослая дозировка составляет 100 мг 2 раза в сутки. Лекарство рекомендуется принимать после еды, растворять в воде (250 мл). |
| Хондропротекторы | Хондроитин, Глюкозамин | Лекарства способствуют восстановлению хрящевой ткани. Препарат принимают внутрь, запивая достаточным количеством воды. Взрослым назначают по 750 мг 2 раза в сутки. Курс лечения продолжается 3 недели. Дальше дозировка уменьшается до 500 мг 2 раза в сутки. Полная продолжительность терапии составляет 6 месяцев. |
| Обезболивающие препараты | Пенталгин, Темпалгин | Препараты устраняют сильный болевой синдром. Лекарство рекомендуется принимать внутрь по 1 таблетке 1-3 раза в день. Курс лечения проводится 3-5 суток. |

Если произошло присоединение вторичной инфекции, больному назначают специальные антибактериальные средства. Дополнительно используются лекарства местного применения (гели, мази), которые снимают отек и боль, уменьшают воспалительный процесс.
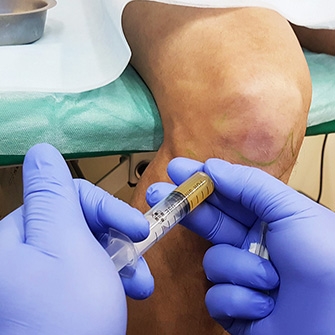
В экстренных ситуациях при сильных болезненных ощущениях больному назначают внутрисуставные инъекции. Они устраняют отек и припухлость мягких тканей. Уколы делают с периодичностью 1 раз в месяц.
Заболевания коленного сустава иногда требуют оперативного вмешательства, если после консервативной терапии пациенту не стало лучше. Патологические процессы прогрессируют, состояние человека ухудшается.
Оперативное вмешательство, учитывая причину заболевания и основной диагноз, осуществляется следующими методами:
| Название | Описание |
| Артроскопия | Малоинвазивная операция, в ходе которой врач использует специальный прибор – артроскоп. Процедура необходима для устранения болевого синдрома в области коленного сустава, восстановления его подвижности, самого сустава и работоспособности мышц. |
| Артротомия | Оперативное вмешательство предусматривает полное вскрытие сустава для удаления инородного тела, гнойного содержимого или пораженных тканей. |
| Артродез | Операция, в ходе которой врач обездвиживает сустав, чтобы уменьшить прогрессирование патологических процессов. |
| Протезирование | Процедура предусматривает полную замену коленного сустава или его определенных элементов искусственными частями. Стойкий результат после вмешательства гарантирован длительное время. |
Операция помогает вернуть подвижность коленного сустава, удалить изменения в хрящевой ткани, образовавшиеся наросты, отколовшиеся фрагменты. После хирургического вмешательства пациенту назначают специальные препараты, чтобы скорее восстановиться и предупредить возможные осложнения.
Прогноз при разных патологиях
Прогнозы при заболеваниях коленного сустава зависят от состояния человека, степени развития воспалительно-дегенеративных процессов. Лечение патологии на раннем этапе развития позволяет полностью восстановиться и продолжить полноценно жить.
Запущенные стадии заболеваний требуют длительной и сложной терапии, в некоторых случаях даже проведения оперативного вмешательства. После хирургического лечения больному необходимо время для восстановления. Нельзя забывать про повторные рецидивы, их вероятность высока, если пациент не будет соблюдать рекомендаций врача.
Своевременное определения патологий коленного сустава позволит предупредить серьезные осложнения, среди которых инвалидность и хроническое течение патологических процессов. Не стоит игнорировать первые клинические признаки и нарушения. Врачи рекомендуют сразу обращаться в больницу для получения медицинской помощи.
Видео о заболеваниях коленного сустава
Причины и лечение боли в коленях:
Читайте также:


