Что такое полая стопа гимнастика для полой стопы
Что такое полая стопа? Фото этой патологии вы сможете найти в представленной статье. Также рассматриваемому заболеванию мы дадим определение, выявим причины его возникновения, перечислим симптомы и расскажем о лечении.
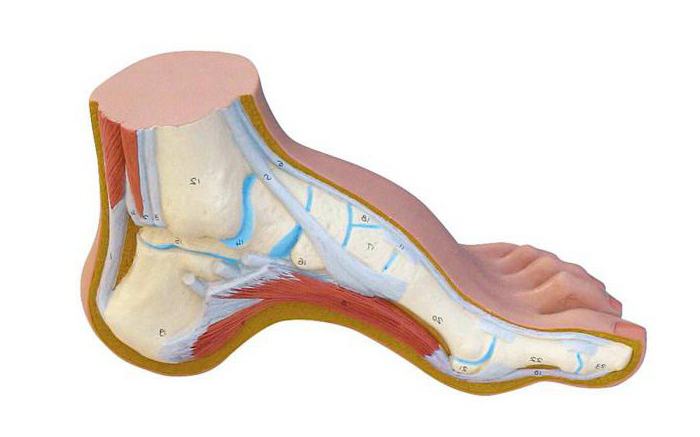
Основная информация
Что представляет собой полая стопа? Это патология, подразумевающая деформацию нижних конечностей. Для нее характерно опущение кончиков пальцев вниз и приподнятие пятки вверх. Вследствие такой деформации у пациента заметно увеличивается размер арочного свода.
Полая стопа может представлять собой наследственное заболевание, а также развиваться с возрастом (от 35 лет). Рассматриваемая болезнь является противоположной плоскостопию.
Стадии деформации
От чего зависит лечение полой стопы? Специалисты утверждают, что выбор той или иной терапии напрямую связан от того, на какой ступени находится это заболевание. Специалисты различают 2 стадии деформации:
- В самом начале болезни происходит изменение мягких тканей (морфологическое). Дабы устранить эту проблему, доктора рекомендуют пациенту обеспечить давление на головку первой плюсневой кости.
- Если меры по лечению развившейся деформации не были предприняты, то возникает устойчивая фаза заболевания, которая требует срочного медицинского вмешательства.
Причины возникновения
Почему развивается полая стопа? Причины и точный механизм увеличения арочного свода до сих пор не выяснены. Однако врачи предполагают, что такая патология может возникнуть из-за нарушения равновесия (мышечного) на фоне гипертонуса или же ослабления (паретического) отдельных мышц стопы и голени. Кстати, некоторые специалисты отмечают, что иногда при обследовании пациента с рассматриваемой деформацией подтвердить заметное понижение или, наоборот, повышение тонуса мышечных тканей не удается.
Согласно мнению большинства врачей, чаще всего полая стопа формируется из-за патологии нервно-мышечного аппарата и ряда заболеваний, а также мышечной дистрофии, полиомиелита, спинальной дизрафии, болезни Шарко-Мари-Тута, сирингомиелии, полинейропатии, атаксии Фридрейха, детского церебрального паралича, менингита, менингоэнцефалита, доброкачественных и злокачественных опухолей спинного мозга.
Очень редко такая патология развивается из-за ожогов нижних конечностей или неправильно сросшихся таранной и пяточной костей (после переломов).
В 20% всех случаев факторы, которые спровоцировали полую стопу, остаются невыясненными.
Симптомы заболевания
В аптеках и медицинских центрах очень часто продают стельки для полой стопы. Для чего они нужны? Дело в том, что такое заболевание не проходит для пациента бесследно.
При увеличении арочного свода больной постоянно жалуется на боли в стопах, быструю утомляемость во время ходьбы и неприятные ощущения в голеностопных суставах. Также некоторые пациенты отмечают, что они испытывают большие трудности при выборе комфортной обуви.
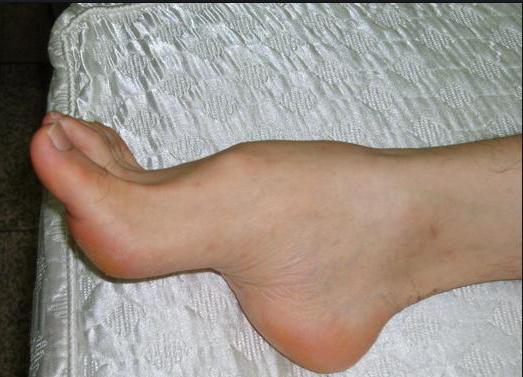
При осмотре человека с рассматриваемой патологией специалисты выявляют увеличение высоты внутреннего и наружного свода, распластанность, расширение и небольшое приведение передних отделов подошвы, болезненные мозоли (например, у основания первого пальца и в области мизинца), а также деформацию пальцев. Кроме того, у такого пациента довольно часто отмечается выраженная тугоподвижность стопы.
Другие признаки
Полая стопа, развившаяся вследствие полиомиелита, может сопровождаться нерезким односторонним парезом в сочетании с эквинусом стопы. При этом тонус мышечных тканей снижен, и деформация не прогрессирует.
Если у человека наблюдаются церебральные поражения, то у него могут отмечаться спастические явления, повышение тонуса мышц и усиление рефлексов (сухожильных). Такой процесс не прогрессирующий и односторонний.
При врожденных пороках патология обычно двусторонняя. Она склонна к прогрессированию, особенно в периоды активного роста (например, в 5-8 лет и в 11-15).
При диагнозе "болезнь Фридрейха" полая стопа 2-сторонняя и прогрессирующая. Обычно у членов семьи пациента также наблюдаются случаи этого заболевания.
Повышение свода стопы довольно часто сочетается с атаксией и нарушениями походки. Кроме того, для такой болезни характерны слабо выраженные расстройства чувствительности и поражения пирамидных путей.
При болезни Шарко-Мари-Тута у человека отмечается 2-сторонняя и прогрессирующая деформация стоп, а также атрофия мышц, которая распространяется снизу вверх.
Как диагностируют?
Упражнения при полой стопе следует выполнять обязательно. Однако делать это необходимо только после того, как диагноз будет уточнен опытным врачом. Как правило, с этой целью пациента отправляют на плантографию и рентгенографию стопы.
При слабо выраженной деформации на плантограмме выявляется большое углубление вогнутой дуги внутреннего края, а также выступ по наружному краю стопы. При умеренной патологии вогнутость наблюдается до наружного края. Что касается резко выраженного заболевания, то отпечаток подошвы человека разделяется на 2 части.
Также существуют запущенные случаи, когда с отпечатка ноги контуры пальцев вовсе исчезают. Это обусловлено их когтеобразной деформацией.
Если врач считает, что причиной проблемы является заболевание нервно-мышечного аппарата, то пациента направляют к неврологу. Последний проводит детальное неврологическое обследование, выполняет рентгенографию позвоночника, МРТ и КТ, а также электромиографию и прочие исследования.

При старых травмах костей предплюсны больному может потребоваться КТ стопы.
Если полая стопа была выявлена впервые и при этом у пациента отсутствуют болезни нервно-мышечной системы, а также нет предшествующих травм, то это говорит о возможном возникновении опухоли спинного мозга. В этом случае человека направляют на обследование к онкологу.
Как лечить?
Тактика терапии полой стопы определяется причиной ее развития, а также степенью увеличения арочного свода и возрастом больного.
При умеренно и слабо выраженных патологиях больному назначают лечебную физкультуру, физиотерапию и массаж. Нефиксированные формы этого заболевания поддаются консервативной коррекции посредством ношения специальной обуви с приподнятым внутренним краем.
Сильно выраженная фиксированная болезнь, особенно у взрослых людей, подлежит хирургическому лечению.
В зависимости от вида патологии и причин ее развития может выполняться артродез, остеотомия, серповидная или клиновидная резекция предплюсневых костей, пересадка сухожилий и рассечение подошвенной фасции. Также используют различные комбинации этих методик.

Хирургическое вмешательство
Операция по восстановлению стопы осуществляется в плановом порядке под проводниковой анестезией. Оптимальным вариантом является комбинированное хирургическое вмешательство по Чаклину или Куслику. Последний метод предусматривает открытое рассечение или редрессацию подошвенного апоневроза совместно с серповидной или клиновидной резекцией кубовидной кости. Как только резецированный участок будет удален, задние отделы стоп сгибают в направлении подошвы, а передние – к тылу. После этого рану ушивают, дренируют, а на нижнюю конечность накладывают гипс, который не снимают 6-7 недель.
При операции по методу Чаклина апоневроз подошвенный также редрессируют или рассекают. Далее кости предплюсны обнажают. При этом сухожилии разгибателей отводят в стороны, а затем выполняют клиновидную резекцию части кубовидной кости и головки таранной.
Что касается ладьевидной кости, то ее удаляют частично или полностью, в зависимости от выраженности деформации.
При сильном опущении первой плюсневой кости осуществляют (дополнительно) ее остеотомию. При наблюдении эквинуса проводят тенотомию ахиллова сухожилия.
В том случае, если в процессе хирургического вмешательства положение стопы не удалось скорректировать, на ногу накладывают гипс на 3 недели, после чего его снимают и производят окончательную коррекцию. Далее повязку накладывают повторно еще на 4 недели.
Стельки и упражнения
Лечится ли полая стопа? Стельки и правильно подобранная обувь – это один из самых простых способов избавления от деформации ноги, а также ее профилактики.
Согласно утверждениям специалистов, при полой стопе пациентам необходимо отдавать свое предпочтение обуви с широкой платформой и низким каблуком. Это поспособствует фиксации ноги в правильном положении.
Также следует отметить, что покупать ортопедическую обувь следует только под наблюдением лечащего доктора. Кстати, последний может порекомендовать туфли с приподнятым внутренним краем. Чтобы обеспечить должную поддержку свода стопы, обязательно применяют ортезы, то есть специальные стельки, изготовляемые по индивидуальному заказу.
Как уменьшить боли, которые причиняет полая стопа? Упражнения и физиологические процедуры для лечения такого заболевания подбираются в индивидуальном порядке, по рекомендации лечащего доктора. Приведем примеры:
- Исходное положение сидя. Упражнение выполняется свободно, затем с сопротивлением (применяются фиксируемые грузы к стопе, гимнастическая резинка).
- Хватательные движения пальцами и обеими стопами различных предметов (деревянных, резиновых, металлических шаров разного диаметра, палочек и др.) в определенной последовательности — их размеры следует постепенно снижать, а вес — повышать.
- Исходное положение стоя. Носки внутрь, пятки в стороны, максимальная наружная ротация голеней, затем переход на наружный край стопы. Далее — опускание на поверхность подошв.
Также для устранения неприятных ощущений пациенту назначают парафиновые аппликации, теплые ванночки и ручную коррекцию деформации в виде массажа.
Стопа – важный элемент, отвечающий за хождение. Она выдерживает нагрузку тела человека, и любой патологический процесс в ступне не остается незамеченным.
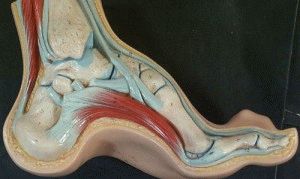
Стадии деформации

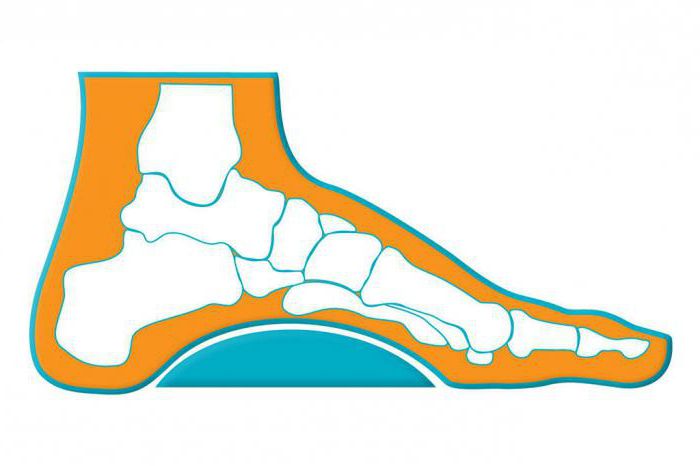
Полая стопа – заболевание, при котором увеличивается арочный свод, кончики пальцев опущены вниз, а пятка приподнимается вверх.
Существует две стадии деформации:
- В начале патологического процесса происходят умеренные изменения в мягких тканях и связочном аппарате стопы. Для устранения этой проблемы достаточно обеспечить давление на головку первой плюсны.
- Устойчивая фаза наступает без должного лечения и требует оперативного вмешательства, так как высота подошвенного свода не дает больному ходить.
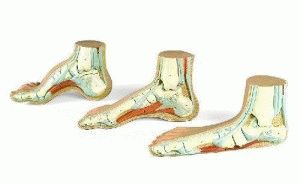
Существует три варианта развития полой стопы:
- задний тип — пяточная кость опускается ниже пальцев ступни. Часто этому процессу сопутствует ограничение движений отводящих мышц;
- промежуточный – развивается довольно редко. Чаще всего причиной служит утолщение подошвенной фасции (болезнь Леддерхоза), долгое использование ботинок с плоской подошвой;
- передний – пяточная кость поднимается выше фаланг, и нога опирается на кончики пальцев.
Вариант нормы, при котором у человека имеется высокий свод стопы, может наследоваться от родителей и не приносить дискомфорта.
Причины патологии

До настоящего времени не изучены истинные причины возникновения полой стопы.
Предполагается, что проблема может возникать из-за:
- болезни нервно-мышечного аппарата (полиомиелит, неполное заращение срединного шва позвоночника);
- наследственной сенсомоторной нейропатии (Заболевание Шарко-Мари-Тута);
- сирингомиелии;
- ДЦП;
- атаксии, развивающейся из-за поражения мозжечка;
- менингоэнцефалии;
- новообразований различных отделов спинного мозга;
- сильных ожогов стопы;
- неправильно сросшихся переломов костей ступни, застарелой травмы.
Симптомы заболевания
В начале патологии человек жалуется на слабость и болезненные ощущения при движениях и в покое. Также становится сложно подобрать удобную обувь.
В районе пятого пальца и в основании большого появляются мозоли и натоптыши, приносящие боль, отмечаются ограничения в движении ступни.
Полая стопа в сочетании с заболеванием полиомиелита имеется односторонние нарушение со снижением мышечного тонуса. При церебральном поражении тонус мышц повышен наряду с сухожильными рефлексами.
Увеличение свода нередко выражается серьезным изменением походки и отсутствием чувствительности, деформацией суставов пальцев (когтеобразная и молоткообразная форма).
Полая стопа у ребенка тяжело диагностируется из-за слабо выраженных симптомов.
Методы диагностики

Диагноз ставится на основе метода плантографии. Его система сводится к отпечатку ступни на листе бумаги, и уже по форме следа судят о степени болезни.
При получении изображении пятки и пальцев и пустого пространства между ними пациента отправляют к врачу на дообследование.
Для подтверждения диагноза также проводят визуальный осмотр, рентгенографическое исследование и консультацию невролога, так как болезнь может быть симптомом серьезных патологических процессов в спинном мозге.
Неврологические обследования включают в себя рентген позвоночника, МРТ, КТ, электромиографию и выяснение наследственного анамнеза.
Тактика лечения
Метод лечения полой стопы исходит из причин развития, степени поражения и возраста пациента. В начальных стадиях патологию можно лечить консервативно массажем, парафиновыми аппликациями и лечебными занятиями.

В запущенных случаях или при отсутствии результата от проведенной ранее терапии назначают хирургическое лечение.
Операции бывают нескольких типов:
- артродез (создание анкилоза);
- остеотомия (рассечение с изменением формы кости);
- пересадка сухожилий;
- рассечение фасции подошвы;
- серповидная или клиновидная резекция.
Операция проводится с использованием местного обезболивания в плановом порядке в условиях больницы. Хирурги применяют сочетанную терапию по методу Куслика – иссечение апоневроза с резекцией.
Ладьевидную кость удаляют целиком или ее часть, а при чрезмерном опущении плюсневой кости делают ее остеотомию.
После проведенных манипуляций разрез зашивают, оставляя дренаж, и накладывают гипсовый сапожок. Если с первого раза не получилось исправить полый свод стопы, операцию повторяют через 14 дней.
В процессе реабилитации пациенту показано:
- иглоукалывание;
- инъекции антибиотиков и обезболивающих препаратов;
- ношение специальной обуви;
- лечебный массаж, ЛФК.
Подбор комфортной и правильной обуви очень важен для профилактики недуга и на начальном этапе его развития. Выбирать обувь стоит на низком каблуке или широкой платформе с приподнятым внутренним краем. Ортопедическую обувь подбирают после рекомендаций врача.
Для поддержания свода стопы используются стельки – ортезы. Мозоли необходимо регулярно срезать и подкладывать под них специальные подушечки или носить брейсы.
Основной задачей обуви является снижение нагрузки на свод стопы и неприятных ощущений при ходьбе.

Занятия ЛФК проводятся как после операции, так и для профилактики развития деформации при полой стопе.
- Упражнение делается сидя на стуле или в кресле. Сначала проводится без нагрузки, затем с сопротивлением (с использованием грузика или резинки).
- Захват предметов пальцами стопы разного размера и формы хорошо укрепляет мышечную ткань и связки ступней. С каждым разом необходимо увеличивать вес поднимаемой вещи.
- В положении стоя максимально расставить пятки в стороны, а носки внутрь, делать наружную ротацию (вращение) голеней.
- Ходьба на наружных и внутренних краях стоп.
- Упражнения стоя на бревне.
Профилактика и возможные осложнения
Деформация не будет прогрессировать, если придерживаться нескольких правил:
- своевременное лечение заболеваний, вызывающих развитие патологии;
- регулярные курсы массажа, ЛФК, акупунктуры;
- рациональное питание, снижение веса.
Для уменьшения болевого синдрома рекомендуется делать домашний самомассаж. Перед процедурой необходимо распарить ноги принятием ванночки с морской солью и пошагать по массажному коврику, гальке, рассыпанному гороху или фасоли.

Процедуру лучше выполнять теплыми руками, интенсивно растирая ступни от пальцев к пяткам, полезно промассировать каждый палец отдельно.
Завершить упражнение следует разминанием голени и щиколотки.
Осложнениями полой стопы являются:
- изменение походки;
- стойкая деформация пальцевых фаланг;
- боли в спине и ногах;
- инвалидность в связи с невозможностью ходить.
Во время лечения пациент должен наблюдаться у невролога и травматолога. Только комплексная терапия поможет быстрее преодолеть неприятный недуг и снова ходить без боли.
Люди с раннего детства знают о плоскостопии, а полая стопа – явление, незнакомое широким массам. Происходит патология, при которой свод стопы аномально высок, полная противоположность плоскостопию. По статистике, 15% населения планеты страдает патологией, 60% людей испытывают регулярную боль в ногах.
Полая стопа бывает врождённой аномалией, доставшейся от родителей, либо приобретённой. Часто заболевание развивается у людей, которым уже исполнилось 35 лет, однако бывает осложнением после болезней центральной нервной системы (парез, паралич, полиомиелит). Свод стопы способен увеличиться вследствие перелома или размозжения, особенно при травмах, перенесённых в детстве, либо в результате сильного ожога. В медицинской практике известны случаи, когда деформация стопы не беспокоит человека, однако становится симптомом заболевания спинного мозга.
Если симптом выражен слабо, медики считают подобное индивидуальной особенностью человеческого организма. Факторы, влияющие на формирование полой стопы, в 20% случаев остаются загадкой, не влияя на лечение полой стопы.
Характерные симптомы
Полая стопа характеризуется специфическими симптомами:
- характерный внешний вид стопы;
- молоткообразная деформация пальцев;
- натоптыши, образованные у основания пальцев, которые кажутся крайне напряжёнными при пальпации;
- появление мозолей у основания большого пальца, на мизинце.
Симптомами выступают острые и довольно интенсивные боли в голеностопном суставе, быстрое утомление во время ходьбы. Обычно людям с подобной аномалией тяжело выбрать подходящую обувь, обеспечивающую комфорт и удобство. При этом старая, давно разношенная обувь способна внезапно показаться дискомфортной.
Диагностика полой стопы
В большинстве случаев специалисты диагностируют заболевание, просто осмотрев стопы. Плантография является основным методом диагностики. Способ предельно прост: как на мокром песке, след стопы переносится на особую бумагу, по характеру отпечатка судят о наличии заболевания. Если отпечатались пятки и пальцы, а между ними – пустота, налицо очевидное проявление полой стопы.
Поставить точный диагноз поможет рентгеновский снимок, становится хорошо заметна интенсивность деформации, типичные признаки. Компьютерная томография – метод диагностики, применяемый при старых травмах.

Лечение патологии
При выборе методики лечения полой стопы медики опираются на факторы:
- причины, способствовавшие появлению патологии;
- продолжительность течения и развития заболевания;
- скорость прогрессирования деформации;
- вид деформации (односторонняя либо двусторонняя);
- характер выражения деформации (слабо, умеренно или резко);
- возраст пациента.
Этапы формирования деформации:
- Морфологическое (внешнее и внутреннее) видоизменение мягких тканей. Для ликвидации патологии требуется обеспечивать давлением головку I плюсневой кости.
- Устойчивая фаза. Требует оперативного медицинского вмешательства, иначе последствия для здоровья становятся серьёзными.
Если обнаружена слабая или умеренно проявленная деформация, назначают консервативное лечение: массаж, физиотерапия, ЛФК (несложные упражнения). Специальные методы лечения обычно не применяются. Закрепить костно-мышечные элементы свода стопы – главная задача консервативного лечения.
Помимо устранения симптомов конкретного заболевания, массаж стоп комплексно укрепляет организм, развивает мышцы. Массаж назначают курсами, длительность курса – 2 недели. Опытный мастер поможет быстро справиться с симптомами болезни.

Отличный результат дают совмещение лечебной физкультуры и ношение ортопедической обуви. Упражнения для ЛФК подбираются индивидуально, основываясь на рекомендации лечащего врача. Приведены простые упражнения:
- Для выполнения нужно сесть. Потом хватать пальцами обеих ног различные предметы разных фактур, к примеру, шарики из резины, металла или дерева. Для увеличения эффекта упражнения показано со временем уменьшать размер предметов и увеличивать вес.
- Для выполнения упражнения нужно стоять: носки развёрнуты вовнутрь, пятки в стороны. Потребуется сильно вращать голенью, затем перейти на вращение наружного края стопы. В завершении упражнения – опускание на поверхность подошв.
Если пациент – ребёнок, в большинстве случаев деформация не успела перейти в устойчивую фазу. Эффективно используют курс физиотерапии, лечебный массаж, специальные упражнения и ортопедические стельки. Для нормализации стопы полезны тёплые ванночки и парафиновые аппликации.
Хирургическое вмешательство показано, когда наблюдается серьёзная патология, причиняющая больному беспокойство. Зависимо от вида патологии применяются:
- артродез – закрепление сустава в полном покое;
- остеотомия – рассечение кости с целью исправления деформации, придания необходимой формы;
- рассечение подошвенной фасции;
- резекция костей предплюсны (серповидная, клиновидная);
- пересадка сухожилия.
По статистике, используют комбинацию перечисленных методик. После оперативного вмешательства требуется зафиксировать кости в правильном положении, для чего движения между ними блокируют.

После операции больным показаны:
- обезболивающие препараты;
- физиотерапия;
- лечебные упражнения;
- антибактериальная терапия;
- массаж;
- ношение ортопедической обуви (наружный край в переднем и заднем отделах стопы оказывается приподнят);
- ношение ортопедических стелек.
Положительные прогнозы возможны при своевременно начатом лечении.
Возможные осложнения
В ряде случаев наблюдаются осложнения:
- нарушение походки;
- деформация пальцев;
- боль в спине;
- боль в ногах;
- быстрая утомляемость;
- инвалидизация – потеря трудоспособности вследствие болезни, увечья, переход на положение инвалида.
Профилактика полой стопы
К сожалению, первичной профилактики полой стопы не найдено. К вторичной профилактике специалисты относят проведённые своевременно диагностику и лечение заболеваний, вызывающих развитие патологии (полиомиелит, парез, паралич).
Врачи рекомендуют через некоторое время после лечения повторить массаж. Помимо курса, пройдённого у специалиста, допустимо периодически выполнять массаж стопы самостоятельно.
Следует распарить стопы перед самомассажем. Лучше проводить манипуляцию перед сном. Перед началом полезно пошагать по массажному коврику. В случае отсутствия последнего, его роль выполняет мелкая галька либо бобовые, расположенные в коробке. Нужно переходить с одной ноги на другую до притупления болезненных ощущений.
Перед массажем разогрейте руки. Не менее важно, чтобы во время процедуры нога не оставалась напряжена. Для самомассажа рекомендуют несколько положений:
- закинув нога на ногу;
- сесть, согнув в колене ногу;
- сесть в кресло, свесив через подлокотник ноги.
Правильно выполненным считается массаж, при котором задействована вся поверхность ступни. Для начала стоит растереть ступню интенсивными движениями от пальцев к пятке. Полезно помассировать каждый палец, направление движения – от ногтя к основанию. В завершении рекомендуется мягкими и активными движениями, лучше круговыми, размять щиколотку и лодыжку.
Для профилактики полой стопы лечебные упражнения полезны, как и массаж. Повторить в домашней обстановке курс, пройдённый в больнице, обычно не составляет труда.
Обязательная рекомендация – ношение ортопедической обуви. Женщинам следует предпочесть широкую платформу, забыть про каблуки выше трёх сантиметров. Обувь на платформе помогает надёжно зафиксировать ногу в правильном положении. Оптимально носить обувь на низком каблуке. Тёплую обувь, ботинки либо сапоги лучше выбрать с большим верхом, внутренний край при этом оказывается приподнят. Перед выбором ортопедической обуви стоит обязательно проконсультироваться с лечащим врачом.
С задачей фиксации отлично справляются брейсы – особые планки-фиксаторы, оказывающие корректирующее и разгрузочное действие на ноги. Брейсы одеваются на носки. Поддержать свод стопы помогут ортезы – специальные ортопедические стельки, обычно изготавливаются индивидуально.
Мозоли и натоптыши, сопровождающие полую стопу, показано срезать. В качестве альтернативы допустимо подложить под мозоль подушечки, они помогут перераспределить нагрузку на стопу, уберут чувство боли, возникающее при ходьбе. Основная задача – пресечь развитие болезни.
Выполнение профилактических мер поможет предотвратить возвращение болезни.
Содержание:

Лечение полой стопы может проводиться двумя методами – консервативным и хирургическим. Консервативное лечение может проводиться и в домашних условиях, однако только после консультации специалиста.
Стельки и обувь
Один из способов лечения полой стопы – ношение ортопедических стелек и обуви. Особенно это важно при первой стадии болезни, а также для её профилактики при наличии предрасполагающих факторов.
Обувь должна быть на низком каблуке и широкой платформе, внутренний край должен иметь приподнятые внутренние края. Но подбирать обувь самостоятельно можно только после рекомендаций специалиста. Основная задача такой обуви – снижение нагрузки на своды стопы и профилактика неприятных ощущений во время ходьбы.
Для правильного поддержания свода используются стельки – ортезы. При наличии мозолей их следует срезать или подкладывать под них подушечки. Также рекомендуется раз в месяц посещать косметический салон для профессионального педикюра и ухода за ногами.
Лечебная физкультура
Упражнения при полой стопе можно проводить дома, но только с разрешения и под контролем специалиста.
Первое упражнение выполняется сидя на стуле или же на кресле, сначала без какой-либо нагрузки, затем с небольшим сопротивлением. Сначала можно выполнять махи стопой, причём выполнять их можно любое количество раз.
Затем на стопы при поднимании можно положить, например, книгу. Это даст незначительное сопротивление. Груз с каждым разом следует увеличивать — только при этом условии можно получить желаемый результат.
В положении стоя как можно сильнее расставить пятки в стороны, а носки направить внутрь. Затем выполнять вращение голеней.
Обязательно заниматься ходьбой на наружном и внутреннем крае стопы.
Выполнять упражнения на бревне.
Массаж и физиопроцедуры
Полая стопа лечится в домашних условиях с помощью самомассажа и физиотерапии. Также эти процедуры следует выполнять и для профилактики этой патологии. К тому же, это поможет избежать возможного прогрессирования болезни, а значит, и избежать операции.
Очень важно установить причину болезни и обязательно от неё постараться избавиться по мере возможности. Курсы массажа и физиотерапии должны быть регулярными, при необходимости можно дополнить их акупунктурой.
Очень важно правильно и рационально питаться и избавиться от лишнего веса, так как в большинстве случаев это также может стать причиной развития полой стопы.
Обязательно каждый день рекомендуется ходить по массажному коврику, принимать ножные ванночки с морской солью, ходить по гальке, рассыпанному гороху и фасоли.
Хирургическое лечение

В некоторых случаях консервативная терапия совершенно не приносит никакого результата. Тогда пациенту обычно предлагается операция. Особенно часто оперативное вмешательство проводится, если причиной болезни стало неврологическое заболевание.
Существует несколько методов этого способа. В первом случае создаётся полностью неподвижный сустав. Во втором проводится рассечение кости для того, чтобы придать ей правильную форму. Иногда помогает пересадка сухожилия, которое полностью оказалось разрушенным.
Как показывает практика, в большинстве случаев следует применять несколько методик одновременно. Поэтому перед операцией проводится обязательное обследование сустава голеностопа и самой стопы, что позволит выбрать именно тот метод, который окажется самым эффективным.
Профилактика
Часто высокий арочный свод передаётся по наследству от родителей. Пациенты с таким диагнозом должны особенно тщательно следить за своими ногами и при появлении любых симптомов обязательно обращаться к врачу. Также внимательно нужно следить за сводом стопы и при перенесённом полиомиелите.
Особое значение имеет обувь. Она должна быть свободной, но при этом нога не должна в ней болтаться и не должна стеснять движения пальцев.
Читайте также:


