Когда можно садиться за руль после операции на коленном суставе
Восстановление после артроскопии мениска: реабилитация после операции на коленный сустав после разрывов и травм
Мениском называется хрящевая прослойка коленного сочленения, которая располагается между поверхностями большой берцовой и бедренной кости. Мениск выполняет функцию стабилизатора и амортизатора. Но при некоторых нагрузках, в особенности при занятиях спортом, может случиться его разрыв.
Подобные травмы коленного сустава случаются довольно часто. Они занимают 75% всех закрытых повреждений колена.
Восстановление мениска после травмы возможно путем операции (артроскопии), во время которой происходит сшивание тканей специальной нитью. Если же данный метод по какой-то причине не подходит, прибегают к резекции. Иногда для устранения разрыва производят эндопротезирование сустава, заменяя его имплантатом, возлагающим на себя функцию мениска.
Суть артроскопии состоит в осуществлении двух проколов коленного сустава, которые производятся с применением специального видеооборудования.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Реабилитация после операции состоит из целого комплекса, включающего в себя физиотерапию и лечебные упражнения.
Продолжительность восстановительного периода зависит от характера травмы и степени разрыва.
Если путем артрос
копии была произведена частичная или полная резекция мениска, реабилитация должна начаться уже через 7 дней после операции.
Если же в момент травмы произошел разрыв связок или резекция мениска производилась обычным открытым методом, восстановительные упражнения придется отложить, так как в этой ситуации колену какое-то время нужен покой.
Физические упражнения нельзя вводить сразу и после сшивания краев мениска.
Сначала они должны срастись, а уж потом колену можно давать нагрузки. Реабилитация после операции может занять до 7-ми недель. Точнее, восстановительный период зависит от индивидуальных особенностей организма.
Ранняя реабилитация после артроскопии преследует следующие цели:
- Укрепление бедренных мышц для стабилизации колена.
- Устранение воспаления и нормализация кровообращения коленного сустава.
- Ограничение объема движений.
Восстановительные упражнения проводят в разных исходных положениях:
- Стоя на здоровой ноге.
- Сидя, легко разгибая больную ногу. Под пяткой должен лежать валик.
- Лежа, напрягая на 5-10 секунд мышцы бедра.
Важно! Любые упражнения после травмы или разрыва мениска коленного сустава можно выполнять только с одобрения лечащего врача. Причем в результате проведенной операции в суставе не должно быть выпота и крови.
В задачи поздней реабилитации входит:
- Формирование нормальной походки и восстановление утраченной из-за травмы двигательной функции.
- При образовании контрактуры необходима ее ликвидация.
- Укрепление коленных мышц.
Для этого хорошо подойдут занятия в бассейне или тренажерном зале. Весьма полезна ходьба и езда на велосипеде.

В послеоперационном периоде физиотерапия направлена на улучшение обмена веществ и кровообращения в тканях колена, на ускорение регенерационных процессов. В этом плане эффективен массаж, магнитотерапия, лазеротерапия, электростимуляция мышц.
Массаж нужно делать при отеках и утрате подвижности в коленном суставе. Пациент должен научиться выполнять массаж самостоятельно, чтобы проводить эту процедуру в любое свободное время, несколько раз в день.
Непосредственно сам сустав в реабилитационном периоде массировать не следует. Все остальные физиопроцедуры осуществляются в клинике.
В работе коленного сочленения мениск играет важную роль. Поэтому полностью его не удаляют, а стараются по максимуму сохранить здоровую ткань, именно так и проводится операция на мениск. В медицине существует два метода восстановления мениска хирургическим путем: наложение шва и протезирование.
Первый 
способ применяют при линейных разрывах, если с момента травмы прошло не более 7 дней. Шов целесообразно накладывать только в области хорошего кровоснабжения. Иначе ткань никогда не срастется, а через некоторое время травма повторится.
Эндопротезирование мениска с применением специальных полимерных пластинок проводят довольно редко. Чаще всего его назначают при удалении большей части хряща и обширном разрушении сустава. Помимо этого существует возможность пересадки донорских свежезамороженных тканей.
Подводя итоги, хочется напомнить всем людям, что при травме колена необходимо немедленно обратиться к травматологу. Врач определит характер повреждения и назначит адекватное лечение.
Выполнение несложных упражнений для восстановления функции мениска очень скоро поможет забыть о печальном происшествии и вернет пациента к прежней активной жизни.
Что такое артроскопия коленного сустава и как она проходит
За последние годы в медицине был сделан большой шаг вперёд по лечению, диагностированию и проведению операций на коленном суставе. Хирурги-ортопеды освоили один из способов лечения травм в коленной чашечке при помощи артроскопа. В этой статье мы опишем практически всё, что связано с восстановлением, и оперативным вмешательством в коленный сустав новейшим методом.
Сначала попробуем более простым языком сформулировать, что такое артроскопия коленного сустава.
Артроскопия коленного сустава – это щадящее хирургическое вмешательство, делается при помощи артроскопа. На колене делается 3 небольших разреза, в которые вставляются специальные трубки.
На одной из таких трубок расположена мини-камера, которая в текущем времени выводит изображение на экран небольшого телевизора. По другой трубке течёт специальная стерильная жидкость. Эта жидкость минимизирует риск инфицирования во время таких манипуляций. Третья трубка служит непосредственно инструментом, при помощи которого и выполняется артроскопия. Из вышесказанного следует, что артроскопия помогает хирургу-ортопеду исследовать коленный сустав без полного его вскрытия, и сразу провести необходимое лечение.
- провести санацию колена;
- резекцию мениска;
- восстановить целостность внутрисуставных связок;
- удалить один из участков повреждённого хряща;
- произвести ликвидацию суставной мышцы;
- и ещё много других манипуляций, связанных с недугами коленного сустава.
Поэтому такой метод проведения операции имеет намного больше преимуществ, чем другие хирургические вмешательства, связанные с ортопедией коленного сустава.
- Таким способом диагностики довольно точно можно установить степень повреждения в колене, провести биопсию. С его помощью появляется возможность диагностировать тяжёлые заболевания, связанные с опорно-двигательной системой;
- Минимальная травматичность. Вскрывать полость сустава в широком разрезе не нужно. Околосуставные ткани не страдают. Наложение швов в отдельных случаях не требуется;
- Риск осложнений во время, так и после операции сведён к нулю;
- Необязательно проводить артроскопию коленного сустава под общим наркозом, достаточно местно обезболить анестезией;
- Госпитализация занимает 1-2 дня, сокращая, тем самым финансовые затраты;
- Восстановительный процесс проходит достаточно быстро. Сроки нетрудоспособности человека значительно минимизированы;
- Шрамов нет, а только маленький след по бокам;
- Стоимость артроскопической операции на коленном суставе значительно ниже, по сравнению с открытой артротомией. При этом учитывается отсутствие в необходимости применении большого количества медикаментов и сокращение сроков пребывания в стационаре. Для каждого все индивидуально. Также большое влияние на стоимость влияет клиника, где непосредственно будут делать такую операцию.
После проведения артроскопии коленного сустава, пациент некоторое время проводит в стационаре. Примерно 1-2 дня.
Пациенту разрешено вставать уже через 24 часа после проведения операции, опираясь на костыли. В последующие сутки необходимо удостовериться, что эта манипуляция проведена правильно и осложнений не последовало.
После проведения артроскопии коленного сустава необходимо восстановление. Восстановительные процедуры назначаются исключительно врачом. Для полной реабилитации необходимо строго их соблюдать. Восстановительный процесс в целом зависит от физического состояния больного, а также тех манипуляций, которые были совершены во время операции.
ЛФК поле артроскопии коленного сустава хирург-ортопед разрабатывает индивидуально. Это связано с несколькими постулатами. У каждого пациента разное физическое состояние, своё заболевание, следовательно, и разработка упражнений для каждого отдельного случая, уникальна.
Помните: не все упражнения можно выполнять именно вам, только врач может дать рекомендации.
Общее правило в ЛФК после артроскопии всё же существует. Чем меньше времени прошло после хирургического вмешательства, тем усиленней необходимо заниматься разработкой сустава. Физические упражнения, назначенные врачом, приведут к быстрейшему выздоровлению.
Сам по себе комплекс упражнений несложный, он направлен на возврат человека к полноценной жизни.
Необходимо восстановить сгибательно — разгибательную функцию коленного сустава. Это ряд упражнений, позволяющих сгибать и разгибать колено. Одновременно с ними назначают упражнения на подъём конечности (взмахи, шаг на месте). После этого начинается ряд упражнений на укрепление мышц коленного сустава (велотренажер, ходьба по ступенькам, приседание и прочие упражнения). Дополнительно, что немаловажно, назначают упражнения для укрепления всего организма.
Важно знать, что нагружать сустав необходимо уже в первые 2-4 недели после операции. Если этого не делать, могут образоваться спайки, которые, через некоторое время станут толстыми и уплотнятся.
В связи с этим сгибательно – разгибательная функция будет нарушена, сустав зафиксируется в определённом положении и как следствие можно получить хромоту.
Так же существует и ряд противопоказаний. Нельзя сгибать колено больше чем 90 градусов, садиться на корточки.
Когда проводится артроскопия коленного сустава, отзывы пациентов могут разделиться на два лагеря. Положительные и отрицательные. К положительному лагерю относятся те пациенты, которые были подготовлены к операции как морально, так и физически. К отрицательному лагерю относятся те пациенты, которые, надеясь на чудо, не прилагают никаких усилий для его свершения. Ведь выполняя все рекомендации врача особенно в реабилитационный период, пациент настраивает себя на полное выздоровление и восстановление функций травмированного участка. Поэтому чудо надо творить совместно с врачом.
- Причины
- Симптомы
- Диагностика
- Как избавиться

Лигаментит коленного сустава – воспалительный процесс, который затрагивается связки колена. Связка – это крепление, которое прочно соединяет две части сустава, не давая им разбалтываться. Состоят они только из соединительной ткани, не позволяют костям двигаться в неправильном положении и соблюдать траекторию во время сгибания и разгибания ноги.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лигаментит чаще всего развивается именно в районе колена, так как здесь таких связок много и это один из самых больших и сложных по своему строению суставов. Иногда воспаление может затронуть только какую-то одну связку, но чаще всего возникает во всех сразу.
В первую очередь такая патология касается внутренней боковой связки коленного сустава, их всего две. Лигаментит редко возникает в каждой по отдельности, обычно в обеих сразу. Причём между собой эти структуры совсем никак не соединяются.
Чаще всего причиной воспаления является травма, как острая, так и хроническая. Воспаление каждой связки связано с определённые движением. Если это внутренняя боковая, то голень должна резко отводиться в сторону. Её повреждение больше характерно для борцов и хоккеистов.
При разрыве крестообразной связки делается упор на постоянные падения на колени. Кроме этого, причинами можно назвать гнойные воспалительные заболевания мягких тканей, которые окружают колени. Последняя причина – хронические травмы, при минимальных повреждениях, которые не имеют симптомов и в то же время ткани не успевают заживать, и это приводит к полноценному воспалению.
Иногда причинами лигаментита оказываются ревматизм, возникший на этом фоне ревматоидный артрит, и подагра. Поэтому лечение проводится не только травматологом, но и ревматологом.
Лигаментит медиальной коллатеральной связки проявляется строго определёнными симптомами. То же самое можно сказать про лигаментит собственной связки надколенника.
Первый и самый важный симптом – боль. Она появляется только при определённом движении ноги, когда происходит максимально возможное растяжение тканей.
Второй важный признак – отёк в районе колена. Он увеличивается при монотонной нагрузке одного типа. Появляется отёк из-за высокой секреции синовиальной жидкости, как реакции на воспаление.
Если воспалительный процесс протекает длительно и без лечения, со временем это приводит к развитию контрактур. При этом пациент отмечает значительные ограничения подвижности сустава. Это не позволяет передвигаться свободно, как раньше.
И, наконец, ещё один важный признак – разболтанность суставов. Такое случается при длительном растяжении в одном месте.
Лигаментит коленного сустава будет иметь код по МКБ – 10 от M00 до M99. Первоначальная диагностика проводится при помощи рентгенографии, но этот метод не позволяет точно понять, в каком состоянии находятся связки и сухожилия. Но зато можно точно установить все имеющиеся изменения в костной ткани.
Лучшим вариантом диагностики при данном заболевании надо считать КТ или МРТ. Здесь можно увидеть, в каком состоянии находится поражённая область, как ведут себя окружающие ткани, насколько сильно распространено воспаление, и как давно оно началось.
Сейчас всё чаще проводится диагностическая артроскопия, которая позволяет под местным обезболиванием рассмотреть сустав изнутри и точно установить, что стало причиной появления болевого синдрома. При необходимости в ходе артроскопии можно провести и биопсию подозрительных тканей.
Из других анализов могут быть назначены анализ крови, где выявляется повышенный уровень глобулинов, С-реактивный белок, а также ревматоидный фактор.

Лечение лигаментита коленного сустава проводится чаще в условиях стационара. Начинается терапия с консервативного метода. Первое – это наложение гипсовой повязки для ограничения подвижности воспалённого места. Только одно это помогает снять боль и значительно уменьшить отёчность. Общий срок наложения гипса составляет до 3 недель.
Второе – противовоспалительная терапия. На начальном этапе используются крема и мази, но если патология развилась уже давно, помочь могут только таблетки и инъекции.
Среди препаратов предпочтение отдаётся тем, что относятся к НПВС – Найз, Ксефокам, Индометацин, Вольтарен.
Если лигаментит боковых связок коленного сустава протекает в хронической форме с частыми обострениями, то помочь могут инъекции гормональных препаратов. Среди всех особенно обычно рекомендуются Кеналог и Дипроспан.
Можно ли без операции вылечить грыжу в пояснице?
Боль в спине и коленях — в чем причина и что делать?
В каком направлении обследоваться при атрофии ноги
Напряжение в шее и затылке, головокружение, лечение не помогает
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
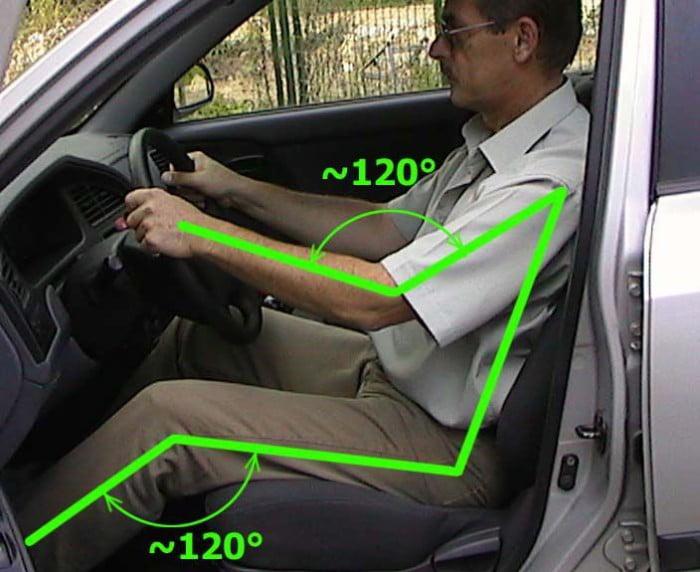
Угол наклона корпуса по отношению к бедренной кости.
Давайте разберемся, в какие сроки после эндопротезирования человек способен управлять автомобилем.
От чего зависит срок возвращения за руль
То, когда вы снова сядете за руль, зависит от множества факторов. Наибольшее значение имеет объем хирургического вмешательства и скорость восстановления функций сустава. Немалую роль играет тип коробки передач автомобиля и то, какую ногу вам оперировали.
- После операции, выполненной за рубежом по малоинвазивной методике, вы сможете водить раньше. Если же вас оперировали в государственной клинике по стандартной методике, скорее всего придется ждать в 2-3 раза дольше.
- Восстановление после гемиартропластики ТБС или однополюсного эндопротезирования колена происходит быстрее, чем после полной замены. Логично, что после менее травматичной операции вы сможете быстрее сесть за руль.
- Хирургическое вмешательство на левой ноге дает возможность раньше вернуться к вождению в том случае, если машина имеет механическую коробку передач. Перенесенная операция на правой нижней конечности требует длительного восстановления.
- Если сидение расположено низко, вам будет сложнее садиться и выходить из машины. Скорее всего, вам будет неудобно и сидеть за рулем. Так что если вы обладатель седана или спорткара, приготовьтесь ждать дольше владельца джипа.
- Ваша мышечная сила и скорость реакции должна быть достаточной для того, чтобы справиться с вождением автомобиля. Сказать, можете ли вы садиться за руль, в состоянии только опытный врач.
- Вы не должны принимать сильнодействующие обезболивающие препараты. Это заметно ухудшает навыки вождения и замедляет реакцию. Более того, вождение после приема наркотических анальгетиков незаконно и опасно. К счастью, эти препараты дают лишь в первые дни после операции.
Важно! Не существует четкого руководства, из которого вы могли бы узнать время возвращения к вождению. Определить, можно ли вам садиться за руль, может лишь лечащий врач после тщательного обследования. Спросить его совета лучше всего во время одного из плановых осмотров.
В какие сроки чаще всего возвращаются к вождению
Некоторые зарубежные авторы считают, что в определенных ситуациях человек может садиться за руль уже спустя 2 недели после операции. Мы уверены, что подобное случается крайне редко. Вождение в столь ранний период возможно при условии, что пациенту делали одномыщелковое эндопротезирование по малоинвазивной методике. При этом восстановление сустава и заживление послеоперационной раны должны происходить на удивление быстро. Все это возможно только в молодом возрасте.
Факт! После тотальной замены коленного или тазобедренного сустава большинство пациентов может возвращаться к вождению через 6-8 недель.
Таблица 1. Ориентировочные сроки возвращения за руль после разных видов эндопротезирования.
| Вид операции | Ожидаемое время возвращения к вождению |
| Однополюсное малоинвазивное эндопротезирование | 3-4 недели |
| Одномыщелковое эндопротезирование по стандартной методике или малоинвазивная гемиартропластика | 6 недель |
| Тотальная замена сустава за рубежом | 6-8 недель |
| Тотальное эндопротезирование в государственных клиниках РФ | 2-3 месяца |
В 2011 в Гонконге врачи провели любопытное исследование, в котором приняло участие 130 пациентов. Целью работы медиков было определение сроков возврата к вождению после тотального эндопротезирования ТБС. Исследователи установили, что 81% прооперированных может вернуться к вождению на 6-8 неделе. Еще 17% пациентов могут спокойно садиться за руль на 12-й неделе. И только 3% испытуемых не может водить по истечении этого срока.
Люди, перенесшие эндопротезирование, практически никогда не жалуются на то, что им стало сложнее водить после операции. Более того, 38% пациентов отмечает субъективное улучшение своих навыков вождения.Любопытно! Пациентам, которые оперируются в России по квоте, врачи разрешают садиться за руль лишь спустя 2-3 месяца после хирургического вмешательства. Причиной позднего возврата к вождению является медленная реабилитация или практически полное ее отсутствие.

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
- О ожиданиях от операции, протезах и специалистах
- Первые дни после операции
- Как происходит реабилитация дома?
- Возвращаемся в обычный ритм жизни
Тотальное эндопротезирование тазобедренного сустава — достаточно сложная операция, при которой проводится замена больного сустава пациента на искусственный аналог. Показаниями для проведения такой операции являются перелом бедра, опухоли костной ткани, асептические некрозы суставных тканей, а также ревматоидный артрит и коксартроз на поздних стадиях, когда консервативное лечение не приносит должного эффекта. Общей чертой всех этих заболеваний является значительное или полное ограничение в подвижности сустава и сильные болевые ощущения, из-за чего серьезно снижается качество повседневной жизни человека.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Следует отметить, что эндопротезирование тазобедренного сустава — достаточно сложная и дорогая операция, стоимость которой во многом зависит от места нахождения клиники и уровня специалистов — так, в Москве цена пакетной программы в хорошей клинике составляет около 350 тысяч рублей, а в Израиле — около 1 миллиона.
Кроме того, нередки случаи, когда эндопротезирование тазобедренного сустава не приводит к полному исчезновению симптомов, виной чему могут быть различные осложнения, качество протеза, недостаточный опыт врача, возраст пациента и т. д. При этом обычно отечность и болевые ощущения после операции постепенно уменьшаются, но просто не исчезают полностью.

Так, примерно у 2-х процентов пациентов после проведения эндопротезирования тазобедренного сустава наступают достаточно серьезные осложнения — развивается инфекция тазобедренного сустава. Но существует и еще более распространенная проблема — образование в венах тазовой области и ног кровяных сгустков. В такой ситуации период реабилитации может серьезно затянуться.
Для ознакомления с большим количеством отзывов людей перенесших эндопротезирование, можете перейти на по ссылке
Реабилитация после эндопротезирования тазобедренного сустава начинается еще в клинике. Этот этап не слишком продолжительный — обычно хватает трех-четырех дней для первичной адаптации пациента. Если никаких нарушений не обнаружено, то дальнейший процесс реабилитации может продолжаться в домашних условиях.
В первый день после операции пациенту нужно отдохнуть, да и сустав в это время нагружать нельзя. Поэтому обычно сразу же проводится инструктаж, в котором рассказывают о допустимых нагрузках на протез и о мерах предосторожности. Также пациента обучают нескольким упражнениям, которые позволяют разработать сустав. Движения пациента пока сильно ограничены, но у него появляется возможность самостоятельно присаживаться на край кровати и вставать, опираясь на ходуны. Кроме того, с помощью медиков пациент может начать двигаться и даже садиться на стул.
На второй день продолжается обучение прооперированного упражнениям для разработки мышц и сустава, он может самостоятельно вставать и садиться, а также попробовать на костылях самостоятельно подниматься по лестнице (все это — под наблюдением медиков). Также появляется возможность принимать ванну или душ.
На третий день обычно пациент уже в состоянии самостоятельно выполнять физические упражнения (которые ему показали за предыдущие два дня), сидеть и стоять без поддержки, а также передвигаться (в зависимости от состояния — с костылями или без). После этого пациента можно выписывать и отправлять на домашнее лечение.
Реабилитация после такой операции, как эндопротезирование тазобедренного сустава — процесс достаточно длительный и требующий от пациента внимательности и ответственности. Существует ряд моментов, на которые следует обращать особое внимание:
- кожа в области прооперированного сустава должна оставаться сухой и чистой, а повязки следует менять в соответствии с рекомендациями врача;
- следует соблюдать указания хирурга относительно ухода за местом разреза, правил пользования душем и ванной;
- в некоторых случаях необходимо пройти дополнительное рентгенографическое исследование, чтобы врач мог контролировать процесс заживления;
- следует немедленно обратиться к врачу при повышении температуры тела до 38 градусов;
- также необходимо немедленно отправиться на консультацию к лечащему врачу если из операционной раны появились какие-либо выделения, или же наблюдается покраснение;
- при возникновении таких опасных симптомов, как нехватка дыхания и боль в груди, также необходимо немедленно обращаться к врачу;
- может быть рекомендовано прикладывать к суставу несколько раз в день лед, если на протяжении продолжительного периода сохраняется отечность.

Медикаментозное лечение в период домашней реабилитации обычно сводится к приему антибиотиков, которые предотвращают развития инфекций в суставе, а также антикоагулянтов, которые предотвращают образование опасных для человека тромбов.
Также одним из важнейших компонентов реабилитации является правильное питание. Обычно врач не накладывает особых ограничений и не предлагает диет, но рекомендуется пить жидкость в достаточном количестве, избегать употребления витамина К в больших количествах и при этом начать прием некоторых других витаминов, а также пополнить рацион продуктами, которые содержат железо. Также необходимо ограничить употребление алкогольных напитков и кофе. Необходимо также следить за весом, поскольку нельзя допускать его быстрого повышения.
Одной из главных задач пациента является выработка нового двигательного стереотипа, который позволяет избежать вывиха сустава. Для этого необходимо выполнять физические упражнения и соблюдать рекомендации врачей по движению. Так, например, подъем или спуск с лестницы на костылях предполагает максимальную разгрузку протеза,поэтому при подъеме сначала ставится здоровая нога, потом прооперированная, потом — костыли, а при спуске очередность прямо противоположная — костыли — прооперированная нога — здоровая нога.
В течении трех месяцев после операции нужно и сидеть правильно. Так, нельзя сидеть на низких стульях, ноги в коленях не скрещивать, не находиться долго в одной позе и отдавать предпочтение стульям и кресла с подлокотниками, которые позволяют частично перераспределить нагрузку. Также при этом нужно соблюдать указания физиотерапевта о том, как следует правильно садиться и вставать.
Как правило, через месяц-полтора пациент уже может спокойно пользоваться лестницей и без костылей, еще через две недели можно садиться за руль автомобиля и возвращаться на работу.
- Ревматическая полимиалгия — как ее лечить народными средствами?
- Причины развития, проявления и терапия ригидного кифоза и кифосколиоза
- Причины появления и лечение тянущих болей в ногах
- Причины развития, проявления и лечение цервикоартроза
- Что такое симптом Дежерина при остеохондрозе?
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
17 марта 2019
Допускается ли применение электротерапии при онкозаболевании?
Какое еще нужно лечение при остеохонднозе?
Как избавиться от боли в ноге, которая появилась после операции?
Появилось покалывание и онемение в ступнях — что предпринять?
Читайте также:


