Клиника плоско-вальгусной деформации стопы
Содержание статьи
Плоско-вальгусная деформация выражение у детей уменьшением показателя высоты свода стопы, а также Х-образным искривлением ее оси: пальцы и пятка обращены наружу, а в средней части наблюдается выворот внутрь.
Причины возникновения и признаки у детей
Свод стопы у маленького человека начинает формироваться, когда он учится ходить. Изначально человек рождается с плоскостопием, потому что его ноги никогда не испытывали нагрузки и не ощущали опоры. С первыми шагами под действием внешних факторов стопа начинает обретать нормальные очертания и строение. Примерно в возрасте 1,5 лет уже заметен свод. Он будет выстраиваться и крепнуть постепенно, на протяжении нескольких лет. Закончится данный процесс примерно к 4-5 годам. С учетом индивидуальных особенностей организма ребенка, наличия у него патологий развития костно-мышечной, эндокринной и нервной систем этот срок может отличаться как в большую, так и в меньшую сторону.

Ваш ребенок находится в зоне риска, если ортопед или невролог диагностировал у него в первый год жизни:
- недостаточный или избыточный мышечный тонус;
- отставание в двигательном либо психомоторном развитии;
- недобор либо избыток массы тела.
Вальгусная установка стоп у детей может быть небольшой или явной. При постановке диагноза специалист измеряет отклонение в градусах. Неправильное формирование свода может быть также связано с тем, что связки и мышцы ребенка не могут фиксировать голеностопный сустав в нужном положении в связи с избыточной растяжимостью. Также довольно часто болезнь провоцирует неправильное распределение веса на ноги с избыточной нагрузкой на продольный свод.

Важно! На начальном этапе развития заболевания скорректировать положение ног и не допустить ухудшения состояния поможет специальная обувь. Если во время обучения ходьбе Вы заметили, что ребенок немного не так ставит стопы, необходимо срочно обратиться к ортопеду.
Если вовремя не начать лечение плоско-вальгусной стопы, у ребенка начнутся осложнения: деформируются коленные суставы, нарушится осанка, таз примет неправильное положение. В результате будут искривлены ноги, позвоночник, появится болевой синдром вследствие большой нагрузки на мышцы. Без должного лечения дети, у которых имеется вальгусная установка стоп, становятся в большей степени подвержены остеохондрозу и артрозу.
Разновидности заболевания
Вальгусная деформация существует двух типов: может являться врожденной либо приобретенной.
Врожденная форма развивается еще в утробе в связи с неправильным расположением костной структуры стопы. Диагноз в данном случае ставится ребенку в первые месяцы после рождения.
Приобретенная деформация формируется на фоне слабости связок и сухожилий, нарушений в развитии опорно-двигательной системы. Проявляется к году или чуть раньше. Иногда причинами служат травмы, долгое пребывание в гипсе, излишне ранняя постановка на ноги, дисплазия и др.
Профилактические меры:
- ортопедическая обувь;
- профилактика рахита;
- минимизация нагрузки на неокрепшие ноги до 7-8 месяцев;
- регулярные осмотры ребенка ортопедом.
Диагностика плоскостопия и вальгусной стопы у ребенка
Обычно отклонения первыми замечают родители либо педиатр на плановом осмотре ребенка. Окончательный же диагноз должен устанавливаться исключительно ортопедом на основании полученных после специального обследования данных.
- Рентгенография в трех проекциях позволяет увидеть неправильное положение стоп по отношению друг к другу.
- Компьютерная подометрия выявляет патологию на той стадии, когда она еще не проявилась внешне.
- Компьютерная плантография дает возможность рассчитать и оценить параметры стоп.
- УЗИ суставов проводится не всегда, а в тех случаях, когда есть подозрение на патологии.
Также родителям стоит обратиться к детскому неврологу, который оценит состояние периферической и центральной нервной системы, исключит или подтвердит патологии, назначит лечение.
Родителям стоит насторожиться, если ребенок:
- имеет Х-образную форму стопы;
- наступает исключительно на внутренний край стопы;
- неуклюж;
- идет неуверенно;
- шаркает;
- быстро устает от ходьбы.
Данные симптомы характерны для всех детей, которые только учатся ходить, и со временем проходят. Однако в том случае, если тревожные внешние проявления остались спустя большой промежуток времени, стоит незамедлительно обратиться к врачу.
Стадии развития заболевания
В зависимости от градуса деформации ортопед устанавливает стадию:
- первая (10-15 градусов) – легко поддается лечению;
- вторая (15-20 градусов) – лечение более длительное;
- третья (20-30 градусов) – продолжительная терапия, требующая усилий от пациента и родителей;
- четвертая (более 30 градусов) – долгое лечение, при неэффективности которого проводится хирургическая операция. Источник:
В.В. Лашковский
Рентгенологические классификационные характеристики плоско-вальгусной деформации стопы у детей // Журнал ГрГМУ, 2010, №1, с.57-61
Лечение плоско-вальгусной деформации стоп у детей

Лечение проводится с целью восстановления правильной формы стопы, укрепления связок и мышц. При врожденной форме заболевания в некоторых случаях нужна иммобилизация конечностей, обеспечиваемая гипсовыми повязками – их подбирает и моделирует ортопед с учетом индивидуальных факторов. Следующим этапом терапии (при приобретенной форме он является первым) становятся ванны для ног, массаж, электрофорез, ЛФК, гимнастика и др. Источник:
О.В. Кожевников, И.С. Косов, А.В. Иванов, А.В. Болотов
Грыжи передней брюшной стенки // Вопросы науки и образования, 2017, с.62-66
Остановимся на основных методиках лечения вальгусной деформации.
ЛФК состоит из комплекса несложных упражнений, которые нужно выполнять несколько раз в день. Из списка рекомендованных упражнений поочередно выбираются 2-3 и выполняются с нужным количеством повторений.
Массаж пояснично-крестцового отдела позволяет стимулировать нервные окончания, которые передают импульсы в ноги. Все манипуляции проводятся только специалистом и по специальным медицинским методикам.
Какой должна быть обувь?
Для детей, страдающих от такого недуга, крайне важна качественная поддержка стопы. Она обеспечивается жесткими боковинами и задником, высоким и плотным супинатором. Такая обувь компенсирует мышечное перенапряжение и не допускает ухудшения состояния.
Когда появится результат?
Данный комплекс мер обеспечивает стойкий результат, который может стать заметным не раньше чем через шесть месяцев. Этот показатель индивидуален, так как на него оказывает влияние скорость роста, исправления костей, укрепления мышц и связок.
Хирургическое лечение
В некоторых случаях при наличии плоско-вальгусной деформации ребенку требуется операция. Метод коррекции определяется на основе степени выраженности патологии, индивидуальных особенностей организма. В число задействованных сегодня техник входят: применение аппарата для внешней фиксации стопы, пересадка сухожилия и др.
В нашем медицинском центре Вашему ребенку будет обеспечена точная диагностика, на основе которой наши специалисты назначат наиболее эффективное лечение. У нас работают одни из лучших врачей в Северной столице, клиника оснащена передовым оборудованием, имеет комфортный стационар с уютными палатами.
Запишитесь на прием по телефону. При необходимости мы также ответим на возникшие у Вас вопросы.

Ко мне обращаются родители детей разного возраста, которым поставили диагноз плоско-вальгусная деформация стопы. Осматривая пациента, я обращаю внимание на подвижность мышц стопы, возможность посадить ребенка в позу лягушки и положить в позу эмбриона. Если осмотр проходит легко и нет сопутствующих проблем, то это физиологические формы плоскостопия:
- Плоско-вальгусная деформация у новорожденного.
- Мобильная плоская стопа у детей.
Мобильное плоскостопие представляет собой вариант нормы.
Стоит добавить, что мобильное плоскостопие не приводит к каким-либо патологическим изменениям в будущем, то есть стопа приобретает нормальную форму в процессе роста ребенка. Осмотр пациента с плоско-вальгусной деформацией стопы более сложный. Ребенок с трудом и не полностью сядет в позу лягушки (если вообще сядет). С трудом ляжет в позу эмбриона. Движения стопы ограничены.
Плоско-вальгусная деформация стопы – это патологическое состояние стопы (уродство).

Данное паталогическое состояние ограничивает подвижность в мышцах стопы. Детские ортопеды говорят об ограничении подвижности в суставах стопы. Но соглашаются с моей точкой зрения, добавляя, что ограничение подвижности сустава связано с нарушением функций передней большеберцовой мышцы и длинной малоберцовой мышцы, а не самого сустава.

Моя точная зрения: патологическое состояние стопы непосредственно связано с ограничением подвижности мышц стопы, голени, бедра, ягодиц и спины из-за белкового отека мышечных клеток.
Применяя педобарографическое исследование, ученные Кембриджского университета обнаружили:
- При норме 61% всей нагрузки приходится на задний,
- 35% - на передний,
- и только 4% - на средний отдел стопы.
При плоско-вальгусной деформации нагрузка на средний отдел стопы увеличивается с 4 до 30%.
Врачи-ортопеды считают, что коррекция вальгусного положения пятки и усиления нагрузки подошвенной поверхности стопы в положении стоя достигается при установке стельки под внутренней край пятки. При этом с их точки зрения должен восстановиться нормальный продольный свод стопы и снизиться давление на средний отдел.

Моя точка зрения: во время ношения ортопедических стелек или ортопедической обуви давление на средний отдел стопы увеличивается, а не уменьшается. Дело в том, что передняя большеберцовая мышца и длинная малоберцовая мышца, находясь в сильном отеке не могут растянуться, чтобы не давить сверху на стопу.
Получается, что ортопедические стельки давят на стопу снизу, мышцы голени давят на стопу сверху. Давление увеличивается и сверху, и снизу.

На мышцы голени увеличивается давление снизу из-за стелек на стопу. Отечные мышцы голени давят на мышцы бедра, те в свою очередь – ягодиц, а те – спины. То есть, выходит, что:
Ортопедические стельки, создавая видимость, что деформации нет, увеличивают проблемы во всех мышцах, в том числе и мышцах стопы.

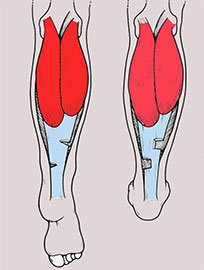
На рисунке мышцы голени, которые находятся в белковом отеке и не могут из-за него растягиваться.
Детские ортопеды знают, что лечение плоскостопия хирургическим вмешательством в детском возрасте неэффективно. Он разработали много сухожильно-мышечных пластик при плоскостопии. Важно отметить, что не одна из них не дает гарантированного результата. Лечение путем хирургического вмешательства, формирующее свод стопы за счет блокирования движений в подтаранном суставе, дает результат, но приводит к вторичным изменениям в нем. Как выяснилось потом, то вторичные изменения настолько ужасны, что решено было отказаться от хирургического воздействия.

Мое мнение: воздействие на мышцы методом Никонова устраняет отек из мышц спины, поясницы, ягодиц, мышц бедра, голени и стопы, создает условия для их восстановления и становления стопы в нормальное положение.
С точки зрения детских ортопедов плоско-вальгусная деформация стопы – следствие неправильного внутриутробного положения стопы.

С моей точки зрения плоско-вальгусная деформация является следствием отека мышцы спины, ягодиц, ног и стопы. Данный диагноз наблюдается у 50% всех новорожденных детей. Плоско-вальгусная деформация не сопровождается какими-либо изменениями костей и суставов стопы. Именно по этой причине, какие бы не назначали обследования врачи, ни рентген, ни МРТ, ни УЗИ не покажут патологию в суставах. А вот обувь ребенка покажет:

Именно так выглядит обувь у школьников с данной деформацией стопы.

На рисунке изображена связь плоскостопия и головных болей.
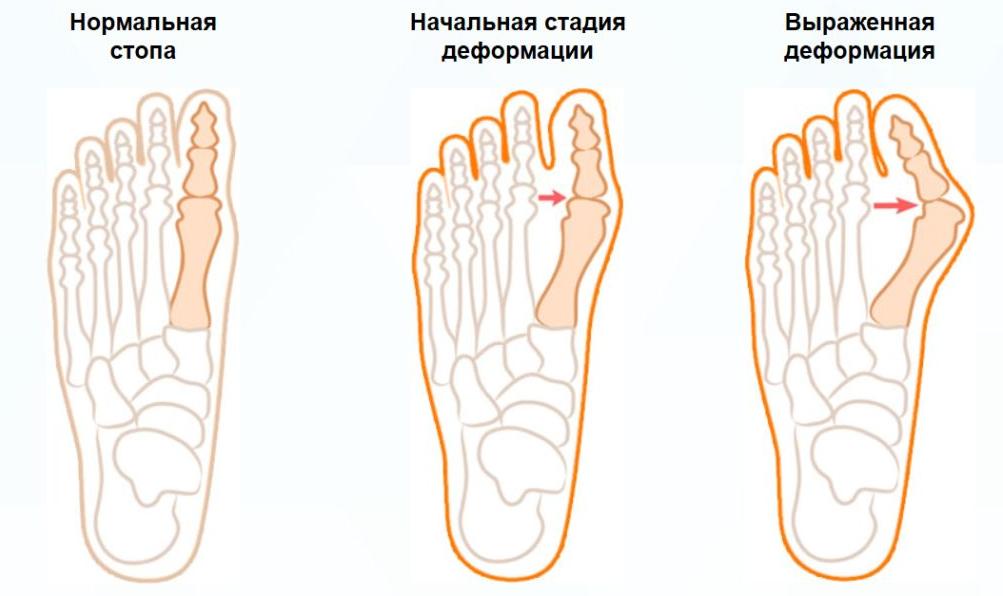
Вальгусная деформация стопы Hallux Valgus – это отклонение наружу большого (первого) пальца стопы. Деформация развивается при плоскостопии 2-3 степени. При этом происходит отклонение первой плюсневой кости стопы, ее головка выступает под кожей в виде шишки.
С течением времени отклонение пальца кнаружи увеличивается, и он приближается к соседнему пальцу. Вальгусное искривление сопровождается развитием артроза сустава и характеризуется болью, которая усиливается при ходьбе. В деформированном суставе развиваются воспалительные и дистрофические процессы. В последующем нарушаются движения в стопе и во всей нижней конечности. Со временем вторичные патологические изменения развиваются в позвоночнике и в тазобедренных суставах.
Причины вальгусной деформации пальцев стопы
Патология чаще всего отмечается у женщин среднего возраста, и ее связывают с ношением узкой тесной обуви на каблуках. Однако неправильно подобранная обувь – это лишь одна из причин. У женщин более слабые связки и мышцы, чем у мужчин, и потому у них вальгусная деформация возникает чаще. Есть несколько факторов, которые предрасполагают к вальгусной деформации:
- Ожирение;
- Поперечное плоскостопие;
- Остеопороз;
- Обменные нарушения, сопровождающиеся дефицитом кальция;
- Наследственность;
- Перенесенные травмы стопы и голеностопного сустава;
- Род занятий, связанный с длительным пребыванием на ногах.
Если палец уже начал отклоняться, есть вероятность, что деформация будет прогрессировать. С помощью лечения в клинике можно избавиться от этого косметического дефекта и предупредить связанные с ним осложнения.
Преимущества диагностики и лечения вальгусной деформации в нашей клинике
- Диагностика
Благодаря современным рентген аппаратам даже небольшие отклонения пальцев стоп отлично видны на рентгенограммах. Чтобы распознать вторичные изменения, мы проводим рентгенологические исследования других отделов опорно-двигательного аппарата – позвоночника, суставов нижних конечностей.
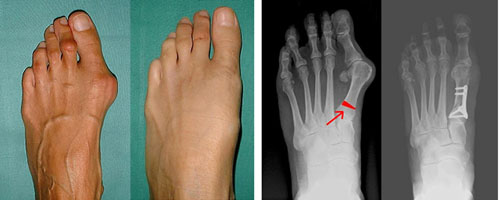
Боли нет ни во время операции, ни после нее. Все хирургические вмешательства проводятся под местной анестезией. В послеоперационном периоде чтобы устранить боль, мы вводим лекарства-анальгетики. Мы используем только современные эффективные и безопасные лекарственные средства.
После операций, проведенных в нашей клинике, восстановление наступает очень быстро. Уже на вторые сутки пациент передвигается без костылей, а спустя две недели может носить нормальную обувь.
Если появилась вальгусная деформация первого пальца, не ждите, когда она увеличится.
Лечение и операция вальгусной деформации в клинике Чудо Доктор
Противовоспалительные средства, ортопедические приспособления (стельки и супинаторы), рецепты народной медицины – все эти консервативные методы лечения не всегда эффективны. При большом искривлении нужна операция.
В зависимости от степени плоскостопия, возраста пациента и индивидуальных нагрузок на стопу в нашей клинике выполняются различные методы хирургической коррекции:
-
Щадящие хирургические вмешательства, без операций на костях стопы.
Операция МакБрайта - вмешательство только на мягких тканях стопы (на связках и сухожилиях).
Операция Шеде - заключается в краевой резекции (удалении) головки первой плюсневой кости вместе с костно-хрящевыми разрастаниями. Ось первого луча стопы не изменяется.
Хирургические вмешательства с остеотомией костей первого луча стопы.
Остеотомия – хирургический перелом первой плюсневой кости с изменением положения большого пальца. В ходе остеотомии кости стопы фиксируют металлическими конструкциями.
Обращайтесь за помощью к ортопедам клиники Чудо Доктор. Наши врачи сделают все, чтобы помочь вам.
Расписание:
Доктор Процко В.Г. - понедельник с 15.00-16.30 по предварительной записи
Доктор Тамоев С.К. - среда, пятница с 16.00 до 19.00 по предварительной записи
Доктор Чернышев А.А. понедельник, вторник, четверг с 14.00-15.00 по предварительной записи
Возможно иное время консультации по договоренности
Расположение: ул. Коломенский проезд, д. 4, 1 этаж главного корпуса, кабинет 65
Профильные заболевания:
- продольно-поперечное плоскостопие
- Hallux valgus (вальгусная деформация первого пальца стопы)
- артроз первого плюснефалангового сустава
- Hallux valgus interphalangeus (вальгусная деформация фаланги первого пальца)
- центральная метатарзалгия
- молоткообразная и когтеобразная деформация пальцев стопы
- брахиметатарзия (укорочение плюсневой кости)
- quintus varus (варусная деформация пятого пальца стопы)
- болезнь Фрайберга (остеохондропатия головки плюсневой кости)
- артроз мелких суставов переднего отдела стопы
- болезнь Келлера (остеохондропатия ладьевидной кости стопы)
- артроз сустава Лисфранка
- артроз в суставе Шопара (артроз подтаранного, таранно-ладьевидного суставов)
- вальгусная и варусная деформация стопы
- синдром тарзального синуса
- нестабильность голеностопного сустава
- плантарный фасциит (пяточная шпора)
- болезнь Хаглунда (экзостоз пяточной кости)
- ахилобурсит
- артроз голеностопного сустава
- варусные и вальгусные деформации голени (нижняя треть)
- эквинусная деформация стопы (“конская стопа”)
- болезнь Леддерхозе
- последствия заболеваний, приведших к деформации стопы или голеностопного сустава
Специалисты центра берутся за самые сложные ситуации, их труд недавно был высоко оценен мэром Москвы С.С. Собяниным.
Выполняемые операции:
- суставосберегающие коррегирующие операции при деформациях переднего и заднего отделов стопы эндопротезирование мелких и крупных суставов стопы
- восстановление сводов стопы
- удлинение коротких плюсневых костей
- артроскопия стопы и голеностопного сустава (диагностическая и лечебная)
- восстановление связочного аппарата стопы
- миниинвазивная хирургия переднего отдела стопы
Диагностические возможности: все диагностические возможности больницы (рентгенография, КТ, МРТ, ультразвуковые методы исследования, клинико-диагностическая лаборатория)
Научная деятельность: на базе Центра хирургии стопы работают научные сотрудники, в том числе 3 кандидата медицинских наук. Выполняются учебные командировки на российские и зарубежные (Япония, Сингапур, Корея, США, Германия) конгрессы профильного направления. Непрерывно проводятся научные работы по разработке и внедрению новых методов лечения (24 патента на новые методы лечения и изобретения). Все хирурги центра являются Членами российского общества хирургов стопы и голеностопного сустава и занимаются проведением обучающих курсов по данному направлению.
Госпитализация: по каналу ОМС / на основе платных медицинских услуг.
Плановая госпитализация осуществляется после предварительной консультации. Консультации при обращении проводятся бесплатно при наличии направления из поликлиники или травмпункта. При отсутствии направления консультации проводятся на коммерческой основе. Все консультации для удобства пациентов проводятся по предварительной записи. Госпитализация в отделение проводится после согласования даты оперативного вмешательства.
Перечень документов для плановой госпитализации:
- Анализы: общий анализ крови, биохимический анализ крови (билирубин прямой и не прямой, мочевина, креатинин, АЛТ, АСТ, глюкоза, холестерин, общий белок), коагулограмма (МНО, АЧТВ, протромбин, фибриноген) -срок годности 2 недели; анализ крови на ВИЧ, гепатит В, С, RW (сифилис) - срок годности 3 месяца; общий анализ мочи - срок годности 2 недели. Группа крови и резус фактор сдаются только в больнице (для ПМУ платно).
- Исследования: ЭКГ (действительно в течении 3 недель), УЗДГ сосудов нижних конечностей, рентгенограммы стоп в прямой проекции, отметка о флюорографии или рентгенограмма грудной клетки с описанием (действительна в течение 12 месяцев)
- Консультации специалистов: заключение терапевта и кардиолога - срок годности 4 недели (если имеется хроническое заболевание, то заключение специалиста по данной патологии), справка от терапевта по кори (титр IgG после 25 лет /справка о прививке до 25 лет), направление (с номером) из поликлиники на госпитализацию от хирурга по месту жительства.
Не допускаются пациенты с накрашенными ногтями на руках и ногах. При поступлении в больницу необходимо иметь с собой одноразовый станок для бритья операционного поля и х/б нижнее белье на операцию.
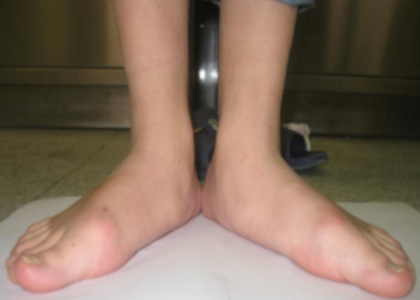
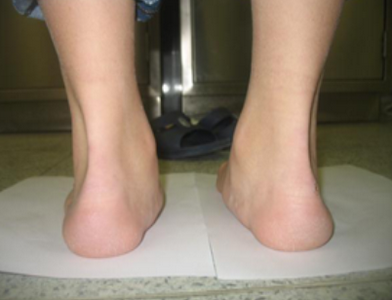
Плосковальгусная деформация – это распространенное ортопедическое заболевание ступни, при котором высота сводов снижается, а ось стопы искривляется.
Характеризуется вальгусным положеним заднего отдела ступни, абдукционно-пронационным положением переднего отдела при уменьшении высоты продольного свода стопы.
Ротация таранной кости в горизонтальной и сагиттальной (при тяжелой степени до 90 градусов) плоскостях является центральным звеном в развитии этой патологии. Стопа приобретает характерную форму: пятка и пальцы смотрят наружу, а средний отдел стопы опущен вниз. Частота этой патологии составляет от 15% до 58% среди взрослого населения.
Причины плоско-вальгусной деформации стоп
- Врожденные факторы (генетическая предрасположенность к деформациям ступни, слабость соединительной ткани и сухожильно-мышечного аппарата);
- Травматические (переломы костей стопы заднего и среднего отдела, лодыжек);
- Последствия полиомиелита, заболевания нервов и мышц;
- Рахитическая деформация костей, остеопороз;
- Чрезмерная нагрузка на нижние конечности, стоящая работа, тяжелый физический труд и длительная ходьба;
- Избыточный вес, ожирение;
- Ношение неудобной, неправильно подобранной обуви;
- Аномалии развития: добавочные кости, нарушения оссификации (остеохондропатии);
- Эндокринные заболевания.
Симптомы данной деформации
- Боль в заднем отделе ступни;
- Локальная боль при ношении обуви;
- Диффузная, ноющая боль в конце дня;
- Затруднения при подборе и ношении обуви;
- Отечность в области лодыжек;
- Опущение продольного свода стопы, заметное опущение, выстояние ладьевидной кости;
- Добавочная сесамовидная кость в области ладьевидной.
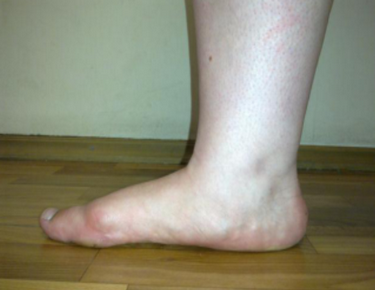
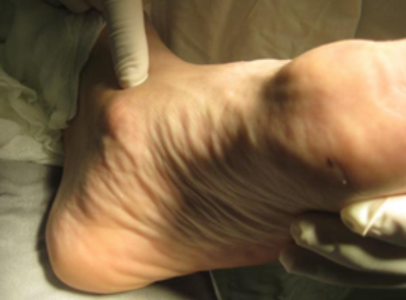
- Ротация голени медиально;
- Симптом Беллера (болезненность по медиальному краю коленного сустава);
- Развитие гонартроза, артроза в голеностопном суставе, суставах ступни.
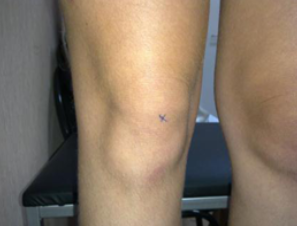
смещение надколенника внутри при ротации голени
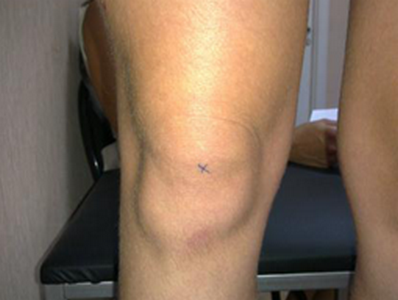
правильное положение надколенника, ротация голени устранена
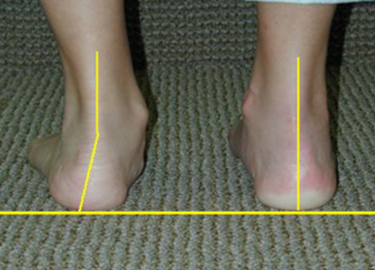
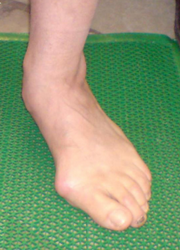
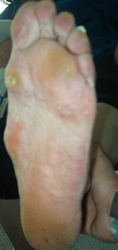
Диагностика
- Клиническое исследование, жалобы пациента, анамнез заболевания – осмотр ортопеда.
- Рентгенологическое исследование.
- Плантография – отпетачок стопы, который может обнаружить плоскостопие, зоны наибольшей нагрузки.
- Другие методы инструментальной диагностики – МРТ, КТ.
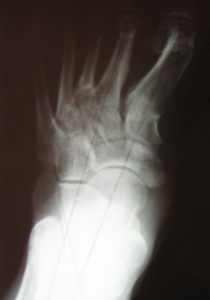
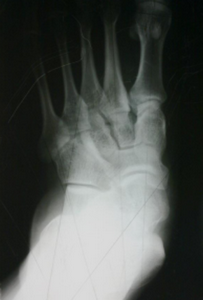
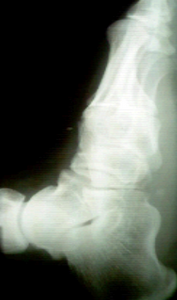
Лечение
- выбор рациональной обуви, ношение ортопедической обуви.
- избегать больших нагрузок на ступню, длительной ходьбы.
- ношение ортопедических стелек.
- физиотерапевтические процедуры.
- массаж, лечебная физкультура.
- таблетки, мази и инъекции препаратов НПВС.
При игнорировании вопроса лечения деформация может прогрессировать, могут появиться другие деформации ступни, разные осложнения:
При выборе метода хирургического лечения учитываются:
- Степень дисфункции сухожилия задней большеберцовой мышцы (СЗББМ).
- Эластичность стопы ( деформации ) .
- Рентгенологическая характеристика продольного плоскостопия.
- Наличие артроза суставов среднего и заднего отдела стопы.
При обратимой эластичной плосковальгусной деформации выполняется подтаранный артроэрез ( I степень).
Суть операции заключается в установке имплантата в таранный синус, который ограничивает амплитуду движений в подтаранном суставе. Сочетается с тендопластикой, при необходимости с ахиллопластикой.
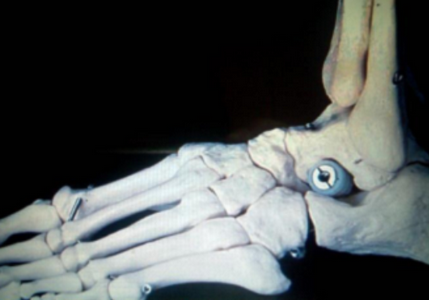
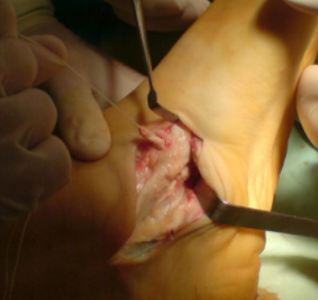
Когда имеется добавочная о s tibiale externum , выполняется операция Киднера (артроэрез, удаление о s tibiale externum , фиксация сухожилия к ладьевидной кости).
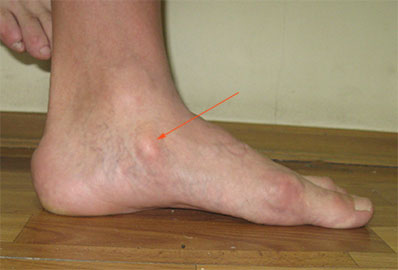
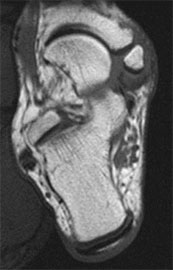
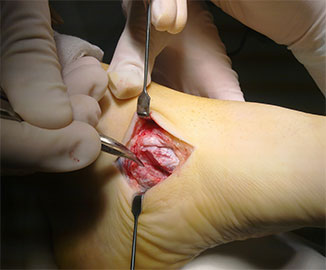
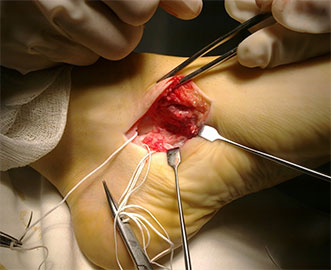
При эластичной плосковальгусной деформации выполняется пересадка сухожилия длинного сгибателя пальцев на ладьевидную кости с подтаранным артроэрезом (II степень).
При неэластичной плосковальгусной деформации c артрозами в тарзальных суставах, выполняется артроэрез совместно с артродезом таранно-ладьевидного и медиального клино-ладьевидного суставов.
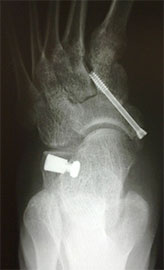
В некоторых случаях выполняется остеотомия пяточной кости.
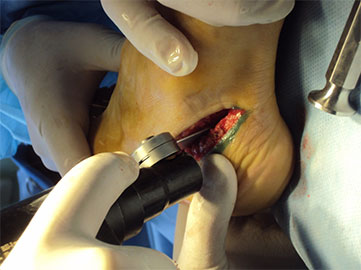
При ригидной, выраженной плосковальгусной деформации, выполняется тройной артродез, проксимальная клиновидная низводящая остеотомия I плюсневой кости.
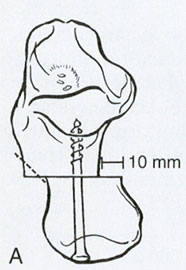
Большинства пациентов имеют ограничение тыльного сгибания в голеностопном суставе. В таких случаях проводится операция на ахилловом сухожилии.
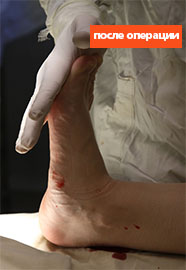
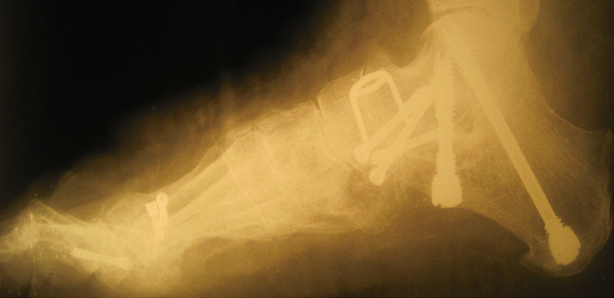
Клинический пример №1
Пациентка Б., 22 года, с диагнозом: эластичная гипермобильная левая стопа.
Пациентке выполнен изолированно подтаранный артроэрез левой стопы. 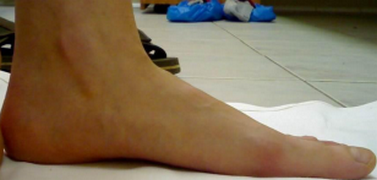
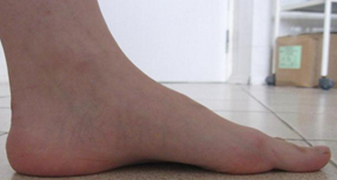
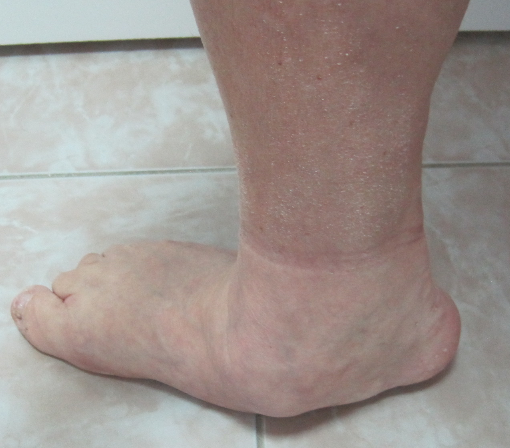
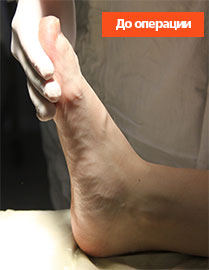
Эластичная уплощенная стопа до и после операции
Клинический пример №2
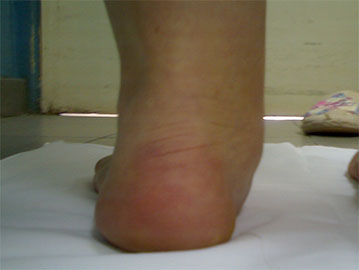
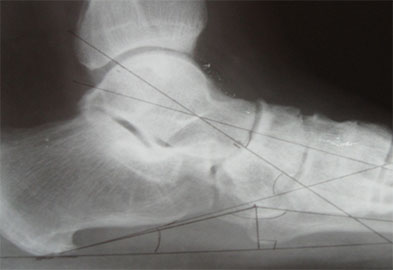
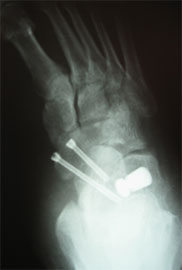
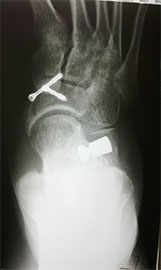
Стопа пациентка Г., 55 лет с диагнозом: эластичная гиперпронированная стопа с вальгусным отклонением первого пальца.
Пациентке выполнен подтаранный артроэрез левой, пластика СЗББМ с укорочением, шевронная остеотомия I плюсневой кости.
Внешний вид стопы рентгенограммы пациентки Г. до операции:
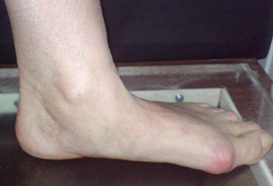
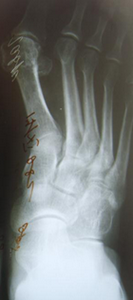
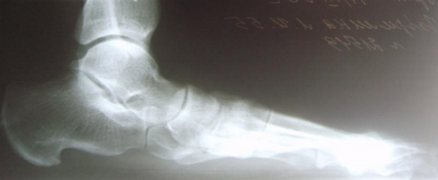
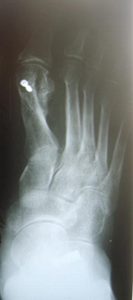
Внешний вид стопы рентгенограммы пациентки Г. после операции: 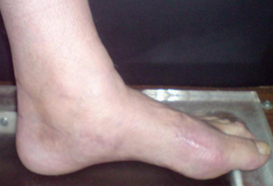
При первых симптомах плоско-вальгусной деформации необходимо немедленно обратиться к ортопеду. Данная деформация стоп успешно лечится. При своевременном обращении за медицинской помощью можно обойтись консервативными методами лечения, либо операциями на сухожилиях.
Мы поможем Вам избавится от этого недуга при любой стадии заболевания. Не теряйте время, обращайтесь к нам.
Читайте также:


